Можно заниматься спортом при сифилисе
Обновлено: 24.04.2024
Нейросифилис развивается в результате проникновения в центральную нервную систему возбудителя заболевания - бледной трепонемы.
Несколько десятилетий назад сифилитическое поражение центральной нервной системы встречалось достаточно часто. В настоящее время в результате разработки эффективных методов лечения сифилиса и резкого снижения заболеваемости, а также из-за редкости поражения центральной нервной системы в результате своевременной и адекватной терапии нейросифилис утратил свое практическое значение. Однако до настоящего времени нейросифилис, хотя и редко, встречается в практике как общей, так и судебной психиатрии. Более того, с учетом роста заболеваемости сифилисом в последние годы нельзя исключить увеличения заболеваемости нейросифилисом в будущем, если не будут предприняты адекватные профилактические меры.
Что провоцирует / Причины Нейросифилиса:
С помощью электронного микроскопа установлено, что бледная трепонема в очагах поражения чаще располагается в межклеточных щелях, периэндотелиальном пространстве, кровеносных сосудах, нервных волокнах, особенно при ранних формах сифилиса. Нахождение бледных трепонем в периэпиневрии еще не является доказательством поражения нервной системы. Чаще подобное обилие трепонем имеет место при явлениях септицемии. В процессе фагоцитоза часто возникает состояние эндоцитобиоза, при котором трепонемы в лейкоцитах заключаются в полимембранную фагосому. Факт заключения трепонем в полимембранных фагосомах - явление весьма неблагоприятное, так как, находясь в состоянии эндоцитобиоза, бледные трепонемы длительно сохраняются, защищенные от воздействия антител и антибиотиков. В то же время клетка, в которой образовалась такая фагосома, как бы защищает организм от распространения инфекции и прогрессирования болезни. Это зыбкое равновесие может сохраняться длительно, характеризуя латентное (скрытое) течение сифилитической инфекции.
Для получения культуры бледных трепонем необходимы сложные условия (специальные среды, анаэробные условия и др.). Вместе с тем культуральные трепонемы быстро теряют морфологические и патогенные свойства. Кроме указанных выше форм трепонем, предполагалось существование зернистых и невидимых фильтрующихся форм бледных трепонем.
Вне организма бледная трепонема весьма чувствительна к внешним воздействиям, химическим веществам, высыханию, нагреванию, влиянию солнечных лучей. На предметах домашнего обихода бледная трепонема сохраняет свою вирулентность до высыхания. Температура 40-42°С сначала повышает активность трепонем, а затем приводит к их гибели; нагревание до 60°С убивает их в течение 15 мин., а до 100°С - моментально. Низкие температуры не оказывают губительного влияния на бледную трепонему, и в настоящее время хранение трепонем в бескислородной среде при температуре от -20 до -70°С или высушенных из замороженного состояния является общепринятым методом сохранения патогенных штаммов.
Патогенез (что происходит?) во время Нейросифилиса:
Реакция организма больного на внедрение бледной трепонемы сложна, многообразна и недостаточно изучена. Заражение происходит в результате проникновения бледной трепонемы через кожу или слизистую оболочку, целость которых обычно нарушена. Однако ряд авторов допускают возможность внедрения трепонемы через неповрежденную слизистую оболочку. В то же время известно, что в сыворотке крови здоровых лиц имеются факторы, обладающие иммобилизующей активностью по отношению к бледным трепонемам. Наряду с другими факторами они дают возможность объяснить, почему при контакте с больным человеком не всегда отмечается инфицирование. Отечественный сифилидолог М.В. Милич на основании собственных данных и анализа литературы считает, что заражение может не наступить в 49-57% случаев. Разброс объясняется частотой половых контактов, характером и локализацией сифилидов, наличием входных ворот у партнера и количеством бледных трепонем, проникших в организм. Таким образом, важным патогенетическим фактором в возникновении сифилиса является состояние иммунной системы, напряженность и активность которой варьирует в зависимости от степени вирулентности инфекции. Поэтому дискутируется не только возможность отсутствия заражения, но и возможность самоизлечения, которое считается теоретически допустимым.
Симптомы Нейросифилиса:
У нелеченых больных сифилис длится многие годы. В классическом течении болезни выделяют 4 периода: инкубационный, первичный, вторичный и третичный.
Инкубационный период – 20-40 дней с момента заражения до появления твердого шанкра.
Первичный период продолжается от момента появления твердого шанкра до возникновения генерализованных высыпаний (6-7 нед.).
Вторичный период характеризуется генерализацией инфекции и длится 3-4 года. Поражения нервной системы во вторичном периоде называют ранним нейросифилисом. Характерно поражение мозговых оболочек и сосудов (сифилитический менингит, менинговаскулярный сифилис, сифилитические невриты и полиневриты).
Третичный период развивается у 40% больных на 3-4-м году заболевания и продолжается неопределенно долго. Возникают ложные воспалительные инфильтраты в виде бугорков и гумм.
Бледные трепонемы проникают в нервную систему уже на ранней стадии заболевания.
Латентный (асимптомный) нейросифилис характеризуется изменениями в цереброспинальной жидкости (лимфоцитарный плеоцитоз, увеличение содержания белка) при отсутствии каких бы то ни было неврологических нарушений. Латентный нейросифилис выявляется чаще в первые несколько лет после инфицирования у больных с ранним сифилисом (первичным, вторичным, ранним латентным).
Острый сифилитический менингит - редкое состояние, проявляющееся в первые 1-2 года после инфицирования: головная боль, тошнота, рвота, менингеальные знаки. В 10% случаев одновременно присоединяется пятнисто-папулезная сыпь. Лихорадка часто отсутствует. Нередко вовлекаются черепные нервы (зрительный, глазодвигательный, лицевой, слуховой). В ликворе выявляется лимфоцитарный плеоцитоз, повышение содержания белка. Иногда развивается гидроцефалия с внутричерепной ликворной гипертензией и застойными дисками зрительных нервов.
Менинговаскулярный сифилис может развиться спустя несколько месяцев после инфицирования, однако чаще на седьмом году болезни. В мозговых сосудах всех калибров развивается сифилитический эндоартериит, вызывая концентрическое сужение крупных артерий, а также локальное сужение или расширение мелких артерий. Менинговаскулярный сифилис проявляется внезапно клиникой ишемического, реже геморрагического инсульта. Нарушение кровообращения чаше происходит в бассейне средней мозговой артерии. За несколько недель или месяцев до инсульта отмечается головная боль, головокружение, расстройство сна, эмоциональная лабильность, личностные изменения. Возможны нарушения в системе артерий спинного мозга, например тромбоз передней спинальной артерии с развитием синдрома Преображенского (парапарез, диссоциированная параанестезия, нарушение функции сфинктеров тазовых органов).
Сифилитический менингомиелит характеризуется медленно прогрессирующим нижним спастическим парапарезом, сопровождающимся нарушениями глубокой чувствительности и функции тазовых органон. Иногда симптомы развиваются остро и асимметрично, с чертами синдрома Броун-Секара, что более характерно для тромбоза бороздчатой артерии (ветвь передней спинной артерии).
Спинная сухотка (tabes dorsalis)
Инкубационный период составляет от 5 до 50 лет, в среднем 20 лет. В основе спинной сухотки лежат воспалительная инфильтрация и дегенерация задних корешков в зоне их вхождения в спинной мозг и задних канатиков спинного мозга. Характерными симптомами являются стреляющие корешковые боли (вплоть до табетических болевых кризов), нарушения глубокой чувствительности с выпадением глубоких рефлексов и сенситивной атексией, нейрогенные расстройства, импотенция. Выяется синдром Аргайла Робертсона (узкие, неправильной формы зрачки, не реагирующие на свет и с сохранной их фотореакцией на конвергенцию и аккомодацию), нередки нейрогенные артропатии (сустав Шарко), трофические язвы на нижних конечностях. Все эти симптомы могут оставаться и после антибактериальной терапии.
Прогрессивный паралич - позднее проявление инфекции, обычно развивается спустя 10-20 лет после инфицирования. Он представляет собой энцефалитическую форму нейросифилиса, связанную с непосредственным проникновением трепонем из периваскулярных пространств в клетки мозга, и проявляется медленно нарастающими нарушениями когнитивных функций (памяти, мышления) с изменениями личности вплоть до развития деменции. Нередко встречаются маниакальные и депрессивные состояния, бредовые идеи, галлюцинации. В неврологическом статусе выявляется синдром Аргайла Робертсона, дизартрия, интенционный тремор, снижение мышечного тонуса и силы мышц, нарушения функции тазовых органов, эпилептические припадки. Болезнь неуклонно прогрессирует, приводя к летальному исходу в течение нескольких месяцев или лет. Признаки прогрессивного паралича и спинной сухотки могут сочетаться, в таких случаях диагностируют табопаралич.
Сифилитическая гумма может локализоваться в области базальных ликворных цистерн и приводить к сдавлению черепных нервов на основании головного мозга. Клиническая картина напоминает признаки объемного поражения мозга с прогрессирующей внутричерепной гипертензией. Иногда гумма локализуется в спинном мозге, вызывая нарастающий нижний парапарез, парагипестезию, нарушения функции тазовых органов.
Диагностика Нейросифилиса:
Кроме типичной клинической картины различных вариантов нейросифилиса ведущим методом диагностики является серологическая (реакция Вассермана, микрореакция преципитации с кардиолипиновым антигеном, реакция иммунофлюоресценции - РИФ, реакция иммобилизации трепонем - РИТ). В целом диагностика нейросифилиса требует наличия 3 критериев:
- положительных нетрепонемных и/или трепонемных реакций при исследовании сыворотки крови;
- неврологических синдромов, характерных для нейросифилиса;
- изменений цереброспинальной жидкости (положительная реакция Вассермана, воспалительные изменения ликвора с цитозом свыше 20 мкл и содержанием белка свыше 0,6г/л, положительная РИФ).
КТ и МРТ головного мозга при нейросифилисе выявляют неспецифические изменения (усиление контрастирования мозговых оболочек, инфаркты, мультифокальные поражения белого вещества, гидроцефалию, гуммы, атрофию мозга) и служат главным образом для исключения других заболеваний.
Дифференцировать необходимо с серозным менингитом другой этиологии, васкулитами, саркоидозом, клещевым боррелиозом, бруцеллезом и др.
Лечение Нейросифилиса:
Наиболее эффективно внутривенное введение высоких доз пенициллина (2-4 млн ЕД 6 раз в сутки) в течение 10-14 дней. Внутримышечное введение пенициллина не позволяет достичь терапевтической концентрации в ликворе и возможно лишь в сочетании с приемом внутрь пробеницида (2 г в сутки), задерживающего выведение почками пенициллина. При аллергии к пенициллинам применяют цефтриаксон (роцефин) по 2 г в сутки в/в или в/м в течение 10-14 дней.
В первые часы после начала лечения может возникнуть острая лихорадка, озноб, тахикардия, снижение АД, головная боль и миалгии (реакция Яриша-Герксгеймера), углубление существовавших неврологических синдромов. Обычно эти симптомы регрессируют в течение суток, способствуют этому кортикостероиды (60 мг преднизолона) и нестероидные противовоспалительные средства.
Критериями эффективности лечения нейросифилиса являются регресс или отсутствие прогрессирования неврологических симптомов, нормализация состава цереброспинальной жидкости. Люмбальную пункцию и исследования ликвора повторяют каждые 6 мес. в течение 2 лет. Если к этому периоду цитоз сохраняется или появляются новые либо нарастают имевшиеся неврологические симптомы - рекомендуют повторный курс лечения.
К каким докторам следует обращаться если у Вас Нейросифилис:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Нейросифилиса, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сифилис: причины появления, симптомы, диагностика и способы лечения.
Определение
Сифилис — это системное инфекционное венерическое заболевание, вызываемое бледной трепонемой (Treponema pallidum), передающееся преимущественно половым путем. Сифилис может вызвать серьезные проблемы со здоровьем при отсутствии лечения. Инфекция поражает кожу, слизистые оболочки, нервную систему, внутренние органы и опорно-двигательный аппарат.
Бледная трепонема представляет собой микроорганизм спиралевидной формы. Вне организма Treponema pallidum гибнет при нагревании, высушивании, под влиянием большинства антисептиков, кислот и щелочей. Сохраняется при низких температурах и во влажной среде.
Причины появления сифилиса
Чаще всего источником инфекции являются больные ранними формами сифилиса (в первые два года после заражения) с мокнущими высыпаниями на коже и слизистых оболочках.
- половой путь (наиболее частый и типичный путь инфицирования; заражение происходит через поврежденную кожу либо слизистые оболочки);
- трансплацентарный путь (передача инфекции происходит от больной матери плоду через плаценту и ведет к развитию врожденного сифилиса);
- трансфузионный путь (при переливании крови от донора, больного сифилисом в любой стадии);
- контактно-бытовой путь (является редким; регистрируется преимущественно у детей в результате бытового контакта с родителями, имеющими сифилитические высыпания на коже и/или слизистых оболочках);
- профессиональный путь (инфицирование персонала лабораторий, работающего с зараженными экспериментальными животными, а также акушеров-гинекологов, хирургов, стоматологов, патологоанатомов, судмедэкспертов при выполнении профессиональных обязанностей).
По данным официальной государственной статистики, наблюдается постепенное снижение заболеваемости сифилисом в целом по России. В 2018 году показатель составил 16,7 случая на 100 тыс. населения. На фоне снижения общей заболеваемости сифилисом отмечается рост числа больных нейросифилисом с преобладанием его поздних форм. Более 70% случаев приходится на молодежь в возрасте от 18 до 30 лет.
Классификация заболевания
По Международной классификации болезней 10-го пересмотра:
А50 Врожденный сифилис.
А51 Ранний сифилис.
А52 Поздний сифилис.
А53 Скрытый сифилис, неуточненный как ранний или поздний.
Симптомы сифилиса
Инкубационный период начинается с момента внедрения в организм возбудителя сифилиса и заканчивается появлением первичных симптомов. В среднем продолжительность инкубационного периода составляет от 2 недель до 2 месяцев.
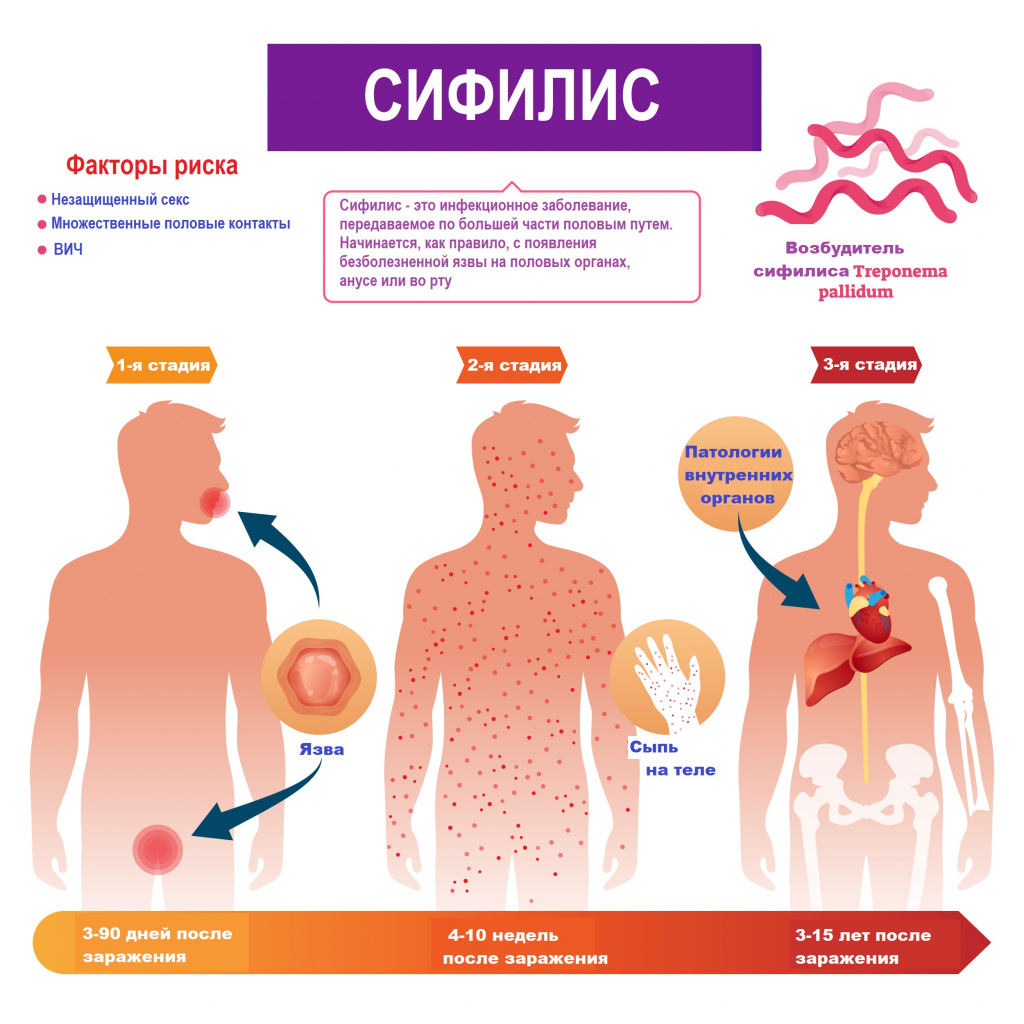
Болезнь по мере развития проходит 3 последовательные стадии.
1-я стадия. В месте контакта с инфицированной средой появляется язва (шанкр) округлых очертаний с плотными ровными краями и темно-красным дном. При трении из язвы может выделяться жидкость, содержащая живые трепонемы. Через 1–2 недели после появления первых признаков сифилиса начинают воспаляться лимфоузлы. К этому моменту трепонемы уже активно распространяются по организму и размножаются на слизистых внутренних органов. Первичные язвы обычно безболезненные, сохраняются от 3 до 6 недель и заживают самостоятельно. Однако отсутствие внешних проявлений не является поводом для отказа от лечения. Возбудитель болезни с током крови и лимфы распространяется по тканям и органам.
2-я стадия обычно начинается с появления сыпи на одном или нескольких участках тела. Сыпь может появляться через несколько недель после того, как заживает язва. Образуются шершавые красные или красно-коричневые пятна в области груди, шеи, на верхней части спины (ожерелье Венеры), которые не беспокоят и причиняют только эстетический дискомфорт. Сыпь может появиться на различных частях тела, в том числе, на ладонях рук и подошвах ног. Другие симптомы включают лихорадку, увеличение лимфатических узлов, боль в горле, очаговое выпадение волос, головную и мышечную боль, потерю веса, усталость. Возможны остаточные явления первичного сифилиса, поражения внутренних органов, опорно-двигательного аппарата и нервной системы. У каждого десятого пациента обнаруживают сопутствующие патологии костей, суставов, нервной системы. При ранних формах сифилиса чаще всего развиваются только функциональные расстройства пораженных внутренних органов и опорно-двигательного аппарата. Симптомы вторичного сифилиса могут проходить самостоятельно без лечения. На какое-то время больной чувствует облегчение, но болезнь прогрессирует или приобретает хроническое течение.
Без правильного лечения инфекционное заболевание переходит в латентную бессимптомную форму. Она может продолжаться многие годы.
3-я стадия. Третичный сифилис очень опасен и может начаться спустя несколько лет при бессимптомном течении инфекции. Хотя при отсутствии лечения третичный сифилис развивается не всегда. В группе риска - люди с иммунодефицитом и ослабленным здоровьем. На этой стадии высыпания бледнеют и чаще появляются на участках кожи, подверженных трению. Возможно развитие серьезных патологий сердца, желудочно-кишечного тракта, дыхательных путей, головного мозга. Заболевание поражает внутренние органы и может привести к летальному исходу.
Без лечения сифилис имеет тенденцию распространения на мозг и нервную систему (нейросифилис) или на глаза (сифилис глаза). Причем это может произойти на любой из стадий заболевания.
Симптомы нейросифилиса:
- сильная головная боль;
- нарушение координации движений;
- частичный или полный паралич;
- онемение конечностей;
- психические отклонения (слуховые и зрительные галлюцинация, деменция и т. д.).
Диагностика сифилиса
Основу диагностики сифилиса составляет выявление возбудителя заболевания или его генетического материала.
-
Неспецифический антифосфолипидный (реагиновый) тест - современный аналог реакции Вассермана.
Синонимы: Анализ крови на сифилис; Неспецифический антифосфолипидный (реагиновый) тест, современный аналог реакции Вассермана (RW). Nontreponemal test; Rapid plasma reagin test; Syphilis screening test; STS. Краткое описание исследования RPR тест RPR тест – чувствительный нетрепонемный тес.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кератит: причины появления, симптомы, диагностика и способы лечения.
Кератит – воспаление роговицы глаза, которое без должного лечения может иметь неприятные последствия.
- эпителий (передний эпителий) многослойный неороговевающий;
- боуменова мембрана – слой коллагеновых фибрилл, который не обладает способностью к регенерации, поэтому при его повреждении формируются рубцы;
- строма (составляет до 90% толщины роговицы) – слой правильно ориентированных коллагеновых волокон, на 80% состоит из воды;
- десцеметова мембрана – слой, образованный сетью коллагеновых волокон;
- эндотелий (задний эпителий) – монослой гексагональных клеток толщиной 4-6 мкм, не обладает способностью к регенерации.

Причины появления кератита
Выделяют две группы причин возникновения кератитов: экзогенные и эндогенные.
К экзогенным заболеваниям относят травматические, инфекционные, вирусные и грибковые кератиты. К эндогенным кератитам относятся заболевания, обусловленные инфекционными возбудителями, циркулирующими в организме. Они попадают в роговицу с током крови, из-за нарушения обмена веществ, нейрогенным путем. Выделяют также кератиты, возникшие вследствие невыясненных причин.
Классификация заболевания
По причине возникновения
I. Экзогенные кератиты:
- эрозии роговицы;
- травматические кератиты, обусловленные механической, физической или химической травмой;
- инфекционные кератиты бактериального происхождения;
- кератиты, вызванные заболеванием конъюнктивы, век, мейбомиевых желез;
- грибковые кератиты, или кератомикозы.
1. Инфекционные кератиты:
- туберкулезные;
- сифилитические;
- герпетические;
- гематогенные (глубокий диффузный кератит, глубокий ограниченный кератит, склерозирующий кератит);
- аллергические.
3. Авитаминозные кератиты.
4. Акантамебные поражения.
III. Кератиты невыясненной этиологии.
- острый,
- подострый,
- хронический,
- рецидивирующий.
Поскольку иннервацию роговицы обеспечивает ветвь тройничного нерва, при воспалении роговицы возникают такие проявления, как светобоязнь, блефароспазм (непроизвольное сокращение круговой мышцы глаза, приводящее к стойкому спазматическому смыканию век), чувство инородного тела, режущая боль в глазу, слезотечение.
Главный признак кератита – нарушение прозрачности роговицы вследствие скопления в ткани воспалительных элементов: лейкоцитов, лимфоцитов, гистиоцитов, плазматических и некоторых других клеток.

По глубине расположения инфильтрата выделяют:
- поверхностные, не нарушающие боуменову оболочку и, как правило, бесследно рассасывающиеся;
- инфильтраты, расположенные под боуменовой мембраной – частично замещающиеся соединительной тканью и оставляющие рубчик в виде помутнения или пятна (вид облака);
- глубокие инфильтраты, приводящие к выраженному рубцовому помутнению.
Появляется резкая боль, глаз краснеет, зрение затуманивается и снижается, наблюдаются блефароспазм, слезотечение и светобоязнь, может присутствовать слизисто-гнойное отделяемое. По мере прогрессирования процесса происходит изъязвление поверхности над инфильтратом и формирование язвы роговицы.
При поражении глаз различными видами паразитических грибов (актиномицетами, аспергиллами) возникают кератомикозы, отличающиеся длительным течением.
Проявлениям заболевания часто предшествуют микротравмы эпителия роговицы, продолжительное лечение антибиотиками или глюкокортикоидами, грибковые заболевания кожи. Развиваются симптомы раздражения глаза: беловатое или сероватое помутнение роговицы с крошковидной рыхлой поверхностью и желтоватым окаймлением. В случае присоединения вторичной бактериальной инфекции есть риск возникновения перфорации. На месте инфильтрата и язвы обычно формируется бельмо.
В последние годы отмечается рост числа акантамебных кератитов у пациентов, использующих мягкие контактные линзы. Амебы Acanthamoeba могут выживать в пространстве между линзой и глазом и проникать в роговицу. Поэтому контактные линзы необходимо надлежащим образом дезинфицировать.
Нарушения правил ношения и хранения линз в сочетании с дефектами эпителия, часто наблюдаемыми у носителей контактных линз, способствуют распространению инфекции.
Вследствие химического и термического воздействия на глаз, повреждения роговицы инородным телом возникают экзогенные кератиты посттравматического происхождения. Для них характерно наличие выраженного болевого синдрома, слезотечения, блефароспазма.
Кератит сифилитический – поражение роговицы, развивающееся при сифилисе – в настоящее время диагностируют редко, как правило, при врожденном сифилисе. Заболевание вызывает поражение обоих глаз. Пациенты отмечают слезотечение, светобоязнь, боль в глазах, умеренную перикорнеальную инъекцию (вокруг лимба). Течение кератита длительное (до 2 лет) с формированием диффузной инфильтрации серовато-белого цвета, постепенно распространяющегося по всей роговице, васкуляризацией (формированием новых кровеносных сосудов). Регрессия происходит крайне медленно, изъязвления не характерны.
При приобретенном сифилисе кератит возникает обычно в одном глазу с незначительными воспалительными признаками, нередко при отсутствии васкуляризации.
Авитаминоз А также может стать причиной кератита. Чаще всего в патологический процесс вовлекаются оба глаза. Для начальной стадии заболевания характерны быстрое высыхание роговицы и ее тусклость, отслаивание эпителия. В центральной зоне роговицы обнаруживают серые округлые бляшки с тусклой поверхностью. На конъюнктиве глазного яблока бляшки имеют белый цвет и покрыты тонкой пеленой. Наблюдается значительное снижение остроты зрения. Возможно формирование очагов некроза с последующим расплавлением стромы роговой оболочки, причем разрушение и перфорация роговицы могут произойти за несколько дней. Процесс заканчивается образованием бельма или атрофией глазного яблока.
Нейропаралитический кератит становится следствием поражения тройничного нерва, имеет длительное течение и устойчивость к проводимой терапии. Заболевание характеризуется резким снижением или полным отсутствием чувствительности роговицы. Слезотечение, светобоязнь, блефароспазм обычно отсутствуют, иногда пациенты отмечают болевой синдром. В центральных отделах роговицы происходит слущивание эпителия, формируется локальное помутнение с образованием глубокого язвенного дефекта.
При системных заболеваниях (ревматоидном артрите, узелковом полиартериите, системном васкулит и др.) может развиваться язвенный кератит. В этом случае отмечаются помутнение стромы роговицы и утолщение роговицы, глубокие краевые инфильтраты на обоих глазах.
Диагностика кератита
Анализы назначает врач, исходя из необходимости проведения тех или иных исследований.
-
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Такой вариант течения болезни носит название скрытого сифилиса. Скрытый сифилис с момента заражения принимает латентное течение, протекает бессимптомно, но при этом анализы крови на сифилис оказываются положительными.
В венерологической практике принято различать ранний и поздний скрытый сифилис: если больной заразился сифилисом меньше, чем 2 года назад, говорят о раннем скрытом сифилисе, а если более 2 лет назад - то о позднем.
Если определить вид скрытого сифилиса невозможно, венеролог ставит предварительный диагноз скрытого неуточненного сифилиса, в ходе обследования и лечения диагноз может быть уточнен.
Что провоцирует / Причины Скрытого сифилиса:
С помощью электронного микроскопа установлено, что бледная трепонема в очагах поражения чаще располагается в межклеточных щелях, периэндотелиальном пространстве, кровеносных сосудах, нервных волокнах, особенно при ранних формах сифилиса. Нахождение бледных трепонем в периэпиневрии еще не является доказательством поражения нервной системы. Чаще подобное обилие трепонем имеет место при явлениях септицемии. В процессе фагоцитоза часто возникает состояние эндоцитобиоза, при котором трепонемы в лейкоцитах заключаются в полимембранную фагосому. Факт заключения трепонем в полимембранных фагосомах - явление весьма неблагоприятное, так как, находясь в состоянии эндоцитобиоза, бледные трепонемы длительно сохраняются, защищенные от воздействия антител и антибиотиков. В то же время клетка, в которой образовалась такая фагосома, как бы защищает организм от распространения инфекции и прогрессирования болезни. Это зыбкое равновесие может сохраняться длительно, характеризуя латентное (скрытое) течение сифилитической инфекции.
Для получения культуры бледных трепонем необходимы сложные условия (специальные среды, анаэробные условия и др.). Вместе с тем культуральные трепонемы быстро теряют морфологические и патогенные свойства. Кроме указанных выше форм трепонем, предполагалось существование зернистых и невидимых фильтрующихся форм бледных трепонем.
Вне организма бледная трепонема весьма чувствительна к внешним воздействиям, химическим веществам, высыханию, нагреванию, влиянию солнечных лучей. На предметах домашнего обихода бледная трепонема сохраняет свою вирулентность до высыхания. Температура 40-42°С сначала повышает активность трепонем, а затем приводит к их гибели; нагревание до 60°С убивает их в течение 15 мин., а до 100°С - моментально. Низкие температуры не оказывают губительного влияния на бледную трепонему, и в настоящее время хранение трепонем в бескислородной среде при температуре от -20 до -70°С или высушенных из замороженного состояния является общепринятым методом сохранения патогенных штаммов.
Патогенез (что происходит?) во время Скрытого сифилиса:
Реакция организма больного на внедрение бледной трепонемы сложна, многообразна и недостаточно изучена. Заражение происходит в результате проникновения бледной трепонемы через кожу или слизистую оболочку, целость которых обычно нарушена. Однако ряд авторов допускают возможность внедрения трепонемы через неповрежденную слизистую оболочку. В то же время известно, что в сыворотке крови здоровых лиц имеются факторы, обладающие иммобилизующей активностью по отношению к бледным трепонемам. Наряду с другими факторами они дают возможность объяснить, почему при контакте с больным человеком не всегда отмечается инфицирование. Отечественный сифилидолог М.В. Милич на основании собственных данных и анализа литературы считает, что заражение может не наступить в 49-57% случаев. Разброс объясняется частотой половых контактов, характером и локализацией сифилидов, наличием входных ворот у партнера и количеством бледных трепонем, проникших в организм. Таким образом, важным патогенетическим фактором в возникновении сифилиса является состояние иммунной системы, напряженность и активность которой варьирует в зависимости от степени вирулентности инфекции. Поэтому дискутируется не только возможность отсутствия заражения, но и возможность самоизлечения, которое считается теоретически допустимым.
Симптомы Скрытого сифилиса:
В практике приходится иметь дело с больными, у которых наличие сифилиса устанавливают только на основании положительных серологических реакций при отсутствии каких-либо клинических данных (на коже, слизистых оболочках, со стороны внутренних органов, нервной системы, опорно-двигательного аппарата), указывающих на наличие в организме больного специфической инфекции. Многие авторы приводят данные статистики, согласно которым количество больных скрытым сифилисом увеличилось во многих странах. Например, скрытый (латентный) сифилис у 90% больных выявляют при профилактических осмотрах, в женских консультациях и соматических больницах. Это объясняют как более тщательным обследованием населения (т. е. улучшением диагностики), так и истинным увеличением числа больных (в том числе за счет широкого приема населением антибиотиков по поводу интеркуррентных заболеваний и проявлении сифилиса, которые трактуются самим больным не как симптомы венерического заболевания, а как, например, проявление аллергии, простуды и т. д.).
Скрытый сифилис подразделяют на ранний, поздний и неуточненный.
Скрытый поздний сифилис (syphilis lateus tarda) в эпидемиологическом отношении менее опасен, чем ранние формы, так как при активизации процесса он проявляется либо поражением внутренних органов и нервной системы, либо (при высыпаниях на коже) появлением малозаразных третичных сифилидов (бугорков и гумм).
Ранний скрытый сифилис по времени соответствует периоду от первичного серопозитивного сифилиса до вторичного рецидивного включительно, только без активных клинических проявлений последнего (в среднем до 2 лет от момента заражения). Однако у этих больных в любой момент могут возникнуть активные, заразные проявления раннего сифилиса. Это заставляет относить больных ранним скрытым сифилисом к эпидемиологически опасной группе и проводить энергичные противоэпидемические мероприятия (изоляция больных, тщательное обследование не только половых, но и бытовых контактов, в случае необходимости принудительное лечение и др.). Как и лечение больных с другими ранними формами сифилиса, лечение больных ранним скрытым сифилисом направлено на быструю санацию организма от сифилитической инфекции.
Диагностика Скрытого сифилиса:
В диагностике скрытой формы сифилиса могут помочь следующие данные:
Больные поздним скрытым сифилисом практически считаются неопасными в эпидемиологическом отношении. Однако в этих случаях особенно легко ошибочно принять положительные серологические реакции крови за проявление сифилиса, тогда как они могут быть ложно-положительными, т. е. несифилитическими, обусловленными многими причинами (перенесенной в прошлом малярией, ревматизмом, хроническими заболеваниями печени, легких, хроническими гнойными процессами, возрастными изменениями в обменных процессах организма и др.). Установление данного диагноза в венерологии считается наиболее сложным и очень ответственным и не должно производиться без подтверждения РИФ, РИТТ и РПГА (иногда такие исследования осуществляют повторно с перерывом в несколько месяцев, а также после санации очагов хронической инфекции или соответствующего лечения интеркуррентных заболеваний).
Все больные консультируются невропатологом, терапевтом для исключения специфического поражения ЦНС и внутренних органов.
Диагностике позднего скрытого сифилиса способствуют:
- данные анамнеза (если больной указывает, что он мог заразиться от какого-то источника более 2 лет назад);
- низкий титр реагинов (1:5, 1:10, 1:20) при резкоположительных результатах по классическим серологическим реакциям (КСР) или слабоположительные результаты по КСР (с подтверждением в обоих случаях по РИФ, РИТТ и РПГА);
- негативация серологических реакций к середине или концу специфического лечения, а также нередко отсутствие негативации КСР, РИФ, РИТТ, несмотря на энергичное противосифилитическое лечение с применением неспецифических средств;
- отсутствие реакции обострения в начале пенициллинотерапии (лечение таких больных предпочтительнее начинать с подготовки - препаратами йода, бийохинолом);
- патология в ликворе (скрытый сифилитический менингит), наблюдаемая у этих больных чаще, чем при раннем скрытом сифилисе, и очень медленная санация ликвора.
Кроме того, у половых партнеров также находят поздний скрытый сифилис или (значительно чаще) у них отсутствуют какие-либо проявления сифилитической инфекции (они практически здоровы, и проводить превентивное лечение их как половых контактов больных ранним скрытым сифилисом не следует). Основная цель специфического лечения больных поздним скрытым сифилисом - профилактика развития у них поздних форм висцерального сифилиса и сифилиса нервной системы.
Скрытый (неведомый, неуточненный) сифилис диагностируется в тех случаях, когда ни врач, ни больной не знают, когда и при каких обстоятельствах произошло заражение. В связи с подразделением скрытого сифилиса на ранний и поздний в последнее время это наблюдается все реже. Установление такого диагноза при отсутствии клинических и анамнестических данных о сифилисе подтверждает возможность с самого начала бессимптомного скрытого течения сифилиса.
Лечение Скрытого сифилиса:
Согласно существующим инструкциям и схемам лечения сифилиса, все больные ранним скрытым сифилисом подвергаются одинаковому лечению. В тех случаях, когда путем анамнеза или по данным конфронтации удается установить давность существования инфекции, исход заболевания можно прогнозировать (естественно, чем меньше срок заболевания, тем благоприятнее прогноз и исход терапии).
К каким докторам следует обращаться если у Вас Скрытый сифилис:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Скрытого сифилиса, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

