Мрт при генитальном туберкулезе
Обновлено: 24.04.2024
Внелегочный туберкулез – это локализованная форма туберкулеза других органов, кроме легкого [3, 4].
Назвние протокола: Внелегочный туберкулез
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| A18 | Туберкулез других органов |
Дата разработки/пересмотра протокола: 2015 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
АБП антибактериальные препараты;
АД – артериальное давление;
ВИЧ – вирус иммунодефицита человека;
ЖКТ- желудочно-кишечный тракт;
КСТ – костно-суставной туберкулез;
КТ – компьютерная томография;
КУБ – кислотоустойчивые бактерии;
МБТ – микобактерии туберкулеза;
МЛУ ТБ – туберкулез с множественной лекарственной устойчивостью;
МРТ – магнитно-резонансная томография;
НКЛ – непосредственно контролируемое лечение;
ОАК – общий анализ крови;
ПТП – противотуберкулезные препараты;
СВА – сельская врачебная амбулатория
СОЭ – скорость оседания эритроцитов;
ТЛЧ – тест на лекарственную чувствительность;
УД – уровень доказательности;
ФАП – фельдшерско-акушерский пункт;
ЦНС – центральная нервная система;
ЦРБ – центральная районная больница;
ЧДД-частота дыхательной деятельности;
ЭКГ – электрокардиограмма;
Rh-фактор – резус фактор;
HBsAg- поверхностный антиген вируса гепатита В
GPP – рекомендованная лучшая практика
Пользователи протокола: терапевты, врачи общей практики, хирурги, травматологи, нейрохирурги, невропатологи, урологи, гинекологи, окулисты, фтизиатры.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Классификация
- туберкулез костей и суставов;
- туберкулезный остит;
- туберкулезный синовит;
- туберкулезный спондилит;
- туберкулезный коксит;
- туберкулезный гонит;
- прочее кости и суставы;
- туберкулез мочевыделительной системы;
- туберкулез почек;
- туберкулез уретры;
- туберкулез мочеточника;
- туберкулез мочевого пузыря;
- туберкулез мочеполовых органов;
- туберкулезный эпидидимит, орхоэпидидимит и орхит;
- туберкулез предстательной железы, придатков, полового члена;
- туберкулез женских половых органов;
- туберкулезный сальпингит;
- туберкулез матки;
- туберкулез яичника;
- туберкулез наружных половых органов;
- туберкулез молочной железы;
- туберкулез периферических лимфатических узлов;
- туберкулез органов брюшной полости;
- туберкулез глаз.
- ограниченный – неосложненный маленький очаг в пределах одного сегмента костного скелета, лимфоузла, почечной паренхимы и глазного яблока;
- распространенный – поражение более одного сегмента костной ткани, нескольких групп лимфатических узлов, паренхимы почек с вовлечением мочевыводящих путей, маточных труб, яичников с наличием осложнений.
- активная;
- неактивная (затихания);
(остаточные изменения после перенесенного туберкулеза):
- деформация костей;
- посттуберкулезный артроз;
- анкилоз;
- контрактура;
- нестабильность позвоночного столба;
- корешковый синдром;
- парезы;
- параличи;
- нарушения функции тазовых органов;
- кальцинаты в лимфатических узлах;
- сморщивание почки;
- стриктура уретры и мочеточника;
- микроцистис;
- хроническая почечная недостаточность;
- бесплодие;
- спаечный процесс.
- абсцессы;
- свищи;
- неврологические нарушения;
- контрактура суставов;
- анкилоз суставов;
- деформация костно-суставной системы;
- асцит;
- перитонит;
- тотальное поражение яичка;
- выключение почек;
- амонорея;
- микроцистис, стриктура мочеточника и уретры;
- язва роговицы;
- катаракта;
- глаукома;
- отслойка сетчатки;
- эндофтальмит;
- атрофия зрительного нерва.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы:
общие:
- общая слабость, потливость;
- боли в области пораженного участка;
- повышение температуры тела.
- слабость или отсутствие движения в нижних конечностях;
- укорочение и ограничение движений конечностей;
- наличие свища с серозно-гнойным отделяемым;
- наличие опухолевидного образования (холодного натечника);
- деформация скелета.
- увеличение периферических лимфоузлов;
- покраснение кожи и отек в области пораженного лимфоузла.
Физикальное обследование.
общий осмотр [1, 3, 4, 6, 7]:
- бледность кожных покровов;
- дефицит массы тела;
- вынужденное положение;
- поражения целостности кожных покровов;
- трофические изменения мягких тканей;
- функционирующие свищи;
- наличия увеличенных лимфоузлов с признаками воспаления;
- фликтены глаз, задние синехии;
- помутнения оптических сред глаз;
- крупные сальные преципитаты на эндотелии роговицы глаз в зоне Эрлиха;
- изолированные хориоретинальные очаги округлой или овальной формы с вкраплением пигмента на оболочках глаз;
- отек зрительного нерва;
- отслойка сетчатки;
- язвы, папулы, рубцовые изменения кожи;
- нарушения функций мочеполовой системы;
- нарушения функций спинного мозга (парезы, параплегия);
- деформация костей скелета с изменением и выбуханием мягкой ткани.
- уплотнение, деформация и болезненность в области пораженного сегмента скелета, органа и увеличение размера периферических лимфатических узлов.
Лабораторные исследования [1, 3, 4]:
- ОАК норма или снижение показателей красной крови (анемия): возможны незначительный лейкоцитоз, ускорение СОЭ, моноцитоз;
- Бактериоскопическое исследование мазка биологического материала - возможно обнаружение БК УД- В;
- выделение ДНК из биологического материала определяет наличие МБТ и чувствительность к рифампицину УД- В;
- бактериологическое исследование биологического материла (выделение чистой культуры) обнаруживается рост единичных и колоний МБТ.
Инструментальные исследования [1,3,4, 5]:
рентгенологическая картина:
- при КСТ определяются сужение суставной щели, участки деструкции с костными секвестрами, контактное поражение костей и увеличение тени мягкой ткани (за счет абсцесса);
- фистулография - определяются свищевые ходы и связь с пораженным участком;
- гистеросальпингография - определяются рубцовые изменения в полости матки маточных трубах различной степени выраженности;
- урография внутривенная - определяются одно и нескольких каверн с неровными контурами;
- при КСТ на КТ – определяются участки деструкции с костными секвестрами, в мягких тканях абсцессы с четкими контурами;
- при поражении почек на КТ - явления деструкции сосочка, полной окклюзии шейки чашечки (выключенная чашечка), деформации большинства чашечек или распространенной деструкции почечной паренхимы;
- при поражении органов брюшной полости на КТ определяются увеличение лимфоузлов забрюшинного пространства, межпетельные абсцессы, свободная жидкость в брюшной полости;
- при биомикроскопии - наличие фликтен, инфильтратов, крупных сальных преципитатов в зоне Эрлиха треугольной формы, задних синехий, помутнений оптических сред;
- при офтальмоскопии - хориоретинальные очаги с вкраплением пигмента овальной округлой формы, отек зрительного нерва, отслойка сетчатки.
Картина УЗИ:
- при КСТ определяются наличие натёчных абсцессов в забрюшинном пространстве;
- при туберкулезном лимфадените - определяются наличие увеличенных лимфатических узлов и жидкостного содержимого;
- при туберкулезе органов брюшной полости определяются свободная жидкость в брюшной полости, наличие образования в полости.
Консультации узких специалистов - по показаниям.

Диагностический алгоритм [1]:
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
Таблица - 1. Дифференциальная диагностика туберкулезного спондилита
КТ, МРТ, УЗИ при тубоовариальном абсцессе
а) Определения:
• Воспалительный процесс в органах верхних отделов женских половых путей: эндометрии, маточных трубах и яичниках
• Далеко зашедшее ВЗОМТ, сопровождающееся деструкцией нормальных тканей придатков с образованием воспалительного конгломерата, в который вовлечены как маточная труба, так и яичник
б) Лучевая диагностика:
1. Общие сведения:
• Наиболее надежные диагностические признаки:
о Отсутствие четких границ между маточной трубой и яичником и слияние последних в тубоовариальный комплекс
о Сложное объемное образование придатков:
- Солидно-кистозное
- Наличие перегородок в полости абсцесса и неравномерная толщина стенки
- Возможно появление уровня жидкости из-за оседания тканевого детрита
- Иногда газ в полости абсцесса
о Воспалительные изменения в тазовой жировой клетчатке и наличие свободной жидкости в малом тазу
о Вовлечение в воспалительный процесс соседних органов:
- Кишечная непроходимость или реактивное утолщение стенки кишки
- Расширение мочеточника и почечной лоханки (в результате спазма или обструкции)
- Образование внутрибрюшинного абсцесса при разрыве тубоовариального абсцесса
• Синдром Фитц-Хью-Куртиса:
о Осложнение ВЗОМТ
о Распространение инфекции из малого таза вверх по правому боковому каналу на брюшину верхнего правого квадранта живота
о Перигепатит, воспаление глиссоновой капсулы:
- Капсула переднего отдела печени утолщена, и сигнал от нее усиливается при введении контрастного вещества
- Нарушение перфузии субкапсулярной и перипортальной ткани печени
о Утолщение стенки желчного пузыря и скопление жидкости вокруг него
о Скопление жидкости и тяжистый рисунок жировой клетчатки в правом боковом канале
о Спайки между висцеральной и париетальной брюшиной, осумкованные скопления жидкости в перигепатическом пространстве
о Если при КТ изменения в паренхиме печени невозможно интерпретировать однозначно, выполняют МРТ:
- Повышенная васкуляризация субкапсулярной и пери-портальной ткани печени в поздней артериальной фазе контрастирования
- Изоинтенсивный сигнал на отсроченных изображениях, полученных при МРТ с введением контрастного вещества
- Отсутствие патологических изменений интенсивности сигнала на изображениях, полученных до введения контрастного вещества
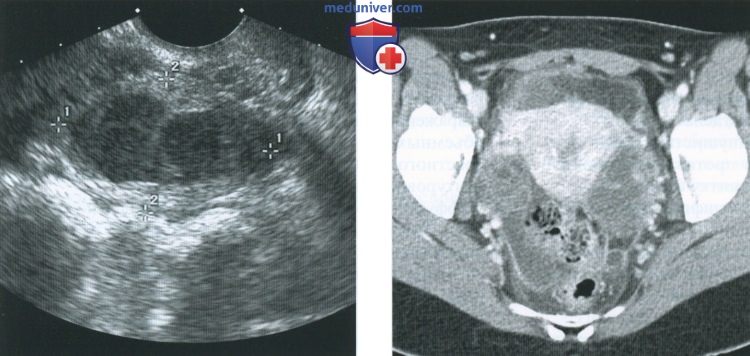
(Слева) При ТВУЗИ у пациентки с двусторонним тубоовариальным абсцессом в левых придатках визуализируется сложное солидно-кистозное образование. Аналогичная картина выявляется в правых придатках. Идентифицировать нормальные яичники не удается.
(Справа) При КТ с контрастным усилением в аксиальной плоскости у той же пациентки выявляются сложные объемные образования в придатках с обеих сторон с толстым ободком усиления и перегородками, накапливающими контрастное вещество, и центральной частью, имеющей низкую рентгеновскую плотность. Тазовая жировая клетчатка имеет тяжистый рисунок, обусловленный воспалительными изменениями, в малом тазу видны свободная жидкость и утолщение брюшины.
2. КТ при тубоовариальном абсцессе:
• КТ с контрастным усилением:
о Многокамерное кистозное образование:
- Толстая стенка и перегородки, сигнал от которых усиливается при введении контрастного вещества
- Газ в полости абсцесса наблюдается редко, но является специфическим признаком
о Тяжистый рисунок тазовой жировой клетчатки и наличие жидкости в полости малого таза
о Утолщение брюшины и связок матки и накопление ими контрастного вещества
3. МРТ при тубоовариальном абсцессе:
• Т1-ВИ:
о Кистозное образование придатка с размытыми границами:
- Содержит жидкость, дающую сигнал низкой интенсивности
- Толстая стенка, имеющая неравномерную ширину
о Сигнал может быть гиперинтенсивным при наличии в содержимом продуктов распада крови или белка
о Вдоль внутренней стенки абсцесса может выявляться гиперинтенсивный ободок:
- Обусловлен образованием грануляционной ткани и кровоизлиянием
• Т2-ВИ:
о Кистозное образование придатков с размытыми границами и неоднородной структурой:
- Содержит жидкость, дающую сигнал от промежуточной до высокой интенсивности
- Неравномерная толщина стенки и перегородок, дающих гипоинтенсивный сигнал
о Отек жировой клетчатки параметрия, дающий гиперинтенсивный сигнал
о Гипоинтенсивные линейные фиброзные тяжи в тазовой жировой клетчатке
• Т1-ВИ с контрастированием:
о Усиление сигнала от кистозного образования придатков с перегородками и толстым ободком
о Сетчатый тяжистый рисунок тазовой жировой клетчатки:
- Соответствует спайкам и фиброзной ткани
4. УЗИ при тубоовариальном абсцессе:
• Многокамерное сложное кистозное образование придатков
• Толстая стенка и перегородки, имеющие неравномерную толщину
• Возможен уровень жидкости, обусловленный оседанием тканевого детрита
• Повышенная эхогенность тазовой жировой клетчатки, обусловленная воспалительным процессом
5. Рекомендации по проведению лучевых исследований:
• Наиболее информативные методы визуализации:
о УЗИ:
- Метод, с которого следует начинать инструментальное исследование пациентки, жалующейся на боль внизу живота
- Оптимальный метод исследования для исключения перекрута яичника и эктопической беременности
о КТ:
- Целесообразна для исключения экстрагенитальной патологии при отсутствии специфических симптомов
- Позволяет идентифицировать пациенток, которым необходима госпитализация
- При уже диагностированном ВЗОМТ позволяет выяснить возможность чрескожного дренирования абсцесса
о МРТ:
- Позволяет отличить тубоовариальный абсцесс от опухоли яичника и от эндометриоза
• Оптимизация протокола исследования:
о КТ: при внутривенном и пероральном введении контрастного вещества исследование по времени необходимо спланировать так, чтобы можно было визуализировать дистальный отдел тонкой кишки
о МРТ: подавление сигнала от жировой ткани на Т2-ВИ и Т1-ВИ с контрастированием улучшает визуализацию воспалительных изменений
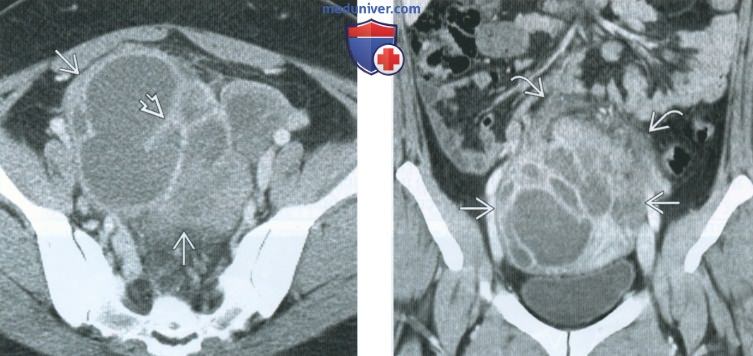
(Слева) При КТ с контрастным усилением в аксиальной плоскости в придатках матки выявляется сложное кистозное образование, имеющее толстую стенку и перегородки, сигнал от которых усиливается при введении контрастного вещества, - картина, соответствующая тубоовариальному абсцессу. Идентифицировать нормальный яичник, расположенный отдельно от маточной трубы, не удается.
(Справа) При КТ с контрастным усилением в корональной плоскости у той же пациентки наиболее отчетливо видны воспалительные изменения вокруг описанного на предыдущем рисунке крупного тубоовариального абсцесса.
в) Дифференциальная диагностика тубоовариального абсцесса:
1. Опухоль яичника:
• Солидно-кистозное объемное образование
• Отсутствие воспалительных изменений в малом тазу
• Значительное количество свободной жидкости в малом тазу
• Возможно наличие опухолевых имплантатов в брюшине
• Отсутствие клинических признаков боли и инфекции
3. Геморрагическая киста яичника/эндометриоз:
• Сигнал высокой интенсивности на Т1-ВИ
• Эффект затенения на Т2-ВИ
• Тяжистый рисунок тазовой жировой клетчатки выражен слабо или отсутствует
• Отсутствие клинических признаков инфекции
4. Тазовый абсцесс другой этиологии:
• Сложное кистозное образование
• Например, при дивертикулите, болезни Крона, перфоративном аппендиците
• Яичник не изменен, или изменения затрагивают его периферическую часть
• Обычно односторонний и лишь в редких случаях двусторонний
• Наличие газа наблюдается чаще, чем при тубоовариальном абсцессе
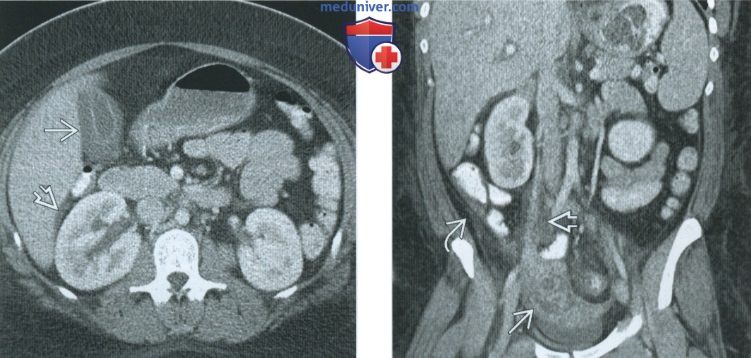
(Слева) При КТ с контрастным усилением в аксиальной плоскости у пациентки с тубоовариальным абсцессом выявляется диффузное утолщение стенки желчного пузыря, который имеет нормальные размеры. В гепаторенальном углублении (кармане Моррисона) имеется свободная жидкость.
(Справа) При КТ с контрастным усилением в корональной плоскости у той же пациентки справа виден тубоовариальный абсцесс и воспалительные изменения вдоль сосудистой ножки яичника. В правом боковом канале отмечаются свободная жидкость и тяжистый рисунок. Распространение воспалительного процесса по правому боковому каналу в правый верхний квадрант живота укладывается в картину синдрома Фитц-Хью-Куртиса.
г) Патологоанатомические особенности. Общие сведения:
• Этиология:
о Является результатом нелеченой или нераспознанной восходящей инфекции, которая приводит к развитию эндометрита, сальпингита и в конечном итоге - тубоовариального абсцесса
о Тубоовариальный абсцесс у женщин в постменопаузе в 50% случаев ассоциирован со злокачественной опухолью половых органов
о Чаще всего обусловлен бактериальной инфекцией:
- Наиболее частыми возбудителями бывают Neisseria gonorrhoeae и Chlamydia trachomatis
- В 30—40% случаев заболевание имеет полимикробную природу
- Редкие причины: актиномикоз, туберкулез, ксантогра-нулематоз
о Факторы риска:
- Молодой возраст
- Частая смена половых партнеров
- Активная половая жизнь
- Низкое социально-экономическое положение - ВМС:
Установленное ВМС повышает риск ВЗОМТ в 3 раза
ВЗОМТ развивается в первые месяцы после установления ВМС
Повышена частота актиномикоза
• Ассоциированная патология:
о Разрыв тубоовариального абсцесса может привести к развитию опасного для жизни перитонита
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые субъективные и объективные симптомы:
о Неспецифические симптомы:
- Повышение температуры тела, боль в животе или в его нижних отделах
- Слизисто-гнойные выделения из влагалища
- Болезненность шейки матки и придатков, диспареуния
- Дизурия, тошнота, рвота
о Количество больных с бессимптомным течением достигает 35%
2. Демографические особенности:
• Возраст:
о Наблюдается у сексуально активных женщин
• Эпидемиология:
о Женщин, болеющих ВЗОМТ, насчитывается более 1 млн
о Ежегодно госпитализируется более 275 000 женщин с ВЗОМТ
3. Естественное течение и прогноз:
• Воспалительный процесс вызывает образование рубцов, повреждение маточной трубы и ее окклюзию:
о В 6 раз повышается риск эктопической беременности
о Повышается риск ВЗОМТ в будущем
о Хроническая боль внизу живота (у 20% больных)
о Бесплодие:
- После однократного эпизода ВЗОМТ бесплодие развивается у 8%
- После двух эпизодов - у 20%
- После трех эпизодов - у 40%
4. Лечение:
• Если больной было установлено ВМС, его удаляют
• Назначают терапию антибиотиками
• При образовании абсцесса в малом тазу его дренируют чрескожно под контролем лучевых методов исследования или открытым способом
е) Особенности диагностики. Признаки, учитываемые при интерпретации результатов:
• Одно- или многокамерное кистозное образование придатков, сигнал от стенки и перегородок которого усиливается при введении контрастного вещества
• Изменения в яичнике и вовлечение их в воспалительный конгломерат
• Воспалительные изменения в малом тазу и наличие в нем жидкости
• Утолщение брюшины и связок матки и накопление ими контрастного вещества
а) Терминология:
1. Синонимы:
• Генитальный туберкулез у женщин
• ВЗОМТ туберкулезной этиологии
• Туберкулезный сальпингит
2. Определения:
• Инфекция женских половых путей, обусловленная Mycobacterium tuberculosis
б) Лучевая диагностика:
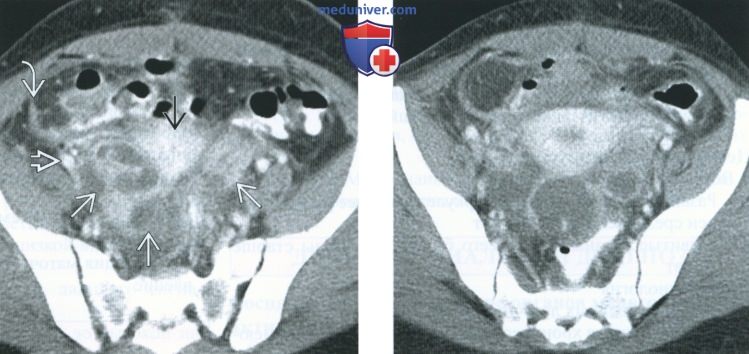
(Слева) При КТ с контрастным усилением в аксиальной плоскости в малом тазу выявляется обширный воспалительный процесс и сложное кистозное образование, окружающее матку. Близость кистозного образования к правым подвздошным сосудам В дает основание полагать, что воспалительный процесс распространился на внебрюшинное пространство, что является характерным признаком туберкулеза.
(Справа) При КТ с контрастным усилением в аксиальной плоскости у той же пациентки видно, что некоторые компоненты воспалительного инфильтрата имеют трубчатую форму и представляют собой расширенную воспаленную маточную трубу. Генитальный туберкулез почти всегда проявляется сальпингитом, который в типичных случаях бывает двусторонним.
4. МРТ при генитальном туберкулезе:
• Т1-ВИ:
о Многокамерные кистозные образования придатков:
- Стенки и перегородки неравномерно утолщены, дают сигнал от промежуточной до высокой интенсивности
о Гидросальпинкс, дающий сигнал от промежуточной до высокой интенсивности
• Т2-ВИ:
о Многокамерные кистозные образования придатков:
- Стенки и перегородки неравномерно утолщены, дают сигнал низкой интенсивности
- Сигнал от жидкого содержимого варьирует от промежуточной до высокой интенсивности
о Преимущественно солидные образования придатков:
- Характеризуются пятнистым рисунком, обусловленным казеозным распадом: участки сигнала высокой интенсивности на фоне сигнала низкой интенсивности от плотных участков фиброза
о Диффузное утолщение эндометрия, дающего сигнал от изо- до гипоинтенсивного:
- Пиометра: сигнал от промежуточной до высокой интенсивности
- Сращения: тяжи, пересекающие полость матки, дающие сигнал низкой интенсивности
о Сигнал промежуточной интенсивности от перитонеальных бляшек и нодулярных утолщений
о Большинство увеличенных лимфатических узлов дает сигнал высокой интенсивности, обусловленный колликвационным некрозом/казеозным распадом:
- Облитерация перинодальной жировой клетчатки, характеризующаяся сигналом высокой интенсивности из-за разрыва капсулы лимфатического узла
- Центральная часть лимфатического узла гипоинтенсивна, что обусловлено наличием парамагнитных свободных радикалов в активных фагоцитирующих клетках
• Т1-ВИ с контрастированием:
о Выраженное усиление сигнала от стенки и перегородок объемных образований придатков, зубчатые очертания внутренних контуров и нодулярные утолщения
о Интенсивное накопление контрастного вещества утолщенным эндометрием ± жидкость в полости матки
о Самый частый признак - периферический ободок усиления в лимфатических узлах:
- Обусловлен усиленным новообразованием сосудов — проявлением перинодальной воспалительной реакции
- Реже сигнал от лимфоузлов бывает гомогенным или гетерогенным по интенсивности либо не усиленным
6. Рекомендации по проведению лучевых исследований:
• Наиболее информативные методы визуализации:
о Наиболее информативным методом, позволяющим оценить проходимость и морфологические особенности маточных труб, является ГСГ
о КТ — наиболее подходящий метод исследования брюшины, сальника, брыжейки кишечника и лимфатических узлов
о ТВУЗИ и МРТ - наиболее подходящие методы для оценки морфологии объемных образований придатков
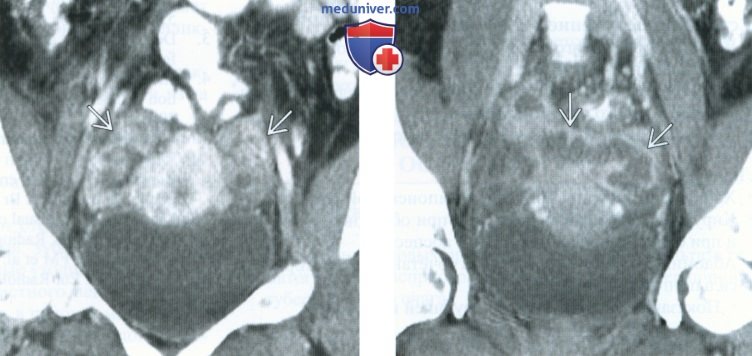
(Слева) При КТ с контрастным усилением в корональной плоскости с двух сторон визуализируются преимущественно солидные объемные образования придатков. Тубоовариальные абсцессы туберкулезной этиологии могут иметь вид кистозного, солидного или смешанного солидно-кистозного образования.
(Справа) При КТ с контрастным усилением в корональной плоскости у той же пациентки видно, что левая маточная труба расширена и имеет утолщенную стенку, сигнал от которой усиливается при введении контрастного вещества. Облитерация окружающих клетчаточных пространств говорит об активном воспалении.
в) Дифференциальная диагностика генитального туберкулеза у женщин:
1. Воспалительное заболевание органов малого таза/актиномикоз:
• Отсутствуют очаги обызвествления, выраженные изменения, характерные для лимфаденопатии, а также не отмечается поражения брюшины
• У пациенток с актиномикозом тазовых органов в анамнезе длительное использование ВМС
2. Рак яичника:
• Поражение маточной трубы не является превалирующим
• Грубые очаги обызвествления не наблюдаются
• Отсутствуют воспалительные изменения
г) Патологоанатомические особенности:
1. Общие сведения:
• Этиология:
о Поражение половых органов происходит в результате гематогенного распространения инфекции из первичного туберкулезного очага
2. Макроскопические изменения и исследование операционного материала:
• Милиарные бугорки на серозной поверхности
• Редко наблюдается синдром Фитц-Хью Куртиса (перигепатит с образованием струновидных спаек)
3. Микроскопические изменения:
• Гранулематозные бугорки в стенке маточной трубы и на ее слизистой оболочке:
о Состоят из эпителиоидных гистиоцитов ± гигантских клеток Лангханса
• В далеко зашедших случаях происходит казеозный распад бугорков с последующим развитием фиброза
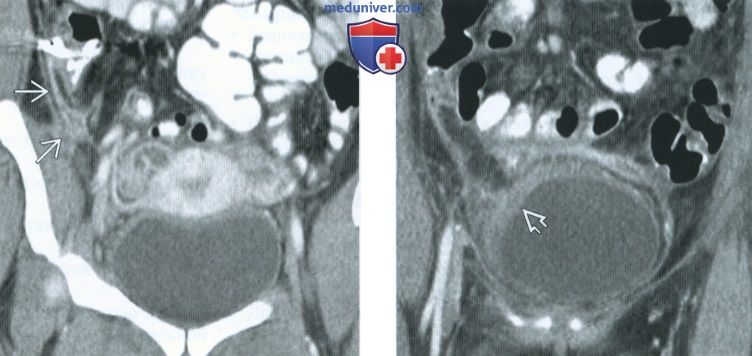
(Слева) При КТ с контрастным усилением в корональной плоскости выявляется утолщение и нодулярность брюшины - характерный признак туберкулезного воспалительного процесса в малом тазу. Вовлечение брюшины в воспалительный процесс и сопутствующее повышение уровня онкомаркера СА125 затрудняют дифференциальную диагностику туберкулеза и опухоли яичника.
(Справа) При КТ с контрастным усилением в корональной плоскости у той же пациентки отмечается тяжистый рисунок тазовой жировой клетчатки и реактивное утолщение стенки мочевого пузыря. Воспалительные изменения в тазу свидетельствуют в пользу туберкулеза, при опухоли яичника они обычно отсутствуют.
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые субъективные и объективные симптомы:
о Бесплодие
• Другие симптомы:
о Боль внизу живота, повышение температуры тела, дисменорея, диспареуния
о Патологическое кровотечение - наиболее частый симптом у женщин в постменопаузе
о Доля больных с бессимптомным течением достигает 11%
• Клинический профиль:
о Лабораторные исследования: лейкоцитоз, положительная туберкулиновая проба, повышение скорости оседания эритроцитов
о Уровень онкомаркера СА125 может оказаться значительно повышенным из-за воспаления брюшины
2. Демографические особенности:
• Возраст:
о Развивающиеся страны: туберкулез наиболее распространен среди женщин 26-35 лет
о Развитые страны: чаще всего болеют женщины старше 40 лет
• Эпидемиология:
о У 5-15% больных легочным туберкулезом
о Частая причина хронических ВЗОМТ и бесплодия, имеющая важное значение в развивающихся странах
о В развитых странах встречается редко, однако на фоне повышения заболеваемости ВИЧ и усиления миграционных потоков из развивающихся стран частота туберкулеза повышается
3. Естественное течение и прогноз:
• Частота нормального исхода беременности после лечения генитального туберкулеза низкая:
о Составляет 28,6% при использовании технологии экстракорпорального оплодотворения
• Повышена частота эктопической беременности
4. Лечение генитального туберкулеза:
• Хорошие результаты при многокомпонентной терапии
• Хирургическое лечение показано при образовании свищей и при большом тубоовариальном абсцессе
• Абдоминальная гистерэктомия в сочетании с двусторонней сальпинговариэктомией
о Показана в случаях персистирующей инфекции
е) Особенности диагностики:
1. Важно знать:
• При выявлении двустороннего сложного кистозного образования в придатках, облитерации естественной жировой прослойки между тазовыми органами, а также лимфаденопатии и инфильтратов на брюшине следует исключить генитальный туберкулез
2. Признаки, учитываемые при интерпретации результатов:
• Деформация маточных труб в виде нитки бус ± обызвествление

Снимок грудной клетки
Туберкулез – опасное заболевание, которое при несвоевременной диагностике имеет неблагоприятный прогноз. Раннее обследование патологий легких играет важную роль в проведении эффективного лечения. Первым методом, к которому прибегают врачи при подозрении на туберкулез легких или при профилактических осмотрах, является рентгенография.
Компьютерную и магнитно-резонансную томографию используют в качестве дополнительных вариантов обследования для определения расположения патологического очага, его размера и степени воспалительного процесса. Сравнивая КТ и МРТ, первый способ диагностики обладает более широкими возможностями выявления любых форм туберкулеза. МРТ при вышеупомянутом заболевании легких помогает дифференцировать патологию от других недугов: злокачественной и доброкачественной опухолей, воспалительных, паразитарных патологий и пр.
Палочка Коха, вызывающая туберкулез, может быть обнаружена в разных мягкотканных органах (печени, почках, мозге и др.) и костных структурах. Только при комплексной диагностике проводят дифференциацию патологии от других заболеваний, определяют степень, локализацию и тяжесть патологического процесса.
Симптомы туберкулеза
Клинические проявления разных болезней легких сходны. Основные симптомы, указывающие на необходимость комплексного обследования следующие:
- затяжной кашель;
- одышка;
- боль в области груди, усиливающаяся при кашле, дыхании, физической нагрузке;
- лихорадочное состояние;
- общая слабость и пр.
Первоочередным в дифференциальной диагностике туберкулеза является прохождение флюорографии, пробы Манту, Диаскинтест, бакпосев мокроты на Микобактерии возбудителя заболевания. При сомнительных результатах вышеуказанных обследований, наличии положительных реакций анализов, характерных изменений в составе крови, мочи, мокроты, визуализации патологии в легких на рентгеновском снимке, показана компьютерная или МР-томография легких. Благодаря послойному сканированию интересующей области удается получить детальное изображение органа, обнаружить патологические очаги, определить границы и объем поражения.
Делают ли МРТ легких при туберкулезе?
Для того, чтобы получить полную картину заболевания, прибегают к дополнительным методам диагностики. МРТ при туберкулезе делают значительно реже, чем КТ легких.

Туберкулез почки
Во время обследования с помощью МР- и КТ-томографа врачи определяют:
- распространенность изменений (один или множество очагов, полость, область инфильтрации и пр.);
- локализацию поражения (сегмент легких, диссеминация, системное распространение);
- тяжесть процесса (одно- или двухсторонний при локальных или диффузных изменениях);
- фазу развития заболевания (инфильтрацию, распад, обсеменение, уплотнение, рассасывание, кальцификацию);
- вид туберкулеза (первичный, вторичный, милиарный, кавернозный, опухолевый, инфильтративный и пр.)
МР-томография при туберкулезе играет важную роль при ранней диагностике изменений. Рутинный способ обследования пациентов не дает столь исчерпывающей информации о деталях течения патологического процесса. Отсутствие изменений в легких не означает отсутствия заражения. Следует продолжать поиски внелегочной формы туберкулеза при положительных результатах Манту или Диаскинтеста.
Благодаря магнитно-резонансной томографии при выявлении туберкулеза легких проводят:
- раннюю диагностику заболевания. Процедура помогает выявить малейшие изменения в органе до широкого распространения возбудителя инфекции. Важно определить патологию на начальной стадии туберкулеза – от этого зависит скорость выздоровления;
- корректировку лечения – с помощью обследования можно отследить динамику: прогресс или регресс заболевания. Данные визуализации позволяют судить об эффективности назначенной терапии;
- определение результативности – МРТ показывает отсутствие патологических признаков туберкулеза легких по окончанию лечения. При рентгенографии не удается определить мельчайшие очаги.
Прибегая к томографии, можно значительно сократить вероятность рецидива заболевания.
Как проходит МРТ при туберкулезе легких?
Предварительной подготовки процедура не требует. Пациент проходит в специальную комнату, где расположен томограф, ложится на стол. Аппарат оснащен датчиками, которые улавливают отклик тканей организма на воздействие магнитного поля.

Магнитно-резонансный томограф
Лаборант во время процедуры наблюдает за процессом из соседнего помещения, при необходимости корректирует действия больного. Специальная программа обрабатывает фотоснимки интересующей области и выводит смоделированное изображение на монитор. Общая продолжительность исследования составляет до 30 минут. Процедура безболезненна и безопасна.
Как выглядит туберкулез на снимке МРТ?
Туберкулез на КТ, как и на МРТ, диагностируют по основным признакам заболевания. Чаще других во время процедуры визуализируют на снимках:
- уплотнение легочной ткани - один или несколько очагов поражения рядом с бронхами;
- увеличенные лимфоузлы у корня легкого и средостения.
Только врач может распознать патологические очаги и вынести советующий диагноз.
Существует несколько форм туберкулеза:
- первичный - заражение происходит почти всегда в детском возрасте, формируются единичные или множественные очаги гранулематозного воспаления вследствие проникновения возбудителя заболевания. Развивается первичный туберкулезный комплекс либо специфическое поражение внутригрудных лимфоузлов. Оба варианта определяют при использовании методов визуализации. Первичный туберкулез может также протекать в форме туберкулезной интоксикации у детей, когда нет четкой локализации процесса и не формируется гранулём с казеозным некрозом;
- вторичный - возникает вследствие активации скрытых (остаточных) явлений первичной формы заболевания. Характерно распространение на лимфоузлы и бронхи, выход за пределы дыхательной системы. Выделяют несколько форм:
- милиарный туберкулез характеризуется множественными очагами поражения (до 2 мм), локализованными во всех сегментах легких, часто обнаруживают патологии в печени, почках, кишечнике, селезенке, мозге, костях. Данный вид заболевания имеет неблагоприятный прогноз и высокую скорость прогрессии. Поэтому важна ранняя диагностика.
![Туберкулез на снимке МРТ]()
Туберкулез на снимке МРТ (стрелками показаны очаги в паренхиме легких (а) и туберкулезный плеврит (b))
- диссеминированная форма туберкулеза представлена множественными очагами, которые могут иметь разную форму, в том числе однородную правильную. На снимках МРТ наблюдают распространенность патологических признаков по всем отделам легких;
- очаговый туберкулез локализован чаще в одном сегменте или доле. Поражение визуализируют в области бронхов и в междольковых перегородках. Размер очагов не превышает 1 см. Исходя из однородности структуры последних, врач делает вывод о давности процесса: при повышенной плотности заболевание существует длительное время;
- инфильтративный туберкулез на МР-томографии характеризуется уплотнением легочной ткани с формированием полости, заполненной жидкостью в центре;
- туберкулёма – образование, которое имеет плотную стенку, размером больше 1 см. Расположено чаще в верхних долях легкого. Для данной формы заболевания характерна неоднородность структуры очагов. На снимках могут быть обнаружены мягкотканные компоненты или поражения с включением кальция;
- при кавернозном туберкулезе визуализируют гладкие полости размером 2-3 мм (каверны). В структуре последних часто выявляют содержимое (при не функционирующем дренирующем бронхе). При фиброзной форме туберкулём определяют измененную ткань легкого вокруг каверны по буллезно-фиброзному типу, т.е. с формированием воздушных пузырей и рубцов;
- цирротический вариант заболевания возникает как следствие инфильтративного или кавернозного типов патологии. На снимках МРТ наблюдают буллезные очаги (воздушные полости), выраженные склеротические (рубцовые) изменения пораженных областей легкого, смещение средостения в сторону участка расположения патологического процесса;
- туберкулезный плеврит - на изображениях обнаруживают жидкость в грудном отделе, которая часто не отличается от нормального секрета.
- Длительный сильный кашель, который не удается побороть различными лекарственными средства.
- Одышка даже в том случае, если для этого нет никаких особых предпосылок.
- Сильные боли в области груди, которые могут значительно усиливаться во время кашля, практически любой физической нагрузки или обычного дыхания.
- Лихорадка, общее ослабленное состояние, подъем температуры тела.
- Флюорография.
- Бактериальный посев мокроты для поиска возбудителя болезни.
- Сбор пробы Манту.
- Диаскинтест.
- Отслеживание локализации поражения организма в процессе туберкулеза.
- Степень распространенности паталогических изменений, установление единичного или множественных очагов.
- Степень тяжести протекания заболевания – одно или двухсторонний характер течения, наличие изменений диффузного характера.
- Конкретизация фазы заболевания.
- Диагностика на ранних стадиях развития заболевания. Магнитно-резонансная томография позволяет понять, что пациент болен, пока инфекция не получила большого распространения и не успела нанести организму сильный вред.
- Выбор правильного лечения. Врачи могут отслеживать результаты лечения, а также своевременно корректировать его, чтобы добиться повышенной эффективности.
- Первичная. Обычно заражение проводится еще в детском возрасте. При этом, есть вероятность того, что при попадании в организм человека возбудителя заболевания болезнь проявит себя либо как поражение лимфоузлов, либо как туберкулез.
- Вторичный. Запускается в том случае, если первичное заболевание дает рецидив, запускаются его остаточные явления. Есть большое количество видов вторичной формы – это милиарный, диссеминированный, очаговый, инфильтративный, каверзный и другие варианты туберкулеза.
- Максимальная информативность. МРТ использует технологию создания множества мелких виртуальных срезов и формирования их них проработанной модели обследуемой области.
- Отсутствие боли и дискомфорта. Метод неинвазивный. Все что нужно пациенту – лечь на кушетку и не двигаться на протяжении всего времени обследования.
- Безопасность. В процессе обследования не оказывается никакого облучения и вредного воздействия на организм. Можно проводить обследование даже для детей и беременных женщин.
- Возможность многократного обследования. Можно выполнять МРТ для того, чтобы отслеживать результативность лечения, своевременно его корректировать.
Важное значение при диагностике туберкулеза занимает проведение комплекса исследований, который позволяет выявить наличие патологически изменённых клеток в ткани легкого и в трахеобронхиальном дереве. Только имея полное представление о тяжести заболевания, специалист сможет назначить эффективную схему лечения.
![]()
МРТ грудной клетки цены в СПб
![]()
МРТ после стентирования сосудов сердца
![]()
Можно ли делать МРТ с кардиостимулятором?
![]()
МРТ органов грудной клетки в СПб
![]()
Затемнение в легких на МРТ
Магнитно-резонансная томография часто используется как средство для диагностики туберкулеза. Своевременное выявление такой болезни имеет решающее значение в успешности ее лечения.
Первоначально при подозрении на туберкулез пациента отправляют делать рентген. Далее может использоваться магнитно-резонансная или компьютерная форма томографии. Они позволяют точно установить расположение очага патологии, оценить степень развития и опасности воспалительного процесса.
Многие врачи отмечают, что именно применение МРТ и КТ сегодня позволят получить наиболее точные данные о состоянии пациента. При этом магнитно-резонансная томография максимально безопасна, и ее можно периодически проводить с целью отслеживания динамики лечения туберкулеза.
Компьютерная томография отличается большими возможностями при точном определении формы туберкулеза. МРТ отлично показывает себя, когда нужно конкретизировать диагноз и установить, что симптомы не вызваны другими видами болезней.
Стоит также помнить о том, что туберкулез может поражать не только легкие. Ему оказываются подвержены и другие внутренние органы – печень, костные структуры, мозг и другие. Использование современных методов диагностики направлено на то, чтобы установить локализацию основного поражения, понять, насколько тяжело протекает процесс.
В этом материале мы рассмотрим, чем поможет МРТ при диагностировании туберкулеза, чем отличается этот метод.
Симптомы туберкулеза
Существует большое количество различных признаков того, что организм человека оказался поражен туберкулезом. Но рекомендацию о прохождении МРТ выдает врач. Именно он скажет, какой орган нужно обследовать, требуется ли использовать дополнительное контрастное усиление.
Среди основных признаков заражения туберкулезом есть такие, как:
Предварительные методы диагностики
Описанные выше проявления могут сопровождать и другие виды заболеваний. Потому очень большое значение имеет применение дифференциальной диагностики.
В случае с туберкулезом, используется несколько основных средств:
Применение комплекса анализов, сбор мокроты, крови и мочи помогает установить, что у пациента действительно развивается туберкулез.
После того, как анализы дали положительный результат, можно использовать МРТ. Оно помогает установить локализацию очагов поражения, а также проверить состояние других внутренних органов.
Для чего используется МРТ при туберкулезе
Медики рекомендуют использовать такое средство диагностики специально для того, чтобы добиться нескольких основных результатов:
Также магнитно-резонансная томография оказывается одним из наиболее эффективных средств в том случае, если нужно установить вид туберкулеза у пациента.
Цели проведения МРТ при туберкулезе
Существует сразу несколько целей выполнения магнитной томографии:
Многие врачи отмечают, что периодическое проведение обследований на аппарате МРТ позволяет избежать появления рецидивов. Таким образом, здоровье пациента оказывается под контролем.
Наш оператор перезвонит вам в течении 20 мин
Особенности проведения МРТ при туберкулезе легких
МРТ может проводиться как по назначению врача, так и по личной инициативе пациента. При этом направление врача позволит понять, какой формат обследования нужно проводить, стоит ли использовать дополнительное контрастное усиление.
Сам процесс стандартен для магнитно-резонансной томографии. Пациенту нужно прибыть на обследование точно в назначенное время. Далее вы ложитесь на кушетку, которая помещается внутрь томографа. Остается только сохранять полную неподвижность на протяжении всего времени процедуры, а также выполнять требования врача.
По результатам диагностики, врач составит подробное заключение. Данные можно будет использовать как при постановке диагноза, так и в процессе дальнейшего лечения.
Особенности отображения туберкулеза на МРТ-снимке
Рентгенолог делает выводы о том, что у человека туберкулез на основании просмотра снимков, а также изучения проработанной трехмерной модели, которая была создана томографом.
Основной признак туберкулеза на снимке – заметные уплотнения ткани легкого. Они могут быть как единичными, так и множественными. Основная область расположения – рядом с бронхами.
Также о заболевании говорит заметное увеличение лимфатических узлов. Конечный диагноз может поставить только врач.
Какие формы туберкулеза выявляет МРТ
Существует большое количество форм туберкулеза, которые можно определить с использованием магнитно-резонансной томографии. Но медики выделяют две основные:
Применение МРТ доказало свою результативность при диагностировании всех перечисленных форм заболевания.
Преимущества использования МРТ при диагностике туберкулеза
Метод магнитно-резонансной томографии рекомендуется при диагностике туберкулеза по целому списку причин. К ним относятся такие, как:
Проведение МРТ доступно для большинства категорий пациентов. Вы получите максимально подробные результаты с минимальными затратами времени.
![Что лучше – МРТ или КТ головного мозга]()
Что лучше – МРТ или КТ головного мозга
Рассмотрим, чем отличается КТ от МРТ головного мозга, ответим на вопрос, что безопаснее и результативнее.…
![Противопоказания к МРТ позвоночника]()
Противопоказания к МРТ позвоночника
В этой статье мы расскажем о том, какие есть противопоказания к МРТ позвоночника. При этом сразу подчеркнем,…
![МРТ почек - подготовка к исследованию, как делают]()
МРТ почек - подготовка к исследованию, как делают
Расскажем о том, как делают МРТ почек, когда и кому стоит обращаться для выполнения такого варианта диагностики.…
Читайте также:






