Му 1998 г эпидемиологическая диагностика вспышки острых кишечных инфекций
Обновлено: 19.04.2024
3.1.1. ПРОФИЛАКТИКА ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ. КИШЕЧНЫЕ ИНФЕКЦИИ
Эпидемиологический надзор, лабораторная диагностика и профилактика норовирусной инфекции
Дата введения 2011-11-15
1. Методические указания разработаны Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека (Е.Б.Ежлова, Ю.В.Демина); ФБУН "Нижегородский НИИЭМ им. академика И.Н.Блохиной" Роспотребнадзора (Е.И.Ефимов, Н.А.Новикова, Н.В.Епифанова, Л.Б.Луковникова); ФБУН "ЦНИИ эпидемиологии" Роспотребнадзора (А.Т.Подколзин); Управлением Роспотребнадзора по Нижегородской области (О.Н.Княгина, И.Н.Окунь); ФБУЗ "Федеральный центр гигиены и эпидемиологии" Роспотребнадзора (О.П.Чернявская); ФБУН НИИ дезинфектологии Роспотребнадзора (Л.Г.Пантелеева).
2. УТВЕРЖДЕНЫ Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главным государственным санитарным врачом Российской Федерации Г.Г.Онищенко 15 ноября 2011 г.
3. ВВЕДЕНЫ В ДЕЙСТВИЕ 15 ноября 2011 г.
4. ВВЕДЕНЫ ВПЕРВЫЕ.
1. Область применения
1.1. Настоящие методические указания определяют организацию и порядок проведения эпидемиологического надзора и санитарно-противоэпидемических (профилактических) мероприятий в отношении норовирусной инфекции.
1.2. Методические указания предназначены для специалистов органов и учреждений Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, а также могут быть использованы лечебно-профилактическими и другими учреждениями, независимо от ведомственной принадлежности и организационно-правовой формы.
2. Термины и сокращения
ДДУ - детские дошкольные учреждения
ИФА - иммуноферментный анализ
ЛПУ - лечебно-профилактические учреждения
НВИ - норовирусная инфекция
НВГЭ - норовирусный гастроэнтерит
ОГЭ - острый гастроэнтерит
ОКИ - острая кишечная инфекция
ООС - объекты окружающей среды
ОТ - обратная транскрипция
ПЦР - полимеразная цепная реакция
РНК - рибонуклеиновая кислота
РВИ - ротавирусная инфекция
ЛПУ - лечебно-профилактические учреждения*
* Текст документа соответствует оригиналу. - Примечание изготовителя базы данных.
HBGI - норовирусы первой геногруппы
3. Общие сведения
В последние годы произошла активизация эпидемического процесса норовирусной инфекции, которая стала представлять серьезную проблему здравоохранения во многих странах мира. К настоящему времени установлены ведущая роль норовирусов в возникновении вспышек острого гастроэнтерита и второе по значимости место, после ротавирусов, в инфекционной кишечной патологии детей первых лет жизни. Показана высокая скорость молекулярной эволюции норовирусов, приводящая к частому возникновению и быстрому глобальному распространению новых эпидемических вариантов вируса. Это определяет необходимость совершенствования системы эпидемиологического надзора за норовирусной инфекцией в Российской Федерации, который приобретает особое значение на фоне повсеместного роста ОКИ неустановленной этиологии.
3.1. Возбудитель норовирусной инфекции
Норовирусы относятся к семейству Caliciviridae. Калицивирусы, поражающие широкий спектр видов позвоночных животных, включая человека, были выделены из семейства Picornaviridae в 1979 г. В современной таксономии в семейство Caliciviridae входят 6 родов вирусов: Lagovirus, Vesivirus, Norovirus, Sapovirus, Recovirus, Nebovirus, различающиеся морфологией вирионов, структурной организацией генома и кругом хозяев. Патогенными для человека являются представители двух родов - саповирусы (род Sapovirus, типовой штамм - вирус Sapporo) и норовирусы (род Norovirus, типовой штамм - вирус Norwalk). В структуре калицивирусных инфекций на долю саповирус-ассоциированного гастроэнтерита приходится 5-10%, норовирусного - 90-95%.
Вирионы норовирусов представляют собой мелкие безоболочечные частицы с икосаэдрической симметрией (Т=3) диаметром 27 нм. Капсид состоит из 180 копий большого структурного белка VP1, 1-2 копий малого белка VP2 и белка VPg. Геном калицивирусов представлен однонитевой РНК позитивной полярности с молекулярной массой 2,6-2,8 мегадальтон, размером 7500-7700 нуклеотидных оснований.
На основе сравнительного анализа нуклеотидных последовательностей генома норовирусы разделяют на пять геногрупп (GI-GV), из которых представители геногруппы I выделены исключительно от человека, III и V - только от животных, II и IV - от человека и животных (с сохранением гостальной специфичности). Есть сведения о выделении от человека норовирусов, предположительно относящихся к новым геногруппам - VI и VII. Геногруппы норовирусов вариабельны и разделяются на генотипы, которые в свою очередь - на субгенотипы или геноварианты.
Наиболее распространенной является геногруппа II норовирусов (GII). В структуре норовирусного гастроэнтерита на долю норовирусов второй геногруппы приходится до 80-90%. Основным этиологическим агентом вспышек НВГЭ во всем мире являются HBGII. Внутри геногруппы II идентифицируют 19-23 генотипа, причем норовирусы различных генотипов могут циркулировать одновременно. Вспышки заболевания могут быть вызваны разными генотипами HBGII.
С начала 90-х гг. в мировой популяции преобладают норовирусы геногруппы II генотипа GII.4, различные эпидемические геноварианты которого, сменяя друг друга, вызывают глобальные эпидемии острого гастроэнтерита.
Норовирусы человека не культивируются в лабораторных условиях.
3.2. Устойчивость норовирусов к химическим и физическим агентам
3.2.1. Норовирусы довольно стабильны и обладают высокой устойчивостью по отношению к физическим и химическим воздействиям, могут длительно сохранять инфекционные свойства (до 28 дней и более) на различных видах поверхностей.
3.2.2. Как установлено в экспериментах на волонтерах, вирионы норовируса сохраняют способность к инфицированию при экспозиции вируссодержащих фильтратов стула при pH 2,7 в течение 3 ч при комнатной температуре, при обработке 20%-м эфиром в течение 18 ч при 4 °С, при прогревании в течение 30 мин при 60 °С.
3.2.3. Норовирусы более резистентны к инактивации хлором, чем полиовирус 1 -го типа, ротавирус человека (штамм Wa) или бактериофаг f2. Норовирусы устойчивы к обработке свободным остаточным хлором в концентрации 0,5-1,0 мг/л, инактивируются при концентрации 10 мг/л.
3.3. Эпидемиология норовирусной инфекции
3.3.1. Резервуаром и источником инфекции является больной человек или бессимптомный носитель вируса. Инкубационный период составляет 12-48 ч, продолжительность заболевания - 2-5 дней. Выделение вируса достигает максимума на 1-2-й день после инфицирования (10 копий вирусной РНК на 1 г фекалий), но после исчезновения клинических симптомов может продолжаться 5-47 дней (в среднем 28 дней) в количестве 10 копий вирусной РНК на 1 г фекалий. У больных с иммунодефицитом отмечено длительное выделение норовируса (119-182 дня). У реципиентов трансплантантов с хронической диареей, подвергавшихся иммуносупрессивной терапии, зафиксировано выделение норовируса в течение двух лет.
Инфицированные бессимптомно пациенты, так же, как и больные с острой манифестной формой инфекции, могут выделять вирусные частицы в течение трех недель и более после заражения.
Доказана высокая контагиозность норовируса. Менее 10 вирусных частиц достаточно, чтобы при попадании в желудочно-кишечный тракт здорового взрослого человека вызвать заболевание.
3.3.2. Механизм и пути передачи норовирусной инфекции. Основной механизм передачи возбудителя - фекально-оральный, реализуемый контактно-бытовым, пищевым и водным путями передачи. Следует отметить, что в рамках фекально-орального механизма передачи водный путь реализуется значительно реже, чем пищевой и контактно-бытовой.
Следует учитывать активное выделение норовирусов с рвотными массами, что определяет возможность аэрозольного механизма передачи возбудителя в результате контаминации окружающей среды и воздуха каплями рвотных масс, которые содержат вирус.
3.3.3. Факторами передачи норовирусов контактно-бытовым путем обычно служат необеззараженные руки пациентов, медицинских работников и др., контаминированные поверхности. В учебных заведениях ими часто оказывались ручки дверей, клавиатура и "мышки" компьютеров.
При пищевых вспышках наиболее часто имеет место контаминация пищевых продуктов норовирусами лицами с манифестной или бессимптомной НВИ, либо водой, содержащей норовирусы. Источником инфекции при пищевых вспышках во многих случаях становятся работники общественного питания и члены семей кухонных работников. Факторами передачи в таких случаях могут служить разнообразные продукты, не проходящие термическую обработку. Случаи первичной контаминации продуктов реализуются значительно реже и связаны с прижизненным инфицированием моллюсков и некоторых других морских организмов, способных накапливать содержащиеся в среде их обитания норовирусы.
Водный путь реализуется при попадании в организм человека контаминированной воды (пищевой лед, бутилированная вода, вода закрытых и открытых водоемов). Источником загрязнения вод открытых водоемов являются сточные воды, в которых даже после обработки, устраняющей бактериальные индикаторы, выявляются кишечные вирусы - энтеровирусы, ротавирусы, аденовирусы и норовирусы.
3.3.4. Распространение норовирусной инфекции носит повсеместный характер.
3.3.5. Заболеваемость норовирусной инфекцией имеет осенне-зимне-весеннюю сезонность. Спорадические случаи и вспышки норовирус-ассоциированного гастроэнтерита наблюдаются в течение всего года. В осенние месяцы начинается подъем заболеваемости норовирусной инфекцией, который предшествует подъему заболеваемости ротавирусным гастроэнтеритом. В летние месяцы заболеваемость норовирусной инфекцией снижается, однако могут возникать вспышки заболевания в местах организованного отдыха. Разнообразие сезонных проявлений на отдельных территориях в разные периоды наблюдения может быть связано с фазой циркуляции эпидемических штаммов норовирусов и их периодической сменой.
3.3.6. Норовирусы поражают население всех возрастных групп, вспышки норовирусного гастроэнтерита возникают среди детей школьного возраста, взрослых и пожилых людей. При спорадической заболеваемости наиболее часто поражаются дети в возрасте до 5 лет и пожилые люди. В ряде исследований отмечается, что норовирусной инфекции, в основном, были подвержены дети старших возрастных групп (от 8 до 14 лет) и взрослые.
3.3.7. Проявления эпидемического процесса.
3.3.7.1. Эпидемический процесс НВИ проявляется спорадической заболеваемостью с сезонными подъемами (в осенне-зимне-весенний период) и вспышками (в течение всего года), а также многолетней периодичностью.
3.3.7.2. Основную роль в поддержании циркуляции НВ среди населения играют следующие факторы: низкая инфицирующая доза, высокая восприимчивость людей, неполная изоляция заболевших и отсутствие изоляции реконвалесцентов, продолжительное выделение вируса после перенесенной инфекции, длительное сохранение жизнеспособности вирусов на контаминированных предметах, более высокая, чем у большинства бактерий и других вирусных патогенов, устойчивость к действию дезинфектантов, короткий инкубационный период.
3.3.7.3. Циркуляция норовирусов, по не установленным пока причинам, резко активизировалась с середины 90-х гг. прошлого века. Вспышки норовирусной инфекции были зафиксированы в учебных заведениях, детских садах, домах престарелых, местах общественного питания, в вооруженных силах, в туристических группах, на круизных кораблях и т.д. Вспышки охватывали от нескольких семей до сотен людей. В Японии в октябре-декабре 1995 г. в эпидемию гастроэнтерита, вызванного норовирусами, было вовлечено до 5 млн детей.
Дальнейшие исследования позволили зафиксировать несколько подъемов вспышечной заболеваемости норовирусным гастроэнтеритом в Европе - в 2002-2003, 2004-2005, 2006-2007 гг. На основании комплексного анализа вирусологических и эпидемиологических данных за период с 1 июля 2001 г. по 30 июня 2006 г. в Европе было зафиксировано 7636 вспышек норовирусной этиологии. По 1847 вспышкам (24%) были получены данные о генотипировании изолятов норовирусов. В результате генотипирования было установлено, что 75% этих вспышек были обусловлены норовирусом геногруппы II генотипа 4 (GII.4), причем каждый из подъемов был обусловлен новым геновариантом этого генотипа, 19% вспышек были вызваны норовирусами второй геногруппы, но других генотипов (GII.2, GII.7, G.IIb) и 6% - норовирусами геногруппы I. Почти синхронные подъемы заболеваемости происходили и на других континентах. Филогенетический анализ норовирусов, выделенных в разных странах, показал доминирование в один и тот же период, практически по всему миру, одного геноварианта норовируса.
3.3.7.4. Норовирус, наряду с вирусом гриппа, является наиболее частой причиной внутрибольничных инфекций в лечебных учреждениях. Описаны вспышки НВИ в палате интенсивной терапии в родильном доме, в городских клинических стационарах. Часто, несмотря на проводимые противоэпидемические мероприятия, вспышки могут приобретать затяжной характер. Отмечаются высокие уровни внутрибольничного инфицирования норовирусами в инфекционных стационарах среди пациентов, госпитализируемых с ОКИ. Данные случаи проявляются в виде атипичного волнообразного течения ОКИ или проявляются клинически после выписки пациента из стационара и обусловливают высокую активность инфицирования контактирующих с ними лиц.
3.3.7.5. Роль норовирусов при спорадической заболеваемости ОГЭ существенно недооценивалась до последнего времени. По данным исследований, проведенных на территориях разных стран, частота обнаружения норовирусов у детей, госпитализированных с острыми кишечными инфекциями, колеблется от 6 до 48% при среднем уровне 12-14%. Это дает основание говорить о втором месте норовирусов (после ротавирусов) в этиологической структуре ОКИ у детей. В России в этиологической структуре острых кишечных инфекций на долю норовирусов приходится 5-27%.
При спорадической заболеваемости наблюдается большое генетическое разнообразие норовирусов. Однако доминирующим, как правило, оказывается тот же геновариант норовируса, который в исследуемый период времени превалирует при вспышках.
3.3.8.1. Инфицирование норовирусами вызывает появление специфических сывороточных антител (IgG, IgM), а также повышение в тонком кишечнике синтеза IgA, которые блокируют связывание вирусной частицы с рецепторами и препятствуют повторному инфицированию. Индуцируется краткосрочный (6-14 недель) и долгосрочный (9-15 месяцев) гомологичный иммунный ответ, однако в течение более длительного времени (27-42 месяца) иммунитет не сохраняется.
3.3.8.2. Существует генетически обусловленная невосприимчивость к норовирусной инфекции (до 15% в популяции) и возможность бессимптомного течения инфекции (до 10-13% в популяции), что необходимо учитывать при обследовании очагов групповой заболеваемости.
3.3.8.3. Значимость норовирусной инфекции в кишечной патологии человека, опасность возникновения крупных эпидемических вспышек в организованных коллективах - в войсках, школах, лечебно-профилактических учреждениях, в туристических группах - обусловливают усилия, направленные на разработку профилактической вакцины. При этом используют два основных методических подхода - создание нереплицирующихся субъединичных вакцин на основе вирусоподобных частиц, сконструированных из капсидного белка, экспрессируемого в той или иной векторной системе, и создание съедобных вакцин на основе трансгенных растений. Результаты проведенных испытаний свидетельствуют о перспективности разработки вакцины против норовирусной инфекции для применения в группах риска населения.
4. Эпидемиологический надзор
4.1. Эпидемиологический надзор за НВИ представляет собой непрерывное наблюдение за эпидемическим процессом (мониторинг) с целью оценки ситуации, своевременного принятия управленческих решений, разработки и реализации санитарно-противоэпидемических (профилактических) мероприятий, обеспечивающих предупреждение возникновения и распространения норовирусной инфекции.
4.2. Эпидемиологический надзор за НВИ включает:
- мониторинг заболеваемости с постоянной и объективной оценкой масштабов, характера распространенности и социально-экономической значимости инфекции (с особым вниманием к очагам групповой заболеваемости);
- выявление региональных и сезонных тенденций эпидемического процесса;
- выявление причин и условий, определяющих уровень и структуру заболеваемости НВИ на территории;
от 9 октября 2013 года N 53
(с изменениями на 5 декабря 2017 года)
____________________________________________________________________
Утратило силу с 1 сентября 2021 года на основании
постановления Главного государственного санитарного врача
Российской Федерации от 28 января 2021 года N 4
____________________________________________________________________
Документ с изменениями, внесенными:
Срок действия соответствующего пункта в указанном Перечне - до 1 сентября 2021 года.
Дополнительно см. ярлык "Примечания".
- Примечание изготовителя базы данных.
В соответствии с Федеральным законом от 30.03.99 N 52-ФЗ "О санитарно-эпидемиологическом благополучии населения" (Собрание законодательства Российской Федерации, 1999, N 14, ст.1650; 2002, N 1 (ч.I), ст.2; 2003, N 2, ст.167; N 27 (ч.1), ст.2700; 2004, N 35, ст.3607; 2005, N 19, ст.1752; 2006, N 1, ст.10; N 52 (ч.I), ст.5498; 2007 N 1 (ч.I), ст.21; N 1 (ч.I), ст.29; N 27, ст.3213; N 46, ст.5554; N 49, ст.6070; 2008, N 24, ст.2801; N 29 (ч.I), ст.3418; N 30 (ч.II), ст.3616; N 44, ст.4984; N 52 (ч.I), ст.6223; 2009, N 1, ст.17; 2010, N 40, ст.4969; 2011, N 1, ст.6; N 30 (ч.I), ст.4563, 4590, 4591, 4596; N 50, ст.7359; 2012, N 24, ст.3069; N 26, ст.3446; 2013, N 27, ст.3477; N 30 (ч.I), ст.4079 и постановлением Правительства Российской Федерации от 24.07.2000 N 554 "Об утверждении Положения о государственной санитарно-эпидемиологической службе Российской Федерации и Положения о государственном санитарно-эпидемиологическом нормировании" (Собрание законодательства Российской Федерации, 2000, N 31, ст.3295; 2004, N 8, ст.663; N 47, ст.4666; 2005, N 39, ст.3953)
в Министерстве юстиции
14 марта 2014 года,
регистрационный N 31602
Приложение
3.1.1. Профилактика инфекционных заболеваний
Кишечные инфекции
Профилактика острых кишечных инфекций
(с изменениями на 5 декабря 2017 года)
I. Область применения
1.1. Настоящие санитарно-эпидемиологические правила устанавливают требования к комплексу организационных, профилактических, санитарно-противоэпидемических мероприятий, проведение которых обеспечивает предупреждение возникновения и распространения случаев заболевания острыми кишечными инфекциями (ОКИ) среди населения Российской Федерации.
1.2. Соблюдение санитарно-эпидемиологических правил является обязательным на всей территории Российской Федерации государственными органами, органами местного самоуправления, юридическими лицами, должностными лицами, гражданами, индивидуальными предпринимателями.
1.3. Контроль за выполнением настоящих санитарных правил проводят органы, уполномоченные на осуществление федерального государственного санитарно-эпидемиологического надзора.
II. Общие положения
2.2. При установлении этиологии заболевания или вероятного диагноза на основании клинико-эпидемиологических данных, для реализации необходимых мероприятий применяются санитарно-эпидемиологические правила в отношении отдельных видов инфекционных болезней (холера, брюшной тиф, сальмонеллезы, иерсиниозы, кампилобактериоз, энтеровирусные инфекции и другие).
2.3. В случае отсутствия санитарно-эпидемиологических правил по отдельным нозологическим формам болезней, проявляющихся диарейным синдромом, или в случае отсутствия обнаружения возбудителя (ОКИ с неустановленной этиологией) мероприятия проводятся в соответствии с настоящими санитарно-эпидемиологическими правилами.
2.4. Для ОКИ преимущественным механизмом передачи является фекально-оральный, реализуемый бытовым (контактно-бытовым), пищевым и водным путями передачи возбудителя. Для отдельных заболеваний (вирусные инфекции) возможна реализация аэрозольного механизма передачи инфекции.
2.5. По формам течения инфекционного процесса различают манифестные цикличные формы течения заболеваний, в которых различают инкубационный период, острую фазу заболевания и период реконвалесценции и субманифестные (бессимптомные) формы. Выделение возбудителя может наблюдаться в острую фазу заболевания (наиболее активное), в периоде реконвалесценции после перенесенного заболевания, при бессимптомных формах инфекции и, при ряде нозологий, в случаях формирования хронического выделения патогена.
2.6. Эпидемический процесс ОКИ проявляется вспышечной и спорадической заболеваемостью. В зависимости от вида возбудителя наблюдаются сезонные и эпидемические подъемы заболеваемости на отдельных территориях или в климатических зонах.
III. Мероприятия по обеспечению федерального государственного санитарно-эпидемиологического надзора за острыми кишечными инфекциями
3.1. В целях обеспечения федерального государственного санитарно-эпидемиологического надзора осуществляется непрерывное наблюдение за эпидемическим процессом ОКИ с целью оценки ситуации, своевременного принятия управленческих решений, разработки и корректировки санитарно-противоэпидемических (профилактических) мероприятий, обеспечивающих предупреждение возникновения и распространения случаев ОКИ среди населения, формирования эпидемических очагов с групповой заболеваемостью.
3.2. Мероприятия по обеспечению федерального государственного санитарно-эпидемиологического надзора за ОКИ включают в себя:
- наблюдение за циркуляцией возбудителей ОКИ в популяции людей и в объектах окружающей среды;
- анализ параметров факторов среды обитания окружающей среды, которые могут послужить факторами передачи ОКИ;
- оценку эффективности проводимых санитарно-противоэпидемических (профилактических) мероприятий;
- ретроспективный и оперативный анализ динамики заболеваемости ОКИ;
- прогнозирование развития эпидемиологической ситуации.
IV. Выявление случаев острых кишечных инфекций среди людей
4.1. Выявление случаев заболеваний ОКИ, а также случаев носительства возбудителей ОКИ проводится работниками медицинских организаций во время амбулаторных приемов, посещений на дому, при медицинских осмотрах.
4.2. Забор клинического материала от больного (например: фекалии, кровь, рвотные массы, промывные воды желудка) осуществляется специалистами медицинских организаций, выявивших больного в день обращения и до начала этиотропного лечения. Клинический материал от больного с клиникой острых кишечных инфекций направляется в лабораторию для проведения лабораторного исследования с целью определения возбудителя инфекции.
4.3. При лечении больного на дому сбор материала для исследования осуществляется персоналом медицинских организаций, закрепленных территориально или ведомственно.
4.4. В очагах ОКИ с групповой заболеваемостью отбор и лабораторное исследование материала от больных осуществляются как сотрудниками медицинских организаций, так и сотрудниками учреждений, обеспечивающих государственный санитарно-эпидемиологический надзор.
4.5. Материал от контактных лиц и лиц из числа сотрудников пищеблоков, организаций по изготовлению и реализации пищевых продуктов, детских учреждений и медицинских организаций (далее - декретированный контингент) в эпидемических очагах исследуется в лабораториях учреждений, обеспечивающих государственный санитарно-эпидемиологический надзор. Объем и перечень материала определяются специалистом, отвечающим за проведение эпидемиологического расследования.
4.6. Доставка клинического материала в лабораторию с целью установления этиологии возбудителя и его биологических свойств проводится в течение 24 часов.
При невозможности своевременной доставки в лабораторию материала он консервируется с применением методов, определяемых с учетом требований планируемых к применению диагностических тестов.
4.7. Диагноз устанавливается на основании клинических признаков болезни, результатов лабораторного исследования, эпидемиологического анамнеза.
4.8. В случае поступления больного из эпидемического очага ОКИ с доказанной этиологией диагноз может быть выставлен на основании клинико-эпидемиологического анамнеза без лабораторного подтверждения.
4.9. В крупных очагах ОКИ (более 100 случаев заболеваний) с множественными случаями заболеваний для обнаружения этиологического агента исследуется выборка больных, заболевших в одно время с одинаковой симптоматикой (не менее 20% от числа заболевших).
В эпидемических очагах до 20 случаев заболеваний лабораторному исследованию подлежат все заболевшие.
В эпидемических очагах от 20 до 100 случаев заболеваний лабораторному исследованию подлежат не менее 30% заболевших.
V. Лабораторная диагностика ОКИ
5.1. Лабораторная диагностика ОКИ осуществляется в соответствии с действующими нормативными и методическими документами в зависимости от вида подозреваемого возбудителя.
5.2. Лабораторные исследования материалов от больных ОКИ осуществляют лаборатории, имеющие разрешительные документы на выполнение работ с микроорганизмами III-IV групп патогенности.
5.3. Исследования по выделению из материала от больных возбудителей инфекции или его генома, связанные с накоплением возбудителей I-II групп патогенности (микробиологические, молекулярно-генетические исследования), проводятся в лабораториях, имеющих лицензию на работу с возбудителями I-II групп патогенности.
5.4. Серологические исследования, молекулярно-генетические исследования без накопления возбудителя для микроорганизмов II группы патогенности могут быть проведены в бактериологических лабораториях, имеющих разрешительную документацию на работу с возбудителями III-IV групп патогенности.
5.5. Одним из условий качественного проведения бактериологического и молекулярно-генетического исследования является правильное взятие материала и его предварительная подготовка к исследованию в соответствии с действующими нормативными методическими документами.
5.6. Подтверждение этиологии ОКИ проводится любыми методами, доступными для лаборатории.
5.8. Методами для подтверждения этиологии ОКИ являются выделение и идентификация возбудителя с помощью питательных сред и биохимических тестов, полимеразная цепная реакция (ПЦР), серологические методы исследования (РПГА, ИФА и другие) и другие методы, позволяющие проводить индикацию и идентификацию возбудителей и токсинов.
5.9. Материалом для исследований по обнаружению возбудителей ОКИ могут служить испражнения, рвотные массы, промывные воды желудка и кишечника, кровь.
5.10. При летальных исходах заболеваний исследуются материалы, полученные при патолого-анатомическом исследовании (образцы тканей кишечника, селезенки, печени и другие). Исследования могут проводиться как в медицинской организации, так и в учреждениях, обеспечивающих государственный санитарно-эпидемиологический надзор.
Патолого-анатомический материал в случае подозрения на заболевание, вызванное микроорганизмами I-II групп патогенности, отбирается в присутствии специалистов учреждений, обеспечивающих федеральный государственный санитарно-эпидемиологический надзор, и исследуется в лабораториях учреждений, обеспечивающих федеральный государственный санитарно-эпидемиологический надзор.
VI. Противоэпидемические мероприятия при острых кишечных инфекциях
6.1. В эпидемических очагах ОКИ в период эпидемических подъемов заболеваемости ОКИ на определенных территориях организуются и проводятся противоэпидемические мероприятия, направленные на локализацию очага и предотвращение дальнейшего распространения инфекции.
При выявлении больных ОКИ в школах, детских дошкольных организациях, организациях отдыха для детей и взрослых, социальных учреждениях (интернатах) ответственность за своевременное информирование территориальных органов федерального органа исполнительной власти, осуществляющих федеральный государственный санитарно-эпидемиологический надзор, возлагается на руководителя организации. Медицинский работник организации, выявивший больного, обязан принять меры по изоляции больного и организации дезинфекции.
6.3. Эпидемиологическое расследование эпидемического очага ОКИ проводится органами, осуществляющими федеральный государственный санитарно-эпидемиологический надзор, с целью установления границ очага, выявления возбудителя ОКИ и его источника, лиц, подвергшихся риску заражения, определения путей и факторов передачи возбудителя, а также условий, способствовавших возникновению очага.
Целью эпидемиологического расследования является разработка и принятие мер по ликвидации очага и стабилизации ситуации.
6.4. Эпидемиологическое расследование включает осмотр (эпидемиологическое обследование) очага, сбор информации (опрос) у пострадавших, лиц, подвергшихся риску заражения, персонала, изучение документации, лабораторные исследования. Объем и перечень необходимой информации определяются специалистом, отвечающим за организацию и проведение эпидемиологического расследования.
6.5. В ходе эпидемиологического расследования формулируется предварительный и окончательный эпидемиологический диагноз, на основе которого разрабатываются меры по локализации и ликвидации очага.
3.1.1. ПРОФИЛАКТИКА ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ. КИШЕЧНЫЕ ИНФЕКЦИИ
Эпидемиологический надзор, лабораторная диагностика и профилактика норовирусной инфекции
Дата введения 2011-11-15
1. Методические указания разработаны Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека (Е.Б.Ежлова, Ю.В.Демина); ФБУН "Нижегородский НИИЭМ им. академика И.Н.Блохиной" Роспотребнадзора (Е.И.Ефимов, Н.А.Новикова, Н.В.Епифанова, Л.Б.Луковникова); ФБУН "ЦНИИ эпидемиологии" Роспотребнадзора (А.Т.Подколзин); Управлением Роспотребнадзора по Нижегородской области (О.Н.Княгина, И.Н.Окунь); ФБУЗ "Федеральный центр гигиены и эпидемиологии" Роспотребнадзора (О.П.Чернявская); ФБУН НИИ дезинфектологии Роспотребнадзора (Л.Г.Пантелеева).
2. УТВЕРЖДЕНЫ Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главным государственным санитарным врачом Российской Федерации Г.Г.Онищенко 15 ноября 2011 г.
3. ВВЕДЕНЫ В ДЕЙСТВИЕ 15 ноября 2011 г.
4. ВВЕДЕНЫ ВПЕРВЫЕ.
1. Область применения
1.1. Настоящие методические указания определяют организацию и порядок проведения эпидемиологического надзора и санитарно-противоэпидемических (профилактических) мероприятий в отношении норовирусной инфекции.
1.2. Методические указания предназначены для специалистов органов и учреждений Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, а также могут быть использованы лечебно-профилактическими и другими учреждениями, независимо от ведомственной принадлежности и организационно-правовой формы.
2. Термины и сокращения
ДДУ - детские дошкольные учреждения
ИФА - иммуноферментный анализ
ЛПУ - лечебно-профилактические учреждения
НВИ - норовирусная инфекция
НВГЭ - норовирусный гастроэнтерит
ОГЭ - острый гастроэнтерит
ОКИ - острая кишечная инфекция
ООС - объекты окружающей среды
ОТ - обратная транскрипция
ПЦР - полимеразная цепная реакция
РНК - рибонуклеиновая кислота
РВИ - ротавирусная инфекция
ЛПУ - лечебно-профилактические учреждения*
* Текст документа соответствует оригиналу. - Примечание изготовителя базы данных.
HBGI - норовирусы первой геногруппы
3. Общие сведения
В последние годы произошла активизация эпидемического процесса норовирусной инфекции, которая стала представлять серьезную проблему здравоохранения во многих странах мира. К настоящему времени установлены ведущая роль норовирусов в возникновении вспышек острого гастроэнтерита и второе по значимости место, после ротавирусов, в инфекционной кишечной патологии детей первых лет жизни. Показана высокая скорость молекулярной эволюции норовирусов, приводящая к частому возникновению и быстрому глобальному распространению новых эпидемических вариантов вируса. Это определяет необходимость совершенствования системы эпидемиологического надзора за норовирусной инфекцией в Российской Федерации, который приобретает особое значение на фоне повсеместного роста ОКИ неустановленной этиологии.
3.1. Возбудитель норовирусной инфекции
Норовирусы относятся к семейству Caliciviridae. Калицивирусы, поражающие широкий спектр видов позвоночных животных, включая человека, были выделены из семейства Picornaviridae в 1979 г. В современной таксономии в семейство Caliciviridae входят 6 родов вирусов: Lagovirus, Vesivirus, Norovirus, Sapovirus, Recovirus, Nebovirus, различающиеся морфологией вирионов, структурной организацией генома и кругом хозяев. Патогенными для человека являются представители двух родов - саповирусы (род Sapovirus, типовой штамм - вирус Sapporo) и норовирусы (род Norovirus, типовой штамм - вирус Norwalk). В структуре калицивирусных инфекций на долю саповирус-ассоциированного гастроэнтерита приходится 5-10%, норовирусного - 90-95%.
Вирионы норовирусов представляют собой мелкие безоболочечные частицы с икосаэдрической симметрией (Т=3) диаметром 27 нм. Капсид состоит из 180 копий большого структурного белка VP1, 1-2 копий малого белка VP2 и белка VPg. Геном калицивирусов представлен однонитевой РНК позитивной полярности с молекулярной массой 2,6-2,8 мегадальтон, размером 7500-7700 нуклеотидных оснований.
На основе сравнительного анализа нуклеотидных последовательностей генома норовирусы разделяют на пять геногрупп (GI-GV), из которых представители геногруппы I выделены исключительно от человека, III и V - только от животных, II и IV - от человека и животных (с сохранением гостальной специфичности). Есть сведения о выделении от человека норовирусов, предположительно относящихся к новым геногруппам - VI и VII. Геногруппы норовирусов вариабельны и разделяются на генотипы, которые в свою очередь - на субгенотипы или геноварианты.
Наиболее распространенной является геногруппа II норовирусов (GII). В структуре норовирусного гастроэнтерита на долю норовирусов второй геногруппы приходится до 80-90%. Основным этиологическим агентом вспышек НВГЭ во всем мире являются HBGII. Внутри геногруппы II идентифицируют 19-23 генотипа, причем норовирусы различных генотипов могут циркулировать одновременно. Вспышки заболевания могут быть вызваны разными генотипами HBGII.
С начала 90-х гг. в мировой популяции преобладают норовирусы геногруппы II генотипа GII.4, различные эпидемические геноварианты которого, сменяя друг друга, вызывают глобальные эпидемии острого гастроэнтерита.
Норовирусы человека не культивируются в лабораторных условиях.
3.2. Устойчивость норовирусов к химическим и физическим агентам
3.2.1. Норовирусы довольно стабильны и обладают высокой устойчивостью по отношению к физическим и химическим воздействиям, могут длительно сохранять инфекционные свойства (до 28 дней и более) на различных видах поверхностей.
3.2.2. Как установлено в экспериментах на волонтерах, вирионы норовируса сохраняют способность к инфицированию при экспозиции вируссодержащих фильтратов стула при pH 2,7 в течение 3 ч при комнатной температуре, при обработке 20%-м эфиром в течение 18 ч при 4 °С, при прогревании в течение 30 мин при 60 °С.
3.2.3. Норовирусы более резистентны к инактивации хлором, чем полиовирус 1 -го типа, ротавирус человека (штамм Wa) или бактериофаг f2. Норовирусы устойчивы к обработке свободным остаточным хлором в концентрации 0,5-1,0 мг/л, инактивируются при концентрации 10 мг/л.
3.3. Эпидемиология норовирусной инфекции
3.3.1. Резервуаром и источником инфекции является больной человек или бессимптомный носитель вируса. Инкубационный период составляет 12-48 ч, продолжительность заболевания - 2-5 дней. Выделение вируса достигает максимума на 1-2-й день после инфицирования (10 копий вирусной РНК на 1 г фекалий), но после исчезновения клинических симптомов может продолжаться 5-47 дней (в среднем 28 дней) в количестве 10 копий вирусной РНК на 1 г фекалий. У больных с иммунодефицитом отмечено длительное выделение норовируса (119-182 дня). У реципиентов трансплантантов с хронической диареей, подвергавшихся иммуносупрессивной терапии, зафиксировано выделение норовируса в течение двух лет.
Инфицированные бессимптомно пациенты, так же, как и больные с острой манифестной формой инфекции, могут выделять вирусные частицы в течение трех недель и более после заражения.
Доказана высокая контагиозность норовируса. Менее 10 вирусных частиц достаточно, чтобы при попадании в желудочно-кишечный тракт здорового взрослого человека вызвать заболевание.
3.3.2. Механизм и пути передачи норовирусной инфекции. Основной механизм передачи возбудителя - фекально-оральный, реализуемый контактно-бытовым, пищевым и водным путями передачи. Следует отметить, что в рамках фекально-орального механизма передачи водный путь реализуется значительно реже, чем пищевой и контактно-бытовой.
Следует учитывать активное выделение норовирусов с рвотными массами, что определяет возможность аэрозольного механизма передачи возбудителя в результате контаминации окружающей среды и воздуха каплями рвотных масс, которые содержат вирус.
3.3.3. Факторами передачи норовирусов контактно-бытовым путем обычно служат необеззараженные руки пациентов, медицинских работников и др., контаминированные поверхности. В учебных заведениях ими часто оказывались ручки дверей, клавиатура и "мышки" компьютеров.
При пищевых вспышках наиболее часто имеет место контаминация пищевых продуктов норовирусами лицами с манифестной или бессимптомной НВИ, либо водой, содержащей норовирусы. Источником инфекции при пищевых вспышках во многих случаях становятся работники общественного питания и члены семей кухонных работников. Факторами передачи в таких случаях могут служить разнообразные продукты, не проходящие термическую обработку. Случаи первичной контаминации продуктов реализуются значительно реже и связаны с прижизненным инфицированием моллюсков и некоторых других морских организмов, способных накапливать содержащиеся в среде их обитания норовирусы.
Водный путь реализуется при попадании в организм человека контаминированной воды (пищевой лед, бутилированная вода, вода закрытых и открытых водоемов). Источником загрязнения вод открытых водоемов являются сточные воды, в которых даже после обработки, устраняющей бактериальные индикаторы, выявляются кишечные вирусы - энтеровирусы, ротавирусы, аденовирусы и норовирусы.
3.3.4. Распространение норовирусной инфекции носит повсеместный характер.
3.3.5. Заболеваемость норовирусной инфекцией имеет осенне-зимне-весеннюю сезонность. Спорадические случаи и вспышки норовирус-ассоциированного гастроэнтерита наблюдаются в течение всего года. В осенние месяцы начинается подъем заболеваемости норовирусной инфекцией, который предшествует подъему заболеваемости ротавирусным гастроэнтеритом. В летние месяцы заболеваемость норовирусной инфекцией снижается, однако могут возникать вспышки заболевания в местах организованного отдыха. Разнообразие сезонных проявлений на отдельных территориях в разные периоды наблюдения может быть связано с фазой циркуляции эпидемических штаммов норовирусов и их периодической сменой.
3.3.6. Норовирусы поражают население всех возрастных групп, вспышки норовирусного гастроэнтерита возникают среди детей школьного возраста, взрослых и пожилых людей. При спорадической заболеваемости наиболее часто поражаются дети в возрасте до 5 лет и пожилые люди. В ряде исследований отмечается, что норовирусной инфекции, в основном, были подвержены дети старших возрастных групп (от 8 до 14 лет) и взрослые.
3.3.7. Проявления эпидемического процесса.
3.3.7.1. Эпидемический процесс НВИ проявляется спорадической заболеваемостью с сезонными подъемами (в осенне-зимне-весенний период) и вспышками (в течение всего года), а также многолетней периодичностью.
3.3.7.2. Основную роль в поддержании циркуляции НВ среди населения играют следующие факторы: низкая инфицирующая доза, высокая восприимчивость людей, неполная изоляция заболевших и отсутствие изоляции реконвалесцентов, продолжительное выделение вируса после перенесенной инфекции, длительное сохранение жизнеспособности вирусов на контаминированных предметах, более высокая, чем у большинства бактерий и других вирусных патогенов, устойчивость к действию дезинфектантов, короткий инкубационный период.
3.3.7.3. Циркуляция норовирусов, по не установленным пока причинам, резко активизировалась с середины 90-х гг. прошлого века. Вспышки норовирусной инфекции были зафиксированы в учебных заведениях, детских садах, домах престарелых, местах общественного питания, в вооруженных силах, в туристических группах, на круизных кораблях и т.д. Вспышки охватывали от нескольких семей до сотен людей. В Японии в октябре-декабре 1995 г. в эпидемию гастроэнтерита, вызванного норовирусами, было вовлечено до 5 млн детей.
Дальнейшие исследования позволили зафиксировать несколько подъемов вспышечной заболеваемости норовирусным гастроэнтеритом в Европе - в 2002-2003, 2004-2005, 2006-2007 гг. На основании комплексного анализа вирусологических и эпидемиологических данных за период с 1 июля 2001 г. по 30 июня 2006 г. в Европе было зафиксировано 7636 вспышек норовирусной этиологии. По 1847 вспышкам (24%) были получены данные о генотипировании изолятов норовирусов. В результате генотипирования было установлено, что 75% этих вспышек были обусловлены норовирусом геногруппы II генотипа 4 (GII.4), причем каждый из подъемов был обусловлен новым геновариантом этого генотипа, 19% вспышек были вызваны норовирусами второй геногруппы, но других генотипов (GII.2, GII.7, G.IIb) и 6% - норовирусами геногруппы I. Почти синхронные подъемы заболеваемости происходили и на других континентах. Филогенетический анализ норовирусов, выделенных в разных странах, показал доминирование в один и тот же период, практически по всему миру, одного геноварианта норовируса.
3.3.7.4. Норовирус, наряду с вирусом гриппа, является наиболее частой причиной внутрибольничных инфекций в лечебных учреждениях. Описаны вспышки НВИ в палате интенсивной терапии в родильном доме, в городских клинических стационарах. Часто, несмотря на проводимые противоэпидемические мероприятия, вспышки могут приобретать затяжной характер. Отмечаются высокие уровни внутрибольничного инфицирования норовирусами в инфекционных стационарах среди пациентов, госпитализируемых с ОКИ. Данные случаи проявляются в виде атипичного волнообразного течения ОКИ или проявляются клинически после выписки пациента из стационара и обусловливают высокую активность инфицирования контактирующих с ними лиц.
3.3.7.5. Роль норовирусов при спорадической заболеваемости ОГЭ существенно недооценивалась до последнего времени. По данным исследований, проведенных на территориях разных стран, частота обнаружения норовирусов у детей, госпитализированных с острыми кишечными инфекциями, колеблется от 6 до 48% при среднем уровне 12-14%. Это дает основание говорить о втором месте норовирусов (после ротавирусов) в этиологической структуре ОКИ у детей. В России в этиологической структуре острых кишечных инфекций на долю норовирусов приходится 5-27%.
При спорадической заболеваемости наблюдается большое генетическое разнообразие норовирусов. Однако доминирующим, как правило, оказывается тот же геновариант норовируса, который в исследуемый период времени превалирует при вспышках.
3.3.8.1. Инфицирование норовирусами вызывает появление специфических сывороточных антител (IgG, IgM), а также повышение в тонком кишечнике синтеза IgA, которые блокируют связывание вирусной частицы с рецепторами и препятствуют повторному инфицированию. Индуцируется краткосрочный (6-14 недель) и долгосрочный (9-15 месяцев) гомологичный иммунный ответ, однако в течение более длительного времени (27-42 месяца) иммунитет не сохраняется.
3.3.8.2. Существует генетически обусловленная невосприимчивость к норовирусной инфекции (до 15% в популяции) и возможность бессимптомного течения инфекции (до 10-13% в популяции), что необходимо учитывать при обследовании очагов групповой заболеваемости.
3.3.8.3. Значимость норовирусной инфекции в кишечной патологии человека, опасность возникновения крупных эпидемических вспышек в организованных коллективах - в войсках, школах, лечебно-профилактических учреждениях, в туристических группах - обусловливают усилия, направленные на разработку профилактической вакцины. При этом используют два основных методических подхода - создание нереплицирующихся субъединичных вакцин на основе вирусоподобных частиц, сконструированных из капсидного белка, экспрессируемого в той или иной векторной системе, и создание съедобных вакцин на основе трансгенных растений. Результаты проведенных испытаний свидетельствуют о перспективности разработки вакцины против норовирусной инфекции для применения в группах риска населения.
4. Эпидемиологический надзор
4.1. Эпидемиологический надзор за НВИ представляет собой непрерывное наблюдение за эпидемическим процессом (мониторинг) с целью оценки ситуации, своевременного принятия управленческих решений, разработки и реализации санитарно-противоэпидемических (профилактических) мероприятий, обеспечивающих предупреждение возникновения и распространения норовирусной инфекции.
4.2. Эпидемиологический надзор за НВИ включает:
- мониторинг заболеваемости с постоянной и объективной оценкой масштабов, характера распространенности и социально-экономической значимости инфекции (с особым вниманием к очагам групповой заболеваемости);
- выявление региональных и сезонных тенденций эпидемического процесса;
- выявление причин и условий, определяющих уровень и структуру заболеваемости НВИ на территории;








Современные методы лечения




Острая кишечная инфекция
Кишечные инфекции – одно из самых распространенных заболеваний в мире.
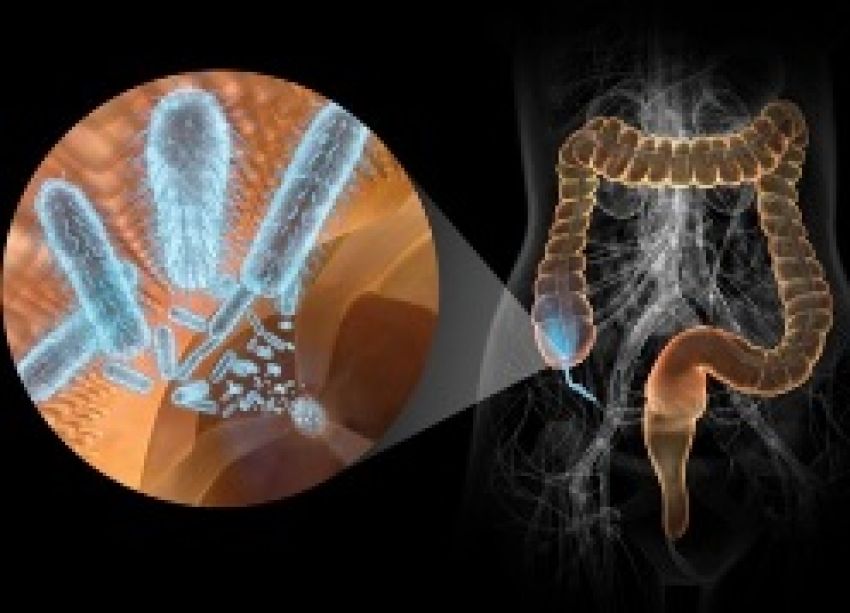
Острые кишечные инфекции (ОКИ) – группа острых инфекционных заболеваний человека, вызываемых различными инфекционными агентами (преимущественно бактериями), с алиментарным механизмом заражения, проявляющиеся лихорадкой и кишечным синдромом с возможным развитием обезвоживания и тяжелым течением в детской возрастной группе и у пожилых людей.
Заболеваемость кишечными инфекциями в мире, и в частности в России, достаточно высока. Ежегодно на планете заболевают более 500 млн. человек. Показатель заболеваемости в России доходит до 400 и более случаев на 100 тыс. населения.
Причины кишечных инфекций
Пищеварительный тракт состоит из ротовой полости, глотки, пищевода, желудка, тонкого кишечника (включающего 12-типерстную кишку, тощую кишку, подвздошную кишку), толстого кишечника. В слюне ротовой полости присутствует вещество – лизоцим, обладающее бактериостатическим действием. Это первый защитный барьер. Слизистая оболочка желудка имеет железы, вырабатывающиежелудочный сок (состоящий из соляной кислоты и пепсина). Соляная кислота является вторым барьером для патогенных микроорганизмов, который могут в нем погибнуть (однако это происходит не всегда). Слизистая тонкого кишечника покрыта многочисленными ворсинками, участвующими в пристеночном пищеварении, выполняющими защитную и транспортную функции. Кроме того, слизистая кишечника содержит секреторный иммуноглобулин – IgA, играющий роль в иммунитете организма человека.
Микрофлора, населяющая кишечник, делится на облигатную (обязательную для присутствия в кишечнике), к которой относятся бифидобактерии, лактобактерии, кишечные палочки, бактероиды, фузобактерии, пептококки. Облигатная флора составляет 95-98% от всех представителей. Функция облигатной флоры – защитная за счет конкурентного присутствия и участие в процессах пищеварения. Другая группа микроорганизмов, населяющих кишечник, называется факультативной (добавочной) флорой, к которой относятся стафилококки, грибы, условно-патогенные микроорганизмы (клебсиеллы, стрептококки, протей, синегнойная палочка, клостридии и другие). Добавочная флора также может участвовать в процессе пищеварения за счет выработки определенных ферментов, однако условно-патогенная при определенном росте может вызвать развитие кишечного синдрома. Вся остальная флора, попадающая извне, называется патогенной и вызывает острую кишечную инфекцию.
Какие возбудители могут явиться причиной острой кишечной инфекции?
Выделяют несколько видов кишечных инфекций в зависимости от этиологии:
- Кишечная инфекция бактериальная: cальмонеллез (Salmonellae enteritidis et spp.), дизентерия (Shigellae sonnae et spp.), иерсиниоз (Iersiniae spp.), эшерихиоз (Esherihiae coli энтероинвазивные штаммы), кампилобактериоз (энтерит, вызванный Campylobacter), острая кишечная инфекция, вызванная синегнойной палочкой (Pseudomonas aeruginosa), клостридиями (Clostridium), клебсиеллами (Klebsiellae), протеем (Proteus spp.), стафилококковое пищевое отравление (Staphilococcus spp.), брюшной тиф (Salmonellae typhi), холера (Vibrio cholerae), ботулизм (отравление ботулотоксином) и прочие.
- ОКИ вирусной этиологии (ротавирусы, вирусы группы Норфолк, энтеровирусы, коронавирусы, аденовирусы, реовирусы).
- Грибковые кишечные инфекции (чаще грибы рода Candida).
- Протозойные кишечные инфекции (лямблиоз, амебиаз).
Причины возникновения кишечных инфекций

Источник инфекции – больной клинически выраженной или стертой формой кишечной инфекции, а также носитель. Заразный период с момента возникновения первых симптомов болезни и весь период симптомов, а при вирусной инфекции – до 2х недель после выздоровления. Больные выделяют возбудителей в окружающую среду с испражнениями, рвотными массами, реже с мочой.
Механизм заражения – алиментарный (то есть через рот). Пути инфицирования – фекально-оральный (пищевой или водный), бытовой, а при некоторых вирусных инфекциях – воздушно-капельный. Большинство возбудителей острой кишечной инфекции высокоустойчивы во внешней среде, хорошо сохраняют свои патогенные свойства на холоде (в холодильнике, например). Факторы передачи – пищевые продукты (вода, молоко, яйца, торты, мясо в зависимости от вида кишечной инфекции), предметы обихода (посуда, полотенца, грязные руки, игрушки, дверные ручки), купание в открытых водоемах. Основное место в распространении инфекции отводится соблюдению или не соблюдению норм личной гигиены (мытье рук после туалета, ухода за больным, перед едой, дезинфекция предметов обихода, выделение личной посуды и полотенца заболевшему, сокращение контактов до минимума).
Восприимчивость к кишечным инфекциям всеобщая независимо от возраста и пола. Наиболее восприимчивы к кишечным патогенам – дети и лица преклонного возраста, лица с заболеваниями желудка и кишечника, люди, страдающие алкоголизмом.
Иммунитет после перенесенной инфекции нестойкий, строго типоспецифический.
Общие симптомы острых кишечных инфекций
Инкубационный период (с момента попадания возбудителя до появления первых признаков болезни) длится от 6 часов до 2х суток, реже дольше.
Для практически любой кишечной инфекции характерно развитие 2х основных синдромов, но в различной степени выраженности:
- Инфекционно-токсического синдрома (ИТС), который проявляется температурой от субфебрильных цифр (37? и выше) до фебрильной лихорадки (38° и выше). При некоторых инфекциях температуры нет совсем (например, холера), также отсутствие температуры или небольшой кратковременный подъем характерен для пищевого отравления (стафилококкового, например). Температура может сопровождаться симптомами интоксикации (слабость, головокружение, ломота в теле, подташнивание, иногда на фоне высокой температуры рвота). Часто инфекционно-токсический синдом является началом острой кишечной инфекции, длится от нескольких часов до суток, реже дольше.
- Кишечного синдрома. Проявления кишечного синдрома могут быть разными, но есть схожесть симптоматики. Этот синдром может проявляться в виде синдрома гастрита, гастроэнтерита, энтерита, гастроэнтероколита, энтероколита, колита.
Синдром гастрита характеризуется появлением болей в области желудка (эпигастрии), постоянной тошноты, рвоты после приема пищи и питья воды, причем ее может вызвать даже глоток жидкости. Рвота может быть многократной, приносящей недолговременное облегчение. Возможно разжижение стула и в течение короткого промежутка времени, иногда однократно.
Синдром гастроэнтерита сопровождается болями в животе в области желудка и околопупочной области, рвотой, появлением частого стула сначала кашицеобразного характера, а затем с водянистым компонентом. В зависимости от причины возникновения в стуле может меняться цвет (зеленоватый при сальмонеллезе, светло-коричневый при эшерихиозе, к примеру), а также появляться слизь, непереваренные остатки пищи.
Синдром энтерита характеризуется появлением только нарушений стула в виде частого водянистого стула. Частота зависит от вида возбудителя и степени инфицирующей дозы его, попавшей к конкретному больному.
Синдром гастроэнтероколита проявляется и рвотой, и частым жидким стулом, боли в животе становятся разлитого характера и практически постоянными, акты дефекации становятся болезненными, не приносящими облегчения, нередко примеси крови и слизи в стуле. Некоторые акты дефекации со скудным слизистым отделяемым.
Синдром энтероколита характеризуется только выраженным болевым синдромом по всему периметру живота, частым стулом вперемешку со скудным отделяемым.
Синдром колита проявляется боями в нижних отделах живота, преимущественно слева, акты дефекации болезненные, содержимое скудное с примесью слизи и крови, ложные позывы на стул, отсутствие облегчения в конце дефекации.
Такие синдромы как гастроэнтерит, гастроэнтероколит и энтероколит характерны для сальмонеллеза, энтероколит и колит – для дизентерии, эшерихиозы сопровождаются развитием гастроэнтерита, энтерит – ведущий синдром холеры, синдром гастрита может сопровождать пищевое отравление, однако это может быть и гастроэнтерит, вирусные кишечные инфекции протекают чаще в виде гастроэнтеритов.
Осложнения острых кишечных инфекций
- Дегидратация (обезвоживание) – патологическая потеря воды и солей неестественным путем (рвота, жидкий стул). Выделяют 4 степени обезвоженности у взрослых: - 1 степень (компенсированная) – потеря массы тела до 3% от исходной; 2 степень (переходная) – потеря массы тела 4-6% от исходной; 3 степень (субкомпенсированная) – 7-9% от исходной; 4 степень (декмпенчированная) – более 10% потери массы тела от исходной. Помимо снижения веса беспокоит сухость кожи и слизистых, жажда, снижение эластичности кожи, нарушения гемодинамики (учащение пульса, снижение АД).
- Одно из проявлений молниеносной дегидратации: дегидратационный шок с возможным летальным исходом. Имеет место глубокое обезвоживание и расстройства гемодинамики (критическое падение артериального давления).
- Инфекционно-токсический шок: возникает на фоне высокой температуры, чаще в начале болезни и сопровождается высокой токсинемией (высокой концентрацией токсинов бактерий в крови), серьезными нарушениями гемодинамики и возможным летальным исходом.
- Пневмония (воспаление легких).
- Острая почечная недостаточность.
Не секрет, что появление частого жидкого стула для большинства людей – не повод для обращения к врачу. Большинство стараются различными препаратами и методами остановить диарею и восстановить нарушенное состояние здоровья. Вместе с тем, простая (как кажется на первый взгляд) кишечная инфекция может обернуться серьезной проблемой с длительной потерей трудоспособности.
Симптомы, с которыми нужно обратиться к врачу незамедлительно:
- ранний детский возраст (до 3х лет) и дошкольный возраст ребенка;
- лица преклонного возраста (старше 65 лет);
- частый жидкий стул более 5 раз в сутки у взрослого;
- многократная рвота;
- высокая лихорадка с диареей и рвотой;
- кровь в стуле;
- схваткообразные боли в животе любой локализации;
- выраженная слабость и жажда;
- наличие хронических сопутствующих болезней.
Что нельзя категорически делать при подозрении на острую кишечную инфекцию:
Если появился частый жидкий стул, сопровождаемой болями в животе и температурой, то:
- Нельзя применять болеутоляющие лекарственные средства. В случае скрытых симптомов какой-либо хирургической патологии (холецистит, аппендицит, кишечная непроходимость и другие) снятие болевого синдрома может затруднить постановку диагноза и отложить оказание своевременной специализированной помощи.
- Нельзя самостоятельно применять закрепляющие средства (вяжущие) – такие как иммодиум или лоперамид, лопедиум и другие. При острой кишечной инфекции основная масса токсинов возбудителей концентрируется в кишечнике, и применение таких препаратов способствует их накоплению, что усугубит состояние пациента. Течение кишечной инфекции будет благоприятным при своевременном опорожнении содержимого кишечника вместе с токсинами патогенов.
- Нельзя делать самостоятельно клизмы, особенно с горячей водой.
- Нельзя применять греющие процедуры на живот (грелка с горячей водой, например), что безусловно способствует усилению воспалительного процесса, что усугубит состояние пациента.
- При наличии симптомов острой кишечной инфекции и подозрении на хирургическую патологию нельзя медлить и пытаться лечить подручными средствами (народные, гомеопатические и другие). Последствия промедления с обращением за медицинской помощью могут быть очень печальными.
Профилактика острой кишечной инфекции сводится к следующим мероприятиям:
Читайте также:

