Мышечная инфекция у детей
Обновлено: 23.04.2024
Клиника нервно-мышечных заболевания у детей. Проявления
Гипотония может сочетаться с нормальной мышечной силой или с мышечной слабостью; мышцы, увеличенные в объеме, могут быть слабыми или сильными; истонченные атрофированные мышцы могут сочетаться как с мышечной слабостью, так и с неожиданно нормальной мышечной силой. Распределение этих компонентов имеет важное диагностическое значение. В целом для атрофии характерно проксимальное распределение мышечной слабости и мышечных атрофии (заметным исключением из этого правила служит миотоническая мышечная дистрофия); для невропатий, как правило, характерно дистальное распределение (исключение составляет ювенильная спинальная мышечная атрофия). Поражение мышц лица, языка, мягкого нёба и наружных мышц глаз имеет важное значение для дифференциальной диагностики нервно-мышечных заболеваний.
Сухожильные рефлексы, как правило, отсутствуют при невропатиях и болезнях мотонейронов, а при миопатиях — снижены, но сохранены. Некоторые специфические клинические признаки имеют важное значение для диагностики отдельных нервно-мышечных заболеваний. Фасцикуляции мышц, которые лучше всего выявляются в языке, — признак денервации. Нарушение чувствительности указывает на невропатию. Патологическая мышечная утомляемость характерна для заболеваний нервно-мышечных синапсов. Миотония служит специфическим признаком для некоторых видов миопатий.

Некоторые признаки не позволяют отличить миопатию от невропатии. Мышечная боль, или миалгия, ассоциируется с острыми заболеваниями миопатической или неврогенной природы. Как для острого миозита, так и для острой полиневропатии (синдром Гийена-Барре) характерна миалгия, а для мышечных дистрофий и спинальных мышечных атрофии — нет. Миалгия также возникает при некоторых метаболических заболеваниях мышц и ишемической миопатий. Контрактура мышц, выявляемая при рождении или развивающаяся позже, в процессе заболевания, возникает как при миопатических, так и при неврогенных заболеваниях.
У мальчиков-младенцев, у которых отмечалась мышечная слабость в позднем фетальном и неонатальных периодах, часто наблюдается крипторхизм (неопущение яичек в мошонку). С передней брюшной стенки яички активно опускаются в мошонку с помощью пары канатиков, состоящих из гладких и поперечнополосатых мышц, названных направляющей связкой яичка (gubernaculum testis). Слабость направляющей связки яичка выявляется при многих наследственных нервно-мышечных заболеваниях, включая спинальную мышечную атрофию, миотоническую мышечную дистрофию и многие виды врожденных миопатий.
Грудная клетка ребенка грудного возраста с наследственным нервно-мышечным заболеванием часто принимает воронкообразную форму, ребра тонкие и рентгенопрозрачные, что обусловлено слабостью межреберных мышц в процессе внутриутробного развития плода. Этот феномен характерен для младенческой спинальной мышечной атрофии, но также встречается при миотубулярной миопатии, неонатальной миотонической дистрофии и других заболеваниях. В связи с маленькой мышечной массой масса тела ребенка при рождении может быть низкой и не соответствовать гестационному возрасту.
Генерализованная гипотония и задержка двигательного развития — наиболее распространенные первые признаки нервно-мышечного заболевания у детей грудного и младшего возраста. Эти симптомы могут служить проявлением различных заболеваний нервной системы, эндокринных и системных метаболических патологий, синдрома Дауна или служить неспецифическими признаками со стороны нервно-мышечной системы при нарушении питания (при недостаточном питании) или хронических системных заболеваниях. У пациентов с синдромом нервно-мышечного заболевания, выявляемым при рождении, в анамнезе часто имеется указание на слабое шевеление плода или задержку его внутриутробного развития.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Нейромышечные заболевания у детей: причины, клиника, диагностика
При нейромышечном заболевании может быть поражена любая часть периферического мотонейрона, поэтому к ним могут относиться поражения клеток переднего рога спинного мозга, периферические нейропатии, нарушения нервно-мышечной передачи и первичные мышечные заболевания. Ключевым проявлением нейромышечного заболевания является слабость, которая бывает прогрессирующей или стабильной. У больных детей могут наблюдаться:
• падения;
• задержка моторного развития;
• мышечная слабость;
• неуверенная / изменённая походка;
• быстрая утомляемость.
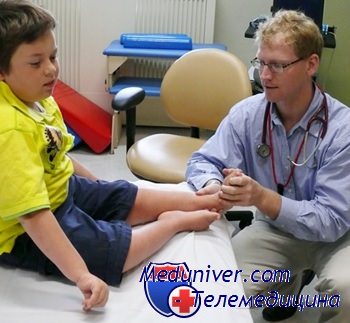
Первым этапом является определение участка поражения. Опрос и осмотр выявляют полезные ключевые симптомы. У детей с миопатией часто наблюдают утиную походку, указывающую на слабость проксимальных мышц.
Возрастающая утомляемость в течение дня, часто с офтальмоплегией и птозом, более согласуется с истощением концевой пластинки мотонейрона и диагнозом иммунозависимой миастении (myastheniagravis).
Обычно трудно дифференцировать миопатию от нейропатии на основе клинических данных, но есть определённые отправные точки для поиска.
• Клетки переднего рога — признаки денервации: слабость, арефлексия, фасцикуляции и мышечная атрофия, поскольку повреждён нерв, иннервирующий мышцу.
• Нейропатия — часто поражены дистальные участки нервов. Это слабость, арефлексия, потеря чувствительности и температурного чувства, так как поражён сам нерв.
• Миопатия — слабость (часто более проксимальная), атрофия, изменения походки из-за поражения мышечной ткани. Рефлексы вначале не изменены.
• Нейромышечное соединение — поскольку в концевых пластиках нейронов истощаются запасы ацетилхолина, к концу дня нарастает слабость.
Нейромышечные заболевания у детей:
I. Патология нейронов переднего рога:
• спинальная мышечная атрофия
• полиомиелит
II. Нарушения периферического нерва:
• наследственные мотосенсорные нейропатии
• острая воспалительная полинейропатия (синдром Гийена-Барре)
• паралич Белла
III. Нарушения нейромышечной передачи:
• миастения gravis
IV. Мышечные заболевания:
а) мышечные дистрофии
- врождённые миодистрофии Дюшенна и Беккера
б) воспалительные миопатии
- доброкачественный острый миозит
- полимиозит/дерматомиозит
в) миотонические заболевания
- миотоническая дистрофия
г) метаболические миопатии
д) врождённые миопатии
Методы исследования детей при нейромышечных заболеваниях
В зависимости от места поражения, заподозренного по клиническим проявлениям, проводят разные исследования.
При миопатии:
• определение активности креатинфосфокиназы (КФК) сыворотки, которая значительно повышена при мышечных дистрофиях Дюшенна и Беккера;
• биопсия мышц, пункционная или открытая, — современные гистохимические методы часто способны установить окончательный диагноз;
• УЗИ и МРТ мышц — применяются в специализированных центрах для диагностики и динамического наблюдения;
• анализ ДНК — для выявления изменённых генов.
При нейропатии:
• исследование проведения импульса по нервам — для выявления замедленной скорости проведения двигательных и чувствительных импульсов по нерву, выявляемой при нейропатии;
• анализ ДНК — для определения изменённых генов;
• биопсия нерва — проводится редко;
• ЭМГ (электромиография) — помогает дифференцировать миопатии и нейропатии, например, истощаемость при повторной стимуляции нерва при миастении (тем не менее её следует выборочно использовать у детей, поскольку исследования проведения по нерву сопровождаются ощущением покалывания, и для ЭМГ необходимо введение тонких игольчатых электродов).
Диагностировать нейромышечные заболевания стало проще благодаря достижениям в анализе ДНК при многих из них, например, спинальной амиотрофии, миодистрофии Дюшенна, дистрофической миотонии, наследственных нейропатиях. Это позволяет также проводить антенатальный и генетический анализ, а часто — избегать неприятных нейрофизиологических исследований периферических нервов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Заболевания мышц у детей – это обширная группа нервно-мышечных заболеваний в детском возрасте врожденного и приобретенного характера.
Приобретенные заболевания мышц
Приобретенные заболевания мышц могут быть воспалительного, инфекционного, лекарственного, токсического генеза.
Воспалительные заболевания мышцы человека – полимиозит, дерматополимиозит, миозит с включениями, саркоидная миопатия.
Инфекционные миозиты могут быть вирусными, бактериальными, паразитарными и др. Основные симптомы – слабость в мышцах и боли – появляются остро. Иногда могут сопровождаться поражением кожи (дерматополимиозит). Отличительной особенностью течения данных заболеваний является повышение температуры тела.

Врожденные миопатии у детей
Нервно-мышечные заболевания могут быть наследственные, аутоиммунные и метохондриальные.
1. Миотония Томсена передается по наследству, проявляется в раннем детском возрасте. Первый признак – нарушение глотания (замедление глотания, частая рвота), что происходит из-за высокого тонуса мышц глотки. Со временем присоединяется неспособность разжимать сжатые в кулак пальцы, затруднение в начале ходьбы. Не страдает только мышечная сила, обусловленная тонусом скелетных, а не гладких мышц.
2. При мышечных дистрофиях происходит поражение самих мышечных волокон. Для мышечных слабости у ребенка характерны следующие симптомы:
3. При амиотрофиях поражаются нервные волокна спинного мозга или непосредственно нервов. Уже с рождения можно заметить у ребенка:

Диагностика и лечение заболеваний мышц
Терапия нервно-мышечных заболеваниях зависит от грамотной диагностики. Она может быть медикаментозной, физиотерапевтической, витаминотерапией, ЛФК и т.д. При развитии контрактур суставов и деформации позвоночника применяется ортопедическая коррекция.
Комплексный подход в терапии детей с мышечной слабостью тормозит прогрессирование болезни.
Для лечения нервно-мышечных заболеваний применяют препараты, улучшающие метаболизм нервной ткани мышц, анаболические стероиды, средства, улучшающие нервно-мышечную проводимость и т.д. Медикаментозную терапию назначает лечащий врач.
Профилактика заболевания мышц у будущего ребенка осуществляется во время медико-генетического консультирования родителей на этапах планирования семьи. Так, оцениваются риски развития наследственных болезней, в том числе и патологии мышц.
Нервно-мышечные заболевания у детей. Причины
Размеры двигательных единиц варьируют для разных мышц и зависят от функции, выполняемой мышцей. В крупных мышцах, таких как ягодичная или четырехглавая мышца бедра, один мотонейрон иннервирует сотни мышечных волокон; в мелких мышцах с тонкой организацией, таких как стремянная или наружные мышцы глаза, может преобладать соотношение 1:1. На двигательную единицу оказывает влияние надсегментарный аппарат, она находится под контролем центрального мотонейрона, который изменяет свойства мышечного тонуса, точность движения, ингибирование функции мышц-антагонистов во время движения и последовательность мышечных сокращений, направленных на выполнение плавных, координированных движений.
Надсегментарные импульсы также усиливают или тормозят моносинаптические рефлексы растяжения; пирамидный путь оказывает ингибирующее влияние на эти рефлексы.

Заболевания двигательных единиц часто встречаются в детском возрасте. Нервно-мышечные заболевания могут быть генетически детерминированными или не определяются наследственными механизмами, могут быть врожденными или приобретенными, острыми или хроническими, прогрессирующими или стационарными. Поскольку для многих заболеваний разработана специфическая терапия, кроме того, нервно-мышечные заболевания могут носить наследственный характер и значительно отличаются по своему прогнозу, большое значение имеет точная диагностика.
В связи с тем, что различные болезни могут иметь сходные клинические проявления, при большинстве нервно-мышечных заболеваний необходимо подтвердить диагноз методами лабораторной диагностики.
В результате генетического анализа групп сцепления, а также изоляции и клонирования некоторых специфических генов идентифицировано большое количество хромосомных локусов при специфических нервно-мышечных заболеваниях. В некоторых случаях, таких как мышечная дистрофия Дюшенна, генетический дефект представлен делецией нуклеотидных последовательностей и ассоциирован с продукцией патологического белка — дистрофина. В других случаях, например при миотонической мышечной дистрофии, генетический дефект представлен экспансией или увеличением числа нуклеотидных повторов, а не делецией в кодоне (ряд из трех последовательных нуклеотидных повторов, который кодирует одну аминокислоту) с образованием многочисленных копий определенного кодона, что в данном случае также ассоциируется с аномалией мРНК.
Некоторые нервно-мышечные заболевания передаются по аутосомно-доминантному или аутосомно-рецессивному типу в разных поколениях. Эти различные менделевские генотипы могут возникать в результате различных генных мутаций на разных хромосомах (например, немалиновая миопатия) или могут быть обусловлены незначительными различиями поражения одного гена в области одного хромосомного локуса (например, врожденная миотония); несмотря на это, эти заболевания имеют много сходных клинических проявлений и общих гистологических признаков при биопсии мышц. Для нескольких митохондриальных миопатий с различными клиническими проявлениями идентифицированы специфические делеции мтДНК и точечные мутации тРНК.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Энтеровирусные инфекции у детей - это острые инфекционные заболевания, возбудителями которых служат кишечные вирусы (энтеровирусы) из семейства пикорнавирусов. Клинические проявления энтеровирусной инфекции у детей полиморфны; заболевание может протекать в следующих формах: катаральной, гастроэнтеритической, энтеровирусной лихорадки, энтеровирусной экзантемы, герпангины, серозного менингита, миокардита, энцефаломиокардита новорожденных, конъюнктивита, увеита и др. Для обнаружения вирусов в биологических жидкостях используются методы ПЦР, ИФА, РПГА. Этиопатогенетическое лечение энтеровирусной инфекции у детей проводится интерферонами, иммуноглобулинами и другими препаратами.
МКБ-10
Общие сведения
Энтеровирусные инфекции у детей – обширная группа заболеваний, вызываемых РНК-содержащими неполиомиелитными вирусами (Коксаки, ECHO, неклассифицированными энтеровирусами человека) и полиовирусом. В силу специфичности вызываемых поражений, полиомиелит стоит несколько обособленно в ряду энтеровирусных инфекций у детей, поэтому рассматривается отдельно. В рамках данного обзора остановимся на энтеровирусных инфекциях неполиомиелитной этиологии, распространенных среди детей.
Наряду с ОРВИ, энтеровирусные инфекции встречаются в клинической педиатрии довольно часто. Ежегодно среди общего количества больных энтеровирусной инфекцией удельный вес детей составляет 80-90%; из них половина случаев заболевания приходится на детей младшего возраста. Учитывая полиморфизм клинических проявлений, энтеровирусные инфекции у детей представляют интерес не только для специалистов в области инфекционных болезней, но и неврологии, гастроэнтерологии, кардиологии, офтальмологии, отоларингологии.

Причины
Источниками энтеровирусной инфекции могут служить дети и взрослые, являющиеся вирусоносителями или больными манифестной формой заболевания. Передача инфекции от человека к человеку осуществляется воздушно-капельным или фекально-оральным путями; реже отмечается трансплацентарная передача. Сезонные подъемы заболеваемости энтеровирусными инфекциями среди детей отмечаются в конце лета – начале осени.
Наибольшая заболеваемость регистрируется среди детей в возрасте от 3 до 10 лет. Взрослые и дети старшего возраста заболевают реже, что объясняется наличием у них иммунитета, сформировавшегося вследствие бессимптомной инфекции. Наряду со спорадическими случаями и эпидемическими вспышками энтеровирусной инфекции в детских коллективах, встречаются крупные эпидемии, поражающие целые регионы.
Патогенез
Проникновение энтеровирусов в организм происходит через слизистые оболочки пищеварительного и респираторного тракта. Репликация вирусов происходит в лимфоидной ткани, эпителии ротоглотки и ЖКТ, поэтому ранними клиническими проявлениями энтеровирусной инфекции у ребенка могут быть герпетическая ангина, фарингит, диарея и пр. Дальнейшее распространение вирусов по организму происходит гематогенным путем. Обладая органотропностью, энтеровирусы могут поражать нервную ткань, мышцы, покровные ткани, сосуды глаз и т. д. После перенесенной энтеровирусной инфекции у детей формируется типоспецифический иммунитет к тому серологическому типу вируса, которым было вызвано заболевание.
Классификация
В зависимости ведущего клинического синдрома, различают типичные и атипичные энтеровирусные инфекции у детей.
1. Типичные формы могут проявляться в виде изолированных или комбинированных поражений:
- верхних дыхательны путей: герпетической ангины, катара ВДП;
- поражение ЖКТ: гастроэнтерита, гепатита;
- эпидемической миалгии, энтеровирусной лихорадки, энтеровирусной экзантемы;
- поражение нервной системы: энцефалита, серозного менингита, энцефаломиокардита новорожденных, параличей;
- поражения сердца: миокардита и перикардита;
- поражения глаз: геморрагического конъюнктивита и увеита;
- поражения мочеполовой системы: геморрагического цистита, орхита, эпидидимита.
2. К атипичным формам энтеровирусной инфекции у детей относятся случаи стертого и бессимптомного течения.
С учетом выраженности клинических признаков энтеровирусная инфекция у детей может иметь легкое, среднетяжелое и тяжелое течение. Критериями степени тяжести выступают выраженность местных изменений и интоксикационного синдрома. По характеру течения энтеровирусные инфекции у детей подразделяются на неосложненные и осложненные.
Симптомы
Несмотря на полиморфизм клинических проявлений, течению различных энтеровирусных инфекций у детей свойственны некоторые общие черты. Длительность инкубационного периода составляет от 2 до 10 дней (в среднем 2-4 дня). Манифестация заболевания происходит остро, с высокой лихорадки (39-40 °С), озноба, головной боли, слабости, нарушения сна, отсутствия аппетита, повторной рвоты.
При любой форме энтеровирусной инфекции у детей отмечается гиперемия кожи лица, шеи и верхней половины туловища, инъекция сосудов конъюнктивы и склеры. Возможно появление полиморфной пятнисто-папулезной сыпи, гиперемии слизистой миндалин дужек и задней стенки глотки, шейного лимфаденита. Считается, что внутриутробное инфицирование энетровирусами может послужить причиной синдрома внезапной детской смерти. Также доказана связь между энтеровирусной инфекцией у детей и развитием сахарного диабета 1 типа.
Кроме общей симптоматики, в клинике различных форм энтеровирусной инфекции у детей присутствуют свои специфические проявления.
Энтеровирусная лихорадка
Энтеровирусная лихорадка (малая болезнь, летний грипп, трехдневная лихорадка) вызывается разными серотипами вирусов Коксаки и ECHO. Для инфекции характерна острая манифестация с лихорадки, миалгии, умеренных катаральных явлений. У ребенка выражены общие признаки энтеровирусной инфекции: инъекция сосудов склер, гиперемия лица, увеличение лимфоузлов и др.; может отмечаться увеличение печени и селезенки. Данная форма энтеровирусной инфекции у детей протекает легко, обычно не более 2-4 дней. В редких случаях энтеровирусная лихорадка продолжается 1-1,5 недели или имеет волнообразное течение.
Гастроэнтеритическая форма
Кишечная форма энтеровирусной инфекции чаще встречается у детей до 3-х лет. Заболевание протекает с незначительными катаральными явлениями (ринитом, заложенностью носа, гиперемией слизистых ротоглотки, кашлем) и диспепсическим синдромом (диареей, рвотой, метеоризмом). Тяжелая интоксикация, дегидратация и явления колита не свойственны. Продолжительность кишечной формы энтеровирусной инфекции у детей составляет 1-2 недели.
Респираторная форма
Катаральная форма энтеровирусной инфекции у детей протекает по типу ОРЗ. Отмечается кратковременная лихорадка, ринофарингит, ларингит. Возможно развитие синдрома ложного крупа.
Экзантема
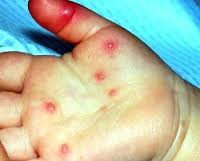
Энтеровирусная экзантема, ассоциированная с ECHO и Коксаки-вирусами, характеризуется появлением на высоте лихорадки кожной сыпи. По характеру сыпь может напоминать таковую при скарлатине, кори или краснухе; элементы располагаются преимущественно на коже лица и туловища. Реже встречаются пузырьковые высыпания в полости рта, напоминающие герпес (пузырчатка полости рта). Течение энтеровирусной инфекции у детей благоприятное; сыпь и лихорадка исчезают в течение 1-2 дней.
Эпидемическая миалгия
Эпидемическая миалгия (болезнь Борнхольма, плевродиния) – энтеровирусная инфекция у детей, вызываемая Коксаки и ECHO-вирусами. Ведущим проявлением заболевания служат интенсивные мышечные боли, сопровождающие высокую лихорадку. Чаще дети жалуются на боли в грудной клетке и верхней половине живота, реже – в спине и конечностях. При движении боли усиливаются, вызывая побледнение кожных покровов, обильное потоотделение, тахипноэ.
Эпидемическая миалгия требует проведения дифференциальной диагностики с плевритом, острым аппендицитом или перитонитом. Вне болевого приступа дети чувствуют себя значительно лучше. Данная форма энтеровирусной инфекции у детей нередко протекает совместно с герпангиной и серозным менингитом.
Серозный менингит
Серозный менингит является типичной формой энтеровирусной инфекции у детей. Клиническая картина характеризуется высокой температурой тела, сильной головной болью, повторной рвотой, беспокойством и возбуждением ребенка, бредом и судорогами. Со стороны респираторного тракта отмечаются явления фарингита. С первых дней выражены менингеальные симптомы: положительные симптомы Брудзинского и Кернига, ригидность мышц затылка. Обычно через 3-5 дней симптоматика регрессирует, однако постинфекционная астения и остаточные явления могут сохраняться в течение 2-3 месяцев.
Паралитическая форма
Полиомиелитоподобная форма энтеровирусной инфекции у детей является одной из наиболее тяжелых. Как и при полиомиелите, повреждение передних рогов спинного мозга может приводить к развитию вялых параличей и парезов нижних конечностей. В легких случаях прихрамывающая походка, слабость в ногах, снижение мышечного тонуса являются обратимыми и постепенно исчезают через 4-8 недель. При тяжелых формах энтеровирусной инфекции у детей возможен летальный исход вследствие нарушением функции дыхательного и сосудодвигательного центров.
Энцефаломиокардит новорожденных
Вызывается вирусами Коксаки типа В и характерен для недоношенных и детей первых месяцев жизни. На фоне общей симптоматики (вялости, отказа от груди, субфебрилитета) нарастают явления сердечной недостаточности (тахикардия, одышка, цианоз, аритмия, расширение границ сердца и печени). При энцефалите развивается выбухание родничков и судороги. Летальность при данной форме энтеровирусной инфекции среди детей достигает 60-80%.
Поражение глаз
Геморрагический конъюнктивит вызывается энтеровирусом типа 70. Проявляется светобоязнью, слезотечением, ощущением инородного тела в глазах. Объективно определяются отек и гиперемия конъюнктивы, точечные кровоизлияния. При присоединении вторичной инфекции может развиваться бактериальный конъюнктивит, кератит. Обычно все симптомы энтеровирусной инфекции у детей стихают через 10-14 дней.
Энтеровирусный увеит преимущественно поражает детей 1-го года жизни. Данная форма энтеровирусной инфекции протекает с лихорадкой, интоксикацией, кишечным и респираторным синдромом. Поражение сосудистой оболочки глаза носит стойкий характер и может привести к дистрофии радужки, помутнению роговицы, развитию увеальной катаракты и глаукомы, субатрофии глазного яблока.
Диагностика
Энтеровирусные инфекции у детей диагностируются на основании типичного симптомокомплекса с учетом сезонности и эпидемиологических данных. Обязательным для установления диагноза является лабораторное подтверждение энтеровирусной инфекции у детей: обнаружение РНК энтеровируса методом ПЦР, определение титра специфических антител с помощью ИФА, РСК или РПГА и др.
Лабораторная верификация возбудителей может проводиться в различных биологических жидкостях: в крови, отделяемом конъюнктивы, смыве из носоглотки, соскобах с кожных высыпаний, образцах фекалий, спинномозговой жидкости (при наличии показаний для люмбальной пункции), биоптатах органов и др.
В зависимости от ведущего клинического синдрома дети могут нуждаться в консультации педиатра, детского кардиолога, детского невролога, детского отоларинголога, детского офтальмолога и др. специалистов. Различные формы энтеровирусной инфекции у детей требуют проведения дифференциальной диагностики с полиомиелитом, корью, краснухой, скарлатиной, эпидемическим паротитом, ОРВИ, ОКИ.
Лечение энтеровирусной инфекции у детей
Лечение легких изолированных форм энтеровирусной инфекции у детей проводится амбулаторно; госпитализация требуется при серозном менингите, энцефалите, миокардите, тяжелых комбинированных поражениях. В лихорадочном периоде показаны покой, постельный режим, достаточный питьевой режим.
Этиопатогенетическая терапия энтеровирусной инфекции у детей включает применение рекомбинантных интерферонов (альфа интерферона), интерфероногенов (оксодигидроакридинилацетата, меглюмина акридонацетата), полиспецифических иммуноглобулинов (при тяжелом течении).
При миокардите, менингите и др. формах показано назначение глюкокортикостероидов. Одновременно проводится симптоматическое лечение (прием жаропонижающих, дезинтоксикационная терапия, орошение полости носа, полоскание зева и др.).
Прогноз и профилактика
В большинстве случаев энтеровирусная инфекция у детей заканчивается реконвалесценцией. Наиболее серьезными в отношении прогноза являются энтеровирусные энцефалиты, энцефаломиокардиты новорожденных, менингиты, генерализованная инфекция, присоединение бактериальных осложнений.
Дети, заболевшие энтеровирусной инфекцией, подлежат изоляции; на контактных лиц накладывается карантин на 2 недели. В эпидемиологическом очаге проводятся дезинфекционные мероприятия. Ввиду большого разнообразия энтеровирусов специфическая вакцина против инфекции не разработана. Неспецифическая профилактика включает эндоназальную инстилляцию лейкоцитарного интерферона детям и взрослым, контактировавшим с больным энтеровирусной инфекцией.
Читайте также:

