Наиболее частая локализация генитального туберкулеза тест
Обновлено: 24.04.2024
Туберкулез - инфекционное заболевание, вызываемое микобак-терией. Генитальный туберкулез, как правило, развивается вторично в результате заноса инфекции из первичного очага поражения (чаще из легких, реже из кишечника). Несмотря на прогресс медицины, заболеваемость туберкулезом в мире увеличивается, особенно в странах с низким уровнем жизни. Поражение мочеполовых органов стоит на первом месте среди внелегочных форм туберкулеза. Вероятно, поражение туберкулезом половых органов происходит значительно чаще, чем официально регистрируется, поскольку прижизненная диагностика не превышает 6,5%.
Что провоцирует / Причины Генитального туберкулеза:
Из первичного очага при снижении иммунной резистентности организма (хронические инфекции, стрессы, недостаточное питание и др.) микобактерии попадают в половые органы. Инфекция распространяется в основном гематогенным путем, чаще при первичной диссеминации в детстве или в периоде полового созревания. При туберкулезном поражении брюшины возбудитель попадает на маточные трубы лимфогенно или контактным путем. Прямое заражение при половых контактах с больным генитальным туберкулезом партнером возможно только теоретически, поскольку многослойный плоский эпителий вульвы, влагалища и влагалищной порции шейки матки устойчив к микобактериям.
В структуре генитального туберкулеза первое место занимает поражение маточных труб (90-100%), второе - эндометрий (25- 30%). Реже встречается туберкулез яичников (6-10%) и шейки матки (1-6%), совсем редко - туберкулез влагалища и наружных половых органов.
В очагах поражения развиваются типичные для туберкулеза морфогистологические изменения: экссудация и пролиферация тканевых элементов, казеозные некрозы. Туберкулез маточных труб часто заканчивается их облитерацией, экссудативно-пролиферативные процессы могут привести к образованию пиосальпинкса, а при вовлечении в специфический пролиферативный процесс мышечного слоя маточных труб в нем образуются туберкулы (бугорки), что носит название нодозного воспаления. При туберкулезном эндометрите также преобладают продуктивные изменения - туберкулезные бугорки, казеозные некрозы отдельных участков. Туберкулез придатков матки нередко сопровождается вовлечением в процесс брюшины с асцитом, петель кишечника с образованием спаек, а в некоторых случаях и фистул. Генитальный туберкулез часто сочетается с поражением мочевых путей.
Патогенез (что происходит?) во время Генитального туберкулеза:
Клинико-морфологическая классификация различает:
- • хронические формы с продуктивными изменениями и нерезко выраженными клиническими симптомами;
- • подострую форму с экссудативно-пролиферативными изменениями и значительными поражениями;
- • казеозную форму с тяжелыми и острыми процессами;
- • законченный туберкулезный процесс с инкапсулированием обызвествленных очагов.
Симптомы Генитального туберкулеза:
Первые симптомы заболевания могут появиться уже в периоде полового созревания, но в основном генитальным туберкулезом болеют женщины 20-30 лет. В редких случаях заболевание встречается у более старших пациенток и даже у женщин в постменопаузе.
Генитальный туберкулез имеет в основном стертую клиническую картину с большим разнообразием симптомов, что объясняется вариабельностью патологоанатомических изменений. Снижение генеративной функции (бесплодие) является основным, а иногда и единственным симптомом заболевания. К причинам бесплодия, чаще первичного, следует отнести эндокринные нарушения, поражения маточных труб и эндометрия. Более чем у половины пациенток нарушается менструальная функция: аменорея (первичная и вторичная), олигоменорея, нерегулярные менструации, альгоменорея, реже мено- и метроррагии. Нарушения менструальной функции связаны с поражением паренхимы яичника, эндометрия, а также с туберкулезной интоксикацией. Хроническое заболевание с преобладанием экссудации обусловливает субфебрильную температуру и тянущие, ноющие боли внизу живота из-за спаечного процесса в матом тазу, поражения нервных окончаний, склероза сосудов и гипоксии тканей внутренних половых органов. К другим проявлениям болезни относятся признаки туберкулезной интоксикации (слабость, периодическая лихорадка, ночные поты, снижение аппетита, похудание), связанные с развитием экссудативных или казеозных изменений во внутренних гениталиях.
Диагностика Генитального туберкулеза:
Ввиду отсутствия патогномоничных симптомов и стертости клинической симптоматики диагностика генитального туберкулеза затруднена. На мысль о туберкулезной этиологии заболевания может навести правильно и тщательно собранный анамнез с указаниями на контакт пациентки с туберкулезным больным, перенесенные в прошлом пневмонии, плеврит, бронхоаденит, наблюдение в противотуберкулезном диспансере, экстрагенитальные очаги туберкулеза в организме. Большую помощь могут оказать данные анамнеза заболевания: возникновение воспалительного процесса в придатках матки у молодых пациенток, не живших половой жизнью, особенно в сочетании с аменореей и длительный субфебрилитет. При гинекологическом исследовании иногда выявляют острое, подострое или хроническое воспалительное поражение придатков матки, наиболее выраженное при преобладании пролиферативных или казеозных процессов, признаки спаечного процесса в малом тазу со смещением матки. Однако данные гинекологического исследования обычно неспецифичны.
Для уточнения диагноза используют туберкулиновые пробы. Подкожно вводят 20 или 50 ТЕ туберкулина, после чего оценивают общую и очаговую реакции. Общая реакция проявляется повышением температуры тела (более чем на 0,5 °С), в том числе и в области шейки матки (цервикальная электротермометрия), учащением пульса (более 100 в минуту), увеличением числа палочкоядерных нейтрофилов, моноцитов, изменением числа лимфоцитов, повышением СОЭ. Для оценки общей реакции определяют уровни гаптоглобина, малонового диальдегида в крови, для выявления функционального состояния нейтрофильных лейкоцитов проводят НСТ-тест (с нитрасиним тетразолием), что повышает диагностическую ценность туберкулиновой пробы. Общая реакция возникает независимо от локализации туберкулезного поражения, очаговая - в его зоне. Очаговая реакция выражается появлением или усилением болей внизу живота, отечности и болезненности при пальпации придатков матки. Туберкулиновые пробы противопоказаны при активном туберкулезном процессе, сахарном диабете, выраженных нарушениях функции печени и почек.
Наиболее точными методами диагностики генитального туберкулеза остаются микробиологические методы, позволяющие обнаружить микобактерию в тканях. Исследуют выделения из половых путей, менструальную кровь, соскобы эндометрия или смывы из полости матки, содержимое воспалительных очагов и т.д. Посев материала производят на специальные искусственные питательные среды не менее 3 раз. Однако высеваемость микобактерий невелика, что объясняется особенностями туберкулезного процесса. Высокочувствительным и специфичным методом выявления возбудителя является полимеразная цепная реакция (ПЦР), позволяющая определить участки ДНК, свойственные микобактерий туберкулеза. Однако материал для исследования может содержать ингибиторы ПЦР, что приводит к ложноотрицательиым результатам.
Лапароскопия позволяет выявить специфические изменения органов малого таза - спаечный процесс, туберкулезные бугорки на висцеральной брюшине, покрывающей матку и трубы, казеозные очаги в сочетании с воспалительными изменениями придатков. Кроме того, при лапароскопии можно взять материал для бактериологического и гистологического исследования, а также при необходимости провести хирургическую коррекцию: лизис спаек, восстановление проходимости маточных труб и др.
Гистологическое исследование тканей, полученных при биопсии, раздельном диагностическом выскабливании (лучше проводить за 2-3 дня до менструации), выявляет признаки туберкулезного поражения - периваскулярные инфильтраты, туберкулезные бугорки с признаками фиброза или казеозного распада. Применяют также и цитологический метод исследования аспирата из полости матки, мазков с шейки матки, который обнаруживает специфические для туберкулеза гигантские клетки Лангханса.
Диагностике генитального туберкулеза помогает гистеросальпин-гография. На рентгенограммах выявляются характерные для туберкулезного поражения половых органов признаки: смещение тела матки из-за спаечного процесса, внутриматочные синехии, облитерация полости матки, неровность контуров труб с закрытыми фимбриальными отделами, расширение дистальных отделов труб в виде луковицы, четкообразное изменение труб, кистозные расширения или дивертикулы, ригидность труб (отсутствие перистальтики), кальцинаты. На обзорных рентгенограммах органов малого таза выявляются патологические тени - кальцинаты в трубах, яичниках, лимфатических узлах, очаги казеозного распада. Чтобы избежать обострения туберкулезного процесса, гистеросальпингографию проводят при отсутствии признаков острого и подострого воспаления (повышение температуры, болезненность при пальпации придатков матки, III-IV степень чистоты мазков из влагалища и цервикального канала).
Диагностику дополняет ультразвуковое сканирование органов малого таза. Однако интерпретация полученных данных весьма затруднена и доступна только специалисту в области генитального туберкулеза. Меньшее значение имеют другие методы диагностики - серологические, иммунологические, метод флотации. Иногда диагноз туберкулезного поражения внутренних гениталий ставят при чревосечении по поводу предполагаемых объемных образований в области придатков матки.
Лечение Генитального туберкулеза:
Лечение генитального туберкулеза, как и туберкулеза любой локализации, следует проводить в специализированных учреждениях - противотуберкулезных больницах, диспансерах, санаториях. Терапия должна быть комплексной и включать в себя противотуберкулезную химиотерапию, средства повышения защитных сил организма (отдых, полноценное питание, витамины), физиотерапию, хирургическое лечение по показаниям.
В основе лечения туберкулеза лежит химиотерапия с использованием не менее 3 препаратов. Химиотерапию подбирают индивидуально с учетом формы заболевания, переносимости препарата, возможного развития лекарственной устойчивости микобактерий туберкулеза. Неправильное лечение туберкулеза приносит больше вреда, чем пользы, поскольку оно переводит легко излечимые формы болезни в трудно излечимый лекарственно-устойчивый туберкулез. К средствам первого (основного) ряда, рекомендованным ВОЗ для включения в стандартные схемы (directly observed therapy - DOT), относят рифампицин (450-600 мг/сут), стрептомицин (0,5-1 г/сут), изониазид (300 мг/сут), пиразинамид (1,5-2 г/сут), этамбутол (15- 30 мг/кг в сутки). Препараты второго ряда (резервные) назначают при устойчивости возбудителя к лекарствам первого ряда. Это аминогликозиды - канамицин (1000 мг/сут), амикацин (10-15 мг/кг в сутки), фторхинолоны - ломефлоксацин (400 мг 2 раза в сутки), офлоксацин (200-400 мг 2 раза в сутки). Возродился интерес к хорошо известным, но вытесненным из клинической практики средствам - парааминосалициловой кислоте (ПАСК) (4000 мг 3 раза в сутки), циклосерину (250 мг 2-3 раза в сутки), этионамиду (500-750 мг/кг в сутки), протионамиду (500-750 мг/кг в сутки). Программа лечения больных генитальным туберкулезом предусматривает длительный (от 6 до 24 мес) прием нескольких (от 3 до 8) противотуберкулезных препаратов.
В комплекс лечения целесообразно включать антиоксиданты (токоферола ацетат, тиосульфат натрия), иммуномодуляторы (ронко-лейкин, метилурацил, левамизол), специфический препарат туберкулин, витамины группы В, аскорбиновую кислоту.
Хирургическое лечение применяется только по строгим показаниям (тубоовариальные воспалительные образования, неэффективность консервативной терапии при активном туберкулезном процессе, образование свищей, нарушения функции тазовых органов, связанные с выраженными рубцовыми изменениями). Операция сама по себе не приводит к излечению, поскольку туберкулезная инфекция сохраняется. После операции следует продолжать химиотерапию.
Клинические формы болезни в некоторых ситуациях требуют симптоматического лечения (антипиретики, анальгетики и др.), коррекции нарушений менструальной функции.
Физиотерапию назначают после стихания острых явлений в виде фонофореза гидрокортизона, синусоидальных токов, амплипульс-терапии. Санаторно-курортное лечение туберкулеза в настоящее время признано малоэффективным и слишком дорогим. От него отказались в большинстве стран мира еще в середине XX века. В России этот вид реабилитационного лечения сохранился как форма социальной помощи больным. Наиболее подходящим считается климат горных, степных и южных морских курортов.
Профилактика Генитального туберкулеза:
Специфическая профилактика туберкулеза начинается уже в первые дни жизни с введения вакцины БЦЖ. Ревакцинацию проводят в 7, 12, 17 лет под контролем реакции Манту. Другой мерой специфической профилактики является изоляция больных активным туберкулезом. Неспецифическая профилактика подразумевает проведение общеоздоровительных мероприятий, повышение резистентности организма, улучшение условий жизни и труда.
К каким докторам следует обращаться если у Вас Генитальный туберкулез:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Генитального туберкулеза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Генитальный туберкулез – инфекция женских половых органов, вызываемая Mycobacterium tuberculosis. Генитальный туберкулез проявляется нарушением менструальной функции, бесплодием, субфебрилитетом, интоксикацией, хроническими тазовыми болями. Диагностика основывается на данных анамнеза, результатах туберкулиновых проб, исследования мазков и соскобов эндометрия, УЗИ, лапароскопии, гистеросальпингографии. Лечение генитального туберкулеза включает специфическую лекарственную терапию, физиотерапию, по показаниям – оперативное лечение.
МКБ-10
Общие сведения
Генитальный туберкулез чаще всего является вторичным поражением, обусловленным заносом инфекции из первичных очагов поражения (при туберкулезе легких или туберкулезе кишечника). Туберкулезное поражение мочеполовой системы занимает первое место по частоте встречаемости среди внелегочного туберкулеза и составляет среди этих форм 6,5 %. На первый план в структуре туберкулеза гениталий выходит поражение фаллопиевых труб (у 90-100% пациенток), за ним следует поражение эндометрия (у 25–30% женщин). В редких случаях диагностируются такие формы генитального поражения, как туберкулез яичников, шейки матки, влагалища и вульвы.
Причины генитального туберкулеза
Снижение иммунологической резистентности вследствие хронических инфекций, стрессов, недостаточного питания и др. факторов приводит к гематогенному или лимфогенному заносу либо контактному попаданию микобактерий из первичного очага в органы половой системы. Инфицирование при сексуальном контакте с партнером, страдающим генитальным туберкулезом, возможно лишь теоретически, т. к. многослойный эпителий, выстилающий вульву, влагалище и влагалищную часть шейки матки, устойчив по отношению к микобактериям.
Классификация
Генитальный туберкулез характеризуется развитием в половых органах типичных для инфекции морфогистологических изменений. По клинико-морфологической характеристике выделяются:
- хроническая форма генитального туберкулеза, характеризующаяся продуктивным воспалением, нерезко выраженной симптоматикой
- подострая форма генитального туберкулеза, протекающая с явлениями экссудации и пролиферации, выраженными проявлениями
- казеозная форма генитального туберкулеза, сопровождающаяся острыми и тяжелыми процессами
- завершенный туберкулезный процесс, инкапсулирование очагов обызвествления.
В зависимости от пораженного отдела может развиваться туберкулезный сальпингит, сальпингоофорит, эндометрит. По степени активности генитальный туберкулез может быть активным (в течение 2-х лет), затихающим (от 2-х до 4-х лет), неактивным или характеризоваться как последствия перенесенного туберкулезного процесса. При утяжелении клинического течения в первые 4 года состояние расценивается как обострение генитального туберкулеза, в более поздние сроки - как рецидив. По выделению микобактерий генитальный туберкулез классифицируется на МБТ(-) и МБТ(+).
Симптомы генитального туберкулеза
Манифестация генитального туберкулеза чаще наступает в возрасте 20–30 лет; реже – в период полового созревания и в постменопаузе. Течение генитального туберкулеза чаще стертое и вариабельное, что объясняется разнообразием морфологических изменений. Часто ведущим и даже единственным симптомом генитального туберкулеза служит бесплодие, обусловленное поражением эндометрия и маточных труб. У большей части женщин изменяется менструальная функция: развивается олигоменорея, аменорея, нерегулярные месячные, альгодисменорея, реже — метроррагия и меноррагия. Менструальные нарушения при генитальном туберкулезе обусловлены вовлечением паренхимы яичников, эндометрия, интоксикацией.
Течение генитального туберкулеза сопровождается болями внизу живота тянущего и ноющего характера вследствие развития спаечного процесса в малом тазу, склероза сосудов, поражения нервных окончаний. Характерна туберкулезная интоксикация - субфебрилитет, потливость по ночам, слабость, похудание, нарушение аппетита. При вовлечении брюшины генитальный туберкулез нередко манифестирует с клиники острого живота, в связи с чем пациентки попадают на операционный стол с подозрениями на апоплексию яичника, внематочную беременность, аппендицит.
Осложнения
Туберкулезное поражение маточных труб часто приводит к их облитерации, развитию пиосальпинкса, образованию туберкул в мышечном слое. При туберкулезе придатков могут поражаться брюшина и кишечные петли, что приводит к асциту, спайкообразованию, образованию фистул. Туберкулезный эндометрит также характеризуется наличием туберкул, участков казеозных некрозов. При генитальном туберкулезе нередко отмечается поражение мочевыводящих путей.
Диагностика
Подозрение на туберкулезную этиологию воспаления гениталий может возникнуть при указании в анамнезе на плеврит, пневмонию, бронхоаденит, туберкулез легких или иной локализации. У юных пациенток, не живущих половой жизнью, на генитальный туберкулез может указывать аднексит, сочетающийся с аменореей и длительным субфебрилитетом. Для подтверждения генитального туберкулеза проводятся:
- Туберкулиновые пробы. Подкожное введение туберкулина с оценкой общей и очаговой реакции. Общий ответ при генитальном туберкулезе проявляется температурной реакцией, тахикардией (>100 уд. в мин.), изменениями формулы крови. Местная реакция в очаге туберкулезного поражения включает усиление болей в животе, увеличение болезненности и отечности придатков матки при пальпации, увеличение температуры в области шейки матки.
- Гинекологическое исследование. При влагалищном исследовании могут определяться признаки воспаления придатков, спаечных процессов в малом тазу. УЗИ малого таза и УЗ-гистеросальпингоскопия при генитальном туберкулезе носят вспомогательное диагностическое значение.
- Лабораторные тесты. Наиболее точными методами диагностики генитального туберкулеза в гинекологии считаются бактериологическое исследование выделений из половых путей, менструальной крови, аспирата из полости матки, соскобов эндометрия, ПЦР-выявление микобактерии туберкулеза, иммунологические методы (T-SPOT и квантифероновый тест).
- Диагностическая операция. В ходе проведения диагностической лапароскопии обнаруживаются специфические изменения в малом тазу – туберкулезные бугорки на брюшине, спаечные процессы, казеозные очаги, воспаление придатков. Лапароскопия позволяет произвести забор материала для гистологического исследования, выполнить хирургическую коррекцию последствий генитального туберкулеза: лизис спаек, восстановить проходимость маточных труб или произвести удаление придатков.
- Морфологическое исследование. Гистология тканей, полученных в результате биопсии эндометрия или раздельного диагностического выскабливания, при генитальном туберкулезе обнаруживает наличие в образцах периваскулярных инфильтратов, туберкул с явлениями казеозного распада или фиброза. При цитологическом анализе аспирата из полости матки, соскобов шейки матки выявляются многоядерные клетки Пирогова-Лангханса.
- ГСГ. Рентгенограммы, полученных при генитальном туберкулезе в ходе гистеросальпингографии, указывают на смещение матки вследствие спаечного процесса, наличие внутриматочных синехий, облитерацию и изменение контуров труб, кальцинаты в яичниках, трубах, лимфоузлах. Подозрение или выявление генитального туберкулеза требует привлечения специалиста-фтизиатра.
Лечение генитального туберкулеза
Терапия генитального туберкулеза проводится в специализированных диспансерах, больницах, санаториях. Основу медикаментозного лечения генитального туберкулеза составляет химиотерапия с назначением не менее 3-х специфических препаратов. К противотуберкулезным средствам основного ряда причисляют рифампицин, стрептомицин, изониазид, этамбутол, пиразинамид; также используются канамицин, амикацин, офлоксацин и др. Курс медикаментозной терапии генитального туберкулеза длится 6-24 месяца.
Пациенткам показано полноценное питание, витаминотерпия, отдых, физиотерапия (ультрафонофорез гидрокортизона, электрофорез, амплипульстерапия), курортотерапия. В некоторых случаях требуется коррекция нарушений менструальной функции. При наличии тубоовариальных образований, неэффективности противотуберкулезного лечения, образовании свищей и внутриматочных синехий, выраженных рубцовых процессах в малом тазу показана хирургическая тактика.
Прогноз
Рецидивы генитального туберкулеза отмечаются у 7% пациенток. Заболевание может осложняться спаечной болезнью, свищевыми формами генитального туберкулеза. Восстановление репродуктивной функции наблюдается у 5-7% женщин. Ведение беременности у пациенток, перенесших генитальный туберкулез, сопряжено с рисками самопроизвольного прерывания беременности, преждевременных родов, развития гипоксии плода. При лекарственноустойчивых формах туберкулеза лечение затягивается.
Профилактика
К специфической профилактике первичного туберкулеза относится вакцинация новорожденных вакциной БЦЖ, ревакцинация детей и подростков, проведение реакции Манту, профилактической флюорографии, изоляция пациентов с активными формами. Мерами неспецифической профилактики служат общеоздоровительные мероприятия, полноценный отдых и питание. Длительные, вялотекущие и плохо откликающиеся на обычное лечение воспаления половых органов, сочетающиеся с нарушениями менструальной функции и бесплодием, требуют обследования на генитальный туберкулез.
Туберкулез – это инфекционное заболевание, возникающее по причине проникновения в организм микобактерий. Генитальный туберкулез в подавляющем большинстве является вторичным и развивается в связи с тем, что патогенная микрофлора попадает в мочеполовой тракт либо из легких, либо из кишечника.
Пути заражения генитальным туберкулезом
Среди путей переноса инфекции преобладает гематогенный, иными словами, палочки Коха переносятся с кровью. Происходит это обычно в детском или подростковом возрасте при первичном распространении mycobacterium из первичного очага заражения по другим органам и системам организма. В том случае, если поражена брюшина, микроорганизмы могут достичь фаллопиевых труб либо с током лимфы, либо контактным путем. При генитальном туберкулезе практически во всех случаях выявляется поражение фаллопиевых труб, а примерно у каждой третьей пациентки с этим диагнозом – поражение эндометрия.
Формы генитального туберкулеза
Данная классификация основана на степени выраженности клинических проявлений, а также наличии морфологических изменений, происходящих в пораженных органах:
- Продуктивная (чаще всего в этом случае выявляется сальпингит, то есть патологический процесс в маточных трубах, на которых обнаруживаются люпозные бугорки)
- Экссудативно-продуктивная (у пациенток с этой формой заболевания выявляется аднекстумор – единое тубоовариальное образование, развивающееся вследствие гнойного процесса в маточной трубе и яичнике. Также может быть выявлен эндометрит)
- Казеозная форма с инкапсуляцией
- Казеозная форма без инкапсуляции (наиболее тяжелая форма генитального туберкулеза )
Имеет место также классификация, в основе которой лежит активность инфекции. Выделяют:
- Активный генитальный туберкулез
- Затихающий
- Неактивный
В зависимости от того, какой отдел мочеполового тракта оказался поражен микобактериями, выделяют туберкулезный аднексит, туберкулезный сальпингит, туберкулезный эндометрит, туберкулезный оофорит, туберкулезный цервицит.
Симптомы генитального туберкулеза
Как правило, клинические проявления заболевания впервые появляются у пациенток в репродуктивном возрасте (преимущественно от двадцати до тридцати лет). Реже это происходит в подростковом возрасте или после наступления менопаузы. Совершенно не обязательно присутствуют все признаки, которые будут перечислены ниже. Более того, во многих случаях единственной жалобой, с которой женщины обращаются к гинекологу-репродуктологу, является бесплодие. Тем не менее, могут присутствовать и другие симптомы, к которым относятся:
- Различные нарушения менструального цикла. У больных генитальным туберкулезом могут наблюдаться сокращение длительности менструации (олигоменорея) или полное их прекращение (аменорея), болезненность менструаций (альгодисменорея), увеличение объема выделений (меноррагия) и появление дисфункциональных кровотечений, не связанных с менструацией (метроррагия).
- Боли в нижней части живота, которые, как правило, имеют ноющий или тянущий характер
- Туберкулезная интоксикация (субфебрильная температура тела, ухудшение аппетита, потеря веса, потливость в ночное время)
- Острые боли в животе
Диагностика
- УЗИ органов малого таза
- Диагностическая лапароскопия
- Гистеросальпингография
- Туберкулиновая проба, которая вызывает как общую, так и местную реакцию. В частности, при гениальном туберкулезе после введения туберкулина отмечается усиление болевых ощущений и отечность органа при пальпаторном исследовании яичников, появление более интенсивных болей в нижней части живота.
- Исследование методом ПЦР (в качестве предмета исследования могут выступать выделяемое из влагалища, менструальная кровь, соскобы слизистой оболочки матки и т.д.)
Лечение генитального туберкулеза
Лечение заболевания осуществляется в специализированных медицинских учреждениях. Рекомендована химиотерапия, которая включает в себя прием трех и более лекарственных препаратов и продолжается от полугода до двух лет.
В некоторых случаях (например, при выраженном спаечном процессе в малом тазу) может потребоваться оперативное вмешательство.
В дальнейшем пациенткам потребуется нормализовать свой режим дня таким образом, чтобы они могли достаточно времени посвящать отдыху. Полноценный сон, прием витаминов и правильное питание также являются важной составляющей при лечении генитального туберкулеза. Пациенткам рекомендовано санаторно-курортное лечение и физиотерапия.
Беременность при генитальном туберкулезе
Как мы уже писали выше, нарушения менструального цикла и бесплодие являются одним из самых частых симптомов генитального туберкулеза. После проведения лечения, согласно статистическим данным, восстановление фертильности происходит примерно в 6% случаев. Каковы шансы на наступление беременности при генитальном туберкулезе, сможет ответить лечащий врач на очной консультации поле проведения тщательного обследования.
а) Терминология:
1. Синонимы:
• Генитальный туберкулез у женщин
• ВЗОМТ туберкулезной этиологии
• Туберкулезный сальпингит
2. Определения:
• Инфекция женских половых путей, обусловленная Mycobacterium tuberculosis
б) Лучевая диагностика:
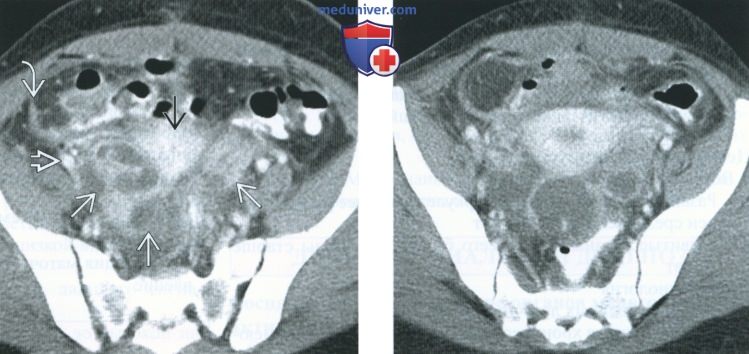
(Слева) При КТ с контрастным усилением в аксиальной плоскости в малом тазу выявляется обширный воспалительный процесс и сложное кистозное образование, окружающее матку. Близость кистозного образования к правым подвздошным сосудам В дает основание полагать, что воспалительный процесс распространился на внебрюшинное пространство, что является характерным признаком туберкулеза.
(Справа) При КТ с контрастным усилением в аксиальной плоскости у той же пациентки видно, что некоторые компоненты воспалительного инфильтрата имеют трубчатую форму и представляют собой расширенную воспаленную маточную трубу. Генитальный туберкулез почти всегда проявляется сальпингитом, который в типичных случаях бывает двусторонним.
4. МРТ при генитальном туберкулезе:
• Т1-ВИ:
о Многокамерные кистозные образования придатков:
- Стенки и перегородки неравномерно утолщены, дают сигнал от промежуточной до высокой интенсивности
о Гидросальпинкс, дающий сигнал от промежуточной до высокой интенсивности
• Т2-ВИ:
о Многокамерные кистозные образования придатков:
- Стенки и перегородки неравномерно утолщены, дают сигнал низкой интенсивности
- Сигнал от жидкого содержимого варьирует от промежуточной до высокой интенсивности
о Преимущественно солидные образования придатков:
- Характеризуются пятнистым рисунком, обусловленным казеозным распадом: участки сигнала высокой интенсивности на фоне сигнала низкой интенсивности от плотных участков фиброза
о Диффузное утолщение эндометрия, дающего сигнал от изо- до гипоинтенсивного:
- Пиометра: сигнал от промежуточной до высокой интенсивности
- Сращения: тяжи, пересекающие полость матки, дающие сигнал низкой интенсивности
о Сигнал промежуточной интенсивности от перитонеальных бляшек и нодулярных утолщений
о Большинство увеличенных лимфатических узлов дает сигнал высокой интенсивности, обусловленный колликвационным некрозом/казеозным распадом:
- Облитерация перинодальной жировой клетчатки, характеризующаяся сигналом высокой интенсивности из-за разрыва капсулы лимфатического узла
- Центральная часть лимфатического узла гипоинтенсивна, что обусловлено наличием парамагнитных свободных радикалов в активных фагоцитирующих клетках
• Т1-ВИ с контрастированием:
о Выраженное усиление сигнала от стенки и перегородок объемных образований придатков, зубчатые очертания внутренних контуров и нодулярные утолщения
о Интенсивное накопление контрастного вещества утолщенным эндометрием ± жидкость в полости матки
о Самый частый признак - периферический ободок усиления в лимфатических узлах:
- Обусловлен усиленным новообразованием сосудов — проявлением перинодальной воспалительной реакции
- Реже сигнал от лимфоузлов бывает гомогенным или гетерогенным по интенсивности либо не усиленным
6. Рекомендации по проведению лучевых исследований:
• Наиболее информативные методы визуализации:
о Наиболее информативным методом, позволяющим оценить проходимость и морфологические особенности маточных труб, является ГСГ
о КТ — наиболее подходящий метод исследования брюшины, сальника, брыжейки кишечника и лимфатических узлов
о ТВУЗИ и МРТ - наиболее подходящие методы для оценки морфологии объемных образований придатков
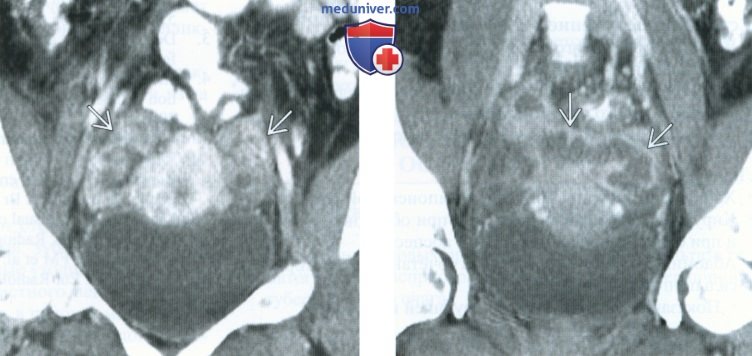
(Слева) При КТ с контрастным усилением в корональной плоскости с двух сторон визуализируются преимущественно солидные объемные образования придатков. Тубоовариальные абсцессы туберкулезной этиологии могут иметь вид кистозного, солидного или смешанного солидно-кистозного образования.
(Справа) При КТ с контрастным усилением в корональной плоскости у той же пациентки видно, что левая маточная труба расширена и имеет утолщенную стенку, сигнал от которой усиливается при введении контрастного вещества. Облитерация окружающих клетчаточных пространств говорит об активном воспалении.
в) Дифференциальная диагностика генитального туберкулеза у женщин:
1. Воспалительное заболевание органов малого таза/актиномикоз:
• Отсутствуют очаги обызвествления, выраженные изменения, характерные для лимфаденопатии, а также не отмечается поражения брюшины
• У пациенток с актиномикозом тазовых органов в анамнезе длительное использование ВМС
2. Рак яичника:
• Поражение маточной трубы не является превалирующим
• Грубые очаги обызвествления не наблюдаются
• Отсутствуют воспалительные изменения
г) Патологоанатомические особенности:
1. Общие сведения:
• Этиология:
о Поражение половых органов происходит в результате гематогенного распространения инфекции из первичного туберкулезного очага
2. Макроскопические изменения и исследование операционного материала:
• Милиарные бугорки на серозной поверхности
• Редко наблюдается синдром Фитц-Хью Куртиса (перигепатит с образованием струновидных спаек)
3. Микроскопические изменения:
• Гранулематозные бугорки в стенке маточной трубы и на ее слизистой оболочке:
о Состоят из эпителиоидных гистиоцитов ± гигантских клеток Лангханса
• В далеко зашедших случаях происходит казеозный распад бугорков с последующим развитием фиброза
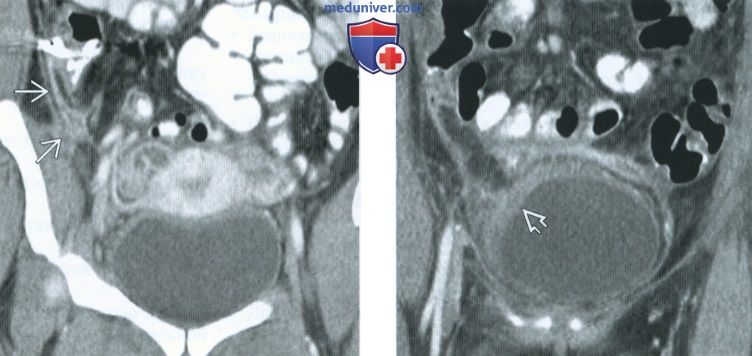
(Слева) При КТ с контрастным усилением в корональной плоскости выявляется утолщение и нодулярность брюшины - характерный признак туберкулезного воспалительного процесса в малом тазу. Вовлечение брюшины в воспалительный процесс и сопутствующее повышение уровня онкомаркера СА125 затрудняют дифференциальную диагностику туберкулеза и опухоли яичника.
(Справа) При КТ с контрастным усилением в корональной плоскости у той же пациентки отмечается тяжистый рисунок тазовой жировой клетчатки и реактивное утолщение стенки мочевого пузыря. Воспалительные изменения в тазу свидетельствуют в пользу туберкулеза, при опухоли яичника они обычно отсутствуют.
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые субъективные и объективные симптомы:
о Бесплодие
• Другие симптомы:
о Боль внизу живота, повышение температуры тела, дисменорея, диспареуния
о Патологическое кровотечение - наиболее частый симптом у женщин в постменопаузе
о Доля больных с бессимптомным течением достигает 11%
• Клинический профиль:
о Лабораторные исследования: лейкоцитоз, положительная туберкулиновая проба, повышение скорости оседания эритроцитов
о Уровень онкомаркера СА125 может оказаться значительно повышенным из-за воспаления брюшины
2. Демографические особенности:
• Возраст:
о Развивающиеся страны: туберкулез наиболее распространен среди женщин 26-35 лет
о Развитые страны: чаще всего болеют женщины старше 40 лет
• Эпидемиология:
о У 5-15% больных легочным туберкулезом
о Частая причина хронических ВЗОМТ и бесплодия, имеющая важное значение в развивающихся странах
о В развитых странах встречается редко, однако на фоне повышения заболеваемости ВИЧ и усиления миграционных потоков из развивающихся стран частота туберкулеза повышается
3. Естественное течение и прогноз:
• Частота нормального исхода беременности после лечения генитального туберкулеза низкая:
о Составляет 28,6% при использовании технологии экстракорпорального оплодотворения
• Повышена частота эктопической беременности
4. Лечение генитального туберкулеза:
• Хорошие результаты при многокомпонентной терапии
• Хирургическое лечение показано при образовании свищей и при большом тубоовариальном абсцессе
• Абдоминальная гистерэктомия в сочетании с двусторонней сальпинговариэктомией
о Показана в случаях персистирующей инфекции
е) Особенности диагностики:
1. Важно знать:
• При выявлении двустороннего сложного кистозного образования в придатках, облитерации естественной жировой прослойки между тазовыми органами, а также лимфаденопатии и инфильтратов на брюшине следует исключить генитальный туберкулез
2. Признаки, учитываемые при интерпретации результатов:
• Деформация маточных труб в виде нитки бус ± обызвествление
Читайте также:

