Народное средство от тошноты при инфекции
Обновлено: 25.04.2024
Ротовирус у ребенка - как правильно лечить? Частый понос и рвота у детей
Еще недавно основным сезоном развития инфекции считался период с октября по март месяцы, а сейчас более 25% родителей, отдыхавших на морских курортах вместе с детьми, надолго запоминают летний отдых как неприятный период, когда их ребенок капризничал и плакал из-за болей в животе, сильного поноса и рвоты во время поездки. Размножению вирусов кишечной инфекции способствует массовое скопление людей на пляжах, зараженность микробами морской воды и несоблюдение правил гигиены.
Ротовирус - самая распространенная разновидность острой кишечной инфекции, который был открыт лишь в 1973 году. До этого любое заболевание, сопровождаемое сильным поносом, рвотой, насморком и высокой температурой называли кишечным гриппом. Поэтому некоторые педиатры до сих пор называют ротовирусную инфекцию "кишечный" или "желудочный" грипп, несмотря на то, что вызывается это заболевание совсем другим видом вируса, чем известный всем грипп.
Ротавирус есть везде, не только в жарких странах, но и в холодных. Отличается он высокой заразностью. Стоит заболеть одному ребенку, как в опасности оказывается весь детский сад. Передается ротавирус не только воздушно-капельным путем, как вирусы гриппа, но и через посуду, игрушки и продукты. Он легко переносит горячие температуры, замораживание и хлорирование, поэтому летом заражаются им чаще всего во время купания в бассейнах, несмотря на то, что вода в них подвергалась дезинфекционной обработке. Кстати, устойчив ротовирус и к мылу, поэтому вопреки убеждению многих считать его "болезнью грязных рук" неправильно.

Заболеть ротовирусной инфекцией могут не только дети, но и взрослые. Достаточно выпить или съесть что-то зараженное или пообщаться с инфицированным человеком. Часто вместе с ребенком заболевают и родители, несмотря на уже имеющийся иммунитет. Причём, если для взрослого человека эта болезнь хоть и неприятна, но не опасна, то дети переносят его очень тяжело. Особенно опасно заражение ротовирусом для грудных детей, последствия обезвоживания из-за сильной диареи для них могут быть катастрофическими.
Из-за острой диареи, рвоты и, как следствия, обезвоживания, дети могут потерять более 15% веса, что указывает на то, что лечение ротовирусной инфекции проводилось неправильно. Зачастую педиатры, выслушав жалобы родителей о том, что ребенок ночью поносил, утром встал вялый, отказывался есть и пить, а после того, как он выпил стакан воды, его сразу вырвало, привычно ставят ему диагноз отравление и назначают лечение, которое может быть неэффективным при ротовирусной инфекции.
Ротавирус попадает через желудок в кишечник и поражает его клетки, в результате чего снижается их способность расщеплять и всасывать питательные вещества. Продукты жизнедеятельности микробов, пораженные клетки и токсины, оккупируют желудочно-кишечный тракт и приводят к интоксикации, что и становится причиной многократного поноса в дуэте с частой рвотой, отсутствия аппетита и слабости.
На протяжении 3-8 суток после заражения ротовирус изматывает ребенка приступами рвоты и жидкого поноса до 3-15 раз в сутки, схваткообразными болями в животе, общим недомоганием и слабостью. У детей при ротовирусе часто наблюдается повышение температуры до 39°C и выше, тогда как у взрослых жара обычно не бывает.

Если врач назначил для лечения ротовирусной инфекции антибиотики, то это говорит о его некомпетентности. Антибиотики при вирусных инфекциях не помогут. Ни в коем случае нельзя поить ребенка и слабым раствором марганцовки, как советуют многие бабушки и народные целители. Кристталлы марганцовки разъедают желудок и могут привести к необратимым последствиям. Правильное лечение ротовируса у детей состоит из следующих этапов:
1. Регидратация. Обычно для регидратации используют слабый солевой раствор или препараты типа Регидрона. В домашних условиях готовят этот раствор следующим образом: на 1 литр кипяченной воды добавляют 4 столовых ложки сахара, одну чайную ложку соли и одну чайную ложки соды. При этом детям младше 1 года разрешается пить этот раствор не более полстакана за один раз во избежание усиления рвоты.
2. Прием сорбентов. Сорбенты - препараты, удаляющие из организма возбудителей инфекции и продукты их жизнедеятельности. К ним относятся Активированный уголь, Энтеросгель и Смекта. Дозы приема сорбентов для детей должен назначить врач или они указываются на упаковке. Активированный уголь принимают обычно из расчета 1 таблетка на 10 кг веса человека.
3. Применение лекарственных препаратов. Боли в животе и высокую температуру при ротовирусе терпеть не стоит. При слишком сильных болях в животе можно дать ребенку таблетку Но-шпы, а для маленьких малышей её применяют в растворе. Сбивать температуру ниже 38 градусов, если ребенок переносит ее нормально, не следует. Дело в том, что вирусы погибают лучше и хуже размножаются в нагревшем организме. В случае, когда ребенок не может спать и есть из-за высокой температуры, необходимо ему дать привычные жаропонижающие средства. Например, Парацетомол, Панадол, детский сироп Нурофен или свечи Цефекон.
4. Обильное питье. Принимать препараты от поноса при ротовирусной инфекции неправильно. Ведь частые поносы - это жизненно необходимая реакция организма, с помощью которой из организма выводятся продукты интоксикации. Жидкий стул способствует естественному очищению организма, однако он может вызвать обезвоживание. В этом и заключается основная опасность кишечного гриппа. Чтобы не допустить обезвоживания, поить ребенка при ротовирусной инфекции надо часто и понемногу. Большой объем жидкости спровоцирует рвоту. Лучше всего давать ребенку пить крепкий чай, минеральную воду без газа или простую воду. Газированные напитки, соки, молоко и молокосодержащие продукты употреблять при кишечной инфекции не рекомендуется.
5. Прием пробиотиков. Выздоровление при ротовирусе наступает через 5-12 дней. После болезни вырабатывается иммунитет к штампу вируса, но непродолжительный. От повторного заражения ротовирусной инфекцией никто не застрахован, хотя следующее заболевание уже будет переноситься легче. Поэтому очень важно своевременно подготовить организм ребенка к дальнейшим атакам вирусов. Для этого после снижения основных симптомов болезни надо принимать пробиотики, чтобы восстановить микрофлору кишечника. Обычно для этого назначают Линекс, Бифиформ, Аципол и Бактисубтил. Они обладают противомикробным и противовоспалительным действием, и в короткое время восстанавливают полезную микрофлору в кишечнике. Во время болезни принимать пробиотики бесполезно, при частых поносах они выводятся из организма транзитом.

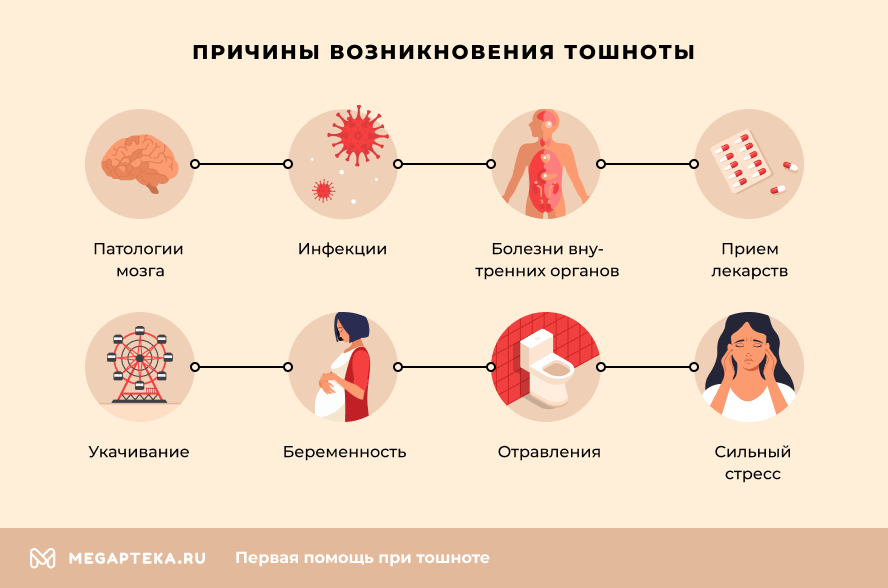
Тошнота – неприятное ощущение в желудке, которое нередко сопровождается повышенным слюнотечением, слабостью, головной болью. Очень часто она предшествует рвоте. Вызывать ее могут самые разные состояния – от переедания, до таких серьезных патологий, как инфаркт или опухоль мозга.
Если неприятный признак возникает часто и сопровождается другими симптомами, нужно посетить врача и пройти обследование. Только зная первопричину возникновения тошноты можно избавиться от нее не причинив вреда здоровью.
Чем можно снять тошноту? Что выпить от тошноты?
Назначает нужное лечение, включая противорвотные препараты, только врач. До его посещения пациент может облегчить свое состояние, используя простые рекомендации.
- обеспечить обильный приток воздуха – открыть окно или сесть под вентилятором или кондиционером;
- употреблять большое количество жидкости – вода предупредит обезвоживание и ускорит обменные процессы;
- сделать компресс – улучшить состояние поможет холодный компресс на лоб и область шеи.
Для облегчения боли в животе и уменьшения проявлений тошноты допускается прием активированного угля или другого сорбента.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Тошнота после еды: причины
- употребления большого количества жирных продуктов и переедания – таким образом организм реагирует на обильное количество жиров в пище, которые он не в состоянии переварить;
- сильного стресса (например, смертью близкого человека);
- морской болезнью: неприятное ощущение возникает из-за раздражения рецепторов вестибулярного аппарата;
- под воздействием посторонних факторов: нередко симптом появляется после приема лекарств, перегрева, из-за отравления.
- острые состояния – аппендицит, перитонит, кишечная непроходимость;
- хронические болезни желудочно-кишечного тракта (ЖКТ) – язвенная болезнь, холецистит;
- кишечные инфекции;
- патологии мозга;
- заболевания печени – гепатит, цирроз;
- инородное тело в брюшной полости.
Тошнота при беременности начинается в I и II триместре. Также сегодня она является одним из распространенных симптомов COVID-19, вызванного дельта-штаммом.
Тошнота и рвота при беременности
Тошнота, рвота, головокружение – эти симптомы испытывают в I триместре беременности более 50% женщин. Чаще токсикоз беспокоит будущую маму по утрам, но иногда проявляется на протяжении всего дня.
Плохое самочувствие вызывается гормональной перестройкой, в частности, гормоном ХГЧ (хорионическим гонадотропином человека). Он вырабатывается оболочкой плода для обеспечения нормального течения беременности. Но одновременно этот гормон вместе с эстрогенами оказывает специфическое влияние на участки мозга, отвечающие за тошноту и рвоту.
- Коррекция режима питания – вероятность приступа можно уменьшить, если принимать пищу небольшими порциями, но часто. Есть нужно не торопясь, в спокойной обстановке. Помимо основных приемов пищи желательно делать несколько небольших перекусов.
- Выбор правильных продуктов – чтобы снизить интенсивность проявлений токсикоза, следует исключить из рациона высококалорийные блюда, специи с сильным запахом, алкоголь. Натуральным средством от токсикоза считается имбирь. Его рекомендуется добавлять в еду и напитки.
- Правильная организация режима дня – улучшает состояние разумное чередование нагрузок и отдыха. Важно, чтобы будущая мама хорошо высыпалась ночью: во время сна организм избавляется от токсинов. Не дает скапливаться вредным веществам в организме свежий воздух. Поэтому беременная женщина должна обязательно совершать прогулки и регулярно проветривать помещение.
Также для борьбы с токсикозом можно использовать народные средства: клюквенный морс, свежевыжатый сок цитрусовых, несладкий зеленый чай.
Тошнота при коронавирусе: что делать? Как избавиться от тошноты?
Также симптомы могут провоцироваться сильной интоксикацией, развивающейся в ответ на действие вируса. Нередко рвота у детей появляется после каждого приступа кашля, а у взрослых – после еды.
- Смекту. Этот препарат относится к группе адсорбентов, оказывает адсорбирующее и антидиарейное действие.
- Церукал: предотвращает рвоту после еды.
- Но-шпу: она уменьшает боль в животе.
Легкая тошнота снимается зеленым чаем, который нужно пить маленькими глотками. Питание должно быть щадящим. Желательно, чтобы в рационе присутствовало как можно больше жидкой пищи. Для профилактики тошноты и рвоты рекомендуется употреблять кисломолочные продукты.
40% больных раком периодически страдают от тошноты и рвоты. Для того чтобы установить причину (или причины) появления этих симптомов, необходимо обследовать пациента и четко проанализировать ситуацию.
Если у пациента отмечается в основном рвота (со слабым ощущением тошноты или вообще без тошноты), то она может быть вызвана, во-первых, задержкой эвакуации пищи из желудка и в этом случае сопровождаться изжогой, икотой и ощущением переполненности. Возможна и такая причина, как опухоль желудка или косвенное давление примыкающей опухоли, а также асцит и гепатомегамия (увеличение печени).
Во-вторых, рвоту может спровоцировать желудочный стаз вследствие употребления медицинских препаратов (таких как хлорпромазин, амитриптилин, опиоиды).
В-третьих, причиной регургитации непереваренной пищи и жидкости спустя несколько минут после проглатывания может быть непроходимость пищевода из-за опухоли пищевода или косвенного давления опухолей в легких или бронхах. Опухоли пищевода заставляют пациента отрыгивать достаточно большое количество вязкой субстанции.
Пищеводные и фаренгиальные (глоточные) инфекции, как, например, кандидоз, или вирусные инфекции, цитомегалия, могут таким же образом воздействовать на пациента.
Рвоту без ощущения тошноты может вызывать повышенное внутричерепное давление (например, вследствие церебральной опухоли). Перед приступом рвоты пациент может испытывать головную боль и повышенную чувствительность к свету.
Рвота, сопровождающаяся небольшим чувством тошноты, может быть вызвана синдромом желудочного сдавливания.
Если у пациента наблюдается только тошнота или тошнота, сопровождающаяся рвотой, то эти симптомы могут быть обусловлены химическими причинами. Такой причиной может быть употребление препаратов, вызывающих желудочный стаз (см. выше), медикаментов, действующих на область рвотного центра (дигоксин, опиоиды, фенитоин, карбомазепин, депакин, метронидазол); а также прием лекарств, которые могут провоцировать желудочно-кишечное раздражение (нестероидные противовоспалительные средства, например, диклофенак; цитотоксические препараты; антибиотики, принимаемые в течение долгого времени; минералы, например, железо).
Подобные симптомы может вызывать биохимический дисбаланс, наступающий в результате уремии, гиперкальциемии (почечная недостаточность, метастазы в костях, дегидратация), а также бактериальные токсины, инфекция, септицемия (заражение крови).
Причиной тошноты и рвоты может быть стимуляция проводящих путей блуждающего нерва в результате фарингиального раздражения - кандидоз, мокрота (легочная инфекция, неоплазмы), из-за метастаз в печени, которые вызывают набухание и, как следствие, растянутую оболочку печени и растяжения мочеточника (почечные камни, инфекция, воспаление, неоплазмы).
Тошнота и рвота могут возникать вследствие непроходимости кишечника (задержка стула, неоплазмы, создающие прямое или косвенное давление на кишечник). В этом случае пациент долгий период времени может ощущать тошноту, редко бывает рвота с небольшим количеством фекальной жидкости.
Страх и беспокойство может также спровоцировать тошноту и даже рвоту. Ощущение тошноты и рвота могут быть обычной реакцией организма на какое-то неприятное событие (как, например, химиотерапия). Человек может испытывать беспокойство и тошноту при виде внутривенного вливания (даже если эту процедуру делают не ему, а кому-нибудь еще), так как ему это напоминает процедуру, вызывавшую у него сильную тошноту и рвоту.
Вызвать тошноту могут и неприятные ощущения, такие как чувство вибрации в желудке (будто в нем летают бабочки).
Рвотные массы, которые имеют вид кофейной гущи (это кровь, видоизмененная в результате желудочной секреции) или содержат в себе свежую кровь, могут свидетельствовать о гастрите или же появляться после лучевой терапии, приема алкоголя и вызывающих раздражение стенок желудка медицинских препаратов, после химиотерапии, а также в результате пептического изъязвления, наличия неоплазм.
Тошнота и рвота, сопровождающиеся головокружением при движении, указывают на поражение среднего уха, наличие неоплазм, присутствие инфекции или болезнь Меньера (эндолимфатическая водянка). См. схему.
Для того чтобы сделать окончательные выводы о причинах появления симптомов тошноты и рвоты, необходимо проанализировать методы лечения и информацию, содержащуюся в истории болезни, и ответить на ряд вопросов.
Где находится первичная опухоль и метастазы?
Какие лекарственные препараты пациент принимает в данное время?
Имеет ли пациент какие-то другие проблемы со здоровьем, которые могли бы стать одним из влияющих факторов (например, опухоль в легких, которая может стать причиной кашля, проблемы с почками, алкогольную зависимость)?
Каково общее состояние больного (дегидратация, инфекции, функционирование кишечника, есть ли проблемы с мочевой системой)?
Затем необходимо проанализировать все случаи тошноты и рвоты, которые встречались ранее, и ответить на вопросы:
- Есть ли какая-то прямая связь между тошнотой, рвотой и каким-то событием?
- Существуют ли какие-то содействующие этому факторы, как, например вид и запах пищи, кашель, перевязка раны, боль?
- Как выглядят рвотные массы, исходят ли они из желудка или из желудочно-кишечного тракта, содержат ли кровь, в каком количестве?
После того как проведен тщательный анализ ситуации, необходимо продумать и спланировать действия, направленные на борьбу с симптомами.
Попытайтесь снизить влияние факторов, провоцирующих тошноту и рвоту (помните, что причин может быть много, соответственно понадобится множество стратегических подходов). Например, если тошноту и рвоту вызывает кашель, то следует провести лечение легочной инфекции (если она присутствует), использовать медицинские препараты, помогающие остановить кашель. Если причина - гастрит, то нужно добиваться понижения кислотности желудка. Может быть, следует прекратить употребление препаратов, которые раздражают желудок (кортикостероидов, антибиотиков, нестероидных противовоспалительных средств). Если у пациента запор, то ему следует выпивать больше жидкости и использовать слабительные средства.
Существует также ряд лекарственных препаратов, которые облегчают симптомы тошноты и рвоты.
Так, например, галоперидол действует на рвотный центр (область пострема в стволе мозга - 5НТЗ) сератонин, токсичен.
Метоклопрамид (церукал) и домперидон (мотилиум) действуют на желудок и кишечник (через область пострема), повышают его активность.
Прохлорперазин (метеразин) и хлорпромазин (аминазин) действуют на вестибулярные ядра (внутреннее ухо), а также на область пострема, токсичны.
Ондансетрон (латран) действует на область пострема и на блуждающий нерв - сератонин, токсичен.
Диазепам (реланиум) действует на кору головного мозга, снимает беспокойство.
Кортикостероиды, например дексаметазон, уменьшают воспаление, снижают внутричерепное давление.
Не нужно пренебрегать и нелекарственными мерами борьбы с тошнотой и рвотой. Следует позаботиться о спокойной окружающей обстановке и уменьшить влияние тех факторов, которые могут спровоцировать появление неприятных симптомов. Например, не показывать пациенту пищу, которая вызывает у него тошноту, давать ему легкую пищу небольшими порциями (буквально несколько ложек).
Если пациент сам занимается хозяйством, в частности готовит еду, то необходимо, чтобы кто-то другой взял на себя обязанности по приготовлению пищи.
Хорошие результаты может дать стимуляция акупунктурной точки с помощью специальной повязки на запястье.
Осуществляя уход за пациентом, испытывающим тошноту и рвоту, следует:
1. Позаботиться о том, чтобы запах еды не доходил до пациента.
2. Убеждать его пить и есть понемногу, но часто.
3. Составить особое меню, чтобы пациент не употреблял пищу, которая усиливает тошноту и рвоту.
4. Предвидеть появление рвотных позывов, то есть рядом с пациентом постоянно должна быть специальная емкость. Сделать так, чтобы пациент мог всегда вызвать экстренную помощь.
5. Быть рядом с пациентом, если у него рвота, обеспечить, по возможности, максимальный комфорт.
6. Предложить воды, чтобы он мог прополоскать рот.
7. Дать противорвотные препараты, прописанные доктором, проконтролировать эффективность их действия, доложить обо всем врачу.
8. Для медицинских препаратов (противорвотных и других) должна существовать подходящая система применения. Например, не стоит давать лекарство пероральным способом, если это усиливает тошноту и рвоту.
9. Наблюдайте за состоянием пациента, нет ли признаков дегидратации (сухая, неэластичная кожа, плохое мочеиспускание, головная боль). Доложите обо всем врачу.
10. Информируйте лечащего врача о типе, количестве и частоте рвотных позывов у пациента.
11. Наблюдайте за состоянием ротовой полости больного, нет ли признаков стоматита или эзофагита (боль может возникнуть вследствие изжоги).
12. Пациенту лучше пить газированную воду, например содовую. Если у пациента стоматит или эзофагит, кислых напитков надо избегать.
13. Всегда выполняйте свои обязанности тихо и спокойно, не суетясь. Необходимо, чтобы пациент находился в максимально комфортной обстановке.
Для онкологического больного, в том числе и испытывающего тошноту и рвоту, большое значение имеет гигиена полости рта.
Факторы, влияющие на гигиену полости рта:
- может ли пациент сам чистить зубы;
- количество и состояние натуральных зубов;
- если у больного есть зубной протез, то подходит ли он (возможно он натирает десны и причиняет боль);
- инфекция (кандидозный стоматит, язвы);
- дегидратация (сухость рта);
- применение медицинских препаратов (морфий, стероидные препараты, антибиотики, антихолинергические средства);
- нарушение метаболического процесса: диабет, воспаление щеки, анемия (ангул - воспаленный язык);
- применение таких методов лечения, как химиотерапия, локальная лучевая терапия;
- парализация (прозопоплегия или инсульт);
- наличие в рвотных массах желчи, фекалий, крови;
- легочная инфекция (неприятный запах изо рта; гнойная мокрота).
Осуществляя уход за пациентом, помогите ему соблюдать нормальный гигиенический режим.
Научите его основным принципам ухода за полостью рта, объясните ему, почему соблюдение этих гигиенических правил необходимо.
Ежедневно наблюдайте за состоянием рта, языка, спрашивайте пациента, нет ли у него во рту неприятных ощущений.
Если у пациента сухая поверхность языка, нужна ежедневная чистка (2-3 раза) мягкой зубной щеткой с раствором соды. Попробуйте дать пациенту кусочек свежего ананаса, содержащего специальные ферменты, которые помогают прочищать ротовую полость.
Если у него кандидозный стоматит, используйте нистатин, кетоконазол.
Если больной нуждается в визите стоматолога, пригласите стоматолога.
Если у пациента нет зубов, давайте ему протертую пищу, чтобы было легко глотать.
Если у пациента сухость рта, ему следует часто и понемногу пить. Давайте больному маленькие кусочки льда, газированную воду. Исключите антихолинергические средства, используйте вазелин для губ.
Если больной парализован (гемипарез), то не забывайте каждый раз после еды чистить ему рот.
Следует помнить, что многие пациенты (около 50%) испытывают изменение вкуса вследствие болезни или методов ее лечения (многие препараты воздействуют на вкусовые ощущения).

Всем когда-либо приходилось резко вставать с кровати. Все предметы вокруг плывут, в глазах темнеет, голова кружится. Хорошо, что это быстро проходит. Но что делать, если головокружение возникает регулярно, даже если человек чувствует себя, в целом, хорошо?
Как правило, до установления причины, вызвавшей головокружение, пациент консультируется минимум с четырьмя разными специалистами.
Головокружение
Различают 2 вида головокружения: системное (вестибулярное, вертиго) и несистемное (невестибулярное). Чаще всего вертиго связано с нарушением системы, отвечающей за равновесие и контроль тела в окружающем пространстве.
- Вестибулярный аппарат
- Глаза
- Проприорецепторы
Они информируют мозг о местонахождении тела относительно других предметов и в пространстве. Отправленная информация анализируется и перерабатывается мозгом. В результате, у каждого человека создается представление о его положении в пространстве. Если же данные из источников по той или иной причине поступают в искаженном виде, мозг формирует неправильное представление. Это приводит к ложному ощущению движения или вращения при неподвижности тела.
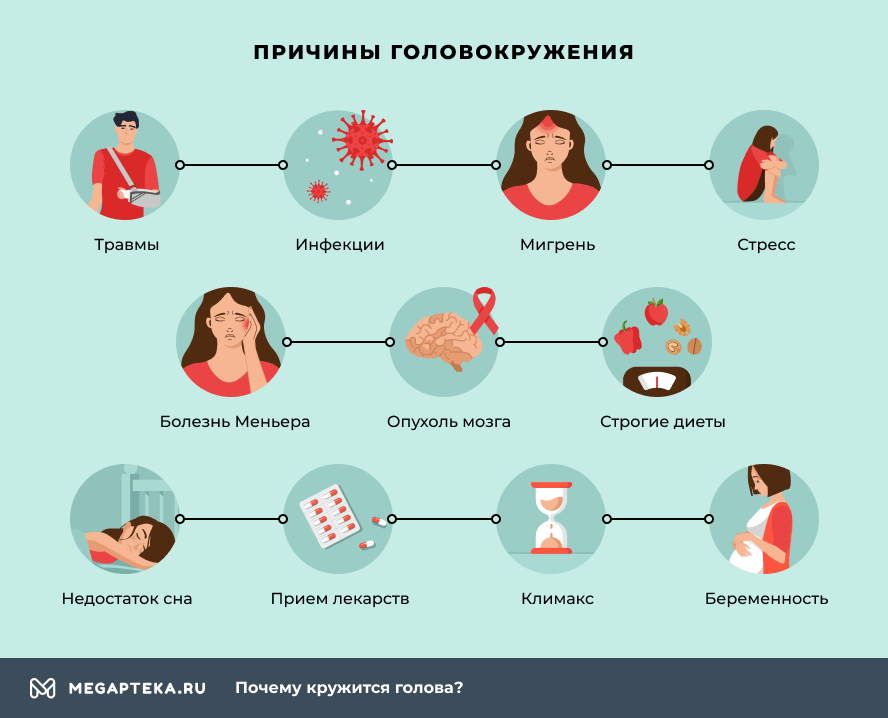
Причины головокружения
Системное головокружение (или, как его еще называют, вертиго) возникает при различных нарушениях в вестибулярном анализаторе: его периферической части (вестибулярном нерве или лабиринте внутреннего уха) либо центральных отделов. Дополнительно нередко возникают тошнота, рвота, нарушение равновесия.
- доброкачественное пароксизмальное позиционное головокружение (ДППГ) – нередко появляется после травм или инфекций;
- мигрень – проявляется сильной головной болью, нарушением равновесия, тошнотой;
- психогенное головокружение, возникающее из-за стресса, описывается больными как ощущение в голове тумана, спутанности сознания, страха падения;
- болезнь Меньера – один из основных ее признаков – снижение слуха. Во время приступа возникает головокружение и закладывает уши;
- опухоль мозга – при ее развитии снижается слух, звенит в ушах, появляется косоглазие.
Почему кружится голова при ходьбе и возникает чувство опьянения
Чрезмерная легкость в голове, шатает при ходьбе – такие жалобы предъявляют больные при невестибулярном головокружении. Его причиной становятся нарушения кроветворной системы, эндокринные и сердечные патологии. Нередко жалуются на тяжесть в голове, чувство опьянения пациенты с неврозами.
- диеты – кружится голова, темнеет в глазах у людей, которые пытаются быстро похудеть, ограничив рацион и активно занимаясь спортом. Подобное поведение характерно для пациентов с расстройствами пищевого поведения ограничительного типа (например, при нервной анорексии);
- хроническое переутомление – симптом развивается в период сессии у студентов, во время адаптации к новой работе или при длительном отсутствии отпуска;
- нехватка сна – нарушение возникает при бессоннице или постоянной работе в ночное время.
Частые причины головокружений у женщин – беременность и климакс. При беременности симптом появляется после еды и дополнительно сопровождается тошнотой и рвотой. Основная причина токсикоза – изменения гормонального фона. В климактерический период негативные ощущения возникают в результате вегетососудистых и психоэмоциональных нарушений, резких изменений артериального давления (АД).
Головокружение может быть побочным эффектом лекарств. Ко всем известным причинам головокружения сегодня ещё добавился COVID-19.
Головокружение при коронавирусе
Люди, перенесшие COVID-19, на протяжении длительного времени ощущают головокружение, тахикардию, головную боль, могут испытывать слабость и быструю утомляемость. Специалисты предполагают, что эти симптомы связаны с психосоматикой, а также стрессом на фоне болезни.
Еще одна возможная причина – нейротоксическое действие вируса. Также предполагается, что к сохранению негативной симптоматики приводят изменения АД, вызванные ухудшением эластичности сосудистых стенок. Насколько долговременными могут быть такие последствия, врачи предсказать затрудняются.
Что делать если кружится голова?
Необходимые методы исследования подбирает невролог. При необходимости к обследованию привлекают эндокринологов, психиатров и других специалистов.
- МРТ (магнитно-резонансная томографию) сосудов мозга;
- ЭКГ (электрокардиографию), ЭЭГ (электроэнцефалограмму);
- лабораторные анализы: кровь на гормоны щитовидной железы, ПЦР для выявления возбудителей инфекций.
Терапевтическая тактика зависит от причин, вызвавших головокружение. Симптоматика, спровоцированная физиологическими факторами, устраняется путем нормализации режима дня и питания, снижения нагрузок. Женщинам во время климакса назначают гормональные средства и антидепрессанты.

Почти каждый человек хоть раз прошел испытание ротавирусом и помнит эти изматывающие симптомы заболевания: слабость, рвоту, боли в кишечнике и диарею. И хотя длится это состояние недолго, следует отнестись к нему серьезно, особенно если болен грудничок и маленький ребенок.
Опасное состояние при этом заболевании состоит в том, что организму грозит обезвоживание.
Источники заражения ротавирусной инфекцией
Источником заражения является заболевший человек, при этом даже спустя десять дней после выздоровления вирус продолжает появляться в фекалиях. Поэтому так важно соблюдать бытовую гигиену.
Заражение происходит следующими способами:
- Через пищу или воду
- Пользуясь бытовыми предметами больного: посудой, полотенцем, игрушками
- При контакте с заболевшим человеком
Вирус можно подцепить в транспорте или магазине, поэтому так важно мыть руки после улицы.
Ротавирус обладает высокой устойчивостью. Попадая в организм человека, возбудитель поражает эпителиальные клетки тонкого кишечника. Вместо пораженных клеток на смену приходят незрелые эпителиоциты, которые являются функционально неполноценными, что влечет ферментативную недостаточность кишечника. В условиях недостатка ферментов желудочно-кишечный тракт не в состоянии расщепить углеводы и особенно лактозу. Поэтому больному назначают специальную диету без молочных продуктов и сдобы. Так непереваренные остатки пищи попадают в толстый кишечник, в нем накапливается жидкость из окружающих тканей и больной страдает от диареи. В результате наступает обезвоживание организма.
Болезнь не проходит, пока эпителий не станет зрелым, и кишечник не восстановится.
Симптомы
Инкубационный период составляет от нескольких часов до трех дней. Спустя некоторое время после заражения больной начинает чувствовать слабость, тошноту, повышается температура. Затем начинается рвота, она может быть как однократной, так и множественной. У детей симптомы выражены сильнее, и они переносят заболевание тяжелее. Затем начинаются боли в животе, которые сопровождаются нарушением стула: сначала он становится кашицеобразным, потом перерастает в диарею. Спустя несколько часов больной чувствует сухость во рту – это первый признак обезвоживания. Больной теряет вес, особенно это выражено у детей до года. От обезвоживания сохнут и трескаются губы и западают глаза. Если у больного спустя 6 часов нет мочеиспускания, то это опасный симптом обезвоживания. Если ребенок тяжело переносит болезнь, то лучше всего его госпитализировать. В условиях стационара больше возможностей вывести ребенка из этого состояния: применяют капельницы, чтобы ликвидировать обезвоживание.
Лечение
Основное лечение – это избавление от токсинов и восполнение жидкости в организме. Поэтому больному врач-терапевт прописывает сорбенты: энтеросгель, активированный уголь, полисорб. Для восполнения потери жидкости используют Регидрон – один пакетик на литр воды. Если обезвоживание ярко выражено, то больного госпитализируют и применяют инфузионную терапию растворами Трисоль или Рингера.
Антибиотики при ротавирусной инфекции бесполезны. Назначают их лишь в одном случае, если заболевание осложнилось кишечной инфекцией. Если диарея затянулась и больной спустя несколько дней не чувствует себя лучше, то выписывают энтерофурил или фуразолидон.
Для восстановления пищеварения назначают мезим или фестал и пробиотики.
Обязательно следует соблюдать безмолочную диету. Пищу лучше готовить на пару или отваривать. Рекомендуется кисель, рисовая каша на воде, печеные яблоки, нежирный мясной бульон, рыбу и нежирное мясо, вареный картофель.
Запрещено все овощи и фрукты, бобовые, молочные продукты, сдоба и газированные напитки. Если аппетита нет, то через силу есть не надо, но пить надо обязательно.
Читайте также:

