Народные средства при паразитарной кисты
Обновлено: 24.04.2024
Паразитарная киста печени – это патологическое новообразование, появившееся в результате проникновения в капилляры личинок гельминтов. В зависимости от типа паразита существуют два вида кист – эхинококковая и альвеококковая.
Эхинококковая киста печени
Человек может заразиться при контакте с шерстью животных, а также при употреблении немытых лесных ягод и воды из естественных водоемов. Попав в желудок, личинки с током крови переносятся в капилляры печени и там оседают. Постепенно вокруг них формируется капсула с плотной оболочкой.
Альвеококковая киста печени
Заражение происходит аналогично первому случаю. Развитие альвеококковой кисты схоже с эхинококковой. Основные отличия – ее многокамерность и множественное поражение печени, в то время как при эхинококкозе образуется всего лишь одна киста.
Симптомы
Симптоматика заболеваний схожа и зависит только от стадии развития патологии. Киста разрастается медленно, поэтому долгие годы может совершенно не давать о себе знать. На начальной стадии ее могут выявить случайно в ходе обследования по другому поводу.
Как только новообразование достигнет 6–8 см в диаметре, обычно появляются первые клинические симптомы поражения печени:
- изжога;
- боль в эпигастрии и в правом подреберье;
- вздутие живота;
- тошнота;
- рвота;
- горький привкус во рту.
По мере прогрессирования патологического процесса симптомы нарастают, а состояние пациента усугубляется. В это время у него могут появиться:
- ухудшение аппетита, отвращение к еде;
- потеря веса;
- стойкая диарея;
- увеличение печени;
- мелкая сыпь на теле;
- кожный зуд;
- чувство постоянной усталости и слабости.
Единственная отличительная особенность альвеококковой кисты в этот момент – стойкая желтуха, сохраняющаяся на протяжении многих месяцев. Она вызвана прорастанием узла в желчные протоки.
Диагностика
Сбор анамнеза и осмотр обычно не дают весомых результатов. По ним можно только заподозрить патологию. Основу диагностики составляют следующие лабораторные и инструментальные методы:
- развернутый клинический анализ крови (повышен уровень эозинофилов и СОЭ); (повышены показатели АЛТ);
- ИФА (наличие специфических антител к возбудителю);
- серологическая проба Касони (внутрикожный аллергический тест с антигеном эхинококка);
- УЗИ органов брюшной полости (показывает наличие кисты и ее размеры);
- КТ и МРТ (назначают, когда УЗИ не дало достаточно информации);
- рентгенография (уточняет локализацию кисты, определяет контуры органа и смещение диафрагмы).
Точная и быстрая диагностика способствует своевременно начатому лечению и предупреждению серьезных осложнений (нагноение кисты, ее разрыв и развитие печеночной недостаточности).
Лечение
Медикаментозное лечение кист возможно только на начальной стадии заболевания и сводится к назначению следующих групп препаратов:
- противогельминтных;
- обезболивающих;
- противорвотных; (например, Фосфоглив*);
- витаминов;
- иммуномодуляторов.
Универсальной схемы лечения не существует. Врач при назначении препаратов руководствуется состоянием пациента и клинической картиной заболевания.
При неэффективности консервативных методов лечения или наличии кист больших размеров необходимо хирургическое вмешательство, а при невозможности удаления – дренирование и промывание полостей растворами антипаразитарных препаратов. После лечения пациента ставят на пожизненный диспансерный учет.
Фосфоглив* —

3. Ивашкин В.Т., Бакулин И.Г., Богомолов П.О., Мациевич М.В. и др., 2017 г.
4. Бакулин И.Г., Бохан Н.А., Богомолов П.О., Гейвандова Н.И. и др., 2017 г.
5. Буеверов А.О., 2014 г.
6. Филимонкова Н.Н., Воробьева Ю.В., Топычканова Е.П., 2013 г.
7. Новикова Т.И., Новиков В.С., 2011 г.
10. Инструкция по медицинскому применению
11. И.Г. Никитин, И.Е. Байкова, В.М. Волынкина и соавторы, 2009г.
12. Ивашкин В.Т., Драпкина О.М., Маев И.В. и др. Распространенность неалкогольной жировой болезни печени у пациентов амбулаторно-поликлинической практики в Российской Федерации: результаты исследования DIREG 2 //РЖГГК. – 2015. - № 6. – С. 31-41
Что такое сперматоцеле и киста придатка яичка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рыжкова Алексея Игоревича, андролога со стажем в 15 лет.
Над статьей доктора Рыжкова Алексея Игоревича работали литературный редактор Юлия Липовская , научный редактор Кирилл Лелявин и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Сперматоцеле и киста придатка яичка (Spermatocele and epididymal cyst) — это объёмные доброкачественные образования с тонкостенной оболочкой. Зачастую они никак не беспокоят пациента, не снижают фертильность и не требуют лечения. Выявляются в основном случайно во время УЗИ.

Отличить сперматоцеле от кисты придатка при осмотре невозможно. По структуре они аналогичны, единственное их отличие — содержимое: внутри кисты находится прозрачная серозная жидкость, а внутри сперматоцеле — непрозрачная жидкость молочного цвета, которая содержит сперматозоиды, а также жировые тельца, единичные лейкоциты и клетки эпителия.

Распространённость
Киста придатка яичка и сперматоцеле встречаются, по разным данным, у 20–40 % мужчин [1] . Среди всех объёмных образований органов мошонки на их долю приходится меньше 7 % случаев [23] . Чаще всего обнаруживают одиночные кисты или сперматоцеле (75–80 %), реже — два кистозных образования и больше (20–25 %) [2] .
Распространённость кисты придатка растёт, начиная с детского возраста, увеличивается в 2 раза после 14 лет и достигает максимума среди мужчин 40–60 лет, после чего постепенно снижается [2] [3] [4] .
Причины сперматоцеле и кисты придатка яичка
Чаще всего установить причину развития болезни невозможно. Считается, что основными факторами риска являются нарушения развития эмбриона, перенесённые травмы, инфекции и воспаления, после которых из-за закупорки семенных канальцев в придатке начинает скапливаться жидкость [4] [5] .
Вазэктомию, во время которой перерезают или перевязывают семявыводящие протоки, также можно отнести к факторам риска: по сравнению с общей популяцией, кисты придатка и сперматоцеле иногда встречаются у мужчин после такой хирургической контрацепции [6] .
Кистозные образования придатка также выявляют у пациентов с крипторхизмом, муковисцидозом, болезнью фон Гиппеля — Линдау и поликистозом почек [5] . При крипторхизме они могут возникнуть из-за неправильно соединённых протоков в придатке яичка, при муковисцидозе — из-за отсутствия семявыносящих протоков или их закупорки сгущённым секретом придатка, а при поликистозе почек — из-за закупорки выносящих канальцев разросшимся эпителием в яичке или его придатке. Механизм развития сперматоцеле и кист придатка при болезни фон Гиппеля — Линдау пока не ясен.
Врождённые кисты придатка раньше развивались внутриутробно у детей, чьи матери во время беременности принимали гормональный препарат Диэтилстильбэстрол [7] . Этот синтетический аналог эстрогена широко применялся с 1938 по 1971 год, чтобы предупредить невынашивание беременности, но из-за негативного влияния на репродуктивную систему плода препарат запретили.
Хотя сейчас он не используется, такое наблюдение указывает на другой возможный фактор риска — влияние эндокринных дизрапторов, к которым относится Диэтилстильбэстрол [7] . Эти вещества содержатся в почве, воде, воздухе, продуктах и некоторых вещах. По структуре они напоминают гормоны, поэтому, попадая в организм, они могут связываться с рецепторами этих гормонов и негативно влиять на работу эндокринной системы.
Сам организм не может вырабатывать эндокринные дизрапторы — они проникают только из окружающей среды, в том числе с пищей. К ним относятся:
- Бисфенол А — наиболее известный дизраптор, по структуре схож с эстрогенами, входит в состав пищевого пластика, поэтому готовить и разогревать пищу в посуде, содержащей бисфенол А, не рекомендуется.
- Фталаты – сходны с эстрогенами, содержатся в некоторых мягких игрушках, напольных покрытиях, косметике, освежителях воздуха и медицинских изделиях, например в катетерах и ёмкостях для хранения крови.
- Дихлордифенилтрихлорэтан (ДДТ) — пестицид, который содержится в почве, воде морей и океанов, накапливается в продуктах растительного и животного происхождения.
- Различные стероидные гормоны, содержащиеся в мясе; наиболее опасным считается тренболона ацетат, который стимулирует рост мускулатуры животных.
- Фитоэстрогены — содержатся в сое, бобовых, пшенице, овсе, моркови, яблоках и гранате. Негативно повлиять на эндокринную систему могут только при попадании в организм в большом количестве.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы cперматоцеле и кисты придатка яичка
В большинстве случаев киста придатка и сперматоцеле протекают бессимптомно. Обычно их выявляют случайно во время УЗИ, но иногда пациенты сами замечают объёмное безболезненное образование в мошонке.
В редких случаях кисты придатка и сперматоцеле вызывают боль или дискомфорт [5] . Как правило, эти симптомы появляются независимо от внешних факторов, но иногда боль и дискомфорт в области мошонки могут возникнуть или усилиться из-за воспаления стенок кисты после переохлаждения или травмы.
Патогенез cперматоцеле и кисты придатка яичка
Анатомия яичка и его придатка

В проток сперматозоиды попадают из яичка: через сеть и выносящие канальцы. Диаметр этих канальцев меньше, чем у протока и сети яичка, поэтому они часто закупориваются. Это объясняет, почему кисты и сперматоцеле в основном образуются в области головки придатка.
Механизмы развития болезни
Пока описано только три возможных механизма образования сперматоцеле и кисты придатка. К ним относят:
- воздействие эндокринных дизрапторов (как внутриутробно, так и после рождения);
- закупорку выносящих канальцев после травмы, воспаления или перевязки семявыносящего протока (вазэктомии) [8] ;
- возрастные изменения семенных канальцев в виде слущивания (отслойки) эпителия.
Также есть мнение, что образование кист (не сперматоцеле) связано с обструкцией лимфатических сосудов [9] .
Предполагается, что дизрапторы нарушают баланс половых гормонов плода. А так как гормоны напрямую влияют на формирующиеся половые органы, из-за их дисбаланса могут неправильно соединиться некоторые участки выносящих канальцев и протока, что в итоге приведёт к образованию кист [5] .
Слущенные клетки семенных канальцев, как показали эксперименты на мышах, могут блокировать выносящие канальцы и тоже приводить к развитию сперматоцеле [4] . Это во многом объясняет, почему к 40–60 годам болезнь становится более распространённой.
Также в эксперименте описаны случаи, когда сперматоцеле развивалось под воздействием токсических веществ (α-хлоргидрина, дигидрохиназолинона и этилендиметансульфоната). Вероятно, это связано с повреждающим влиянием этих веществ на эпителий семенных и выносящих канальцев [4] .
Сейчас эти вещества вряд ли используются так же активно, как в 70-х годах XX века, когда проводился эксперимент. Но благодаря исследованию можно предположить, какую роль в развитии сперматоцеле играют токсические вещества, попадающие в организм из окружающей среды.
Помимо прочего, описаны единичные случаи развития кист на фоне паразитарной инфекции — шистосомоза [10] . Механизм их формирования неизвестен, но можно предположить, что шистосомы попадают в придаток яичка по кровеносным сосудам, а отложенные ими яйца перекрывают просвет выносящего канальца или протока, приводя к образованию кисты.
Классификация и стадии развития cперматоцеле и кисты придатка яичка
Общепризнанной классификации нет, но условно кистозные поражения придатка можно разделить на врождённые и приобретённые [21] . Приобретённые кисты придатка встречаются значительно чаще врождённых. По клиническому течению они не отличаются.
Также кисты придатка можно разделить на одиночные и множественные (от двух и более). В 20 % случаев они появляются с двух сторон придатка [23] .
По размеру образования бывают мелкими и крупными. Крупной, как правило, называют кисту больше 2 см.
Осложнения cперматоцеле и кисты придатка яичка
В редких случаях, когда у кисты есть питающая ножка, происходит перекрут кисты придатка [11] [12] . Такое осложнение может возникнуть во время занятия спортом или после удара по органам мошонки.
О влиянии кист придатка на мужскую фертильность всё ещё ведутся дискуссии. Исследования показали, что наличие кист не связано с фертильностью [13] . Но с другой стороны, причиной сперматоцеле может стать закупорка выносящих канальцев или протока, о чём говорит более частое развитие сперматоцеле у пациентов, перенёсших вазэктомию [6] .
Некоторые авторы указывают на то, что кисты придатка яичка могут быть причиной обструктивной азооспермии (отсутствия сперматозоидов в эякуляте из-за непроходимости путей, по которым они движутся), но это не подтверждено исследованиями [14] .
Диагностика cперматоцеле и кисты придатка яичка
Диагноз ставится на основании физикального обследования и инструментальной диагностики.
Физикальное обследование
Включает в себя осмотр мошонки, ощупывание (пальпацию) яичек и их придатков.
Крупные кисты (от 2 см) выявляются уже при осмотре. Они располагаются рядом с яичком и деформируют контур мошонки.
С помощью пальпации можно обнаружить мелкую кисту придатка — от 5–10 мм. На ощупь она представляет собой плотноэластичное округлое образование. В основном оно располагается в верхней части придатка.

Инструментальная диагностика
Раньше, чтобы оценить структуру образования, использовали диафаноскопию, т. е. просвечивали органы мошонки специальным световодом. Если свет проникает через образование, то врач и пациент имеют дело с жидкостной структурой; если нет, то с тканевым новообразованием (возможно, опухолью).
Сейчас такой метод диагностики практически не используется из-за повсеместного применения ультразвукового исследования. Его точность и информативность несоизмеримо больше, чем у диафаноскопии, поэтому УЗИ мошонки остаётся основным и наиболее надёжным методом диагностики кисты и сперматоцеле.
В основном кисты придатка и сперматоцеле выявляют во время УЗИ органов мошонки, которое проводится по другому поводу, например при подозрении на варикоцеле или уточнении причин бесплодия. Исследование позволяет обнаружить даже очень маленькие, не доступные пальпации кисты (от 2–5 мм).
На ультразвуковом изображении кисты придатка и сперматоцеле выглядят как анэхогенные образования, т. е. пропускают ультразвук, а не отражают его.

Отличить сперматоцеле от кисты придатка по данным УЗИ, как правило, невозможно. Единственным УЗ-признаком, указывающим на сперматоцеле, может быть неоднородность содержимого кисты [15] .
Нужно ли делать пункцию?
Пункцию с забором содержимого проводят редко. Так как сперматоцеле и киста придатка лечатся одинаково, результаты обследования не влияют на тактику лечения. Хотя пункция — это единственный способ достоверно отличить образования: если полученная жидкость будет содержать сперматозоиды, то речь идёт о сперматоцеле; если нет, то о кисте придатка.
Дифференциальная диагностика
Наиболее ценную информацию при дифференциальной диагностике даёт ультразвуковое исследование, так как оно позволяет оценить внутреннюю структуру образования: если киста придатка и сперматоцеле будут представлять собой жидкость, окружённую капсулой, то опухоль и гранулёма в основном состоят из ткани, хотя при этом тоже могут содержать жидкостные структуры.
Иногда кисты придатка и сперматоцеле следует отличать от абсцесса придатка — скопления гноя, окружённого плотной капсулой. К симптомам абсцесса относят интенсивные боли в мошонке, особенно после прощупывания, подъём температуры тела и слабость. Основными отличительными признаками на УЗИ будут неоднородное содержимое и плотная капсула абсцесса.
Большие кисты придатка нужно дифференцировать с гидроцеле — скоплением жидкости между яичком и одной из его оболочек.
При пальпации и ультразвуковом исследовании гидроцеле выглядит как жидкостное образование мошонки: жидкость окружает яичко со всех сторон, кроме задней поверхности. При этом прощупать яичко и придаток невозможно, так как они находятся внутри этого образования.
Симптомы гидроцеле аналогичны кисте придатка: увеличение мошонки и болевой синдром. Поэтому его сложно отличить от большой кисты даже с помощью ультразвука. В таких случаях точный диагноз можно установить только во время операции.
Лечение cперматоцеле и кисты придатка яичка
Обычно кисты придатка и сперматоцеле не требуют лечения, так как они не являются злокачественными, редко сопровождаются болью или дискомфортом и ещё реже приводят к осложнениям.
У детей кисты придатка могут исчезнуть самопроизвольного в течение 1,5 лет [5] . Считается, что это возможно и во взрослом возрасте, но как часто такое происходит и какие факторы влияют на вероятность саморазрешения кист, пока неясно.
Лечиться нужно, когда киста придатка или сперматоцеле сопровождается болью, доставляет неудобства из-за большого размера или воспринимается как косметический дефект.
К актуальным методам лечения относят:
- хирургическое удаление (классическая и микрохирургическая операция);
- склеротерапию (консервативное лечение).
Выбор тактики зависит от симптомов болезни, величины кисты и наличия осложнений [23] .
Классическая операция
Удаление сперматоцеде и кисты придатка можно разделить на четыре этапа:
- сначала вскрываются оболочки мошонки, чтобы вывести яичко;
- затем иссекается киста придатка или сперматоцеле;
- ушивается иссечённая оболочка придатка;
- потом яичко погружается в мошонку и ушивается внешний разрез.
Такая операция малотравматична, хорошо переносится, но иногда приводит к осложнениям.
![Классическая операция по удалению сперматоцеле [22]](https://probolezny.ru/media/bolezny/spermatocele-i-kista-pridatka-yaichka/klassicheskaya-operaciya-po-udaleniyu-spermatocele-22_s.jpg)
Возможные осложнения после классической операции
Основное осложнение — повреждение придатка. По разным данным, оно встречается в 5–17 % случаев [16] .
Риск повредить придаток зависит от расположения кисты или сперматоцеле: если киста крепится к придатку узким основанием, то риск повреждения минимален; если находится целиком в толще придатка, то риск осложнения очень высок. Такое повреждение может нарушить проходимость сперматозоидов и повлиять на фертильность.
Другим возможным осложнением является рецидив — появление кисты или сперматоцеле через время после операции. Также могут возникнуть новые кисты на другом месте.
Микрохирургическая операция
Чтобы максимально снизить риск осложнений, кисту придатка или сперматоцеле можно удалить с помощью микрохирургической техники.
В 2011 году американские врачи проанализировали результаты микрохирургического лечения 36 кист придатка у 23 мужчин. За 1,5 года наблюдений качество спермы оставалось в норме, признаки поражения придатка и рецидивы не возникали [17] . Это позволяет считать микрохирургический подход предпочтительным, особенно у мужчин репродуктивного возраста.
Во время микрохирургической операции используется специальный микроскоп. Он увеличивает изображение в 10–20 раз, тем самым позволяет тщательно отделить кисту и сперматоцеле от придатка и не повредить его.
После удаления кисты нужно перевязать проток, закупорка которого привела к развитию кисты. Оболочка придатка ушивается тончайшей нитью.
Операция малотравматична: как правило, пациента выписывают в тот же день после операции. Иногда такое возможно и после открытой операции.
Склеротерапия
Недостатком метода можно считать невысокую эффективность — 70–90 %. У некоторых пациентов кистозные образования остаются даже после склеротерапии, из-за чего требуются повторные процедуры [18] [19] .
Также после склеротерапии нельзя провести патоморфологическое исследование, чтобы исключить кистозную опухоль придатка [24] , так как выкаченного содержимого кисты для этого недостаточно — нужны её ткани.
Прогноз. Профилактика
Если сперматоцеле или кисту придатка не лечить, болезнь может протекать по разным сценариям:
- прогрессировать — киста будет увеличиваться, становиться более сложной (многокамерной), могут появиться новые кисты;
- не прогрессировать — структура и размеры кисты не будут меняться;
- регрессировать — киста уменьшится или полностью исчезнет.
Насколько часто встречается каждый из этих сценариев, пока нет достоверных данных. Как показывает практика, у взрослых мужчин болезнь чаще всего не прогрессирует, в редких случаях образование увеличивается или появляются новые кисты. Регресс характерен для детей и подростков [5] , вероятность такого сценария у взрослых крайне низкая.
В течение первых двух лет после выявления болезни желательно каждый год посещать врача и делать УЗИ органов мошонки. Если спустя два года киста не прогрессирует, то интервал между наблюдениями можно увеличить до двух лет.
Профилактика образования кист придатка и сперматоцеле ещё не разработана. Но, учитывая информацию о причинах и патогенезе, для профилактики сперматоцеле и кист придатка можно рекомендовать:
Паразитарные заболевания печени – группа разнородных болезней, вызываемых паразитами и гельминтами. Самые распространенные паразитозы печени: аскаридоз, эхинококкоз, амебиаз, описторхоз и др. К общим симптомам относят истощение, дистрофические изменения кожи и волос, повышенную утомляемость, нарушения сна, неприятный запах изо рта. В диагностике используют дуоденальное зондирование, исследование дуоденального содержимого, анализ кала на яйца гельминтов, УЗИ, КТ, сцинтиграфию печени. Лечение консервативное, заключающееся в назначении антипаразитарного препарата (специфического либо широкого спектра действия), либо оперативное.
Общие сведения
Паразитарные заболевания печени вызываются протозоозами и глистными инвазиями. Всемирная организация здравоохранения считает, что не менее 25% населения Земли заражено теми или иными паразитами. Паразитозы и гельминтозы занимают четвертое место среди заболеваний, приносящих наибольший вред здоровью человека. На данный момент не существует исследований, которые бы отражали истинную заболеваемость паразитарными болезнями и гельминтозами в России. По мнению экспертов в области инфекционных заболеваний и гастроэнтерологии, паразитарные инвазии могут быть выявлены не менее чем у двадцати миллионов россиян. Учитывая тот факт, что паразиты и глисты могут персистировать в организме долгие годы, заболевание нередко накладывает отпечаток на всю жизнь: вызывает задержку роста и развития в детском возрасте, ухудшает умственные способности школьников, провоцирует снижение работоспособности и активности взрослого населения.
Причины паразитарных заболеваний печени
Все паразитарные заболевания печени возникают либо при протозойном инфицировании, либо в результате глистной инвазии. Поражение печени в этой ситуации выступает одним из проявлений генерализованной инфекции. Среди протозойных инфекций печень чаще всего поражается при токсоплазмозе, амебиазе, лейшманиозе, малярии. Гельминтозы представлены нематодозами, цестодозами, трематодозами. Нематодозы вызываются круглыми червями (аскаридоз, стронгилоидоз, токсокароз, трихинеллез); трематодозы – сосальщиками (фасциолез, клонорхоз, описторхоз); цестодозы – ленточными глистами (альвеококкоз, эхинококкоз).
Разнообразие клинических проявлений паразитарных заболеваний печени обусловлены не только видом паразита либо гельминта, но и их жизненным циклом, местом внедрения в организм, локализацией различных жизненных форм, реакцией иммунитета на возбудителя.
Сосальщики обычно локализуются в желчевыводящих протоках, желчном пузыре. Присосками сосальщиков повреждается эпителий протоков, в которых образуются кисты, воспалительная реакция, формируется холангит и холестаз. При фасциолезе личинки с током крови проникают в ткань печени, затем мигрируют в желчевыводящие пути и там превращаются в половозрелого паразита. В дальнейшем гельминты повреждают ткань печени, формируя микроскопические гнойники в паренхиме и желчных ходах. Схожий патогенез заболевания имеет и аскаридоз.
При эхинококкозе и амебиазе в печени формируются объемные образования. Шистосомозы приводят к фиброзированию паренхимы печени. Заражение малярийным плазмодием, трипаносомами, шистосомами приводит к значительному увеличению размеров печени, воспалительному процессу, печеночной недостаточности.
Главную роль в поражении печеночной паренхимы играют патологические иммунные реакции. Паразиты и гельминты выделяют антигены, которые провоцируют избыточные иммунные реакции, приводящие к значительному поражению клеток и микрососудов печени. Личинки и взрослые особи глистов, находящиеся в ткани печени, выделяют ряд ферментов, повреждающих гепатоциты и стимулирующих синтез фибрина. Хроническое персистирование паразитов рано или поздно приводит к фиброзированию печени, хронической печеночной недостаточности. Ниже рассмотрены основные виды паразитарных заболеваний печени, встречающиеся в России.
Виды паразитарных заболеваний печени
Эхинококкоз печени
Эхинококкоз занимает ведущее место среди всех паразитарных заболеваний печени. В подавляющем большинстве случаев поражается правая половина печени, практически у половины пациентов эхинококковых кист несколько. У людей эхинококкоз печени может быть гидатидным (личиночная стадия, кистозная форма, человек является промежуточным хозяином) и альвеококковым. Основным хозяином являются псовые, в организме которых эхинококк созревает, а его терминальные членики с огромным количеством яиц попадают в окружающую среду, вызывая заражение человека фекально-оральным либо контактным путем. Попадая в желудок, оболочка яиц растворяется и гельминты проникают через стенку желудка или кишечника в кровь. С током крови возбудители мигрируют в печень, а затем и в другие органы, формируя в них кисты (изначально – около 1 мм диаметром). Эхинококковая киста печени имеет две оболочки, внутренняя продуцирует жидкую составляющую кисты, образует дочерние пузыри. Наружная оболочка может кальцифицироваться, содержимое ее может нагнаиваться. Кисты огромных размеров сдавливают паренхиму печени и сосуды, желчевыводящие пути.
Гидатидный эхинококкоз. В первые годы после заражения эхинококкоз может никак не проявляться. Первые клинические проявления обычно возникают по достижению кистой больших размеров – боли в правом боку, тошнота и рвота, слабость, исхудание, хроническая диарея, аллергические высыпания на коже, ломкость волос. Размеры печени увеличиваются, при поверхностном расположении кисты ее можно даже пропальпировать. Желтуха развивается только при сдавлении кистой протоков печени. Возможен прорыв кистозного образования в брюшную или грудную полость, сопровождающийся сильной болью, анафилактическим шоком (реакция на всасывание содержимого кисты). Нагнаивание содержимого кисты сопровождается болезненностью печени, лихорадкой, ухудшением общего состояния.
Диагностика эхинококкоза включает сбор анамнеза (контакт с собакой), пальпацию печени и выявление эхинококковой кисты. Специфическим методом диагностики является реакция Казони (положительна в 85% случаев), латекс-агглютинации (90%). Визуализировать паразита помогут УЗИ печени и желчного пузыря, ангиография чревного ствола, МРТ печени и желчевыводящих путей, статическая сцинтиграфия печени, диагностическая лапароскопия.
Лечение только оперативное. Производится иссечение эхинококковых кист печени, предварительно в кисту вводят формалин и отсасывают ее содержимое. Полость кисты ушивают наглухо. В последующем может сформироваться непаразитарная киста, гнойник. При маленьких размерах и краевом положении кисты возможна резекция печени вместе с кистой.
Альвеолярный эхинококкоз. Является более редкой формой паразитарного заболевания печени, вызываемого эхинококком. Возбудитель альвеококкоза отличается своей личиночной стадией. Заражение происходит при обработке шкур основного хозяина (лисы и др.), употреблении зараженных продуктов. Особенностью альвеококкоза является образование множества мелких кист, которые инфильтрируют паренхиму печени, плотно прилегая друг к другу и образуя опухолевидный узел в ткани печени. Пузырьки паразита способны прорастать в паренхиму печени, сосуды, желчные пути, соседние органы. В центре очага альвеококкоза формируется некроз, в дальнейшем альвеококковый очаг может обызвествляться. Дифференцировать заболевание следует с раком печени, циррозом печени.
Клиническая картина альвеококкоза сходна с гидатидной формой заболевания, однако имеет большую частоту механической желтухи. Лечение альвеококкоза печени имеет определенные особенности. Проведение операции затруднено инфильтративным ростом паразитов, прорастанием сосудов, желчных путей, круглой связки печени. Обычно операция назначается при значительном поражении печени, нагноении и прорыве кист. Чаще всего производится частичная резекция печени, оставшиеся кисты обрабатываются химиопрепаратами или формалином, подвергаются криодеструкции.
Аскаридоз печени и желчных путей
На сегодняшний день аскаридоз печени встречается достаточно редко. Человек заражается при употреблении в пищу зараженных яйцами аскарид продуктов. Попадая в кишечник, возбудители через кишечную стенку проникают в кровеносное русло, с током крови попадают в печень. В печени из-за персистирования паразитов формируются некрозы, микроабсцессы. В дальнейшем возбудители могут мигрировать по организму, попадая в другие органы и системы, а в кишечнике превращаясь в половозрелые формы.
Основными проявлениями аскаридоза являются холангиты, холестаз, абсцессы печени. Специфических симптомов аскаридоза не существует. Диагноз аскаридоза печени устанавливается на основании обнаружения аскарид и их яиц в рвотных массах, кале; также возможна визуализация гельминтов при УЗИ, КТ печени.
Лечение аскаридоза желчевыводящих путей только хирургическое. Применение противоаскаридозных средств при закупорке желчных путей противопоказано, так как приводит к кратковременной активизации паразитов и их дальнейшему проникновению в желчные пути и паренхиму печени. Для уточнения степени поражения протоков во время операции проводят РХПГ. Для профилактики персистирования аскаридоза, образования конкрементов желательно провести холецистэктомию. В послеоперационном периоде по дренажам вводят антиаскаридозные препараты для уничтожения оставшихся гельминтов.
Описторхоз печени
Данное паразитарное заболевание печени встречается достаточно редко, заражение человека происходит через сырую рыбу, зараженные водоемы. Размножение гельминта в желчных путях приводит к их расширению. Ткань печени становится очень плотной, расширенные внутрипеченочные протоки видны сквозь капсулу печени. Персистирование инвазии приводит к утолщению стенок желчных путей, формированию грубых рубцовых изменений вокруг них, которые напоминают цирроз печени, часто приводят к перфорации желчных протоков и перитониту. Закупорка желчных ходов благоприятствует застою и воспалительным изменениям в них. У пациентов с описторхозом часто в будущем развивает рак печени.
Описторхоз, как и другие паразитарные заболевания печени, не имеет специфической клиники. Частыми проявлениями являются увеличение и уплотнение печени, боли в правом подреберье, жидкий стул. В случае присоединения инфекции пациента беспокоят лихорадка, озноб, липкий пот.
Диагноз ставится на основании выявления особей и яиц гельминтов в кале и дуоденальном соке, полученном при зондировании. Лечение описторхоза печени хирургическое, заключается в дренировании протоков, введении антипаразитарных препаратов в дренажи.
Амебиаз печени
Заболевание часто встречается в тропических странах. Характеризуется преимущественным поражением толстого кишечника, диссеминацией возбудителя в паренхиматозные органы. Цисты амеб попадают в организм человека с зараженной водой, фруктами и овощами, зеленью.
Амебы вызывают образование язв в кишечнике, через которые возбудители попадают в кровоток, а затем в печень, приводя к формированию абсцессов печени примерно в 10% случаев. Особенность амебных абсцессов в том, что они не имеют капсулы, содержат в себе расплавленные ткани, кофейного цвета гной. Состояние пациентов обычно очень тяжелое, печень увеличена и болезненна. Кожные покровы иктерично-серые, сухие.
В диагностике абсцесса печени используют УЗИ гепатобилиарной системы, сцинтиграфию печени, КТ, пункционную биопсию печени (с целью выявления амеб). Лечение амебиаза обычно комплексное: антиамебные, антибактериальные и дезинтоксикационные препараты. Хирургическое лечение проводится при неэффективности консервативных мероприятий, возникновении осложнений.
Прогноз и профилактика паразитарных заболеваний печени
Прогноз при паразитарных заболеваниях печени зависит от многих факторов: длительности паразитарной инвазии, обширности поражения печени, наличия осложнений. При длительном течении паразитарного поражения печени с формированием фиброза, развитием печеночной недостаточности прогноз неблагоприятный.
Профилактика всех паразитарных заболеваний печени заключается в соблюдении правил личной гигиены (мыть руки после контакта с животными, пить только кипяченую воду, тщательно мыть овощи и фрукты перед употреблением в пищу, проводить термическую обработку мяса и рыбы), контроле за состоянием водоемов, из которых производится забор питьевой воды.
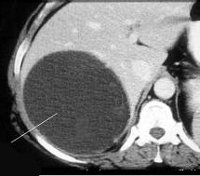
Киста печени – очаговое полостное образование печени, ограниченное соединительнотканной капсулой с жидкостью внутри. Киста печени проявляется болевым синдромом в правом подреберье, дискомфортом в эпигастрии, тошнотой, диспепсией, асимметрией живота. Диагностика кист печени основывается на данных ультразвукового и томографического сканирования. Лечение кисты печени может включать ее радикальное удаление (вылущивание, резекцию печени, иссечение стенок кисты) или паллиативные методы (опорожнение, марсупиализацию кисты, создание цистоэнтеро- или цистогастроанастомоза).
МКБ-10


Общие сведения
Киста печени представляет собой доброкачественное полостное образование, заполненное жидкостью, изнутри выстланное слоем цилиндрического или кубического эпителия. Чаще всего кисты заполнены прозрачной жидкостью, не имеющей запаха и цвета; реже кисты печени могут содержать желеподобную массу или жидкость коричневато-зеленого цвета, состоящую их холестерина, билирубина, муцина, фибрина, эпителиальных клеток. При кровоизлияниях в полость кисты печени содержимое становится геморрагическим; при инфицировании – сливкообразным, гнойным.
Кисты печени могут располагаться в различных сегментах, долях и даже связках печени, поверхностно или в глубине; иногда имеют тонкую перемычку (ножку кисты). Диаметр выявляемых кист печени варьирует от нескольких миллиметров до 25 и более сантиметров. В гепатологии и гастроэнтерологии кисты печени диагностируются приблизительно у 0,8 % населения. У женщин кисты печени выявляются в 3-5 раз чаще, чем у мужчин, как правило, в возрасте 40-50 лет. По клиническим наблюдениям, кисты печени могут сочетаться с желчнокаменной болезнью, циррозом печени, кистами желчных протоков, поликистозом яичников, поликистозом почек и поджелудочной железы.

Причины
В вопросе происхождения истинных непаразитарных кист печени нет единого мнения. Часть авторов придерживается взглядов, что кисты образуются в результате воспалительной гиперплазии желчных путей в период эмбриогенеза и их последующей обструкции. Рассматривается связь между возникновением кисты печени и приемом гормональных препаратов (эстрогенов, оральных контрацептивов).
Преобладающей в современной медицине является теория, объясняющая возникновение кист печени из аберрантных внутри- и междольковых желчных ходов, которые в процессе эмбрионального развития не включаются в систему желчных путей. Секреция эпителия этих замкнутых полостей приводит к накоплению жидкости и их превращению в кисту печени. Эта гипотеза подтверждается тем фактом, что секрет кисты не содержит желчи, а полость образования не сообщается с функционирующими желчными ходами.
Ложные кисты образуются вследствие некроза опухолей, травматического повреждения печени, паразитарного поражения печени эхонококком, амебного абсцесса.
Классификация
- Истинные кисты являются врожденными по происхождению и имеют внутреннюю эпителиальную выстилку. Среди солитарных истинных образований встречаются простые, ретенционные, дермоидные кисты печени, многокамерные цистаденомы.
- Ложные кисты носят вторичный, приобретенный характер; чаще образуются после операций, травм, воспалений, в связи с чем стенками их полости служат фиброзно-измененные ткани печени.
По количеству полостей различают одиночные и множественные кисты печени. При выявлении кист в каждом сегменте печени говорят о поликистозе печени. Кроме этого, выделяют непаразитарные и паразитарные кисты печени; последние, как правило, представлены эхинококковыми кистами (эхинококкоз печени).

Симптомы кисты печени
Небольшие одиночные кисты печени, как правило, не имеют клинических проявлений. Симптоматика чаще развивается при достижении кистой размера 7-8 см, а также при поражении множественными кистами не менее 20% объема печеночной паренхимы.
В этом случае отмечается чувство распирания и тяжести в правом подреберье и эпигастрии, которые усиливаются после еды или нагрузки. На фоне увеличения кисты печени развиваются диспепсические явления: отрыжка, тошнота, рвота, метеоризм, понос. Среди прочих неспецифических симптомов, сопровождающих развитие кисты печени, отмечают слабость, потерю аппетита, повышенную потливость, одышку, субфебрилитет.
Гигантские кисты печени вызывают асимметричное увеличение живота, гепатомегалию, похудание, желтуху. В ряде случаев киста пальпаторно определяется через переднюю брюшную стенку в виде тугоэластического флюктуирующего безболезненного образования в правом подреберье.
Осложнения
Осложненное течение кисты печени развивается при кровоизлиянии в ее стенку или полость, нагноении, перфорации, перекруте ножки кисты, злокачественном перерождении. При геморрагии, разрыве кисты или прорыве ее содержимого в прилежащие органы развивается острый приступ абдоминальных болей. В этих случаях высока вероятность кровотечения в брюшную полость, перитонита. При сдавлении расположенных рядом желчных протоков появляется желтуха, а при инфицировании – образуется абсцесс печени.
Эхинококковые кисты печени опасны распространением паразитов гематогенным путем с образованием отдаленных инфекционных очагов (например, эхинококковых кист легкого). При распространенном поликистозе печени со временем возможно развитие печеночной недостаточности.
Диагностика
Большая часть кист печени обнаруживается случайно при проведении УЗИ брюшной полости. По данным эхографии киста печени определяется как ограниченная тонкой стенкой полость овальной или округлой формы с анэхогенным содержимым. При наличии в полости кисты крови или гноя, становятся различимы внутрипросветные эхосигналы. В ряде случаев УЗИ печени используется для проведения чрескожной пункции кисты с последующим цитологическим и бактериологическим исследованием секрета.
С помощью КТ, МРТ, сцинтиграфии печени, ангиографии чревного ствола и брыжеечных артерий проводится дифференциальная диагностика кисты печени с гемангиомой, опухолями ретроперитонеального пространства, опухолями тонкого кишечника, поджелудочной железы, брыжейки, водянкой желчного пузыря, метастатическими поражениями печени. При сомнениях в диагнозе выполняется диагностическая лапароскопия. Для исключения паразитарной этиологии кист печени проводятся специфические серологические исследования крови (ИФА, РНГА).

Лечение кисты печени
Пациенты с бессимптомными кистами печени, не превышающими 3-х см в диаметре, нуждаются в динамическом наблюдении гастроэнтеролога (гепатолога). Лечение паразитарных кист печени проводится под наблюдением инфекциониста или паразитолога.
Показаниями к хирургическому лечению кист печени оперативным путем служат:
- осложнения (кровотечение, разрыв, нагноение и др.)
- большие и гигантские размеры кисты (до 10 см и более)
- сдавление желчных путей с нарушением желчеоттока
- компрессия системы воротной вены с развитием портальной гипертензии
- выраженная клиническая симптоматика, ухудшающая качество жизни
- рецидивы кисты печени после попытки ее пункционной аспирации.
Все оперативные вмешательства, производимые по поводу кист печени, могут быть радикальными, условно-радикальными и паллиативными.
Прогноз
После радикального удаления солитарных кист печени прогноз в целом благоприятный. После паллиативных вмешательств в различные отдаленные сроки возможны рецидивы кисты печени, требующие проведения повторных лечебных мероприятий. Прогрессирующее увеличение нелеченных кист печени может привести к целому ряду опасных осложнений. В случае распространенного поражения печени возможно наступление летального исхода вследствие печеночной недостаточности.
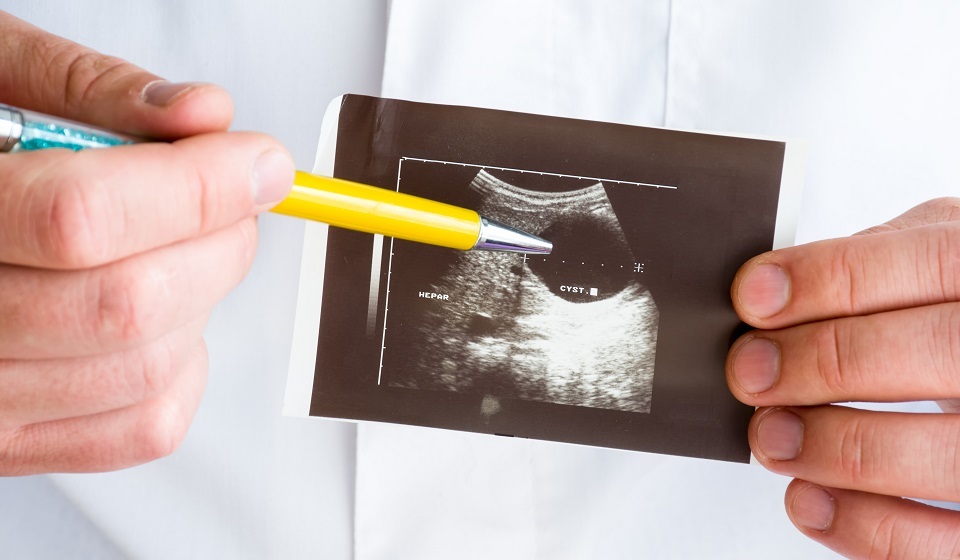
Иногда при обследовании пациенту сообщают, что у него киста печени. Что это такое, насколько она опасна и нужно ли ее удалять, выясним вместе с экспертом.
Кисты печени встречаются примерно у 5% населения – примерно каждый 20 человек ходит хотя бы с одной кистой. Но большинство людей не знают об этом. Только у 5% из этих пациентов когда-либо появляются симптомы.
Что такое киста печени
Киста печени – это небольшой мешочек или капсула, заполненная жидкостью, клетками или паразитами. Она может образоваться на поверхности печени или внутри нее.
Чаще кисты печени являются одиночными (простыми), хотя у некоторых пациентов может быть несколько мелких кист. Как правило, все они доброкачественные, то есть не раковые.
Иногда встречаются кистозные опухоли. Большинство из них тожедоброкачественные и безвредные, в отдельных случаях они могут трансформироваться в раковые образования.
В очень редких случаях у людей с длительным воспалением поджелудочной железы (панкреатит) может развиться псевдокиста в печени – это продукты поджелудочной железы, которые могут накапливаться в печени.
Причины кисты печени у взрослых
Достоверных данных, почему образуются кисты печени, на сегодняшний день нет.
Некоторые врачи считают, что причиной могут быть врожденные дефекты органа. Иногда причиной кисты становятся паразиты, в частности эхинококк. В отдельных случаях кисту вызывают некоторые опухоли печени.
Симптомы кисты печени у взрослых
Большинство кист печени не проявляют никаких симптомов. Вот почему большинство людей, у которых есть новообразования, даже не догадываются о них. Но в некоторых случаях, обычно при больших размерах кисты, могут появиться следующие симптомы:
- вздутие живота;
- боль в правой верхней части живота или под ребрами;
- ощущение переполнения или дискомфорта в животе;
- боль в правом плече.
Лечение кисты печени у взрослых
Киста обычно обнаруживается с помощью УЗИ или компьютерной томографии (КТ). Простые кисты печени всегда доброкачественные. Лечение требуется только пациентам, у которых развиваются симптомы.
Диагностика
Обычно врачи используют ультразвук или другие методы визуализации для выявления кисты. В некоторых случаях, врач также проведет анализ крови, чтобы исключить паразитов в печени.
Современные методы лечения
Простое удаление жидкости из кисты с помощью иглы неэффективно, потому что киста снова заполняется в течение нескольких дней. Лучшее лечение – удаление большой части стенки кисты. Эту хирургическую процедуру обычно проводят с помощью лапароскопа, для чего требуется всего 2 - 3 небольших разреза и ночь в больнице. Большинство пациентов полностью выздоравливают в течение 2 недель. Риск рецидива кисты очень низок.
Если обнаружена кистозная опухоль печени, ее будут удалять, а затем тщательно изучать – это единственный способ узнать, доброкачественная она или злокачественная.
Очень небольшое количество пациентов (0,6%) страдают поликистозом печени, при котором печень выглядит как гроздь очень большого винограда. Это заболевание не приводит к печеночной недостаточности, как в случае с почками – там аналогичное состояние вызывает серьезные проблемы. Но со временем поликистоз может привести к сильному увеличению печени и, как следствие, вздутию живота, дискомфорту и даже боли. В тяжелых случаях пациентам рекомендуют трансплантацию.
Профилактика кисты печени у взрослых в домашних условиях
Поскольку причина возникновения простых кист печени неизвестна, специфическая их профилактика не разработана.
Популярные вопросы и ответы
На вопросы о кистах печени нам ответил врач-хирург, заведующий хирургическим отделением Вячеслав Черемисин.
Какие могут быть осложнения при кисте печени?
При отсутствии должного лечения, может появиться нагноение кисты, кровоизлияние в полость кисты, разрыв кисты. А это, в свою очередь, может привести к развитию перитонита и летальному исходу.
Как определить кисту печени?
Кисты печени бывают двух видов: паразитарные и непаразитарные. Клинически они себя практически никак не проявляют и чаще всего выявляются случайно при проведении УЗИ органов брюшной полости.
Можно ли лечить кисту печени народными средствами?
Заниматься самолечением, а также лечением народными средствами ни в коем случае нельзя, так как это может привести к развитию серьезных осложнений, вплоть до летального исхода.
Лечение паразитарных кист печени проводится только хирургическим путем.
Непаразитарные кисты печени небольших размеров не оперируют. Проводится динамическое наблюдение – УЗ-контроль с оценкой роста кисты, ее размеров, толщины стенки. Если непаразитарная киста печени достигает больших размеров, выполняется хирургическая операция.
Читайте также:

