Настойка из золотого уса от лишая
Обновлено: 15.04.2024
Лишай у человека относится к группе заболеваний кожи с грибковой и реже вирусной этиологией. Встречаются случаи неинфекционного происхождения. Сопровождается некрозом тканей и появлением очаговых пятен, узелковых образований и воспалений.
В зависимости от типа возбудителя различают лишай на теле человека семи видов. Каждый из них имеет свои особенности проявления, тяжести течения и локализации.
Информация о лишае: симптомы, виды, причины и проявление
Болезнь лишай может возникать неоднократно у взрослых и детей. В большинстве случаев она заразна. В зоне риска находятся люди со сниженным иммунитетом.
Проявляется лишай у человека в виде единичных или множественных очаговых поражений с достаточно четкими границами. Бляшки преимущественно круглой формы с чешуйчатой поверхностью, которые могут возникать на разных участках тела. Основные факторы развития недуга:
- переохлаждение и перенесенное вирусное заболевание;
- частые стрессовые состояния;
- игнорирование личной гигиены;
- влияние плохой экологии;
- неврологические нарушения;
- гормональные сбои в организме.
Проявление симптомов
- сыпь в виде красных или розовых пятен (могут быть отечными);
- сыпь желто-коричневого цвета;
- болезненные ощущения в области пятен;
- образование на пятнах пузырьков или чешуек;
- ощущение зуда и жжения;
- повышение температуры тела (не всегда);
- проплешины в волосистой части головы;
- общее плохое самочувствие.
Семь видов болезни
В медицинской классификации лишай на коже может иметь семь разновидностей. Во время осмотра у врача может быть диагностирован один из следующих типов лишая:
Описание видов лишая
Все разновидности лишая требуют лечения. Изначально для выбора адекватной терапии требуется грамотная диагностика. Опоясывающий лишай на теле имеет вирусно-герпетическое происхождение. Локализация – межреберная область, по ходу расположения нервов. Возможно проявление и в других местах с основными нервными стволами. Чаще всего бывает с одной стороны тела в виде пузырьковой сыпи с образованием позже корочки. Инкубационный период лишая – в среднем 14 дней, но диапазон может быть от 11 до 21 дня. Если форма заболевания глазная, без своевременного лечения можно потерять зрение.
Лишай у ребенка чаще всего диагностируют стригущий. Трихофития и микроспория могут поражать кожу лица, головы, плеч, шеи. Природа возникновения – грибки Microsporum и Trichophyton. Лишай на голове у ребенка в большинстве случаев развивается именно стригущего типа. Пути заражения бывают: контактно-бытовой, при контакте с больным человеком или животными.
Лишай на голове проявляется в виде розовых пятен с постепенным отторжением волос в их зоне роста, из-за чего образуются проплешины. Со временем может начаться зуд, а до активного проявления протекает бессимптомно.
Розовый лишай (эритематозно-сквамозный дерматоз, питириаз или болезнь Жибера) имеет вирусную природу. Провоцирует развитие болезни герпетический вирус 6 или 7 типа. Возникает чаще всего в осенне-весенний период. Свойственно, что проявляется розовый лишай в паху, а также на руках и ногах. Бляшки до 20 мм в диаметре. В центре желтовато-коричневого или розового цвета. Когда материнское (самое большое) пятно пропадает, чувствуются симптомы простуды. Лишай на руке, как и в других местах, сопровождается зудом.
Отрубевидный вид болезни вызывается грибком Malassezia. Пик заболевания попадает на летнее время. Этот кожный лишай склонен к рецидивированию. Для него характерны пигментные пятна желтого, розового, коричневого цвета, которые со временем сливаются. Воспаление отсутствует, но характерное шелушение есть. Локализация – по всему телу, кроме конечностей и головы. Типичная картина – лишай на спине. Требует лечения, в противном случае может перейти в хроническую стадию течение заболевания.
Красный плоский вид возникает достаточно редко. Локализуется лишай во рту, на слизистых оболочках, предплечьях, голеностопных и лучезапястных суставах. Может разрушать ногтевые пластины. У женщин, если есть факт заболевания в ротовой полости, большая вероятность поражения и зоны наружных половых органов. Также проявляется лишай на груди. Зуд может распространяться на все тело. У мужчин лишай на члене концентрируется в зоне головки.
Белый (солнечный) тип болезни относится к наименее агрессивным. Течение болезни может длиться годами. Вызывается лишай дрожжевыми грибами. Часто поражает людей в возрасте до 30 лет. Проявляет лишай симптомы в области головы, груди. К солнцу не имеет отношения, но на загорелой коже хорошо заметен. Лишай на руке также может проявляться. Псориаз или чешуйчатая форма заболевания имеет неинфекционную природу развития. Относится к аутоиммунным патологиям. При отсутствии лечения повышается риск развития артрита.
Как можно вылечить лишай у взрослых и детей
При появлении кожного лишая необходимо обратиться к дерматологу для диагностики. Необходимо правильно установить диагноз. Разные виды лишая требуют адекватной терапии.
У взрослых и детей лишай на коже лечению поддается. На ранних стадиях заболевания некоторые формы могут протекать бессимптомно. Если признаки лишая стали проявляться в виде пятен разного размера с образованием чешуек или пузырей, важно начать терапию. Она может быть направлена на устранение грибковой или вирусной инфекции.
Диагностические мероприятия и лечение
С учетом того, что бывают разные виды лишая, диагностика стоит на первом месте. В ее состав входят:
- визуальный осмотр;
- осмотр с лампой Вуда; и крови; ;
- иммунологическое обследование.
После получения результатов с определением типа возбудителя лечение лишая на коже назначается в установленном порядке. В зависимости от диагноза может быть прописан прием противогрибковых препаратов как для наружного применения, так и для приема внутрь. Терапия может носить противозудный характер.
Лишай у ребенка лечения требует под контролем врача. При соблюдении рекомендаций выздоровление наступает достаточно быстро. При отсутствии терапии лишай на лице или на других частях тела к лишаю может присоединиться бактериальная инфекция. Возможно распространение патологии на внутренние органы.
У взрослых и детей лишай лечению препаратами поддается при правильном назначении врачом. Системная терапия может длиться от 14 дней до нескольких месяцев.
Самолечение: последствия и опасности
Лишай у человека – частое дерматологическое заболевание. В домашних условиях не рекомендуется проводить самостоятельное лечение. Лишай на ноге или теле может иметь заразный характер и передаться контактно-бытовым путем другим членам семьи. При самолечении возможно неправильное использование препаратов. Например, частой ошибкой является прием противомикробных лекарств при опоясывающей форме заболевания, которая носит герпетический характер. Лишай на голове, теле, конечностях при неправильном лечении может привести к длительному течению инфекции, развитию осложнений.
Медицинская помощь в диагностике и лечении лишая в Москве
Лишай на коже диагностирует дерматолог или дерматовенеролог. Правильно поставленный диагноз – половина успеха.
В сложных случаях лишай лечат в стационаре под наблюдением доктора. При типичных и неосложненных формах терапия проводится амбулаторно. Назначенное лекарство от лишая и его прием должны сопровождаться дома обработкой одежды и постельного белья горячим паром или кипячением.
В работе представлены результаты клинического исследования по использованию эффективного и безопасного метода лечения больных пожилого и старческого возраста, способствующего регрессии предраковых и ранних стадий злокачественных образований желудка. Клинико-инструментальный и лабораторно-морфологический анализ 58 больных старших (60–89 лет) возрастных групп с предраковыми заболеваниями и ранними стадиями рака желудка показал, что применение комбинированного метода лечения с использованием фитотерапии, включающего настой из чистотела большого (Chelidonium majus) и настойку золотого уса (Callisia fragrans), приводит к положительному клинико-морфологическому эффекту. Местное лечебное действие разработанной терапии проявлялось в трансформации патологически измененных тканей желудка в неизмененные. На примере исследования мембранодестабилизирующих явлений по липидному метаболизму доказано отсутствие отрицательного воздействия комплексной лекарственной терапии на организм больных.

1. Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника. – М.: Триада-Х, 1998. – 496 с.
2. Бакайкин В.М., Курусин В.М. Тактика и результаты терапевтического лечения предраковых заболеваний верхних отделов желудочно-кишечного тракта // Технические и естественные науки: проблемы, теория, практика. Межвузовский сборник научных трудов. — Саранск, 2010. – С. 228–230.
3. Давыдов М.И., Аксель Е.М. Заболеваемость злокачественными новообразованиями населения России и стран СНГ в 2006 г. //Вестник РОНЦ им. Н.Н. Блохина РАМН. — 2008. — Т. 19. — № 2. (прил. 1). — С. 52–90.
4. Курусин В.М. Способ лечения предраковых и ранних стадий раковых заболеваний желудка. Патент на изобретение № 2467758 от 27.11.12 г.
6. Correa P., Haenszel W., Cuetlo C. et al. Gastric, precancerous process in a high-risk, population: cohort follow-up // Cancer Res. – 1990. – Vol. 50. – P. 4737–4740.
7. Do Youn Park, MD; Gregory Y. Lauwers, MD. Gastric Polyps: Classification and Management. Archives of Pathology and Laboratory Medicine. — 2005. — Vol. 132, № 4. — Р. 633–635.
Проведенными клиническими исследованиями было достоверно доказано, что риск возникновения злокачественного образования в здоровом желудке крайне низок. Более 99% больных с раком желудка до постановки этого диагноза имели различные предраковые заболевания. Наиболее распространенные предраки – это хронический атрофический гастрит, язва желудка , полипы желудка. Кроме того, к предопухолевым заболеваниям желудка относят метаплазии и дисплазии II, III степеней. Все эти заболевания, постепенно развиваясь, повышают риск развития злокачественного образования [6, 7].
Лечение рака желудка на сегодняшний день основывается на комплексном подходе. Наряду с хирургической тактикой и лучевой терапией используется консервативное ведение больных с предраковыми заболеваниями желудка и раком желудка. При этом социальное положение людей пожилого возраста не позволяет приобретать дорогие препараты, а также использовать дорогостоящие эндоскопические операции.
Цель работы
Разработать эффективный и безопасный фитотерапевтический метод лечения больных пожилого и старческого возраста, способствующий регрессии предраковых и ранних стадий злокачественных образований желудка; на примере состояния липидного метаболизма доказать отсутствие отрицательного его влияния на организм в целом.
Материалы и методы исследования
Клинико-лабораторные исследования проведены у 58 больных возрастом от 60 до 89 лет с различными предраковыми заболеваниями желудка. Больные были разделены на 2 группы. Первая группа (группа сравнения) – больные (n=16), которым после обнаружения изменений в слизистой оболочке желудка проводилась симптоматическая терапия (они отказывались от какого-либо другого лечения). Пациентам второй группы (основная группа) (n=42) назначалось комбинированное терапевтическое лечение. Средний возраст обследуемых в первой группе составлял 62,3±5,4 лет, во второй – 63,7±4,9 года. Полипы желудка в первой группе больных диагностированы у 7 мужчин (из них аденоматозные – у 2, гиперплазиогенные – у 5 больных) и 3 женщин (из них аденоматозные – у 1, гиперплазиогенные – у 2 больных), дисплазии III степени – у 4 больных (1 мужчина, 3 женщины), доброкачественные подслизистые опухоли – у 2 пациентов (1 мужчина, 1 женщина). Полипы желудка во второй группе больных диагностированы у 11 мужчин (из них аденоматозные – у 3, гиперплазиогенные – у 8 больных) и 22 женщин (из них аденоматозные – у 13, гиперплазиогенные – у 9 больных), дисплазии III степени – у 5 больных (3 мужчины, 2 женщины), ранние раки – у 4 больных (4 женщины).
При подтверждении предракового заболевания желудка (метаплазии, дисплазии) больным предлагалось комбинированное лечение в несколько этапов.
I этап направлен на ликвидацию раздражающего фактора, эрадикацию геликобактер пилори, состоял из двух антибактериальных препаратов: кларитромицина 500 мг 2 раза в день и метронидазола 250 мг 3 раза в день с добавлением препарата висмута – викаира по 1 т. 3 раза в день (предпочтение викаиру отдавалось из-за дешевизны: он дешевле Де-Нола в десятки раз). С целью эрадикации геликобактер пилори длительность лечения составляла 7–8 дней. Микроорганизмы в ряде случаев по-прежнему оставались на слизистой оболочке, но количество их значительно уменьшалось. Это отмечалось визуально по интенсивности окраски геликотест-полосок, а также при микроскопическом исследовании. При дуоденогастральном рефлюксе назначали антирефлюксные препараты, в частности церукал, мотилиум в таблетированном или в инъекционном виде. Одновременно с антибактериальными препаратами назначался настой чистотела большого по 2 ст. л. 3 раза в день за 40 мин до еды лежа 15 мин 7 дней.
II этап: настойка золотого уса по 1 ч. Л. 3 раза в день за 40 мин до еды 18–20 дней.
III этап: настой чистотела большого по 2 ст. л. 3 раза в день за 40 мин до еды 3 недели.
IV этап: настойка золотого уса по 1 ч. Л. 3 раза в день за 40 мин до еды 3 недели.
Настой чистотела большого и настойка золотого уса приготавливались по рецепту, их дозировка была щадящей для организма человека (патент на изобретение № 2467758 от 27.11.2012 г.) [4].
Научные исследования проводились при информированном согласии больного согласно международным требованиям ВОЗ (правила GCP – Good Clinical Practice), предъявляемым к медицинским исследованиям с участием человека (Женева, 1993).
Методы исследования
Больным выполняли общеклинические и биохимические исследования. Биохимические анализы крови больным проводились до и после комбинированного лечения в динамике с целью определения возможного токсического воздействия разработанной лечебной схемы на организм.
Оценивали состояние липидного обмена в плазме крови. Липиды из плазмы крови экстрагировали хлороформметаноловой смесью (Хиггинс Дж. А., 1990). Липиды фракционировали методом тонкослойной хроматографии (Хиггинс Дж. А., 1990; Vaskovsky V.E. et al., 1975). Молекулярный анализ проводили на денситометре Model GS-670 (BIO-RAD, США) с соответствующим программным обеспечением (Phosphor Analyst/PS Sowtware). Контрольные сроки оценки биохимических показателей и показателей липидного обмена: до лечения, 5-е, 10-е, 15-е, 30-е сутки в процессе лечения.
Полученные цифровые экспериментальные данные обработаны методом вариационной статистики с использованием t-критерия Стьюдента и χ2.
Результаты исследования и их обсуждение
Проведенные исследования показали, что чаще предраковые заболевания локализуются в антральном отделе желудка (31 (73,8%) больной), реже (11 (26,2%) больных) – в верхней трети тела или свода желудка по данным эндоскопической диагностики. Макровизуальная эндоскопическая картина слизистой оболочки желудка определялась в виде ее истончения, на фоне которой могли быть гиперплазии разных оттенков или разной высоты, протрузии, полипы, дефекты в виде эрозий или язвенных поражений.
У всех обследованных больных, как в основной группе, так и в группе сравнения, на тест-полосках определялся геликобактер пилори. При микроскопическом исследовании же Нр не всегда (12 (28,6%) больных) регистрировался визуально. В ряде случаев (19 (42,5% больных) геликобактер пилори в пищеводе в количественном отношении определялся больше, чем в желудке.
По данным эндоскопических исследований желудка после первого сеанса комбинированного терапевтического лечения в 32 (76,2%) наблюдениях у больных основной группы полипы исчезали полностью, в остальных – уменьшались в размерах. Дисплазии тяжелой степени (III степени), а также ранние стадии злокачественных образований регрессировали после одного сеанса лечения. Это подтверждалось и при гистологических исследованиях. В биоптатах микроскопически не обнаруживалась патологическая картина в виде аденоматозных или гиперпластических полипов, дисплазий, а также аденокарцином. Подчеркнем, что после трех сеансов комбинированной терапии полипы до 2,0 см высотой полностью регрессировали (рис. 1, 2).
Клинические примеры приведены ниже.
Больная П., 62 лет. 4.05.07г. жалобы на тяжесть в эпигастрии, отрыжку воздухом. ЭГДФС: Полушаровидный полип (0,8×0,8см) большой кривизны середины тела желудка. Смешанный гастрит. Дуоденит. НР (+++). Микроскопия от 7.05.2007 г.: аденоматозный полип слизистой желудка с признаками полиморфизма желез, осклизнением эпителия, очагами поверхностных эрозий и элементами грубой интестинальной перестройки. Лечение: I этап — Пилобакт 1 полоска утр., 1 полоска на ночь 7 дней, чистотел большой по 2 ст. л. 3 раза в день за 40 мин до еды 7 дней. II этап — золотой ус 1 ч. Л. 3 раза в день за 40 мин до еды 3 недели. III этап — чистотел большой по 2 ст. л. 3 раза в день за 40 мин до еды 3 недели; IV этап – золотой ус 1 ч. Л. 3 раза в день за 40 мин до еды 3 недели.ЭГДФС: Регрессия полипа. Субатрофический гастрит. НР (+) с антрального отдела желудка. Микроскопия от 9.08.2007 г.: слизистая желудка с признаками очаговой атрофии желёз, слабовыраженной полиморфноклеточной инфильтрацией в строме.
Больная М., 60 лет. Жалобы на тошноту после еды и тяжесть в эпигастрии. 12.05.2009 г. ЭГДФС: Афтозные гиперплазии антрального отдела (эрозии до 0,2 см, гиперемированные гиперплазии до 0,7 см) желудка. Смешанный гастрит. Поверхностный дуоденит. Дуоденогастральный рефлюкс. НР (+++). Микроскопия от 17.05.2009 г.: картина гиперпластического полипа желудка. Лечение: I этап — Викаир по 1 таб. 3 раза в день, метронидозол по 1 таб. 3 р. за 30 мин. до еды 7 дней, Чистотел большой по 2 ст. л. 3 раза в день 7 дней. II этап — золотой ус 1 ч. Л. 3 раза в день за 40 мин до еды 3 недели. III этап — чистотел большой по 2 ст. л. 3 раза в день за 40 мин до еды 3 недели; IV этап – золотой ус 1 ч. Л. 3 раза в день за 40 мин до еды 3 недели. 16.10.2009 г.: жалоб нет. ЭГДФС: Полная регрессия полипа. Атрофический гастрит. Микроскопия от 16.10.2009 г.: фрагмент слизистой желудка с диффузной умеренно выраженной воспалительной инфильтрацией в строме.
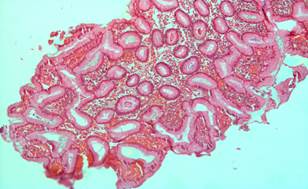
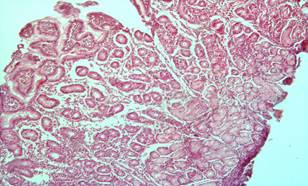
Рис. 1. Фрагменты гиперпластического (аденоматозного) полипа слизистой желудка (до лечения).
Окраска гематоксилин эозином. × 200
Рис. 2. Фрагменты слизистой желудка с признаками гиперплазии отдельных желёз, участками атрофии желёз, полиморфноклеточной инфильтрацией в строме (после лечения). Окраска гематоксилин эозином. × 200
Эндоскопический контроль в отдаленном периоде (до 5 лет) удалось провести 34 (81,0%) больным. Рецидивов не выявлено ни в одном случае.
Положительный эффект терапии выражался и в том, что на ее фоне не отмечались существенные расстройства гомеостаза, подтвержденные биохимическими исследованиями. В биохимических показателях крови до лечения и после проведенного комбинированного лечения по специальной схеме не было значительных отклонений от нормы. Общее состояние больных при проведении терапии и после нее не страдало, а в конце терапии субъективно отмечалось улучшение состояния.
В патогенезе различных заболеваний, в том числе и предопухолевой патологии, значительную роль играют нарушения липидного обмена, что обусловлено важностью липидов в молекулярной организации и функционировании живых структур. Проведенные нами исследования показали, что предопухолевые заболевания желудка тесно сопряжены с липидными дестабилизациями в плазме крови (табл. 1).
Постгерпетическая невралгия (ПГН) — это осложнение опоясывающего герпеса, вызванного тем же вирусом, что и ветряная оспа (лат. herpes zoster virus). При этом заболевании поражаются кожа и нервные волокна, что проявляется сильной жгучей болью уже после заживления герпетических пузырей.
Риск возникновения постгерпетической невралгии увеличивается с возрастом; чаще всего этому заболеванию подвержены люди старше 60-ти лет. Данное состояние возникает примерно у 10–20% пациентов, перенесших опоясывающий герпес . Его вылечить нельзя, но лечение постгерпетической невралгии может облегчить симптомы и снять боль. Больше чем у половины пациентов боли проходят сами по себе спустя некоторое время.
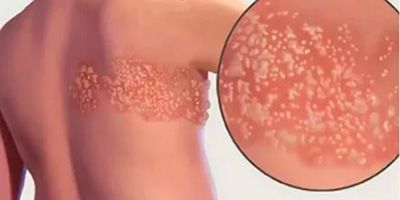
Симптомы постгерпетической невралгии, как правило, ограничиваются той областью кожи, где впервые возникли высыпания — чаще всего они опоясывают туловище или появляются сбоку, впрочем заболевание может поражать и лицо.
Болевые ощущения могут длиться в течение 3-х месяцев и дольше после заживления герпетических пузырьков. Пациенты описывают её, как жгучую, острую, пронзающую или глубокую, она возникает даже при малейшем прикосновении к коже в поражённой области, в том числе и от лёгкого прикосновения одежды (аллодиния). Гораздо реже больные чувствуют зуд и онемение.
Причины постгерпетической невралгии
После того как человек перенёс ветряную оспу, вирус остаётся в организме на всю жизнь. С возрастом иммунная система ослабевает (в частности — от приёма лекарств или химиотерапии) и вирус может активизироваться, в результате чего возникает опоясывающий лишай.
Повреждение нервных окончаний при высыпаниях приводит к возникновению постгерпетической невралгии. Будучи повреждёнными, нервные волокна не могут посылать сигнал от кожи к мозгу так, как они это делают в норме. Вместо этого, ими передаются усиленные сигналы, а пациент чувствует мучительную боль, которая может длиться месяцами или даже годами.
Факторы риска
Если у вас появились признаки опоясывающего лишая, то риск возникновения постгерпетической невралгии значительно усиливается при следующих условиях:
- возраст старше 50-ти лет;
- ярко выраженные симптомы опоясывающего лишая, имеются обильные высыпания и интенсивная боль;
- наличие сопутствующих заболеваний, в том числе сахарного диабета;
- наличие высыпаний на лице.
Осложнения
При длительном течении заболевания, особенно если оно сопровождается очень сильным болевым синдромом, у пациентов часто возникают следующие осложнения:
- депрессия;
- усталость;
- нарушения сна;
- потеря аппетита;
- сложности с концентрацией внимания.
Наши врачи
Методики лечения
На вопрос о том, как лечить постгерпетическую невралгию невозможно дать однозначный ответ, поскольку не существует универсального лечения данного заболевания, которое бы подходило всем больным. Как правило, требуется кропотливый подбор лекарственных препаратов и методик (а иногда — и их сочетание) для того, чтобы облегчить боль пациента.
Лидокаиновые пластыри
Это пластыри, содержащие местное обезболивающее средство — лидокаин. Их следует наклеивать на поражённый участок кожи. За счёт постоянного равномерного выделения анестетика, такие пластыри приносят временное облегчение, снижая болевые ощущения и давая передышку.
Пластыри с высоким содержанием капсаицина
Это современный метод обезболивания при постегрпетической невралгии, который заключается в следующем: содержащееся в пластыре вещество является производным жгучего перца, который блокирует болевые рецепторы кожи. Аппликация такого пластыря может проводиться только врачом. Процедура занимает 2 часа, но хороший обезболивающий эффект от неё пролонгирован и может сохраняться до 3-х месяцев. Если возникнет необходимость, процедуру повторяют.
Медикаментозная терапия
Медикаментозная терапия предусматривает использование следующих групп препаратов:
Эпидуральное введение анестетиков и стероидных гормонов
Эпидуральная блокада позвоночника предусматривает введение препаратов в эпидуральное пространство, что приводит к утрате чувствительности в области воздействия. Это значит, что данная процедура предусматривает введение действующего вещества непосредственно в источник боли. Достижение лечебного эффекта в данном случае возможно за счёт следующих факторов:
- обезболивающие свойства препарата;
- максимально возможная концентрация в поражённой области;
- рефлекторное действие на всех уровнях нервной системы.
Радиочастотная деструкция нервов
Радиочастотная деструкция нервов обеспечивает стойкий обезболивающий эффект, который сохраняется до года и более. Это малоинвазивная нехирургическая процедура, которая позволяет значительно облегчить боль в тех случаях, когда другие способы
Лечение постгерпетической невралгии в ЦЭЛТ
Если у вас или ваших близких присутствует данная патология мы рекомендуем обратится в Клинику Боли ЦЭЛТ. Наши специалисты по лечению боли (алгологи) владеют всеми перечисленными методиками и смогут подобрать наиболее эффективную для каждого пациента.
Важно, что при некоторых из них пациент получает практически мгновенный устойчивый эффект обезболивания, который длится продолжительное время.

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
- Первичная консультация - 3500
- Повторная консультация - 2300
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Читайте также:

