Натечный абсцесс при туберкулезном спондилите
Обновлено: 18.04.2024
Лучевая диагностика туберкулезного спондилита
а) Терминология:
1. Сокращения:
• Туберкулезный спондилит (ТС)
2. Определения:
• Гранулематозное инфекционное заболевание позвоночника и окружающих мягких тканей, вызванное возбудителем туберкулеза
б) Лучевая диагностика:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Массивное поражение позвонков с относительным сохранением межпозвонковых дисков, формированием крупных паравертебральных абсцессов
• Локализация:
о Среднегрудной отдел и грудопоясничный переход > поясничный, шейный отдел
о Передние отделы тел позвонков
о Возможно изолированное поражение задних элементов позвонков
о Пластинки дуг > корни дуг > остистые отростки > поперечные отростки
• Размеры:
о Множественное поражение (не)смежных позвонков
• Морфология:
о Коллапс позвонков, формирование кифотической деформации о ± деструкция межпозвонковых дисков
о Мягкотканный компонент в эпидуральном пространстве
о Массивные паравертебральные абсцессы, расслаивающие ткани на значительном протяжении
о ТС характеризуется гораздо более высокой частотой развития абсцессов поясничных мышц и поражения задних элементов позвонков по сравнению с бруцеллезным спондилитом
2. Рентгенография при туберкулезном спондилите:
• Рентгенография:
о Неровность контуров замыкательных пластинок, остеолиз
о Диффузный склероз позвонков
о Формирование костного блока позвонков на поздних стадиях ТС
о Рентгенологические изменения могут отсутствовать на протяжении нескольких недель с момента начала заболевания
3. КТ при туберкулезном спондилите:
• Бесконтрастная КТ:
о Деструкция замыкательных пластинок с фрагментацией тел позвонков
о Кальцифицированные хронические паравертебральные абсцессы: ТС > бруцеллезный спондилит (БС)
• КТ с КУ:
о Диффузное или периферическое контрастирование эпидуральных и паравертебральных мягких тканей
5. Радиоизотопные исследования:
• Костная сцинтиграфия:
о Усиление захвата изотопа в очагах поражения позвоночника
о Метод отличается хорошей чувствительностью, однако неспецифичен
• Сцинтиграфия с галлием: усиление захвата изотопа в очагах поражения позвоночника и паравертебральных мягких тканей:
о Высокочувствительный и специфичный метод диагностики спондилита
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Сагиттальные STIR или FSE T2-BИ с насыщением жировой ткани наиболее информативны в отношении диагностики отека костного мозга, поражения эпидурального пространства
(Слева) Сагиттальный срез Т1-ВИ с КУ: пациент с туберкулезом: множественные очаги поражения позвонков с формированием подсвязочных абсцессов и частичным вовлечением межпозвонковых дисков. Обратите внимание на множественные очаговые поражения позвонков с эпидуральным распространением процесса, напоминающие метастатическое поражение позвонков.
(Справа) Сагиттальный срез Т2-ВИ FS: коллапс тела L2. Смежные межпозвонковые диски расположены друг над другом. Позади позвонка сформировался фокальный эпидуральный абсцесс, вызывающий сдавление содержимого дурального мешка. (Слева) Сагиттальный срез, Т1-ВИ с КУ: случай ТС грудных позвонков с патологическим усилением сигнала тел позвонков и фокальной кифотической деформацией. Массивный эпидуральный абсцесс вызывает выраженное сдавление спинного мозга. В области паравертебрального абсцесса отмечается типичное периферическое контрастное усиление сигнала.
(Справа) Сагиттальный КТ-срез: признаки деструкции тел Т4-Т6 позвонков с кифотической деформацией и формированием кальцифицированного абсцесса/ костного детрита в паравертебральные ткани и спинномозговой канала На фоне деструкции Т5 позвонка видны лишь остаточные фрагменты замыкательных пластинок Т4 и Т6 позвонков. (Слева) Аксиальный срез, Т2-ВИ, пациент с ТС грудного отдела позвоночника: массивный превертебральный абсцесс с распространением в спинномозговой канал и умеренной компрессией дурального мешка.
(Справа) Аксиальный срез, Т1-ВИ с КУ: фокальный абсцесс пролабирующий назад и сдавливающий содержимое дурального мешка. Видны признаки воспалительных изменений окружающих межпозвонковый диск мягких тканей с распространением на соседнюю поясничную мышцу. Внелегочный туберкулез с поражением позвоночника носит название болезни Потта в честь Персиваля Потта.
в) Дифференциальная диагностика:
1. Пиогенный спондилит:
• Пик заболеваемости наблюдается в пожилом возрасте
• Преимущественное поражение поясничного отдела позвоночника
• Первичное поражение субхондральной кости в непосредственной близости кзамыкательным пластинкам:
о Типично поражение межпозвонкового диска
• Поражение задних элементов позвонков встречается реже
• Кальцификация мягких тканей и деформация позвоночника бывают редко
2. Грибковый спондилит:
• Отличить от ТС бывает невозможно
3. Бруцеллезный спондилит:
• Эпифизит передне-верхнего угла L4 в сочетании с сакроилиитом
• Отличить от ТС бывает невозможно
4. Литические и бластические костные метастазы:
• Гипоинтенсивность Т1-сигнала, гиперинтенсивность Т2-сигнала:
о Усиление сигнала после контрастирования гадолинием
о Типично поражение задних элементов позвонков
• Экстраоссальное эпидуральное и паравертебральное распространение процесса
• Патологические компрессионные переломы
• Сохранение межпозвонковых дисков
• Отличить от изолированного туберкулезного, грибкового или бруцеллезного спондилита бывает сложно
5. Дегенеративное поражение межпозвонковых дисков:
• Дегенеративные изменения I типа по Modic могут напоминать картину инфекционного поражения:
о ГипоинтенсивностьТ1 -сигнала, гиперинтенсивность Т2-сигнала
о Воспалительные изменения костного мозга
(Слева) Аксиальный срез, Т1-ВИ с КУ, пациент: с ТС: двусторонние массивные абсцессы поясничных мышц, при этом справа абсцесс значительно крупнее, чем слева.
(Справа) На этом КТ-срезе с КУ отмечается периферическое контрастирование абсцесса № с низкой на этом фоне плотностью центрального содержимого. Контрастное вещество определяется также в эпидуральном пространстве, где видны признаки сдавления спинного мозга. Тело позвонка с признаками крупных эрозий. (Слева) Сагиттальный срез, Т1-ВИ, пациент с ТС: типичная картина инфекционного поражения межпозвонкового диска с формированием крупной эпидуральной флегмоны. Обратите внимание на наличие еще одного очага поражения позвонка.
(Справа) Сагиттальный срез, Т1 -ВИ, FS с КУ: диффузное контрастное усиление сигнала флегмоны в вентральном отделе эпидурального пространства и небольшой, не усиливающий сигнал, абсцесс. Видны признаки поражения межпозвонкового диска и смежных участков тел позвонков. Обратите внимание на наличие второго очага поражения в теле позвонка. (Слева) Сагиттальный срез, Т1-ВИ: патологическое снижение интенсивности сигнала задних отделов тел L5, S1 и S2 позвонков и изменение интенсивности сигнала дурального мешка ниже уровня межпозвонкового диска L5. Пациенту выставлен диагноз ТС.
(Справа) Сагиттальный срез, Т1-ВИ: крупная не накапливающая контраст зона абсцесса/некроза ЕЯ позвонка с распространением в вентральный отдел эпидурального пространства и сдавлением дистальной части дурального мешка.
г) Патология:
1. Общие характеристики:
• Этиология:
о Гематогенное или лимфогенное распространение возбудителя из легочного очага
о Первичная инокуляция возбудителя в области передних отделов тел позвонков
о Местное распространение процесса по подсвязочным пространствам между несмежными уровнями
о Сохранение межпозвонковых дисков вследствие отсутствия у возбудителя протеолитических ферментов
о Поражение позвоночника, вызванное другими возбудителями гранулематозных инфекций (Streptomyces, Madurella), встречается нечасто
• Сочетанные изменения:
о Интрамедуллярный абсцесс
о Арахноидит
• Гранулематозное деструктивное инфекционное поражение позвоночника с распространением процесса на паравертебральные мягкие ткани
2. Микроскопия:
• Казеозные гранулемы, неспецифическая воспалительная реакция
• Менее чем в 50% случаев, удается изолировать кислотоустойчивые палочки
(Слева) Аксиальный срез, Т1-ВИ с КУ, пациент с бруцеллезным спондилитом: признаки деструкции позвонка с формированием диффузно накапливающей контраст флегмоны эпидурального пространства и преверте-бральной области.
(Справа) Аксиальный срез, Т2-ВИ, пациент с бруцеллезным спондилитом: патологическое усиление сигнала в очаге деструкции позвонка и распространение процесса в паравертебральные ткани. Определяются признаки поражения эпидурального пространства и паравертебральной области. (Слева) Аксиальный КТ-срез с КУ, пациент с бруцеллезным спондилодисцитом: признаки деструкции позвонка с формированием двусторонних абсцессов поясничных мышц. Процесс распространяется в эпидуральное пространство и стенозирует спинномозговой канал.
(Справа) КТ-срез, пациент с кокцидиомикозом: множественные очаги деструкции L2, L3 и L5 позвонков с сохранением высоты межтеловых пространств и минимальным поражением превертебральных мягких тканей. (Слева) Сагиттальный срез, STIR МР-И: диффузное патологическое изменение Т2-сигнала на фоне деструкции позвонков и формирование флегмоны мягких тканей с поражением тел и задних элементов нескольких грудных позвонков при очевидном сохранении целостности межпозвонковых дисков. Причиной наблюдаемых изменений оказался кокцидиомикоз.
(Справа) Сагиттальный срез, Т1 -ВИ с КУ: контрастное усиление сигнала мягких тканей и признаки поражения тела и задних элементов позвонка с распространением процесса в эпидуральное пространство. Обратите внимание на распространение поражения в паравертебральные ткани и легкое. У пациента диагностирован диссеминированный кокцидиомикоз.
д) Клинические вопросы:
1. Клинические особенности:
• Наиболее распространенные симптомы/признаки::
о Хронический болевой синдром в спине (ок. 95%), локальная болезненность, лихорадка
• Другие симптомы/признаки:
о Парапарез, кифотическая деформация, чувствительные нарушения
о Нарушение функции мочевого пузыря и кишечника
о Деструкция костей и связочного аппарата на уровне краниовертебрального сочленения → атлантоаксиальная нестабильность и сдавление шейно-медуллярного перехода
- → тетрапарез, бульбарные нарушения, дыхательная недостаточность
• Особенности течения заболевания:
о Постепенное развитие клинической симптоматики, приводящее к несвоевременной диагностике заболевания
о Лихорадка при ТС встречается относительно нечасто
о Неврологический дефицит при ТС развивается чаще, чем при других гранулематозных инфекциях позвоночника, например, при БС
о ТС значительно чаще развивается на фоне сопутствующих хронической почечной недостаточности, конституциональной симптоматики, заболевания туберкулезом в анамнезе, увеличения СОЭ, ± хирургического лечения
о Тест-система QuantiFERON: оценка высвобождения γ-интерферона:
- Чувствительность (84%), специфичность (95%)
- Сочетание рентгенологических критериев, результатов костной сцинтиграфии, лабораторных тестов ИФА и QuantiFERON - с 90% вероятностью позволяет диагностировать ТС
2. Демография:
• Возраст:
о Наиболее высокая заболеваемость отмечается в пятом десятилетии жизни
• Пол:
о Для ТС М=Ж
• Эпидемиология:
о Туберкулезный спондилит (ТС) составляет 2% всех случаев туберкулеза:
- В последние два десятилетия отмечен рост заболеваемости туберкулезом
- Тенденция роста заболеваемости туберкулезом идет параллельно с ростом числа пациентов с иммунодефицитом
о Сопутствующий туберкулез легких выявляется у 10% пациентов с ТС
о Реактивация латентного туберкулеза у пациентов, получающих терапию ингибиторами ТНФ
о Туберкулез-ассоциированный воспалительный синдром восстановления иммунитета (ТВ-IRIS) → осложнение, развивающееся у пациентов, инфицированных ВИЧ I типа, получающих антиретровирусную терапию:
- Неврологические осложнения наблюдаются более, чем в 10% случаев ТВ-IRIS
о Имеются свидетельства в пользу более высокого риска локальных инфекционных осложнений после кифопластики у пациентов с системными инфекциями
о Туберкулезный спондилит (ТС) у детей протекает более агрессивно:
- Кифотическая деформация и сдавление спинного мозга у детей возникают чаще
3. Течение заболевания и прогноз:
• Прогноз заболевания зависит от ранней диагностики и назначения соответствующей терапии
• Адекватное лечение является залогом:
о Благоприятных исходов заболевания с полным разрешением клинической симптоматики
- Наиболее благоприятные исходы наблюдаются при раннем начале лечения и отсутствии в момент обращения за медицинской помощью неврологического дефицита или деформации позвоночника
• Отсутствие лечения ведет к:
о Прогрессирующему коллапсу позвонков
о Развитию необратимого неврологического дефицита
о Летальному исходу
4. Лечение туберкулезного спондилита:
• Терапия противотуберкулезными препаратами на протяжении, по меньшей мере, одного года
• При развитии неврологического дефицита ± деформации позвоночника -декомпрессия спинного мозга:
о Показана 10-25% пациентам с ТС
о В отсутствие деструкции позвонков ограничиваются ляминэктомией и дебридментом
о В условиях сформировавшейся деформации показаны дебридмент и спондилодез
е) Диагностический поиск. Нюансы интерпретации изображений:
• Заподозрить ТС позволяет выявление в ходе обследования у пациента признаков спондилита грудных позвонков с поражением задних элементов и формированием крупных паравертебральных абсцессов

Туберкулезный спондилит — прогрессирующее заболевание, ведущее к тяжелейшим косметическим и неврологическим осложнениям: грубым деформациям позвоночника, парезам. Несмотря на позитивные тенденции в эпидемической ситуации по туберкулезу в целом, динамика заболеваемости внелегочными формами нестабильна. Представлен разбор клинического случая — туберкулезный спондилит Th9–10, L2 спондилитическая фаза, стадия разгара, формирование эпидурального и паравертебрального натечных абсцессов. Недостаточная приверженность данного пациента к лечению привела к развитию осложнений, формированию эпидурального и паравертебрального натечных абсцессов, которые требуют хирургического лечения, после которого есть большая вероятность восстановления дееспособности человека.
Ключевые слова: туберкулезный спондилит, эпидуральный и паравертебральный натечный абсцесс, генерализованный туберкулез, ВИЧ- инфекция.
Актуальность. Несмотря на позитивные тенденции в эпидемической ситуации по туберкулезу в целом, динамика заболеваемости внелегочными формами нестабильна [1, 2]. Диагностика туберкулеза внелегочных локализаций трудна, заболевание имеет тенденцию протекать скрыто, под маской других патологических процессов.
В последние годы отмечается рост внелегочных проявлений, которые связывают с эпидемией СПИДа и проблемой множественной лекарственной резистентности Micobacterium tuberculosis [3, 4, 5, 11].
Туберкулёзный спондилит — медленно и неуклонно прогрессирующее заболевание при естественном течении, ведущее к тяжелейшим косметическим и неврологическим осложнениям: грубым деформациям позвоночника, парезам, параличам, нарушению тазовых функций [7]. При диагностике туберкулезного спондилита кроме визуального осмотра, при котором оценивают степень деформаций позвоночника, выраженность неврологической симптоматики, применяются лучевые, бактериологические, цитологические и/или гистологические исследования [9, 10]. Тем не менее, даже при наличии высокотехнологичных методов диагностики туберкулезный спондилит до сих пор выявляют в 40 % случаев на поздних стадиях, а распространенные и осложненные формы встречаются у 70 % взрослых пациентов [6, 8]. Связано это со многими факторами, одним из которых является отсутствие чувствительного метода выявления туберкулезного спондилита на ранних стадиях. При этом следует учитывать, что туберкулезный спондилит — социально значимое заболевание, которое требует своевременной диагностики, доступной для всех групп пациентов и высокой приверженности пациента к лечению.
Цель: разбор клинического случая — туберкулезный спондилит Th9–10, L2 спондилитическая фаза, стадия разгара, формирование эпидурального и паравертебрального натечных абсцессов.
Материалы и методы: объективные и лабораторные методы исследования, рентгенологическое исследование, СКТ, МРТ.
Больной Д. 30 лет, находится на стационарном лечении в РКТБ г. Ижевска с 24 июля 2020 года по настоящее время.
— Основной: Генерализованный туберкулез: Диссеминированный туберкулез легких в фазе распада. Туберкулезный спондилит Th9–10, L2 спондилитическая фаза, стадия разгара, формирование эпидурального и паравертебрального натечных абсцессов. Миелит (туберкулезной этиологии) предположительно на уровне Th12- L1–2 (не исключается менингит) в форме нижней параплегии, проводниковой анестезии до Th10, частичное нарушение ФТО. Туберкулез мочевыделительной системы, паренхиматозный туберкулез почек. ХБП 2ст. I МБТ (+). Уст. AZCAPLfx
— Осложнение: ДН 0 -1. Мышечно-тонический болевой синдром. НФС 3ст. стеноз позвоночного канала с явлениями нижнего парапареза, сенсорного полиневрального синдрома. Патологичекий перелом тел Th9 и L2 позвонков.
— Сопутствующий: ВИЧ инфекция 4В стадия, прогрессирование на фоне ВААРТ (CD4 330 кл/мкл от 17.09.20.). Хронический вирусный гепатит С. Хронический бронхит смешанного генеза, неполная ремиссия.
Основные жалобы больного при поступлении:
На боли в поясничном отделе позвоночника, отсутствие движения и чувствительности в конечностях, невозможность самостоятельно ходить, стоять, периодические судороги в конечностях, слабость, повышение температуры тела до 38С.
Развитие и течение болезни:
Заболел с начала февраля 2019 года (повышение температуры, слабость, недомогание). Занимался самолечением. 14.02.19 сделана ФЛГ найдены изменения. 21.02.19 поступил в 1 ГКБ на стационарное лечение с диагнозом пневмония. Лечение без эффекта. Проконсультирован в РКТБ в мокроте МБТ (+).
Состоит на диспансерном учете с 6.03.19 с диагнозом Инфильтративный туберкулез S4 левого легкого в фазе распада и обсеменения с поражением внутригрудных лимфатических узлов IА МБТ (+) уст.HREKO. Лечение в 6 отделении с 11.03.19 по 21.03.19 по I режиму химиотерапии — 10 доз. Выписан за отсутствие в отделении. Амбулаторно 11 доз. Далее лечение прервал, не обследовался. После множественных вызовов не приходил. Рентгенограмма — динамика отрицательная с IV-19 год, VII — 19 год. Лечение в 6 отделении с 28.08.19–12.11.19 по IV режиму химиотерапии — Pt, Cs, Pas, Z — 49 доз, с 17.10.19 по V режиму химиотерапии Lnd, Cs, Lfx, сиртуро — 26 доз. Выписан за отсутствие в отделении. Лечение прервал. После многочисленных вызовов обследован в IV — 20 год, рентгенологически динамика положительная, но полости сохраняются.
На ВК от 24.03.20 назначено лечение продолжить (основной курс лечения не назначен, т. к. больной уклоняется от лечения. Прошел профилактический курс лечения с 24.03.20 по 28.06.20 Z, Pt, Lfx, Pas — 87 доз.
16.07.20 отмечает выраженные боли в поясничном отделе позвоночника, боли ни с чем не связывает, факт травмы отрицает. В связи с нарастанием слабости и онемения в нижних конечностях, невозможности самостоятельно ходить 24.07.20 вызвана БСМП в виду сохранения слабости в ногах доставлен в приемный покой ГКБ№ 1, экстренно госпитализирован в неврологическое отделение.
На стационарном лечении находился с 24.07.20–30.07.20 с диагнозом: Туберкулезный миелит, деструкция тела L2, спондилит? с формированием эпидурального и паравертебрального натечников в виде нижней параплегии, сенсорного полиневрального характера. Нарушения функция тазовых органов по типу периодической задержки мочеиспускания и дефекации. Туберкулез легких. Гепатит С. В20 без АРВТ. За время нахождения в стационаре проведено следующее лечение: цитофлавин, витамин В12, кеторолак, димедрол, метопролол, тиолепта, анальгин, левофлоксацин 500мг 2 раза в день с 28.07 амикацин 1,5 мг с 28.07 панкреатин.
Консультирован в РКТБ заочно 28.07.20 и 29.07.20 направлен на врачебную комиссию в РКТБ по договоренности с исполняющим обязанности начмеда Радионовой И. В. по IV индивидуальному режиму химиотерапии.
30.07.20 поступает на плановую госпитализацию в РКТБ в 7-е фтизиатрическое отделение.
Жалобы: на боли в поясничном отделе позвоночника, отсутствие движения и чувствительности в конечностях, невозможность самостоятельно ходить, стоять, периодические судороги в конечностях, слабость, повышение температуры тела до 38С.
Анамнез жизни: живет в квартире-студии, один, детей нет.
В ЗК 1 месяц, в СА не служил.
Перенесенные заболевания: ВИЧ 2014 год, ОРЗ, ГРИПП.
На учете у нарколога и психиатра не состоит. СД, АГ, ЯБ, сифилис, припадки отрицает.
Эпид. анамнез: туб контакт отрицает.
Операции: п/п ножевого ранения в правую половину грудной клетки. Гемотрансфузии отрицает.
Наследственность без особенностей. ЧМТ отрицает.
Вредные привычки: курит, алкоголь употребляет, наркотики отрицает.
Аллергологический анамнез б/о.
Экспертный анамнез: не работает, в ЦЗ не состоит.
Общий осмотр при поступлении: состояние средней степени тяжести, сознание ясное, телосложение правильное, питание пониженное. Кожные покровы бледные, тургор тканей сохранен, видимые слизистые не изменены. Периферические лимфоузлы не изменены. Вес 60 кг. Щитовидная железа не пальпируется. Грудная клетка нормостеническая, равномерно участвует в акте дыхания, дыхание ослабленное, везикулярное, хрипы левой срединно-ключичной линии. Верхушечный толчок в VII межреберье, на 2 см кнутри от срединно-ключичной линии, локализованный. Шума нет. Тоны сердца приглушены, ритмичны. АД 110/60 мм.рт.ст. ЧСС 86 мин. Язык влажный обложен белым налетом, живот при пальпации мягкий, безболезненный. Печень выступает на +3 см безболезненная, селезенка не пальпируется. Симптом сотрясения отрицательный с обеих сторон. Периодически задержка мочи и стула. Отеков нет.
Передвигается в пределах кровати, не ходит.
Деформация мышц спины, пальпация мышц позвоночника чувствительная в грудопоясничном отделе. Движение ПОП резко ограничены. Отеков, свищей нет. Снижена чувствительность нижних конечностей. Нарушение функций тазовых органов по типу периодической задержки мочеиспускание и дефекации.
28.08.20 фтизиатр консультативной поликлиники — 18.06.20 получен результат ПЦР исследования мочи — ДНК МБТ обнаружена № 4616. Диагноз: туберкулез МВС I МБТ(+)
11.08.20 офтальмолог — заключение: Ангиопатия сетчатки с преобладанием венозного полнокровия.
4.09.20 инфекционист ПЦ СПИД — заключение: ВИЧ 4В, прогрессирование на фоне ВААРТ, CD4 250 кл/мкл. Низкая приверженность лечению.
7.09.20 невролог — заключение: миелит (туберкулезной этиологии) предположительно на уровне Th12- L1–2 (не исключается менингит) в форме нижней параплегии, проводниковой анестезии до Th10, частичное нарушение ФТО
23.10.20 инфекционист — заключение: хронический вирусный гепатит С, минимальной активности.
21.02.19 рентгенограмма ОГК в прямой и правой боковой проекциях — левосторонняя S4,5 пневмония. Перибронхиальный фиброз. Плеврофиброз.
28.02.19 рентгенограмма ОГК в прямой и правой боковой проекциях — левосторонняя S4,5 пневмония. Перибронхиальный фиброз. Плеврофиброз.
24.09.19 рентгенограмма поясничного отдела позвоночника — кифотическая деформация поясничного отделах вершиной на уровне L2-L3. Деформация и снижение высоты тела L2, структура костной ткани не однородная за счет просветлений и уплотнений. Так же снижена высота межпозвоночных дисков L1-L2, L2-L3.
16.06.20 рентгенография костно-суставной системы — динамика отрицательная от 24.09.19г. уточнить в анамнезе травмы, исключить воспалительный процесс в теле позвонка — L2. Рекомендуется МРТ, СКТ ПОП.
29.06.20 МРТ пояснично-крестцового отдела позвоночника — КТ признаки деструктивного процесса тела L2 позвонка (наиболее вероятно проявление спондилита), с формированием эпидурального и паравертебрального натечников (исключить tbc характер изменений не представляется возможности), необходима консультация фтизиатра, менее вероятно секундарное поражение позвонка. МР картина дегенеративно-дистрофических изменений в пояснично-крестцовом отделе позвоночника. Протрузии дисков L2–3, L3–4, L4–5, L5-S1. Нарушение статики. Левосторонний сколиоз.
2.07.20 консультация рентгенолога СКТ легких — МРТ признаки спондилита на уровне L2 с формированием пре-паравертебральных процессов.
27.07.20 рентгенограмма ОГК в прямой проекции — очагово-инфильтративные изменения в/д обоих легких (tbc?, деструктивная пневмония?). Хронический бронхит.
27.07.20 спондилограмма пояснично-крестцового отдела в 2 пр. — очагово-деструктивное поражение тела L2. Дегенеративно-дистрофические изменения поясничного отдела позвоночника (распространенный остеохондроз).
28.07.20 консультация рентгенограмм — без видимой динамики. Спондилит Th9, Th10? С формированием натечного абсцессов.
29.07.20 рентгенография костно-суставной системы — спондилит — L2 с формированием натечных абсцессов неуточненного генеза.
3.08.20 ИФА на ВИЧ — положительный, ИФА на ГЕПАТИТ С — положительный. ИФА на сифилис — отрицательный.
03.08.20, 03.09.20, 1.10.20 люминисцентная микроскопия: МБТ +. Распад +
Результаты полного анализа крови за время нахождения в стационаре

В Республике Узбекистан туберкулезный спондилит (ТС) занимает первое место в структуре туберкулеза костей и суставов [1,2]. Более 80 % больных туберкулезом позвоночника выявляются в запущенных и осложненных стадиях заболевания, с прогрессирующими, трудно поддающимися лечению процессами, с деформацией позвоночного столба, паравертебральными абсцессами и спинномозговыми расстройствами [1,3]. Это связано с длительным сроком от начала развития первичного туберкулезного остита до клинического проявления заболевания; непостоянством начальных симптомов болезни; поздней обращаемостью к врачу; полиморфизмом клиники ТС; а также с недостаточной настороженностью врачей общей лечебной сети в отношении костно-суставного туберкулеза.
Целью исследования явилось изучить диагностическую ценность компьютерной томографии (КТ) при туберкулезном спондилите.
Материал и методы исследования
60 пациентов с ТС были обследованы с помощью МСКТ на спиральном томографе SomatomspiralHP. Толщина томографического среза составила от 2 до 5мм. Зона сканирования в 45 случаях ограничивалась 2–3 сегментами, в остальных случаях сканировался отдел позвоночника. Реконструкция изображения была сделана в 35 наблюдениях. Оценка КТ проводилась с использованием разработанной формализованной карты (табл. 1).
Оценивались более 20 параметров. В том числе технические, такие как: окно, в котором исследовался позвоночник, толщина томографического среза, зона сканирования и наличие реконструкции изображения. Остальные параметры характеризовали изменения в позвоночнике и окружающих тканях, а именно: локализация спондилита по отделам позвоночника, количество пораженных тел, характер деструкции позвонков, наличие секвестров. Распространение деструкции на дуги или их изолированное поражение, характер периостальной реакции, состояние межпозвонковых дисков, инфильтрация перивертебральных тканей. При оценке мягких тканей учитывалось: наличие в них секвестров, либо плотных включений и участков низкой плотности; распространение абсцессов паравертебрально и в толщу m. Iliopsoas, с одной или с двух сторон, их контур, наличие в стенках абсцессов плотных включений. Нечеткий контур инфильтрации и потеря четкости границ с прилежащими органами (легочной тканью, плеврой) расценивались как признаки прорастания абсцессов в соседние органы. С целью уточнения причин неврологических расстройств на КТ оценивался позвоночный канал и его содержимое. Состояние эпидурального пространства, его инфильтрация, костная компрессия остатками тел или секвестрами, сужение межпозвоночных отверстий на уровне деструкции, наличие резервного пространства. Последнее определялось наличием жировой клетчатки в перидуральном пространстве.
Формализованная карта КТ обследования больных ТС
КТ-признаки
+ или —
КТ-признаки
+ или —
1.
8
1.1
8.1
1.2
8.2
1.3
9
Переход на дуги
1.4
9.1
С одной стороны
1.5
9.2
1.6
9.3
2
9.4
2.1
10
2.2
10.1
Формирование костных скоб
2.3
10.2
Периостит по периметру позвонка
3
Толщина среза (мм)
10.3
Нет периостальной реакции
4
11
Инфильтрация мягких тканей
4.1
11.1
Паравертебрально на уровне деструкции
4.2
11.2
Паравертебрально и в толще m.iliopsoas с одной стороны
5
11.3
Паравертебрально и в толще m.iliopsoas с двух сторон
5.1
1–2-3 сегмента позвоночника
11.4
5.2
11.5
6
12
Участки низкой плотности в мягких тканях (абсцессы)
6.1
12.1
6.2
12.2
Есть с нечеткими контурами
6.3
12.3
Есть с четкими контурами
6.4
Деструкция видна плохо
12.4
Есть с обызвествлением по контуру (капсулы абсцесса)
6.5
Газ (вакуум-эффект) в полости деструкции
13
Секвестры и плотные включения в мягких тканях и абсцессах
7
Количество пораженных тел
13.1
7.1
13.2
7.2
14
7.3
14.1
7.4
14.2
Снижен в высоту
7.5
14.3
КТ-признаки
+ или —
КТ-признаки
+ или —
14.4
18
14.5
18.1
Есть жировая прослойка на уровне компрессии позади мозга
15
Признаки прорастания абсцессов в соседние органы
18.2
Нет жировой прослойки
15.1
19
Степень неврологических нарушений с уровня поражения
15.2
20
Состояние передней продольной связки позвоночника
15.3
20.1
16
Состояние эпидурального пространства
20.2
16.1
20.3
16.2
21
Состояние задней продольной связки позвоночника
16.3
21.1
16.4
Костная компрессия остатками тел
21.2
16.5
21.3
17
Сужение межпозвонковых отверстий за счет инфильтрации
22
Состояние желтых связок позвоночника
17.1
Есть с двух сторон
22.1
17.2
22.2
17.3
Есть с одной стороны
22.3
Сопоставление данных лучевых методов обследования проводилось с данными оперативного вмешательства (макроскопическая картина) и гистологического исследования операционного материала. Данные полученные при изучении КТ во всех случаях сопоставлялись с результатами рентгенографии.
Полученные результаты обработаны с помощью компьютерных программ MicrosoftExcel.
Результаты
Нами изучены КТ, выполненные 60 больным эволютивными формами ТС. Количество пораженных тел по данным КТ отображено в таблице 2.
Количество пораженных тел позвонков по данным КТ
Количество пораженных тел
Число случаев
% от общего числа
У 50 б-х ТС (83,3±4,8 %) КТ характеризовались контактной деструкцией двух и трех тел позвонков. В 13,3±4,4 % случаях точный подсчет количества пораженных тел позвонков оказался невозможен в связи с отсутствием реконструкции изображения. Деструкции тела позвонка не было у одного больного, у него наблюдался атипичный задний спондилит с разрушением дуги у основания остистого отростка L3 позвонка и образованием абсцесса в прилежащих мягких тканях спины. На рентгенограммах в сагиттальной и фронтальной проекциях деструкция дуги не выявлялась.
Среди различных вариантов костной деструкции тел позвонков на поперечных срезах КТ были выделены три наиболее характерных для ТС:
1) очаговый тип деструкции, который характеризуется одним или несколькими округлыми участками разрушенных костных балок с четкими склерозирующими контурами и одним или несколькими плотными секвестрами внутри очага деструкции (рис.1); иногда очаг деструкции достигал больших размеров и занимал больше половины тела позвонка; зона склероза вокруг очага деструкции варьировалась от узкого ободка до склерозирования всего остатка тела позвонка;
2) тело позвонка разрушено в значительной степени и на поперечных срезах КТ представлено в виде большого количества хаотично расположенных костных фрагментов, часть которых мигрировала в прилежащие мягкие ткани (рис. 2);
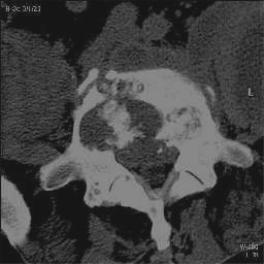
Рис. 1. Очаговый тип деструкции. КТ, поперечный срез на уровне L5. Больной Э., 45л., ТС L3–5. Очаги деструкции с секвестрами в теле L5, плотностью 60–100ЕН, открытые в просвет позвоночного канала. Паравертебральные ткани (20–25ЕН) и переднее эпидуральное пространство инфильтрированы. На правой боковой поверхности формируется костная скобка. Псоас-абсцессы с 2-х сторон.

Рис. 2. Тело в виде фрагментов. КТ, поперечный срез на уровне Th 11. Больная Р., 29л. ТС Th 11–12. Тело Th 11 разрушено полностью, фрагментировано. Эпидуральный абсцесс с секвестрами смещает спинной мозг кзади (40–45ЕН). Превертебральный абсцесс с четкими контурами, плотностью 24–30ЕН

Рис. 3. Поверхностный кариес тела L3 с тонким склеротическим валом. КТ, поперечный срез на уровне L3. Больная К.,30л. ТС L3–4. Превертебральный абсцесс с четкими неровными контурами (20–25ЕН)
Только очаговый тип деструкции встречался в 19 (31,6±5,9 %) случаях, в 12 (20±5,2 %) случаях деструкция характеризовалась хаотичным нагромождением секвестров, ещё в 8 (13,3±4,4 %) выявлялся кариес тел позвонков. В остальных наблюдениях отмечалось сочетание различных вариантов деструкции тел позвонков. Следует подчеркнуть, что очаговый характер деструкции встречался в общей сложности в 51 (85±4,6 %) случаев. Костные секвестры в полости деструкции выявлялись в 52 (86,6±4,6 %) наблюдениях.
А Б
Рис. 4. А. КТ, аксиальная проекция, ТС L4–5, костные скобки в виде ободка. Б. КТ, аксиальная проекция, ТС Th 12-L 1, периостальная реакция смешанного характера
Распространение деструктивного процесса с тела позвонка на основания и ножки дуги позвонка отмечалось в 11 (18,3±4,9 %) случаях, при этом 7 (11,6±4,1 %) раз поражение дуги было односторонним и 4 (6,6±3,2 %) раза двусторонним (рис.5).
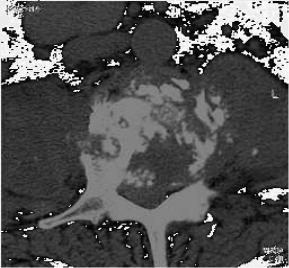
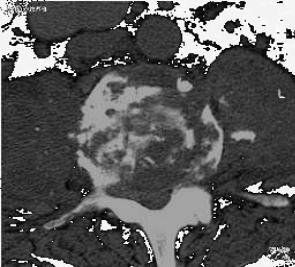
Инфильтрация паравертебральных мягких тканей при активном ТС наблюдалась в 59 (98,3±1,7 %)случаев. Лишь у одной больной, которой КТ была выполнена на стадии туберкулезного остита, еще не было инфильтрации мягких тканей. Наличие инфильтрации определялось в поясничном отделе позвоночника по отсутствию вокруг тела позвонка ободка жировой клетчатки, имеющей очень низкую плотность, и исчезновению четкого контура больших поясничных мышц.
В грудном отделе паравертебральная инфильтрация хорошо видна на фоне легочной ткани. При поражении грудного отдела позвоночника абсцессы локализовались паравертебрально на уровне деструкции в 21(35±6,1 %) случае, при поражении грудопоясничного отдела позвоночника — паравертебрально, при этом распространялись в наших наблюдениях на m. iliopsoas major с одной стороны.
Гнойное расплавление в толще абсцессов отмечено на КТ в 47 (78,3±5,3 %) случаях, в 7 из них контур абсцесса был нечеткий, в остальных 40 случаях контур абсцесса был четким, в том числе у четырех больных с участками обызвествления капсулы абсцесса. Очевидно, четкость контуров отражает сформировавшуюся фиброзную капсулу абсцесса, а нечеткий контур абсцесса свидетельствует о том, что абсцесс начал формироваться недавно, когда центральная часть туберкулезной гранулемы подверглась некрозу и гранулематозному расплавлению, а прочная фиброзная капсула вокруг абсцесса еще не сформировалась. Нечеткий наружный контур абсцесса наблюдался в 9 (15±5,6 %) наблюдениях, что было расценено как распространение туберкулезной гранулемы на прилежащие органы и ткани (плевру, легкие и мышцы) и нашло подтверждение на операции. Секвестры и обызвествленные казеозные массы в абсцессах выявлялись в 35 (58,3±6,4 %) случаях. Абсцессы с жидким гноем выглядели на поперечных срезах КТ как участки более низкой плотности (в пределах 20–40ЕН). Хорошо определялась многокамерность абсцесса, видны перегородки между камерами и соотношение абсцессов с окружающими органами.
Наличие инфильтрации паравертебральных мягких тканей лучше выявлялось на КТ в мягкотканых окнах (уровень окна +40 — +60 ЕH, ширина 500ЕH), а деструкция костной ткани в костном окне (уровень окна +150 — +350ЕH, ширина окна 1000–2000ЕH). Мелкие очаги деструкции размером 0,5–1,0см в мягкотканом окне не видны. Оптимальным для одновременного исследования позвоночника и оценки костной и мягких тканей является уровень окна +100 — +200ЕH при ширине окна 700–800 ЕH. В этом окне хорошо видны и абсцессы, и костная деструкция, и позвоночный канал.
Зависимость неврологических осложнений от наличия эпидурального абсцесса и резервного пространства в позвоночном канале по данным КТ

Актуальность: Туберкулез позвоночника в структуре костно-суставного туберкулеза занимает первое место и составляет до 82,4%. [3,c.30;2,с.2;1,с.222] Из-за сопутствующих заболеваний внутренних органов, в том числе желудочно-кишечного тракта снижается эффективность этиотропной терапии, что становится причиной непереносимости антибактериальных препаратов, особенно в предоперационном периоде. При комплексном лечении пациентов данной группы необходимо применять радикально-восстановительные оперативные вмешательств пораженного отдела позвоночника на раннем этапе лечения. Компрессия спинного мозга у больных туберкулезным спондилитом и положение пациента “постельный режим” приводить к дефициту мышечной деятельности и развитию нарушений функции желудочно-кишечного тракта.
В настоящее время разработка новых методов изучения семиотики и дальнейшего совершенствования имеющихся методик в целях ранней диагностики, лечения и профилактики функциональных заболеваний желудочно-кишечного тракта у больных туберкулезом позвоночника является актуальной проблемой современной фтизиоортопедии.
Цель: Повышение эффективности хирургической и патогенетической терапии с учетом функциональных нарушений желудочно-кишечного тракта у больных туберкулезным спондилитом.
Методы и объем исследования: Обследовано 110 больных с впервые выявленными осложненными формами туберкулеза позвоночника. Давность заболевания составляла от 3 месяцев до 1,5 года. Среди обследованных преобладали женщины – 51,8% (n=57), мужчины составили 48,1% (n=53). Возраст пациентов составлял от 18 до 69 лет, в среднем 38,4 +1,0 лет. До 20 лет -27,2 % (n=30), от 21 до 40 лет – 31,8% (n=35), от 41 до 60 лет -28,1% (n=31), старше 60 лет -12,7% (n=14).
При анализе возрастного состава установлено, что наиболее чаще регистрируются больных в возрасте от 30 до 45 лет. В зависимости от сроков выполнения оперативных вмешательств больные разделены на 2 группы: 1-я (основная) группа 65 (59,0%) больных, операция выполнена в течение первых 6 месяцев с момента выявления заболевания. В этой группе трансплантатом послужил комбинированный имплантат (кейдж+аутокость). 2-я (контрольная) группа – 45 (40,9%), операция выполнена в поздние сроки, до 1,5 года после выявления. Трансплантатом была аутокость: – у 25 фрагмент крыла подвздошной кости, – у 20 больным ребро. Все больные прошли рентгенотомографическое обследование, МРТ, МСКТ пораженного отдела позвоночника, УЗИ и МСКТ внутренних органов, функциональное исследование сердечно-сосудистой и дыхательной системы. Локализация специфического процесса в позвоночнике: в шейном отделе в 1-й группе у 5 (7,6%) больных, во 2-й группе – у 3(6,6%), в грудном отделе в 1-й группе – у 20 (30,7%) , во 2-й группе у 12 (27,6%) больных, в грудопоясничном отделе: в 1-й группе у 19 (20,9%) больных, а во 2-й группе у 15(33,3%) больных, в поясничном отделе в 1-й группе – у 14 (21,5%) , во 2-й группе у 13 (28,8%), в пояснично-крестцовом отделе в 1-й группе – у 7 (10,7%) , а во 2-й группе у 2 (4,4%) больных.
У больных с осложненными формами туберкулеза позвоночника выделены 4 варианта течения функциональных нарушений с учетом клинического синдрома. (Денисов М.Ю.2005). У больных основной группы эквивалентом боли служило чувство дискомфорта в эпигастрии. Больные часто затруднялись в точной локализации боли. При туберкулезном спондилите, осложненном спинномозговыми расстройствами и компрессией спинного мозга, повышается порог чувствительности висцеральных рецепторов, воспринимающих боль, угнетается двигательная функция кишечника. Боли возникали в верхних отделах живота, больше в эпигастрии, иногда в около – пупочной области. У 57 (51,8%) пациентов беспокоили постоянные тупые ноющие боли, интенсивность которых варьировала от умеренной – у 8 (14,0%), до слабовыраженной – у 6 (10,5%): у 4 (7,0 %) пациентов боли носили острый или режущий характер. 12(21,0%) больных отмечали четкую связь болей с приёмом пищи, причем у 4 (33,3%) из них были ранние боли, у 3 (25,0%) – поздние, у 5 (41,6%) – их сочетание. 9 (15,7%) пациентов жаловались на голодные боли, 3 (33,3%) из них – на ночные. Не связывали возникновение болей с приёмом пищи 6 (10,5%) больных. У 11 (19,2%) больных имел место диспепсический синдром: плохой аппетит, тошнота, изжога, отрыжка, метеоризм и боли в эпигастрии.
Большинство больных 1-й и 2-й групп имело поражение 2-3 позвонков (65,8% и 75,0%), поражения 4-х и более позвонков установлено у 80,5% -1-й и 14 (70,0%) – 2-й группы больных. У обследованных больных показанием к радикально-восстановительным операциям на позвоночном столбе явилось:табл.1
13.03.2017
Туберкулез позвоночника (спондилит)
В количественном отношении туберкулезное поражение позвоночника занимает первое место среди других локализаций костно-суставного туберкулеза.
В количественном отношении туберкулезное поражение позвоночника занимает первое место среди других локализаций костно-суставного туберкулеза. По данным литературы, на долю спондилитов падает примерно 40% общего числа больных с костно-суставным туберкулезом (Корнев П. Г., 1971).
Возникает это заболевание чаще в детском возрасте, в течение первых пяти лет жизни ребенка. Однако в последнее время увеличилось число больных, впервые заболевших в пожилом возрасте. Мужчины болеют несколько чаще, чем женщины.
По данным П. Г. Корнева, грудной отдел позвоночника поражается в 60%, поясничный 30%, шейный и крестцовый отделы 5% случаев.
Количество пораженных позвонков может быть различно, но как правило поражается не менее двух позвонков. В детском возрасте туберкулезный процесс в позвоночнике носит более распространенный характер, поражается 3 и более, иногда до 6 позвонков. У взрослых больных процесс носит более ограниченный характер, и чаще поражаются лишь два позвонка.
В течении туберкулезного спондилита выделяют три фазы: преспондилитическую фазу —период возникновения первичного очага, спондилитическую фазу — период прогрессирования заболевания и постспондилитическую фазу.
Преспондилитическая фаза клинически проявляется неопределенными общими симптомами: недомогание, похудание, потеря аппетита, неопределенная болезненность в области позвоночника.
При рентгенологическом обследовании лишь в редких случаях могут быть обнаружены изменения в теле позвонка в виде очага деструкции костной ткани с нечеткими контурами, или с достаточно четкими контурами и неясным ободком склероза вокруг.
Спондилитическая фаза характеризуется явно выраженными клиническими симптомами в виде явлений интоксикации, болей, сначала неопределенных, затем четко локализованных, усиливающихся при нагрузке и надавливании на пораженные позвонки.
Переход процесса с одного позвонка на другой может происходить двумя путями — внедисковым и внутридисковым. При внедисковом пути распространения первичный очаг располагается ближе к передней, боковой, реже — к задней поверхности тела позвонка.
При распространении кпереди туберкулезной гранулемы наблюдается отслоение передней продольной связки, поверхностное разрушение передних поверхностей тел позвонков (поверхностный кариес) и образуется превертебральный натечный абсцесс. В задних отделах тел позвонков процесс распространяется по задней продольной связке и может вызвать осложнения в виде спинномозговых расстройств.
Внутридисковый путь распространения характеризуется вовлечением в процесс межпозвонкового диска. Причем при субхондральном расположении костного очага нарушается питание диска. В нем возникают дистрофические изменения. В дальнейшем отмечается поражение туберкулезной тканью гиалиновой пластинки, пульпозного ядра и переход процесса на соседний позвонок.
Наиболее ранним рентгенологическим симптомом спондилитической фазы туберкулезного спондилита является снижение высоты межпозвонкового диска. Замыкательные пластинки тел позвонков представляются нечеткими, неровными, узурированными. В отдельных случаях выявляются очаги деструкции костной ткани с нечеткими, неровными контурами, содержащие несколько мелких секвестров.
Остеопороз, который характерен для туберкулезного процесса вообще, при поражении позвоночника появляется поздно и выявляется с трудом. К рентгенологическим симптомам, свидетельствующим об остеопорозе, можно отнести истончение кортикального слоя и замыкательных пластинок горизонтальных площадок тел позвонков и подчеркнутость контуров тел позвонков.
Нарастание деструктивных изменений в телах позвонков приводит к их компрессионному перелому. Позвонок принимает форму клина, вершина которого обращена кпереди. Тень компрессионно измененного позвонка представляется плотной и малоструктурной. При компрессионном переломе позвонка и контактном вовлечении в процесс двух соседних позвонков возникает угловое искривление позвоночника.
Натечные абсцессы являются частым спутником туберкулезного спондилита, они обнаруживаются при вскрытии у 80% умерших больных с туберкулезным спондилитом. Натечный абсцесс представляет собой активную реакцию окружающих тканей на некротические и гнойные массы. Натечный абсцесс может располагаться как на уровне очага гноеобразования,так и вдали от него, соединяясь с последним каналом. Форма натечного абсцесса различна: грушевидная, шаровидная, веретенообразная.
На рентгенограммах тень натечного абсцесса гомогенная с ровными, четкими наружными контурами, чаще располагается с двух сторон от позвоночника. Наибольшая ширина его обычно располагается на уровне наиболее разрушенных позвонков.
При поражении верхне-шейных позвонков натечные абсцессы локализуются в заглоточном пространстве и выявляются на боковых рентгенограммах в виде смещения кпереди воздушного столба трахеи и увеличения расстояния между задней стенкой трахеи и передней поверхностью тел позвонков.
При локализации натечного абсцесса на уровне поясничных позвонков — тень его, как правило, не видна. Косвенным симптомом может являться выбухание и асимметрия наружных контуров больших поясничных мышц.
Затихание процесса проявляется исчезновением клинических симптомов воспаления. Рентгенологически выявляется стабилизация костных изменений. Контуры очагов деструкции становятся более четкими, а структура тел позвонков — более однородной.
Намечается сращение позвонков с образованием костного блока. Тень натечного абсцесса уменьшается и становится негомогенной. На рентгенограммах появляются тени остеофитов за счет окостенения связок.
Постспондилитическая фаза характеризуется анатомо-функциональными нарушениями, которые особенно выражены у детей.
Пораженные позвонки отстают в росте, а ниже места поражения отмечается компенсаторное увеличение тел позвонков, что усугубляет возникшие в результате перенесенного' туберкулезного спондилита реформации позвоночника.
В постспонднлитической фазе могут наблюдаться рецидивы, обусловленные активизацией процесса или в ограниченных очагах в телах позвонков или в натечных абсцессах.
Следует подчеркнуть необходимость использования спондилограмм в прямой и боковой проекции, прицельных рентгенограмм и томограмм в боковой проекции для уточнения фазы течения процесса. Для изучения изменений в мягких тканях ведущее значение приобретают методики с введением контрастных веществ - абсцессография и фистулография.
Дифференциальную диагностику туберкулезного спондилита приходится проводить с неспецифическим остеомиелитом позвонков, пороками развития позвонков, дистрофическими заболеваниями (грыжа Шморля, болезнь Кальве), с метастазами злокачественных опухолей и гемангиомами тел позвонков.
В настоящее время острый неспецифический остеомиелит тел позвонков не является большой редкостью. Заболевание начинается остро, отмечается подъем температуры тела до 40°; спустя 10—12 дней появляется боль в позвонке. Поражается как правило один позвонок. Очаг деструкции медленно увеличивается, часто содержит секвестры, вокруг него быстро появляется зона склероза.
Характерно вовлечение в процесс дужек позвонков. При переходе процесса на межпозвонковый диск происходит равномерное снижение его высоты на всем протяжении. Компрессионные переломы для остеомиелита не характерны.
В детском возрасте часто возникает необходимость исключить врожденные аномалии развития позвонков. Клиновидные позвонки имеют обычную костную структуру, замыкательные пластинки сохранены, прослеживаются ровные четкие контуры тел позвонков, отсутствует снижение высоты межпозвонковых дисков и тени натечных абсцессов. При боковых клиновидных грудных позвонках выявляются добавочные ребра. При динамическом исследовании не изменяется рентгенологическая картина.
При блокировании тел позвонков, высота и форма костного блока приближается к нормальной. Нередко наблюдается блокирование дужек позвонков, что не характерно для туберкулезного спондилита. Натечные абсцессы при аномалиях развития позвоночника отсутствуют.
Болезнь Кальве наблюдается преимущественно в детском возрасте и может протекать бессимптомно. На рентгенограммах тело позвонка равномерно уплощено до 1 /3 - 1 /4 высоты нормального тела позвонка, представляется в виде плотной пластинки с четкими, ровными контурами. Отмечается некоторое увеличение передне-заднего размера тела позвонка. Высота выше и ниже лежащего дисков несколько увеличена. Натечные абсцессы отсутствуют.
Образование хрящевых узлов Шморля - результат дегенеративных изменений гиалиновых пластинок межпозвонковых дисков и пролябирования в тела позвонков части пульпозного ядра. Выявляются чаще у взрослых людей. На рентгенограммах определяется краевая узурация замыкательной пластинки тела позвонка полукруглой формы с четкими ровными контурами с ободком склероза вокруг. Высота диска не изменена или незначительно снижена. Натечные абсцессы отсутствуют.
Метастазы рака в позвонки встречаются чаще у людей среднего и пожилого возраста. Имеет значение наличие у больного первичного ракового процесса.
При рентгенологическом исследовании выявляются множественные очаги деструкции костной ткани с нечеткими контурами.
Типично поражение дужек позвонков и отростков. Поражается один позвонок или несколько несмежных позвонков. Возможна компрессия тела позвонка. Позвонок принимает форму треугольника, вершина которого направлена кпереди и иногда выступает вперед по сравнению с соседними позвонками. Межпозвонковый диск не изменен.
При ангиоме возможно поражение одного или нескольких позвонков. Поражаются как тела позвонков, так отростки и дужки.
Костная структура продольно перестроена, реже встречается мелко-ячеистая перестройка. Возможны компрессионные переломы с клиновидной деформацией тела, однако межпозвонковые диски остаются неизмененными. Натечные абсцессы отсутствуют и замыкательные пластинки, как правило, сохраняются.
Теги: туберкулез, спондилит, искривление позвоночника, гиббус, гноеобразования
234567 Начало активности (дата): 13.03.2017 07:14:00
234567 Кем создан (ID): 645
234567 Ключевые слова: туберкулез, спондилит, искривление позвоночника, гиббус
12354567899
Читайте также:

