Названиями пб для специфического лечения коклюша
Обновлено: 25.04.2024
Коклюш – острое инфекционное заболевание бактериальной природы, проявляющееся в виде приступов спазматического кашля, сопровождающих катаральную симптоматику. Заражение коклюшем происходит аэрозольным путем при тесном контакте с больным человеком. Инкубационный период составляет 3-14 дней. Катаральный период коклюша напоминает симптомы острого фарингита, затем развиваются характерные приступы спазматического кашля. У привитых чаще наблюдается стертая клиническая картина коклюша. Диагностика основывается на выявлении коклюшевой палочки в мазках из зева и в мокроте. В отношении коклюша эффективна антибактериальная терапия (аминогликозиды, макролиды), антигистаминные средства с седативным эффектом, ингаляции.
МКБ-10
Общие сведения
Коклюш – острое инфекционное заболевание бактериальной природы, проявляющееся в виде приступов спазматического кашля, сопровождающих катаральную симптоматику.
Характеристика возбудителя
Резервуаром и источником коклюшной инфекции является больной человек. Контагиозный период включает последние дни инкубации и 5-6 дней после начала заболевания. Пик заразности приходится на момент максимально выраженной клиники. Эпидемиологическую опасность представляют лица, страдающие стертыми, клинически маловыраженными формами инфекции. Носительство коклюша не бывает длительным и эпидемиологически не значимо.
Коклюш передается с помощью аэрозольного механизма преимущественно воздушно-капельным путем. Обильное выделение возбудителя происходит при кашле и чихании. Ввиду своей специфики, аэрозоль с возбудителем распространяется на незначительное расстояние (не более 2 метров), поэтому заражение возможно только в случае тесного контактирования с больным. Поскольку во внешней среде возбудитель не сохраняется длительно, контактный путь передачи не реализуется.
Люди обладают высокой восприимчивостью к коклюшу. Чаще всего заболевают дети (коклюш отнесен к детским инфекциям). После перенесения инфекции формируется стойкий пожизненный иммунитет, однако полученные ребенком от матери трансплацентарно антитела не обеспечивают достаточной иммунной защиты. В пожилом возрасте иногда отмечаются случаи повторного заболевания коклюшем.
Патогенез коклюша
Коклюшная палочка попадает на слизистую оболочку верхних дыхательных путей и заселяет реснитчатый эпителий, покрывающий гортань и бронхи. В глубокие ткани бактерии не проникают и по организму не распространяются. Бактериальные токсины провоцируют местную воспалительную реакцию.
После гибели бактерий высвобождается эндотоксин, который и вызывает характерный для коклюша спазматический кашель. С прогрессированием кашель приобретает центральный генез – формируется очаг возбуждения в дыхательном центре продолговатого мозга. Кашель рефлекторно возникает в ответ на различные раздражители (прикосновение, боль, смех, разговор и др.). Возбуждение нервного центра может способствовать инициации аналогичных процессов в соседних областях продолговатого мозга, вызывая рефлекторную рвоту, сосудистую дистонию (повышение АД, сосудистый спазм) после кашлевого приступа. У детей могут отмечаться судороги (тонические или клонические).
Эндотоксин коклюша вместе с продуцируемым бактериями ферментом – аденилатциклазой способствует снижению защитных свойств организма, что повышает вероятность развития вторичной инфекции, а также - распространения возбудителя, и в некоторых случаях - длительного носительства.
Симптомы коклюша
Инкубационный период коклюша может длиться от 3 дней до двух недель. Заболевание протекает с последовательной сменой следующих периодов: катарального, спазматического кашля и разрешения. Катаральный период начинается постепенно, появляются умеренный сухой кашель и насморк (у детей ринорея может быть довольно выражена). Ринит сопровождается вязким отделяемым слизистого характера. Интоксикация и лихорадка обычно отсутствуют, температура тела может подниматься до субфебрильных значений, общее состояние больные признают удовлетворительным. Со временем кашель становится частым, упорным, могут отмечаться его приступы (в особенности по ночам). Этот период может продолжиться от нескольких дней и до двух недель. У детей обычно кратковременный.
Постепенно катаральный период переходит в период спазматического кашля (иначе – судорожный). Приступы кашля учащаются, становятся интенсивнее, кашель приобретает судорожный спастический характер. Больные могут отмечать предвестники приступа – першение в горле, дискомфорт в груди, беспокойство. Из-за спастического сужения голосовой щели перед вдохом отмечается свистящий звук (реприз). Приступ кашля представляет собой чередование таких свистящих вдохов и, собственно, кашлевых толчков. Тяжесть течения коклюша определяется частотой и продолжительностью приступов кашля.
Приступы учащаются в ночное время и утренние часы. Частое напряжение способствует тому, что лицо больного становится гиперемированным, отечным, могут отмечаться небольшие кровоизлияния на коже лица и слизистой ротоглотки, конъюнктиве. Температура тела сохраняется в нормальных пределах. Лихорадка при коклюше является признаком присоединения вторичной инфекции.
Период спазматического кашля длится от трех недель до месяца, после чего заболевание вступает в фазу выздоровления (разрешения): при кашле начинает отхаркиваться слизистая мокрота, приступы становятся реже, теряют спазматический характер и постепенно прекращаются. Продолжительность периода разрешения может занимать от нескольких дней до нескольких месяцев (несмотря на стихание основной симптоматики, нервная возбудимость, покашливание и общая астения могут отмечаться у больных длительное время).
Стертая форма коклюша иногда отмечается у привитых лиц. При этом спазматические приступы выражены слабее, но кашель может быть более продолжительным и с трудом поддаваться терапии. Репризы, рвота, сосудистые спазмы отсутствуют. Субклиническая форма обнаруживается иногда в очаге коклюшевой инфекции при обследовании контактных лиц. Субъективно больные не отмечают каких-либо патологических симптомов, однако нередко можно отметить периодический кашель. Абортивная форма характеризуется прекращением заболевания на стадии катаральных признаков или в первые дни судорожного периода и быстрым регрессом клиники.
Диагностика коклюша
Специфическая диагностика коклюша производятся бактериологическими методами: выделение возбудителя из мокроты и мазков слизистой верхних дыхательных путей (бакпосев на питательную среду). Коклюшевую палочку высеивают на среду Борде-Жангу. Серологическая диагностика с помощью РА, РСК, РНГА производится для подтверждения клинического диагноза, поскольку реакции становятся положительными не ранее второй недели судорожного периода заболевания (а в некоторых случаях могут давать отрицательный результат и в более поздние сроки).
Неспецифические диагностические методики отмечают признаки инфекции (лимфоцитарный лейкоцитоз в крови), характерно незначительное повышение СОЭ. При развитии осложнений со стороны органов дыхания пациентам с коклюшем рекомендована консультация пульмонолога и проведение рентгенографии легких.
Осложнения коклюша
Коклюш чаще всего вызывает осложнения, связанные с присоединением вторичной инфекции, особенно часты заболевания дыхательной системы: бронхит, пневмония, плеврит. В результате деструктивной деятельности коклюшевых бактерий возможно развитие эмфиземы. Тяжелое течение в редких случаях приводит к ателектазу легких, пневмотораксу. Кроме того, коклюш может способствовать возникновению гнойного отита. Имеется вероятность (при частых интенсивных приступах) инсульта, разрыва мышц брюшной стенки, барабанных перепонок, выпадение прямой кишки, геморрой. У детей раннего возраста коклюш может способствовать развитию бронхоэктатической болезни.
Лечение коклюша
Коклюш лечат амбулаторно, больным желательно дышать увлажненным воздухом, богатым кислородом, комнатной температуры. Питание рекомендовано полноценное, дробное (часто небольшими порциями). Рекомендовано ограничить воздействие не нервную систему (интенсивные зрительные, слуховые впечатления). В случае сохранения температуры в пределах нормы желательно больше гулять на свежем воздухе (однако при температуре воздуха не менее -10 °С).
В катаральном периоде эффективно назначение антибиотиков (макролидов, аминогликозидов, ампициллина или левомицетина) в среднетерапевтических дозировках курсам на 6-7 дней. В комплексе с антибиотиками в первые дни нередко назначают введение специфического противококлюшного гаммаглобулина. В качестве патогенетического средства больным назначают антигистаминные препараты с седативным действием ( прометазин, мебгидролин). В судорожный период для облегчения приступов можно назначать спазмолитики, в тяжелых случаях – нейролептики.
Противокашлевые, отхаркивающие средства и муколитики при коклюше малоэффективны, противокашлевые средства с центральным механизмом действия противопоказаны. Больным рекомендована оксигенотерапия, хороший эффект отмечается при оксигенобаротерапии. Успешно применяются физиотерапевтические методики, ингаляции протеолитических ферментов.
Прогноз благоприятный. Заканчивается летально в исключительных случаях у лиц старческого возраста. При развитии осложнений возможно сохранение длительных последствий, хронических заболеваний легких.
Профилактика
Специфическая профилактика
Вакцинация против коклюша при отсутствии медицинских противопоказаний проводится детям в возрасте 3-х месяцев; второй раз – в 4,5 месяцев; третий – в 6 месяцев. Первая ревакцинация осуществляется в 1,5 года; вторая и третья – в 6-7 и 14 лет; далее каждые 10 лет.
Разрешены вакцины АКДС, АДС, АДС-М (Россия), Пентаксим (Франция), Инфанрикс и Инфанрикс Гекса (Бельгия), Тетраксим (Франция). Для ревакцинации детей старшего возраста, взрослых, беременных женщин в 3 триместре беременности может применяться вакцина Адасель (Канада). Членам семьи беременной также следует привиться перед рождением ребенка.
Неспецифическая профилактика
Общие профилактические мероприятия включают раннее выявление больных и контроль над состоянием здоровья контактных лиц, профилактическое обследование детей в организованных детских коллективах, а также взрослых, работающих в лечебно-профилактических и в детских дошкольных учреждениях и в школах, при обнаружении продолжительного кашля (более 5-7 дней).
Дети (и взрослые из вышеуказанных групп), больные коклюшем, изолируются на 25 дней с начала заболевания, контактные лица отстраняются от работы и посещения детского коллектива на 14 дней с момента контакта, проходя двукратную бактериологическою пробу. В очаге инфекции производятся тщательная дезинфекция, проводятся соответствующие карантинные меры. Экстренная профилактика производится с помощью введения иммуноглобулина. Его получают дети первого года жизни, а также непривитые лица, имевшие контакт с больным коклюшем. Иммуноглобулин (3 мл) вводят однократно вне зависимости от срока, прошедшего с момента контакта.
3.1.2. ПРОФИЛАКТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ.
ИНФЕКЦИИ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Эпидемиологический надзор за коклюшной инфекцией
Дата введения 2007-04-01
1. РАЗРАБОТАНЫ: ФГУН Центральным НИИ эпидемиологии Роспотребнадзора (Н.А.Семина, Т.С.Селезнева, А.И.Заргарьянц); Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека (Г.Ф.Лазикова, Г.Г.Чистякова, А.А.Мельникова); Федеральным государственным учреждением здравоохранения "Федеральный центр гигиены и эпидемиологии" Роспотребнадзора (О.П.Чернявская, Е.А.Котова, А.А.Ясинский, Г.С.Коршунова, М.П.Сорокина) с учетом замечаний и предложений Территориальных управлений Роспотребнадзора по Рязанской, Тверской, Пермской, Нижегородской, Калининградской областям.
2. РЕКОМЕНДОВАНЫ К УТВЕРЖДЕНИЮ комиссией по государственному санитарно-эпидемиологическому нормированию при Федеральной службе по надзору в сфере защиты прав потребителей и благополучия человека (протокол N 4 от 26 декабря 2006 г.).
3. УТВЕРЖДЕНЫ Главным государственным санитарным врачом Российской Федерации Г.Г.Онищенко 12 февраля 2007 г.
4. ВВЕДЕНЫ ВПЕРВЫЕ.
1. Область применения
1.1. Методические указания предназначены для специалистов Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека и могут быть использованы в работе специалистами органов управления здравоохранением, медицинскими работниками лечебно-профилактических организаций независимо от ведомственной принадлежности и форм собственности.
1.2. Основные направления деятельности, изложенные в методических указаниях, направлены на предупреждение заболеваемости коклюшной инфекцией среди населения.
Общие положения
Коклюш - острая антропонозная инфекционная болезнь с воздушно-капельным путем передачи, характеризующаяся длительным своеобразным спазматическим кашлем с явлениями интоксикации и поражением дыхательной, сердечно-сосудистой и нервной систем.
Возбудителем коклюша является Bordetella pertussis. Коклюшный микроб имеет несколько серотипов (1.2.3, 1.0.3, 1.2.0, 1.0.0), отличающихся своей вирулентностью.
Источником инфекции является больной коклюшем. Бактерионосительство при коклюше кратковременное (2-3 дня) и существенного эпидемиологического значения не имеет. В настоящее время имеются данные, что в очагах инфекции среди детей с иммунодефицитами, привитых и переболевших коклюшем, могут выявляться бактерионосители в 1,5% случаев. Передача заразного начала осуществляется через воздух с мельчайшими капельками слизи при разговоре, крике, плаче, чихании, кашле. Наиболее интенсивная передача инфекции происходит в катаральном и спазматическом периодах кашля.
Основным сдерживающим фактором заболеваемости коклюшем является массовая плановая вакцинопрофилактика АКДС-вакциной с 1959 г., которая привела к резкому снижению заболеваемости, смертности, летальности. Плановая иммунизация при охвате прививками (более 95%) снизила заболеваемость к 1965 г. в 4,5 раза (показатель на 100 тыс. населения - 86,0). В последующее десятилетие заболеваемость коклюшем последовательно снижалась, и к 1976 г. ее уровень составил 12,9 на 100000 населения. С 1979 г. наблюдается стабилизация показателей заболеваемости с незначительными колебаниями в годы периодических подъемов, их интенсивность стала ниже только в 90-е годы. Однако в 2006 г. по сравнению с 2005 г. отмечается рост заболеваемости в 1,8 раза. Сохраняется заболеваемость городского и сельского населения как среди непривитых, так и привитых детей организованного и неорганизованного детства.
Коклюш наиболее опасен для детей младшего возраста, в том числе новорожденных и недоношенных, и нередко приводит у них к тяжелым нарушениям со стороны дыхательной и нервной систем. Регистрируется высокая заболеваемость у детей до года (2004 г. - 110,0 на 100000 детей этой возрастной группы).
Другой особенностью эпидемического процесса коклюша является возникновение периодических подъемов заболеваемости на фоне высокого охвата прививками детей раннего возраста. Это объясняется недостаточной напряженностью и длительностью поствакцинального иммунитета, создаваемого прививками АКДС-вакциной (2-3 года), и способствует накоплению значительного числа не иммунных лиц к семилетнему возрасту.
После перенесенного заболевания остается пожизненный иммунитет. В то же время поствакцинальный иммунитет не предохраняет от заболевания. Коклюш в этих случаях протекает в виде легких и стертых форм инфекции, которые диагностируются в основном серологически, ретроспективно. За годы специфической профилактики их количество увеличилось до 95% случаев. Треть заболевших пациентов не обращается к врачу, т.к. нет существенного нарушения самочувствия. Лишь тщательное наблюдение за динамикой болезни, эпидемиологический анамнез и бактериологическое исследование позволяют диагностировать коклюш при легком и стертом его течении.
В последние годы имеет место рост и увеличение вирулентности и токсичности штаммов серовара 1.2.3, который на ряде территорий выделяется в равных соотношениях с сероваром 1.0.3, а на отдельных - даже превышает его. Более того, токсичные штаммы стали выделяться от больных в 11,1% случаев. Удельный вес штаммов 1.0.3 увеличился с 55,6 до 80%.
Изменение вирулентности возбудителя способствует формированию очагов с 3 и более случаями. Параллельно увеличивается число тяжелых и среднетяжелых форм коклюша не только среди непривитых детей, но также и у привитых, утративших поствакцинальный иммунитет.
Трудности диагностики на ранних стадиях заболевания обусловлены сходством симптомов и синдромов с осложненными формами ОРЗ и другими вирусными инфекциями, случаи которых постоянно учащаются. При постановке диагноза врачами редко учитывался факт контакта детей с больными коклюшем и длительно кашляющими людьми. Не проводится обследование контактных с больными в детских образовательных учреждениях, школах.
Отсутствие бактериальной диагностики длительно кашляющих (более 3-7 дней) приводит к низкому проценту высеваемости возбудителя у детей на поздних сроках обследования, а также после продолжительного лечения антибактериальными препаратами. Бактериологическое подтверждение диагноза коклюша по отдельным регионам России составляет всего от 10 до 36%.
Широко распространены коклюш и паракоклюшная инфекция, которая регистрируется только при бактериологической диагностике. Сходство клинических симптомов затрудняет порой дифференциальную диагностику, выявление и учет.
Таким образом, коклюш в нашей стране требует пристального внимания как со стороны эпидемиологов, так и клиницистов.
2. Описание метода
Усовершенствование системы эпидемиологического надзора за коклюшем заключается в разработке наиболее рациональной системы организации профилактических и противоэпидемических мероприятий в изменившихся условиях течения эпидемического процесса.
Эпидемиологический надзор проводится органами, уполномоченными осуществлять государственный санитарно-эпидемиологический надзор.
- мониторинг заболеваемости (текущий и ретроспективный анализ);
- наблюдение за уровнем иммунизации (охват профилактическими прививками);
- слежение за состоянием противококлюшного иммунитета (выборочное серологическое обследование отдельных групп населения);
- слежение за циркуляцией возбудителя коклюша и его свойствами;
- оценка эффективности проводимых мероприятий;
- принятие управленческих решений;
Целью эпидемиологического надзора за коклюшем является оценка эпидемиологической ситуации и разработка мероприятий, направленных на снижение заболеваемости и предупреждение формирования очагов инфекции, смертности и летальности.
3. Мониторинг заболеваемости
Для персонального учета больных коклюшем или подозрении на него составляется экстренное извещение по форме N 058/у и представляется в ФГУЗ центр гигиены и эпидемиологии Территориального Управления Роспотребнадзора, обеспечивающего деятельность. Для учета полноты регистрации заболевших и сроков подачи информации сведения об экстренных извещениях дополнительно вносятся в "Журнал учета инфекционных заболеваний" - форма N 060/у как в учреждениях здравоохранения, так и в учреждениях Роспотребнадзора.
Эпидемиологический анализ заболеваемости является составной частью эпидемиологического надзора за коклюшем и включает оценку заболеваемости по возрастам, клиническим формам инфекции, бактериологическому подтверждению диагноза, сезонности, очаговости. Большое значение имеют такие его параметры, как сроки обращения за медицинской помощью от начала заболевания, сроки госпитализации от сроков обращения, первичный диагноз. При обследовании детей и взрослых в очагах инфекции по эпидемическим показаниям и с профилактической целью необходимо выявлять не только заболевших, но и бактерионосителей коклюша.
Анализ заболеваемости коклюшем проводится на основании данных, представленных в табл.1 (прилож.1). Данные, представленные в табл.2 (прилож.1), характеризуют помесячную заболеваемость и сезонность коклюша.
Возрастная заболеваемость коклюшем в условиях длительной массовой вакцинопрофилактики является одним из важных разделов надзора. Высокая заболеваемость в каких-либо возрастных группах свидетельствует о недостаточной их защищенности (табл.3 прилож.1).
Среди взрослых группой повышенного риска заражения являются прежде всего медработники, работники транспорта, сферы обслуживания и студенты ВУЗов.
Анализ заболеваемости коклюшем по группам населения проводится среди детей дошкольного возраста, посещающих и не посещающих детские дошкольные учреждения, учащихся общеобразовательных учреждений, средних специальных учебных заведений (учреждений профессионального образования), студентов вузов и взрослых (табл.4 прилож.1).
Анализ клинических форм коклюша необходим для объективной оценки тяжести течения коклюша у заболевших, а также для прогнозирования возможного ухудшения эпидемиологической ситуации (табл.5 прилож.1).
О качестве бактериологической диагностики коклюшной инфекции по срокам взятия материала для исследования свидетельствуют материалы (табл.6 прилож.1).
Данные о частоте заноса инфекции и интенсивности ее распространения представлены в табл.7 (прилож.1). Анализ очаговости проводится с учетом числа случаев заболевания коклюшем и выделением крупных очагов с числом более 3. Это позволит выявить территории, где инфекция распространяется наиболее интенсивно. Общее число заболеваний во всех очагах показывает суммарную заболеваемость, которая принимается за 100% и затем подсчитывается число очагов с 1, 2, 3 и более числом случаев. Процент очагов с 1-3 случаями характеризует качество проводимых противоэпидемических мероприятий.
Критерием защищенности коллектива от коклюша и своевременности проведения противоэпидемических мероприятий является локализация очагов инфекции без последующего ее распространения.
В условиях массовой плановой иммунизации против коклюша необходимым условием является проведение анализа заболеваемости привитых и не привитых детей (табл.8 прилож.1).
4. Наблюдение за уровнем иммунизации
Уровень охвата прививками против коклюша детей декретированных возрастов оценивают по данным официальной статистики: истории развития (ф.112/у) и карты профилактических прививок (ф.063/у).
Анализ состояния коллективного иммунитета осуществляется по следующим показателям: охват прививками детей до 3 лет, своевременность проведения вакцинации и ревакцинации, обоснованность медицинских противопоказаний.
Своевременное начало прививок АКДС-вакциной (с трех месяцев) должно быть не менее, чем у 75% детей. Следует считать удовлетворительным своевременный охват законченной вакцинацией (три прививки АКДС-вакциной) и ревакцинацией, если их получили 95% детей в возрасте 12 и 24 месяцев жизни соответственно. Общий процент охвата троекратной вакцинацией и ревакцинацией детей с года до трех лет включительно должен быть не менее 97-98%.
По данным табл.9 (прилож.1) оценивается охват прививками и иммунная прослойка к коклюшу среди детей по каждому возрасту до 4 лет.
Возникающие реакции на прививку АКДС-вакциной - местные, общие, необычные и поствакцинальные осложнения представлены в табл.10 (прилож.1).
5. Слежение за состоянием противококлюшного иммунитета среди населения
Серологический мониторинг является важной составной частью эпидемиологического надзора. Его основными задачами являются: определение групп повышенного риска, полнота выявления больных при существующей системе надзора и изучение альтернативных подходов к оценке иммунизации.
В соответствии с рекомендациями ВОЗ и программой Всероссийского центра по слежению за состоянием коллективного иммунитета среди населения против инфекций, управляемым средствами специфической профилактики (ФГУН ЦНИИЭ Роспотребнадзора) на каждой административной территории органы, осуществляющие государственный санитарно-эпидемиологический надзор, организуют выборочный серологический контроль за состоянием коллективного иммунитета различных возрастных групп населения с целью:
- подтвердить коклюш или паракоклюш у привитых и не привитых детей и взрослых; в отсутствии бактериологического подтверждения диагноза - по наличию динамики титров антител;
- обследовать длительно кашляющего ребенка или взрослого в случае его контакта с больным коклюшем или паракоклюшем;
- для дифференциальной диагностики коклюша и паракоклюша;
- для оценки уровня противококлюшного иммунитета у привитых АКДС вакциной в очагах инфекции в зависимости от сроков после прививки.
от 17 марта 2014 года N 9
____________________________________________________________________
Утратило силу с 1 сентября 2021 года на основании
постановления Главного государственного санитарного врача
Российской Федерации от 28 января 2021 года N 4
____________________________________________________________________
Срок действия соответствующего пункта в указанном Перечне - до 1 сентября 2021 года.
Дополнительно см. ярлык "Примечания".
- Примечание изготовителя базы данных.
В соответствии с Федеральным законом от 30.03.99 N 52-ФЗ "О санитарно-эпидемиологическом благополучии населения" (Собрание законодательства Российской Федерации, 1999, N 14, ст.1650; 2002, N 1 (ч.I), ст.2; 2003, N 2, ст.167; N 27 (ч.I), ст.2700; 2004, N 35, ст.3607; 2005, N 19, ст.1752; 2006, N 1, ст.10; N 52 (ч.I), ст.5498; 2007 N 1 (ч.I), ст.21; N 1 (ч.I), ст.29; N 27, ст.3213; N 46, ст.5554; N 49, ст.6070; 2008, N 24, ст.2801; N 29 (ч.I), ст.3418; N 30 (ч.II), ст.3616; N 44, ст.4984; N 52 (ч.I), ст.6223; 2009, N 1, ст.17; 2010, N 40, ст.4969; 2011, N 1, ст.6; N 30 (ч.I), ст.4563; N 30 (ч.I), ст.4590; N 30 (ч.I), ст.4591; N 30 (ч.I), ст.4596; N 50, ст.7359; 2012, N 24, ст.3069; N 26, ст.3446; 2013, N 27, ст.3477; N 30 (ч.I), ст.4079) и постановлением Правительства Российской Федерации от 24.07.2000 N 554 "Об утверждении Положения о государственной санитарно-эпидемиологической службе Российской Федерации и Положения о государственном санитарно-эпидемиологическом нормировании" (Собрание законодательства Российской Федерации, 2000, N 31, ст.3295; 2004, N 8, ст.663; N 47, ст.4666; 2005, N 39, ст.3953)
1. Утвердить санитарно-эпидемиологические правила СП 3.1.2.3162-14 "Профилактика коклюша" (приложение).
Врио Главного
государственного санитарного врача
Российской Федерации
А.Попова
в Министерстве юстиции
19 июня 2014 года,
регистрационный N 32810
Санитарно-эпидемиологические правила СП 3.1.2.3162-14
I. Область применения
1.1. Настоящие Санитарные правила устанавливают требования к комплексу организационных, лечебно-профилактических, санитарно-противоэпидемических (профилактических) мероприятий, проводимых с целью предупреждения возникновения и распространения заболевания коклюшем.
1.2. Соблюдение санитарных правил является обязательным для граждан, юридических лиц и индивидуальных предпринимателей.
1.3. Контроль за выполнением настоящих санитарных правил проводится органами, уполномоченными осуществлять федеральный государственный санитарно-эпидемиологический надзор.
II. Общие положения
2.1. Для коклюша характерны длительный спазматический кашель, поражение дыхательной, сердечно-сосудистой и нервной систем. Задействован аэрозольный механизм передачи инфекции, реализующийся воздушно-капельным путем.
Источниками инфекции являются больные (дети и взрослые) типичными и атипичными формами коклюша. Передача возбудителя инфекции осуществляется через воздух посредством капелек слизи, выделяемых больным во время усиленного выдоха (громкий разговор, крик, плач, кашель, чихание). Наиболее интенсивная передача возбудителя происходит при кашле. Риск инфицирования окружающих особенно велик в начале спазматического периода, далее постепенно снижается и, как правило, к 25-му дню больной коклюшем становится незаразным. Инкубационный период колеблется от 7 до 21 дня. Бактерионосительство при коклюше существенной эпидемиологической роли не играет.
Восприимчивость к коклюшу сохраняется высокой у детей до 1 года, у лиц, не привитых против коклюша, а также утративших иммунитет к коклюшной инфекции с возрастом.
2.2. К характерным клиническим проявлениям и гематологическим изменениям при коклюше относятся:
- подострое начало заболевания с появлением непродуктивного кашля в течение 3-14 дней при отсутствии повышения температуры тела и катаральных явлений верхних дыхательных путей;
- спазматический приступообразный длительный кашель с гиперемией или цианозом лица, слезотечением, репризами, рвотой, задержкой дыхания, апноэ, отхождением прозрачной мокроты, усиливающийся в ночное время, после физической или эмоциональной нагрузки;
- формирование "коклюшного легкого", характеризующегося признаками эмфиземы, продуктивным воспалением в периваскулярной и перибронхиальной ткани;
- лейко- и лимфоцитоз.
2.3. При постановке диагноза учитывают:
- характерные клинические проявления;
- результаты лабораторных исследований, в том числе выделение культуры возбудителя при бактериологическом исследовании или ДНК возбудителя при молекулярно-генетическом исследовании, или выявление специфических антител при серологическом исследовании в иммуноферментном анализе (ИФА);
- данные эпидемиологического анамнеза (состояние привитости и наличие у пациента контакта с больным коклюшем).
Все случаи бактерионосительства возбудителя коклюша диагностируют на основании результатов выделения культуры возбудителя или ДНК возбудителя.
2.4. Классификация случаев коклюша:
- "подозрительным" считается случай, при котором имеются клинические признаки коклюша, перечисленные в п.2.2 настоящих правил;
- "вероятным" считается случай, при котором имеются характерные клинические признаки и выявлена эпидемиологическая связь с другим подозрительным или подтвержденным случаем;
- "подтвержденным" считается случай коклюша, ранее классифицированный как "подозрительный" или "вероятный" после лабораторного подтверждения (с выделением культуры возбудителя или ДНК возбудителя, или специфических противококлюшных антител).
При отсутствии лабораторного подтверждения диагноза "вероятный" случай на основании клинических данных (проявлений) классифицируют как "подтвержденный".
При атипичных формах болезни лабораторно подтвержденный случай коклюша необязательно должен иметь клинические проявления, указанные в п.2.2 настоящих правил.
Окончательный диагноз устанавливается:
- клинически - на основании характерных симптомов болезни при отсутствии возможности проведения лабораторной диагностики или при отрицательных результатах лабораторного исследования;
- по подтверждению предварительного диагноза лабораторными методами (выделением культуры или ДНК возбудителя, или противококлюшных антител);
- на основании характерных симптомов болезни с учетом наличия эпидемиологической связи с источником инфекции.
2.5. Диагноз паракоклюша и бронхисептикоза, учитывая схожесть клинических проявлений с коклюшем, устанавливают на основании выделения культуры или ДНК соответствующего возбудителя.
2.6. Иммунитет к коклюшу формируется после перенесенного заболевания или после проведения иммунизации против этой инфекции. Показателем наличия иммунитета к коклюшу является присутствие в крови специфических иммуноглобулинов (антител) класса G.
III. Выявление больных коклюшем и лиц с подозрением на заболевание
3.1. Выявление больных коклюшем и лиц с подозрением на это заболевание проводится медицинскими работниками медицинских и иных организаций, а также лицами, имеющими право на занятие частной медицинской практикой и получившими лицензию на осуществление медицинской деятельности в установленном законодательством Российской Федерации порядке, в следующих случаях:
- при оказании всех видов медицинской помощи, в том числе на дому;
- при проведении периодических и предварительных профилактических медицинских осмотров;
- при медицинском наблюдении за лицами, общавшимися с больными коклюшем;
- при проведении лабораторных исследований с диагностической целью и по эпидемическим показаниям.
3.2. В целях раннего выявления коклюша медицинские работники направляют:
- каждого ребенка, кашляющего в течение 7 дней и более, - на двукратное бактериологическое (два дня подряд или через день) и (или) однократное молекулярно-генетическое исследования, а также устанавливают за ним медицинское наблюдение;
- каждого взрослого при подозрении на коклюш и/или при наличии контакта с больным коклюшем, работающего в родильных домах, детских больницах, санаториях, дошкольных образовательных и общеобразовательных организациях, специальных учебно-воспитательных учреждениях открытого и закрытого типа, организациях отдыха детей и их оздоровления, организациях для детей-сирот и детей, оставшихся без попечения родителей - на двукратное бактериологическое (два дня подряд или через день) и (или) однократное молекулярно-генетическое исследования.
3.3. Для дифференциальной диагностики в клинически неясных случаях и при отсутствии обнаружения возбудителя с помощью бактериологического и молекулярно-генетического методов исследования, дети и взрослые должны быть двукратно с интервалом 10-14 дней обследованы методом ИФА.
4.2. Медицинская организация, изменившая или уточнившая диагноз, в течение 12 часов подает новое экстренное извещение на этого больного в территориальный орган федерального органа исполнительной власти, уполномоченного на осуществление федерального государственного санитарно-эпидемиологического надзора, указав первоначальный диагноз, измененный (уточненный) диагноз, дату его установления и, при наличии, результаты лабораторного исследования.
4.3. Территориальный орган федерального органа исполнительной власти, уполномоченный на осуществление федерального государственного санитарно-эпидемиологического надзора, при получении извещения об измененном (уточненном) диагнозе информирует об этом медицинскую организацию по месту выявления больного, подавшую первоначальное экстренное извещение.
4.4. Каждый случай коклюша подлежит регистрации и учету в журнале учета инфекционных заболеваний по месту их выявления, а также в территориальных органах федерального органа исполнительной власти, уполномоченного на осуществление федерального государственного санитарно-эпидемиологического надзора.
4.5. Осуществляется регистрация, учет и статистическое наблюдение случаев заболевания коклюшем.
4.6. Ответственность за полноту, достоверность и своевременность регистрации и учета случаев заболеваний (подозрений на заболевание) коклюшем, а также оперативное и полное информирование о нем территориального органа федерального органа исполнительной власти, уполномоченного на осуществление федерального государственного санитарно-эпидемиологического надзора, несет руководитель медицинской организации по месту выявления больного.
4.7. При получении экстренного извещения о случае коклюша (подозрения на это заболевание) специалист территориального органа федерального органа исполнительной власти, уполномоченного на осуществление федерального государственного санитарно-эпидемиологического надзора, проводит эпидемиологическое расследование с заполнением карты эпидемиологического расследования.
V. Лабораторная диагностика коклюша
5.1. Для лабораторной диагностики коклюша применяют бактериологический, серологический и молекулярно-генетический методы исследования. Выбор метода определяется сроком заболевания.
Бактериологический метод используют на ранних сроках заболевания в первые 2-3 недели независимо от приема антибиотиков.
Серологический метод (ИФА) необходимо применять с 3-й недели болезни. По решению лечащего врача проводится повторное исследование крови через 10-14 дней.
Молекулярно-генетический метод используют на любых сроках от начала заболевания, независимо от проведения больному антибиотикотерапии. Молекулярно-генетический метод наиболее эффективен у детей раннего возраста.
5.2. Взятие и транспортирование патологического материала для лабораторной диагностики коклюша осуществляют в установленном порядке (приложение 1 к настоящим санитарным правилам).
5.3. Бактериологическое исследование осуществляют в соответствии с нормативными документами.
При заболевании детей первых месяцев жизни, учитывая особенности иммуногенеза в этом возрасте (замедленную сероконверсию), целесообразно проводить исследование парных сывороток крови одновременно ребенка и матери.
Отрицательный результат серологического исследования не исключает инфицирование возбудителем коклюша. Результаты серологических исследований интерпретируют в совокупности с клинической картиной болезни.
3.1.2. ИНФЕКЦИИ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Диагностика коклюша и паракоклюша
Дата введения: с момента утверждения
1. Разработаны: Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека (Е.Б.Ежлова, А.А.Мельникова, Н.А.Кошкина); Федеральным бюджетным учреждением науки "Санкт-Петербургский научно-исследовательский институт эпидемиологии и микробиологии им.Пастера" (Г.Я.Ценева, Н.Н.Курова); Федеральным бюджетным учреждением науки "Центральный научно-исследовательский институт эпидемиологии" Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека (С.Б.Яцышина, Т.С.Селезнева, М.Н.Прадед); Федеральным государственным бюджетным учреждением "Научно-исследовательский институт детских инфекций Федерального медико-биологического агентства" (Ю.В.Лобзин, И.В.Бабаченко).
2. Утверждены Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главным государственным санитарным врачом Российской Федерации Г.Г.Онищенко 24 мая 2013 г.
3. Введены в действие с момента утверждения.
Термины и сокращения
АКДС - адсорбированная коклюшно-дифтерийно-столбнячная вакцина
ВОЗ - Всемирная организация здравоохранения
ГОСТ - Государственный стандарт
ДНК - дезоксирибонуклеиновая кислота
ИФА - иммуноферментный анализ
КУА - казеиново-угольный агар
ME - международные единицы
МУ - методические указания
ОРВИ - острая респираторная вирусная инфекция
ПСК - период судорожного кашля
ПЦР - полимеразная цепная реакция
РА - реакция агглютинации
РИФ - реакция иммунофлуоресценции
РНК - рибонуклеиновая кислота
СанПиН - санитарно-эпидемиологические правила и нормы
СОЭ - скорость оседания эритроцитов
СП - санитарно-эпидемиологические правила
ТЕ - буфер Трис-ЭДТА
ТУ - технические условия
ФС - фармакопейная статья
цАМФ - циклический аденозинмонофосфат
ELISA - enzyme-linked immunosorbent assay (разновидность ИФА)
FHA - filamentous haemagglutinin (филаментозный гемагглютинин)
NASBA - nucleic acid sequence-based amplification (метод амплификации РНК)
PT - pertussis toxin (коклюшный токсин)
RS-инфекция - инфекция, вызванная респираторно-синцитиальным вирусом
1. Область применения
В методических рекомендациях представлена современная микробиологическая характеристика коклюша в условиях массовой вакцинопрофилактики. В них содержится краткое описание рода Bordetella, включая новые виды, открытые в последнее десятилетие, более детальная характеристика биологических свойств В. pertussis, В. parapertussis и В. bronchiseptica, описание бактериологического метода исследования с использованием приемов, повышающих его информативность, современных методов лабораторной диагностики ПЦР и ИФА. Представлены алгоритмы диагностики коклюша в зависимости от вакцинального статуса, возраста и сроков заболевания пациентов. Цель настоящих методических рекомендаций - унифицировать подходы к лабораторной диагностике коклюшной инфекции.
Методические рекомендации предназначены для специалистов органов и организаций Роспотребнадзора (микробиологов, эпидемиологов), специалистов по клинической лабораторной диагностике, инфекционистов, педиатров, семейных врачей и врачей общей практики.
2. Введение
В довакцинальную эру коклюш занимал второе место среди детских капельных инфекций по уровню заболеваемости и первое по уровню смертности. В настоящее время в мире ежегодно заболевает несколько миллионов человек, умирает около 200 тыс. (в 2008 г. - 16 млн заболевших, 195 тыс. смертей).
Специфическая профилактика коклюша, проводимая в нашей стране с 1959 года, отчетливо повлияла на эпидемический процесс, биологические свойства возбудителя и клинику. Этапы массовой иммунизации характеризовались различным уровнем охвата детей прививками против коклюша и, в соответствии с этим, менялась эпидемиологическая обстановка. Низкий уровень иммунизации в 90-е годы привел к росту заболеваемости коклюшем. Достижение охвата прививками детей первого года жизни (более 95%) в последующие годы и поддержание его на этом уровне обеспечило не только снижение заболеваемости коклюшем, но и с 2001 г. стабилизацию показателей на минимальном уровне (3,2-5,7 на 100 тыс. населения). Особенностью эпидемического процесса коклюша на фоне высокого охвата прививками детей раннего возраста является возникновение периодических подъемов. Это объясняется недостаточной напряженностью и длительностью поствакцинального иммунитета, создаваемого в условиях нередкого нарушения календаря прививок, в частности, несоблюдения сроков вакцинации и интервалов между введениями доз вакцины и проведением ревакцинации, что способствует накоплению значительного числа неиммунных лиц. Увеличение охвата прививками привело в настоящее время к изменению возрастной структуры лиц, заболевших коклюшем. Большинство заболевших составляют школьники 7-14 лет - до 50,0%, дети 3-6 лет - до 25,0%, наименьшую долю - дети в возрасте 1-2 лет - 11,0% и дети до 1 года - 14,0%. В периоды подъема заболеваемости коклюшем интенсивность эпидемического процесса определяется заболеваемостью детей школьного возраста. Темпы роста в этой группе увеличиваются в 2-3 раза. Из числа лиц, заболевших коклюшем, 65% составляют привитые.
Поствакцинальный иммунитет не предохраняет от заболевания. Коклюш в этих случаях протекает в виде легких и стертых форм инфекции, которые диагностируются, в основном, ретроспективно (серологически). После перенесенного заболевания остается более длительный иммунитет.
Истинная заболеваемость коклюшем значительно выше за счет недиагностированной коклюшной инфекции (легких и стертых клинических форм). Трудности клинической диагностики коклюша на ранних стадиях заболевания, отсутствие обследования всех длительно (свыше 7 дней) кашляющих или его проведение на поздних сроках заболевания, а также после продолжительного лечения антибактериальными препаратами приводит к низкому проценту выявляемости возбудителя инфекции. Уровень бактериологического подтверждения диагноза составляет 10-20%. Современные методы исследования позволяют проводить раннюю диагностику заболевания (ПЦР) и существенно облегчают постановку диагноза (ПЦР, ИФА).
Таким образом, коклюш в нашей стране требует пристального внимания со стороны врачей различных специальностей. Своевременная и качественная лабораторная диагностика коклюшной инфекции позволит избежать ошибок в постановке диагноза и будет способствовать эффективной терапии.
3. Характеристика рода Bordetella*, биологические свойства возбудителей коклюша и паракоклюша
* Слово "Bordetella" в наименовании раздела 3 в бумажном оригинале выделено курсивом. - Примечание изготовителя базы данных.
Род Bordetella относится к семейству Alcaligenaceae и включает 9 видов: В. ansorpii, В. avium, В. bronchiseptica, В. hinzii, В. holmesii, В. parapertussis, В. pertussis, В. petrii, В. trematum. Первой (в 1908 г.) была описана В. pertussis, бактерия патогенна для человека и является возбудителем коклюша. В. parapertussis была описана в 1938 г., вызывает у людей паракоклюш (коклюшеподобное заболевание), она также была выделена от овец. В. bronchiseptica была описана в 1911 г., является возбудителем заболеваний дыхательных путей у многих млекопитающих (кашля у собак, атрофического ринита у свиней и др.), но встречается также бессимптомное носительство. У человека редко вызывает заболевание, однако описаны случаи, когда у пожилых людей, заразившихся от домашних животных (кроликов), В. bronchiseptica вызывала длительный кашель. В. avium описана в 1984 г., является возбудителем ринотрахеита у птиц. Описано несколько случаев выделения B. avium от пожилых пациентов с отягощенным анамнезом, с клинической картиной пневмонии. В 1995 г. были описаны сразу два новых вида: В. hinzii и В. holmesii. В. hinzii колонизирует дыхательные пути домашней птицы, была выделена от иммуноскомпрометированных пациентов, описан случай летальной септицемии. В. holmesii выделялась только от людей, обнаруживалась в мокроте, несколько раз в крови, этиологическая роль в развитии инфекций не доказана. В 1996 г. выделена В. trematum, возбудитель вызывает раневые и ушные инфекции. В 2001 г. была описана В. petrii, единственный представитель рода, выделенный из окружающей среды и способный жить в анаэробных условиях. В 2005 г. была выделена В. ansorpii, описано несколько случаев выделения от пациентов с онкологическими заболеваниями (из гнойного содержимого эпидермальной кисты, из крови).
Морфологические и культуральные свойства
Бактерии рода Bordetellae - мелкие (0,2-0,5 мкм0,5-2,0 мкм) грамотрицательные коккобациллы. В мазках - часто биполярно окрашенные, одиночные или в парах, реже в цепочках, имеют нежную капсулу. Все, за исключением В. petrii, - строгие аэробы. Температура выращивания бордетелл +35-37 °С (оптимально +35 °С). Бордетеллы требовательны к условиям роста: 130-150 мг %аминного азота, кровь, дрожжевой экстракт, никотиновая кислота, аминокислоты (цистин, пролин, метионин, серин, глютамин и др.); наиболее требователен возбудитель коклюша, он растет только на специальных средах, в то время как остальные представители рода растут на кровяном агаре. Классической средой для первичного выделения В. pertussis является среда Борде-Жангу (картофельно-глицериновый агар), позднее были предложены синтетические и полусинтетические среды, в частности, казеиново-угольный агар (КУА). На указанных средах бордетеллы вырастают в виде характерных колоний: на среде Борде-Жангу - выпуклые, гладкие, блестящие, серебряного цвета, напоминающие капли ртути, окруженные зоной гемолиза; на КУА - выпуклые, гладкие, серого цвета с жемчужным, желтоватым или беловатым оттенком. Колонии маслянистые, легко снимаются петлей. В. parapertussis и В. holmesii за счет образования пигмента вызывают потемнение сред с кровью, образуют бурую подложку.
Что такое коклюш? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 21 год.
Над статьей доктора Каминской Ольги Николаевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Коклюш (от франц. coqueluche) — острое инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Клинически характеризуется респираторным синдромом (поражением верхних дыхательных путей) с приступообразным кашлем. Имеет характерное название "стодневный кашель", так как симптомы держатся длительно — 3-4 месяца [1] [2] [3] [4] [5] .

Этиология
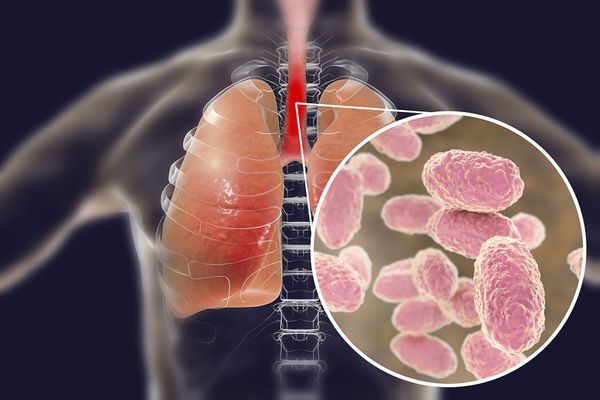
Вид — Bordetella pertussis
Бактерия представляет собой мелкую палочку с закруглёнными концами. Она неподвижная, хорошо окрашивается анилиновыми красителями (при микроскопии данные красители окрашивают коклюшный микроб в красный цвет ) [6] [7] .
Строение Bordetella pertussis
Возбудитель коклюша (Bordetella pertussis) содержит чужеродные вещества (антигены), которые стимулируют образование в организме антител. Антигены, участвующие в реакции агглютинации (склеивания бактерий антителами) называются агглютиногенами , а антитела вызывающие этот процесс — агглютининами . А гглютиноген иначе называют фактором и обозначают цифрами от 1 до 14. Коклюшная палочка в своём строении имеет несколько таких факторов.
Именно по наличию в организме определённых факторов-агглютиногенов с помощью специальных лабораторных исследований возможно определить принадлежность микроба к данному виду. Схожее строение имеет Bordetella parapertussis, которая вызывает похожее заболевание. Отличие возможно только по лабораторным тестам.
Возбудитель неустойчив во внешней среде, поэтому посев нужно делать сразу после взятия материала. При высушивании, облучении ультрафиолетом, под действием дезинфицирующих веществ бактерия быстро погибает [4] [5] .
Эпидемиология
Заболевание коклюш является антропонозом, т. е. им болеют только люди. Источник инфекции — больные коклюшем, носители. В эпидемиологическом плане наиболее опасны бактериовыделители, которые не имеют жалоб и клинических симптомов, ведут активный образ жизни, но выделяют микроб во внешнюю среду, заражая окружающих.
Для коклюша характерен аэрозольный механизм передачи, т. е. заболевание передается воздушно-капельным путём, особенно часто заражение происходит при близком, семейном контакте. Чаще болеют дети дошкольного возраста.
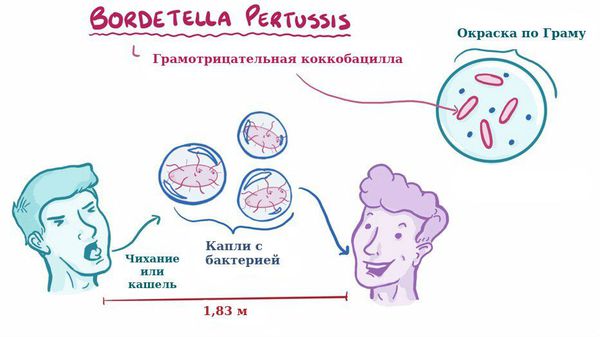
Отмечается высокая восприимчивость к инфекции, индекс контагиозности до 90 %, т. е из 100 человек, которые не болели коклюшем и не прививались, после контакта заболевает до 90 человек. В зимне-весенний период отмечается подъём заболеваемости.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы коклюша
Инкубационный период продолжается до 14 суток. В этот период пациент не предъявляет жалоб, но уже с конца данного периода становится опасен для окружающих, так как начинает выделять коклюшный микроб во внешнюю среду при кашле и чихании. Начало болезни постепенное без лихорадки с умеренно выраженной интоксикацией.
По мере развития заболевания появляются следующие синдромы:
- респираторный (кашель, скудный насморк без гнойного отделяемого);
- интоксикации — выражен умеренно, характеризуется кратковременной невысокой температурой. Высокая температура возможна при развитии осложнений (пневмонии).
Болезнь начинается с появления кашля на фоне слабой интоксикации и насморка. Интенсивность кашля постепенно нарастает, с 10-14 дня кашель становится мучительным, приступообразным с формированием характерных реприз с остановкой дыхания и затруднённым вздохом. Реприза представляет собой кашлевые толчки, сменяющиеся глубоким вдохом по типу "петушиного крика". В приступе кашля у больного синеет лицо, кончик языка при кашле направлен вверх, возможны кровоизлияния в кожу лица и склеры. В одном приступе может быть от 2 до 15 реприз. У детей приступы часто заканчиваются рвотой.
При тяжёлом течении с частотой реприз более 15 в сутки, большой частотой рвоты, связанной с кашлем, отмечается ухудшение физического состояния. Дети до года теряют в весе, начинают отставать в физическом и нервно-психическом развитии, теряют приобретённые навыки: перестают держать головку, переворачиваться, не сидят, хотя до развития заболевания данные навыки присутствовали.

При аускультации (выслушивании дыхания через фонендоскоп) выслушивается жёсткое дыхание, хрипов нет [4] [5] [6] .
Патогенез коклюша
Ворота инфекции — верхние дыхательные пути. Коклюшные палочки прикрепляются к слизистой дыхательных путей, вызывают воспаление без проникновения в кровоток. Коклюшная палочка не имеет факторов агрессии (ферментов), способных растворять клеточные мембраны, сосудистую стенку, поэтому её размножение происходит на поверхности бронха. На месте внедрения увеличивается секреция слизи, реснитчатый эпителий угнетается, формируются очаги некрозов (омертвения). Больше всего процесс затрагивает бронхи и бронхиолы.
В патогенезе судорожных приступов играет роль действие токсина коклюшной палочки. Токсин, попадая в кровоток, вызывает постоянное раздражение рецепторов бронхов, что приводит к перевозбуждению дыхательного центра. Также приступ может быть спровоцирован неинфекционными факторами, например холодным воздухом.
После перенесённого коклюша и вакцинации пожизненного иммунитета не формируется, он сохраняется до 5-6 лет, в дальнейшем возможны повторные заболевания.
Около 5 % случаев коклюша приходится на взрослых. Последние исследования показывают увеличение доли школьников среди заболевших коклюшем, что подтверждается результатами обследования длительно-кашляющих подростков на коклюш [4] [5] [6] [9] .
Классификация и стадии развития коклюша
Критерии тяжести протекания коклюша :
- лёгкая форма (до 15 реприз в сутки);
- средне-тяжёлая (15-25 реприз в сутки);
- тяжёлая (более 25 реприз в сутки) [7] .
По форме:
- Типичная форма коклюша — характерно наличие приступообразного кашля, этапность появления симптомов.
- Атипичная форма коклюша — характеризуется нетипичным покашливанием, отсутствием последовательной смены периодов болезни. Длительность кашля составляет до 50 дней, в среднем около 30 дней. Кашель носит сухой, навязчивый характер, наблюдается напряжение лица, чаще ночью с усилением на второй неделе от начала болезни. Иногда удаётся наблюдать появление единичных типичных приступов кашля при волнении ребёнка, во время еды или в связи с наслоением респираторной вирусной инфекции. Для этой формы характерно редкое повышение температуры и слабая выраженность катарального синдрома (воспаления) слизистых носа и зева [1][2][5][7] .
Клинические периоды (стадии) коклюша:
- Инкубационный период (3-14 дней) — симптомы не проявляются, пациент не предъявляет жалоб .
- Катаральный период (10-13 дней) — наблюдается клиническая картина, характерная для множества простудных заболеваний .
- Пароксизмальный, или спазматический период (1-6 недель) — проявления становятся более выраженными, пациента беспокоит мучительный приступообразный кашель.
- Период обратного развития, или реконвалесценции — приступы кашля становятся редкими , улучшается общее состояние. Этот период, в свою очередь, делят на ранний (развивается через 2-8 недель от начала клинических проявлений) и поздний (спустя 2-6 месяцев) [12] .
Осложнения коклюша
Наиболее частым осложнением является пневмония, которая может быть вызвана самой коклюшной палочкой или быть вторичной из-за активизации микрофлоры бронха.
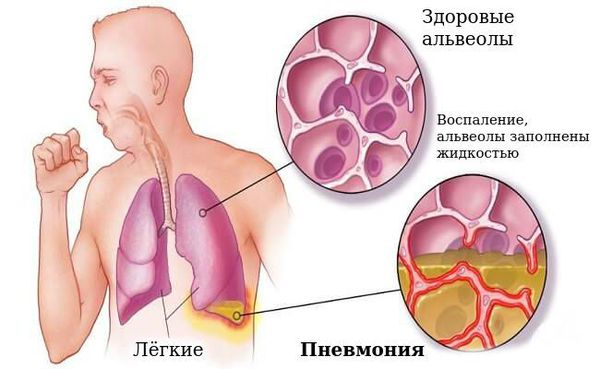
В период спазматического кашля возможны: остановка дыхания, ателектазы (спадение доли лёгкого), пупочная и паховая грыжи, энцефалопатия (нарушение поведения, расстройство внимания, у детей до года отставание в психомоторном развитии, беспокойный сон, раздражительность).
Данные осложнения чаще развиваются у грудных детей. У взрослых осложнения встречаются редко [5] [7] [9] .
Диагностика коклюша
К какому врачу обратиться при коклюше
При подозрении на коклюш следует обратиться к врачу-инфекционисту.
Лабораторная диагностика коклюша
К методам лабораторной диагностики относятся:
- Клинический анализ крови: при коклюше наблюдается лимфоцитарный лейкоцитоз, СОЭ (скорость оседания эритроцитов) повышена или в норме.
- Бактериальный посев с носоглотки (мазок) на коклюш.
- ПЦР диагностика (мазок с носоглотки).
- ИФА (иммуноферментный анализ) крови с определением маркеров проникновения инфекции — антител IgG и IgM, IgА к Bordetella pertussis. Исследование проводится двукратно с интервалом 10-14 дней, оценивается нарастание антител IgG (отвечают за устойчивый иммунитет к инфекции) в четыре раза в динамике. Наличие в крови IgM (первый ответ на инфекцию), IgА (обеспечивают местную защиту на уровне слизистых оболочек) к Bordetella pertussis является подтверждением диагноза [5][7][8][10] .
Дифференциальная диагностика
Длительный кашель может указывать не только на инфекционные заболевания, но и на патологии ЖКТ и других систем.
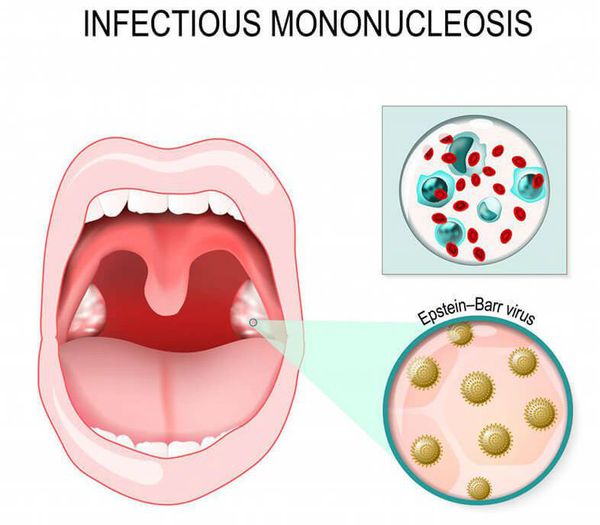
Инфекционный мононуклеоз может характеризоваться длительным кашлем из-за увеличения всех групп лимфоузлов, в том числе расположенных около бронха. Возникает синдром сдавления бронха, что вызывает длительный сухой кашель. Отличительная особенность — высокая и длительная лихорадка, кашель протекает без реприз. Диагноз подтверждается результатами обследования крови: в клиническом анализе крови на фоне повышения общего числа лейкоцитов с преобладанием лимфоцитов определяются специфичные клетки — мононуклеары, при серологическом исследовании крови определяются антитела класса IgM к вирусу Эбштейна — Барр.
Паракоклюш — заболевание, клинически не отличимое от коклюша. Вызывается схожей бактерией Bordetella parapertussis. Диагностика совпадает с таковой при коклюше. Возможно только лабораторное подтверждение: выделение Bordetella parapertussis при бактериологическом посеве со слизистой носоглотки, при ПЦР-исследовании, нарастание титров антител к Bordetella parapertussis при обследовании крови метом ИФА.
Туберкулёз — заражение туберкулёзной палочкой приводит к состоянию, для которого характерно поражение внутригрудных лимфоузлов (чаще у детей), лёгких (чаще у взрослых). В клинике преобладает длительный, навязчивый кашель, интоксикация, снижение массы тела. Репризы не характерны, необходимо дообследование у фтизиатра для исключения туберкулёза. Для уточнения диагноза применяют рентгенологические методы исследования лёгких, мультиспиральную компьютерную томографию (МСКТ) грудной клетки, учёт реакций туберкулиновых проб (реакция Манту, Диаскинтест), бактериологические методы исследования (посев мокроты на туберкулёзную палочку).
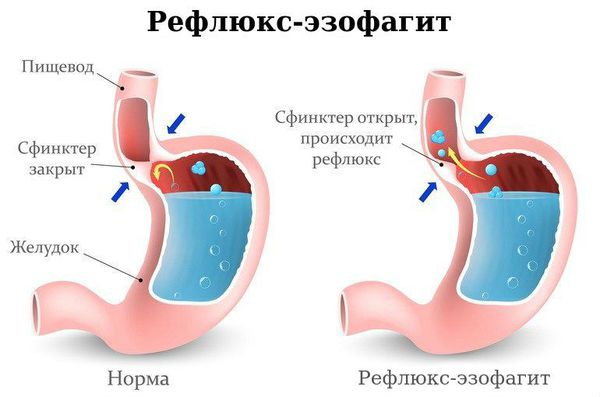
Рефлюкс-эзофагит — при данном состоянии возникает заброс кислого содержимого желудка в пищевод. Из-за близкого расположения пищевода и бронхов происходит раздражение последних и в клинике появляется кашель. Характерно появление кашля в положении лёжа, ночной кашель преобладает над дневным. Диагноз подтверждается проведением ультразвукового исследования желудка. Лечение рефлюкс-эзофагита проводит врач-гастроэнтеролог [5] [7] .
Дополнительные методы обследования: на рентгенограмме органов грудной клетки при неосложнённом коклюше отмечаются признаки усиления лёгочного рисунка: из-за отёка и воспаления на рентгеновском снимке тень лёгкого более выражена.
Лечение коклюша
В домашних условиях осуществляется лечение лёгких форм при условии отсутствия в семье непривитых детей.
Нужен ли постельный режим пациенту с коклюшем
Режим — домашний, постельный режим по самочувствию.
Когда необходимо лечение в стационаре
Тяжёлые формы подлежат госпитализации в инфекционный стационар. Показания для госпитализации: остановка дыхания, более 10 реприз в день, возраст до двух лет.
Диета при коклюше и общие рекомендации
Диета при коклюше — общий стол. Общие рекомендации: увлажнение воздуха (снижает раздражение рецепторов бронхов, уменьшает частоту реприз), витаминотерапия, исключение пассивного курения, проветривание и влажная уборка помещения.
Какие медикаменты и физиотерапевтические процедуры помогут при коклюше
В катаральный период показано применение антибактериальной терапии. Коклюшный микроб чувствителен к макропенам (азитромицин) и защищённым аминопенициллинам (амоксициллина клавуанат). В период спазматического кашля антибиотики малоэффективны, так как в этот период микроба уже нет в организме человека, клиника развивается на основании уже выделенного токсина.
Показаны ингаляции через небулайзер с гормонами (будесонид) [5] [6] [7] .

Как облегчить кашель при коклюше. Симптоматическая терапия
Облегчить кашель помогут препараты на основе кодеина или либексина, насморк — сосудосуживающие препараты в каплях или спрее.
Народные методы лечения коклюша
Народные методы не имеют доказанной эффективности, поэтому применение их может нанести вред здоровью. Отсутствие своевременного адекватного лечения коклюша, особенно у маленьких детей, опасно осложнениями — пневмонией и остановкой дыхания.
Прогноз. Профилактика
Прогноз обычно благоприятный. Симптомы коклюша нарастают в течение месяца, стихают за 2-4 месяца. Рецидивы связаны с наслоением ОРЗ, так как снова возникает раздражение слизистой бронха, усиливается кашель, учащаются репризы. На фоне лечения ОРЗ симптомы коклюша угасают.
Вакцинация против коклюша
Основным профилактическим мероприятием является вакцинация. Вакцинация позволяет сформировать иммунитет к коклюшу после введения в организм специальных иммунобиологических препаратов. Современные вакцины против коклюша входят в состав комплексных вакцин отечественного и зарубежного производства. В состав комплексных вакцин кроме коклюшного компонента может входить дифтерийный и столбнячный анатоксин, вакцина против гепатита В, гемофильной инфекции и полиомиелита (таблица 1).
В соответствии с Национальным календарём профилактических прививок вакцинация показана детям с трёх месяцев жизни. Курс прививок в первый год состоит из трёх вакцинаций с интервалом 45 дней. Дальнейшие прививки проводят на втором году жизни (через год от последней вакцинации). Вакцинацию против коклюша можно сочетать с другими прививками Национального календаря прививок: грипп, пневмококковая инфекция. Все вакцины, содержащие коклюшный компонент, взаимозаменяемы.
Таблица 1. Компоненты комплексных вакцин для профилактики коклюша
Комплексные вакцины имеют ограничение применения по возрасту пациента (таблица 2). У детей вакцинация от коклюша возможна до 4-6 лет. Длительность иммунного ответа после вакцинации составляет до 5-6 лет.
Читайте также:

