Не работают почки что делать интоксикация организма
Обновлено: 24.04.2024
Острая почечная недостаточность (ОПН) — внезапно возникающее и преимущественно обратимое нарушение функции почек. Острая почечная недостаточность — опасное для жизни состояние, которое требует неотложной помощи в отделении интенсивной терапии. Для борьбы с ОПН нужно устранить причину ее появления, нормализовать баланс воды и электролитов, ликвидировать осложнения. Синдром сопровождается быстро нарастающей интоксикацией организма продуктами азотистого обмена и признаками тяжелых нарушений водно-электролитного баланса. Частота встречаемости невысока — от 0,18% до 0,28% в среднем в популяции, но острая недостаточность почек не теряет своей актуальности. Болезнь крайне быстро прогрессирует, сопровождается множественными нарушениями работы организма, без лечения имеет высокий риск летального исхода.
Чаще всего острая почечная дисфункция возникает у госпитализированных пациентов, особенно среди групп людей, нуждающихся в гемодиализе или находящихся в критическом состоянии. Мужчины и женщины болеют одинаково часто, у пожилых людей риск ОПН в 5 раз выше, по сравнению с молодыми пациентами.

Причины острой почечной недостаточности
По причинам возникновения острая недостаточность почек подразделяется на 3 формы:
- Преренальная ОПН. Почечная дисфункция формируется из-за нарушения кровообращения в органе. Симптомы почечной недостаточности могут быть вызваны кровопотерей, травматическим шоком, инфекционно-токсическим шоком, обезвоживанием при массивных ожогах или кишечных инфекциях.
- Ренальная ОПН. Этот вид ОПН вызван прямым повреждением почек и в 75% случаев он вызван некрозом почечных канальцев. Синдром возникает как острое осложнение шоковых состояний, а также при отравлении токсинами и лекарственными средствами. В 25% ситуаций ренальная форма недостаточности вызвана гломерулонефритом и интерстициальным нефритом.
- Постренальная ОПН. Этот вид болезни провоцирует острая задержка оттока мочи из лоханок почки у пациентов с мочекаменной болезнью. Реже причиной выступают забрюшинные опухоли, спайки между органами брюшной полости после хирургического лечения или хронических воспалительных процессов.
Независимо от вида ОПН, основной фактор повреждения — острая почечная ишемия, которая запускает шоковую перестройку кровотока, нарушает процессы обезвреживания и выведения токсинов.
Симптомы и стадии острой почечной недостаточности
У 90% мужчин и женщин почечная недостаточность имеет типичное течение с последовательной сменой 4 фаз:
- начальная;
- олигоанурическая;
- фаза полиурии (восстановления диуреза);
- период выздоровления.
На начальной стадии специфические признаки отсутствуют, поэтому диагностика затруднена. Пациенты могут ощущать слабость, сонливость, тошноту, но часто эти симптомы игнорируются либо остаются незамеченными на фоне более острых проявлений основного заболевания. При МКБ на первый план выходят признаки почечной колики, при интоксикациях человека больше беспокоят расстройства ЖКТ, а при шоковых состояниях клиническая картина развивается так быстро, что период предвестников теряется.
Главный симптом второй стадии ОПН — уменьшение выделения мочи менее 500 мл в сутки. При этом в крови накапливается большое количество продуктов метаболизма и изменяется содержание микроэлементов. Кожа и слизистые оболочки пациента становятся сухими, пульс ускоряется, артериальное давление снижается. Нередко возникают боли и судороги в мышцах, затруднения дыхания, спазм гортани, кишечная непроходимость. Больной находится в состоянии угнетенного сознания, тяжесть психических нарушений определяется причиной дисфункции почек. Вторая фаза почечной недостаточности продолжается от нескольких дней до 4-6 недель, хотя продолжительная олигурия более характерна для пожилых мужчин и женщин с множественными сопутствующими заболеваниями.
При успешном лечении, когда острая недостаточность почек переходит в третью фазу развития, у пациентов постепенно увеличивается диурез. Количество суточной мочи превышает 2-2,5 л, она имеет небольшую плотность. Длительность симптомов полиурии составляет до 2 недель, а у женщин с акушерской патологией эта фаза может немного удлиняться из-за медленного восстановления работы почек.
Стадия восстановления является наиболее продолжительной: чтобы почечная функция пришла в норму, потребуется от 6 до 12 месяцев. Все это время у пациентов могут быть остаточные симптомы недостаточности почек в виде слабости, одышки, функциональных нарушений работы сердца.
Методы диагностики ОПН
Острая почечная дисфункция диагностируется без труда благодаря ярким симптомам олигоанурической стадии. Грамотный врач определяет ее уже при первичном осмотре пациента, а дополнительные исследования назначаются для уточнения тяжести нарушений здоровья.
При первичной диагностике врач обращает внимание на такие признаки:
- состояние водного баланса по степени упругости и гидратации кожного покрова и слизистых оболочек;
- наличие геморрагических или других высыпаний на коже;
- состояние нервной системы по степени сохранности рефлексов, уровню сознания, внешнему виду глазного дна;
- работу сердечно-сосудистой системы по данным измерения АД, подсчета пульса, перкуссии и аускультации сердца;
- состояние органов брюшной полости, в том числе возможность острой хирургической или акушерско-гинекологической (у женщин) патологии.
Недостаточность почечной функции подтверждают данными лабораторной диагностики. Основной метод — биохимический анализ крови с определением показателей общего белка, креатинина, мочевины, калия, натрия, кальция, фосфора. Для подбора правильного лечения может потребоваться расширенное обследование:
- общий анализ мочи (при наличии мочевыделения);
- биохимический анализ мочи;
- общий анализ крови;
- показатели свертывающей системы крови;
- иммунологические тесты на уровень комплемента, ревматоидного фактора, антинуклеарных антител — если почечная недостаточность предположительно вызвана нефрологическим заболеванием;
- УЗИпочек, мочеточников и мочевого пузыря;
- КТ забрюшинного пространства и органов малого таза.
Для упрощения диагностики организация KDIGO в 2012 году предложила использовать 3 основных симптома:
- увеличение уровня креатинина в сыворотке крови на о,3 мг/до и более за 48 часов;
- повышение креатинина в крови более чем в 1,5 раза от исходного уровня за последние 7 дней;
- показатель диуреза менее 0,5 мл/кг/час в течении 6 и более часов.
Если у пациента есть хотя бы один из вышеназванных симптомов, то острая недостаточность функции почек присутствует со 100% вероятностью, и лечение нужно начинать в кратчайшие сроки.
Лечение острой почечной недостаточности
Острая почечная дисфункция требует неотложной помощи. Пациента госпитализируют в отделение реанимации и интенсивной терапии, где можно провести полноценное лечение. На стадии начальных признаков основной задачей врачей является устранение причины ОПН. С этой целью применяют:
- восполнение водно-электролитного баланса внутривенными инфузиями;
- промывание ЖКТ, применение энтеросорбентов и антидотов, если у пациента острая интоксикация;
- проведение гемосорбции или плазмафереза для быстрого удаления токсинов из крови;
- постановку трансуретрального катетера или экстренную операцию для удаления камней из мочевыводящих путей.
При снижении выделения мочи на втором этапе почечной недостаточности рекомендуется назначение диуретиков, которые борются с гипергидратацией организма. Чаще всего используют препараты из группы петлевых диуретиков, чтобы получить быстрый эффект. По показаниям проводится антикоагулянтная и антиагрегантная терапия, чтобы улучшить кровоснабжение почек. Симптоматическое лечение может включить витаминно-минеральные комплексы, применение гастропротекторов, адекватное обезболивание, назначение противорвотной терапии.
После ликвидации признаков острой недостаточности почек пациентам назначается диспансеризация у нефролога или уролога для контроля работы почек и основных показателей крови. Особенно это касается больных с длительным периодом олигоанурии, при котором со временем может сформироваться хроническая почечная недостаточность. Пристальному наблюдению подлежат люди с сопутствующей патологией, например, при мочекаменной болезни или при аденоме простаты у мужчин.
С помощью своевременного и комплексного лечения в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина врачам удается быстро восстановить почечную функцию и убрать патологические симптомы ОПН. Чем раньше пациент поступает в клинику, тем проще определить причину недостаточности органа и тем выше шансы на успешное выздоровление без отдаленных осложнений.
Филиалы и отделения, в которых лечат острую почечную недостаточность
Токсическая нефропатия — это повреждение гломерулярного аппарата и почечных канальцев, вызванное действием экзо- и эндотоксинов, гемодинамическими и метаболическими нарушениями при отравлениях. Проявляется болями в пояснице, астеническим синдромом, отечностью, олигоанурией, которая впоследствии сменяется полиурией, полиорганными нарушениями. Диагностируется при помощи общего, биохимического анализов крови и мочи, проб Реберга, Зимницкого, УЗИ и томографии почек, УЗДГ почечных сосудов, химико-токсикологических исследований. Лечение включает проведение дезинтоксикационной терапии, инфузионной коррекции нарушений метаболизма, ЗПТ.
МКБ-10
Общие сведения
Токсическая нефропатия — собирательное понятие, объединяющее ряд нефрологических заболеваний со сходным этиопатогенезом и клинической картиной. Распространенность патологии достигает 0,04%, что составляет до 20% всех регистрируемых случаев ОПН. Рост заболеваемости связан со все более широким применением химических веществ на различных производствах и в быту: по наблюдениям, ежегодно до 10 млн. человек постоянно контактирует с нефротоксичными химикатами. Кроме того, обратной стороной успехов фармацевтической отрасли стало появление новых лекарственных средств, оказывающих влияние на почки. Актуальность своевременного выявления токсической формы нефропатий обусловлена высоким уровнем смертности и тяжелыми исходами при необратимой деструкции ткани почек.

Причины
Поражение почечной паренхимы обусловлено воздействием химических веществ, оказывающих прямой или опосредованный нефротоксический эффект. В большинстве случаев ренальную дисфункцию, а в тяжелых случаях и деструкцию тканей, вызывают экзогенные производственные и бытовые яды, хотя у некоторых пациентов заболевание вызвано эндогенной интоксикацией. Специалисты в сфере урологии и нефрологии выделяют следующих группы причин, которые приводят к развитию нефропатии:
- Прием веществ с нефротоксическим эффектом. При попадании в почки ядов этой группы возникают острая гломерулопатия или тубулярный некроз, вызванный реабсорбцией большого количества токсических веществ. Непосредственным повреждающим эффектом на почечную ткань обладают соли тяжелых металлов (кадмия, свинца, ртути, золота, мышьяка, йода, висмута, хрома и др.), этиленгликоль, щавелевая и борная кислоты, бензин, фенол, толуол, орелланиновые грибные токсины, яды некоторых животных.
- Опосредованное токсическое повреждение почек. Отравления веществами с гемолитическим эффектом (уксусной кислотой, мышьяковистым водородом, медным купоросом, змеиным ядом и др.) осложняются закупоркой нефронов гемоглобином. Аналогичное повреждение вызывают массивное размозжение тканей и синдром длительного сдавления, при которых наблюдается миоглобинурия. При токсическом поражении печени ренальная паренхима вторично повреждается ксенобиотиками и эндогенными токсинами.
- Общие клинические проявления отравления. Ряд химических веществ не оказывают прямого нефротоксического эффекта, однако системные проявления, возникающие при их приеме, приводят к тяжелой ренальной дисфункции. Чаще всего токсические формы нефропатии развиваются на фоне отравлений с клиникой шока, некомпенсированного ацидоза, выраженных метаболических расстройств. Такая же ситуация возникает под влиянием эндо- и экзотоксинов патогенной и условно-патогенной микрофлоры.
Постоянное расширение ассортимента медикаментозных препаратов, в первую очередь антибактериальных и противоопухолевых средств, привело к увеличению количества случаев токсической лекарственной нефропатии. По результатам исследований, более чем у 30% пациентов неолигурическая почечная недостаточность связана с приемом фармацевтических препаратов.
Нефротоксичные медикаменты могут прямо повреждать почечные канальцы (аминогликозиды, амфотерицины, иммуноглобулины, НПВС и др.), вызывать их закупорку (сульфаниламиды, циклоспорины, производные пуриновых нуклеозидов), системно нарушать ренальную гемодинамику (β-адреноблокаторы, некоторые диуретики) или оказывать сочетанное действие. Развитие токсической ятрогенной нефропатии также возможно при проведении лучевой терапии.
Патогенез
Механизм развития токсической нефропатии определяется причинами, спровоцировавшими почечную дисфункцию. Патогенез расстройств, вызванных нефротоксинами прямого действия, основан на нарушении биохимических процессов в нефронах, эпителиоцитах проксимальных и дистальных канальцев. После фильтрации клубочками токсическое вещество попадает в канальцевую систему, где вследствие реабсорбции воды его уровень возрастает почти в 100 раз. Возникающий градиент концентрации способствует поступлению и накоплению ксенобиотика в канальцевом эпителии до определенного критического уровня.
В зависимости от типа экзотоксина в эпителиоцитах происходят процессы деструкции клеточных и митохондриальных мембран, лизосом, компонентов цитоплазмы, гладкого эндоплазматического ретикулума, рибосом и т. п. с развитием в наиболее тяжелых случаях острого тубулярного некроза. Некоторые нефротоксины за счет инициации гипериммунных процессов разрушают гломерулярный аппарат коркового слоя. Осаждение в клубочковых структурах иммунных комплексов или образование в мембранах комплексных антигенов с последующей атакой антител провоцируют начало острого гломерулонефрита или интерстициального нефрита без повреждения канальцевых эпителиоцитов. Важным фактором прямой нефротоксичности является способность некоторых веществ стимулировать образование свободных радикалов.
Патогенез опосредованного повреждения почек при закупорке канальцев основан на развитии в их клетках некротических процессов, нарушении реабсорбционной способности. Внутриренальный застой мочи сопровождается ретроградным током гломерулярного фильтрата и последующим повреждением нефронов. При нефропатиях, возникших на фоне общих отравлений, основой патоморфологических изменений обычно становится ишемия клеток и нарушение биохимических процессов за счет кислотно-щелочного и водно-электролитного дисбаланса. На начальном этапе возникает дисфункция эпителиоцитов, которая впоследствии может осложниться токсической дегенерацией и некрозом канальцевого эпителия, деструкцией гломерулярных базальных мембран, интерстициальным отеком.
Классификация
Систематизация форм токсической нефропатии проводится с учетом особенностей этиопатогенеза заболевания и тяжести симптоматики. Такой подход позволяет выработать оптимальную тактику ведения пациента, а в ряде случаев предупредить развитие необратимой деструкции тканей. С учетом этиологического фактора и механизма повреждения почек различают следующие формы заболевания:
- Токсическая специфическая нефропатия. Развивается под влиянием экзогенных и эндогенных веществ с прямыми и опосредованным нефротоксическим эффектом. Отличается быстрым развитием тканевой деструкции, которая у части пациентов является необратимой. Чаще требует раннего начала заместительной почечной терапии.
- Токсическая неспецифическая нефропатия. Осложняет течение отравлений и заболеваний с выраженным интоксикационным синдромом, при которых ведущими становятся гемодинамические и метаболические расстройства. На начальных этапах нарушения носят функциональный характер и лишь позднее начинается разрушение тканей.
При легком течении нефропатия выявляется лабораторно: в клиническом анализе мочи определяется повышенное содержание белка, лейкоцитов, эритроцитов, появляются цилиндры. Средняя степень характеризуется уменьшением количества мочи и нарушением фильтрационной функции с увеличением уровня мочевины, креатинина, калия в сыворотке крови. Для тяжелого течения характерна клиника ОПН, вплоть до наступления уремической комы.
Симптомы токсической нефропатии
Возникают тошнота, рвота, понос. Кожные покровы и видимые слизистые становятся сухими, желтушными. Нарастание почечной недостаточности сопровождается практически полным прекращением мочевыделения, усилением отечности, ее нисходящим распространением на другие отделы тела, появлением петехиальной сыпи. При тяжелых поражениях развивается мозговая симптоматика — вялость, заторможенность, оглушенность, слуховые, зрительные, тактильные галлюцинации, судорожный синдром. Признаки выраженной ренальной дисфункции обычно сохраняются в течение 7-14 суток.
На следующем этапе развития заболевания, длящемся от 10-15 до 30 дней, олигоанурия сменяется постепенным усилением диуреза. Больной выделяет за сутки от 1,8 до 5-8 л и более мочи. Сохраняются слабость, утомляемость, мучительная жажда, уменьшается масса тела. Длительность периода реконвалесценции при интоксикационной нефропатии зависит от объема и характера поражения. Обычно для восстановления функциональной состоятельности органа требуется от 6 месяцев до 2 лет.
Осложнения
В 20-70% случаев токсическая нефропатия завершается летальным исходом из-за массивной необратимой деструкции ренальной паренхимы. Снижение фильтрационной функции у пациентов с ОПН приводит к гиперкалиемии с замедлением сердечного ритма, фибрилляцией и асистолией желудочков. Нарушение работы сердца в сочетании с гипопротеинемией повышает риск развития отека легких.
Длительная уремия сопровождается усиленным выделением азотистых метаболитов через кожу, серозные и слизистые оболочки с развитием уремического перикардита, плеврита, гастрита, энтероколита, ларинготрахеита, токсическим поражением печени, костного мозга. При нарушении секреции компонентов ренин-ангиотензиновой системы возможно развитие артериальной гипертензии. Отдаленными последствиями токсического поражения почек являются хронический тубулоинтерстициальный нефрит, хроническая почечная недостаточность, новообразования органов мочевыделительного тракта.
Диагностика
Постановка диагноза токсической нефропатии обычно не представляет сложности в тех случаях, когда заболевание возникло после отравления химическим веществом. Диагностический поиск направлен на оценку характера, объема возможного повреждения тканей, определение выраженности ренальной дисфункции. Пациентам с нефропатией рекомендованы следующие лабораторно-инструментальные методы исследований:
- Общий анализ мочи. Определяются протеинурия, лейкоцитурия, микрогематурия, цилиндрурия. Относительная плотность мочи в олигоанурической фазе превышает 1030 г/л, в полиурической составляет ниже 1003 г/л. Дополнительное проведение пробы Зимницкого при полиурии выявляет снижение концентрационной функции.
- Биохимический анализ крови. До восстановления объема диуреза повышаются сывороточные уровни креатинина, мочевой кислоты, азота мочевины, калия, кальция, неорганического фосфора. Нарушение фильтрационной способности гломерул также подтверждается результатами нефрологического комплекса и пробы Реберга.
- УЗИ почек. При эхографии нефропатия токсического типа проявляется увеличением размеров почечной паренхимы за счет интерстициального и лимфостатического отека. Участки некроза имеют вид гипоэхогенных полостей или гиперэхогенных включений. УЗДГ ренальных сосудов выявляет гемодинамические нарушения.
- Томография почек. Компьютерная томография почек позволяет получить послойное изображение ренальных тканей и обнаружить даже небольшие участки деструкции. В целях безопасности при токсических поражениях исследование рекомендуется проводить без контраста или заменить его МРТ, хотя в таком случае информативность несколько снижается.
Для подтверждения токсического характера нефрологической патологии по возможности проводятся химико-токсикологические исследования, позволяющие установить химическое вещество, которое вызвало расстройство. Контрастные методы исследований (экскреторная урография, ангиография почек) применяют с осторожностью в связи с риском усугубления клинической ситуации контраст-индуцированными деструктивными процессами. Для контроля за состоянием других органов и систем проводятся биохимические пробы печени, коагулограмма, ЭКГ. Изменения общего анализа крови неспецифичны: могут выявляться анемия, умеренный лейкоцитоз, повышение СОЭ, тромбоцитопения.
Нефропатию токсического происхождения дифференцируют со вторичными нефропатиями другого генеза (контраст-индуцированной, диабетической, дисметаболической и др.), острым гломерулонефритом, ишемическим некрозом почек, травматическими повреждениями почечной паренхимы, атероэмболической болезнью. По назначению уролога-нефролога пациента консультируют токсиколог, анестезиолог-реаниматолог, невролог, терапевт, кардиолог, пульмонолог, гепатолог.
Лечение токсической нефропатии
Больных, почки которых повреждены в результате отравления экзо- или эндотоксинами, госпитализируют в палату интенсивной терапии. Основными терапевтическими задачами являются скорейшая элиминация химического вещества, коррекция метаболических расстройств, предупреждение возможных осложнений. С учетом этапа заболевания пациентам показаны:
- Дезинтоксикационная терапия. Проводится в первые часы и сутки после отравления. Для ускоренного выведения токсина проводят промывание желудка, форсированный диурез с назначением осмотических мочегонных и салуретиков, используют адсорбенты, слабительные средства, специфические антидоты. В сложных случаях эффективны плазмаферез, гемосорбция, гемофильтрация, ультрафильтрация, гемодиализ, перитонеальный диализ. Некоторым пациентам назначают переливание крови и ее компонентов.
- Инфузионная коррекция метаболических нарушений. Начинается сразу после госпитализации и продолжается в олигоанурическом периоде ОПН. Для восстановления электролитного баланса и кислотно-щелочного равновесия применяют антагонисты калия (обычно — препараты кальция), инфузию глюкозы с инсулином, ощелачивающие полиионные растворы. Возможен дальнейший прием энтеросорбентов, связывающих токсические метаболиты. При значительной ренальной дисфункции оправдано проведение ЗПТ.
При утяжелении состояния больного проводится комплексная противошоковая терапия, купируются неотложные состояния (уремическая кома, отек легких, судорожный синдром, гипертонический криз). В полиурической фазе продолжается массивная (до 5-6 л/сут) инфузионная терапия для поддержания ОЦК и физиологической концентрации метаболитов. На этапе восстановления проводится общеукрепляющее лечение и определяется тактика дальнейшего ведения пациента с учетом степени сохранности почечных функций.
Прогноз и профилактика
Токсическая нефропатия — тяжелое, прогностически неблагоприятное расстройство с высокими показателями летальности. Своевременное установление токсина, правильная оценка морфологической сохранности и функциональной состоятельности почечной паренхимы, проведение адекватной интенсивной терапии повышают шансы благоприятного исхода нефропатии. Профилактика заболевания направлена на предупреждение попадания в организм токсических веществ: ограничение времени контакта с нефротоксичными ядами, использование средств индивидуальной защиты (респираторов, защитной одежды), отказ от употребления в пищу незнакомых грибов.
Работникам предприятий с вредными условиями производства рекомендовано прохождение профилактических медосмотров для раннего выявления почечной дисфункции. Для снижения количества случаев гемодинамического и метаболического поражения почечных клеток при системных нарушениях пациентам с отравлениями рекомендован регулярный контроль функциональной состоятельности почек и адекватное купирование острого состояния. С учетом роста распространенности лекарственных нефропатий при назначении нефротоксичных лекарственных средств необходимо тщательное обследование пациента для выявления предпосылок к токсическому повреждению ренальной паренхимы.
2. Патогенез токсических нефропатий/ Гоженко А.И. // Актуальные проблемы транспортной медицины. — 2006 — № 2.
3. Клинико-морфологические изменения при токсической нефропатии, вызванной отравлением некоторыми спиртсодержащими жидкостями: Автореферат диссертации/ Морозов В.И. – 1996.
4. Механизмы хронической токсической нефропатии у рабочих химической промышленности: Автореферат диссертации/ Письменский А.В. – 2006.
Первые проявления заболевания почек остаются часто незамеченными. Время от времени почти каждого человека может беспокоить поясница, наблюдаются скачки артериального давления или возникает головная боль. Обычно эти симптомы проходят самостоятельно. Люди не обращают на них должного внимания, в то время как патологический процесс в почках усугубляется. К врачу обращаются тогда, когда нормальная функциональность органа уже нарушена. Чтобы этого не произошло, нужно знать что такое воспаление почек, симптомы и лечение этого болезненного состояния.
Нефрит: что за болезнь и ее виды
В медицине все воспалительные процессы, которые возникают в почках и охватывают орган полностью или возникают отдельными очагами называют нефрит. Он может быть односторонним (охватывает одну почку) или двухсторонним.
В зависимости от локализации воспаления и его распространения выделяют несколько видов заболеваний:
- Пиелонефрит — наиболее распространенный диагноз. Наблюдается больше у молодых женщин. Причиной являются инфекционные возбудители. Чаще это бактерии и вирусы. Патологический процесс охватывает чашечки, лоханку и паренхиму органа.
- Гломерулонефрит — диагностируется редко. Это состояние опасно осложнениями, так как воспаление распространяется быстро. Поражаются в основном почечные клубочки, иногда — канальцы. Может стать причиной почечной недостаточности. Наблюдается чаще у мальчиков в возрасте до 10 лет.
- Интерстициальная форма — опасная разновидность. Воспаление возникает в промежуточной ткани органа, а также поражает канальцы. Значительно ухудшается работа почек. На начальной стадии легко поддается терапии, при запущенном течение возможна кома и летальный исход.
- Лучевой — причиной является негативное воздействие ионизирующего излучения. Первые симптомы проявляются только спустя 2-3 месяца. Редкая форма.
- Шунтовый — возникает на фоне других системных заболеваний. Это может быть ревматоидный артрит, красная волчанка или аутоиммунные патологии.
По клиническому течению заболевания выделяют острое воспаление почек и хроническое.
Если патология возникает на фоне общего здоровья, то она является первичной. В 80% случаев всех нефритов человек раньше с заболеваниями почек не сталкивался. Вторичное поражение органа происходит из-за уже существующего в организме воспаления в других близлежащих органах.
Проявления воспаления почек
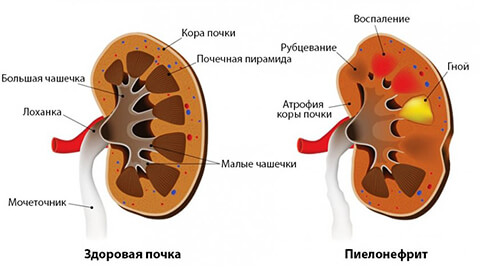
Начало заболевания часто протекает в острой форме. Для этого периода характерны следующие симптомы:
- опоясывающая боль в области поясницы;
- изменение цвета мочи;
- общая усталость и недомогание;
- редкие позывы к мочеиспусканию;
- гипертония;
- отеки лица и тела;
- редкие позывы к мочеиспусканию.
При усугублении состояния может беспокоить жажда, сухость во рту, рези при мочеиспускании. При возникновении воспаления правой почки боли будут ощущаться с правой стороны, чуть ниже поясницы.
Если в этот период не обратиться к специалисту и не начать лечение, то болезнь приобретает хроническое течение. Для него характерны периоды обострений и ремиссии. Симптоматика менее выражена, в период возвращения болезни проявления схожи с острой формой.
Длительное течение заболевания приводит к тому, что почка уменьшается в размере. Она не может работать в полную силу, что приводит к интоксикации. Частым осложнением является уремия. Это тяжелое состояние, при котором из-за почечной недостаточности в организме накапливаются шлаки и токсины.
Частые обострения оказывают негативное влияние на состояние сердечно-сосудистой системы. У женщин часто симптоматика болезни почек может напоминать гинекологические болезни. Здесь важно пройти тщательное обследование, чтобы выявить истинную причину недомогания.
При болезни почек воспаление нередко протекает в скрытой форме. Особенно у детей. Если ребенок стал бояться ходить в туалет, стало возникать самопроизвольное мочеиспускание или в моче появились непонятные примеси — обязательно нужна консультация детского уролога.
Причины воспаления почек
Провокатором воспалительного процесса являются патогенные микроорганизмы. Чаще всего энтерококк, стафилококк, а также кишечные бактерии. В 15-20% наблюдается смешанная инфекция.
Возбудитель в почку может попасть по мочевыводящим путям, через кровь или лимфогенным путем. Активизация патологического процесса запускается из-за общего переохлаждения, перенесенного инфекционного заболевания. Особенно если человек перенес болезнь на ногах.
В группе риска по заболеваниям почек входят люди, у которых имеется:
- Врожденное или приобретенное (в результате травмы) сужение мочевыводящих путей.
- Сахарный диабет, нарушения обмена веществ.
- Были проведены оперативные вмешательства или исследования связанные с проникновением в мочевыводящие каналы. Это установка катетера, введение диагностических инструментов.
Также увеличивает риск длительный прием некоторых медикаментов, действие которых направлено на подавление иммунитета. Например, при трансплантации органов. Чаще всего болезни почек поражают женщин. Это связано с особенностями строения женской мочевыделительной системы.
Причинами вторичного поражения почек являются:
- инфекционно-воспалительный процесс в других органах;
- злоупотребление алкоголем;
- отравление промышленными или бытовыми химикатами; наркомания;
- сильная доза облучения;
- туберкулез.
Диагностика и лечение воспаления почек
При возникновении симптомов нужно обращаться к урологу. Врач назначит обследование, которое включает:
- КТ органов малого таза. При необходимости проводится с контрастом. . и крови.
- Бак посев мочи, который направлен на определение типа возбудителя.
Для уточнения патологии женщине рекомендовано пройти осмотр у гинеколога, чтобы исключить воспаления органов малого таза.
Консервативная терапия
Острая форма или обострение хронического воспаления требуют госпитализации. Обязательно нужно обеспечить пациенту постельный режим и сухое тепло в поясничную область. Только в горизонтальном положении происходит улучшение кровоснабжения сосудов почки, что способствует скорейшему выздоровлению. Физическая активность в остром периоде строго противопоказана.
Врач назначает обезболивающие препараты, спазмолитики, диуретики и антибиотики (при необходимости). Важно при этом соблюдать бессолевую диету. Также следует временно исключить из рациона питания животный белок.
Водный режим устанавливается врачом, исходя из формы и течения заболевания.
Хирургические методы
Если лечение медикаментами не приводит к улучшению состояния больного, а также при тяжелых нарушениях со стороны мочевыделительной системы, целесообразно проведение нефрэктомии. Это операция, в ходе которой удаляется частично или полностью пораженная почка. Этот способ является единственным эффективным методом лечения при обнаружении злокачественных образований на органе или если есть риск развития абсцесса или сепсиса.
После операции пациенту назначается поддерживающая антибактериальная терапия.
В особо тяжелых случаях требуется пожизненное прохождение гемодиализа и последующая пересадка органа.
Народные средства лечения воспаления почек

Во время ремиссии можно поддерживать здоровье почек с помощью растительных препаратов. Это поможет закрепить эффект от лечения. Но выбор следует обязательно делать совместно с лечащим врачом.
При разных формах нефрита рекомендуются следующие травы:
- почки березы;
- шалфей и листья толокнянки;
- ромашка;
- кукурузные рыльца;
- полевой хвощ;
- листья брусники;
- можжевельник.
Фитотерапия не заменит медикаментозное лечение, и не поможет при запущенном течение заболевания. Она может использоваться только в комплексе с терапией, которая назначена урологом.
Профилактика воспаления почек
Чтобы сохранить здоровье почек, и предотвратить возможность развития в них воспаления рекомендуется придерживаться следующих рекомендаций:
- Своевременно пролечивать инфекции половых и мочевыводящих органов.
- Не злоупотреблять алкоголем, особенно пивными напитками.
- Ограничивать употребление соли.
- Не игнорировать боль в пояснице.
- Избегать переохлаждения.
- При ОРВи соблюдать постельный режим.
- Проходить ежегодные профилактические осмотры.
Если проблемы с почками уже есть, то из рациона исключаются пряности и жгучие приправы. Соблюдайте правильный питьевой режим. Следите за иммунной системой.
Почечная недостаточность – острое или хроническое заболевание, при котором нарушаются фильтрационная, выделительная и другие функции почек с развитием многочисленных сбоев в работе всего организма. При этом происходит отравление собственными токсичными продуктами обмена веществ, попавшими в кровь – уремия. Патология, особенно при стремительном развитии, может угрожать жизни больного и требует скорейшего лечения.
Распространенность хронической болезни почек во всем мире в среднем составляет 13,4%. В России почечная недостаточность встречается у 36% лиц старше 60 лет и у 16% граждан трудоспособного возраста.
Причины
Хроническая форма заболевания чаще всего развивается как осложнение других патологий. Ранее основной причиной почечной недостаточности считался гломерулонефрит. В настоящее же время ведущее место занимают гипертоническая болезнь и сахарный диабет, приводящие к поражению мелких сосудов, питающих почки, и стойкому нарушению кровообращения в них.
Острая почечная недостаточность (ОПН) более чем в половине случаев связана с травмой или перенесенными операциями на органах малого таза. Развивается она также при неправильном приеме лекарственных препаратов, нарушении работы сердца, кровотечениях и шоке, генерализованной аллергической реакции, обезвоживании, циррозе, отравлении, аутоиммунных и инфекционных болезнях, онкологии, переливании несовместимой крови.
- плохая экология;
- особенности питания;
- мужской пол;
- возраст старше 60 лет;
- избыточный вес;
- вредные привычки – табакокурение, злоупотребление алкоголем;
- генетическая предрасположенность;
- прием некоторых медикаментов;
- инфекционные и паразитарные поражения;
- хронические заболевания сердечно-сосудистой (в том числе – повышенное артериальное давление), мочевыделительной и эндокринной систем;
- нарушение жирового обмена, дислипидемия, гиперхолестеринемия, метаболический синдром.
Симптомы почечной недостаточности
Почки не только очищают кровь от токсинов и выводят их из организма, но также регулируют водно-солевой баланс, контролируют уровень артериального давления, тонус сосудов, концентрацию гемоглобина, помогают в сохранении здоровья опорно-двигательного аппарата и сердца. Учитывая такое многообразие функций органа, почечная недостаточность проявляется многочисленными симптомами, выраженность которых зависит от стадии и формы заболевания.
При остром повреждении почек на начальной стадии имеются лишь проявления основного заболевания. Далее следует самая тяжелая, олигурическая стадия, продолжительностью до 3-х недель, со снижением суточного объема мочи менее 500 мл. Первым признаком болезни становится резкое уменьшение или прекращение мочеиспускания.
Состояние часто обратимо (если обратимо основное заболевание или состояние, приведшее к ОПН) и при правильном лечении переходит в полиурическую стадию почечной недостаточности с восстановлением объема мочи. При этом самочувствие пациента нормализуется, но может развиваться обезвоживание организма и присоединиться инфекция. Стадия полного восстановления продолжается от шести месяцев до года. При выраженных нарушениях состояние переходит в хроническую форму.
Хроническая почечная недостаточность (ХПН) развивается медленно, в течение нескольких месяцев и даже лет, и приводит к стойким изменениям в органе. На начальном этапе специфических симптомов обычно не бывает, но иногда человек может заметить снижение объема выделяемой мочи. Либо единственным проявлением патологии может быть никтурия – частое ночное мочеиспускание.
- апатия, общая слабость;
- жажда;
- неприятный вкус во рту;
- расстройство сна;
- ухудшение памяти;
- тошнота.
Осложнения
Болезнь осложняется появлением артериальной гипертензии, анемии, перикардита, аритмии и сердечной недостаточности, остеопороза, подагры, энцефалопатии, язвенной болезни желудка и двенадцатиперстной кишки, атеросклероза сосудов с развитием инфаркта и инсульта, синдрома беспокойных ног.
У детей почечная недостаточность приводит к задержке роста костной ткани.
Развитие почечной недостаточности у женщин во время беременности сопряжено с невынашиванием плода или формированием у него врожденных пороков.
Без лечения ХПН может закончиться смертью пациента от сердечно-сосудистых осложнений или уремической комы.
Диагностика
При первичном обследовании врач собирает анамнез заболевания, уточняя жалобы и давность симптомов. Далее проводятся осмотр кожных покровов, пальпация и поколачивание пальцами поясничной области.
-
. Метод позволяет установить причину заболевания. Примесь крови, наличие эритроцитов в биоматериале свидетельствуют о мочекаменной болезни, гломерулонефрите, инфекции, новообразовании или травме. Лейкоциты указывают на инфекционный либо аутоиммунный процесс. Также может снижаться плотность мочи, присутствовать белок и восковидные цилиндры в ней. . Повышение лейкоцитов и СОЭ говорит об инфекционном процессе, а уменьшение количества эритроцитов и гемоглобина в крови свидетельствует о сопутствующей почечной недостаточности анемии. . Увеличение в сывороточной крови мочевины и креатинина служит основным признаком почечной недостаточности. Эти вещества образуются в процессе распада белков и могут выводиться из организма исключительно с мочой. Прогрессирующий рост концентрации креатинина является главным диагностическим критерием тяжести заболевания. Сахарный диабет – одна из наиболее частых причин ХПН, однако и без эндокринных заболеваний при дисфункции почек есть склонность к умеренному повышению глюкозы в крови. Значительное увеличение уровня калия сопровождает выраженное нарушение функции почек, а высокая концентрация мочевой кислоты характерна для подагры и может привести к развитию мочекаменной болезни. Также в анализах крови при почечной недостаточности часто снижены альбумин, кальций, повышены триглицериды, щелочная фосфатаза, фосфор и холестерин.
- Биопсия почек. В сложных диагностических случаях может осуществляться забор небольшой части почечной ткани, которая подвергается последующему осмотру через микроскоп. Метод позволяет обнаружить характерные гистологические признаки ХПН – замещение клубочков почек рубцовой тканью.
- Ультразвуковое исследование органов малого таза. Важное место в диагностике почечной недостаточности занимает УЗИ почек. При ХПН отмечается их уменьшение (сморщивание) вместе с истончением наружного слоя. Также метод применяется для обнаружения новообразований, камней или кист.
- Компьютерная и магнитно-резонансная томография брюшной полости. Более точный способ визуализации опухолей, кист и конкрементов размером даже менее 5 мм.
Лечение почечной недостаточности
Обязательно проводятся диагностика и лечение патологии, послужившей причиной почечной недостаточности, а также устранение факторов риска.
- Ограничение потребления жидкости.
- Отказ от приема ряда медикаментов.
- Коррекция питания. Диета при почечной недостаточности предполагает ограничение продуктов и напитков с повышенным содержанием натрия, фосфора, калия. Это поваренная соль, молочные продукты, печень, бобовые, орехи. Количество потребляемого белка также строго дозируется.
При выраженном или длительном нарушении фильтрационной функции почек пациенту показано аппаратное очищение крови – гемодиализ. Процедура проводится регулярно и позволяет убрать из организма токсичные вещества. Альтернативой выступает перитонеальный диализ, при котором в брюшную полость вводится с последующим удалением специальный раствор, забирающий на себя вредные вещества.
В случае тяжелого течения хронической почечной недостаточности выполняется операция по трансплантации почки. После пересадки проводится курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжения донорской ткани.

Хроническая почечная недостаточность (ХПН) является обычно исходом заболеваний, приводящих к прогрессирующей потере нефронов:
- нефритов при системных патологиях (сахарном диабете, красной волчанке, склеродермии, онкологической патологии) и хронических интоксикациях;
- нефролитиаза (камни в почках);
- хронических гломерулонефритов или пиелонефритов;
- гломерулосклероза на фоне диабета;
- поликистоза или амилоидоза почек;
- нефроангиосклероза (поражения артерий почек).
Причины ХПН
Дисфункции мочевыделительной системы могут провоцировать другие острые и хронические патологии:
- Гломерулонефрит – воспаление клубочковых элементов почек аутоиммунной природы.
- Поликистоз – множественные доброкачественные опухоли, которые поражают почечную ткань.
- Сахарный диабет – эндокринное заболевание, оказывающее влияние на мочевыделительную систему.
- Высокое артериальное давление – выступает предпосылкой хронической почечной недостаточности из-за повышенной нагрузки на органы выделения.
- Закупорка почечных протоков, вызванная патологическими состояниями – увеличением простаты, опухолями в соседних тканях, мочекаменной болезнью.
Хроническая почечная недостаточность также развивается по таким причинам:
- тяжелые степени ожирения;
- нарушения липидного обмена;
- аутоиммунные заболевания;
- хронические инфекции мочеполовых путей у женщин и мужчин;
- неправильное питание;
- злоупотребление нестероидными препаратами;
- аномалии внутриутробного развития.
Стадии хронической почечной недостаточности
В своем развитии почечная недостаточность проходит 4 стадии:
- Скрытая. Протекает без выраженных симптомов как у женщин, так и у мужчин. Диагностировать заболевание удается только по результатам комплексных лабораторных исследований. О патологии может свидетельствовать протеинурия – повышение концентрации белка в моче.
- Компенсированная. Организм пациента пока справляется с нарушением метаболизма, но первые проявления патологии уже дают о себе знать. На этой стадии хроническая почечная недостаточность проявляется сухостью во рту, повышенной утомляемостью в течение дня, увеличением суточного объема мочи. В анализах наблюдается высокая концентрация мочевины и креатинина.
- Периодическая. Симптомы поражения почек становятся более выраженными. К ощущению сухости во рту присоединяется острая жажда, горький привкус и тошнота. Нарушается рН-баланс в сторону повышения кислотности. Наблюдаются расстройства сна и ухудшение памяти.
- Терминальная. Это стадия опасных осложнений хронической почечной недостаточности, среди которых отечность, нарушения в работе сердца, дистрофия печени, застойные явления в легочной ткани.
Симптомы и признаки ХПН
Клинические проявления хронической почечной недостаточности многообразны:
- проблемы с кожей – сухость, шелушение, снижение эластичности;
- ломкость ногтей и выпадение волос;
- общая слабость и снижение работоспособности;
- повышенная тревожность и раздражительность;
- трудности с длительным удержанием внимания;
- проблемы со слухом, зрением, памятью и засыпанием.
Прогрессирование хронической почечной недостаточности влечет за собой развитие следующих симптомов:
- кожа у мужчин и у женщин становится бледной, приобретает сероватый или желтоватый оттенок;
- из-за нарушения свертываемости крови на теле появляются гематомы и кровоподтеки;
- возникают спонтанные кровотечения – из носа, заднего прохода, слизистой оболочки ротовой полости и желудка;
- нарушение усвоения витамина D становится причиной болезненности в костях и суставах;
- развивается тугоподвижность из-за отложения солей мочевой кислоты;
- появляются проблемы с пищеварением – ухудшение аппетита, развитие анорексии, неприятные вкусовые ощущения, рвота, тошнота, частые диареи.
Хроническая почечная недостаточность на последней стадии сопровождается такими симптомами, как одышка, частое сердцебиение, отеки, глубокое шумное дыхание, судороги в конечностях. Ярким признаком прогрессирования заболевания считается уменьшение суточного объема мочи до 200 мл. Стул становится зловонным, изо рта появляется неприятный запах.
Вероятные осложнения при ХПН
При отсутствии своевременной диагностики и грамотной терапии хроническая почечная недостаточность провоцирует полиорганные нарушения со стороны:
- органов кроветворения – снижение уровня гемоглобина и показателей свертываемости (симптомы внутренних кровотечений);
- сердечно-легочной системы – стойкое повышение артериального давления, миокардит, перикардит, поражение легочной ткани, сердечная недостаточность, развитие ишемической болезни;
- нервной системы – спутанность сознания, симптомы полинейропатии (поражение периферических нервов).
Без соответствующего лечения хроническая почечная недостаточность может закончиться летальным исходом из-за уремической комы или сердечно-сосудистых нарушений у женщин и у мужчин.
Диагностика хронической почечной недостаточности
Ключевую роль в диагностике хронической почечной недостаточности играют лабораторные исследования. Уже при первых признаках заболевания могут наблюдаться изменения в составе крови – повышение уровня креатинина, мочевой кислоты и щелочной фосфатазы. При этом снижается уровень гемоглобина, тромбоцитов, альбумина и калия, уменьшаются показатели вязкости крови (гематокрита). Важный симптом хронической почечной недостаточности – существенное снижение плотности мочи, повышение уровня эритроцитов, лейкоцитов, белка и цилиндров.
Комплексная диагностика включает также липидограмму – исследование всего спектра жировых соединений в составе крови. Особое внимание уделяется показателям триглицеридов и холестерола.
- биопсия почечной ткани;
- ультразвуковое исследование почек;
- КТ и МРТ брюшной полости.
Лечение хронической почечной недостаточности
Лечение хронической почечной недостаточности направлено на достижение стойкой ремиссии, поскольку добиться абсолютного выздоровления современная медицина не способна. Но благодаря своевременной терапии удается сгладить симптоматику, отсрочить появление осложнений и существенно улучшить качество жизни пациента.
Лечение хронической почечной недостаточности должно начинаться с устранения основной причины патологии. Усилия врачей направлены на компенсацию признаков сахарного диабета, гломерулонефрита, поликистоза и других аутоиммунных нарушений. В приоритете – комплексный подход к лечению, который включает:
Большая роль отводится симптоматическому лечению, которое позволяет облегчить протекание болезни и улучшить самочувствие пациента. Больным назначают препараты, которые восполняют дефицит витамина D, контролируют артериальное давление, корректируют кислотно-щелочной баланс, борются с олигурией.
В некоторых случаях для лечения хронической почечной недостаточности показаны дробные переливания эритроцитной массы. Методика позволяет повысить уровень гемоглобина в крови, уменьшить проявления анемии, устранить последствия внутренних кровотечений. По достижении ремиссии пациентам с хронической почечной недостаточностью показано санаторно-курортное лечение.
Если консервативные методы терапии не дают ожидаемых результатов, пациенту может быть назначена трансплантация почки. Это физиологический метод заместительного лечения с использованием донорского органа. После пересадки почки проводится комбинированная иммуносупрессивная терапия, препятствующая отторжению донорской почки.
Основными способами лечения ТХПН повсеместно признаны диализ и трансплантация почки.
Наиболее полное замещение почечной функции происходит в результате успешной трансплантации почки, а диализ замещает ее лишь частично.
Гемодиализ (ГД)
— метод внепочечного очищения крови при острой и хронической болезни почек. Во время гемодиализа происходит удаление из организма токсических продуктов обмена веществ, для уменьшения биохимических аномалий, нормализация нарушений водного, электролитного балансов и кислотно-щелочного равновесий. Очищение крови производится путем снижения концентрации в ней вредных веществ. В зависимости от метода гемодиализа, это достигается различными путями. Под гемодиализом понимают процедуру фильтрации плазмы крови с помощью полупроницаемой мембраны, через поры которой проходят молекулы с небольшой молекулярной массой, а крупные молекулы белков остаются в плазме, которая затем возвращается в кровоток пациента.
Назначение:
1.Обеспечение компенсаторной функции почек, фильтрация крови от токсических соединений и конечных продуктов метаболизма. Гемодиализ при хронической недостаточности проводят трижды за неделю, но нарастание интоксикации – основание для более частого проведения процедуры. При крайне тяжести, диализ выполняют до конца жизни, или пока не трансплантируют здоровую почку. 2. Почечная недостаточность, как осложнение острого гломерулонефрита, пиелонефрита. Цель назначения процедуры – вывести излишек жидкости из организма, устранить отеки, эвакуировать продукты токсического свойства. 3. Дисбаланс электролитов в крови. Указанное состояние происходит вследствие массивных ожогов, перитонита, обезвоживания, лихорадочных явлений. Гемодиализ позволяет вывести чрезмерную концентрацию ионов одного вида, заместив их другими. Также показанием для рассматриваемой процедуры выступает избыток жидкости в организме, что приводит к отеку оболочек головного мозга, сердца, легких. Диализ помогает сократить отечность и снизить уровень артериального давления. Процедура гемодиализа проводится на АИП с помощью одноразовых расходных материалов, к которым относятся диализаторы, кровопроводящие магистрали, фистульные иглы, катетеры, диализные концентраты.
Аппарат для гемодиализа представляет автоматизированное высокопоточное устройство, с помощью которого достигается максимально качественная очистка жидкостей. Многочисленные датчики следят за процессом и контролируют все его показатели. Организм, подключенный к диализатору, получает необходимую качественную очищенную кровь. Диализ позволяет лишь частично заменить работу почек, так как не способен обеспечить ее эндокринные функции. Но и этого бывает достаточно, чтобы улучшить состояние больного.
Показания к началу Заместительной почечной терапии – гемодиализу:
- гиперкалиемия выше 6 ммоль/л, метаболичиский ацидоз, который не поддается коррекции;
- скорость клубочковой фильтрации (СКФ) 10 мл/мин и < , или уровень мочевины крови >36ммоль/л;
- уремический перикардит;
- жизнеопасная гипергидратация, отек легких рефрактерный к терапии мочегонными;
- наличие олигоанурии – выделения в сутки не более 0,5 л мочи даже при форсированном диурезе
- прогрессирующая уремическая энцефалопатия и/или нейропатия;
В дневном стационаре – отделении гемодиализа вам помогут:
- Определить причины возникновения почечной дисфункции;
- Определить патологические изменения: острая или хроническая недостаточность;
- Провести качественный медицинский осмотр;
- Назначить диагностику почечной недостаточности;
- Произвести лечение почечной недостаточности;
- Составить прогноз по окончанию лечения;
- Назначить профилактику почечной недостаточности.
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
Все услуги и медицинская помощь оказывается пациентам абсолютно бесплатно в рамках ОМС.
Отделение, в котором лечат почечную недостаточность
Жители города Москвы для получения направления и прикрепления к гемодиализному центру должны пройти консультацию у главного внештатного специалиста – нефролога Департамента здравоохранения г. Москвы в консультативно-диагностическом отделении Городской клинической больницы №52.
Жители субъектов РФ могут поступить на лечение в Дневной стационар НИИ урологии и интервенционной радиологии имения Н.А. Лопаткина по направлению формы 057/у.
Платные медицинские услуги предоставляются в виде комплексной программы медицинской помощи, по желанию пациента, или гражданам, обеспечение которых бесплатными медицинскими услугами не предусмотрено законодательством Российской Федерации (гражданам иностранных государств, лицам без гражданства).
Читайте также:

