Нефроптоз при стрептококке может ли быть
Обновлено: 25.04.2024
Что такое хронический пиелонефрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лычагин А. С., уролога со стажем в 17 лет.
Над статьей доктора Лычагин А. С. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Хронический пиелонефрит — почечная патология, характеризующаяся длительно протекающим воспалительным процессом в почках. Вызывается воспаление разными видами бактерий, процесс затрагивает как чашечно-лоханочные структуры, так и интерстиций (соединительную ткань) почек. [1] [3]
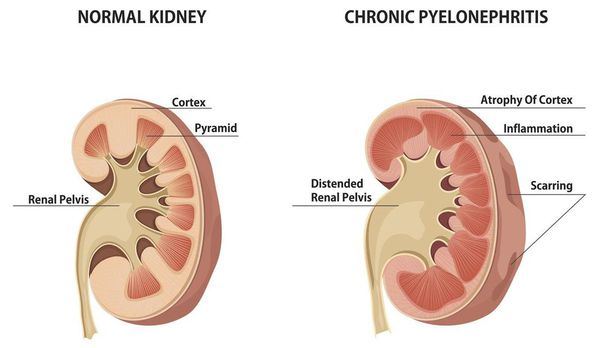
Эпидемиология хронического пиелонефрита такова, что на его долю приходится до 65% всех воспалительных заболеваний мочеполового тракта. Примерно в трети случаев описываемому заболеванию предшествует острый пиелонефрит. Отчетливо отмечено гендерное различие в частоте заболеваемости — преимущественно болеет женский пол (в 3-5 раз чаще). Объясняется этот факт особенностями анатомии женской мочевыделительной системы: короткая уретра, которая облегчает инвазию микроорганизмов в мочевыводящую систему.
Средняя заболеваемость составляет 18 случаев на 1000 населения. [2] [3]
Ведущий этиологический фактор, провоцирующий развитие хронического пиелонефрита — бактериальная флора. Хронический пиелонефрит вызывается как одним видом микроорганизмов, так и микробными ассоциациями, когда при бактериологическом исследовании выделяется сразу несколько видов микроорганизмов. [4] [7] Среди возбудителей выделяют:
- Escherichia coli (высевается у 75-95% пациентов);
- Staphylococcus saprophyticus (определяется в 5-10% случаев);
- Klebsiella pneumoniae
- прочие энтеробактерии (род Enterobacteriaceae);
- Proteus mirabilis;
- грибки;
- стафилококки;
- синегнойная палочка.
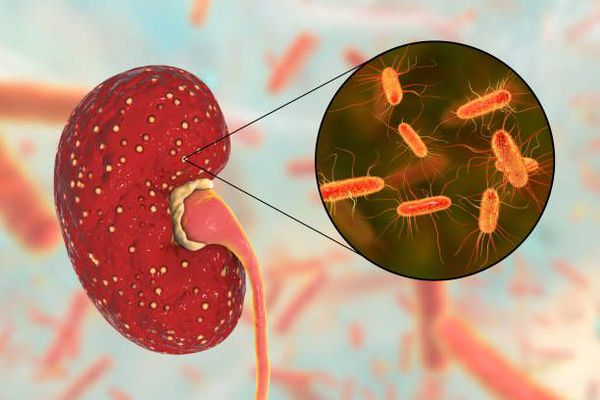
Особую роль в патогенезе хронического пиелонефрита играют так называемые L-формы возбудителей. Они отличаются высокой резистентностью к химиопрепаратам и возникают под действием нерациональной антибиотикотерапии. Именно их активизация в определённых условиях вызывает очередное обострение пиелонефрита. [4] [7]
Хронизации процесса в большинстве случаев предшествует острая атака пиелонефрита. Этому способствуют разнообразные факторы (большинство из них вызывают значимые нарушения уродинамики):
-
;
- переохлаждение; (опущение почки); ;
- стриктуры мочеточников;
- уретрит;
- пузырно-мочеточниковый рефлюкс (обратный заброс мочи из пузыря в мочеточники).
Вялотекущий воспалительный процесс любой другой локализации (тонзиллит, отит, абсцесс, стоматит, гастроэнтерит) способен длительное время поддерживать и провоцировать обострение хронического пиелонефрита. Хронические интоксикации (алкогольная, наркотическая и другие), иммунодефициты, соматические заболевания (сахарный диабет, метаболический синдром) также способствуют формированию хронического пиелонефрита.
У девушек в качестве провоцирующего фактора нередко выступает половая жизнь, а у женщин — беременность и роды.
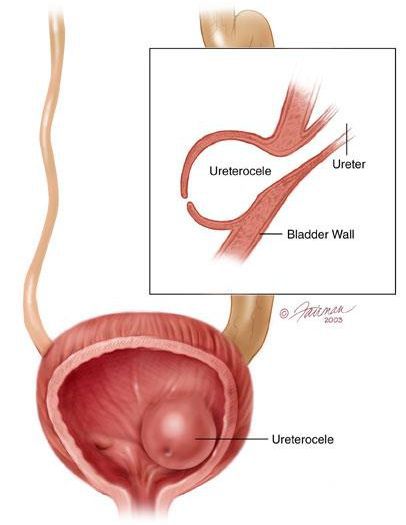
В детском возрасте развитие данной патологии связано с аномалиями развития мочеполовой системы, например, с уретероцеле.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронического пиелонефрита
Клинические проявления пиелонефрита зависят от активности воспалительного процесса.
Для латентной фазы характерна скудная симптоматика. Больных беспокоит незначительное повышение температуры, отмечается повышенная утомляемость, периодические головные боли. Патологические проявления со стороны почек и других органов отсутствуют либо выражены в минимальной форме. Часть пациентов жалуются на полиурию и повышение артериального давления. В анализе мочи выявляется незначительная протеинурия, бактериурия, периодически появляются лейкоциты. [1] [3] [7]
Фаза активного воспаления проявляется следующими симптомами:
- чувство тяжести и боли в пояснице (в области почек) ноющего характера;
- дизурические явления в виде учащённого мочеиспускания;
- анемический синдром;
- стойкая гипертония;
- в анализе мочи определяется большое количество белка, лейкоцитов и бактерий, в тяжёлых случаях возникает гематурия (попадание крови в мочу).
При выраженном повышении артериального давления говорят о гипертоническом варианте хронического пиелонефрита, при этом гипертония носит злокачественный характер и с трудом поддаётся коррекции.
Хроническое поражение почек зачастую сопровождается гипохромной анемией. Это свидетельствует о развитии анемического варианта патологии.
В стадии стойкой ремиссии какие-либо значимые симптомы отсутствуют.
Для более наглядного восприятия симптомы разных фаз хронического пиелонефрита отображены в табличном виде. [4]
Что такое нефроптоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Скатова Бориса Валерьевича, уролога со стажем в 28 лет.
Над статьей доктора Скатова Бориса Валерьевича работали литературный редактор Елена Бережная , научный редактор Кирилл Лелявин и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Нефроптоз (опущение почки, подвижная почка, гипермобильность почки) — избыточная патологичная подвижность, при которой почка может смещаться в живот и таз, а затем возвращаться на своё привычное место.
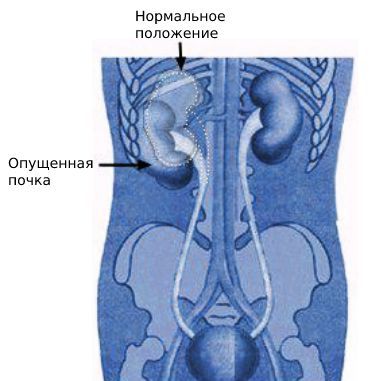
Нефроптоз наиболее распространён среди молодых людей в возрасте 20-40 лет, большую часть пациентов составляют женщины. В 73 % случаев нефроптоз поражает правую почку [11] .
Различают нефроптоз с плотной фиксацией почки в изменённом местоположении и патологическую подвижность, когда орган легко перемещается в разных проекциях.
Причины развития нефроптоза:
- врождённая неполноценность связочного аппарата почки;
- перенесённые инфекционные заболевания, которые привели к тяжёлым повреждениям соединительной ткани;
- повреждение связочного аппарата почки в результате травмы с разрывом или отрывом связок, например при сильном ударе или падении с высоты;
- повреждение при операции на почках;
- резкое снижение веса с сокращением околопочечной жировой клетчатки ;
- ослабление тонуса передней брюшной стенки после продолжительных родов или многократных беременностей;
- силовые упражнения, связанные с резкими изменениями положения тела и "прыжками" внутрибрюшного давления при бесконтрольном занятии спортом: баскетболом, волейболом, футболом и лёгкой атлетикой [11] ;
- фибромускулярная дисплазия почечной артерии (неатеросклеротические и невоспалительные изменения) — нефроптоз выявляется у 64 % пациентов с этим нарушением [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы нефроптоза
Клинические симптомы нефроптоза зависят от степени нарушения уродинамики (процесса выделения мочи) и гемодинамики (движения крови по сосудам).
Симптомы нефроптоза:
- тупая боль в пояснице, усиливающаяся в положении стоя и отдающая в паховые органы и нижние конечности;
- быстрая утомляемость;
- депрессивное изменчивое настроение;
- диспепсия (тошнота, метеоризм, понос);
- гематурия (кровь в моче).
В 2-5 % случаев нефроптоз сочетается с выраженным спланхноптозом (синдромом Гленара), который проявляется потерей аппетита, изжогой, тошнотой, рвотой, запорами, вздутием живота и тяжестью в желудке [11] .
Интенсивность боли при нефроптозе различна: от тупой постоянной до приступообразной, по типу почечной колики. Именно тупая боль — специфический признак подвижной почки. Все остальные проявления, такие как приступы боли по типу почечной колики, кровь в моче, артериальная гипертензия, а также появление в моче белка, лейкоцитов и бактерий (альбуминурия, лейкоцитурия, бактериурия) относятся к симптомам осложнений нефроптоза.
Нефроптоз является частой причиной реноваскулярной гипертензии — повышения давления из-за нарушения проходимости почечных артерий или их ветвей [8] .
Патогенез нефроптоза
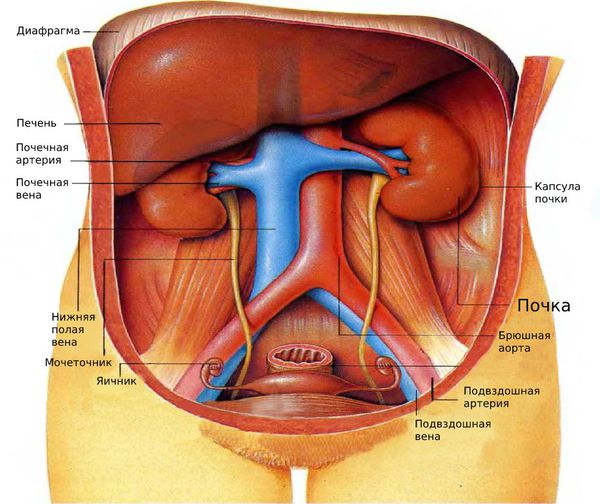
В основе патогенеза нефроптоза лежит нарушение нормального кровообращения и изменения соединительной ткани, приводящие к поражению связочного аппарата и тканей капсулы почки. Правая почка сильнее подвержена патологическому процессу, поскольку диафрагмальный свод слева гораздо более крутой и высокий, чем справа. Женщины страдают нефроптозом чаще, потому что почечное ложе у них более плоское, цилиндрическое и расширяется книзу.
При нарушениях питания и истощении уменьшается удельный вес жировой ткани, образующей почечную капсулу, — в результате почка смещается. При травме может происходить разрыв связок с образованием сгустков крови в почечных сегментах, что приводит к выходу почки из привычного ложа.
При развитии патологического процесса происходит ротация почки вокруг сосудистой ножки. Физиологическая подвижность почки составляет около 3,5 см, ротация — в пределах 15°. При нефроптозе почечные сосуды деформируются и растягиваются. При смещении или ротации почки возникает перегиб и натяжение кровеносных сосудов, в результате чего нарушается почечное кровообращение. За счёт перегиба почечной вены развивается артериальное полнокровие (увеличение притока артериальной крови к почке), которое приводит к растяжению капсулы и увеличению почки в объёме, что проявляется болевым синдромом.
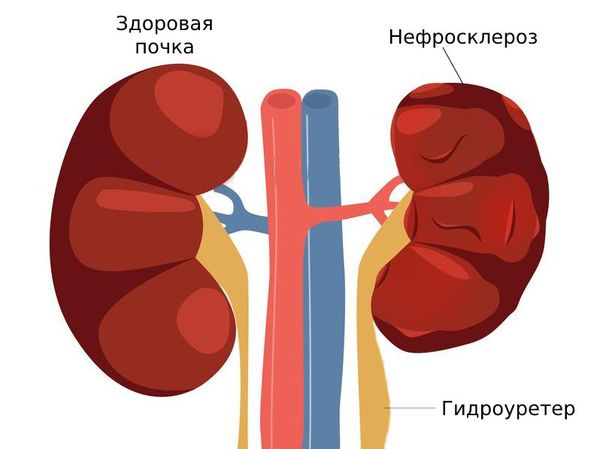
Длительная ишемия почки становится причиной постепенного развития нефросклеротических процессов (замещение тканей почки соединительной тканью) и нефрогенной гипертензии. Также при опущении нарушается выделение мочи, что ведёт к развитию вторичных пиелонефритов, появлению спаек в околопочечной жировой клетчатке и камнеобразованию [2] .
Классификация и стадии развития нефроптоза
Согласно классификации Н. А. Лопаткина (1988), различают три стадии нефроптоза:
- I стадия — на вдохе прощупывается нижний полюс почки, но при выдохе она уходит в подреберье;
- II стадия — когда пациент стоит, почка целиком выходит из подреберья, почка перекручивается вокруг сосудистой ножки, при этом её сосуды растягиваются, перегибаются и скручиваются; в горизонтальном положении почка возвращается на обычное место;
- III стадия — почка полностью выходит из подреберья, смещается в большой или малый таз; может возникнуть фиксированный перегиб мочеточника, приводящий к расширению чашечно-лоханочной системы [11] .
- нефроптоз І степени — без жалоб и объективных изменений почечной гемодинамики и пассажа мочи, постоянно прощупывается нижний полюс почки;
- нефроптоз II степени — общие жалобы без изменения почечной гемодинамики и пассажа мочи, вся почка пальпируется;
- нефроптоз III степени — локализованные синдромы, лабораторно-инструментальные признаки нарушения почечной гемодинамики и пассажа мочи, почка опускается в подвздошную область.
Осложнения нефроптоза
При вытеснении почки из своего физиологического пространства её кровеносные сосуды сжимаются и растягиваются, что вызывает нарушение циркуляции крови. Кроме того, смещение почки приводит к появлению изгиба мочеточника, что угрожает острой задержкой мочи в организме. Все эти аномалии создают предпосылки для развития серьёзного воспалительного заболевания почек — пиелонефрита.
Среди прочих осложнений нефроптоза:
- злокачественная гипертония; ;
- кровотечение;
- расширение почки;
- почечная недостаточность;
- гидроуретер — скопление жидкости в расширенном мочеточнике;
- нефросклероз — почка уменьшается в размерах, её ткань замещается соединительной тканью [3] .
Нефроптоз часто возникает у женщин во время беременности. Если заболевание было до беременности, но не проявлялось клинически, то после родов состояние пациентки может ухудшиться. Даже если нефроптоза ранее не было, то он может развиться после родов на фоне растяжения связочного аппарата почек и ослабления мышц брюшного пресса.
Опущение почек не угрожает жизни плода, но последствия смещения органов могут отрицательно повлиять на течение беременности в целом. По этой причине беременные женщины регулярно проходят ультразвуковое исследование органов малого таза и забрюшинного пространства и сдают анализ мочи и крови. Обследования позволяют выявить отклонения от нормы, а своевременное лечение — устранить риск осложнений, угрожающих здоровью женщины и плода.
Прогрессирование патологии мочевыделительной системы при беременности — показание для срочной госпитализации, поскольку развитие почечной недостаточности опасно для жизни.
Диагностика нефроптоза
Большинство людей с нефроптозом не испытывают никаких симптомов и не нуждаются в лечении.
Диагностика нефроптоза не представляет труда.
Сбор анамнеза
При сборе анамнеза врач обратит внимание:
- на резкое похудение (на 5 – 8 кг);
- перенесённые травмы;
- инфекционные заболевания;
- характер работы пациента — долгое нахождение на ногах, вибрации, вынужденные наклоны;
- наличие болей в области почки в положении стоя и их усиление при нагрузке;
- появление крови в моче.
Визуальный осмотр
При визуальном осмотре важны:
- конституция — как правило, опущение почки возникает при гипостеническом типе строения тела (узкие кости, слабо развитые мышцы и тонкая прослойка подкожного жира);
- состояние подкожно-жировой клетчатки, мышц спины и передней брюшной стенки.
При осмотре кожных покровов у больных нефроптозом часто обнаруживается гиперэластичность кожи.
Ручное исследование почек
Важную роль в диагностике нефроптоза играет ручное исследование почек. Манипуляцию проводят двумя руками в трёх положениях пациента — стоя, лёжа на спине и на боку.
Инструментальные методы
Кроме общеклинических лабораторных методов и рентгенологического обследования, проводят ультразвуковые исследования в сочетании с допплерографией, радиоизотопную ренографию и нефросцинтиграфию, компьютерную томографию, артерио- и веноангиографию.
При диагностике нефроптоза важны рентгенологические и ультразвуковые исследования, а именно экскреторная контрастная урография, выполняемая в горизонтальном и вертикальном положениях пациента.
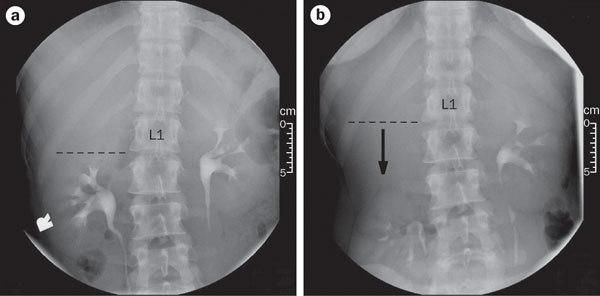
Для уточнения диагноза проводят мультиспиральную компьютерную томографию с контрастированием (МСКТ) и артериографию почечных сосудов. Они позволяют выявить сосудистые проблемы при нефроптозе, исключить врождённые пороки развития мочевыделительной системы и обнаружить камни в почках [4] .
Лечение нефроптоза
Большинство людей с нефроптозом не нуждаются в лечении. Медицинская помощь требуется только пациентам с симптомами.
Консервативное лечение
- первичное обращение, первая и вторая степень нефроптоза;
- опущение почки при беременности;
- нефроптоз, сопровождающийся лейкоцитурией, сахарным диабетом, дыхательной и сердечной недостаточностью.
Консервативная терапия включает:
- Ограничение тяжёлых физических нагрузок.
- Ношение бандажного пояса — носить корсет нужно лишь при серьёзных физических нагрузках, особенно связанных с наклонами, вибрацией, при длительных путешествиях на автотранспорте. Продолжительное ношение бандажного пояса приводит к атрофии мышц спины и брюшного пресса и, соответственно, к прогрессированию заболевания.
- Лечебную физическую культуру (ЛФК) — например, упражнения по методике доктора Бубновского, восстанавливающие тонус глубоких мышц спины и брюшного пресса.
- Высококалорийные диеты для увеличения массы тела.
- Гидротерапию (холодные компрессы, души, купания).
- Мануальную терапию.
- Медикаментозное лечение осложнений. При нефроптозе, осложнившемся пиелонефритом и артериальной гипертонией, проводится соответствующая антигипертензивная и антибактериальная терапия..
К сожалению, консервативное лечение малоэффективно. Положительные результаты наблюдаются только у 13 % пациентов [11] .
Оперативное лечение
Хирургические методы для лечения нефроптоза применяются редко. При операции почка фиксируется к забрюшинным тканям с помощью открытого либо лапароскопического доступа.
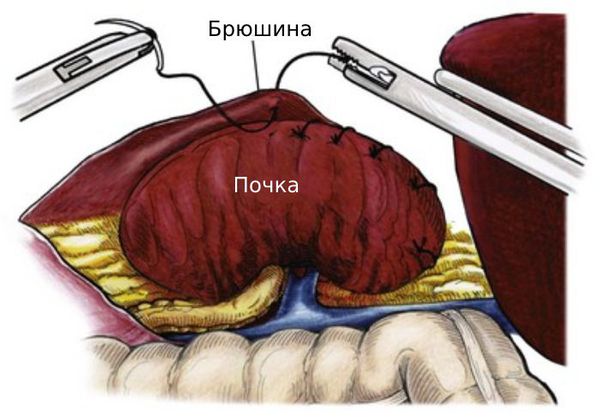
- опущение почки ниже 4-го поясничного позвонка;
- невыносимые боли, мешающие нормальной жизни;
- прогрессивное ухудшение функции почки;
- злокачественная гипертония;
- расширение почечных лоханок ;
- отсутствие эффекта от консервативных мероприятий.
Цель оперативного лечения — фиксация почки в нормальном положении (нефропексия). Применение миниинвазивной технологии при нефропексии снижает травматичность вмешательства и облегчает течение послеоперационного периода в сравнении с традиционным рассечением. Малотравматичными методами хирургического лечения нефроптоза являются перкутанная нефропексия и эндовидеохирургические методы нефропексий (ретроперитонеоскопические и лапароскопические).
В современной урологической практике наиболее популярна лапароскопическая нефропексия. По сравнению с открытой операцией при лапароскопии меньше повреждаются ткани, быстрее восстанавливается трудоспособность пациента и уменьшается срок его нахождения в больнице [5] .
Реабилитация после операции
В день после лапароскопической операции пациент уже может ужинать. В зависимости от состояния на следующий день или через сутки больному разрешают подняться с постели, а на третий-четвертый день — выписывают из стационара. В некоторых клиниках выписывают на вторые сутки.
В послеоперационном периоде пациентам рекомендуется принимать обезболивающие препараты в форме таблеток, а нтибактериальную терапию проводят по показаниям. Диета после операции не показана. После открытых операций следует носить поддерживающий бандаж. В течение месяца после хирургического вмешательства запрещены серьёзные физические нагрузки: подъём тяжёлого и силовые тренировки .
Пациентам с симптоматическим нефроптозом, отказавшимся от оперативного лечения, рекомендуется:
- динамически наблюдаться у врача-уролога;
- заниматься лечебной физкультурой и делать массаж;
- ограничить физические нагрузки;
- носить бандаж при выполнении физической работы или длительных поездках;
- сбалансированно питаться;
- медикаментозно лечить осложнения.
Прогноз. Профилактика
Для профилактики опущения почек следует:
- избегать травм поясницы и незамедлительно обращаться к урологу при появлении после травм малейших болевых ощущений;
- не допускать резкие скачки веса в любую сторону;
- поддерживать иммунитет подходящими способами: закаливанием, курсами витаминов, умеренными занятиями спортом, ЛФК, плаванием;
- не реже раза в год посещать уролога для профилактического осмотра, сдавать анализ мочи и проходить УЗИ почек.
Для профилактики нефроптоза женщинам после беременности необходимо внимательно наблюдать за своим состоянием и при ухудшении обращаться к врачу, а также выполнять ежедневные лёгкие физические упражнения, направленные на развитие мышц брюшного пресса.

После полученных травм (удара в живот или поясничную область, ушиба, падения) следует быть внимательным к своему состоянию. При появлении тянущих болей в пояснице, особенно в положении стоя, следует незамедлительно обратиться к врачу.
Нефроптоз – это патологическая подвижность почки, проявляющаяся смещением органа за пределы своего анатомического ложа. Незначительный и умеренный нефроптоз протекает бессимптомно; при нарушениях уродинамики и гемодинамики возникают боли в пояснице, гематурия, артериальная гипертензия, пиелонефрит, гидронефроз, нефролитиаз. Распознавание патологии проводится с помощью УЗИ почек, экскреторной урографии, ангиографии, МСКТ, нефросцинтиграфии. Хирургическое лечение требуется при вторичных изменениях и заключается в фиксации почки в ее анатомически правильном положении – нефропексии.
МКБ-10

Общие сведения
В норме почки обладают определенной физиологической подвижностью: так, при физическом усилии или акте дыхания происходит смещение почек в пределах допустимой границы, не превышающей высоту тела одного поясничного позвонка. В том случае, если смещаемость почки вниз при вертикальном положении тела превышает 2 см, а при форсированном дыхании – 3-5 см, можно говорить о патологической подвижности почки или нефроптозе.
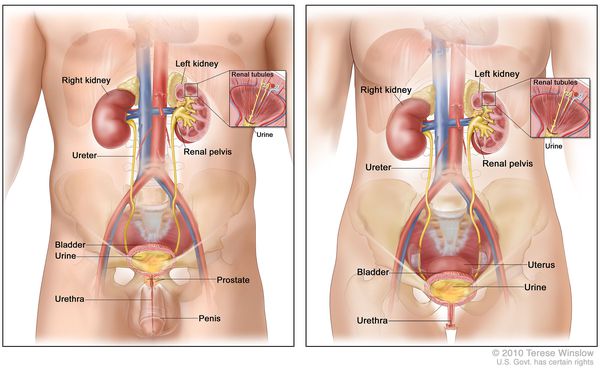
Причины нефроптоза
В отличие от врожденной дистопии почки, данная патология является приобретенным состоянием. К развитию нефроптоза приводят патологические изменения в удерживающем почку аппарате – брюшинных связках, почечном ложе (фасциях, диафрагме, мышцах поясницы и брюшной стенки), собственных жировых и фасциальных структурах. Гипермобильность почки также может быть обусловлена уменьшением ее жировой капсулы или неправильным положением сосудов почечной ножки.
К развитию нефроптоза предрасполагают:
- низкий мышечный тонус брюшной стенки
- резкая потеря массы тела
- тяжелая физическая работа
- силовые виды спорта, травмы поясничной области.
Заболевание часто встречается у людей с системной слабостью соединительной ткани и связочного аппарата – гипермобильностью суставов, висцероптозом, близорукостью и т. д. Нефроптозу наиболее подвержены люди определенных профессий: водители (в связи с постоянно испытываемой вибрацией при тряской езде), грузчики (в связи с физическим напряжением), хирурги и парикмахеры (ввиду длительного нахождения в вертикальном положении).
Опущение почки может сочетаться с различные врожденными аномалиями скелета – недоразвитием или отсутствием ребер, нарушением положения поясничных позвонков. В периоде полового созревания нефроптоз может возникать у подростков астенического конституционального типа, а также в результате быстрого изменения пропорций тела при бурном росте. У женщин патология может быть обусловлена многочисленными беременностями и родами, особенно крупным плодом.
Классификация
По степени смещения почки ниже границ физиологической нормы в современной урологии выделяют 3 степени нефроптоза. При I степени нижний полюс почки опускается более чем на 1,5 поясничных позвонка. При II степени нижний полюс почки смещается ниже 2-х поясничных позвонков. Нефроптоз III степени характеризуется опущением нижнего полюса почки на 3 и более позвонков. Степень опущения почки влияет на клинические проявления заболевания.
Симптомы нефроптоза
В начальной стадии во время вдоха почка пальпируется через переднюю брюшную стенку, а при выдохе скрывается в подреберье. В вертикальном положении больных могут беспокоить тянущие односторонние боли в пояснице, дискомфорт и тяжесть в животе, которые исчезают в положении лежа. При умеренном опущении в вертикальном положении вся почка смещается ниже линии подреберья, однако может быть безболезненно вправлена рукой. Боли в пояснице более выражены, иногда распространяются на весь живот, усиливаются при нагрузке и исчезают, когда почка занимает свое место.
При нефроптозе III степени в любом положении тела почка находится ниже реберной дуги. Абдоминальные и поясничные боли становятся постоянными, не исчезают в положении лежа. Могут развиваться почечные колики, появляться расстройства функции ЖКТ, неврастеноподобные состояния, реноваскулярная артериальная гипертензия.
Развитие болевого почечного синдрома связывается с возможным перегибом мочеточника и нарушением пассажа мочи, растяжением нервов, а также перегибом почечных сосудов, ведущим к ишемии почки. Неврастенические симптомы (головная боль, утомляемость, раздражительность, головокружение, тахикардия, бессонница), вероятно, обусловлены хронической тазовой болью. Со стороны ЖКТ определяются потеря аппетита, тошнота, тяжесть в подложечной области, запоры или, наоборот, поносы. В моче выявляется гематурия, протеинурия; в случае присоединения пиелонефрита – пиурия.
Осложнения
Периодический или постоянный уростаз, вызванный перегибом мочеточника, создает условия для развития инфекции в почке и присоединения пиелонефрита, цистита. В этих случаях мочеиспускание становится болезненным и учащенным, отмечается озноб, лихорадка, выделение мутной мочи с необычным запахом. В дальнейшем на фоне уростаза повышается вероятность развития гидронефроза, камней в почке.
Вследствие натяжения и перегиба питающих почку сосудов развивается стойкое повышение АД с гипертоническими кризами. Ренальная гипертензия характеризуется крайне высокими цифрами АД, которое иногда доходит до 280/160 мм рт. ст. Перекрут сосудистой ножки почки приводит к локальному вено- и лимфостазу. При двустороннем нефроптозе рано нарастают признаки почечной недостаточности – отеки конечностей, усталость, тошнота, асцит, головная боль. Пациентам может потребоваться проведение гемодиализа или трансплантации почки.
Диагностика
Распознавание нефроптоза основывается на жалобах пациента, данных осмотра, пальпации почки, результатах лабораторной и инструментальной диагностики. Обследование выполняется в положении больного не только лежа, но и стоя. Проведение полипозиционной пальпации живота позволяет выявить подвижность и смещаемость почки. Измерение и мониторинг АД показывает увеличение значений кровяного давления на 15-30 мм рт. ст. при смене горизонтального положения тела на вертикальное. В анализах мочи определяется эритроцитурия, протеинурия, лейкоцитурия, бактериурия.
- УЗИ почек. Проводится в положении стоя и лежа, отражает локализацию почки, изменения ее расположения в зависимости от положения тела. С помощью сонографии удается выявить воспаление в почечной ткани, конкременты, гидронефротическую дилатацию чашечно-лоханочного комплекса. Проведение УЗДГ сосудов почек необходимо для визуализации сосудистого русла почки, определения показателей кровотока и степени нарушения почечной гемодинамики.
- Рентгенодиагностика.Экскреторная урография позволяет оценить степень патологического опущения почки по отношению к поясничным позвонкам, ротацию почки. Обзорная урография при нефроптозе, как правило, неинформативна. Проведение почечной ангиографии и венографии требуется для оценки состояния почечной артерии и венозного оттока. Высокоточной и информативной альтернативой рентгеноконтрастным методам служат КТ, МСКТ, МРТ почек.
- Сцинтиграфия. Динамическая радиоизотопная нефросцинтиграфия показана для выявления нарушения пассажа мочи и функционирования почки в целом.
Различные исследования органов ЖКТ (рентгеноскопия желудка, ирригоскопия, колоноскопия, ЭГДС) необходимы для выявления смещения внутренних органов – спланхноптоза, особенно при двустороннем нефроптозе.

Лечение нефроптоза
При патологии I степени проводится консервативная терапия. Пациенту назначается ношение индивидуальных ортопедических приспособлений (бандажей, корсетов, поясов), лечебная гимнастика для укрепления мышц спины и брюшного пресса, массаж мышц живота, санаторное лечение, ограничение физических нагрузок, при недостаточном весе – усиленное питание.
При нефроптозе II-III степени, осложненном нарушением гемодинамики, уродинамики, хроническим болевым синдромом, пиелонефритом, нефролитиазом, гипертензией, гидронефрозом, требуется хирургическая тактика – проведение нефропексии. Суть вмешательства заключается в возвращении почки в ее анатомическое ложе с фиксацией к соседним структурам. В постоперационном периоде требуется длительный постельный режим, нахождение в кровати с приподнятым ножным концом для надежного укрепления почки в своем ложе. Нефропексия не показана при спланхноптозе, тяжелом интеркуррентном фоне, пожилом возрасте больного.
Прогноз и профилактика
После своевременной нефропексии, как правило, нормализуются показатели АД, исчезают боли. При запоздалом лечении могут развиваться хронические состояния – пиелонефрит, гидронефроз. У лиц с нефроптозом профессиональная деятельность не должна быть связана с долгим нахождением в вертикальном положении или тяжелыми физическими нагрузками.
Профилактика нефроптоза включает формирование правильной осанки у детей, укрепление мышц брюшного пресса, недопущение травм, исключение постоянного воздействия неблагоприятных факторов (тяжелой физической деятельности, вибрации, вынужденного вертикального положения тела, резкого похудения). Беременным рекомендуется ношение дородового бандажа. При появлении тянущих болей в пояснице в положении стоя, необходимо незамедлительное обращение к врачу-нефрологу.

Нефроптозом (или же опущением почки) называют состояние, при котором почка оказывается патологически подвижной и способна смещаться книзу из области поясницы. При этом патологическом состоянии почка может как возвращаться в свою исходную, правильную позицию, так и не возвращаться. Болезнь выявляется на УЗИ.

| Первичный консультативный приём врача с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| УЗИ почек в стандартном режиме и с применением допплерографических методик | 1200 руб. |
| УЗИ мочевого пузыря | 500 руб. |
| УЗИ малого таза с применением допплерографических методик | 1200 руб |
Норма и отклонения
В норме почка находится в стабильно зафиксированном положении, удерживаясь связками из соединительной ткани, мышц брюшины и диафрагмы. К почке подходят почечная артерия и вена, которые отвечают за кровоснабжение, и отходит мочеточник.
У здорового человека почка может двигаться на 1-2 см по вертикали (движение органа не должно превышать высоту поясничного позвонка, а это 2-4 см ), при нефроптозе почка может опуститься из области подреберья в тазовую область или область брюшины. Нефроптозом также считается поворот почки вокруг оси.
Так как почка имеет большие компенсаторные возможности, болезнь может долго не давать о себе знать. Постепенно происходит ослабление поддерживающих почку тканей, возникают патологические нарушения нормального мочеоттока, в результате чего повышается внутрипочечное давление и нормальный процесс кровообращения в почке нарушается.
Причины опущения почки
Нефроптозом страдают представители обоих полов, но у женщин это заболевание проявляется гораздо чаще. Это связано с анатомическим строением женского организма, в первую очередь связанным с репродуктивной функцией:
- Повышенная эластичность связок.
- Широкий таз.
- Сниженный тонус брюшной стенки
- Отсутствие склонности к висцеральному ожирению (жир не откладывается на внутренних органах).
Нефроптоз развивается постепенно в течении всей жизни и чаще всего бывает у худощавых женщин репродуктивного возраста
Симптомы: как узнать, что почки опускаются
Пациент может отметить следующие признаки:
- Боль ноющего, чаще тянущего характера в поясничной области. Неприятные ощущения усиливаются в положении стоя, во время физических нагрузок, в конце трудового дня. Боль уменьшается в лежачем положении на спине или на том боку, в котором неприятные ощущения выражены более явно.
- Внезапные или, напротив, вялотекущие боли в области живота.
- Гипотония/гипертония.
- Нарушения в работе ЖКТ.
- Расстройства неврологического характера (мигрени, головокружения).
- Снижение защитной способности организма (ухудшение иммунитета).
- Нервное истощение и расстройства сна (чаще бессонница, чем сонливость).
- Снижение аппетита.
- При сдаче общего анализа мочи в моче появляется белок.
- Уровень эритроцитов в моче, превышающий допустимую норму, говорит о гематурии, то есть о выделении мочи со следами крови, а это дает основание подозревать присутствие такого осложнения опущения почки, как пиелонефрит.
При возникновении боли в пояснице необходимо обратиться к урологу и пройти УЗИ почек, возможно появится необходимость в консультации других специалистов. Чем раньше будет выявлен нефроптоз, тем проще вылечить это заболевание не прибегая к оперативному вмешательству.
Стадии заболевания
Симптоматика нефроптоза и ее интенсивность зависят от стадии нефроптоза. Различают 3 стадии. С развитием каждой стадии симптомы болезни становятся все более выраженными, постоянными и болезненными.
Нефроптоз 1 стадии — опущение нижнего полюса почки на 1,5 поясничных позвонка.
Почка опускается только при положении человека стоя (вертикально). Когда пациент находится в лежачем положении, смещенный ранее орган возвращается на свое нормальное место. Обычно при первой стадии человек испытывает только периодические болезненные ощущения в пояснице, которые связывает с другими причинами, характерна непостоянная боль в животе.
Может быть резкая боль в поясничном отделе позвоночника, которая длится от нескольких минут до 1-2 часов и может сопровождаться тошнотой, бледностью, холодным потом. Диагностировать нефроптоз на этой стадии достаточно непросто, обычно больной обращается с жалобами к врачу уже на следующих стадиях этого патологического состояния.
Нефроптоз 2 стадии — опущение нижнего полюса почки на расстояние двух позвонков. Почку нетрудно прощупать, если тело человек находится в вертикальном положении. Симптомы патологии отличаются от предыдущей стадии более высокой интенсивностью, часто пациентами отмечается резкая боль в поясничной области.
Нефроптоз 3 стадии — опущение нижнего полюса почки на три позвонка, то есть почка своим нижним вектором может уходить в тазовую область. Почка прощупывается в любом положении тела.
При 2 и 3-х стадиях симптомы усиливаются и приобретают постоянный характер.
Типы нефроптоза: какая почка опускается
Различают три типа болезни в зависимости от того какой именно из парных органов опускается:
- Правосторонний нефроптоз — опущение правой почки. Зачастую именно эта разновидность заболевания диагностируется чаще всего, в норме правая почка располагается немного ниже, чем левая и имеет менее развитый более связочный аппарат.
- Левосторонний нефроптоз — опущение левой почки. Диагностируется не так часто, как предыдущая разновидность.
- Двусторонний нефроптоз. При этой разновидности смещаются книзу обе почки. В клинической практике двусторонний нефроптоз диагностируется крайне редко и обуславливается, как правило, врожденным аномальным расположением почек.
Опущение почки. Причины и последствия
Существуют несколько причин нефроптоза. Самые распространенные:
- Физические травмы поясничной области и зоны живота (ушибы, раны острыми предметами, растяжения мышц).
- Резкое похудение и набор веса за короткий промежуток времени. Это оказывает негативное влияние на жировые ткани и мышечный каркас тела (например, при резком похудении истощается жировая оболочка и почка может опуститься).
- Период беременности и роды. Во время беременности все внутренние органы незначительно смещаются со своих нормальных мест, но именно почки страдают в большей мере, чем все остальные органы. После родов у женщин мышцы брюшной стенки становятся гораздо менее сильными, чем до беременности.
- Врожденное аномально-патологическое расположение почек. Но такая ситуация встречается нечасто.
- Систематическое поднятие тяжелых предметов. Воспалительное инфекционное заболевание почек не является причиной рассматриваемой нами патологии, а, наоборот, это одно из последствий опущения почки, то есть одно из осложнений.
Чаще всего встречаются следующие осложнения нефроптоза:
- Почечная инфекция. Мочеточник, соединяющий почку с мочевым пузырем, может изгибаться, что провоцирует застой мочи (как результат — распространение бактерий) и часто становится главной причиной развития пиелонефрита, цистита и других инфекционно-воспалительных заболеваний. При этом возникают частые и болезненные мочеиспускания, боль различной интенсивности в животе и пояснице, моча может иметь нехарактерный резкий запах, ОАМ выявляет белок, цвет мочи меняется, она становится мутнее, чем у здорового человек.
- Почечная колика. Это одно из наиболее часто встречающихся осложнений нефроптоза. Характеризуется болевым приступом в боку, тошнотой, ознобом, тахикардией, снижением количества выделяемой мочи, появлением клеток крови и белка в ОАМ.
Артериальная гипертензия. Артерия, питающая почку кровью, перегибается и сужается и, следовательно, начинаются проблемы с сосудами, наблюдается стойкое повышение показателей артериального давления. - Мочекаменная болезнь. Застой мочи в мочевых путях и уменьшение скорости ее свободного оттока предрасполагает развитие мочевых камней в почках и мочевыводящих путях.
- Гидронефроз. Перегибание мочеточника ведет к нарушению оттока и застою мочи в чашечно-лоханочной системе почки, что ведет к нарастающему расширению чашечек и лоханки с некрозом отмиранием) тканей органа.
Диагностика опущения почек
Диагностика нефроптоза и определение его стадии развития проводится в несколько этапов:
- Осмотр врачом-урологом. Сбор анамнеза по течению болезни. Врач проводит осмотр с пальпацией поясницы и живота в горизонтальном и вертикальном положении тела пациента. Назначение необходимых анализов и исследований.
- Сдача общего анализа мочи и кала.
- УЗИ органов брюшной полости и почек в различных положениях тела больного (лежа, стоя).
- По необходимости проводится внутривенная экскреторная урография: внутривенно вводится рентгеноконтрастное вещество и выполняется серия снимков поясничной области, один из них в положении пациента стоя.
Диагноз “нефроптоз” устанавливается только на основании ультразвуковой диагностики и урографии.
Опущение почек симптомы и последствия могут иметь самые различные, поэтому крайне важно выявить не только наличие самой патологии, но и ее возможные осложнения Для этого специалист назначает дополнительные исследования, чаще всего биохимический анализ крови.
Лечение нефроптоза почки
При 1 и 2 стадиях заболевания достаточно эффективно консервативное лечение:
- Бандаж для поддержания и фиксации органа в правильном положении. Надевается утром на глубоком выдохе и снимается вечером.
- Выполнение комплекса упражнений, которые способствуют укреплению мышц брюшины.
- Диета, направленная на активное формирования жировых клеток, которые не дадут почке сместиться. Это эффективно при излишней худобе и особенно необходимо, если опущение почки вызвано резкой потерей массы тела.
- Медикаментозная терапия. При данной патологии медикаментозная терапия это сопутствующее лечение, а не основное. Применяется только тогда, когда нефроптоз осложнен другим/другими хроническими заболеваниями, например гипертензией.
- При 3 стадии, когда почка уже сместилась область малого таза, больному необходима операция — нефропексия, цель которой заключается в возвращении на место и фиксации почки в своем нормальном положении.
Сейчас такое оперативное вмешательство выполняется лапороскопически методом. Делаются 3 прокола по 0,5 см каждый. Почка укрепляется при помощи специальной сетки и не дает ей сместится вниз. Послеоперационный период длится недолго — от двух до трех дней.
В некоторых особенно сложных случаях выполняется полостная операция.
Показаниями к операции считаются:
- снижение работоспособности опущенной почки,
- постоянные интенсивные боли,
- кровь в моче,
- гидронефроз,
- артериальная гипертензия,
- хронический пиелонефрит.
Что можно есть
Цель диеты — резко сократить содержание экстрактивных веществ, чтобы радикально уменьшить раздражение ими больной почки и повысить выведение недоокисленных продуктов обмена веществ из организма и оказать противовоспалительное действие.
Питание при нефроптозе должно быть разнообразным и содержать все необходимые вещества. Кушать надо шесть раз в день, ежедневно выпивать около 1 литра воды.
Готовить продукты лучше без добавления соли, а если и использовать ее, то добавлять в конце приготовления блюда (разрешено до 5 г соли в сутки).
Диета подразумевает полное исключение следующих продуктов и блюд:
- консервы,
- газированные напитки,
- соленья и копчености,
- торты, кремы, сметану, сливки.
Больному необходимо включить в ежедневный рацион питания молоко кисломолочные продукты творог овощи, фрукты разнообразные каши. Диета должна быть калорийной, но необходимо избегать переедания.
Профилактика опущения почек
Для профилактики опущения почки необходимо:
- придерживаться здорового образа жизни, заниматься лечебной физкультурой, полезно плавание,
- поддерживать иммунитет- закаливание, курсы определенных витаминов,
- избегать травм поясничного отдела позвоночника,
- при малейшей боли обращаться к специалисту,
- не допускать резких скачков массы тела в обе стороны,
- один раз в 12 месяцев нужно проходить профосмотр у врача-уролога,
- делать УЗИ органов малого таза и сдавать общий анализ мочи не реже одного раза в год.
Лечебный физкультурный комплекс (ЛФК)
Лечебный физкультурный комплекс — основной вид консервативного лечения, хорошо помогает вернуть блуждающий орган в нормальное положение на 1-2-ых стадиях болезни.
Большая часть упражнений выполняется лежа. Сначала рекомендуется выполнять стартовый комплекс, который под силу любому человеку:
- Лечь на пол и поднимать сведенные вместе ноги вверх. Выполнять медленно и плавно. Вдох — на усилие, выдох на расслабление.
- Лежа на полу поднять вверх руки и сцепить их в замок, ноги поднять параллельно полу и выполнять скручивания, поворачивая руки вправо и влево. Поворот, расслабление.
Основной комплекс основан преимущественно на упражнениях, которые выполняются ногами:
- Лежа на боку поднимать прямую ногу вверх. Выполнить по 8 раз для каждой ноги.
Лежа на спине согните ноги в коленях и поочередно подтягивайте их к животу. Выполнить по 5 — 8 раз для каждой ноги. - “Велосипед”. Лежа на спине поднимите согнутые в коленях ноги и крутите педали 2 минуты.
Лежа на спине на вдох поднимайте прямые ноги вверх, на выдох медленно опускайте. Выполнить 6 раз. - Лежа на спине поднять ноги под 90 градусов к телу, медленно разводить ноги и сводить вместе. Выполнить 6 раз.
- “Кошечка”. В лежачем положении тела с упором на колени, ладонями упереться в пол, выгибать спину вверх, вниз. Выполнить 15 раз.
Выполнение комплекса упражнений очень положительно влияет на больных нефроптозом, но выполнять его нужно ежедневно. Для этого необходимо выделить около 25-ти минут в день, при этом не стоит заниматься упражнениями сразу после еды. Физкультуру нужно делать на ровной и твердой поверхности.

Заболеваниями почек в хронической форме страдает 10% населения планеты, причём среди причин смертности проблемы с почками занимают 4 место после инфаркта, инсульта и сахарного диабета. В странах СНГ половина больных умирает, не дождавшись пересадки почки, а из остальных 50% не имеют возможности получить гемодиализ.

| Первичный консультативный приём врача с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| УЗИ почек в стандартном режиме и с применением допплерографических методик | 1200 руб. |
| УЗИ мочевого пузыря | 500 руб. |
| УЗИ малого таза с применением допплерографических методик | 1200 руб |
Качественное лечение тяжёлых патологий продлевает жизнь пациента на 20-30 лет, но оно доступно только населению развитых стран с высоким уровнем дохода. Хронические заболевания почек имеют необратимый характер, больные нуждаются в лечении всю оставшуюся жизнь.
Какие встречаются врождённые патологии почек
Согласно статистике в 70% случаев серьёзные заболевания почек имеют врождённый или генетический характер. В оставшихся 30% к болезням почек приводят различные внешние и внутренние причины.
Врождённые патологии вызваны нарушением развития эмбриона на ранних стадиях (до 6 недели), когда идёт закладка внутренних органов. Под влиянием негативных факторов (приём лекарственных препаратов, ионизирующее облучение, токсическое отравление) нервная трубка развивается неправильно, в результате чего почки формируются с нарушениями функциональности. Врождённые патологии разделяются на 4 группы:
Анатомические аномалии
Они встречаются в разной форме у 2,5% младенцев. Чаще всего встречается агенезия (отсутствие одной или обеих почек) или аплазия (недоразвитость органа с полной потерей выполнения своих функций). Агенезия чаще выявляется у младенцев женского пола, в основном страдает правая почка.
Гораздо хуже, если отсутствует левосторонний орган, который более функционален, чем правый и больше приспособлен к компенсаторной функции. Также в 7-11% случаев диагностируется удвоение почки — полное или частичное разделение органа, которое никак не сказывается на функционирование органа, однако имеет свойство провоцировать другие заболевания мочеполовой сферы.
Изменение структуры тканей
В основном наблюдаются изменения чашечно-лоханочной системы, паренхимы, синусов, а также тела почки. Данные патологии редко выявляются сразу после рождения, потому что у новорождённого некоторое время увеличены почечные лоханки, которые выводят продукты метаболизма, накопленные в период внутриутробного развития. В основном изменения структуры тканей почки выявляются во время ультразвукового осмотра.
Почечная недостаточность
Это крайне опасное врождённое заболевание, при котором происходит гибель нефронов — структурных единиц почки, через которые осуществляется фильтрация. На месте погибших нефронов образуется происходит отмирание паренхимы — своеобразной губки, фильтрующей жидкость. В итоге почка отмирает и теряет способность выводить токсины.
У детей, как и у взрослых, острая почечная недостаточность приводит к резкому ухудшению самочувствия. Через некоторое время ребёнок впадает в уремическую кому. При отсутствии экстренной помощи наступает гибель организма. У взрослых недостаточность органа возникает на фоне поликистоза, острого гломерулонефрита (патологической активизации иммунной системы при попадании в почку инфекции), тромбоза артерии.
Патологические изменения, вызванные генетическими мутациями
Наследственная нефропатия — это заболевание почки, вызванное мутацией гена, которое является причиной 9% врождённых заболеваний органа. Так, при синдроме Альпорта поражается ген, отвечающий за строение коллагена мембраны почечных канальцев, внутреннего уха и глаза
В основном мутация встречается у мальчиков. Болезнь приводит к потере функциональности почек, органов зрения и слуха. Хромосомные нарушения сопровождаются множественными пороками развития.
Чаще всего патологии почек возникают при трисомии хромосомы 21, частичной утраты звена 18 хромосомы и др. К врождённым аномалиям органа относят подковообразную форму, смещение, гипоплазию или увеличение мочеточника, как и мультикистоз.
Откуда берутся приобретённые болезни почек
Почки несут колоссальную нагрузку. У взрослого человека они ежедневно пропускают около 120-200 литров жидкости. Орган обладает большим запасом прочности, устойчив к инфекциям и воспалениям, но иногда человек по незнанию сам наносит вред и нарушает работу почек.
Многие заболевания проходят бессимптомно, поэтому профилактические медицинские осмотры не стоит игнорировать даже при хорошем самочувствии. Болевой синдром появляется гораздо позже, когда болезнь становится хронической и меняет функциональные способности органа.
Серьёзный удар по здоровью почек наносят лекарственные препараты. Особенно это касается самолечения, когда пациент принимает медикаменты самостоятельно, не проконсультировавшись предварительно с врачом.
Согласно статистике, только 40% людей с респираторно-вирусными заболеваниями обращаются в медицинские учреждения, и то в основном для того, чтобы оформить больничный лист. Остальные 60% занимаются самолечением исходя из советов друзей и интернет рекомендаций.
Однако ряд медикаментов провоцирует развитие почечных заболеваний у совершенно здорового человека. Причём это не какие-то особые препараты, а таблетки, которые имеются в домашней аптечке каждого человека.
Лекарства, убивающие почки
К потенциально опасным лекарственным средствам можно отнести следующее:
1. Анальгетики, особенно на основе ацетилсалициловой кислоты и нестероидные противовоспалительные препараты (Ибупрофен, Аспирин, Диклофенак). Они применяются для обезболивания и понижения жара. В их состав входит кодеин — полусинтетическое вещество, добываемое из морфина.
Компонент хорошо растворяется как в воде, так и в спирте, поэтому обезболивающие препараты выпускаются в виде шипучих таблеток, капсул, микстур, мазей и гелей.
Кодеин воздействует на нервную систему и гладкую мускулатуру подобно морфину, только в десятки раз слабее. Так, кодеин подавляет возбудимость отделов нервной системы, отвечающих за кашель, а также активизирует антицицертивный отдел нервной системы, в результате чего подавляется болевой синдром.
Благодаря препаратам с кодеином расслабляется гладкая мускулатура, снижается перистальтика. Вместе с тем анальгетики и нестероидные противовоспалительные препараты крайне негативно влияют на почки. Паренхима сокращается, кальцинируется, вызывая нарушение структуры почечной ткани.
Длительное бесконтрольное лечение приводит к появлению большого очага поражения, вызванного воздействием активного вещества. По этой причине после лечения ОРВИ, бронхита, воспаления лёгких, а также частого приёма анальгетиков следует обязательно проверить почки. Изменения на начальной стадии можно предотвратить, сохранив функциональность почки.
2. Антибиотики (Метициллин, Ципрофлоксацин). Они помогают организму побороть болезнетворные бактерии, но у них есть существенное негативное свойство — нефротоксичность. Это способность некоторых веществ вступать во взаимодействие с паренхимой почек и менять её структуру.
Меняется гемодинамика (нарушается кровяное давление внутри почки), гемолиз (распад эритроцитов с выделением гемоглобина), кислотное равновесие внутри органа.
Препараты на основе пенициллина вызывают воспаление почечных клубочков. Антибиотики нарушают почечное кровообращение, вызывая ишемию органа.
Аминогликозиды (Гентамицин-К, Стрептомицин) имеют высокую эффективность в борьбе с грамотрицательными микроорганизмами (хламидии, гонококки, спирохеты), но в сочетании с диуретиками (мочегонными средствами) вызывают отказ почек и приводят к летальному исходу.
3. Противовирусные препараты (Ацикловир, Тенофовир). Они используются при лечении герпеса, ВПЧ, СПИДа, других вирусных заболеваний. Однако активные вещества крайне сложно выводятся из почек, поэтому приём противовирусных медикаментов должен сопровождаться употреблением большого количества воды.
Препараты, понижающие артериальное давление (Амлодипин, Торасемид, Каптоприл, Атенолол). Препараты от артериальной гипертензии приводят к расширению сосудов, а это в свою очередь к расширению эфферентных артериол — мелких артерий, расположенных в стенках гладкой мускулатуры. Это приводит к увеличению внутрипочечного давления.
Длительный приём большого количества препаратов от повышенного давления приводит к инфаркту почки и полному поражению органа.
4. Психотропные препараты. Они оказывают воздействие на головной мозг и ЦНС, и ситуацию усугубляет необходимость пожизненного приёма препаратов при психических расстройствах. Людям с данной проблемой нужно регулярно проверять почки, потому что психотропы провоцируют образование кист в почках.
Противосудорожные препараты также способны вызвать хроническую болезнь органов мочевыделения.
Пиелонефрит: кому он угрожает и кто в группе риска
Пиелонефрит — это воспаление паренхимы почек, вызванное деятельностью болезнетворных бактерий. Заболевание затрагивает всю чашечно-лоханочную область, оно имеет склонность к рецидивам и встречается в основном у молодых людей.
Пиелонефрит обнаруживается у 1% населения Земного шара, причём у представительниц прекрасной половины человечества он возникает в 6 раз чаще, чем у мужского пола. В острой форме болезнь диагностируется у 13% пациентов, у 35% наблюдается гнойная форма протекания.
У 83% людей, однажды переболевших пиелонефритом, случается повторный рецидив, а у 58% болезнь переходит в хроническую форму. В 80% случаев возбудителем инфекции, приводящей к воспалению чашечно-лоханочной системы, является кишечная палочка, а в остальных случаях — стафилококк.
У женщин в возрасте 15-40 лет пиелонефрит является осложнением цистита, в результате которого патогенная микрофлора переходит по урогинетальному тракту.
Сам по себе пиелонефрит не опасен, он не приводит к отказу в работе органа или к летальному исходу. Однако наибольшую опасность представляют последствия пиелонефрита — сепсис, возникающий в 10% случаев, и нарушение функциональности почки (42% всех рецидивов).
Кто и почему болеет пиелонефритом
- При вскрытии каждый 5-й пациент пожилого возраста имел поражение почек в результате пиелонефрита, при этом не знал о своём заболевании.
- Количество беременных, у которых диагностируется воспаление почек, за последние 20 лет увеличилось в 5 раз.
Пиелонефрит имеет исключительно бактериальную природу, т.е. его возбудителем является патогенная микрофлора. Не обязательно, что она попала из вне. Чаще всего провокатором выступают собственные условно-патогенные микроорганизмы, которые обрели силы в связи с ослаблением иммунитета или другими факторами. Бактерии попадают в мочевой пузырь из кишечника или половых органов, а также через кровь и лимфу.
Заболеванию подвержены не только взрослые, но и дети в возрасте до 7 лет. К группе риска относятся малыши, склонные к частым простудам, ОРВИ, кишечным инфекциям и заболеваниям воспалительного характера.
Подавление иммунитета способствует жизнедеятельности патогенной микрофлоры, которая является провокатором пиелонефрита. Беременность сама по себе провоцирует развитие хронических заболеваний, поэтому желательно вначале проверить почки, ведь при вынашивании плода на них ложится огромная нагрузка.
Диагностика пиелонефрита: диагноз требует комплексного обследования
Сложностью является диагностика заболевания, потому что в 80% случаев оно даёт о себе знать только в острой форме, когда ткани почки подверглись изменениям.
Сходство симптомов начальной стадии пиелонефрита с циститом приводит к постановке в 30% случаев неправильного диагноза и назначения неверного лечения, в результате чего пиелонефрит обретает хроническую форму.
Болезнь развивается на фоне сахарного диабета, мочекаменной болезни у женщин и аденомы предстательной железы у мужчин. Первые симптомы пиелонефрита маскируются под ОРВИ и грипп. Температура, озноб, боли в спине, ломота в костях — всё это должно насторожить пациента.
Только комплексная диагностика, включающая ультразвуковое обследование почек, анализ крови и мочи выявят полную картину болезни. Чем раньше будет диагностирован пиелонефрит и раньше начато лечение, тем меньше последствий будет для здоровья человека.
Нефроптоз или почему опускается почка
Опущение почки встречается у 1,5% женщин и 0,3% мужчин в возрастной категории 20-40 лет. Чаще наблюдается опущение правой почки, потому что левая изначально расположена выше правой и имеет более сильный связочный аппарат.
Орган меняет своё положение не только по вертикали, но отклоняется в сторону или перекручивается вокруг своей ножки. Это нарушает положение сосудов, ухудшает кровоток, увеличивает внутрипочечное давление. Также нефроптоз провоцирует развитие пиелонефрита, потому что неправильное положение почки способствует застою мочи и размножению болезнетворных бактерий.
Само по себе опущение органа никак не сказывается на самочувствии, но перегиб мочеточника при неправильном положении почки провоцирует застой мочи и образование камней. Сам по себе нефроптоз является причиной повышения артериального давления, увеличивая во много раз риск инфаркта или инсульта. Также опущение почки провоцирует самопроизвольный аборт у беременных.
Причины опущения почек
Развитию нефроптоза способствуют следующие факторы:
- Беременность и роды. У неспортивных женщин со слабой физической подготовкой в процессе вынашивания ребёнка и естественных родов слабеет фиксирующий аппарат почки. К тому же мышцы брюшного пресса также растягиваются, и почка теряет опору. Опущению способствует резкий набор веса, а затем его снижение. Вообще всем беременным женщинам, а также мамам, недавно родившим малыша, Следует особенно внимательно следить за здоровьем почек, потому что у прекрасной половины человечества болезни почек обостряются в первый год после родов.
- Занятия тяжёлой атлетикой, подъём тяжёлых предметов. Фасции, листы, прикрепляющие почку к брюшине, переходят в диафрагму. На них возлагается основная нагрузка по удержанию почки в правильном положении.
- Перенапряжение, вызванное подъёмом тяжестей, вызывает растяжение связок, удерживающих почку, и она постепенно опускается. Нефроптоз характерен для тяжелоатлетов, строителей, грузчиков, некоторых профессиональных спортсменов. Тяжёлое последствие заболевания — артериальная гипертензия, лечение которой не поддаётся обычными препаратами.
- Резкое снижение веса. Это проблема нередко возникает у девочек-подростков, которые имеют комплексы относительно своей внешности и садятся на жёсткие диеты. Обмен веществ в молодом возрасте хороший, поэтому результаты диеты ощутимые.
Если взрослый человек в силу возрастных особенностей метаболизма не сможет быстро потерять вес, то подростки способны скинуть в месяц до 10 кг, что самым худшим образом скажется на состоянии почек.
Орган размещён в жировой капсуле, которая защищает от холода и механических травм, а также позволяет почке фиксироваться в определённом положении. При резком снижении веса жировая прослойка истончается, что вызывает растяжение связок и опущение органа. В месяц не желательно терять более 3 кг, иначе это скажется не только на общем самочувствии, но и на состоянии внутренних органов.
Нефроптоз диагностируется на самых ранних стадиях, когда здоровью ещё не нанесён большой урон. Клиническое обследование почек является наиболее эффективным методом предупреждения почечных патологий.
Почему появляются камни в почках
Камни в почках — это минерально-солевые отложения, вызванные сбоем в обменных процессах. Они образуются в том случае, когда моча становится концентрированной и в ней кристаллизуются входящие в её состав вещества — кальций, оксалат и мочевая кислота.
Оксалат — это фермент, вырабатываемый печенью, а также содержащийся во фруктах, овощах и шоколаде. При метаболических нарушениях или неправильной диете количество оксалата в моче увеличивается, создавая предпосылки для камнеобразования.
Струвитные камни образуются при попадании в мочу инфекции. Уратные камни возникают при повышенной концентрации мочевой кислоты. Предпосылками к их образованию является обезвоживание, избыток белковой пищи и болезнь подагра. При избытке аминокислоты цистина образуются цистиновые камни.
В основном камнеобразование имеет наследственно-генетическую природу. Большую склонность к камнеобразованию имеют люди, проживающие в странах с жарким климатом, потому что обезвоживание способствует образованию камней. Также в группу риска входят люди с избыточной массой тела, любители солёной пищи.
Согласно статистике, мужчины больше подвержены камнеобразованию. Среди них заболеванию подвержено 13% мужского населения в возрасте 30-60 лет, в то время как женщин в 2 раза меньше.
Выводить камни из почек намного сложнее, чем избежать процесса кристаллизации. Тщательная диагностика в клинике позволит выявить болезнь на начальной стадии и предотвратить дальнейшее камнеобразование.
Выводы
Чтобы избежать заболеваний почек, нужно внимательно следить за своим здоровьем: правильно питаться, не принимать лекарств без назначения врачом, не поднимать тяжести. Важнейшее значение имеет своевременная диагностика у уролога — экспертное УЗИ и анализы.
Читайте также:

