Нехватка воздуха при отравлении
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Одышка представляет собой приспособительную реакцию организма, сопровождаемую изменением частоты, глубины и ритма дыхания. Люди, страдающие одышкой, ощущают нехватку воздуха и затруднение дыхания.
Одышка часто является симптомом заболеваний и одним из самых частых поводов обращения за медицинской помощью. Важно вовремя выяснить причину одышки и начать лечение во избежание прогрессирования болезни.
Разновидности одышки
По одной из классификаций одышка делится на инспираторную, экспираторную и смешанную.
Инспираторная одышка характеризуется затруднением процесса вдоха. Она появляется при нарушении прохождения воздуха по верхним дыхательным путям во время вдоха. Такая ситуация может возникнуть при попадании инородного тела в просвет дыхательных путей (часто у детей), при развитии крупа (сужении дыхательных путей вследствие воспалительных и инфекционных процессов), врожденных аномалиях развития гортани, трахеи и бронхов, при наличии преграды в виде опухолей, кист, заглоточных абсцессов. Проявляется затруднением дыхания, попытками сделать вдох с участием вспомогательных мышц.
Экспираторная одышка представляет собой нарушение процесса выдоха. Она возникает в случае поражения нижних дыхательных путей. Экспираторная одышка сопровождает бронхиальную астму, хронический обструктивный бронхит.
Смешанная одышка сочетает в себе экспираторные и инспираторные особенности дыхания.
Также различают острую (внезапно возникшую) и хроническую одышку.
Причины одышки
Как часто и в каких ситуациях мы обращаем внимание на ритм и темп своего дыхания? Именно этот вопрос следует задать себе, когда мы хотим определить причину одышки.
Выделяют физиологическую одышку. Она возникает после интенсивной физической нагрузки, например, после бега, быстрого подъема по лестнице, а также может появиться после сильного психоэмоционального стресса.
Патологическая одышка – симптом заболевания.
Одышка может возникать при нарушении нормальной работы многих систем: дыхательной, сердечно-сосудистой, кроветворной и нервной.
Выделяют несколько механизмов формирования одышки соответственно причине. Так, при утолщении стенок мелких бронхов из-за отека и спазма повышается сопротивление дыхательных путей, и требуется дополнительное мышечное усилие для обеспечения адекватного выдоха (при бронхиальной астме и обструктивном бронхите). Вследствие этого происходит усиление стимуляции дыхательного центра в головном мозге для обеспечения достаточного притока кислорода.
К патологическим состояниям, ограничивающим нормальный газообмен в легких, относится застойная сердечная недостаточность.
Из-за снижения насосной функции сердца происходит застой крови в тканях легких, что уменьшает свободный объем для воздуха.
При выраженном скоплении жидкости в межклеточном пространстве возникает отек легких. При пневмонии происходит формирование очага воспаления и образование обильной мокроты, что, в свою очередь, снижает приток кислорода в легкие и ведет к появлению одышки.
Самой распространенной причиной одышки является ишемическая болезнь сердца. В результате нарушения кровотока в коронарных артериях сердца нарушается баланс между доставкой кислорода к клеткам сердца и их потребностью в кислороде. При увеличении физической и эмоциональной активности (пробежали за автобусом, слишком быстро поднялись по лестнице или немного поволновались) усиливается и обмен веществ в клетках сердца, что требует повышенной подачи кислорода. Однако при ишемической болезни сердца уменьшается приток насыщенной кислородом крови, образуются участки ишемии (местное снижение кровоснабжения) и появляется одышка.
Важной частью газообмена является перенос гемоглобином кислорода к тканям. Гемоглобин – это белок, содержащийся в красных кровяных клетках (эритроцитах), который отвечает за процесс транспортировки кислорода. В случае недостатка гемоглобина (например, при анемии) или повреждения структуры белка (при отравлении некоторыми ядами), кислород не доставляется в ткани в нужном количестве, и поступают сигналы в мозг для усиления дыхания.
Одной из серьезных проблем является одышка при ожирении.
Здесь действует сразу несколько механизмов: нарушается работа сердца и сосудов, происходит ограничение дыхательных движений слоем жира внутри и снаружи грудной клетки.
Все это приводит к поверхностному и частому дыханию, а также к снижению поступления кислорода к тканям, а главное – к сердцу и мозгу.
При каких заболеваниях возникает одышка?
Болезни органов дыхания:
- бронхиальная астма;
- острый бронхит;
- хроническая обструктивная болезнь легких (ХОБЛ);
- пневмония;
- туберкулез легких;
- инородное тело в бронхах (часто у детей);
- бронхоэктатическая болезнь – заболевание, характеризующееся необратимыми изменениями бронхов, которые сопровождаются частыми воспалениями;
- плеврит – воспаление листков плевры, которые покрывают легкие;
- рак легких.
- ишемическая болезнь сердца;
- застойная сердечная недостаточность;
- пороки сердца;
- тромбоэмболия легочной артерии.
- анемия;
- отравление угарным газом;
- аллергические реакции;
- миопатии – заболевания, поражающие мышечную ткань, что приводит к нарушению ее функции;
- гипертиреоз;
- ожирение;
- психогенная одышка.
Взрослый должен обратиться к врачу-терапевту , а ребенка и подростка необходимо отвести к педиатру . В зависимости от сопутствующих симптомов могут потребоваться консультации других специалистов, например, кардиолога , пульмонолога, эндокринолога , невролога .
Диагностика и обследование при одышке
В зависимости от сопутствующих симптомов могут быть назначены следующие анализы и обследования:
-
клинический анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Органы дыхания при интоксикации. Живот, нервная система при отравлении
Наиболее значительные изменения (одышка, удушье, кашель, отделение мокроты, расстройство дыхания, цианоз) наблюдаются при отравлении веществами удушающего действия и фосфорорганическими соединениями.
При объективном обследовании больного нередко определяются признаки острой эмфиземы легких; аускультативные данные разнообразны и соответствуют характеру патологического процесса в легких (жесткое или бронхиальное дыхание, влажные и сухие хрипы, крепитация и др.).
При отравлениях другими ядами процесс в легких носит неспецифический характер и может проявляться в виде вторичных (бактериальных) пневмоний, застойных явлений, ателектаза легких и др.
Живот. Изменения со стороны органов брюшной полости во многом зависят от поражающего фактора.
При пероральных отравлениях веществами прижигающего и деструктивного действия развивается картина острого гастрита или гастроэнтероколита. Соответственно этому при пальпации определяется болезненность в подложечной области или по всему животу. При поражении кислотами и щелочами боли в подложечной области иненсивные и при этом нередко отмечается напряжение мускулатуры брюшной стенки. При тяжелых интоксикациях (особенно при коллапсе) часто наступает парез кишечника и метеоризм.

При отравлениях паренхиматозными ядами (хлорированные углеводороды, этиленгликоль и др.) на 2-е или 3-й сут можно определить увеличение печени. Нужно иметь в виду, что некоторые тяжелые формы токсического гепатита могут сопровождаться портальной гипертонией и асцитом.
Наряду с поражением печени в патологический процесс могут быть вовлечены и другие органы (почки, поджелудочная железа и др.).
При поражении почек в относительно легких случаях о вовлечении органа в патологический процесс можно судить лишь по изменениям в моче (альбуминурия, гематурия и др.), при тяжелых поражениях почек уже в начальной стадии заболевания могут появиться боли в поясничной области и животе, а в более поздние сроки (2—5-е сут) — основные признаки острой почечной недостаточности: олигурия, анурия, тошнота, рвота, удушье, гипертензия, повышение остаточного азота и др.
Нервная система страдает при самых различных отравлениях, однако наибольшие в ней изменения наблюдаются при поражении ядами наркотического и нервно-паралитического действия.
В быту чаще всего встречаются отравления ядами наркотического действия (барбитураты, морфина гидрохлорид, спирты, хлорированные углеводороды и др.). В зависимости от степени тяжести интоксикации все они сопровождаются различной степени потерей сознания от спутанного состояния и ступора до глубокой комы.
Для диагностики отравления и, оценки степени тяжести интоксикации принимаются во внимание глубина комы и нарушение жизненно важных функций организма. При этом обращают внимание на величину зрачков, их реакцию на свет, состояние тонуса мышц, характер сухожильных рефлексов и др. Кроме того, следует иметь в виду возможность возникновения при отравлениях интоксикационных и постинтоксикационных психозов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Симптоматическая терапия дыхательной недостаточности при отравлении
К симптомам обструкции дыхательных путей относятся одышка, дисфония, дыхание Куссмауля, хрипота, стридор, западание межреберных промежутков и подгрудинного участка, цианоз, профузное потоотделение, слюнотечение и тахипноэ.
Степень оксигенации артериальной крови определяется двумя взаимосвязанными параметрами — напряжением в ней кислорода (РаО2) и насыщением им (SaO2). Напряжение кислорода зависит от содержания кислорода во вдыхаемом воздухе (FiО2), альвеолярной вентиляции и вентиляционно-перфузионного распределения в легких.
Нормальное поступление кислорода в клетки требует адекватного насыщения им гемоглобина (например, окись углерода снижает насыщение кислородом артериальной крови, но не РаО2), адекватного уровня гемоглобина (анемия уменьшает кислородную емкость крови), нормального механизма отдачи кислорода тканям (гипотермия, алкалоз и снижение уровня 2,3-дифосфоглицерата ослабляют ее, что заметно по сдвигу кривой диссоциации оксигемоглобина влево) и адекватного сердечного выброса.
Усиливающийся метаболический ацидоз при нормальном РаО2 предполагает наличие токсина или состояние, которое либо уменьшает кислородную емкость крови (например, наличие в крови окиси углерода, метгемоглобинемия), либо замедляет использование кислорода тканями (например, при действии цианида, сероводорода).

Кислородная интоксикация при лечении дыхательной недостаточности у больных с отравлением
Осложнения при кислородотерапии бывают обусловлены физическими повреждениями (например, иссушением слизистых, воспламенением или взрывом, травмами при использовании трубок, катетеров или масок), физиологическими эффектами (например, ателектазом, гиперкапнией) и непосредственной цитотоксичностью.
В избытке образуются свободные радикалы (например, супероксид-анион, перекись водорода, гидроксильные радикалы), которые, вероятно, взаимодействуют с клеточными ферментами и мембранами, обусловливая токсические эффекты. Ряд лекарств и токсинов, включая паракват, блеомицин, адриамицин, высокие дозы дисульфирама (более 10 мг/кг) и диэтилдитиокарбамата (более 250 мг/кг), даунорубицин и антибиотики, действует на хиноидные группы или связанные металлы, генерирует свободные радикалы и потенциально увеличивает токсичность кислорода.
Озон и двуокись азота также способны повреждать легкие путем образования свободных радикалов. Единственный эффективный способ борьбы с кислородным отравлением — его предупреждение. Вдыхание смеси с FiО2 в концентрации не более 50 % в течение непродолжительного времени (2—7 сут) не приводит к дисфункции легких. Чистый кислород можно без риска для больного давать ему кратковременно в условиях сердечно-легочной реанимации или перевозки в критическом состоянии.
Слабое расстройство дыхания, вызванное аллергеном:
1. Вводят 0,3 мг адреналина (1:1000) подкожно. Можно повторить два раза через 20 мин в каждом случае.
2. Если у пациента стридор, вводят альбутерол: 2,5 мг/3 мл ИФ (изотонического физраствора) с помощью ручного аэрозольного ингалятора; повторяют по показаниям.
3. Вводят 50—100 мг дифенгидрамина в виде внутривенной ударной дозы; детям — 5 мг/кг или 150 мг/м2 в сутки перорально, внутримышечно или внутривенно дробными дозами каждые 6—8 ч не более 30 мг в сутки.
4. Оценивают состояние на предмет его потенциального ухудшения.
Тяжелое расстройство дыхания и слабая перфузия:
1. По показаниям придают пациенту "шоковое положение".
2. Вводят 0,2—0,3 мг адреналина (1:10 000) в виде внутривенной ударной дозы или эндотрахеально; можно повторить дозу через 5 мин.
3. При гипотензии вводят ударную дозу жидкости.
4. Если эта доза не помогла, вводят 200 мг/250 мл ИФ дофамина внутривенно из второго флакона, подсоединенного к катетеру с основным. Начинают со скорости вливания 30 мкг/мин.
5. Рассматривают возможность установки второй пельницы.
6. Если у пациента стридор, можно назначать альбутерол в дозе 2,5 мг/3 мл ИФ через ручной аэрозольный ингалятор и повторить дозу по показаниям.
Бронхоспазм у пациента с отравлением
Пациент с бронхоспазмом требует интенсивного вмешательства. Этиологический агент нужно по возможности устранить. В первую очередь рекомендуются аэрозольные ингаляции альбутеролом или сальбутамолом. Доза составляет 2,5 мг/3 мл ИФ, распыленного сжатым воздухом или кислородом. По показаниям дозу повторяют. Детям проводят ингаляцию 2,5 мг 3—4 раза в сутки. В случае высоких доз есть небольшой риск гипокалиемии, который, по-видимому, не имеет клинического значения.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Препараты от одышки. Что поможет снять приступы одышки?
Одышка - это затруднение дыхания, сопровождающиеся комплексом неприятных ощущений в виде мучительного чувства удушья и стеснения в груди. При несвоевременном оказании помощи приступы одышки могут привести к потемнению в глазах, шуму в ушах, обильному потоотделению, слабости, головокружению и падению в обморок.
Вызвать одышку могут разные причины, но чаще всего это болезни:
- легких: хронический обструктивный бронхит, бронхиальная астма, туберкулез, рак легких, плевриты и т.д.
- грудного отдела позвоночника: кифоз, сколиоз, метеоризм, грудной остеохондроз и радикулит.
- сердечно-сосудистой системы: порок сердца, анемия, сердечная недостаточность, полицитемия, тромбоэмболия легочной артерии и т.д.
- эндокринной системы: нарушение работы щитовидной железы, ожирение и истощение.
- нервной системы: истерические нервозы, опухоли мозга, инсульты и другие психические заболевания.
Как видно из вышеперечисленного списка, вылечить одышку в большинстве случаях невозможно, если она вызвана болезнью, длящейся на всю жизнь. Например, астмой, грудным сколиозом или другой патологией легких и сердца, не поддающихся лечению. Конечно, это не значит, что не нужно бороться с одышкой. Любое проявление одышки требуют обследования у врача и лечения, чтобы предотвратить прогрессирования болезни и учащения приступов. Например, при болезнях сердца врач для снятия одышки назначает принимать лекарства, улучшающие питание сердечной мышцы кислородом и улучшения кровообращения, при анемии необходимо принимать препараты железа, повышающие уровень гемоглобина - главного переносчика кислорода.
Лечение одышки для каждого больного индивидуальное, универсального лекарства от одышки для всех нет и не может быть. Однако всех людей, страдающих одышкой, объединяет одно, это боязнь начала приступов удушья при контакте с аллергенами, ходьбе или других видах физической нагрузки. Поэтому как "средство скорой помощи" для предотвращения приступов одышки рекомендуется всегда иметь с собой ингалятор с препаратом, который назначает врач.

Ингалятор - карманное устройство, с помощью которого удобно и быстро вводится лекарство, расширяющее просветы в бронхах. Наиболее популярны дозированные ингаляторы, представляющие собой небольшой аэрозольный флакон с насадкой-ингалятором. В отличие от лекарств, которые нужно принимать перорально или внутривенно, препараты аэрозольных ингаляторов попадают прямо в легкие через рот, после нажатия на насадку и вдыхании. Это помогает предотвратить развитие одышки быстрее и с меньшими побочными эффектами.
Тем, у кого одышка появляется при ходьбе или выполнении физических упражнений, надо использовать ингалятор за 20 минут до начала прогулки или занятий. Отказываться от мысли, прогуляться на свежем воздухе или делать утреннюю гимнастику, из-за боязни начала приступа одышки - крайне неправильно. Сделав пару вдохов через ингалятор с бронхорасширяющим препаратом, можно совершать прогулки на дальние расстояния и делать физические упражнения в течение 20-30 минут.
В ингаляторах, применяемых для устранения спазма бронхов и их расширения, могут содержаться следующие группы лекарств:
1. Препараты быстрого действия. По длительности действия лекарства от одышки могут быть быстрого и длительного действия. К препаратам быстрого действия относятся: сальбутомол, вентолин, тербуталин, фенотерол и беротек. В дозированных аэрозолях в одной дозе содержится 0,1-0,25 мг лекарства. Препараты быстрого действия применяются для быстрого снятия признаков удушья и предотвращения их начала. Ингаляторы с препаратами быстрого действия не рекомендуется применять чаще 4-х раз в сутки. Потребность в частом применении препарата свидетельствует об ухудшении течения заболевания.
2. Препараты длительного действия. Эти препараты чаще всего назначаются при необходимости постоянного контроля над приступами одышки, например, при хронических формах астмы. Они помогают не только предотвратить развитие бронхостеноза, но и не допустить дальнейшего развития воспалительных процессов в дыхательных путях. Препараты длительного действия надо применять ежедневно в течение периода, который назначает врач. К ним относятся сальтос, вольмакс, форматерол, оксис, форадил, клебутерол и сальметерол. В дозированных ингаляторах в одной дозе содержится 0,02- 0,09 мг лекарства, но некоторые препараты длительного действия выпускается только в виде таблеток.
3. Комбинированные препараты. В дозированных аэрозолях могут использоваться одновременно противовоспалительные препараты и лекарства, вызывающие расслабление мышц бронхов. Их называют комбинированными ингаляторами. Наиболее популярные среди них беродуал и дитек. Эти препараты в своем составе содержат препараты, предотвращающие бронхоспазмы и блокирующие выработку воспалительной слизи. За счет такого действия достигается эффективность препарата на более длительный срок, а назначаются они в основном для лечения одышки при обструктивном бронхите и астме.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение ритма дыхания: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Дыхание – это совокупность физиологических процессов, конечной целью которых является доставка и потребление кислорода, а также вывод углекислого газа.
К органам дыхания относятся дыхательные пути и легкие. Кроме того, в процессе дыхания принимают участие мышечная и нервная системы. Благодаря диафрагме, межреберным и некоторым другим мышцам выполняются дыхательные движения, происходит изменение объема грудной клетки, что является необходимым условием для расправления и спадания легочной ткани на вдохе и выдохе. В центральной нервной системе, а именно в продолговатом мозге, расположен дыхательный центр. Ключевая особенность функционирования дыхательного центра состоит в автоматическом зарождении в нем импульсов – то есть человек не задумывается о том, что ему нужно сделать вдох. В то же время активность дыхательного центра может быть подавлена вышерасположенными отделами головного мозга, например, человек может произвольно задержать дыхание при нырянии.
Разновидности нарушения ритма дыхания
Выделяют следующие виды дыхания:
- эупноэ – нормальный ритм дыхания (у здорового взрослого составляет около 14–18 дыхательных движений в минуту);
- гиперпноэ – глубокое и частое дыхание, отмечается при мышечной работе, эмоциональном напряжении, тиреотоксикозе, анемии, ацидозе, снижении содержания кислорода во вдыхаемом воздухе;
- тахипноэ – повышение частоты дыхательных движений вследствие выраженной стимуляции дыхательного центра при гиперкапнии, гипоксемии; наблюдается при повышении температуры тела, застое в легких и т.п.;
- брадипноэ – снижение частоты дыхательных движений, которое возникает при поражении и угнетении дыхательного центра на фоне гипоксии, отека, ишемии и воздействия наркотических веществ;
- апноэ – временная остановка дыхания (считается крайней степенью выраженности брадипноэ);
- дыхание по типу Чейна–Стокса - характеризуется чередованием групп дыхательных движений с нарастающей амплитудой и периодов апноэ;
- дыхание по типу Биота - характеризуется чередованием периодов апноэ с группами дыхательных движений равной амплитуды;
- дыхание Куссмауля – шумное и глубокое дыхание, для которого характерны отдельные судорожные сокращения основной и вспомогательной дыхательной мускулатуры. Этот тип дыхания свидетельствует о значимой гипоксии головного мозга.
На дыхательный центр могут напрямую воздействовать некоторые токсичные для головного мозга вещества, циркулирующие в крови.
Нарушения работы дыхательного центра происходят в результате структурных изменений в соответствующей области мозга при инсультах, отеке головного мозга и т.д.
Заболевания, вызывающие нарушение ритма дыхания
Среди заболеваний, приводящих к накоплению в крови токсичных веществ, которые впоследствии могут раздражать или поражать дыхательный центр, стоит упомянуть следующие:
- сахарный диабет в стадии декомпенсации, когда в крови накапливаются продукты углеводного обмена; встречается в дебюте ранее не диагностированного сахарного диабета или при недостаточном контроле заболевания при инсулинотерапии и сахароснижающей терапии;
- печеночная недостаточность, развивающаяся остро на фоне гепатитов (вирусной, алкогольной, аутоиммунной этиологии и др.), токсического поражения печени (например, при отравлении парацетамолом), а также хроническая интоксикация при печеночной недостаточности на фоне цирроза. Токсическое поражение головного мозга при заболеваниях печени связано в первую очередь с тем, что патологически измененная печень не способна выполнять барьерную функцию (задерживать и нейтрализовать вредные вещества), в связи с этим токсины накапливаются в крови;
- почечная недостаточность, которая может манифестировать остро или иметь длительное хроническое течение, развивается на фоне воспалительных заболеваний (гломерулонефрита, тубулоинтерстициального нефрита и др.), токсического поражения почки (например, канальцевого некроза) и других заболеваний;
- тяжело протекающие инфекционные заболевания могут вызывать выраженную интоксикацию или приводить к непосредственному поражению головного мозга, например при вирусных или бактериальных энцефалитах.
Структурные изменения в головном мозге отмечаются при инсультах (остром нарушении мозгового кровообращения по причине кровоизлияния или закупорки сосудов головного мозга тромбом), при новообразованиях, отеке головного мозга.
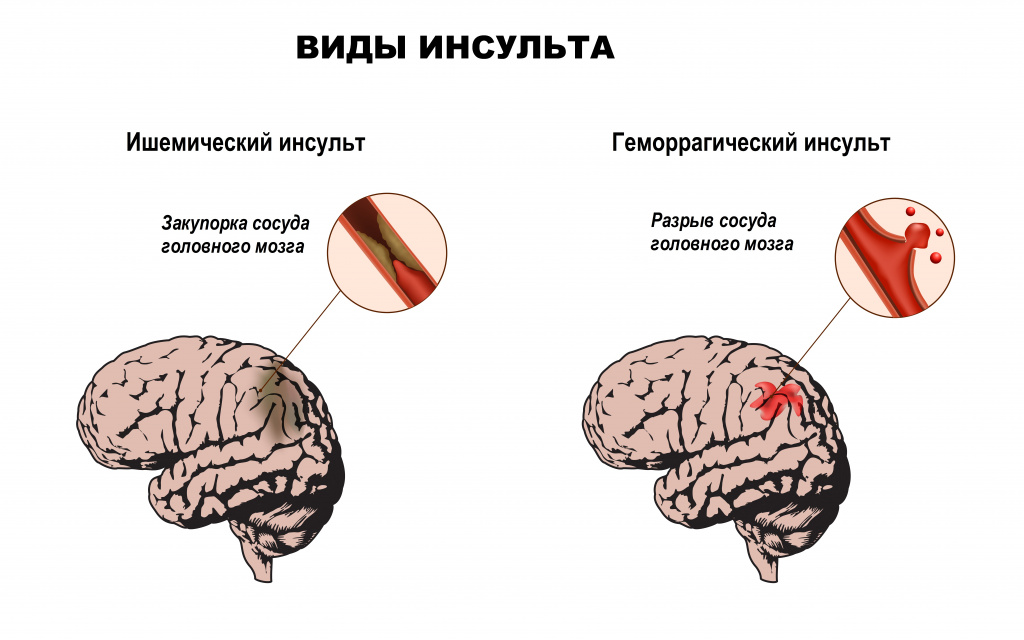
Отдельно стоит упомянуть синдром Пиквика, развивающийся у пациентов с выраженным ожирением, одним из проявлений которого являются эпизоды остановки дыхания во время сна.
К каким врачам обращаться при нарушении ритма дыхания
Нарушение ритма дыхания является грозным симптомом, поэтому часто первым специалистом, оказывающим помощь пациенту, становится врач скорой помощи или врач-реаниматолог.
Если нарушение ритма дыхания не несет угрозы жизни, то диагностические мероприятия проводит терапевт , педиатр или врач более узкой специальности: эндокринолог , гепатолог (специалист по заболеваниям печени), нефролог (специалист по заболеваниям почек), токсиколог, инфекционист и др.
Диагностика и обследования при нарушении ритма дыхания
Диагностика начинается с опроса пациента, в ходе которого врач устанавливает возможные причины и факторы риска развития аритмичного дыхания.
Лабораторные исследования включают определение уровня глюкозы в крови, газов артериальной крови и кислотно-основного состояния КОС крови.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Читайте также:

