Нейроцистицеркоз и эхинококкоз что это такое
Обновлено: 24.04.2024
Цистицеркоз головного мозга - паразитарное заболевание нервной системы, возникающее при попадании в желудочно-кишечный тракт человека яиц свиного солитера (Tanenia solium).
К цистицеркозу головного мозга (нейроцистицеркозу) приводит проникновение личинок свиного цепня (Taenia solium) в головной мозг, где они трансформируются в инкапсулированные финны (или иначе - цистицерки) и в таком виде могут существовать много лет. Нейроцистицеркоз имеет важное социальное значение, поскольку является одной из наиболее распространённых причин приобретенной эпилепсии в мире.
Встречается у 2-4% общей популяции, чаще у взрослых, одинаково часто у мужчин и женщин.
Патогенез (что происходит?) во время Цистицеркоза головного мозга:
В биологическом цикле развития свиного цепня человек является окончательным хозяином. Взрослая форма солитера обитает в кишечнике человека. Для развития цистицеркоза необходимо попадание яиц гельминта в желудок и кишечник, где под влиянием желудочного сока плотная оболочка яиц растворяется и освободившиеся зародыши по кровеносным сосудам разносятся по тканям и органам человека. Чаще всего (более 60%) цистицерк попадает в головной мозг, реже в скелетные мышцы и глаза. Продолжительность жизни паразита в мозге от 5 до 30 лет.
Цистицеркоз представляет собой наполненный прозрачной жидкостью пузырь размером от горошины до грецкого ореха (от 3 до 15 мм в диаметре). На внутренней поверхности пузыря располагается головка финны - сколекс с крючьями и присосками. В большинстве случаев в головном мозге имеются сотни и тысячи паразитов, однако встречаются и единичные цистицерки. Они локализуются в мягких мозговых оболочках на основании мозга, в поверхностных отделах коры, в полости желудочков, где они могут свободно плавать. Погибая, паразит обызвествляется, однако, оставаясь в мозге, поддерживает хронический воспалительный процесс.
На нервную систему цистицеркоз оказывает токсическое влияние и вызывает реактивное воспаление окружающей мозговой ткани и оболочек. Цистицеркоз сопровождается отеком мозга, гидроцефалией вследствие повышенной секреции цереброспинальной жидкости хориоидальными сплетениями, механической преграды ликворообращению, реактивного лептоменингита.
Симптомы Цистицеркоза головного мозга:
В связи с небольшим размером пузырей и малой их плотностью в клинической картине цистицеркоза наблюдаются в основном симптомы раздражения. Признаки выпадения функции нейронов долго отсутствуют или выражены очень слабо. У больных могут быть неглубокие парезы, незначительные расстройства чувствительности, легкие нарушения речи. Симптомы раздражения проявляются приступами локальных джексоновских и общих судорожных эпилептических припадков. Часты длительные светлые промежутки между припадками, а также эпилептический статус. Характерен полиморфизм джексоновских припадков, что свидетельствует о множественности очагов в коре головного мозга.
Для цистицеркоза типичны разнообразные изменения психики. Они выражаются невротическими проявлениями, а в более тяжелых случаях - в возбуждении, депрессии, галлюцинаторно-бредовых явлениях, корсаковском синдроме.
Ликворная гипертензия и отек мозга проявляются приступообразной интенсивной головной болью, рвотой, головокружением, застойными дисками зрительных нервов.
При локализации цистицерка в желудочке возникает синдром Брунса, заключающийся в приступообразной резчайшей головной боли, рвоте, вынужденном положении головы, расстройстве дыхания и сердечной деятельности, иногда нарушении сознания. В основе синдрома лежит раздражение цистицерком дна IV желудочка. В других случаях синдром Брунса развивается вследствие острой ликворной гипертензии при окклюзии цистицерком отверстий IV желудочка.
Цистицеркоз боковых желудочков протекает по типу опухоли лобной или каллезной локализации с периодическим нарушением сознания при закупорке отверстия Монро.
Цистицеркоз основания мозга (обычно рацемозный в виде грозди винограда) дает картину базального менингита, протекающего с головной болью, рвотой, брадикардией, поражением зрительных нервов и параличом VI и VII черепных нервов.
Течение. Длительное, ремиттирующее, резко выраженными периодами ухудшения и светлыми промежутками в течение нескольких месяцев и даже лет. Спонтанного излечения не наблюдается.
Диагностика Цистицеркоза головного мозга:
При исследовании цереброспинальной жидкости выявляют лимфоцитарный и эозинофильный цитоз, иногда повышение повышение уровня белка (от 0,5 до 2 г/л), в некоторых случаях - сколекс и обрывки капсулы цистицерка. Люмбальную пункцию следует производить осторожно, так как при цистицеркозе IV желудочка взятие цереброспинальной жидкости может вызвать внезапную смерть больного.
В крови часто отмечается эозинофилия. Диагностическую ценность имеет РСК крови и особенно цереброспинальной жидкости с использованием цистицеркозного антигена. Реакция Ланге имеет паралитический характер.
На краниограмме иногда обнаруживаются рассеянные мелкие образования с плотными контурами - обызвествленные цистицерки, которые могут находиться также в мышцах конечностей, шеи, груди. Иногда цистицерк обнаруживается на глазном дне. Как проявление ликворной гипертензии на глазном дне отмечаются застойные диски зрительных нервов.
Диагностировать цистицеркоз головного мозга исключительно трудно из-за отсутствия патогномоничных симптомов. В постановке диагноза опираются на следующие особенности заболевания: множественность симптомов, указывающая на многоочаговое поражение мозга, преобладание явлений раздражения, наличие признаков повышения внутричерепного давления, смена тяжелого состояния больного периодами благополучия. Диагностике помогают рентгенографические данные, КТ, МРТ, а также эозинофилия крови и цереброспинальной жидкости, положительная РСК с цистицеркозным антигеном.
Дифференцировать цистицеркоз следует от опухоли мозга, нейросифилиса, менингоэнцефалита, эпилепсии и др.
Лечение Цистицеркоза головного мозга:
Лечение цистицеркоза головного мозга проводят празиквантелем (50 мг/ кг/сут. на протяжении 2 нед.) или альбендазолом (15 мг/кг/сут. в течение 1 мес). На фоне приема этих препаратов возможно учащение эпилептических приступов, усиление головной боли и других симптомов интоксикации продуктами распада гибнущих цист цистицерков. Для уменьшения таких явлений применяют дексаметазон или негормональные противовоспалительные средства, а также дегидратирующие и противосудорожные препараты.
При цистицерке IV желудочка и одиночных цистах, локализующихся в доступных областях коры большого мозга, показано хирургическое вмешательство с их удалением. Такая операция часто приводит к выздоровлению.
Прогноз. При множественном цистицеркозе и цистицеркозе IV желудочка прогноз всегда серьезный. Смерть может наступить во время эпилептического статуса или при развитии острой окклюзионной гидроцефалии. В отношении трудоспособности прогноз также неблагоприятный вследствие повышения внутричерепного давления, что сопровождается упорными головными болями, частыми эпилептическими припадками, изменениями психики.
Профилактика Цистицеркоза головного мозга:
Большое значение имеет соблюдение правил личной гигиены, соответствующая обработка пищевых продуктов, овощей, фруктов, санитарный надзор на бойнях за свиными тушами.
К каким докторам следует обращаться если у Вас Цистицеркоз головного мозга:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Цистицеркоза головного мозга, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Что такое тениоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, паразитолога со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Тениоз (Taeniosis) — паразитарное заболевание человека, вызываемое половозрелой стадией ленточного гельминта (свиного цепня), который проникает в организм человека при употреблении плохо приготовленного мяса, паразитирует в тонком кишечнике и вызывает расстройства пищеварения. В некоторых случаях может осложняться цистицеркозом — паразитированием в тканях организма личинок свиного цепня, что приводит к серьёзным последствиям и даже смерти.
Возбудитель
- домен — эукариоты;
- царство — животные;
- тип — плоские черви;
- класс — ленточные черви;
- отряд — циклофиллиды;
- семейство — тенииды;
- род — Taenia;
- вид — свиной цепень (Taenia solium).
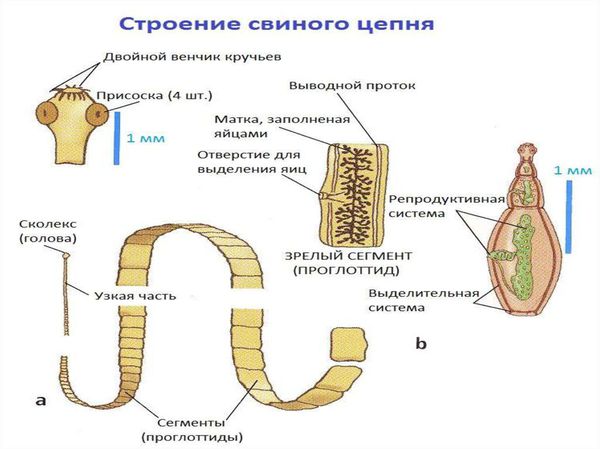
Свиной цепень (устаревшее название "cолитёр") — это плоский (ленточный) паразитический червь, длина которого в кишечнике человека достигает 3 метров, а по данным Ц ентра по контролю и профилактике заболеваний США (CDC) его длина может достигать 7 метров. Как правило, паразитирует только 1 червь. Паразит имеет головку, шейку и тело. Тело червя (стробила) состоит из члеников (п роглоттидов), их число может достигать 1000 . Головка (сколекс) размерами до 2 мм в диаметре имеет хоботок и 4 мышечные присоски (органы прикрепления), расположенные крестообразно. На хоботке есть крючья в количестве от 22 до 32, из-за этого есть второе название паразита — вооружённый цепень.
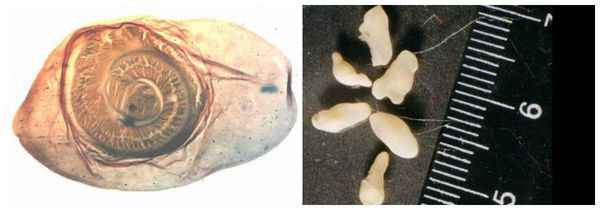
Яйца паразита попадают с калом человека в окружающую среду. Животные (свиньи, собаки, кошки и даже человек при несоблюдении гигиены) поедают яйца, зародыши проходят через кишечную стенку и разносятся кровью по всему организму, после чего оседают в тканях (в основном в соединительной ткани между мышцами). Через пару месяцев яйца превращаются в финны (цистицерки), которые живут до 5 лет, после чего они погибают и обызвествляются (накапливают минеральные вещества, соли кальция). Цистицерки имеют вид полупрозрачных беловатых пузырьков диаметром до 1,5 см, внутри видна мелкая сформированная головка.
Для полноценного развития свиного цепня необходима смена хозяев за его жизнь. Человек является окончательным хозяином. В его кишечнике паразитирует взрослый гельминт, который развивается за 2 месяца из финны (личинки червя в тканях), съеденной с мясом. Паразит прикрепляется к стенке тонкого кишечника и растёт, поглощая пищу и постепенно наращивая членики (от шейки), которые по мере созревания отрываются и выходят в окружающую среду при дефекации. Паразит может жить в кишечнике десятки лет.
Человек может стать и промежуточным хозяином (при поедании яиц). В этом случае для паразита наступит "экологический тупик" — он не сможет развиться до половозрелой стадии и продолжить свой род, потому что мясо человека с финнами никто не ест.
Яйца выживают в окружающей среде в течение нескольких месяцев в зависимости от условий. Высыхание могут выдерживать в течение 10 месяцев, способны зимовать под снегом, в воде живут до 4 месяцев. При кипячении погибают практически мгновенно, при 65 °С сохраняют жизнеспособность в течение 3 минут, при 20-25 °С под воздействием прямых солнечных лучей сохраняются до 2 дней, если они закрыты травой — до полутора месяцев. Раствор хлорной извести 10-20 % убивает яйца за 5-6 часов. Цистицерки в мясе погибают при его замораживании при температуре -12 °С и поддержании в толще мяса температуры не ниже -10 °С в течение 10 дней [1] [2] [9] [10] .
Эпидемиология
Тениоз является одним из древнейших известных заболеваний. Первые упоминания встречаются ещё в 16 веке до нашей эры (Древний Египет), имеются записи Аристотеля и Гиппократа (финноз свиней). В настоящее время ВОЗ относит тениоз и цистицеркоз к группе забытых ("пренебрегаемых") болезней, т. е. тех, о которых мало говорят и обращают внимание развитые страны.
Распространение повсеместное, но наиболее поражены отдельные регионы: Индия, Африка, Южная Америка, Азия, Северный Китай, Восточная Европа, Белоруссия, Украина. Это регионы, где уровень дохода низкий или ниже среднего, где люди едят много плохо приготовленной свинины и недостаточно соблюдается гигиена. Здесь цистицеркоз является причиной эпилепсии в 30 % случаев, а в некоторых областях, где свиньи и люди живут вместе — до 70 %, по данным ВОЗ [3] . В РФ в среднем выявляется до 500 случаев в год [11] . Есть тенденция к повышенной заболеваемости сельских жителей и работников свиноводческих хозяйств.
Механизм передачи фекально-оральный, путь заражения пищевой. Источник инфекции и окончательный хозяин — заражённый человек, выделяющий с фекалиями яйца гельминта. Промежуточные хозяева — иногда человек, но чаще животные, которые поедают корм, загрязнённый фекалиями человека: свиньи (отсюда происходит название вида), кабаны, обезьяны, собаки, кошки.
Факторы передачи:
- При тениозе — недостаточно термически обработанное мясо свиней или диких кабанов. Наиболее опасно мясо, не прошедшее ветеринарный контроль. В этом случае человек заражается, поедая финны, т. е. зародыши червя, с инфицированным мясом.

- При цистицеркозе — загрязнённые яйцами пища и объекты внешней среды при несоблюдении людьми правил гигиены. Фактором передачи также может быть аутоинвазия, когда у человека с паразитом в кишечнике из-за нарушения перистальтики ЖКТ яйца из кишечника попадают в желудок. Т. е. яйца свиного цепня заразны и опасны для человека сразу, как только покидают организм с каловыми массами. Поэтому риск заражения цистицеркозом есть для любого человека, особенно если пренебрегать правилами гигиены и правилами обработки пищевых продуктов (тщательное мытьё) [1][3][5][7][11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы тениоза
Множество случаев заражения и болезни проходит бессимптомно или малосимптомно. Жалобы таких больных обычно незначительны и связаны в основном с расстройствами пищеварения. Примерно через 1-1,5 месяца от момента заражения (а может и раньше) может наблюдаться лёгкое недомогание, головокружение, слабость, нарушения сна, умеренные головные боли, раздражительность, сниженный или повышенный аппетит, тошнота, дискомфорт и несильные боли в разных отделах живота. Развиваются запоры, чередующиеся с диареей, возможен анальный зуд, больной может умеренно худеть.
Характерной особенностью является периодическое (раз в несколько месяцев) выделение с калом оторвавшихся члеников паразита начиная с 2-3 месяцев паразитирования и так десятки лет. Их хорошо видно невооружённым глазом. Могут быть симптомы гипохромной анемии (недостатка железа): бледность кожи и слизистых, быстрая утомляемость при физической нагрузке, шум в ушах, обмороки, чувство мурашек по коже. Развивается гиповитаминоз В1 (тёмно-красный сухой язык со сглаженными сосочками). В результате отравления организма продуктами жизнедеятельности паразита, а также из-за расстройства пищеварения повышается склонность к необъяснимым высыпаниям токсико-аллергического характера на коже.
Тениоз у беременных
У беременных заболевание может протекать более тяжело, что обусловлено характерными физиологическими процессами в организме женщины этого периода. Наиболее часто наблюдаются расстройства пищеварения (запоры, диарея), тошнота, рвота, снижение гемоглобина, зуд кожи, перианальный зуд. Может быть плохой набор веса у плода. Вследствие более частого нарушения желудочно-кишечной перистальтики (моторики) повышается риск заброса яиц паразита в желудок и развития цистицеркоза [1] [4] [6] [10] .
Патогенез тениоза
Во время паразитирования свиной цепень повреждает слизистую при помощи крючьев и присосок, что вызывает расстройство пищеварения и нарушает моторику кишечника. Кроме того, гельминт потребляет много важных для человека питательных веществ, микроэлементов и отравляет организм продуктами своей жизнедеятельности, что приводит к токсико-аллергическому отравлению.
При заглатывании яиц паразита извне или при рефлюксной болезни, когда нарушается моторика кишечника и яйца из кишки попадают в желудок, развивается цистицеркоз. В различных органах и тканях развиваются соединительнотканные капсулы, содержащие зародыш — цистицерк. Вокруг наблюдаются воспалительные изменения в виде аллергической реакции и дистрофически-атрофические изменения из-за механического давления на окружающую ткань.
При локализации в головном мозге вокруг капсулы наблюдается воспаление мелких сосудов и инфильтрация окружающей ткани плазматическими клетками, что вызывает расстройство движения спинномозговой жидкости (ликвора), отёк мозговой ткани, развитие менингита и энцефалита. При паразитировании в оболочках мозга у его основания возможно развитие рацемозной (ветвистой) формы цистицеркоза до 25 см в длину.
С течением времени (до 5 лет) цистицерк претерпевает дегенеративные изменения — происходит его набухание и разложение (расплавление), что сопровождается усилением токсического и местного воспалительного воздействия. Исходом гибели личиночной формы паразита является кальцификация и местное рубцевание. Специфичных симптомов при этом процессе нет, после полной гибели цистицерков болезнь заканчивается, если, они не находятся в жизненно важных органах [1] [5] [6] [9] .
Классификация и стадии развития тениоза
По Международной классификации болезней 10-го пересмотра (МКБ 10):
- Тениоз:
- B68.0 Инвазия, вызванная Taenia solium.
- B68.9 Тениоз неуточнённый (при подозрении на болезнь, но отсутствии лабораторного подтверждения).
- Цистицеркоз:
- B69.0 Цистицеркоз центральной нервной системы (судороги, эпилепсия, необъяснимая рвота).
- B69.1 Цистицеркоз глаза (нарушения зрения, слепота).
- B69.8 Цистицеркоз других локализаций.
- B69.9 Цистицеркоз неуточнённый [1][2] .
Осложнения тениоза
Острый аппендицит. В правой половине живота снизу постепенно нарастают боли, появляется тошнота, характерен субфебрилитет (температура тела от 37,1 до 38,0 °С). В анализе крови наблюдается нейтрофильный лейкоцитоз со сдвигом влево — повышенный уровень нейтрофилов с преобладанием незрелых форм, которые не могут в полной мере осуществлять защитную функцию.
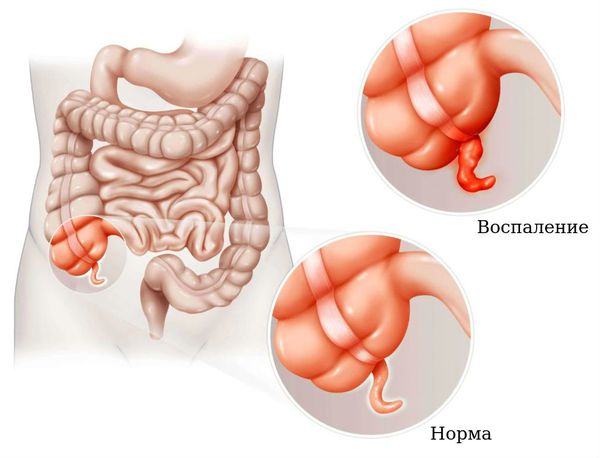
Панкреатит ( воспаление поджелудочной железы) . Характеризуется тошнотой, рвотой, опоясывающими болями в животе.
Кишечная непроходимость. Симптомы — с хваткообразные боли в животе без связи с приёмом пищи, запоры, метеоризм, вздутый живот, учащение пульса, рвота, бледность кожи.
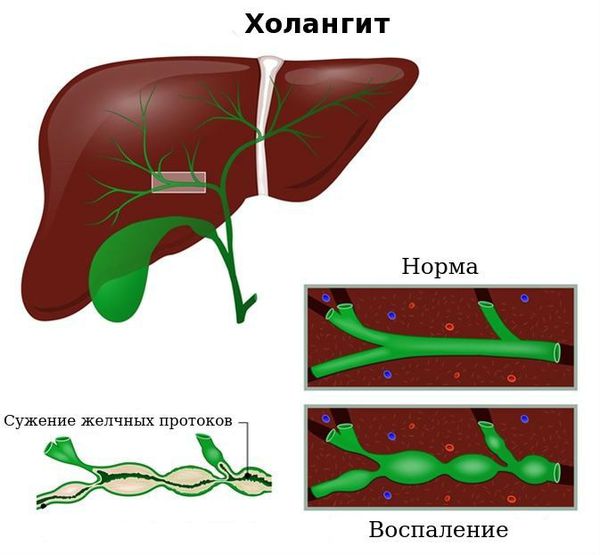
Холангит ( воспаление жёлчных протоков) . Субфебрильная или фебрильная лихорадка, выраженные боли в правом подреберье, озноб, повышенная потливость, тошнота и рвота, желтуха и кожный зуд.
Гипохромная анемия. Бледность кожи и слизистых оболочек, повышенная утомляемость, чувство мурашек и покалывания, головокружения, шум в ушах, обмороки.
Цистицеркоз. Может быть осложнением тениоза, а может быть отдельным заболеванием. В основном симптоматика проявляется при поражении центральной нервной системы (ЦНС) — головного и спинного мозга и глаз. В зависимости от локализации возникают головные боли различной интенсивности, рвота, эпилептические припадки, нарушения речи, расстройства личности, бред и галлюцинации, деменция. При поражении глаз могут наблюдаться воспалительно-дистрофические процессы в различных отделах глаз — рецидивирующие конъюнктивиты, увеиты, отслоение сетчатки, атрофия глазного яблока, что может привести к слепоте. При поражении сердца могут возникать нарушения ритма. При поражении мышц и подкожной клетчатки иногда может наблюдаться некоторая болезненность при ощупывании и приподнятость этого участка в виде подкожного плотного опухолевидного бугорка [1] [5] [5] [8] .
Диагностика тениоза
Тениоз или цистицеркоз может быть заподозрен на основании следующих признаков:
- эпиданамнез — проживание на территории развитого свиноводства, употребление плохо приготовленной свинины, низкий социально-экономический уровень страны или региона;
- расстройства пищеварения;
- астено-невротические проявления — слабость, повышенная утомляемость, эмоциональная нестабильность, раздражительность, повышенная потливость;
- выход с калом неподвижных члеников паразита;
- развитие неврологической симптоматики (эпилепсия), патологии органов зрения.
Дифференциальная диагностика
Основывается на данных анамнеза, типичном виде члеников паразита и их микроскопическом исследовании.
Лабораторная диагностика
Клинический анализ крови — изменений может не быть, иногда наблюдаются гипохромная анемия, умеренное повышение эозинофилов, повышение скорости оседания эритроцитов (СОЭ), редко выявляется небольшое повышение лейкоцитов за счёт сегментоядерных клеток (наиболее большой группы иммунных клеток).
Общий анализ мочи — как правило, без отклонений.
Биохимический анализ крови — возможны отклонения при развитии осложнений:
- При холангитах — повышение маркеров нарушения выработки или оттока желчи: АСТ, ГГТ, ЩФ, общего билирубина.
- При панкреатитах — повышение амилазы.
- При поражении сердца — повышение ЛГД и КФК-МВ.
Серологические специфические исследования:
- Иммуноферментный анализ (ИФА) антител IgG — в основном применяются с целью диагностики внекишечного поражения — цистицеркоза, результаты могут быть ложноположительными;
- Иммунный блоттинг — более точный метод лабораторного исследования сыворотки крови на присутствие антител , который применяют для подтверждения результатов ИФА. Этот метод позволяет снизить число ложных результатов, но в РФ он недоступен.
ПЦР кала — выявление антигенов свиного цепня. Это достаточно чувствительный метод, однако может дать ложноотрицательный результат ввиду ограниченного количества материала в кале.
Копроовоскопия — микроскопическое изучение кала с целью обнаружения яиц и зрелых члеников паразита. По яйцам невозможно установить точный диагноз, т. к. они очень похожи на яйца других представителей этого рода, проводится не менее трёх раз в разные дни. Для определения вида паразита необходимо исследование члеников.
Инструментальная диагностика
Компьютерная (КТ) и магнитно-резонансная томография (МРТ), ультразвуковое исследование (УЗИ), прямая офтальмоскопия — применяются для выявления цистицеркоза. КТ лучше выявляет кальцификаты цистицерков (особенно небольшие). МРТ больше подходит для обнаружения цистицерков в некоторых трудновизуализируемых местах мозга, также МРТ указывает на местные окружающие изменения (отёк) и возможную гибель паразита.
Исследования спинномозговой жидкости при поражении цистицерками ЦНС (лимфоцитарный плеоцитоз, увеличение уровня эозинофилов, белка).
Биопсия — морфологическое исследование биоптатов при оперативном вмешательстве [1] [3] [6] [10] .
Лечение тениоза
Госпитализации подлежат больные с тяжёлыми сопутствующими заболеваниями, а также больные с цистицеркозом ЦНС и глаз. Остальные больные могут лечиться амбулаторно.
В качестве этиотропной терапии (направленной на уничтожение возбудителя) применяется Празиквантел и Никлозамид. Есть данные об эффективности Альбеназола, но они ограничены. Продолжительность лечения — 3 дня.
При лечении цистицеркоза выбор способа уничтожения паразита зависит от его локализации и количества. При локализации под кожей и в тканях (кроме ЦНС и глаз) лечение, как правило, не проводят, так как риск последствий от приёма препарата выше пользы от лечения. Однако, если наличие паразита ведёт к каким-то физическим и эстетическим недостаткам, лечение назначается.
При локализации цистицерков в ЦНС и глазах лечение проводят только в условиях неврологического стационара, применяются Празиквантел и Альбендазол в сочетании с глюкокортикостероидами (т. к. есть риск местного воспаления и повреждения нервной системы и глаз).
В качестве мер патогенетической и симптоматической терапии при тениозе могут назначаться средства нормализации моторики кишечника (прокинетики) и микрофлоры кишечника (пре- и пробиотики).
При цистицеркозе головного мозга применяют противосудорожные препараты.
Возможно хирургическое лечение (удаление цистицерков при поражении головного и спинного мозга).
Контроль излеченности тениоза:
- визуальный — осмотры кала (о выздоровлении говорит отсутствие периодического отделения члеников червя);
- 4 отрицательных анализа кала на яйца гельминтов с интервалом в 1 месяц [2][4][5][8] .
Прогноз. Профилактика
При изолированном тениозе прогноз благоприятный. При развитии осложнений, особенно цистицеркозе ЦНС и глаз, прогноз серьёзный: возможно развитие тяжёлых стойких поражений (эпилепсия, слепота) и летальный исход.
Что такое сикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бровченко А. Б., дерматолога со стажем в 10 лет.
Над статьей доктора Бровченко А. Б. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Сикоз — это инфекционное заболевание, хроническое рецидивирующее воспаление волосяных фолликулов. Относится к группе пиодермий — гнойно-воспалительных заболеваний кожи [1] . Возбудителем сикоза является патогенный микроорганизм стафилококк, проникающий в кожу через микроранки.
Фактором, способствующим проникновению стафилококка, является возникновение микропорезов и повреждений кожи при бритье. Поэтому довольно часто заболевание возникает на лице у мужчин.
У женщин и детей сикоз появляется из-за слизистого или гнойного отделяемого при ринитах и конъюнктивитах. Содержащийся в назальном или же конъюнктивальном отделяемом стафилококк, попадая в микроповреждения кожи, провоцирует развитие заболевания.
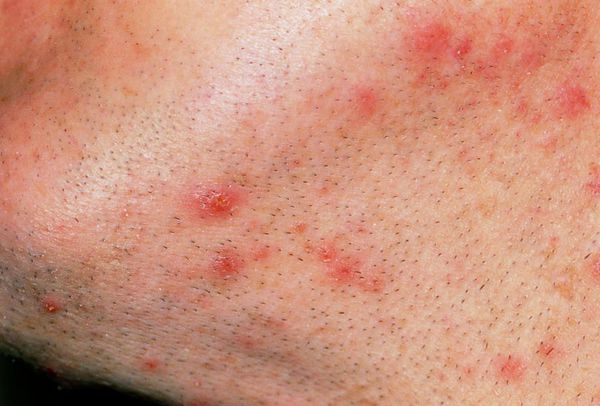
Предрасполагающими факторами для возникновения сикоза являются:
- наличие ринита, конъюнктивита, реже — тонзиллита;
- недостаточное увлажнение кожных покровов лица;
- использование во время бритья некачественных (затупленных, с элементами ржавчины) лезвий;
- наличие на коже вросших волосков (часто отмечается спустя 1-2 дня после бритья);
- выщипывание волосков из ноздрей, бровей недостаточно обработанными инструментами;
- наличие сопутствующих микозных (грибковых) поражений кожи;
- наличие на коже псориатических, аллергических высыпаний, очагов нейродермита и других дерматозов;
- функциональные расстройства эндокринной и нервной систем;
- частые стрессы и недосыпания;
- иммунодефицитные состояния организма [2][3] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сикоза
Начальными симптомами при возникновении сикоза является появление фолликулитов — воспалительных гиперемированных участков кожи в области волосяных фолликулов [3] . По мере размножения стафилококка и прогрессирования заболевания очаги воспаления сливаются между собой, вовлекая в патологический процесс всё большие участки кожи. Таким образом происходит формирование более крупных гиперемированных, отёчных и болезненных при пальпации участков сикоза.
К воспалению быстро присоединяются гнойные пустулы (прыщи). Далее происходит образование грязно-жёлтых, порой зеленоватых корок. Гнойные корки впоследствии отпадают, но из-за непрерывного протекания патологического процесса на их месте появляются новые участки воспаления и гнойных пустул. В результате процесс приобретает хронический, рецидивирующий характер [2] [3] .
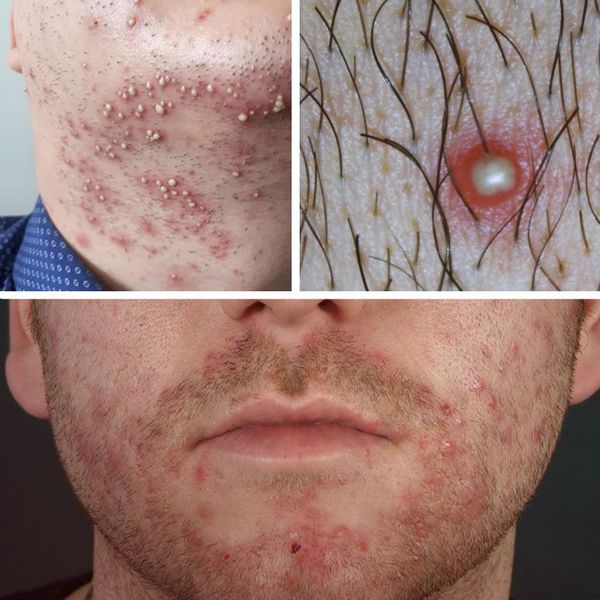
Чаще всего сикоз появляется в следующих местах:
- у мужчин: область усов и подбородка;
- у женщин: возникновение стафилококковых "заед" в углах рта или глаза;
- у детей: на крыльях носа, над верхней губой, иногда в области ноздрей;
- значительно реже отмечаются другие локализации сикоза — брови, подмышечные впадины, паховая область [1][2] .
Течение заболевания может быть разным в зависимости от формы: вульгарного сикоза, люпоидного сикоза и паразитарного.
Вульгарный сикоз (стафилококковый) — чаще всего появляется на коже лица, в некоторых случаях возможно поражение кожи лобка, подмышечных впадин, ног и других областей тела. При вульгарном сикозе происходит поверхностное поражение стафилококком кожных покровов. Такие процессы, как правило, не сопровождаются образованием рубцов.
Чаще всего клиническая картина вульгарного сикоза протекает по типу воспаления волосяных фолликулов. При обилии гнойничков кожа становится отёчной и гиперемированной, нередко отмечается зуд поражённых областей и болезненность при надавливании. Характерно чувство стянутости кожи в поражённом очаге. В случае большого скопления фолликулитов возможно образование очагов мокнутия. Самопроизвольного вскрытия пустул не происходит. С течением времени отмечается ссыхание гнойного содержимого пустул с образованием желтоватого цвета корок, которые после отпадают.
Люпоидный сикоз (глубокий) — отличается малым количеством пустулёзных высыпаний. Чаще всего гнойнички появляются по периферии воспалительного очага, тогда как в его центре возникновения новых высыпаний практически нет.
Люпоидному сикозу наиболее подвержены мужчины после сорока лет. Частыми местами поражения при люпоидном сикозе является область усов и бороды, хотя возможно поражение кожи волосистой части головы (висков и темени). Предрасполагающие факторы для развития люпоидного сикоза — иммунодефицитные состояния, выраженные нарушения эндокринной системы, системные заболевания соединительной ткани. Люпоидный сикоз быстро приобретает хроническое течение и плохо поддается терапии [5] [6] [8] .
В центре воспалительного очага при этой форме сикоза отмечается атрофия кожных покровов и выпадение волос, а также появление гладкой и блестящей бляшки диаметром до 3 см. В центре бляшки никогда не появляются новые пустулёзные высыпания. Возможно образование гиперемии по краю бляшки диаметром до 1-2 см. Высыпания на волосистой части головы чаще всего отличаются значительной болезненностью, хотя общее состояние пациента при этом не страдает. Патологический процесс при люпоидном сикозе протекает годами, с периодами обострения и утихания воспаления. На коже головы в центре гнойно-воспалительного очага с течением времени возникают очаги алопеции (облысения) с тонкими и ломкими волосами по периферии.
Паразитарный сикоз — причиной развития паразитарного сикоза являются не стафилококки, а грибы-трихофитии. Паразитарный сикоз чаще всего называют микозом (нагноительной трихофитией). Источником распространения патогенного грибка являются собаки, лошади, крупный рогатый скот и мыши. Поэтому чаще всего нагноительной трихофитией болеют жители сельских областей. В городе паразитарный сикоз возникает в результате заражения антропофильными грибами, передаваемыми при использовании предметов личной гигиены [2] [7] [9] . Высыпания при паразитарном сикозе отличаются болезненностью (из-за глубокого поражения кожи) и отёчностью, имеют более крупные размеры, чем при стафилококковых сикозах. Чаще всего поражается кожа шеи, подбородка, нижней челюсти, реже — кожа над верхней губой.
Высыпания отличаются своей асимметричностью и чёткой очерченностью от здоровых участков. Возможно образование синюшно-багровых узлов с пустулёзными элементами по периферии. В зависимости от тяжести патологического процесса узлы могут ссыхаться в корочки или же нагнаиваться с образованием абсцессов.
При надавливании на очаги можно наблюдать симптом "медовых сот" — выход большого количества гноя из поражённых участков [3] [5] [6] [8] .
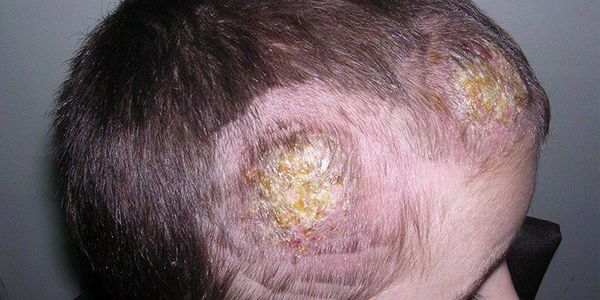
При данном виде сикоза не происходит разрушения волосяного фолликула, в связи с чем при стихании воспалительного процесса на месте выпавшего волоса может вырастать новый. В отличие от стафилококковых сикозов нагноительная трихофития имеет преимущественно острый характер воспаления и не склонна к рецидивированию и хронизации процесса.
Патогенез сикоза
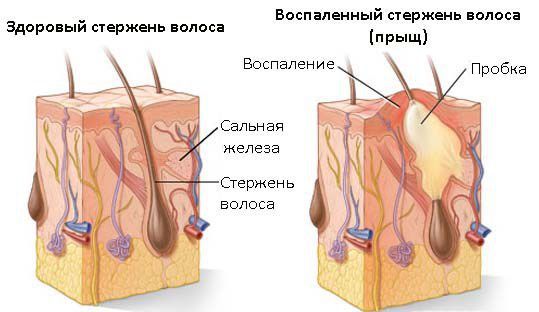
В механизме развития сикоза можно условно выделить следующие основные блоки [4] :
- Функциональные расстройства нервной и эндокринной систем (астенические состояния на фоне стрессов и недосыпаний, сахарный диабет, нарушения функций щитовидной железы и др.) приводят к нарушениям нормальной деятельности сально-волосяного аппарата кожи. Например, недостаток гормонов щитовидной железы провоцирует сухость кожных покровов и снижение местного иммунитета. При сахарном диабете (недостатке инсулина) отмечается нарушение микроциркуляции кожи, что также приводит к ослаблению местного иммунитета и изменению кислотности кожи. При подобных состояниях создаются благоприятные условия для размножения стафилококка и развития заболевания.
- Наличие сопутствующих патологий в виде хронических очагов инфекций и иммунодефицитных состояний также способствует развитию гноеродной микрофлоры (в данном случае, стафилококка).
- Дополнительное воздействие на кожу экзогенных факторов, таких как:
- выделения из носа при рините (втирание назальной слизи, богатой бактериями, в раздражённую кожу);
- микротравматизация кожи во время бритья;
- воздействие грубых пылевых частиц (угольная, металлическая и др. пыль) при работе на производствах, связанных с вредными условиями труда.
Классификация и стадии развития сикоза
Существуют различные классификации сикоза, в основе которых лежит длительность течения заболевания, локализация, глубина поражения кожи и клинико-морфологические характеристики процесса.
В зависимости от длительности течения сикоз можно разделить на:
- острый;
- хронический (или рецидивирующий).
В зависимости от локализации поражения сикоз имеет различные формы:
- сикоз области бороды и усов;
- сикоз крыльев носа;
- сикоз век и бровей, часто сочетающиеся между собой;
- сикоз лобка;
- сикоз подмышечных впадин;
- сикоз гладкой кожи (с поражением пушковых волос) и др.
Разная глубина поражения кожи при сикозе позволяет разделить его на поверхностный и глубокий (люпоидный сикоз).
В основе клинико-морфологической классификации сикоза лежит не только тип поражения кожи при данном заболевании, но и глубина распространения патологического процесса и причина его появления:
- вульгарный сикоз (обыкновенный, стафилококковый);
- люпоидный (глубокий) сикоз;
- паразитарный сикоз.
Процесс возникновения и распространения сикоза можно разделить на определённые стадии [5] .
I. Стадия начальных проявлений: воспаление волосяного фолликула. На поверхности кожи можно наблюдать небольшие гиперемированные диски (фолликулиты). По мере того, как стафилококк размножается и образует всё новые и новые колонии, увеличивается и количество воспалённых волосяных фолликулов. На этом этапе воспаление может пройти самостоятельно. Но даже если краснота на время спадает и воспаление уменьшается, через время воспалительный процесс может снова обостриться и принять затяжной характер.
Кожа, поражённая стафилококком, гиперемирована, отёчна, покрыта большим количеством пустул (гнойничков) и остро болезненна при пальпации. При большом количестве гнойничков они собираются в одном месте, кожа под ними принимает ярко-алую окраску. Гнойнички быстро опорожняются, содержимое их ссыхается, образуя грязно-жёлтую, порой зеленоватую корку [2] [4] [6] .
II. Хронизация процесса: подсыхая, гнойные корки отпадают, обнажая поражённую поверхность. Так как очаг воспаления не санирован и в нём по-прежнему размножаются стафилококки, волосяные фолликулы вскоре воспаляются вновь, процесс приобретает хронический и рецидивирующий характер.
III. Прогрессирование и исходы: в том случае, если заболевание не лечить, постепенно будет происходить прогрессирование процесса. Подсохшие корочки будут появляться вновь, а воспаление тканей – распространяться на окружающие здоровые участки, увеличивая очаг поражения. Общее состояние организма, как правило, не страдает: нет повышения температуры тела, человек не ощущает общей слабости и недомогания. Поражённые участки кожи болезненны лишь при прикосновении (пальпации). При длительно текущем процессе кожа внутри сикозного диска постепенно подвергается атрофии.
Осложнения сикоза
Осложнения заболевания развиваются при отсутствии лечения, либо при неадекватной терапии . Среди возможных осложнений различных видов сикоза можно выделить следующие:
- часто: атрофия кожи на месте поражённых участков (приводит к выпадению волос и образованию рубцов);
- часто: экзематозные поражения (обширные мокнущие участки, усиление зуда) ;
- редко: формирование фурункулов, абсцессов, свищевых ходов, импетиго. Клинически импетиго проявляется возникновением пузырей с мутным содержимым, которые быстро прорываются с образованием корок медово-жёлтого цвета [1][2][4] .
- крайне редко: распространение инфекции по венозным сосудам лицевой области в полость черепа, что может привести к тромбозу пещеристого синуса, развитию менингита (воспаления мозговых оболочек) либо же энцефалиту (воспалению головного мозга).
Диагностика сикоза
Клиническая картина сикоза настолько яркая, что позволяет врачу-дерматологу практически сразу визуально поставить правильный диагноз. Лабораторные методы диагностики служат для определения возбудителя заболевания. С этой целью производят исследование биоматериала под микроскопом, идентифицируя таким образом возбудителя (стафилококк или грибок).
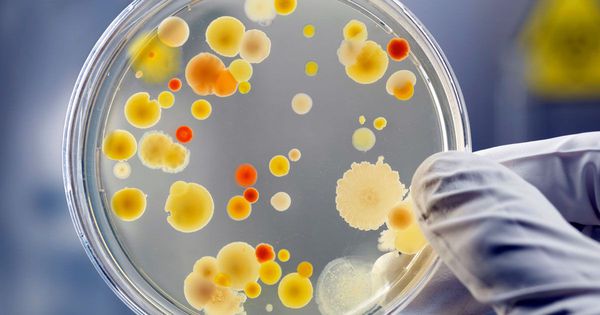
Бактериальный посев биоматериала на питательные среды позволяет выявить чувствительность стафилококков к антибиотикам, что позволит впоследствии правильно подобрать антимикробный лекарственный препарат.
Для постановки диагноза и назначения адекватной терапии необходимо определить форму заболевания (простой, люпоидный или паразитарный сикоз). В зависимости от причины возникновения заболевания назначаются либо антибиотики определённой группы, либо противогрибковые препараты.
Выльгарный сикоз следует дифференцировать с инфильтративно-нагноительной формой трихофитии (стригущего лишая). При трихофитии нередко увеличиваются регионарные лимфоузлы, при микроскопии и культуральном исследовании обнаруживается патогенный гриб — трихофитон.
Лечение сикоза
Важно отметить, что самолечение в случае с сикозом недопустимо, так как может привести к развитию осложнений.
При лечении сикозов арсенал применяемых лекарственных препаратов можно разделить на следующие блоки [3] [5] [10] :
- Этиологическая терапия — направлена на устранение причины заболевания, то есть возбудителя сикоза. Применяются местные или системные антибактериальные препараты (при вульгарном и люпоидном сикозе) или же антимикотики (в случае лечения паразитарного сикоза). Выбор и способ введения антибиотика определяется наличием устойчивости возбудителя к антибактериальным препаратам (выявляется с помощью посева патологического отделяемого из очагов на питательные среды), а также тяжестью и степенью поражения кожи. В качестве этиологического лечения возможно применение и специфических иммунобиологических препаратов (например стафилококковый анатоксин) [1][9] .
- Патогенетическая терапия — направлена на прерывание патологических механизмов развития сикоза, устранение провоцирующих и предрасполагающих факторов. Проводят санацию имеющихся очагов инфекции, корректируют расстройства эндокринной и нервной систем, проводят иммуномодулирующую и иммуностимулирующую терапию.
- Симптоматическая терапия — заключается в удалении поражённых волос из участков гнойно-воспалительного процесса, проведение ультрафиолетового облучения кожи.
Прогноз. Профилактика
Своевременное обращение к врачу-специалисту и адекватное лечение обеспечивает благоприятный прогноз сикозов. При этом стоит учитывать, что лучше всего лечению поддается вульгарный сикоз.
Основная мера профилактики — тщательное соблюдение правил личной гигиены, использование качественных и сугубо индивидуальных бритвенных принадлежностей. В случае пореза кожи при бритье необходимо незамедлительно обработать рану растворами антисептиков, чтобы не допустить заражения повреждённого участка кожи стафилококком.
Не менее важной мерой профилактики сикозов является борьба с имеющимися предрасполагающими факторами (санация хронических очагов инфекции, лечение расстройств эндокринной системы, коррекция иммунодефицитных состояний).
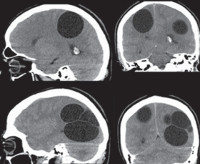
Эхинококкоз головного мозга — это заболевание, обусловленное проникновением в мозг личинок эхинококка с формированием единичных или множественных кист-пузырей. В зависимости от расположения проявляется головными болями, эпилептическими приступами, парезами, нарушением зрения, расстройством психики. Основанием для постановки диагноза церебрального эхинококкоза является наличие кисты по данным томографии, нарастающий титр антиэхинококковых антител и положительная проба Касони. Проводится полное удаление кист с капсулой в сочетании с противогельминтной и симптоматической терапией. После операции требуется реабилитация и длительное наблюдение.
МКБ-10
Общие сведения
Эхинококкоз головного мозга — редкое паразитарное поражение церебральных тканей. По различным данным, составляет от 0,4 до 9% всех случаев эхинококкоза. Поражения головного мозга в сочетании с эхинококкозом печени и лёгких встречается у 0,2% больных. Наибольшая заболеваемость отмечается в эндемичных зонах. Для России это Башкирия, Татарстан, Ставропольский и Краснодарский край, северные регионы.
Большинство случаев церебрального эхинококкоза представлено единичными пузырями, содержащими личинки паразита. Множественный эхинококкоз мозга встречаются крайне редко. Эхинококковые очаги локализуются преимущественно в белом веществе теменных, лобных и затылочных долей.

Причины
Церебральная форма эхинококкоза возникает вследствие проникновения личинок в мозговые ткани. Заражение человека происходит алиментарным путем — при проглатывании яиц (онкосфер) эхинококка. Последние выделяются в окружающую среду с фекалиями зараженных животных: волков, собак, лисиц. Длительно сохраняются в почве, с её высушенными частичками (пылью) разносятся ветром.
Яйца могут попадать на шерсть домашнего скота и собак, лежащих на траве, на одежду и руки людей. Наибольший риск заражения имеют лица, связанные с животноводством и разделкой туш, охотники, хозяева собак, находящихся в свободном выгуле. Больной эхинококкозом человек не выделяет паразитов и не опасен для окружающих.
Патогенез
В мозговых тканях вокруг личинки эхинококка образуется фиброзная капсула. Формируется пузырь, иногда окружённый воспалительной зоной — результатом реакции церебральных клеток на внедрение чужеродного организма. В воспалительный процесс могут вовлекаться расположенные вблизи кисты церебральные оболочки. Очаг эхинококкоза оказывает раздражающее действие на мозговые нейроны, что приводит к появлению эпилептических приступов. Постепенно эхинококковый пузырь увеличивается в размерах, оказывая все большее давление на окружающие ткани.
Возникает внутричерепная гипертензия — повышение давления внутри черепной коробки. Нарастание давления отражается на всех участках мозга и лежит в основе прогрессирующих общемозговых симптомов. Церебральные ткани и питающие их сосуды сдавливаются. Развиваются хроническая гипоксия и ишемия, приводящие к нарушению метаболизма и гибели нейронов. В первую очередь страдают нервные клетки, расположенные вокруг кисты. Выпадение их функций проявляется очаговой неврологической симптоматикой.
Классификация
Эхинококкоз головного мозга включает 2 основные формы. В отношении каждой из них в практической неврологии и нейрохирургии применяются разные подходы в лечении. От формы заболевания зависит прогноз.
- Солитарная форма характеризуется наличием одиночной кисты. Образование часто достигает значительных размеров — до 60 мм в диаметре. В клинической картине превалируют фокальные эпиприступы и очаговые симптомы. Возможно радикальное хирургическое удаление. Имеет относительно благоприятный прогноз.
- Рацимозная форма отличается формированием гроздевидного конгломерата пузырей и многоочаговостью поражения. Встречается редко. В клинике преобладают тяжелые общемозговые проявления. Хирургическое лечение затруднительно.
Симптомы церебрального эхинококкоза
Солитарная киста отличается постепенным развитием симптоматики. Заболевание начинается с периодической головной боли. Болят виски, лоб или вся голова. Характерно чувство давления на глаза. Длительность и интенсивность цефалгии постепенно нарастают. Она приобретает упорный характер, сопровождается тошнотой и рвотой. У ряда пациентов эхинококкоз дебютирует эпилептическим пароксизмом. Затем возникают головные боли. Множественные церебральные поражения манифестируют резким ликворно-гипертензионным синдромом с интенсивной цефалгией и многократной рвотой.
Очаговые проявления заболевания напрямую зависят от расположения эхинококкового пузыря. Типичны эпилептические припадки, которые длятся несколько лет и не поддаются медикаментозному лечению. Пароксизмы носят характер фокальной эпилепсии в виде онемения (сенсорный пароксизм) или судорожных мышечных сокращений (двигательный пароксизм).
В приступ вовлекается одна или обе конечности половины тела, противоположной локализации кисты в головном мозге. Возможна вторичная генерализация: судороги появляются в одной конечности, постепенно распространяются на все тело. В последующем в конечностях, подверженных фокальным двигательным эпиприступам, развивается мышечная слабость, спастическая скованность, теряется болевая чувствительность.
Осложнения
Сопровождающая эхинококкоз внутричерепная гипертензия вызывает сдавление зрительного тракта и приводит к атрофии зрительных нервов с падением остроты зрения. Устойчивое к антиконвульсантной терапии течение эпилепсии при эхинококкозе головного мозга зачастую осложняется развитием эпилептического статуса. Следующие непрерывно друг за другом эпиприступы опасны для жизни, поскольку провоцируют сбой в работе дыхательной и сердечно-сосудистой системы.
При отсутствии своевременной диагностики и адекватного лечения церебрального эхинококкоза увеличивающаяся киста вызывает смещение мозговых структур. Нарастающая гипертензия обуславливает сдавление головного мозга с дисфункцией жизненно важных нервных центров и последующим летальным исходом. Редким осложнением является разрыв эхинококкового пузыря с обсеменением окружающих тканей.
Диагностика
Эхинококкоз головного мозга имеет клиническую картину сходную с внутримозговыми опухолями, что нередко приводит к диагностическим ошибкам. Поэтому важное значение имеет последовательное осуществление всех этапов комплексной диагностики:
- Детализация анамнеза. Помогает выявить факт пребывания в эндемичном по эхинококкозу районе, работу в животноводческом хозяйстве и т. п. Устанавливает особенности начала заболевания.
- Осмотр невролога. Выявляет признаки повышенного внутричерепного давления, очаговую симптоматику — наличие гемипареза, психических отклонений, когнитивных нарушений.
- Осмотр офтальмолога. Предусматривает проведение офтальмоскопии, с помощью которой обнаруживаются отечные диски зрительных нервов, а при длительно существующей клинике — признаки атрофии.
- Рентгенография черепа. Пальцевые вдавления на черепных костях, расхождение швов между ними, признаки расширения диплоических вен свидетельствуют о длительно существующем повышении интракраниального давления. При этом заболевание может иметь небольшую длительность.
- Томографические исследования. Позволяют выявить внутримозговое образование с тонкими стенками, определить его локализацию и объем. КТ головного мозга более информативно в отношении кальциноза капсулы, МРТ головного мозга лучше визуализирует стенки кисты.
- Лабораторные анализы. В ОАК отсутствуют воспалительные изменения, наблюдается эозинофилия. Проводится иммуноферментное исследование на наличие антител к эхинококку. Имеет значение титр антител: чем он выше, тем с большей вероятностью подтверждает эхинококкоз.
- Аллергопробы с эхинококковым антигеном. Проводится внутрикожная проба Касони в её современной интерпретации (метод Шульца). Положительный результат отмечается у 85% больных церебральным эхинококкозом.
- Обследование других органов. Необходимо для исключения сочетанного поражения. Проводится УЗИ печени и рентгенография легких. При обнаружении изменении осуществляется углублённое исследование с назначением МРТ печени, КТ легких, консультаций гепатолога, пульмонолога и др.
Полученные результаты оценивают в совокупности, сопоставляя их с клиническими симптомами и течением заболевания. Дифференцировать эхинококкоз головного мозга необходимо от других объемных образований: арахноидальных кист, церебрального цистицеркоза, эпидермоидных кист, интракраниальных опухолей и абсцессов.
Лечение эхинококкоза головного мозга
Наиболее оправданным методом лечения является хирургический. Сегодня он эффективно сочетается с этиотропной, симптоматической и реабилитационной терапией. Комплексное лечение осуществляется целым рядом специалистов и включает:
- Хирургическое удаление кисты. Общепринятым стандартом выступает радикальное микрохирургическое иссечение без повреждения стенок пузыря. Операция требует от нейрохирурга тщательного планирования доступа. При локализации поражения в функционально значимых областях мозга проводится интраоперационная кортикография. Трудную задачу представляет лечение множественных очагов, поскольку необходимо удаление всех кист.
- Консервативную этиотропную терапию, которая проводится противогельминтными фармпрепаратами из группы бензимидазолов (например, альбендазолом). Ранее антигельминтное лечение назначалось в неоперабельных случаях и носило паллиативный характер. Последнее время доказано положительное влияние послеоперационной антигельминтной терапии на эффективность хирургического лечения.
- Симптоматическое лечение осуществляется в рамках предоперационной и восстановительной терапии. Проводится антиконвульсантами, препаратами, снижающими внутричерепное давление, обезболивающими средствами и т. п.
- Послеоперационную реабилитацию, состоящую из фармакотерапии (препараты для улучшения церебрального метаболизма и кровотока), лечебной физкультуры, психотерапии и занятий с логопедом (при нарушениях речи).
Прогноз и профилактика
Прогноз зависит от формы заболевания, количества, размеров и локализации эхинококковых пузырей. Наиболее благоприятный прогноз имеет своевременно прооперированный солитарный церебральный эхинококкоз. Частота послеоперационных рецидивов составляет 15-30%. Рецидив возникает, если в ходе операции произошло вскрытие пузыря. Но преимущественно он обусловлен способностью паразита распространять за пределы капсулы микроскопические отсевы, не диагностируемые современными способами нейровизуализации.
С целью своевременной диагностики рецидива прооперированные пациенты должны проходить регулярные обследования, включающие анализ на антитела, УЗИ печени, церебральную МРТ, рентгенографию ОГК. Рекомендованный ВОЗ срок наблюдения пациентов — 10 лет. К мероприятиям, способным предупредить эхинококкоз, относится соблюдение правил личной гигиены, ношение спецодежды при работе с животными и разделке туш, повышение санитарного состояния ферм, выявление и ликвидация источника заражения.
Читайте также:

