Некротический язвенный колит что это такое
Обновлено: 18.04.2024
Определение
Определение ВЗК дано в соответствии с консенсусом ЕССО, рекомендациями Британского общества гастроэнтерологов [1, 2, 3].
Язвенный колит – хроническое заболевание, приводящее к протяженному воспалению слизистой оболочки толстой кишки без гранулем при биопсии, поражающее прямую кишку и, в различной степени толстую кишку, характеризующуюся ремитирующим течением с периодами обострений. Также характерным являются системные и внекишечные проявления.
Болезнь Крона - мультисистемное заболевание со специфической клинической картиной, характеризующееся фокальным, асимметричным, трансмуральным гранулематозным воспалением, которое поражает, прежде всего, желудочно-кишечный тракт (ЖКТ); но может проявляться также системными и внекишечными осложнениями.
Неклассифицированное ВЗК – термин, используемый для мониторирования случаев затрудненного дифференциального диагноза между язвенным колитом и болезнью Крона или других колитов, с учетом данных анамнеза, эндоскопического и гистопатологического исследования нескольких биоптатов, а также радиологического обследования.
Недифференцированный колит – термин, используемый морфологами для описания перехлеста признаков язвенного колита и болезни Крона в образцах после колэктомии. Наличие такового служит прогностическим фактором риска хирургического вмешательства.
ФНО – фактор некроза опухоли.6. Категория пациентов: взрослые больные с воспалительными заболеваниями кишечника (язвенный колит, болезнь Крона).
Пользователи протокола: врачи-терапевты и гастроэнтерологи стационарного и амбулаторного звена, врачи общей практики поликлиники
Классификация
Классификация в зависимости от возраста, в котором развилось заболевание, имеет прогностическое значение. У молодых пациентов с ЯК, как правило, более агрессивное течение и чаще применяются иммуномодуляторы. В то время как у пациентов, у которых ЯК диагностирован позже в жизни (A3), болезнь протекает мягче, с меньшей необходимостью в хирургии [1].
2. По локализации (Монреальская классификация ВЗК) [4]
Язвенный колит:
- E1 проктит
- E2 левосторонний колит
- E3 тотальный колит (панколит)
Болезнь Крона:
- L1 терминальный илеит
- L2 толстая кишка
- L3 илеоколит
Язвенный колит. В соответствии с Консенсусом ЕССО и Монреальской классификацией, течение язвенного колита делится на ремиссию и активную фазу заболевания (таблица 1). Ремиссия определяется как полное отсутствие клинических симптомов (т.е. частоты стула ≤3/день без кровотечения) и нормальная слизистая оболочка при эндоскопии с отсутствием острого воспалительного инфильтрата по данным гистологии.
| Ремиссия | Активный ЯК | ||
| S0 | S1 | S2 | S3 |
| Частота стула/день | |||
Для определения тяжести (выраженности активности) язвенного колита используется модифицированная классификация Truelove и Witts. Критерии, приведенные в таблице 2 легко применять в амбулаторных условиях, они позволяют определять показания для госпитализации и интенсивного лечения, а также мониторировать результат. Эти критерии рекомендованы для идентификации тяжелого колита Американской Коллегией Гастроэнтерологов (The American College of Gastroenterology (ACG) [5], Ассоциацией Колопроктологии Великобритании и Ирландии (Association of Coloproctology of Great Britain and Ireland (ACPGBI) [6], а также ЕССO [1].
| Слабая активность | Умеренная активность | Выраженная активность | |
| Частота кровянистого стула /день | 4 и более | >6 | |
| Пульс | ≤90 уд/мин | >90 уд/мин | |
| Температура | ≤37,8 ºС | >37,8 ºС | |
| Гемоглобин | >11,5 г/дл | ≥10,5 г/дл | |
| СОЭ | ≤30 мм/час | >30 мм/час | |
| СРБ | Норма | ≤30 мг/л | >30 мг/л |
При проведении клинических исследований для определения активности ЯК чаще используется индекс Мейо (Mayo Clinic disease activity index) [7] – таблица 3.
| Индекс Мейо | 0 | 1 | 2 | 3 |
| Частота стула | Норма | 1-2/день>нормы | 3-4/день>нормы | ≥5/день |
| Ректальное кровотечение | Нет | Примесь | Присутствует | В значительном количестве |
| Слизистая | Норма | Эритема, обеднение сосудистого рисунка, ранимость | Выраженная эритема, отсутствие сосудистого рисунка, эрозии, ранимость | Спонтанные кровотечения, язвы |
| Общая врачебная оценка | Нет симптомов колита, пациент чувствует себя хорошо, по данным РСС – 0 баллов | Незначительные симптомы колита (0 или 1 балл), функциональная оценка 0 или 1, РСС - 0 или 1 балл) | Признаки умеренной активности (симптомы колита, кровотечения, функциональная оценка и эндоскопически – 1 или 2 балла) | Тяжелая степень с высокой вероятностью назначения глюкокортикоидов и, госпитализации. Частота стула, ректальное кровотечение, самочувствие пациента и по данным РСС – 2 или 3 балла |
Болезнь Крона. В большинстве стран и клинических исследований для оценки клинической активности (тяжести) БК используется индекс активности БК (Crohn’s Disease Activity Index (CDAI), индекс Беста).
При расчете учитываются только клинические (но не эндоскопические) критерии. Максимальное количество баллов - 600 (таблица 4). CDAI<150 баллов расценивается как ремиссия БК, индекс >150 баллов – как активная болезнь с разделением на низкую (150-200 баллов), умеренную (200-450) и высокую активность (более 450 баллов) [8].
В настоящее время для оценки активности язвенного колита и болезни Крона наметилась тенденция использовать уровень СРБ>10 мг/л в дополнение к клиническим критериям активности. К примеру, уровень СРБ 45 мг/л на 3 день после поступления в стационар при частоте стула 3-8 раз в день - это прогностический признак высокого риска колэктомии [1].
- Со стороны верхнего отдела желудочно-кишечного тракта: афтозный / язвенный стоматит, глоссит, гингивит, эзофагит;
- Со стороны кожи, подкожно-жировой клетчатки: узловатая эритема, гангренозная пиодермия, язвы нижних конечностей, анальный зуд, дерматит, абсцессы, флегмона;
- Со стороны органа зрения: ирит, эписклерит, кератит, конъюнктивит, блефарит, увеит;
- Со стороны печени и желчевыводящих путей: первичный склерозирующий холангит, холангиокарцинома, перихолангит, жировой гепатоз, хронический гепатит;
При наличии сопутствующего язвенному колиту первичного склерозирующего холангита (ПСХ) повышается риск развития колоректального рака [1].
Диагностика
3. показатели функции печени – аспартатаминотрансфераза, аланинаминотрансфераза, γ-глутамилтранспептидаза, щелочная фосфатаза;
6. илеоколоноскопия или ректосигмоскопия с множественной биопсией (не менее 2 кусочков из 5 участков, включая дистальный отдел подвздошной кишки и прямую кишку);
7. эзофагогастродуоденоскопия с биопсией;
Следует учитывать опасность эндоскопических и рентгенологических манипуляций у больных в острой фазе заболевания из-за вероятности перфорации кишечника.
3. обзорная рентгенография в условиях естественной контрастности (при подозрении на токсическую дилатацию толстого кишечника);
– микробиологическое исследование на наличие токсина Clostridium difficile (для выявления инфекции в 90% случаев требуется минимум 4 образца кала), шигеллы, сальмонеллы, иерсинии, дизентерийной амебы, гельминтов, паразитов;
13. исследование на цитомегаловирус, вирус герпеса и Эбштейн-Барр показано в случае тяжелого или резистентного течения заболевания; реактивация этого вируса часто наблюдается у пациентов, получающих иммуносупрессивную терапию;
Перечень обследований, которые необходимо провести до плановой госпитализации (минимальный перечень):
1) Жалобы: частый, водянистый стул, наличие крови и/или слизи в стуле, ночные дефекации, чувство неполного опорожнения кишечника, боли и урчание в животе, снижение массы тела, боли в суставах, изменения на коже (гангренозная пиодермия, узловатая эритема), свищи, лихорадка, тахикардия, повышенная утомляемость, отеки.
Анамнез: продолжительность диареи более 4 недель, рецидивирующий характер описанных жалоб, наличие ВЗК у близких родственников; активное табакокурение (протективный фактор для ЯК и фактор риска для БК), аппендэктомия в анемнезе (протективный фактор для ЯК). Неселективные нестероидные противовоспалительные препараты увеличивают риск обострения язвенного колита. При сборе анамнеза заболевания необходимо уточнить связь возникновения симптомов с недавними путешествиями, приемом антибактериальных или нестероидных противовоспалительных препаратов, перенесенной кишечной инфекцией, сменой полового партнера, аппендэктомией.
2) Физикальное обследование: диарея, боли в правой подвздошной области и напряжение передней брюшной стенки, опухолевидное образование в брюшной полости, перианальные осложнения, лихорадка, тахикардия, бледность кожных покровов, периферические отеки, внекишечные проявления, внутренние свищи, потеря массы тела.
3) Лабораторные исследования.
- Маркеры острой фазы: ускорение СОЭ, лейкоцитоз, повышение СРБ, гипопротеинемия, гипоальбуминемия, увеличение альфа 2-глобулинов.
- Серологические маркеры: perinuclear anti-neutrophil cytoplasmic antibodies (pANCA) позитивны у 65% больных ЯК, anti-Saccharomyces cerevisiae antibodies (ASCA) позитивные при БК.
1. Эндоскопические методы исследования. Эндоскопическое исследование верхних и нижних отделов ЖКТ проводится для подтверждения диагноза ВЗК, оценки локализации и распространенности патологического процесса и получения образцов ткани для морфологического анализа с целью дифференциальной диагностики между ЯК и БК, выявления дисплазии или злокачественного образования.
При ЯК выявляется непрерывное (сплошное) воспаление слизистой толстой кишки, почти всегда начинающееся в прямой кишке, примерно в 50% случаев распространяющееся проксимально. Терминальный отдел подвздошной кишки вовлекается редко (рефлюкс-илеит).
Видеокапсульная эндоскопия (ВКЭ) с момента ее одобрения Управлением по продовольствию и медикаментам (США) в 2001 года стала инновационным инструментом для исследования патологий тонкой кишки, в том числе, при болезни Крона. До проведения ВКЭ рекомендуется выполнять эндоскопическое обследование верхних и нижних отделов ЖКТ.
Видеокапсульная эндоскопия является неинвазивной и считается безопасной процедурой, так как эндоскопические капсулы, как правило, выводится из организма с калом в течение 24-48 ч [9]. Однако, если задержка капсулы происходит, это может помочь определить основную причину желудочно-кишечной патологии и потребовать хирургического вмешательства
3. Гистологическое: нарушение архитектоники крипт, крипт-абсцессы, трансмуральное воспаление слизистой, отек и инфильтрация лимфоидными и плазматическими клетками подслизистого слоя, гиперплазия лимфоидных фолликулов и пейеровых бляшек, гранулемы. При прогрессировании заболевания нагноение, изъязвление лимфоидных фолликулов, распространение инфильтрации на все слои кишечной стенки, гиалиновое перерождение гранулем.
4. Ультразвуковое исследование: классическим УЗ-признаком воспалительных изменений стенки кишечника, выявляемых при поперечном сечении, служит обнаружение конфигурации в виде кольца – так называемый симптом мишени. Этот феномен коррелирует с выраженностью изменений кишечной стенки. В продольном сечении наблюдается ее протяженное анэхогенное утолщение. Отмечается также сужение просвета пораженного участка кишки, ослабление или исчезновение его перистальтики. Метод УЗ-диагностики не несет лучевую нагрузку, не требует введения контрастного вещества, следовательно, безопасен у беременных, незаменим для исследования камней почек и желчного пузыря, наличие которых может быть осложнением БК, достаточно чувствителен для выявления абсцессов, особенно у худощавых пациентов.
5. Магнитно-резонансная томография. Данный метод может быть полезен для дифференцировки воспалительных и фиброзных стриктур. Характеризуется высокой чувствительностью для определения абсцессов, внутренних свищей и перианальных осложнений.
МР-холангиопанкреатография – первоочередной метод исследования для диагностики склерозирующего холангита. МРТ не сопряжена с воздействием ионизирующего излучения, что весьма важно, учитывая возраст пациентов и необходимость многократной визуализации.
5) Показания для консультации специалистов: окулист (для исключения поражения органа зрения), ревматолог (при вовлеченности в аутоиммунный процесс суставов), хирург (при подозрении на острую токсическую дилатацию толстой кишки, при отсутствии положительной динамики от консервативной терапии), онколог (при появлении признаков дисплазии, рака).
Что такое колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракина Александра Анатольевича, проктолога со стажем в 11 лет.
Над статьей доктора Куракина Александра Анатольевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Колит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) — собирательное понятие, включающее большую группу заболеваний с одним общим признаком: воспалением толстого кишечника.
Основные признаки колита: частый жидкий стул с кровью, боль в животе и высокая температура.
Колиты встречаются в практике гастроэнтерологов, инфекционистов, терапевтов, колопроктологов, хирургов и других специалистов.
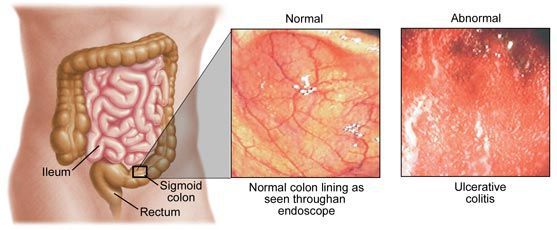
Этиология колита
Основные формы колитов можно описать только по отдельности, в зависимости от этиологического фактора. Размеры статьи не позволяют коснуться всех видов колита. Рассмотрим только основные из них.
Инфекционный колит — это заболевание кишечника, возникающее из-за активизации условно-патогенных микроорганизмов в кишечнике или попадания новых болезнетворных микробов из внешней среды. [1]
Инфекционный колит имеет очень широкое распространение: нет человека, ни разу не переносившего данное заболевание. Количество заболевших увеличивается в жаркий период, когда создаются благоприятные условия для распространения инфекции. Поэтому чаще болеют люди в регионах с жарким климатом (Африка, Юго-Восточная и Средняя Азия). Заболевание чаще встречается в детском возрасте, особенно у детей, посещающих учебные заведения (детские сады, школы и т. д.). Гастроэнтерологи и проктологи могут встречать в практике больных с данной патологией, но она не является профильной. Лечат заболевание обычно инфекционисты.
Причины инфекционного колита:
- бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
- вирусы (аденовирус, энтеровирус, ротавирус);
- простейшие (амебы, лямблии и др.);
- возбудители туберкулеза и сифилиса;
- грибки (кандида, актиномицеты). Возникновение грибкового колита свидетельствует о снижении иммунитета и часто проявляется у лиц, страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
- дисбактериоз.
Формы инфекционного колита:
- катаральная;
- фиброзная;
- катарально-геморрагическая;
- флегмонозная;
- флегмонозно-гангренозная;
- некротическая.
Воспалительные явления могут иметь стадийный характер, а могут сразу иметь картину запущенного воспаления. Его выраженность напрямую зависит от характера инфекции. Некротическое и флегмонозно-гангренозное воспаление встречается при клостридиальной инфекции. Катарально-геморрагическое — при дизентерии. Катаральное воспаление встречается чаще при вирусных заболеваниях. [2]
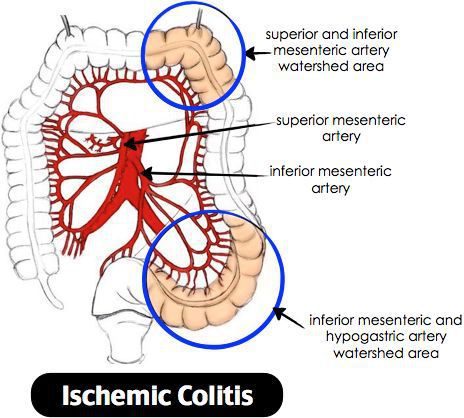
Ишемический колит — воспаление стенки толстого кишечника, возникающее из-за нарушения процессов кровобращения. Существует хроническое и острое нарушение кровообращения. [3]
Причиной нарушения кровообращения является полное прекращение или критическое снижение притока крови к толстой кишке, вследствие чего возникает воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника. Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у лиц пожилого возраста. Около 79% больных ишемическим колитом старше 48 лет. [4] Частота встречаемости не имеет связи с половой принадлежностью и регионом. Впервые открыт в 1966 году. Ишемический колит является профильным заболеванием для колопроктологов, но им также занимаются общие хирурги и гастроэнтерологи. [5]
Причины ишемического колита:
-
сосудов;
- закупорка брыжеечных сосудов вследствие эмболии или тромбоэмболии (в результате аллергических реакций, травм, осложнений операций, системного васкулита, ДВС-синдрома);
- снижение давления крови может приводить к нарушению питания стенки кишки.
Закупорка просвета сосуда приводит к ишемии стенки кишки, а как следствие — к некрозу и далее перфорации. [6]
Объём поражения зависит от размера питающей артерии, длительности закупорки. Если закупорка сосуда происходит постепенно (при образовании атеросклеротических бляшек в сосудах), то говорят о хроническом нарушении кровообращения, что в свою очередь приводит к стриктурам.
При критических состояниях и снижении давления крови (например, анафилактический шок, ДВС-синдром и т.д.), происходит централизация кровообращения, при этом резко снижается приток крови к кишечнику, что приводит к ишемии и некрозу.
При атеросклерозе чаще страдает сигмовидная и поперечная ободочная кишка. Воспаление начинается со слизистой оболочки, затем переходит на все слои. [7]
По характеру поражения выделяют:
- транзиторную форму (когда ишемические процессы обратимы);
- стенозирующую (когда формируются стриктуры);
- гангренозную (когда образуются язвы с дальнейшим развитием некроза, поражение носит необратимый характер). [8]
Лучевой колит — образуется в результате ионизирующего воздействия на стенку толстого кишечника.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы колита
Симптомы острого и хронического колита: боль в животе, кровь в кале, диарея, высокая температура, слабость, слизь и кровь в стуле, спазмы.
Симптомы язвенного колита: к перечисленным выше признакам добавляются боли в анусе и анемия.
Боли при колите кишечника:
Инфекционный колит
Клиника инфекционного колита напрямую зависит от возбудителя.
Для любого инфекционного колита независимо от этиологии характерно:
- начало заболевания, как правило, имеет острый характер;
- жидкий частый стул с примесью слизи в кале;
- боли локализуются чаще в левом подреберье, но могут также распространяться по всем отделам живота;
- боль имеет периодический, спазматический характер;
- высокая температура;
- чувство слабости, недомогания;
- сухость кожных покровов и слизистых;
- белый налет на корне языка;
- рвота как первый симптом колита кишечника (если в воспалительный процесс вовлечен желудок).
Для первичной оценки этиологии инфекционного колита оценивают характер дефекации, объём и особенности каловых масс.
Ишемический колит
Симптоматика очень вариабельна, характерно быстрое прогрессирование.
- болезненные ощущения в животе;
- кровь и слизь в стуле;
- неустойчивый, частый стул;
- выраженные боли в околопупочной и левой подвздошной области;
- при ректальном осмотре можно заметить кал с кровью, слизью или гноем;
- при хронической форме боли имеют низкую интенсивность, обычно возникают после еды;
- при длительной хронической ишемии появляются стриктуры в толстой кишке, которые в дальнейшем могут быть следствием непроходимости или малигнизации (раковому перерождению).
Лучевой колит
Обычно колит формируется у лиц, перенёсших курс лучевой терапии по поводу новообразований, локализующихся в области малого таза или брюшной полости. [12]
- большую чувствительность к излучению имеет тонкий кишечник, формируется лучевой энтерит, который клинически проявляется нарушением абсорбции в тонком кишечнике;
- повреждению кишечника свойствен избирательный характер, обычно воспаление локализуется в прямой и сигмовидной кишке, при этом клиника сопоставима с клиникой язвенного и ишемического колита. При воздействии больших доз радиации клиника развивается не сразу, проявляется обильным, жидким стулом, при этом нарушается всасывание в толстом кишечнике. [13]
Патогенез колита
Толстый кишечник очень восприимчив к ионизирующему излучению. [10] Лучевой колит возникает при воздействии малых доз облучения: происходит атрофия слизистой оболочки (сразу после облучения).
- Усиливаются процессы деления клеток, уменьшается длина ворсинок.
- Активизируются воспалительные процессы с нейтрофильной реакцией. Чаще всего эти процессы локализуются в прямой и сигмовидной кишке.
- При воздействии больших доз (более 40 Гр.) воспалительные процессы могут возникать спустя длительное время после облучения (до нескольких лет), в данной ситуации происходит воспаление мелких сосудов кишечника, что приводит к ишемизации кишечника. Развиваются язвы и стриктуры. Могут поражаться все отделы толстого и тонкого кишечника. [11]
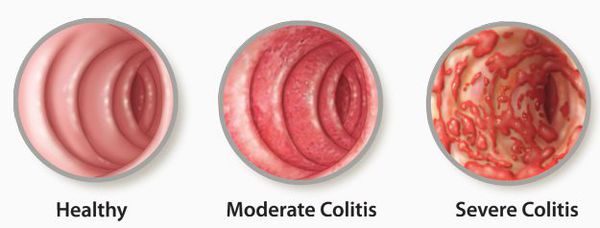
Классификация и стадии развития колита
По течению:
По этиологии:
- язвенный колит кишечника и болезнь Крона (воспалительные заболевания кишечника с неизвестной этиологией);
- инфекционный (этиологический фактор бактериальный, вирусный, грибковый, паразитарный);
- ишемический (развивается вследствие снижения притока крови к толстой кишке);
- спастический (из-за неправильного питания нарушается моторика толстого кишечника и возникают спазмы);
- токсический (при применении нестероидных противовоспалительных препаратов);
- лучевой (при поражении радиацией).
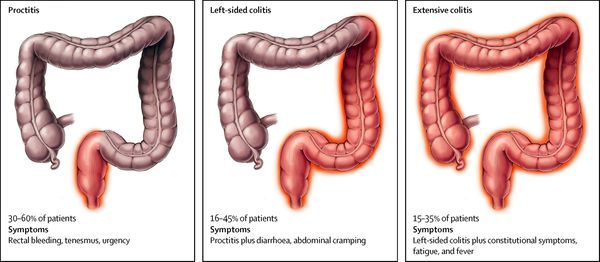
По локализации:
| Вид колита | Локализация |
|---|---|
| проктит | воспаление прямой кишки |
| панколит | тотальное поражение кишечника |
| тифлит | воспаление слепой кишки |
| трансверзит | воспаление поперечной ободочной кишки |
| сигмоидит | воспаление сигмовидной кишки |
| диффузный колит кишечника | охватывает два и более отдела кишечника |
Поражение кишечной стенки подразделяют на три вида:
- катаральный колит кишечника — слабое воспаление, слизистая краснеет, и возникает отёк;
- эрозивный колит кишечника — появляются эрозии;
- атрофический колит кишечника — слизистая атрофируется.
Осложнения колита
- сильное кровотечение;
- перфорация толстой кишки;
- сильное обезвоживание; ;
- воспаление кожи, суставов и глаз;
- повышенный риск рака толстой кишки;
- токсичный мегаколон;
- повышенный риск образования тромбов в венах и артериях [15] .
Диагностика колита
Инфекционный колит:
- Лабораторные методы:
- анализ кала на вирусы, бактерии, паразиты (позволяет точно поставить диагноз);
- серологическое исследование (определяют антитела к вирусам, паразитам);
- анализ крови на стерильность (при подозрении на сепсис);
- общеклинический анализ крови (высокое СОЭ, увеличение количества лимфоцитов при вирусной этиологии).
- Инструментальные методы:
- ректороманоскопия используется как дополнительный метод для дифференциальной диагностики;
- ультразвуковое исследование используется для исключения осложнений.
Ишемический колит:
- Ректороманоскопия дает возможность оценить состояние слизистой оболочки. При осмотре можно отметить наличие точечных кровоизлияний, сглаженность сосудистого рисунка, бледность слизистой. При обнаружении данных признаков показано взятие биопсии.
- Ирригоскопия — самое необходимое исследование. Обнаруживается симптом пальцевых вдавливаний. Признаки дефектов слизистой свидетельствуют о наличии язв, сужения просвета при стриктурах.
- Колоноскопия показана для уточнения распространенности воспаления, также показана биопсия в области измененного участка.
- Ангиография позволяет определить степень сужения сосуда и его локализацию. [9]
- Злокачественные новообразования. Опухоли развиваются достаточно длительное время, в течении многих лет.
- Инфекционный колит. Преобладают симптомы общей интоксикации (слабость, лихорадка и т.д.). Кроме того, имеет место эпидемический анамнез.
- Язвенный колит и болезнь Крона. Для них характерно достаточно медленное прогрессирование. Проявляются обычно в раннем возрасте.
Лучевой колит:
- При сборе анамнеза учитывают наличие факта облучения ионизирующей радиацией.
- Ректороманоскопия и колоноскопия с биопсией позволяют выявить воспаление слизистой оболочки толстого кишечника. При лучевом энтерите воспаление сочетается с атрофией слизистой. Крипты становятся менее глубокими, уменьшается длина ворсинок. При лучевом колите на слизистой обнаруживают язвы, стриктуры. [14]
- Энтерит лучевого генеза следует дифференцировать с болезнями тонкой кишки, при которых страдает функция всасывания (целиакия), при данных заболеваниях происходит атрофия по гиперрегенераторному типу, а при лучевом поражении преобладают гипорегенераторные процессы слизистой.
- Радиационные поражения толстого кишечника дифференцируют с язвенным колитом, болезнью Крона, новообразованиями толстого кишечника. [15]
Лечение колита
Инфекционный колит:
- антибактериальные, противогрибковые средства с учетом чувствительности микроорганизмов. Предпочтение отдают таблетированным формам препаратов;
- восполнение потерянной жидкости и минералов: растворами для приема внутрь (Регидрон и др.), внутривенное введение (раствор Рингера, Трисоль и др.);
- прием сорбентов;
- пробиотики и пребиотики;
- ферменты (креон, фестал);
- симптоматическая терапия (противовоспалительные средства, спазмолитики и др.)
Ишемический колит:
- консервативное лечение колита (щадящая диета, препараты, смягчающие стул, лекарства для улучшения кровотока, дезагреганты, витаминные препараты, дезинтоксикационное лечение, восполнение баланса электролитов и жидкости, гемотрансфузии (при показаниях), антибактериальные препараты);
- оперативное лечение колита.
Показаниями для срочного хирургического лечения служат:
- перфорация, толстокишечная непроходимость. В таком случае удаляется участок кишки, с последующей санацией и дренированием брюшной полости.
- плановое оперативное лечение колита кишечника показано больным в случае сужения (стриктуры) толстого кишечника без явлений острой кишечной непроходимости.
Терапия лучевого колита схожа с терапией язвенного колита и болезни Крона:
- лекарства, содержащие 5-аминосалициловую кислоту (месалазин, салофальк);
- антибактериальная терапия.
Может быть полезно вести дневник питания, чтобы отслеживать, что вы едите, а также свои чувства. Если вы обнаружите, что некоторые продукты вызывают обострение ваших симптомов, вы можете попробовать их устранить.
Диетотерапия
Убедительных доказательств того, что неправильное питание приводит к воспалению кишечника, нет. Но оно может усугубить симптомы болезни, особенно при обострении. Поэтому полезно вести дневник питания и отслеживать свои реакции на определённые продукты.
- есть меньше молочных продуктов — у пациента может быть непереносимость лактозы, т. е. организм не переваривает молочный сахар;
- есть небольшими порциями по 5–6 раз в день;
- пить больше жидкости — предпочтительнее вода; алкоголь и напитки, содержащие кофеин, стимулируют кишечник и могут усилить симптомы болезни [15] .
Прогноз. Профилактика
На сегодняшний день хорошо известны причины возникновения инфекционного колита, разработаны современные методики лечения. Поэтому при неосложненном течении и вовремя начатой терапии удается достигнуть полного выздоровления. Менее благоприятный прогноз у лиц с явлениями иммунодефицита и ослабленной иммунной системой (например, у людей пожилого возраста). Прогноз благоприятный.
Основными методами профилактики являются:
- гигиенические мероприятия (тщательное мытье рук);
- использование только свежих продуктов, чистой воды;
- уделение особого внимания термической обработке пищи.
При транзиторной форме ишемического колита прогноз благоприятный. При гангренозной форме — зависит от вовремя поставленного диагноза и проведенного лечения.
Так как ишемический колит является осложнением других болезней, то для его профилактики необходимо:
- своевременное лечение сопутствующих заболеваний;
- сбалансированное питание.
Лучевой колит приводит к постоянным, необратимым изменениям кишечной стенки, поэтому прогноз неблагоприятный.
При радиационном колите могут появляться язвы и стриктуры на слизистой оболочке толстого кишечника, что может привести к кишечной непроходимости. В таком случае необходимо хирургическое лечение, от своевременности которого зависит прогноз. При правильном и вовремя проведенном лечении прогноз благоприятный. Специальных методов профилактики лучевого колита не существует.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синонимы: неспецифический язвенный колит, Ulcerative colitis, Сolitis ulcerosa
Язвенный колит: причины появления, симптомы, диагностика и способы лечения.
Язвенный колит – тяжелое хроническое, рецидивирующие заболевание, для которого характерны воспалительно-язвенные поражения слизистой оболочки толстой кишки. Болезнь развивается в результате сочетания нескольких факторов, включающих генетическую предрасположенность, дефекты врожденного и приобретенного иммунитета, патологическую кишечную микрофлору и неблагоприятную окружающую среду.
Распространенность язвенного колита в России на сегодняшний день достигла 19–30 случаев на 100 000 населения.
В Москве и области этот показатель составляет 58 на 100 000 населения. Первый пик заболеваемости отмечается между 20 и 40 годами жизни, а второй пик - в возрасте 60-70 лет. При возникновении язвенного колита в юношеском возрасте частота семейных случаев достигает 37% от общего числа заболеваний.
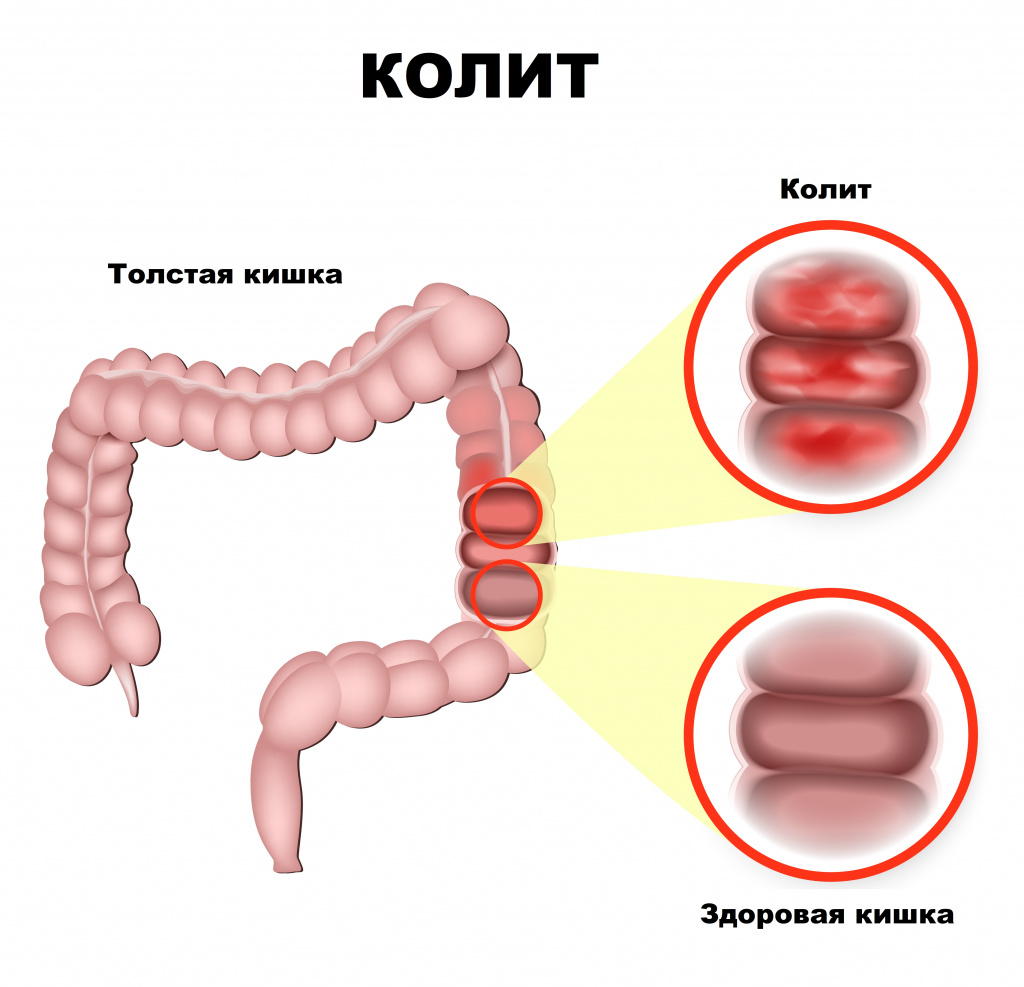
Причины появления язвенного колита
Ключевым механизмом развития язвенного колита является дисбаланс иммунной системы. Повреждающий агент (вирус, бактерия, токсин, паразиты и пр.) стимулирует иммунный ответ, сопровождающийся формированием аутоантител против собственного кишечного эпителия слизистой оболочки толстой кишки. Вследствие сложных иммунных механизмов с участием специальных белков (цитокинов) развивается воспалительный процесс, появляются участки поврежденной слизистой оболочки в виде эрозий и язв.
Инфицирование язв приводит к образованию гнойного экссудата. В результате повреждения кровеносных сосудов возникает кровотечение.
В толстой кишке различают 2 основных отдела — ободочную кишку (1,5-1,75 м) и прямую кишку (15-20 см). Язвенный колит обычно распространяется постепенно вверх по слизистой оболочке толстого кишечника, начиная с прямой кишки. Воспаление затрагивает слизистую оболочку и подслизистый слой и характеризуется четкой границей между здоровой и пораженной тканью. Мышечный слой поражается только при тяжелом течении заболевания.
Основными этиологическими факторами возникновения язвенного колита считаются:
- генетическая предрасположенность – наличие у близких родственников болезни Крона или неспецифического язвенного колита;
- длительное применение нестероидных противовоспалительных препаратов;
- бактериальные и вирусные инфекции;
- дефекты врожденного и приобретенного иммунитета, аутоиммунные факторы;
- пищевая аллергия и стресс могут спровоцировать первую атаку заболевания или его обострение, однако не выступают в качестве самостоятельного фактора развития язвенного колита.
Любопытно, что аппендэктомия (удаление аппендикса) снижает риск развития заболевания при условии, что операция была выполнена в связи с острым аппендицитом в молодом возрасте.
Классификация заболевания
Язвенный колит принадлежит к группе неспецифических воспалений кишечника неизвестной этиологии. По Международной классификации болезней 10-го пересмотра язвенный колит имеет код К51. В зависимости от локализации воспаления различают несколько подклассов:
K51.0 – Язвенный (хронический) энтероколит.
K51.0 – Язвенный (хронический) илеоколит.
K51.0 – Язвенный (хронический) проктит.
K51.0 – Язвенный (хронический) ректосигмоидит.
K51.4 – Псевдополипоз ободочной кишки.
K51.5 – Мукозный проктоколит.
K51.8 – Другие язвенные колиты.
K51.9 – Язвенный колит неуточненный.
По характеру течения выделяют:
- острое течение (менее 6 месяцев от дебюта заболевания);
- хроническое непрерывное течение (отсутствие более чем 6-месячных периодов ремиссии на фоне адекватной терапии);
- хроническое рецидивирующее течение (наличие более чем 6-месячных периодов ремиссии).
Симптомы язвенного колита
Основными клиническими симптомами язвенного колита являются примесь крови и гноя в стуле, диарея, ложные позывы к дефекации, слабость, потеря аппетита и веса. У небольшой части пациентов развиваются поражения суставов, кожи, глаз, печени, желчных путей и почек.
Для язвенного колита характерно чередование обострений и периодов с умеренным проявлением симптомов или даже бессимптомных.
При ухудшении течения болезни к классическим симптома могут присоединяться дополнительные:
- поражение суставов (артриты);
- язвочки на слизистой оболочке полости рта;
- воспаление, болезненность, покраснение и отеки кожи;
- воспаление глаз.
Диагностика язвенного колита
Однозначных диагностических критериев язвенного колита не существует. Диагноз устанавливается на основании сочетания данных анамнеза, физикального осмотра, клинической картины и типичных эндоскопических и гистологических изменений. Кроме того, язвенный колит важно отличать от болезни Крона и других форм острого колита (в частности, инфекционного, а у пожилых людей – ишемического).
Обычно проводят следующие исследования:
-
колоноскопию, осмотр слизистой оболочки кишечника, при необходимости берут небольшой образец ткани для исследования (биопсию);
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Колит: причины появления, симптомы, диагностика и способы лечения.
Определение
Колит – это общее название группы заболеваний, для которых характерно острое или хроническое воспаление слизистой оболочки толстого кишечника.
Причины возникновения колита
Колит может развиться в результате инфекции, недостаточности кровоснабжения кишечника (ишемии), лекарственного поражения, бывает вторичным по отношению к иммунодефицитным состояниям, может возникать после лучевой терапии органов малого таза при гинекологическом, урологическом и ректальном раке.
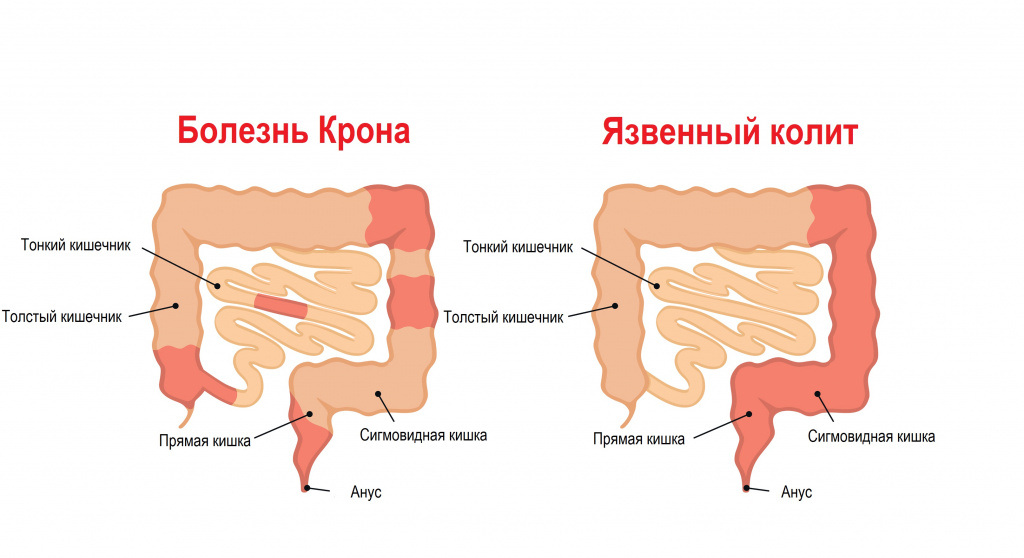
Воспаление слизистой толстого кишечника характерно для болезни Крона (БК) и неспецифического язвенного колита (НЯК).
Выделяют также микроскопический колит, при котором данные рентгенологических и эндоскопических исследований кишечника не показывают отклонений, а признаки воспаления определяются с помощью биопсии.
Инфекционное поражение кишечника могут вызывать бактерии (чаще всего Campylobacter jejuni), вирусы, простейшие и паразиты. Заражение бактерией Campylobacter jejuni происходит в результате употребления грязных продуктов или воды. Развитие колита зависит от количества попавших в кишечник бактерий, их вирулентности (способности вызвать заболевания) и иммунитета человека. Инкубационный период составляет 2-4 дня. Бактерии размножаются в желчи, а затем проникают через слизистую оболочку в кишечник, вызывая выраженное воспаление.
Причиной развития инфекционных колитов у пациентов с ослабленным иммунитетом, у больных с заболеваниями крови, новообразованиями, лучевой болезнью могут стать условно-патогенные микроорганизмы (представители нормальной микрофлоры кишечника) - стафилококки, протеи, кишечная палочка.
Анаэробные бактерии Clostridium difficile, продуцирующие токсины, вызывают псевдомембранозный колит. Заболевание возникает на фоне изменений нормальной микрофлоры кишечника, в основном под влиянием антибиотиков (цефалоспоринов, бета-лактамных препаратов), которые подавляют рост других микроорганизмов и обеспечивают рост Clostridium difficile.
Среди вирусов, способных вызвать колит, выделяют цитомегаловирус, среди простейших – дизентерийную амебу (Entamoeba histolytica). К паразитам, результатом жизнедеятельности которых становится колит, относятся острицы, аскариды, власоглав, среди циркулирующих в крови – шистосомы.
Ишемический колит возникает при недостаточном кровоснабжении толстого кишечника, что приводит к воспалению слизистой, появлению язв и кровоизлияний.
Чем продолжительнее нарушение кровоснабжения, тем тяжелее поражается кишечник. При возобновлении нормального кровообращения может возникнуть реперфузионный синдром, который приводит к дальнейшим тяжелым повреждениям кишки. Пациенты с ишемическим колитом обычно страдают заболеваниями сердечно-сосудистой системы (сердечной недостаточностью, атеросклерозом, фибрилляцией предсердий), могут иметь злокачественные новообразования и патологии свертывающей системы крови, ведущие к тромбозам. Кроме того, ишемические повреждения кишечника определяются при так называемых ятрогенных (связанных с оказанием медицинской помощи) вмешательствах – операциях по устранению аневризмы брюшного отдела аорты, в ходе подготовки к колоноскопии или во время ее проведения.
К лекарственному колиту может привести прием нестероидных противовоспалительных препаратов, аспирина, ингибиторов протонной помпы, бета-блокаторов, статинов, иммуносупрессивных препаратов.
Развитие микроскопического колита связано с аутоиммунными заболеваниями, такими как целиакия, сахарный диабет 1-го типа, псориаз, нарушения функции щитовидной железы. Выделяют два основных подтипа микроскопического колита – коллагенозный и лимфоцитарный.
НЯК и БК относят к так называемым воспалительным заболеваниям кишечника. Точные причины развития этих заболеваний неизвестны, однако, вероятно, при НЯК повреждение стенки кишки сопровождается аутоиммунной реакцией с продукцией антител к собственным клеткам кишечника. Среди причин развития БК обсуждаются наследственные, инфекционные, иммунологические и др., но ни одна из теорий на настоящий момент не является абсолютно подтвержденной.
Классификация заболевания
Помимо этиологического (причинного) фактора, колиты подразделяют в зависимости от остроты процесса (острые и хронические) и степени тяжести. Хронические колиты классифицируют по характеру течения заболевания (непрерывное, рецидивирующее, перемежающееся) и по фазам (обострение или ремиссия). В зависимости от того, насколько поражен толстый кишечник при хроническом колите, выделяют тифлит (воспаление слепой кишки), трансверзит (воспаление поперечно-ободочной кишки), сигмоидит (воспаление сигмовидной кишки), проктит (воспаление прямой кишки), угловой колит (лево- и правосторонний в зависимости от пораженного изгиба поперечно-ободочной кишки), причем нередко они могут сочетаться (проктосигмоидит). При панколите поражены все отделы толстого кишечника.
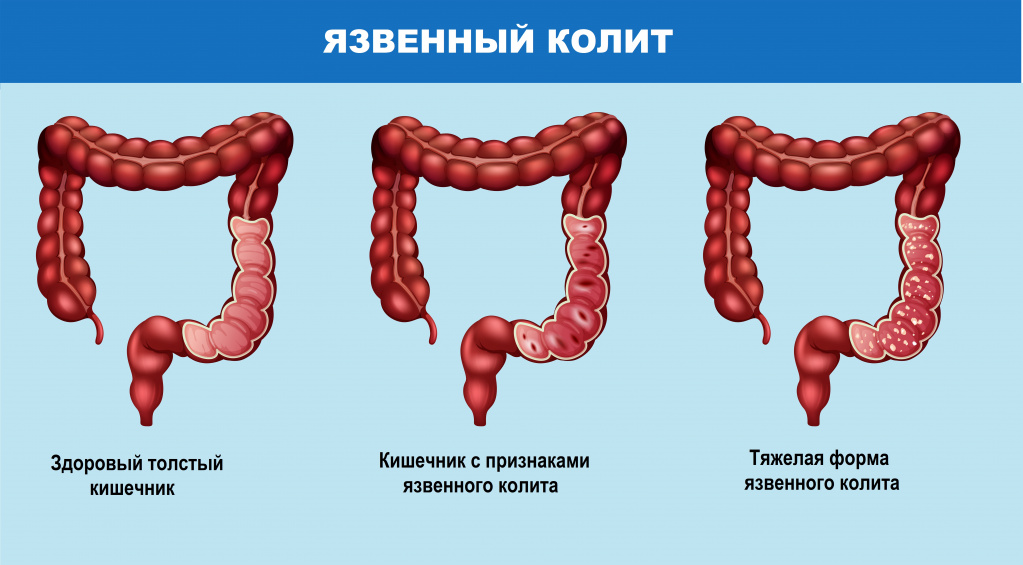
Симптомы колита
Острый колит сопровождается сильными болезненными ощущениями, пациенты отмечают резь и спазмы в животе и в области прямой кишки (тенезмы). Для хронического воспаления характерны колики и ощущение тяжести в животе. У пациентов могут наблюдаться запоры, водянистая диарея, иногда с кровью и слизью, бурление в животе, ложные позывы к дефекации, усталость, повышение температуры тела.
При болезни Крона присутствуют ректальные кровотечения, боль в животе, диарея, лихорадка, анемия, поражения анальной и перианальной области с формированием свищей, язв, анальных трещин. Нередко бывают внекишечные проявления – артриты, поражения глаз, афтозный стоматит, узловатая эритема – эти поражения отмечены у трети пациентов с БК и неразрывно связаны с воспалением кишечника.
В клинической картине неспецифического язвенного колита также отмечаются боли, тенезмы, появление крови в кале и диарея в ночные часы. Как и при БК, развитие НЯК сопровождается внекишечными поражениями кожи, полости рта, суставов, органов зрения.
Диагностика колита
Диагностика колита основывается на клинических и лабораторных данных, эндоскопии и биопсии.
В первую очередь необходимо провести микробиологические исследования и посевы для исключения инфекционного поражения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Неспецифический язвенный колит: причины появления, симптомы, диагностика и способы лечения.
Неспецифический язвенный колит – хроническое заболевание кишечника неизвестной этиологии, склонное к рецидивам, сопровождающееся диффузным воспалением слизистой оболочки толстого кишечника.
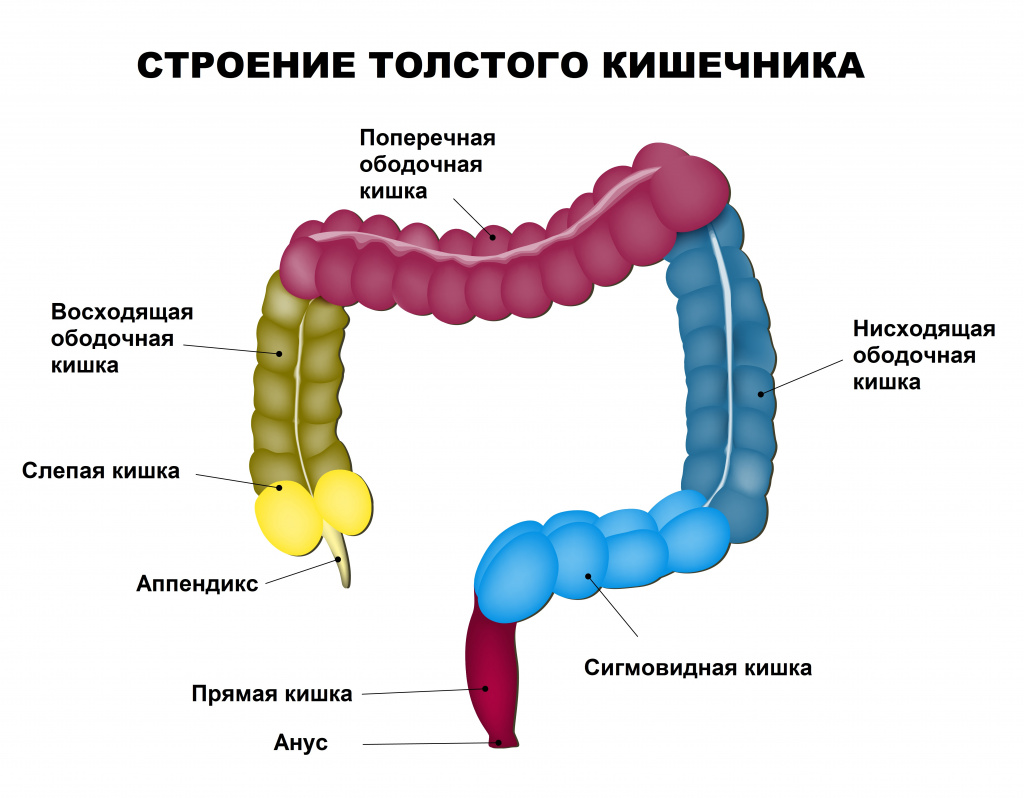
В мировой медицинской литературе это заболевание получило такое название, поскольку точные причины, вызывающей его развитие, не были установлены. При этом и наличие язв в кишечнике не является обязательным в течении данной патологии.
Заболевание затрагивает лиц обоего пола в любом возрасте - от младенцев до стариков, пик приходится на 15–30 и 50–70 лет.
Причины появления неспецифического язвенного колита
Повреждение стенки кишки, сопровождающееся иммунным ответом с продукцией антител к собственным клеткам кишечника и развитием аутоиммунного воспалительного процесса, рассматривается как одна из возможных причин манифестации неспецифического язвенного колита.
Кроме того, заболевание диагностируется у людей с нарушениями микрофлоры кишечника, ведущими к локальному раздражению слизистой оболочки аллергической и токсической природы.
Нарушение микроциркуляции в кишечнике из-за аномальной работы нервной системы, повышение проницаемости слизистой кишечной стенки для бактерий и микроорганизмов также относят к причинам развития неспецифического язвенного колита.
- Вирусные и бактериальные инфекции, в том числе перенесенные в детстве.
- Дисбактериоз кишечника.
- Наличие аутоиммунных заболеваний.
- Несбалансированное питание (отсутствие или низкое содержание в рационе грубых пищевых волокон).
- Заболевания нервной или эндокринной систем.
- Наследственная предрасположенность (наличие близких родственников, больных неспецифическим язвенным колитом).
- Патологии печени (склерозирующий холангит), вероятно, из-за недостаточного поступления желчи в кишку и нарушения процессов пищеварения.
- Дистальный колит:
а) проктит – заболевание ограничивается только прямой кишкой (эта локализация чаше всего является дебютом заболевания, впоследствии воспаление может распространяться);
б) проктосигмоидит – вовлекается прямая и сигмовидная кишка. - Левосторонний колит – поражается вся левая половина кишки (встречается наиболее часто – до 80% случаев, по данным российских колопроктологов).
- Субтотальный колит – поражается почти весь толстый кишечник (до печеночного изгиба).
- Тотальный колит – поражение захватывает всю толстую кишку.
По фазам заболевания:
а) ремиссия – нет клинических проявлений;
б) обострение – беспокоят симптомы неспецифического язвенного колита.
По течению заболевания:
а) рецидивирующее – характерно чередование периодов наличия клинических проявлений и их отсутствия. Часто рецидивирующим считается наличие обострений более 2 раз в год с короткими ремиссиями;
б) непрерывное течение характеризуется обострениями более 2 раз в год, ремиссии при этом короткие и тяжело достижимые при проведении полноценной терапии;
в) молниеносное (фульминантное) – быстрое развитие поражения кишечника и множественных осложнений.
В Российской Федерации помимо вышеуказанных используется классификация по активности процесса – минимальная, умеренная, максимальная (оценивается частота актов дефекации за сутки).
- Кожные проявления, распространенность и форма которых зависят от активности кишечного процесса, встречаются примерно в 15% клинических случаев:
а) узловатая эритема (болезненные уплотнения под кожей красного цвета, чаще всего формируются на поверхности голеней);
б) гангренозная пиодермия (тяжелое проявление заболевания на коже, характеризуется множественными язвами и гнойниками различного размера), склонная к рецидивирующему течению. - Поражение полости рта, вероятно, связанное с нарушением всасывания питательных веществ в кишечнике:
а) афтозный стоматит (язвы на слизистой ротовой полости);
б) гингивит (воспаление десен);
в) стоматит (группа заболеваний слизистой полости рта). - Поражения суставов:
а) моно- и полиартрит (поражение затрагивает преимущественно голеностопные и коленные суставы, мелкие суставы кистей и стоп);
б) сакроилеит (воспаление крестцово-подвздошного сочленения);
в) анкилозирующий спондилит (тяжелое инвалидизирующее заболевание позвоночника). - Поражение органов зрения (чаще встречается при активном течении процесса в комплексе с поражением суставов и кожи):
а) ирит – воспаление радужной оболочки;
б) иридоциклит – воспаление радужки и цилиарного тела глаза;
в) эписклерит – воспаление ткани, соединяющей склеру и конъюнктивальный мешок глаза.
Для внекишечных проявлений заболевания характерно повышение температуры тела, озноб, слабость, вялость, снижение работоспособности, похудение, снижение аппетита, развитие тахикардии (учащенного сердцебиения), снижение гемоглобина из-за выделения крови с калом.
Диагностика неспецифического язвенного колита
Диагностика неспецифического язвенного колита включает тщательный сбор анамнеза (информации об условиях, предшествовавших появлению клиники заболевания, частоте стула за сутки, его характеристиках и пр.), пальцевой осмотр прямой кишки (с учетом онкологической настороженности). Проводится УЗИ органов брюшной полости, рентгенография брюшной полости и КТ-колоноскопия, в некоторых случаях с контрастным веществом. Золотым стандартом диагностики являются илеоколоноскопия, в том числе с седацией, или ректосигмоскопия, при которых возможен забор биологического материала для исследования (биопсии).
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Рентгенологическое исследование, позволяющее обнаружить патологические изменения в брюшной полости, в том числе инородные тела и новообразования.
Компьютерная томография кишечника для выявления патологических изменений, в том числе новообразований.
Введение контрастного вещества осуществляется внутривенно.
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Лечебно-диагностический метод исследования толстого кишечника, во время которого при необходимости может быть проведено малое хирургическое вмешательство (биопсия, удаление полипа до 1 мм).
Эндоскопическое исследование участка толстого кишечника, позволяющее получить информацию о его состоянии и обнаружить различные патологии.
Исследование пунктатов, полученных из опухолей, предопухолевых, опухолеподобных образований различной локализации: печень, почки, лёгкие, забрюшинные опухоли, опухоли средостения, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, мягкие ткани, кости. .
Однако в некоторых случаях врач может отложить процедуру до момента уменьшения симптомов на фоне лечения, так как проведение эндоскопических методов диагностики при тяжелом течении заболевания или в момент обострений чревато высоким риском развития осложнений.
Из лабораторных методик используется общий анализ крови для оценки наличия анемии и выраженности воспалительного ответа, биохимический анализ (с определением печеночных ферментов, микроэлементов, С-реактивного белка, альфа-химотрипсина – для суждения об активности процесса и степени воспаления).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
В дифференциальной диагностике неспецифического язвенного колита и болезни Крона (тяжелого хронического заболевания желудочно-кишечного тракта, также поражающего слизистую оболочку и имеющего схожие симптомы) широко применяется определение pANCA. При неспецифическом язвенном колите этот показатель повышается до 94%, а при болезни Крона встречается лишь в 40% случаев.
Тест, использующийся в диагностике системных васкулитов. При исследовании сыворотки методом непрямой иммунофлюоресценции с использованием фиксированных препаратов нейтрофилов человека наличие антител такого типа проявляется в виде диффузного цитоплазматического (cANCA) или перинуклеарн.
Проводятся и исследования кала на яйца гельминтов, посев на клостридии и прочие кишечные инфекции, патогенную кишечную флору, общий анализ кала, а также анализ кала на скрытую кровь.
Клостридии (Clostridium difficile) бактерии, в норме присутствующие в толстом кишечнике, но которые при терапии антибиотиками могут вызвать псевдомембранозный колит. Заболевание без специфической терапии часто заканчивается летальным исходом. Это обусловлено особенностями Clostridium diffic.
Исследование используют в целях дифференциальной диагностики острых кишечных инфекций. Состав профиля: Shigella spp./Escherichia coli (Enteroinvasive Escherichia coli – EIEC) Salmonella spp. Campilobac.
Определение этиологии ОКИЗ (острого кишечного инфекционного заболевания) и выбор рациональной антибиотикотерапии. Рациональная терапия дизентерии основана на идентификации её возбудителя - бактерий рода Shigella. Шигеллы (по имени японского учёного К. Шиги) грамотрицательные неподвижные .
Чтобы скачать брошюру, кликните на картинке Колоректальный рак. Актуальность проблемы. Ранняя профилактика колоректального рака. Чувствительный, специфичный в отношении человеческого гемоглобина тест, направленный на выявление кровотечений нижних отделов кишечного тракта, используе.
Для диагностики дисбиотических состояний назначают комплексы анализов для определения состава микрофлоры кишечника, в том числе на чувствительность к препаратам для лечения нарушения биоценоза кишки.
К каким врачам обращаться
При появлении болей в животе, нарушений стула, симптомов общей интоксикации, анемии (бледность кожи и слизистых, слабость, снижение работоспособности) необходимо обратиться за помощью к терапевту .
Врач выберет объем необходимых обследований и лечения, а также определит необходимость консультации узких специалистов: гастроэнтеролога , онколога , проктолога.
Лечение неспецифического язвенного колита
Терапия неспецифического язвенного колита заключается в купировании обострений, уменьшении их количества, достижении и поддержании ремиссии, профилактике осложнений.
В зависимости от клинической ситуации для каждого пациента подбирается индивидуальное лечение, могут быть назначены гормональные препараты, специализированные лекарственные средства в виде ректальных свечей, таблетированных форм и растворов для внутривенного введения, антибиотики, пробиотики.
Широко применяется лечебное питание: исключают жирную, жареную, пряную, раздражающую слизистую оболочку кишечника пищу, увеличивают в рационе белок, максимально ограничивают клетчатку, в период обострения запрещают молочные и другие продукты, способные провоцировать процессы брожения в просвете кишки.
Для коррекции нарушений всасывания используются поливитаминные и минеральные комплексы, препараты железа, в том числе и для внутривенного введения.
В тяжелых случаях требуется удаление пораженного участка кишечника.
Осложнения
Перфорация (прободение) толстой кишки – проявляется резкой болью в животе, значительным усугублением симптомов интоксикации, ухудшением состояния больного, симптомами перитонита.
Токсическое расширение стенок толстой кишки – сопровождается ухудшением состояния больного, ознобом и повышением температуры тела до 39оС, уменьшением частоты дефекаций (это связано с вовлечением в патологический процесс мышечного аппарата кишки и не является признаком улучшения состояния больного), слабостью. Частота летальных исходов при этом осложнении составляет до 30%.
Трансформация неспецифического язвенного колита в рак толстой кишки, по всей видимости, связана с наличием постоянного воспаления в клетках кишечника, уменьшением их сопротивляемости воздействию патологических микроорганизмов.
Формирование свищей (каналов, открывающихся из полости кишечника на кожу), абсцессов (гнойников) окружающих мягких тканей.
Синдром мальабсорбции – нарушение всасывания жизненно важных микроэлементов и витаминов, что ведет к сбою в работе всех органов и систем.
Профилактика неспецифического язвенного колита
Основой профилактики считается регулярное диспансерное наблюдение людей из групп риска и проведение эндоскопических обследований органов пищеварения при наличии длительных симптомов расстройства пищеварения.
Снизить риск развития заболевания позволяет сбалансированное питание, содержащее достаточное количество витаминов, минералов и клетчатки, создающее оптимальный режим пищеварения (отсутствие поносов, запоров).
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

