Некроз тканей при сифилисе
Обновлено: 18.04.2024
Сифилис представляет собой хроническое инфекционное заболевание, вызываемое бледной трепонемой, отличающееся волнообразностью течения и имеющее несколько основных этапов развития, характеризующихся разнообразными клиническими проявлениями на коже и слизи
Сифилис представляет собой хроническое инфекционное заболевание, вызываемое бледной трепонемой, отличающееся волнообразностью течения и имеющее несколько основных этапов развития, характеризующихся разнообразными клиническими проявлениями на коже и слизистых.
Сифилис, согласно Международной классификации болезней (девятого пересмотра), принятой в России в 1984 г., относится к группе венерических болезней.
Венерические заболевания отличаются от других инфекций тем, что распространение их связано, в первую очередь, с социальными условиями, сложившимися в обществе, и особенностями сексуального поведения людей.
В настоящее время в России имеет место тревожная эпидемиологическая ситуация по всем инфекциям, передающимся половым путем. При этом необходимо отметить, что, по сравнению с 1989 г., количество больных заразными формами сифилиса увеличилось, согласно публикациям разных авторов, фактически в 40—60 раз. Наиболее убедительным аргументом могут служить показатели роста числа детей, больных сифилисом, в том числе случаев врожденного сифилиса.
Несмотря на то что с 2000 г. намечается тенденция к стабилизации процесса, проблема по-прежнему остается остросоциальной и требует разработки новых высокоэффективных методов лабораторной диагностики.
Клиническое течение сифилиса отличается большим разнообразием, при этом необходимо отметить следующие особенности: внешние признаки заболевания через определенные промежутки времени самопроизвольно исчезают, и инфекционный процесс некоторое время протекает скрыто, незаметно, после чего вновь наступает период манифестации и появляются специфические высыпания на коже и слизистых. Каждый рецидив сменяется латентным, асимптомным течением заболевания. Это волнообразное течение патологического процесса отмечается около двух лет и является одним из важнейших клинических признаков раннего сифилиса.
Закономерности изменения клинических и морфологических проявлений сифилиса дали возможность французскому венерологу Рикору в начале XIX в. разделить патологический процесс на несколько периодов: инкубационный, первичный, вторичный и третичный. Если сравнить эту классификацию с современной, можно легко провести определенные параллели.
Возбудитель сифилиса (бледная трепонема — treponema pallidum) был открыт в 1905 г. немецкими учеными Schaudinn и Hoffmann. Обнаруженный микроорганизм имел спиралевидную форму и практически не окрашивался анилиновыми красителями. Надо заметить, что первым описал возбудителя сифилиса русский ученый Даниил Кириллович Заболотный, который, к сожалению, не придал найденному микроорганизму должного значения. Биолог F. Schaudinn, вошедший в историю как первооткрыватель причины сифилиса, и стал лауреатом Нобелевской премии.
Бледные трепонемы легко проникают через поврежденные кожные покровы и здоровые слизистые, т. е. туда, где тонок или отсутствует роговой слой. На месте внедрения возбудителя через определенный промежуток времени (инкубационный период длится в среднем три-четыре недели) образуется первичный дефект ткани — первичная сифилома, характеризующая развитие первого этапа заболевания. Сифилома — общее понятие, объединяющее два вида первичных проявлений болезни: язву (Chancre — язва (франц.)) и эрозию.
Если первичный дефект представлен эрозией, то уплотнение выражено слабо, малозаметно; в случае, когда язва глубокая, то в своем основании она имеет мощный инфильтрат, сравнимый по плотности с консистенцией ушной раковины.
Одна из основных особенностей клинического течения первого периода сифилиса — безболезненность его первичных проявлений.
Отсутствие спонтанных болей, а также болей при пальпации очень часто становится причиной того, что пациенты не обращаются за медицинской помощью и пропускают благоприятный период, когда лечение заболевания оказывается максимально эффективным.
Вторичный период характеризуется сменой активных, заразных промежутков болезни, когда на коже и слизистых оболочках возникают специфические высыпания (вторичные сифилиды), и промежутков, когда видимых клинических изменений нет, а диагностировать заболевание можно только с помощью положительных серологических реакций. Во вторичном периоде заболевания на коже и слизистых оболочках обычно возникают множественные пятнистые, папулезные, возможно, пузырьковые высыпания, наблюдается выпадение волос и нарушение пигментации. Сыпь обильная, беспорядочно расположенная, часто полиморфная, мелкая, не склонная во время первых атак к слиянию. Как правило, все серологические реакции в этот период резко положительны. Период активной манифестации обычно продолжается два-два с половиной месяца, затем сыпь постепенно регрессирует и исчезает. Несмотря на вариабельность течения заболевания, все вторичные проявления сифилиса свойственны общие признаки:
Плохая осведомленность пациентов о своем недуге ведет к активному распространению заболевания и ухудшению эпидемической обстановки в Российской Федерации по сифилису в целом.
В настоящее время благополучие эпидемической обстановки весьма относительно, поскольку масса пациентов лечатся не в государственных учреждениях, а выискивают объявления в различных газетах и журналах и обращаются в многочисленные частные медицинские центры. Высокое качество лечения является решающим моментом в борьбе с распространением инфекционного процесса. Лечение сифилиса проводится строго в соответствии с рекомендациями МЗ РФ №98/273.
Терапия сифилиса предусматривает в основном применение препаратов пенициллинового ряда.
Рекомендуемые дозы растворимого пенициллина — 4 млн ед. в сутки (по 1 млн ед. через 6 ч четыре раза в день), препаратов средней степени дюрантности — 1,2 млн ед. (прокаин-пенициллина один раз в сутки, новокаиновой соли пенициллина — два раза в сутки по 600 тыс. ед.). Разовая доза препаратов пенициллина высокой степени дюрантности (ретарпена, экстенциллина, бициллина-1) — 2,4 млн ед., кратность введения — один раз в пять—семь дней. Комбинированные (т. е. состоящие из двух-трех солей пенициллин-натриевой, новокаиновой и дибензилэтилендиаминовой) препараты пенициллина (бициллин-3 — 1,8 млн ед., бициллин-5 — 1,5 млн ед.) вводят два раза в неделю.
Тактика назначения препаратов определяется врачом-дерматовенерологом в зависимости от клиники заболевания, данных лабораторных исследований и социально-психологического статуса пациента.
На кафедре дерматовенерологии РМАПО на протяжении многих лет проводится научно-исследовательская работа по оптимизации терапии сифилиса. Несмотря на широкое внедрение в практику современных методов лечения, по-прежнему актуальны вопросы адекватной негативации серологических реакций. Достаточно высокий процент (10%) серорезистентности и замедленной негативации КСР после правильного и полноценного лечения свидетельствует о необходимости поиска новых методов лечения, а также создания современных препаратов, влияющих на специфические и неспецифические звенья иммунной защиты. На кафедре дерматовенерологии РМАПО профессором Э. А. Баткаевым разработан метод эндолимфатической пенициллинотерапии (ЭЛПТ). Он может рассматриваться как резервный метод лечения сифилиса в случаях, когда требуется достижение высокой концентрации антибиотика в труднодоступных тканях, быстрая санация пациента, либо при лечении нейросифилиса. Проведенные работы (проф., д. м. н. Баткаев Э. А., к. м. н. Некрасова Л. В.) выявили глубокие нарушения в неспецифическом звене иммунитета — интерфероновом статусе у больных с ранними формами сифилиса, характеризующимися снижением продукции интерферонов в два—пять раз. Для коррекции иммунной патологии в комплексное лечение больных был включен новый отечественный препарат амиксин — пероральный индуктор эндогенного интерферона. Препарат назначается по 0,25 г в сутки в течение двух дней, затем по 0,125 г через 48—72 ч в течение трех недель. Последующее наблюдение за больными показало выравнивание функций иммунной системы, опережение регресса сифилидов и более быструю негативацию КСР.
Классификация сифилиса (МКБ девятого пересмотра)
Обратите внимание!
Л. В. Некрасова, кандидат медицинских наук
Е. В. Лутай
РМАПО, Москва
Третичный сифилис. Дифференциальный диагноз сифилиса
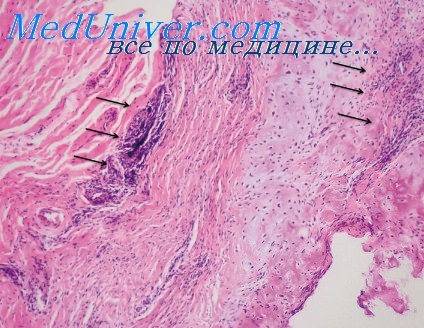
При третичном сифилисе обнаруживается грануляционная ткань, состоящая из лимфоцитов, плазматических клеток, гистиоцитов, фибробластов и различного количества эпителиоидных и гигантских клеток. Отмечается пролиферация сосудистых стенок, приводящая к сужению просветов, а также пропитывание стенок воспалительным инфильтратом. Часто наблюдается казеозный некроз. Возможно, что последний не связан с изменениями сосудов, так как тяжелые сосудистые изменения часто обнаруживаются в очагах как без казеозного распада, так и с распадом.
Наиболее вероятно, что казеозный распад представляет собой аллергический феномен, вызванный усилением реактивности ткани [Бойд (Boyd)]. В стадии заживления очаги третичного сифилиса богаты фибробластами. Процесс заканчивается фиброзом. Третичный сифилис кожи проявляется в двух формах — бугорковой к гуммозной.
При бугорковом третичном сифилисе грануломатозный процесс наблюдается только в дерме. Количество эпителиоидных клеток, как правило, незначительное, иногда, впрочем, в центре очага эти клетки многочисленны. Они беспорядочно располагаются в истинных бугорках. Гигантские клетки инородных тел обаруживаются чаще, чем гигантские клетки Лангханса.
Казеозный некроз обычно не очень выражен и даже может отсутствовать. При распространенном казеозном некрозе образуется изъязвление.
При гуммозном третичном сифилисе грануломатозный процесс поражает не только дерму, как при бугорковой форме, но и подкожную жировую ткань. Эпителиоидные и гигантские клетки многочисленны; в центре очага виден массивный казеозный некроз. Эпителиоидные и гигантские клетки расположены преимущественно по окружности очагов последнего.
Вследствие распространения процесса в глубину поражаются не только сосуды дермы, как при бугорковом третичном сифилисе, но и большие сосуды подкожного жирового слоя, причем весьма значительно.
Дифференциальный диагноз между третичным сифилисов и туберкулезом может быть труден. Бугорковый сифилис при отсутствии казеозного некроза иногда напоминает туберкулезную волчанку, гуммозный сифилис — скрофулодерму или уплотненную эритему. Последнее заболевание исключить особенно трудно, так как при нем наблюдаются в сосудах облитеративные изменения, аналогичные таковым при третичном сифилисе.
Именно сосудистые изменения служат опорным пунктом для дифференциального диагноза между сифилисом и туберкулезом (кроме уплотненной эритемы). В пользу диагноза сифилиса говорит также преобладание в инфильтрате плазматических клеток и, наконец, то обстоятельство, что гигантские клетки инородных тел встречаются при сифилисе чаще, чем гигантские клетки Лангханса.
Гистологическая картина околосуставных узловатостей зависит от возраста последних. Свежие узловатости имеют отчетливое клеточное строение. Видны густая фиброзная ткань и грануломатоные очаги, состоящие из эпителиоидных клеток, лимфоцитов и плазматических клеток с отдельными гигантскими клетками типа Лангханса. Стенки кровеносных сосудов утолщены, сосуды окружены густыми скоплениями плазматических клеток. Хорошо выраженные узловатости отчетливо делятся на три зоны [Кальц и Ньютон (Newton)]:
1) наружную гранулематозную зону, гистологическое строение которой аналогично описанному выше строению свежих узлов;
2) промежуточную зону густого фиброза с единичными клеточными элементами и
3) внутреннюю зону, содержащую гиалинизированные фиброзные тяжи, которые, разветвляясь, образует кистоные пространства.
Эти кистозные пространства содержат аморфнный материал и иногда мелкие скопления холестерина. В поздней стадии очаги полностью состоят из гиалинизированной фиброзной ткани; клеточный инфильтрат отсутствует (Фримэн). Иногда в свежих узлах удавалось обнаружить бледные спирохеты (Аллеи). Есснер, а также Ху, Лиу и Фразир (Jessner, Ни, Liu, Frazier) получили положительные результаты три прививках кроликам материала околосуставных узловатостей.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Врожденный сифилис и сифилис внутренних органов. Дерматомикозы
Врожденный сифилис. Гистологические изменения кожных поражений при раннем врожденном сифилисе аналогичны изменениям при приобретенном вторичном сифилисе, за исключением пузырных высыпаний на ладонях и подошвах. При последних в инфильтрате дермы могут отсутствовать плазматические клетки, но обнаруживаются многочисленные полиморфноядерные лейкоциты и единичные лимфоциты. В сосудах обнаруживаются облитеративные изменения [Фрэзер (Fraser)].
Сифилис внутренних органов. В нашу задачу не входит детальное изложение гистологической картины сифилиса внутренних органов. Однако следует отметить, что поздний сифилис может вызывать реакцию двоякого типа со стороны внутренних органов: развитие гумм и диффузного интерстициального воспаления. Последняя реакция наблюдается чаще.
Гуммы внутренних органов имеют такое же гистологическое строение, как и гуммы кожи.
Диффузное интерстициальное сифилитическое воспаление характеризуется скоплениями лимфоцитов и плазматических клеток вокруг мелких сосудов. Казеозного распада обычно нет. В результате длительного воспаления постепенно развивается дегенерация паренхиматозных структур, и последняя замещается фиброзной тканью (Бойд). Этот тип реакции вызывает, например, развитие сифилитического цирроза печени. Сифилис аорты также протекает по типу диффузного воспаления. Процесс начинается вокруг vasa vasorum адвентиции. Затем воспалительный инфильтрат по ходу vasa vasorum распространяется на среднюю оболочку аорты. Здесь видны очаги воспалительных клеток, милиарный некроз и обширное разрушение эластической ткани.
При прогрессивном параличе обнаруживаются околососудистые скопления лимфоцитов и плазматических клеток в мозговых оболочках и в области коры головного мозга. Кроме того, наблюдается дегенерация больших участков коры. В отличие от прогрессивного паралича при спинной сухотке воспалительных изменений нет. Отмечается дегенерация задних рогов спинного мозга.
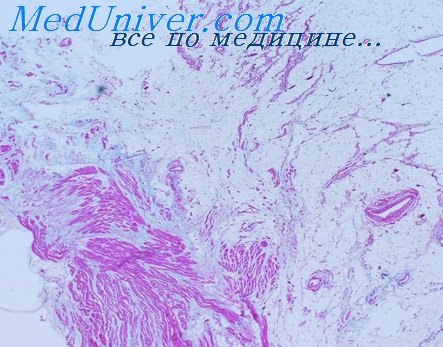
Дерматомикозы
Наиболее часто вызывают поверхностные заболевания кожи следующие грибки: Mierosporum canis (lanosum), Micro sporum Audouini, Trichophyton mentagrophytes (gypseum), Trichophyton rubrum (purpureum), Epidermophyton floocosum, Trichophyton (Aehorion) Sehoenleini, Malassezia furfur и Nocardia (Actinomyces) minutissima.
Клинически различают девять типов поверхностных дерматомикозов: 1) дерматомикоз волосистой кожи головы (tinea capitis), 2) дерматомикоз области бороды (tinea barbae), 3) дерматомикоз гладкой кожи (tinea corporis), 4) окаймленную экзему (tinea cruris), 5) дерматомикоз стоп и кистей, 6) онихомикоз (onychomycosis), 7) паршу (favus), 8) отрубевидный лишай (tinea versicolor) и 9) эритразму (erythrasma).
Приводимая классификация грибковых поражений кожи вряд ли является удовлетворительной, так как она в значительной степени основывается на локализации болезненного процесса и в меньшей мере на этиологических данных.
Грибковое заболевание волосистой кожи головы, наблюдаемое почти исключительно у детей, вызывает Microsporum canis или Mierosporum Audouini. Пораженные волосы обламываются. Инфекция Mierosporum canis может вызвать резко выраженное воспаление волосистой кожи головы — так называемый kerion Celsi; инфекция Mierosporum Audouini обычно вызывает незначительную воспалительную реакцию.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
В статье освещены эпидемиологические аспекты сифилитической инфекции на современном этапе. Представлена подробная информация о клиническом течении и диагностических особенностях поздних форм сифилиса. Приведено собственное клиническое наблюдение и фотогра
The article highlights epidemiological aspects of syphilis infection at the present stage. Presents detailed information about the clinical course and diagnostic features of the late form of syphilis. Own clinical observations and photographs from private archives are presented.
Сифилис занимает важнейшее место в структуре инфекций, передаваемых половым путем (ИППП), и является социально значимым заболеванием, так как не только наносит большой урон здоровью и репродуктивной функции пациента, но и представляет угрозу экономическому и общественному потенциалу страны [1–7]. 1990-е гг. в Российской Федерации ознаменовались настоящей эпидемией сифилиса, сравнимой по показателям только с далекой допенициллиновой эпохой. В настоящее время ситуация стабилизировалась, однако на фоне постоянного снижения общей заболеваемости наблюдается заметная тенденция роста числа больных поздними формами [1, 8–10]. В Республике Татарстан удельный вес больных поздним сифилисом увеличился с 1991 по 2014 год в 120 раз.
По нашим данным из всех клинических вариантов позднего сифилиса в настоящее время превалирует скрытая форма (83,0%). Поздний сифилис с симптомами чаще всего манифестирует поражением нервной (13,6%) и сердечно-сосудистой (2,7%) системы. Поздние поражения нервной системы в основном диагностируются в виде патологического процесса в сосудах кровоснабжения головного мозга, который сопровождают эпилептоидные припадки, нарушения чувствительности и речи, ишемические инсульты. Пролиферативные изменения и гуммы в ткани головного или спинного мозга встречаются в виде эпизодов. Кардиоваскулярный поздний сифилис чаще определяется в варианте сифилитического аортита неосложненного или сифилитического аортита, осложненного стенозом устьев венечных артерий и недостаточностью клапанов аорты.
_575.jpg)
Верификация сифилитического поражения органов в позднем периоде представляет определенные трудности, так как клинические проявления скудны, а серологические реакции информативны лишь в 65–70% случаев. К тому же врачами часто допускаются диагностические ошибки, при этом пациенты получают разнообразное лечение, в том числе хирургическое, которое им противопоказано и не дает желаемого эффекта.
В качестве примера приводим собственное наблюдение.
Больной Л., 1967 г. р. (46 лет), холостой, ведущий беспорядочную половую жизнь, злоупотребляющий алкоголем, в 2006 г. (7 лет назад) обратился к участковому терапевту, с жалобами на слабость в коленных и локтевых суставах, головную боль, головокружение. В участковой поликлинике после проведения рекомендованного стандартами экспресс-обследования на сифилис был получен положительный результат, в связи с чем пациент направлен в районный кожно-венерологический диспансер (КВД). При осмотре проявления сифилиса на коже и слизистых не обнаружены. При этом у пациента имелась объективная неврологическая симптоматика, которая не привлекла внимание дерматовенеролога. Установлен диагноз: сифилис скрытый ранний, проведено лечение препаратами пенициллина средней дюрантности (Бициллин-3). После окончания курса специфической терапии Л. в течение года находился на клинико-серологическом контроле, который самостоятельно прервал. До осени 2013 г. тестирование на сифилис не проводил. Несмотря на выраженные изменения суставов и носовой перегородки, за медицинской помощью не обращался. Только в сентябре 2013 г. при оформлении на работу был обследован серологически с положительным результатом всех тестов (МРП 3+, ИФА пол., РПГА 4+ от 6.09.13). Догоспитальное обследование в районном КВД позволило заподозрить у Л. позднее сифилитическое поражение нервной системы и опорно-двигательного аппарата. Пациент госпитализирован в стационарное отделение КВД.
При поступлении: видимые кожные покровы и слизистые бледные, без высыпаний. Периферические лимфатические узлы не увеличены. Мышцы лица гипотрофичны. Объем движений в шейном отделе позвоночника резко ограничен — повороты головы в обе стороны не более 10 градусов. Движения в плечевых, локтевых и коленных суставах сильно ограничены, суставы деформированы, утолщены. Мышцы конечностей гипотрофичны. Проприорефлексы повышены, d = s, кроме ахилловых, которые снижены, d ≤ s, чувствительность не изменена.
Общий анализ крови: эритроциты 2 190 000, гемоглобин 60 г/л, цветной показатель 0,82, лейкоциты 7 600, эозинофилы 1%, палочкоядерные лейкоциты 2%, сегментоядерные лейкоциты 80%, лимфоциты 12%, моноциты 5%, СОЭ 65 мм/ч.
Общий анализ мочи, биохимический анализ крови — в пределах нормы.
Серологическое обследование: кровь МРП 4+, ИФА положителен, РПГА 4+; ликвор МРП отрицательна, ИФА положителен, РПГА 4+, РИФ-200 4+.
Рентгенография локтевых и коленных суставов: с обеих сторон — резкое сужение суставных щелей, склероз и массивные экостозы сочлененных поверхностей, гуммозный периостит передней поверхности локтевой кости, деструкция костной ткани плечевой кости. Заключение: сифилитическое поражение обоих локтевых и коленных суставов (периостит, остеомиелит, артрит).
Консультация окулиста: ретиносклероз.
Консультация оториноларинголога: обширная перфорация носовой перегородки.
Консультация терапевта: анемия гипохромная тяжелой степени тяжести неуточненного генеза.
Консультация невролога: нейросифилис с бульбарными проявлениями пирамидной недостаточности.
На основании этих данных установлен диагноз: поздний нейросифилис с симптомами А52.1.
Другие симптомы позднего сифилиса (сифилис костей, гумма, сифилис синовиальный) А52.7.
Больному проведены 2 курса специфической терапии: бензилпенициллина натриевая соль кристаллическая по 12 млн ЕД в/в капельно, 2 раза в сутки, 20 дней, перерыв 2 недели. На фоне лечения улучшилось общее самочувствие, уменьшилась головная боль, слабость в суставах.
Приведенное наблюдение свидетельствует о том, что недостаточная осведомленность специалистов о клинических особенностях сифилитической инфекции в ее поздних проявлениях может иметь очень опасные последствия. Особенно удручает то, что удлинение диагностического маршрута произошло по вине дерматовенеролога. Отрицательное отношение пациента к собственному здоровью, возможно, спровоцированное заболеванием, и неадекватные действия лечащего врача привели к тяжелому, калечащему исходу.
При выяснении причин поражения внутренних органов и центральной нервной системы неоценимую помощь оказывает правильно собранный анамнез, который обязательно должен включать следующие сведения.
- Сифилис, перенесенный в прошлом.
- Любые варианты антибактериальной терапии.
- Результаты предыдущих тестирований на сифилис, если они проводились.
- Другие перенесенные в прошлом заболевания.
- Диспансерное наблюдение у специалистов другого профиля.
- У женщин: наличие воспалительных процессов в системе органов репродукции; а также число и исход предыдущих беременностей.
- Характерные жалобы.
- Результаты специальных исследований и консультаций смежных специалистов, если они проводились.
Особую настороженность следует проявлять в отношении пациентов моложе 40 лет, не страдавших до последнего времени какими-либо соматическими заболеваниями. Напоминаем, что любой клинический вариант поздней сифилитической инфекции является показанием для исследования ликвора!
Все вышесказанное позволяет сделать вывод: на сегодня проблема сифилиса остается такой же актуальной, как и много веков назад. В наши дни клинические проявления позднего сифилиса так же многообразны, как и в допенициллиновую эпоху. Гиподиагностика поздних форм иногда приводит к довольно тяжелым, а порой — трагическим последствиям. Обращает на себя внимание то, что многие врачи продолжают делать акценты и верифицировать сифилис только по результатам серологических тестов. Недостаточная осведомленность специалистов о клинических особенностях сифилитической инфекции в ее поздних проявлениях делает необходимым изменение направления организационной работы с ними, а также более активное вмешательство дерматовенерологов в диагностический процесс. Внедрение в лабораторное обследование таких серологических методов, как ИФА и РПГА, позволяет оптимизировать диагностику сифилиса не только в его ранних, но и поздних проявлениях. Рост заболеваемости латентными, висцеральными формами, врожденным и нейросифилисом свидетельствует о несомненной актуальности проблемы и определяет контроль сифилитической инфекции в качестве приоритетного направления в мировом здравоохранении. В этих условиях необходим научно обоснованный подход к анализу постоянно меняющейся ситуации распространения сифилитической инфекции в различных возрастных и профессиональных группах и разных регионах.
Литература
Г. И. Мавлютова 1 , кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
А. Г. Мисбахова, кандидат медицинских наук
Третичный сифилис — третий период сифилиса, развивающийся у недостаточно пролеченных пациентов или больных, вообще не проходивших лечение. Проявляется образованием сифилитических инфильтратов (гранулем) в коже, слизистых, костях и внутренних органах. Гранулемы при третичном сифилисе сдавливают и разрушают ткани, в которых находятся, что может привести к летальному исходу заболевания. Диагностика третичного сифилиса включает клиническое обследование больного, постановку серологических и иммунологических реакций, обследование пораженных систем и органов. Терапия третичного сифилиса осуществляется курсами пенициллино-висмутового лечения с дополнительным применением симптоматических и общеукрепляющих средств.
Общие сведения
В настоящее время третичный сифилис является редко встречающейся формой сифилиса, поскольку в современной венерологии выявление и лечение большинства случаев заболевания происходит на стадии первичного или вторичного сифилиса. Третичный сифилис может возникнуть у больных, прошедших неполный курс лечения или получавших препараты в недостаточной дозировке. При отсутствии лечения сифилиса (например, в связи с недиагностированным скрытым сифилисом) примерно у трети заболевших развивается третичный сифилис. Предрасполагающими к возникновению третичного сифилиса факторами являются сопутствующие хронические интоксикации и заболевания, алкоголизм, старческий и детский возраст.
Больной третичным сифилисом практически не заразен, поскольку находящиеся в его организме немногочисленные трепонемы располагаются глубоко внутри гранулем и погибают при их распаде.

Симптомы третичного сифилиса
Кожные поражения при третичном сифилисе — третичные сифилиды — развиваются в течение месяцев и даже лет без признаков воспаления и каких-либо субъективных ощущений. В отличие от элементов вторичного сифилиса они располагаются на ограниченном участке кожи и медленно регрессируют, оставляя после себя рубцы. К проявлениям третичного сифилиса относятся бугорковый и гуммозный сифилид.
Бугорковый сифилид — образующийся в дерме инфильтративный узелок, слегка выступающий над поверхностью кожи, имеющий размер 5-7 мм, красно-бурую окраску и плотную консистенцию. Обычно при третичном сифилисе высыпания узелков происходят волнообразно и асимметрично на локальном участке кожи, при этом отдельные элементы находятся в разных стадиях своего развития и не сливаются между собой. Со временем бугорковый сифилид подвергается некрозу с образованием округлой язвы с ровными краями, инфильтрированным основанием и гладким чистым дном. Заживление язвы третичного сифилиса протекает недели и месяцы, после чего на коже остается участок атрофии или рубец с гиперпигментацией по краю. Рубцы, появляющиеся в результате разрешения нескольких сгруппированных бугорковых сифилидов, образуют картину единого мозаичного рубца. Повторные высыпания третичного сифилиса никогда не возникают в области рубцов.
Гуммозный сифилид (сифилитическая гумма) чаще бывает единичным, реже встречается образование нескольких гумм у одного пациента. Гумма представляет собой расположенный в подкожной клетчатке безболезненный узел. Наиболее частая локализация гумм третичного сифилиса — это лоб, передняя поверхность голеней и предплечий, область коленных и локтевых суставов. Вначале узел подвижен и не спаян с расположенными рядом тканями. Постепенно он увеличивается в размерах и теряет подвижность из-за сращения с окружающими его тканями. Затем в средине узла появляется отверстие, через которое происходит отделение студенистой жидкости. Медленное увеличение отверстия приводит к образованию язвы с кратерообразными обрывающимися краями. На дне язвы виден некротический стержень, после отхождения которого язва заживает с образованием звездчатого втянутого рубца. Иногда при третичном сифилисе наблюдается разрешение гуммы без перехода в язву. В таких случаях отмечается уменьшение узла и его замещение плотной соединительной тканью.
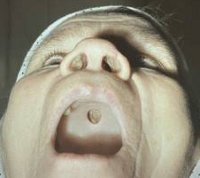
При третичном сифилисе гуммозные язвы могут захватывать не только кожу и подкожную клетчатку, но и подлежащие хрящевые, костные, сосудистые, мышечные ткани, что приводит к их разрушению. Гуммозные сифилиды могут располагаться на слизистых оболочках. Чаще всего это слизистая носа, языка, мягкого неба и глотки. Поражение третичным сифилисом слизистой носа приводит к развитию ринита с гнойным отделяемым и нарушением носового дыхания, затем происходит разрушение носовых хрящей с образованием характерной седловидной деформации, возможны носовые кровотечения. При поражении третичным сифилисом слизистой языка развивается глоссит с затруднением речи и пережевывания пищи. Поражения мягкого неба и глотки приводят к гнусавости голоса и попадании пищи при жевании в нос.
Нарушения со стороны соматических органов и систем, обусловленные третичным сифилисом, наблюдаются в среднем через 10-12 лет после заражения. В 90% случаев третичный сифилис протекает с поражением сердечно-сосудистой системы в виде миокардита или аортита. Поражения костной системы при третичном сифилисе могут проявляться остеопорозом или остеомиелитом, поражения печени — хроническим гепатитом, желудка — гастритом или язвой желудка. В редких случаях отмечаются поражения почек, кишечника, легких, нервной системы (нейросифилис).
Осложнения третичного сифилиса
Основные и самые грозные осложнения третичного сифилиса связаны с поражением сердечно-сосудистой системы. Так, сифилитический аортит может приводить к аневризме аорты, которая может постепенно сдавливать окружающие ее органы или внезапно разорваться с развитием массивного кровотечения. Сифилитический миокардит может осложниться сердечной недостаточностью, спазмом коронарных сосудов с развитием инфаркта миокарда. На фоне осложнений третичного сифилиса возможна гибель пациента, что наблюдается примерно в 25% случаев заболевания.
Диагностика третичного сифилиса
При третичном сифилисе диагностика основана преимущественно на клинических и лабораторных данных. У 25-35% пациентов с третичным сифилисом RPR-тест дает отрицательный результат, поэтому основное значение имеют исследования крови при помощи РИФ и РИБТ, которые положительны в большинстве случаев третичного сифилиса (92-100%).
Для выявления степени поражения соматических систем и органов по показаниям проводят ЭКГ, УЗИ сердца, аортографию, рентгенографию костей, риноскопию и фарингоскопию, гастроскопию и УЗИ печени, исследование печеночных проб, рентгенографию легких, люмбальную пункцию с исследованием цереброспинальной жидкости и пр. Пациенту может потребоваться дополнительная консультация кардиолога, невролога, отоларинголога, гастроэнтеролога, окулиста.
Дифференциальную диагностику третичного сифилиса проводят со скрофулодермой, индуративной эритемой, язвенными проявлениями рака кожи, милиарным туберкулезом, актиномикозом, лепрой, распадающимися липомами.
Лечение третичного сифилиса
Терапию третичного сифилиса начинают с подготовительного этапа в виде 2-х недельного курса эритромицина или тетрациклина. Затем преступают к пенициллинотерапии двумя курсами с промежутком в 2 недели. Продолжительность курсов и дозировки подбирают в соответствии с выбранным препаратом, состоянием пациента и локализацией гумм. Терапию пенициллином дополняют введением препаратов висмута. При наличие противопоказаний к висмуту (поражения почек или печени) дополнительно назначают третий курс пенициллинотерапии. В ходе лечения третичного сифилиса обязательно проводится контроль основных показателей функционирования пораженных органов: клинический анализ крови и мочи, биохимические пробы печени, коагулограмма, ЭКГ и др. По показаниям назначают общеукрепляющие средства и симптоматическое лечение.
Читайте также:

