Неосложненные инфекции мочевыводящих путей что это такое
Обновлено: 18.04.2024
Воспаление мочевого пузыря или цистит обычно возникает в результате восходящего распространения бактерий из более отдаленной части мочевыделительной системы – уретры. Микробы оседают в мочевом пузыре, а затем могут распространиться на почки, вызывая дальнейшие осложнения.
В целом, женщины более склонны к инфекциям мочевыводящих путей из-за разницы в анатомической структуре уретры, которая короче, чем у мужчин. Поэтому женщины с большей вероятностью будут иметь неосложненные инфекции мочевыводящих путей.
У мужчин воспаление мочевого пузыря вызывает более сложную клиническую картину, поскольку часто поражает простату и требует более длительной медикаментозной терапии.
Причины воспаления мочевого пузыря у мужчин
Острое воспаление мочевого пузыря возникает у мужчин в возрасте от 15 до 50 лет с частотой от 5 до 8 случаев на 10 000 мужчин. Этиология воспаления мочевого пузыря заключается в проникновении патогенных бактерий в стерильное пространство мочевыделительной системы.
Бактерии расположены рядом с уретрой. Существуют ситуации и факторы, которые способствуют беспрепятственному их проникновению в уретру и мочевой пузырь:
Симптомы воспаления мочевого пузыря у мужчин
- боль или жжение при мочеиспускании;
- частые позывы к мочеиспусканию, но без удовлетворительного мочеиспускания;
- внезапная потребность в мочеиспускании;
- кровь в моче;
- дискомфорт внизу живота.
Обратитесь к урологу, если вы узнаете какие-либо из этих симптомов, и особенно если у вас есть:
- высокая температура;
- боль в тазу или анальной области;
- боль в поясничной области;
- озноб;
- тошнота, рвота.
Эти симптомы являются неотложными. Возможно, что воспаление уже распространилось из мочевого пузыря на почки и простату.
Осложнения воспаления мочевого пузыря:
- острый пиелонефрит почек;
- острый простатит;
- сепсис;
- почечная недостаточность;
- абсцесс простаты – скопление гноя.
Диагностика воспаления мочевого пузыря
Врач, основываясь на описании клинической картины, заподозрит инфекцию мочевыводящих путей и назначит антибактериальную терапию. Для подтверждения необходимо будет сделать посев мочи, то есть микроскопический анализ мочи. На основании результата анализа можно будет продолжить или изменить ранее начатую антибактериальную терапию.
Если будет подозрение на распространение воспаления на простату, желательно сделать пальцевое ректальное исследование.
Лечение воспаления мочевого пузыря у мужчин
Лечение антибиотиками — это основной тип терапии, потому что чаще всего возбудителями цистита являются бактерии. Очень важно следовать указаниям врача и проводить лечение полностью, чтобы не возникло осложнений. При инфекциях мочевыводящих путей назначают нитрофурантоин, триметоприм, сульфаметоксазол или фосфомицин. В случае осложнений можно использовать внутривенные антибиотики.
Рекомендации
Симптомы должны начать исчезать через день или два после начала терапии. Также рекомендуется пить много жидкости, чтобы больше мочиться и воздержаться от половых сношений во время приема антибиотиков.
Некоторые рекомендуют использовать препараты клюквы для лечения или предотвращения воспаления мочевыводящих путей. Но нет надежных медицинских исследований, подтверждающих, правильно ли это. Поэтому лучше всего следовать рекомендациям врача и принимать антибиотики.
Если у мужчины частые инфекции мочевого пузыря, было бы неплохо поговорить с врачом, чтобы выяснить причину и предотвратить повторение заболевания. В таких случаях могут быть анатомические аномалии или камни в почках, мочевом пузыре или уретре, способствующие скрытию бактерий.
Инфекции мочевыводящих путей (ИМП) в большинстве стран мира — одна из наиболее актуальных проблем. Так, в США ИМП становятся причиной обращения к врачу 7 миллионов пациентов в год, а для миллиона пациентов являются причиной госпитализации [9]. Особую категорию ИМП составляют осложненные инфекции. Согласно современной классификации, к осложненным инфекциям мочевыводящих путей (ОИМП) относятся заболевания, объединенные наличием функциональных или анатомических аномалий верхних или нижних мочевых путей или протекающие на фоне заболеваний, снижающих общий иммунный статус.
Необходимо отметить, что группа ОИМП представлена крайне разнородными заболеваниями: от тяжелого пиелонефрита с явлениями обструкции и угрозой развития уросепсиса до катетер-ассоциированных инфекций МВП, которые могут исчезнуть самостоятельно после извлечения катетера.
Причины возникновения осложненных ИМП
Наиболее часто встречающиеся причины возникновения ОИМП приведены в табл. 1 [5].
Нарушения уродинамики вследствие обструкции МВП
На основании данных можно сделать вывод, что в большинстве случаев причиной осложненного течения ИМП становятся нарушения уродинамики по обструктивному типу при камнях различной локализации, стриктурах мочеточника и лоханочно-мочеточникового сегмента, инфравезикальной обструкции. Восстановление нормальной уродинамики является краеугольным камнем лечения любой мочевой инфекции. В тех случаях, когда причина возникновения обструкции не может быть ликвидирована немедленно, следует прибегать к дренированию верхних мочевых путей нефростомическим дренажем, а в случае инфравезикальной обструкции — к дренированию мочевого пузыря цистостомическим дренажем. Обе операции предпочтительно выполнять чрезкожно под ультразвуковым контролем.
Инородные тела МВП
Часто причиной осложнений при ИМП становятся инородные тела в мочевыводящих путях: конкременты почек и мочевого пузыря, различные дренажи. Лечение подобных инфекций длительное и подчас малоэффективное. Причина кроется в образовании на поверхности инородных тел микробной пленки, которая состоит из связанных между собой и с какой-либо поверхностью микроорганизмов, находящихся в различных фазах роста, их внеклеточных продуктов, соматических клеток, органического и неорганического материала [1].
Биопленка может быть ассоциирована не только с поверхностью дренажных трубок и конкрементов, но и с рубцово-измененными и некротизированными тканями, присутствующими в просвете мочевыводящих путей после предшествующих оперативных вмешательств. Так или иначе, но большинство осложняющих факторов благоприятствуют образованию биопленок. Бактерии, формирующие биопленку, значительно отличаются от планктонных свободно плавающих микробных клеток, не говоря уже о культуре микроорганизмов, использующейся для лабораторных тестов. Доза антибиотика, бактерицидная в отношении возбудителя в лабораторных условиях, зачастую не оказывает на биопленку никакого воздействия; кроме того, бактерии в биопленке более устойчивы к факторам окружающей среды. Вышесказанное свидетельствует о том, что именно биопленка в итоге является основной причиной возникновения трудностей, которые часто сопровождают лечение осложненной хронической персистирующей инфекции мочевыводящих путей.
Нейрогенные нарушения мочеиспускания
К заболеваниям, нарушающим нормальную уродинамику и осложняющим течение ИМП, относятся и нейрогенные нарушения мочеиспускания. Рассчитывать на успех лечения ИМП можно только после коррекции нейрогенных нарушений и восстановления нормальной уродинамики.
Сопутствующие заболевания
Особую группу составляют осложняющие факторы, связанные с наличием сопутствующих тяжелых заболеваний. Список этих заболеваний является предметом обсуждения, однако некоторые нозологии могут быть внесены в него без колебаний. Это заболевания, обусловливающие общее снижение иммунологической реактивности организма: сахарный диабет, иммунодефицитные состояния. К фоновым заболеваниям, значительно осложняющим течение ИМП, относятся также серповидно-клеточная анемия, почечная и печеночно-почечная недостаточность.
Катетер-ассоциированные ИМП
Факторы риска развития ОИМП
Помимо причин, обусловливающих возникновение ОИМП, существует ряд факторов риска развития этого состояния (табл. 3) [5].
Серьезную проблему для выбора эффективной терапии представляет сочетание ОИМП с хроническим простатитом. Хронический простатит — одно из самых трудных для диагностики и лечения заболеваний в урологии. Любое повышение внутриуретрального давления приводит к рефлюксу мочи и содержащихся в ней микроорганизмов в протоки периферической зоны в обход протоков центральной зоны предстательной железы, соустье которых с уретрой по своей природе почти клапанное. При несостоятельности внутреннего сфинктера нейрогенного происхождения или резекции шейки мочевого пузыря ткань простаты подвергается постоянному риску инфицирования и реинфицирования. Хронический бактериальный простатит характеризуется персистированием преимущественно грамотрицательных бактерий в секрете простаты и рецидивирующими ИМП [1, 3].
Этиология ОИМП
В табл. 2 приведены возбудители, наиболее часто являющиеся причиной возникновения ИМП [7]. Обращает на себя внимание, что на втором и третьем местах после наиболее распространенного возбудителя ИМП — кишечной палочки — при осложненных ИМП находятся Enterococcus spp. и Pseudomonas spp., а при катетер-ассоциированных инфекциях — дрожжевые грибки, отсутствующие при неосложненных ИМП.
Микробиологические особенности осложненных ИМП учитываются при выборе препарата для их лечения.
Лечение ОИМП
Лечение инфекции мочевых путей подразумевает проведение эффективной антибактериальной терапии при условии восстановления нормальной уродинамики и направлено на профилактику уросепсиса и возникновения рецидивов. Исключения составляют катетер-ассоциированные инфекции, в большинстве случаев исчезающие после удаления катетера. Открытым остается вопрос о необходимости антибактериальной терапии у пациентов с асимптоматической бактериурией. Большинство урологов считают, что лечение в подобных ситуациях не показано.
Дополнительной проблемой, значительно усложняющей лечение ОИМП, является высокая устойчивость микроорганизмов к большинству антибактериальных препаратов, длительно применяющихся в урологической практике. Госпитализация, неадекватные по длительности курсы лечения и некорректное назначение лекарственных препаратов приводят зачастую к возникновению антибиотико-устойчивых штаммов.
В нашей клинике в случае тяжелых инфекций мочевыводящих путей, а также в послеоперационном периоде после масштабных оперативных вмешательств мы в последнее время применяем новый антимикробный препарат группы фторхинолонов — L-изомер офлоксацина — левофлоксацин (таваник). Подобный выбор при назначении антибактериальной терапии объясняется доказанной способностью препаратов этой группы лучше проникать в биопленку [2, 9].
Поскольку на левофлоксацин приходится практически вся противомикробная активность в рацемической смеси изомеров, его активность in vitro в два раза превышает активность офлоксацина. Биодоступность препарата равняется 99 %, а особенности его фармакокинетики таковы, что 87 % препарата экскретируется с мочой в неизмененном виде [4]. Несмотря на наличие перекрестной устойчивости между левофлоксацином и другими фторхинолонами, некоторые микроорганизмы, устойчивые к хинолонам, могут проявлять чувствительность к левофлоксацину.
В исследованиях in vitro левофлоксацин доказал свою эффективность в отношении E.coli, Enterobacter, Klebsiella, Proteus Mirabilis, Pseudomonas aurugenosa, являющихся наиболее частыми возбудителями осложненной и неосложеннной форм урогенитальной инфекции (табл. 2).
Курс лечения таваником в дозе 250 мг однократно в течение суток на протяжении 10 дней проведен нами у 20 больных. Согласно полученным данным, эффективность и безопасность лечения были признаны хорошими и очень хорошими у 95% пациентов. Сходные результаты приводят в своих работах G. Richard, C. DeAbate et al., применявшие препарат по аналогичной схеме и добившиеся клинического эффекта у 98,1% пациентов [8]. Столь высокие показатели объясняются непродолжительностью применения левофлоксацина в урологической практике, чем и обусловлено отсутствие устойчивых к его действию штаммов микроорганизмов. Надо отметить, что устойчивость к препаратам этой фармакологической группы, связанная со спонтанными мутациями in vitro, встречается крайне редко [9].
Наряду с фторхинолонами в лечении ИМП широко применяются цефалоспорины II поколения (цефуроксим) и особенно III поколения (цефотаксим, цефтазидим и др.), а также карбапенемные антибиотики (имипенем/циластатин, меропенем).
При осложненных инфекциях МВП иногда назначают полусинтетические пенициллины (ампициллин, пиперациллин) и их комбинации с ингибиторами b-лактамаз (ампициллин/сульбактам, пиперациллин/тазобактам), ко-тримоксазол, аминогликозиды (обычно в комбинации с b-лактамами). Однако эффективность этих препаратов при ОИМП прогнозировать достаточно сложно из-за существенных различий в чувствительности возбудителей в зависимости от региона, стационара и источника развития инфекции (внебольничные или госпитальные). Таким образом, при назначении указанных препаратов в ходе терапии ОИМП следует опираться на данные бактериологического исследования мочи и учитывать чувствительность выделенных микроорганизмов.
Препараты нитрофуранового ряда — нефторированные хинолоны (налидиксовая кислота), оксихинолины (5-НОК) — не должны применяться для терапии ОИМП, так как они являются уроантисептиками, то есть создают терапевтическую концентрацию в моче, но не в паренхиме почек.
Длительность курса антибактериальной терапии ОИМП должна составлять не менее 14 дней. Более короткие курсы (7-10 дней) допустимы при назначении фторхинолоновых антибиотиков, выделении высокочувствительного возбудителя и устранении факторов, осложняющих течение ИМП [5].
В заключение хочется подчеркнуть, что лечение инфекций мочевыводящих путей — процесс сложный, длительный и зачастую малоэффективный, поскольку из всего многообразия существующих на сегодня антибактериальных препаратов ни один не обладает достаточно высокой эффективностью в отношении биопленок. Поэтому усилия врачей должны быть направлены преимущественно на профилактику возникновения подобных инфекций.
Заболеваемость МКБ в Российской Федерации (2005-2016 гг) Скрининг РПЖ: современное представление и организация Первично-множественный рак переходноклеточного эпителия Андрогенный скрининг у мужчин старше 50 лет
Роль стволовых клеток в лечении недержания мочи Перкутанная нефролитотрипсия при инфицированной моче Протезирование яичка в детском и подростковом возрасте: результаты мультицентрового исследования Преждевременная эякуляция – современное состояние проблемы
Альтернативные методы лечения локализованного рака предстательной железы Частичное удвоение уретры: парауретральный ход Сравнительный обзор одноразовых гибких уретеронефроскопов
Распространенность симптомов нарушения функции нижних мочевых путей у мужчин по результатам популяционного исследования Модель пациент-центрированной системы организации медицинской помощи.
Прогнозирование развития эректильной дисфункции и сердечно-сосудистых заболеваний Прогностические факторы выживаемости больных при раке предстательной железы
Рекомендации по лечению рака предстательной железы с помощью высокомощностной внутритканевой лучевой терапии (брахитерапии). Экспертное совещание
Радиоизотопная лимфосцинтиграфия при РПЖ Метаболические факторы риска и формирование мочевых камней Ампутация мочеточника при выполнении контактной уретеролитотрипсии
Предварительные результаты многоцентрового исследования РПЖ Анализ оказания специализированной медицинской помощи пациентам с макрогематурией, почечной коликой.
Медицинская помощь пациентам с острой задержкой мочеиспускания Прогностическое значение истинного кастрационного уровня тестостерона..
Предикторы гиподиагностики рака мочевого пузыря Сохранение фертильности у больных опухолями яичек Цитокиновый статус больных с хроническим циститом
Современная демографическая ситуация в России Определение мутаций генов FGFR3 и PIK3CA в ДНК из осадка мочи у больных раком мочевого пузыря
Нейроэндокринная дифференцировка при раке предстательной железы Роль вирусов в канцерогенезе рака мочевого пузыр..
Клинико-экономическая оценка скрининга РПЖ Комбинация РСАЗ TMPRSS2-ERG в диагностике РПЖ: первый опыт Рекомендации по лечению РПЖ методом низкодозной .
Роль дистанционного образования в повышении уровня специалистов первичного звена здравоохранения. Сравнительный анализ онкологических результатов ..
Организация работы по улучшению клинических и экономических результатов медицинской помощи при раке предстательной железы Сравнение результатов открытой, лапароскопической и робот-ассистированной нефрэктомии при раке почки Сравнительный анализ функциональных результатов позадилонной ..
Медико-экономические аспекты комплексной этапной стандартизированной программы диагностики и лечения доброкачественной гиперплазии предстательной железы
Уронефрологическая заболеваемость и смертность в РФ за 2002-2012 Андрогены и ишемия в патогенезе ДГПЖ РСА3: первые результаты
Стандартизированная программа диагностики и лечения ДГПЖ Хромограмма-А сыворотки крови при заболеваниях предстательной . Задержанная эякуляция
Заболеваемость МКБ в Иркутской области HIFU-терапия местного рецидива рака. Внепростатические источники простатического.
Программа "Урология" в Воронежской области Анализ уронефрологической заболеваемости Ожирение и мочекаменная болезнь
Клинико-экономический анализ оперативного лечения РПЖ Брахитерапия РПЖ: постимплантная дозиметрия и зависимость. Моделирование канцерогенеза предстательной железы
Урологическая заболеваемость в Нижегородской области Стресс, метаболический синдром и хроническая болезнь почек TVT - 10 лет в России
Урологическая заболеваемость в РФ в 2005-2010 годах Трансуретральная энуклеация предстательной железы (TUEB) Влияние стандартизации методов определения ПСА на .
Инвалидность вследствие заболеваний мочеполовой системы в РA Стандартизация терминов, методов получения и представления . Эректильная дисфункция у пациентов с .
Уронефрологическая заболеваемость детей в Российской Федерации Структура урологических заболеваний в популяции . Стандартизированный подход к ведению больных с МКБ
Урологическая заболеваемость в РФ в 2002-2009 годах Сравнительный анализ клинических и экономических. Клинико-статистическая классификация андрологических .
Оперативное лечение рака предстательной железы Влияние фетальных костномозговых мезенхимальных . Патогенное минералообразование в почках .
Анализ некоторых аспектов обеспечения заместительной . Российская система последипломного образования Образовательная программа подготовки резидентов
Уронефрологическая заболеваемость детей в РФ Первые результаты целевой программы диагностики . Оценка мужского репродуктивного здоровья молодежи .
Анализ уронефрологической заболеваемости в РФ Объем выборки для популяционного изучения общей . Морфологические изменения в ткани предстательной .
Николай Алексеевич Лопаткин - основатель НИИ урологии Фундаментальные исследования в НИИ урологии 30 лет НИИ Урологии
Главное меню
Главное меню
Несмотря на новые данные по этиопатогенезу неосложненной инфекции мочевыводящих путей (ИМП) вопросы предупреждения рецидивов являются наиболее важными клиническими задачами в лечении пациентов с этой проблемой. Реинфицирование и релапс – основные моменты, обеспечивающие возникновение рецидива и большое число обращений к врачам по поводу частого обострения цистита [1]. Многочисленные работы по различным медицинским специальностям, в том числе молекулярной биологии, генетике, микробиологии и иммунологии, внесли существенный вклад в понимание причин и механизмов развития заболевания, но, к сожалению, пока не привели к радикальному изменению в подходах к выбору лечения, направленного на предупреждение рецидивов [2, 3, 4].
К настоящему моменту обсуждаются следующие направления профилактического лечения:
1) использование противомикробных препаратов – антибиотики и уроантисептики; 2) применение фитопрепаратов; 3) употребление экстракта клюквы (проантоцианидин А); 4) иммунотерапия; 5) применение пробиотиков в постменопаузальном периоде [5].
Необходимость длительной противомикробной защиты мочевыводящих путей привела нас к выбору препаратов нитрофуранового ряда, исходя из полученных данных о высокой чувствительности к ним штаммов, вызывающих ИМП [3, 4]. Помимо этого в недавно опубликованной работе Lange JN. et al. продемонстрирована устойчивость штаммов Oxalobacter formigenes к нитрофуранам и высокая чувствительность к различным антибиотикам (табл. 1) [6].
Длительный прием антибиотиков для профилактики ИМП невозможен так же из-за высокого риска развития мочекаменной болезни, а наличие штаммов Oxalobacter formigenes, устойчивых к нитрофуранам, делает эту группу препаратов единственной для проведения длительной противомикробной терапии [7]. Этот факт повышает шансы пациента на устойчивую и длительную ремиссию и снижает риск развития оксалатных камней в почках, которые образуются из-за увеличения всасывания оксалата при дисбактериозе кишечника на фоне длительного приема антибиотиков.
Таблица 1. Чувствительность различных подтипов Oxalobacter formigenes (minimum inhibitory concentration) к противомикробным препаратам [6]
| Антибиотик | Подтипы Oxalobacter formigenes | |||
|---|---|---|---|---|
| HC1 | Va3 | CC13 | OxK | |
| Азитромицин | 0,5 | 0,25 | 0,5 | 0,5 |
| Ципрофлоксацин | 6 | 6 | 3 | 3 |
| Кларитромицин | 19 | 19 | 19 | 19 |
| Клиндамицин | 32 | 16 | 8 | 16 |
| Доксициклин | 0,5 | 0,06 | 0,25 | 0,06 |
| Гентамицин | 125 | 500 | 250 | 68 |
| Левофлоксацин | 2 | 1 | 4 | 0,5 |
| Метронидазол | 100 | 1,25 | 25 | 25 |
| Нитрофураны | 128 | 256 | Resistant | 256 |
| Тетрациклин | 4 | 4 | 2 | 2 |
МАТЕРИАЛЫ И МЕТОДЫ
Цель работы – исследование эффективности капсул фуразидина для антимикробной профилактики рецидивирующих неосложненных инфекций нижних мочевых путей (N30.2) у женщин.
В открытое проспективное исследование были включены пациентки согласно следующим критериям:
- женщины в возрасте 18 – 65 лет, обратившиеся к врачу с жалобами на болезненное учащенное мочеиспускание (с обострением неосложненной инфекции нижних мочевых путей);
- обязательное наличие в анамнезе рецидивирующей неосложненной инфекции нижних мочевых путей (>2 эпизодов инфекция нижних мочевых путей в течение последних 6 месяцев, либо ≥ 3 эпизодов в течение последнего года);
- положительный тест мочи, определяемый как ≥ 10³ КОЕ/мл в средней порции (или положительный нитритный тест+лейкоцитурия);
- отсутствие профилактического лечения рецидивирующей неосложненной инфекции нижних мочевых путей в течение последнего года.
Критериями исключения являлись:
- клинические признаки инфекции верхних мочевых путей (боль в поясничной области, тошнота и рвота, лихорадка >38°С, положительный симптом поколачивания);
- использование мочевого катетера;
- беременность, кормление грудью;
- интерстициальный цистит;
- постлучевой цистит;
- туберкулез органов мочеполовой системы;
- мочекаменная болезнь;
- сахарный диабет;
- иммунодефицитные состояния;
- опухоли мочеполовых органов;
- почечная недостаточность;
- аномалии мочевых путей;
- операции на мочеполовых органах;
- непереносимость нитрофуранов в анамнезе;
- сопутствующая антибактериальная терапия;
- нарушение биоценоза влагалища
В исследуемую группу включено 50, в контрольную группу – 40 пациенток с рецидивирующей неосложненной инфекцией мочевых путей. Пациентки были распределены по двум группам методом адаптивной рандомизации.
После купирования обострения пациентки получали профилактическое лечение Фурамагом 50 мг по 1капсуле один раз в день (на ночь) в течение 3-х месяцев. Контрольная группа профилактического лечения не получала. Контрольное наблюдение проводилось на 4, 8, 12, 24 и 48 неделе после включения в исследование.
При статистической обработке была проведена проверка нормальности распределения экспериментальной и контрольной группы по возрасту и результатам бактериологического исследования мочи с использованием критерия Колмогорова-Смирнова. Сравнение достоверности различия относительных величин проводили с определением доверительных границ относительных величин со степенью вероятности безошибочного прогноза (р = 95%). Для изучения ожидаемого числа эпизодов клинического рецидивирования в год (expected UTIs per year) рассчитывали частоту рецидивирования (Recurrence Interval) [8]. При сравнении числа рецидивов в исследуемой и контрольной группе рассчитывали показатель RR (Relative Risk), являющийся отношением пропорций случаев с положительным исходом в двух группах.
В простом сравнении между экспериментальной и контрольной группами:
- RR= 1 означает, что нет разницы в риске между двумя группами;
- RR 1 означает, что в экспериментальной группе событие развивается чаще, чем в контрольной [9].
РЕЗУЛЬТАТЫ
В исследуемой группе было 50 пациенток в возрасте от 19 до 65 лет, средний возраст 34±9,5 года. Контрольную группу составили 40 пациенток в возрасте 20 – 65 лет, средний возраст 33±8,8 года.
Спектр микроорганизмов, выделенных при исследовании мочи на бактериологическом анализаторе “ABT-expression” (“BioMériux”, Франция) в исследуемой группе представлен на рисунке 1, в контрольной – на рисунке 2.
Чувствительность выделенных изолятов Escherichia coli к нитрофуранам по двум группам в исследовании составила 100%, а чувствительность к нитрофуранам выделенных изолятов Enterococcus faecalis 88%.
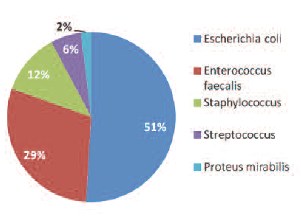
Рис. 1. Спектр микроорганизмов, выделенных из мочи больных исследуемой группы
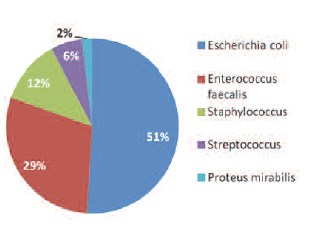
Рис. 1. Спектр микроорганизмов, выделенных из мочи больных контрольной группы
При проверке однородности сравниваемых групп по возрасту λ=0,21 0,1.
При проведении статистического анализа по этапам проведения исследования были использованы данные как по численности групп и числу рецидивов за указанные временные промежутки, так и данные с нарастающим итогом.
Инфекции мочевыводящих путей — частое заболевание в повседневной урологической практике. Значительный прогресс в лечении инфекций мочевыводящих путей наблюдается за последние двадцать лет. В статье затрагиваются такие важные проблемы, как этиология, патогенез и лечение инфекций мочевыводящих путей у взрослых.
Инфекции мочевыводящих путей (ИМП) представляют собой серьезную проблему из-за их распространенности и связанной с ними заболеваемости. По статистике на них приходится примерно 20% всех внебольничных и примерно 50% нозокомиальных инфекций. Достижения последних десятилетий способствовали лучшему пониманию патогенеза инфекций мочевыводящих путей и выяснили важную роль как бактериальных, так и зависимых от пациентов факторов в развитии или предотвращении инфекции.
Динамичное развитие антибактериальной терапии значительно облегчило правильное лечение ИМП, но неправильное и широкое злоупотребление антибактериальными препаратами привело к увеличению лекарственной устойчивости микроорганизмов.
Эпидемиология ИМП
Инфекции мочевыводящих путей — одно из самых распространенных инфекционных заболеваний человека.
Частота возникновения ИМП зависит от пола и возраста обследуемых, а также от конкретных характеристик исследуемой популяции.
Риск ИМП возрастает, когда существует препятствие для оттока мочи или когда обстоятельства способствуют колонизации и росту бактерий. К физиологическим факторам, предрасполагающим к ИМП, относятся беременность, пожилой возраст и такие заболевания, как диабет и мочекаменная болезнь.
Этиология и патогенез ИМП
Наиболее частыми факторами, вызывающими ИМП, являются бактерии, реже вирусы, грибки или паразиты. Распространенность определенных типов бактерий, выделенных из мочи пациентов, во многом зависит от изучаемой популяции. Совершенно иначе обстоит дело у пациентов, находящихся на амбулаторном лечении, чем в больницах.
В физиологических условиях мочевыводящие пути стерильны, за исключением конца уретры. Первый эпизод ИМП в амбулаторных условиях в 80% случаев вызывается Escherichia coli, в 10-15% — Staphylococcus saprophyticus (кроме группы молодых сексуально активных женщин, в которой он составляет около 30%), другими грамотрицательными бактериями (Proteus mirabilis, Klebsiella spp.) или грамположительными (стафилококки, стрептококки, энтерококки). 70% рецидивов внебольничных инфекций вызваны к ишечной палочкой . Также наиболее частые нозокомиальные инфекции вызываются кишечной палочкой (около 50%), Enterobacter spp., Pseudomonas spp., Serratia marcescens, а также стафилококками, энтерококками и грибками.

Кишечная палочка
У 95% пациентов ИМП является результатом заражения одним штаммом бактерий. Заражение несколькими штаммами наблюдается у 5% пациентов, преимущественно у катетеризованных больных, с ослабленным иммунитетом, нейрогенными нарушениями мочевого пузыря или дефектами мочевыделительной системы.
Инфекция мочевыделительной системы может происходить восходящим путем (урогенные инфекции), кровотоком (гематогенные инфекции — очень редко вызваны, главным образом, золотистым стафилококком), лимфатическим путем или непрерывно (при наличии урогенитального или урогенитального свища).
ИМП почти всегда вызывается попаданием бактерий через уретру. В физиологических условиях бактерии часто попадают в мочевыводящие пути, однако из-за защитных механизмов организма развитие ИМП происходит редко.
Наиболее важные естественные механизмы защиты от ИМП:
- длина уретры у мужчин;
- перистальтика мочеточника, нормальная функция пузырно-мочеточниковых клапанов;
- подкисление и концентрация мочи;
- правильная бактериальная флора влагалища и области вокруг уретры;
- антибактериальные свойства секрета простаты;
- механизмы предотвращения бактериальной адгезии в мочевыводящих путях: механическое воздействие струи мочи, мукополисахариды стенки мочевого пузыря, антитела IgG и IgA.
Инфекции мочевыводящих путей редко возникают у здоровых людей с нормальной анатомической структурой и физиологической функцией мочевыводящих путей. В случае затрудненного оттока мочи или ослабления организма из-за системных заболеваний (диабет, подагра , опухолевый процесс) мы часто сталкиваемся с воспалительными изменениями мочевыделительной системы.

Подагра
К наиболее частым факторам, способствующим развитию инфекции мочевыводящих путей, относятся:
- 1-я беременность,
- старый возраст,
- препятствие оттоку мочи — мочекаменная болезнь, аденома простаты,
- атрогенные факторы — инструментарий мочевыводящих путей (цистоскопия, катетеризация мочевого пузыря, восходящая пиелография),
- врожденные пороки мочевыводящих путей — двойная чашечно-тазовая система, ретроградный пузырно-мочеточниковый отток,
- диабет, подагра,
- неврогенный мочевой пузырь,
- конечная стадия почечной недостаточности (диализ),
- половые отношения,
- длительная иммобилизация в постели.
Моча в мочевыводящих путях здорового человека стерильна. Наличие в нем бактерий свидетельствует об инфицировании.
Основным симптомом, позволяющим диагностировать ИМП, является так называемая значительная бактериурия, когда количество бактерий в 1 мл свежей, собранной в асептических условиях мочи превышает 100000.
Возникновение значительной бактериурии по полу и возрасту представлено ниже:
Демографы утверждают, что население в мире постоянно стареет. Например, в Европе в ближайшее время количество пожилых людей, кому исполнилось 60 лет и старше, увеличится с 20 до 28%. К сожалению, вместе с годами человеку добавляются и хронические заболевания, в том числе и инфекции мочевыводящих путей.
Изменения мочевыделительной системы с возрастом
С возрастом во всех структурных элементах стареющей почки накапливается соединительная ткань, и начинается атрофия старческого органа. Морфологические изменения структуры почек не всегда соответствуют нормальному нефросклерозу. Соединительная ткань неравномерно накапливается в разных участках, что приводит к самым разным изменениям.
Главный признак с тарческой атрофии почек — уменьшение веса и размеров органа , истончение коркового слоя. Эти изменения более выражены у мужчин. По мере старения почек их капсула утолщается и затвердевает, паранефритические волокна увеличиваются, а синусовые пазухи почек склерозируются.
В результате этих изменений ухудшается амортизация почек, что ухудшает отток мочи, почечный кровоток, в почках часто появляются ретенционные кисты, поверхность органа становится шероховатой.
Основная структурная и функциональная единица почки — почечный нефрон. Старение этих элементов обычно начинается уже на пятом десятилетии жизни. С 40 лет каждое десятилетие количество хорошо функционирующих нефронов уменьшается на 10%. Процесс старения почечных нефронов начинается с клубочков. В результате этих и других инволюционных изменений начинает ухудшаться фильтрация.
Таким образом, по мере старения человека страдают и почки: прогрессирует артеросклероз почек, развивается клубочковый и канальцевый гиалиноз, склероз интерстициальной ткани. Отмечается повышенное сопротивление сосудов почек, нарушение концентрации и функции продукции гормонов, ухудшение экскреции с мочой, снижение резистентности к инфекции, что приводит к рецидиву инфекций.
Пиелонефрит
У пожилых мужчин вероятность развития пиелонефрита в два раза выше, чем у женщин. В значительной степени ухудшает прогноз развития пиелонефрита у пожилых людей недержание мочи. Поскольку у многих пожилых мужчин есть аденома простаты, которая вызывает задержку мочи, у мужчин больше шансов заболеть пиелонефритом.
Пиелонефрит у пожилых людей обычно представляет собой абсцесс, часто в обеих почках. Острый пиелонефрит — это клинический симптом, характеризующийся:
Эти симптомы могут возникать без инфекции, например, при приступе заболеваний почек или мочекаменной болезни.
Более точное описание острого пиелонефрита — синдром, сопровождающийся симптомами симптоматической бактериурии и острой инфекции. Бактериурия может быть первичной или рецидивирующей.
Рецидивирующая бактериурия — это инфекция, возникшая до начала лечения. Определяется стойкостью микроорганизмов в мочевыводящих путях.
Новая (первичная) инфекция — это заболевание, связанное с другим микроорганизмом, не выявлявшимся раньше. Иногда новую инфекцию могут вызвать микроорганизмы из влагалища и прямой кишки.
Хронический пиелонефрит, по мнению некоторых ученых, связан с патологическими изменениями из-за инфицирования почек. Однако такие же изменения в почках возникают у пациентов с хронической обструкцией мочевыводящих путей, анальгетической, гипокалиемической, мочекислой нефропатией.
Этиология ИМПП
Наиболее частые причины острых инфекций:
- Кишечная палочка — самая распространенная;
- S. saprophyticus — у женщин.
Редкие возбудители мочеполовых инфекций у пожилых:
- Энтеробактер;
- Энтерококк;
- Клебсиелла;
- Proteus mirabilis;
- Pseudamonas aeruginosa.
Е. coli чаще всего вызывает неосложненными инфекции у женщин: цистит (90%), пиелонефрит, часто бессимптомный. Уропатогенная E. coli имеет адгезивные белки к эпителиальным клеткам мочевыводящих путей, продуцирует гемолитики и устойчива к бактерицидному действию сыворотки.
Инфекции мочевыводящих путей обычно проникают из промежности.
- Микроорганизмы группы Corynebacterium чаще вызывают нозокомиальные, чем острые заболевания. Эти грамотрицательные палочки вызывают острый и хронический цистит, пиелонефрит, часто устойчивы к антибиотикам, чувствительны только к вакомицину.
- Анаэробы — редкие уропатогены. Грибы, особенно Candida albicans, и другие виды обнаруживаются, если использовались для лечения катетеры и противомикробные препараты.
- Staphylococcus saprophyticus вызывает инфекцию у молодых женщин, особенно сексуально активных — это причина острого цистита. Стафилококки попадают в почки через кровоток и вызывают почечные или периферические абсцессы.
Трудности диагностики ИМПП
Пожилые люди страдают из-за множества заболеваний. Одно из них — недержание мочи, которое по распространенности и стоимости лечения опережает многие серьезные патологии. В Германии, например, ежегодные затраты на лечение недержания мочи эквивалентны деменции, диабету или другим хроническим заболеваниям вместе взятым. Таким образом, недержание мочи — это нарушение здоровья, которое вызывает медицинские, социальные и гигиенические проблемы.

Недержание мочи
Но и у таких больных в первую очередь необходимо подтвердить или исключить симптомы бактериальной инфекции. Традиционно это делается путем взятия образца мочи пациента и выполнения биохимического анализа мочи. Образец мочи необходимо собирать должным образом, чтобы избежать его заражения.
Часто бывает трудно получить образцы мочи у пациентов, которые не задерживают мочу, являются инвалидами, испытывают трудности с передвижением. Также непросто обеспечить чистоту и правильность образца. В этом случае применяется катетеризация — к сожалению, этот метод сам по себе вызывает боль и дискомфорт и может привести к инфицированию. Но в любом случае, без анализов невозможно назначить лечение.
Лечение инфекций мочевых путей у пожилых людей
Инфекции мочевыводящих путей лечат различными видами антибиотиков. Продолжительность лечения и тип антибиотиков зависят от общего состояния пациента и типа бактерий, обнаруженных в моче.
Правильный диагноз ИМПП гарантирует правильное лечение и защищает от более серьезных заболеваний. Однако даже сейчас, при наличии сильных диагностических методов, диагноз часто ставится на основании неспецифических клинических признаков и симптомов, что часто приводит к ненужному назначению антибиотиков.
Читайте также:

