Непроходимость кишечника при аскаридозе
Обновлено: 17.04.2024
Геогельминтозы являются одними из самых распространенных паразитарных заболеваний человека. По оценкам ВОЗ, более 2 млрд людей в мире, включая более 4 млн детей в Европейском регионе ВОЗ, поражены геогельминтозами. В последние годы в Украине наблюдается тенденция к увеличению пораженности некоторыми гельминтозами. Ежегодный показатель заболеваемости гельминтозами в Украине – более 1000 случаев на 100 тыс. населения (С. А. Крамарев, 2006).
Значимой проблемой мирового здравоохранения является аскаридоз– геогельминтоз из группы кишечных нематодозов, вызываемый гельминтом Ascaris lumbricoides. В Индии распространенность тяжелых случаев аскаридоза с высокой паразитарной нагрузкой составляет 768 случаев на 100 тыс. человек; в Китае – 2 179 случаев на 100 тыс.; в субсахарской Африке – 586 случаев на 100 тыс.; в Латинской Америке – 1 802 случая на 100 тыс. человек, что составляет, предположительно, около 8 млн человек [2]. В Украине в структуре паразитарных заболеваний аскаридоз занимает второе место (34%).
Течение аскаридоза проходит две фазы: раннюю (миграционную) фазу, характеризующуюся токсикоаллергическими симптомами (эозинофильные инфильтраты в легких – синдром Леффлера, крапивница и др.), и кишечную фазу с преобладанием диспепсических явлений. И, хотя аскаридоз зачастую протекает бессимптомно, именно во второй фазе может возникнуть ряд гастроинтестинальных и хирургических осложнений, таких как мальабсорбция, аппендицит, перфорация кишечника, кишечная непроходимость, острый холецистит и острый панкреатит. Наиболее частым осложнением является кишечная обструкция: в мире ежегодно отмечается около 730 000 случаев. В случае появления осложнений летальность достигает 5%.
Патогенез
Несмотря на то что люди любого возраста могут быть инфицированы аскаридозом, наиболее часто хозяином паразита становятся дети в возрасте от 4 до 14 лет [1]. В этой же группе наиболее часто встречаются острые гастроинтестинальные осложнения.
Аскаридоз развивается после проглатывания оплодотворенных яиц. В тонкой кишке из них высвобождаются личинки, которые для дальнейшего развития нуждаются в кислороде. Через 3-4 ч они пробуравливают слизистую и внедряются в кишечные вены. С током крови они попадают в малый круг кровообращения, в капилляры альвеол, а затем и в их просвет. Из альвеол личинки, используя движение ресничек мерцательного эпителия, по бронхиолам, бронхам и трахее поступают в глотку и там проглатываются и вновь попадают в кишечник хозяина. На 25-29-й день в тонкой кишке они развиваются во взрослых паразитов. Именно взрослые аскариды и вызывают острые осложнения в кишечнике.
Кишечная непроходимость, перфорация и перитонеальные гранулемы при аскаридозе
Наиболее распространенным неотложным состоянием, связанным с аскаридами, является обструкционная кишечная непроходимость, вызванная клубком аскарид. Другие острые состояния включают гепатобилиарный аскаридоз и острый панкреатит, острый аппендицит, перитонеальные гранулемы, заворот тонкой кишки и инвагинацию кишечника (табл. 1). Многие из этих состояний могут подлежать консервативному лечению, хотя порой требуется ургентное хирургическое вмешательство (табл. 2).
Таблица 1. Случаи хирургических осложнений, вызванных Ascaris lumbricoides (Университет Антьокии, г. Медельин, Колумбия (1963-1988)
Осложнение
Количество пациентов
Кишечная непроходимость (полная)
Заворот кишок с гангреной и перфорацией
Миграция в желчевыводящие протоки
Миграция в брюшную полость
Таблица 2. Хирургические вмешательства по поводу кишечной непроходимости, вызванной Ascaris lumbricoides (Университет Антьокии, г. Медельин, Колумбия (1963-1988)
Название операции
Общее число
Летальные исходы
Хотя круглые черви могут обитать в кишечнике вплоть до дуодено-еюнального изгиба, большинство (99%) населяет тощую и подвздошную кишку [3]. Круглые черви не касаются стенок кишечника, они удерживаются в просвете благодаря сильным повторяющимся сокращениям мышечного слоя [3]. Там они питаются питательными веществами химуса. Скопления аскарид могут населять кишечник годами и не вызывать острых осложнений.
Существует 4 основных фактора, влияющих на развитие кишечной непроходимости при аскаридозе [4]:
- скопление червей может сформировать клубок, который механически перекроет просвет кишечника. Это наиболее частая причина кишечной непроходимости, вызванной аскаридами;
- клубок червей может стать отправной точкой развития инвагинации или заворота тонкой кишки;
- аскариды, обитающие на илеоцекальном клапане, могут вызвать спазм тонкой кишки путем выделения нейротоксинов. Этот эффект усугубляется при высокой аскаридной нагрузке в области клапана;
- воспалительная реакция организма хозяина на гемолизины, эндокринолизины и анафилатоксины паразита также может способствовать развитию обструкции.
Surendran и Paulose [6] провели пятилетнее исследование кишечной непроходимости, связанной с A. lumbricoides, и классифицировали ее на острую и подострую. Пациенты с подострой обструкцией испытывают диффузные спастические боли в животе, лихорадку, рвоту, которая более выражена в начале, и диарею без крови и слизи. Острая обструкция имеет гораздо более зловещие признаки и симптомы. Пациенты проявляют признаки выраженной дегидратации и интоксикации. Часто отмечается рвота, боль и вздутие живота, повышение температуры тела и лейкоцитоз.
Хорошо локализованные массы паразита иногда пальпируются через брюшную стеку у пациентов с подострой обструкцией и редко – при наличии растянутой брюшной стенки, у детей с острой обструкцией. Пациенты или их родители часто отмечают наличие глистов в кале или рвотных массах в анамнезе. Клиническая картина пациентов с перитонеальными гранулемами аналогична симптомам при обструкции.
Механизм развития перфорации тонкой кишки, вызванной аскаридами, остается причиной споров. Считается, что в экстремальных ситуациях, таких как голодание, воспаление или обструкция просвета кишечника скоплением червей, некоторые аскариды мигрируют в язвы слизистой и вызывают перфорации [5]. Другим возможным объяснением может быть некроз, вызванный давлением клубка аскарид на стенку кишки [6]. После этого кишечник становится подвержен разрывам в результате буравящих движений аскарид [1].
Когда черви попадают в брюшную полость, иммунный ответ организма хозяина приводит к образованию гранулем на большом сальнике, брюшине, серозной оболочке печени и селезенки. Гранулемы – это реакция организма человека на тела мертвых аскарид и их яиц. В целом, перитонеальные гранулемы напоминают туберкулезные поражения, а на рентгенограмме и других методах визуализации они могут имитировать лимфому [7].
Диагностика и лечение
Рентгенография органов брюшной полости должна быть первым шагом после сбора жалоб и анамнеза и проведения физикального обследования. В дополнение к растянутым петлям кишечника с визуализацией уровней жидкости на рентгенограммах часто выявляются черви [4]. Масса паразитов напоминает водоворот [4]. На обзорной рентгенограмме перфорация может проявляться в виде свободного воздуха под диафрагмой. При исследованиях стула часто выявляют множество яиц и паразитов, а также большое число эозинофилов. Анализы крови могут демонстрировать выраженный лейкоцитоз, а уровень эозинофилии может приближаться к 25% [7]. Другие диагностические исследования, такие как рентгенография после бариевой клизмы, часто не показывают никаких отклонений, и поэтому не показаны.
Лечение
Лечение аскаридозной кишечной непроходимости зависит от того, является ли состояние подострым или острым. Tondon и соавт. [8] сравнили применение консервативного и хирургического методов лечения аскаридоза пищеварительного тракта. В этом ретроспективном исследовании приняли участие 250 детей в Центральной Индии. Все пациенты в исследовании первоначально получали консервативную терапию, которая состояла из введения свежеприготовленной гипертонической соляной клизмы. Консервативная терапия была успешной (выявление глистов в толстой кишке) у 239 пациентов (95,6%) [8]. Одиннадцать пациентов в исследовании подвергались диагностической лапаротомии, после того как симптомы не уменьшились после консервативного лечения.
Гипертоническая клизма эффективна, поскольку повышенная концентрация раствора натрия хлорида служит раздражителем для аскаридного клубка. После этого вмешательства клубок часто распадается, и глисты попадают в толстую и прямую кишку. Хотя гипертоническая клизма, как правило, считается безопасной, она может вызвать перфорацию тонкой или толстой кишки, значительную потерю жидкости и обезвоживание, а также последующие электролитные аномалии.
Антигельминтные препараты для элиминации круглых червей стоит назначать только после внутривенной регидратации, установки назогастрального зонда и гипертонической клизмы на фоне стихания симптомов кишечной непроходимости [6], так как они могут вызвать спастический паралич мускулатуры паразита и только усугубить непроходимость.
К противогельминтным препаратам первой линии относятся мебендазол, альбендазол и пирантел, проявляющие схожую эффективность по отношению к аскаридам. Назначаемый ранее пиперазин больше не применяется в развитых странах ввиду его токсичности [1]. В экспериментах на лабораторных животных у мебендазола и альбендазола отмечалось эмбриотоксическое и тератогенное влияние. По этой причине препаратом выбора для беременных женщин и детей младше 2 лет является пирантел.
Всасывание пирантела в кишечнике очень слабое вследствие его нерастворимости. Плазматические концентрации незначительны: от 0,05 до 0,13 мг/мл. Более 93% препарата удаляется с фекалиями в неизмененном виде.
Гельминтокс выпускается в форме таблеток, покрытых пленочной оболочкой, по 125 и 250 мг и принимается один раз в сутки, независимо от приема пищи. Дозировка при аскаридозе: дети до 6 лет – 1 таблетка (125 мг) на 10 кг массы тела, взрослые и подростки весом до 75 кг – 3 таблетки (по 250 мг), более 75 кг – 4 таблетки по 250 мг (максимальная суточная доза – 1 г).
Хирургическое лечение кишечной непроходимости показано у пациентов с ректоррагией, у тех, кто не реагирует на консервативное лечение, или при выявлении на обзорной рентгенограмме органов брюшной полости нескольких уровней воздуха и жидкости [4]. Резекция пораженной кишки с анастомозом конец-в-конец требуется только в случае развития перфорации или гангрены. Более распространенным методом устранения механической обструкции является лапаротомия и массирование клубка аскарид в направлении толстой кишки [4]. При перекруте тонкой кишки преимущество отдается энтеротомии [9]. Во время хирургического вмешательства по поводу кишечной непроходимости, вызванной аскаридами, у пациента могут быть также выявлены перитонеальные гранулемы диаметром до 10 см, которые можно иссечь во время лапаротомии [7].
Гепатобилиарные и панкреатические осложнения аскаридоза
Несмотря на то что круглые черви чаще всего обитают в просвете тощей и подвздошной кишки, иногда они могут мигрировать в двенадцатиперстную кишку. Затем аскариды могут проникнуть в гепатобилиарное дерево или протоки поджелудочной железы, что приводит к серьезным заболеваниям печени, желчного пузыря и поджелудочной железы.
Хотя кишечная непроходимость чаще встречается у детей, взрослые чаще страдают от гепатопанкреатического аскаридоза (ГПА) [1]. Сеть гепатобилиарных протоков у детей меньше и, следовательно, более трудна для проникновения червя. Средний возраст пациентов с ГПА составляет 35 лет (от 4 до 70 лет), а соотношение женщин и мужчин составляет почти 3:1 [1]. Наибольший риск развития – у беременных женщин и людей, перенесших хирургические вмешательства на желчном пузыре или протоках. ГПА имеет 5 типичных проявлений: острый холецистит, острый холангит, печеночная колика, острый панкреатит и абсцесс печени.
Острый холецистит
Камни у пациентов с аскаридозом часто пигментированы фрагментами червя, а яйца служат их основообразующим элементом [10]. Острый холецистит, вызванный аскаридами, также может быть акалькулезным. В этом случае симптомы связаны с миграцией червя в желчное дерево, которая вызывает обструкцию желчи [10]. Пациенты с острым холециститом часто жалуются на боль в правом верхнем квадранте, которая иррадиирует в спину, правое плечо и лопатку [11]. Рвота и субфебрильная температура (от 37,2 °C до 37,8 °C) являются частыми симптомами [11].
Печеночная колика
У пациентов с желчной коликой присутствуют симптомы острого холецистита, включая боль в правом верхнем квадранте, тошноту и рвоту. Однако лихорадка и желтуха отсутствуют.
Холангит
У пациентов с аскаридозом были описаны два типа холангита. Первый тип – острый холангит, при котором у пациентов обычно высокая температура (от 38,3 °C до 40 °C), желтуха, гепатомегалия, выраженный лейкоцитоз и повышенные уровни аланинаминотрансферазы (АлТ), щелочной фосфатазы и билирубина сыворотки [11]. В случаях тяжелого холангита возможны гипотензия и метаболический ацидоз как проявления эндотоксического шока.
Второй тип – рецидивирующий пиогенный холангит (РПХ), является специфическим состоянием, характеризующимся образованием камней в билиарном дереве наряду с хронической инфекцией [1]. Клиническая картина похожа на острый холангит. На холангиограмме часто выявляют сладж, дилатацию и стриктуры желчных протоков. Существует сильная эпидемиологическая корреляция между РПХ и рецидивирующим ГПА. Предполагается, что длительное нахождение аскарид в желчных протоках может нарушать отток желчи, что может привести к билиарному сепсису и камнеобразованию [12].
Печеночный абсцесс
Печеночный абсцесс является потенциально опасным состоянием, вызванным присутствием взрослых особей или яиц в ткани печени. При этом пациенты обычно испытывают болезненность в правом верхнем квадранте живота, высокую температуру, гепатомегалию, межреберную болезненность и отек правой грудной стенки [11]. Осложнения печеночного абсцесса включают сепсис и разрыв в плевральную полость.
Острый панкреатит
Глобальная заболеваемость острым панкреатитом в результате инфицирования A. lumbricoides неизвестна, так как многие случаи не диагностируются [10]. Механизм развития острого панкреатита подобен гепатобилиарным заболеваниям. Продвижение паразита в протоки поджелудочной железы и кальцинированные остатки паразита и яиц вызывают развитие острого панкреатита [10].
Диагноз аскаридоза поджелудочной железы часто устанавливается на основании наличия высокого индекса подозрений. Пациенты жалуются на боль в мезоабдоминальной области, которая иррадиирует в спину; в анамнезе есть рвота глистами; в биохимическом анализе крови выявляется повышение уровня панкреатических маркеров, таких как сывороточная амилаза и липаза [13]. Кроме того, уровень печеночных маркеров также превышает норму.
Диагностика и лечение
После тщательного изучения анамнеза и физикального осмотра следует провести общий и биохимический анализ крови с определением уровня аспартатаминотрансферазы (АсТ), АлТ, щелочной фосфатазы и сывороточного билирубина, овогельминтоскопию кала. При всех гепатобилиарных проявлениях, описанных выше, уровни печеночных ферментов заметно повышены; наиболее выражено это у пациентов с абсцессом печени [11]. Острый панкреатит приводит также к повышению уровня сывороточной амилазы и липазы.
Визуализационные исследования также необходимы. Ультрасонография является особенно специфическим и чувствительным методом выявления билиарного и панкреатического аскаридоза. Поскольку этот метод не является инвазивным и не требует использования анестезии, можно повторить тест, чтобы отследить миграцию паразита. В случаях гепатобилиарного аскаридоза при сканировании в продольной плоскости будет обнаружена гипоэхогенная полоска, содержащая центральную безэхогенную трубку в общем желчном протоке. Поперечная плоскость может отображать возбудителя внутри трубчатого канала [14]. У пациентов с острым панкреатитом ультрасонография покажет увеличенную поджелудочную железу пониженной эхогенности [11].
Терапию печеночной колики, холецистита и острого панкреатита необходимо начать с ограничения перорального приема, внутривенной инфузии жидкости, антибиотикотерапии и анальгезии. Антигельминтную терапию начинают после устранения острых симптомов [13]. Острый холангит – гораздо более серьезное состояние и требует срочной хирургической или эндоскопической декомпрессии и дренирования желчных путей [11]. Печеночный абсцесс устраняется аспирацией гноя под УЗ-контролем с последующим приемом антибиотиков, аналгетиков и антигельминтных средств.
Таким образом, паразитирование A. lumbricoides может проявляться не только в виде аллергической реакции (крапивница), мальабсорбции и, как следствие, железодефицитной анемии и гиповитаминоза, но и приводить к серьезным и потенциально жизнеугрожающим острым хирургическим состояниям: аппендициту, острой кишечной непроходимости, инвагинации и перфорации тонкой кишки, печеночной колике, острому холециститу, холангиту, панкреатиту и абсцессу печени. Своевременная диагностика аскаридоза и адекватная противогельминтная терапия у детей необходимы для профилактики этих осложнений.
Список литературы
1. Khuroo MS. Ascariasis. Gastroenterol Clin North Am. 1996;25:553-577.
2. Murray CL, Lopez AD. Global Health Statistics – A Compendium of Incidence, Prevalence and Mortality Estimates for Over 200 Conditions. Vol II. Boston: Harvard University Press; 1996:394-405.
3. Paul M. The movements of the adult Ascaris lumbricoides. Br J Surg. 1972;59:437-442.
4. Vilamizar E, Mendez M, Bonilla E, et al. Ascaris lumbricoides infestation as a cause of intestinal obstruction in children: experience with 87 cases. J Pediatr Surg. 1996;31:201-205.
5. Efem SE. Ascaris lumbricoides and intestinal perforation. Br J Surg. 1987;74:643-644.
6. Surendran N, Paulose MO. Intestinal complications of round worms in children. J Pediatr Surg. 1988;23:931-935.
7. Ochoa B. Surgical complications of ascariasis. World J Surg. 1991;15:222-227.
8. Tondon A, Choudhury SP, Sharma D, Raina VK. Hypertonic saline enema in gastrointestinal ascariasis. Indian J Pediatr. 1999;66:675-680.
9. Wiersma R, Hadley GP. Small bowel volvulus complicating intestinal ascariasis in children. Br J Surg. 1988;75:86-87.
10. Sandouk F, Haffar S, Zada MM, et al. Pancreatic-biliary ascariasis: experience of 300 cases. Am J Gastroenterol. 1997;92:2264-2267.
11. Khuroo MS, Zargar SA, Mahajan R. Hepatobiliary and pancreatic ascariasis in India. Lancet.1990;335:1503-1506.
12. Khuroo MS, Zargar SA, Yattoo GN, et al. Oddi’s sphincter motor activity in patients with recurrent pyogenic cholangitis. Hepatology. 1993;17: 53-58.
13. Khuroo MS, Zargar SA, Yattoo GN, et al. Ascaris-induced acute pancreatitis. Br J Surg. 1992;79:1335-1338.
14. Mackrell PJ, Lee K, Garcia N, et al. Pancreatitis secondary to Ascaris lumbricoides infestation. Surgery. 2001;129:511-512.
Аскаридоз (Ascaridosis) – антропонозный геогельминтоз, вызываемый нематодами Ascarislumbricoides, характеризующийся поражением дыхательных путей и аллергическими реакциями в фазе миграции личинок, а при паразитировании половозрелых гельминтов – хроническим поражением желудочно-кишечного тракта и осложнениями.
Название протокола: Аскаридоз у взрослых.
Код МКБ-10:
В 77 Аскаридоз
В 77.0 Аскаридоз с кишечными осложнениями
В 77.8 Аскаридоз с другими осложнениями
В 77.9 Аскаридоз неуточненный
Сокращения, используемые в протоколе:
АСТ - аспартатаминотрансфераза
АЛТ - аланинаминотрансфераза
ДНК - дезоксирибонуклеиновая кислота
ЖВП - желчевыводящие пути
ЖКТ - желудочно-кишечный тракт
IgM - иммуноглобулин класса М
IgG - иммуноглобулин класса G
ИФА - иммуноферментный анализ
КТ - компьютерная томография
МРТ - магнитно-резонансная томография
ПЦР - полимеразная цепная реакция
РЛА - реакция латекс-агглютинации
СОЭ - скорость оседания эритроцитов
УЗИ - ультразвуковое исследование
ЭКГ - электрокардиография
ОАК - общий анализ крови
ОАМ - общий анализ мочи
Категория пациентов: взрослые.
Пользователи протокола: терапевты, врачи общей практики, врачи/фельдшеры скорой неотложной помощи, инфекционисты, гастроэнтерологи, психиатры, невропатологи, хирурги, аллергологи-иммунологи, дерматовенерологии, пульмонологи, кардиологи, организаторы здравоохранения.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны.
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения.
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия.
Класс IIb – польза/эффективность менее убедительны.
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/неэффективно и в некоторых случаях может быть вредным.
Паралитическая кишечная непроходимость (паралитический илеус) - состояние, обусловленное прогрессирующим снижением тонуса и перистальтики кишечной мускулатуры (парез) до полного паралича кишечника. Парез (паралич) захватывает или все отделы желудочно-кишечного тракта или локализуется в одном его участке (более редко - в нескольких) .
Паралитический илеус не является самостоятельным заболеванием, но может осложнять ряд тяжелых состояний различного генеза и локализации.
Примечание 1
В данную подрубрику включен паралич:
- кишечника;
- ободочной кишки;
- тонкой кишки.
Из данной подрубрики исключены:
- илеус без дополнительных уточнений (K56.7);
- обструктивный илеус без дополнительных уточнений (K56.6);
- непроходимость кишечника у новорожденного, классифицированная в рубрике P76;
- непроходимость двенадцатиперстной кишки (K31.5);
- послеоперационная непроходимость кишечника (K91.3);
- врожденное сужение или стеноз кишечника (Q41-Q42);
- ишемическое сужение кишечника (K55.1);
- мекониевый илеус (E84.1).
Примечание 2. В некоторых источниках данное заболевание описывается как синдром Огилви (острый нетоксический мегаколон, острая псевдообструкция толстой кишки) – внезапное расширение толстой кишки (более редко - всего кишечника) при отсутствии механической обструкции. К настоящему времени термин считается устаревшим.
Классификация
Формы паралитической кишечной непроходимости:
1. Острая форма.
2. Хроническая форма. Характерные признаки:
- рецидивирующая кишечная непроходимость в течение последних 6 месяцев;
- вздутие живота и/или боль в предыдущие 3 месяца;
- наличие свидетельств непроходимости кишечника при выполнении рентгенографии;
- отсутствие доказательств анатомических /структурных аномалий кишечника.
Этиология и патогенез
Этиология
Заболевания и патологические состояния организма, с которыми может быть связано развитие паралитической кишечной непроходимости:
- перитонит;
- опухоли;
- гематома и воспалительный процесс в забрюшинном пространстве;
- мочекаменная болезнь;
- травма брюшной полости;
- инфаркт миокарда;
- плевропневмония;
- повреждение нервных образований, сопровождающееся недостаточным синтезом ацетилхолина в мионевральных пластинках;
- метаболические нарушения (дефицит калия, магния);
- отравление ядами;
- диабет (диабетический ацидоз).
Условно причины возникновения заболевания можно разделить на:
- инфекционно-токсические;
- метаболические;
- рефлекторные (в том числе "Послеоперационная кишечная непроходимость" - K91.3);
- нейрогенные;
- ишемические (см. "Сосудистые болезни кишечника" - K55).
Патогенез
Выделяют три основные фазы развития паралитической кишечной непроходимости:
1. Под действием этиологической причины происходит угнетение перистальтики и появляется парез кишечника.
2. Возникает кишечный стаз, характеризующийся нарушением эвакуации, скоплением жидкости и газа в просвете кишки, повышением внутрикишечного давления.
3. Появляются и быстро прогрессируют интоксикация, нарушение функционального состояния всех органов и систем организма.
Локализация
В силу анатомических особенностей поражается чаще всего слепая кишка. Такие причины как висцеральная миопатия, нейропатия, коллагеновые сосудистые болезни вызывают динамическую непроходимость как тонкого, так и толстого кишечника.
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 1
В клиниках западных стран паралитическая кишечная непроходимость считается патологией, наиболее соответствующей пожилому возрасту. 39% взрослых пациентов было госпитализировано с клиникой паралитической непроходимости в возрасте старше 75 лет, 33% - в возрасте 60-75 лет, 28% - в возрасте 15-59 лет.
Существенных различий по полу и расе не выявлено.
У детей. Паралитическая непроходимость кишечника является одной из наиболее распространенных причин непроходимости у младенцев и детей. Ее частота превышает частоту инвагинации Инвагинация - впячивание пласта клеток при каком-либо формообразовательном процессе
кишечника, как причины острой непроходимости в этой возрастной группе.
Факторы и группы риска
- прием препаратов, подавляющих моторику кишечника;
- водно-электролитный дисбаланс и другие метаболические нарушения;
- тяжелые инфекционные заболевания;
- тяжелая интеркуррентная Интеркуррентный - привходящий, случайный, осложняющий течение другой болезни.
патология.
Клиническая картина
Клинические критерии диагностики
вздутие живота, запор, рвота, тошнота, субфебрильная лихорадка, уменьшение перистальтики кишечника, тахикардия, тахипноэ, пустая ампула прямой кишки, олигоурия
Cимптомы, течение
Симптоматика паралитической кишечной непроходимости включает:
3. Запор - 40% случаев. Более чем у 40% пациентов может иметь место небольшое отхождение газов или кала уже после развития клиники непроходимости.
Физикальное обследование:
1. Вследствие выраженного вздутия живота наблюдается грудной тип дыхания.
2. Тахикардия.
3. Снижение артериального давления.
4. Сухость во рту.
5. Олигоурия Олигурия - выделение очень малого по сравнению с нормой количества мочи.
.
Чувствительность выявляемых признаков:
1. Вздутие живота - 90-100%. Измерение окружности живота (талии) в динамике, как теста наблюдения и отклика на проводимую консервативную терапию, обсуждается.
2. Умеренная или слабая боль при пальпации - 64%. Боль отмечена как у пациентов с прободением и ишемией кишечника, так и у пациентов с нормальной стенкой кишки.
3. Уменьшение перистальтики, кишечные шумы высокой тональности или отсутствие кишечных шумов - 60%.
4. Нормальная перистальтика при аускультации кишечника или усиление кишечных шумов - 40%.
Диагностика
Диагностика основывается на:
- констатации клинического факта кишечной непроходимости;
- исключении механических причин кишечной непроходимости, а также ишемической непроходимости, послеоперационной непроходимости и непроходимости кишечника у новорожденных (все эти состояния классифицированы в других рубриках);
- установлении вероятной этиологической причины паралитического илеуса.
Методы визуализации подтверждают факт непроходимости кишечника и исключают механические причины.
Инструментальная диагностика
2. УЗИ (чувствительность - 86%) определяет растяжение кишечных петель с горизонтальным уровнем жидкости.
3. КТ с контрастированием (чувствительность и специфичность колеблются в районе 91-98%). Метод позволяет исключить в качестве причины механическую обструкцию и выявить иные заболевания брюшной полости.
КТ - более точный метод при измерении диаметра кишечника, позволяющим лучше оценить состояние слизистой для определения ее воспаления и жизнеспособности. На ишемию и некроз кишки могут указывать утолщение стенки, отек подслизистого слоя и, при прогрессировании некроза, наличие интрамурального газа.
4. Электрокардиография традиционно проводится для дифференциальной диагностики с учетом возраста пациентов.
6. Ирригоскопия (чувствительность - 96%, специфичность - 98%). Признаком паралитического илеуса считается достижение контрастом слепой кишки через 4 часа. Более длительное время или негативный результат считаются признаками механической непроходимости.
Лабораторная диагностика
Специфических лабораторных признаков паралитического илеуса не существует. Тесты направлены на:
- выявление сдвигов в водно-электролитном балансе;
- поиск вероятной этиологической причины (инфекционного агента, маркеров повреждения миокарда, поджелудочной железы и прочего);
- идентификацию лабораторных признаков значительного воспалительного процесса.
Общий анализ крови:
1. Умеренный лейкоцитоз со сдвигом влево (непостоянный признак). Значительный лейкоцитоз в сочетании с признаками раздражения брюшины или выраженной абдоминальной болью свидетельствует о серьезной абдоминальной патологии.
2. Возможна гемоконцентрация Гемоконцентрация - уменьшение содержания воды в крови относительно количества форменных элементов
(вследствие рвоты).
Серологическая и иная диагностика должны быть выполнены при подозрении на инфекционный характер заболевания.
Необходимыми тестами считаются также определение клостридиального токсина в кале, амёб в кале, исследование крови на трипаносомоз Трипаносомоз - заболевание, вызываемое паразитическими простейшими рода Trypanosoma. Двумя основными заболеваниями, которые переносят эти паразиты, являются болезнь Шагаса (южноамериканский трипаносомоз) и сонная болезнь (африканский трипаносомоз)
.
Примечание. Как правило, в лабораторной картине преобладают признаки основной патологии, вызвавшей паралитический илеус.
Дифференциальный диагноз
Осложнения
2. Кровотечение (редко) выявляется в основном при сопутствующей патологии желудочно-кишечного тракта (язвы и пр.) или в терминальной стадии ишемии.
Лечение
Используемые в настоящее время методы лечения динамической кишечной непроходимости включают:
- базовую терапию;
- фармакологическую стимуляцию;
- колоноскопическую декомпрессию;
- хирургическое лечение.
Базовая терапия
1. Декомпрессия путем введения назогастрального зонда и газоотводной трубки.
2. Пауза в питании и оральном приеме жидкости до разрешения клиники непроходимости. При длительности состояния более 2-3 дней может быть рассмотрен вопрос о парентеральном питании (частичном или полном).
Жевательная резинка может являться одной из форм мнимого кормления, которая стимулирует желудочно-кишечную перистальтику. Мета-анализ показал, что жевательная резинка может сократить время консервативной терапии и незначительно уменьшить продолжительность пребывания в стационаре.
3. Лечение основного заболевания.
5. Антибактериальная терапия назначается при установлении инфекционной природы основного заболевания.
6. Данные о влиянии самостоятельного передвижения пациента на скорость восстановления перистальтики противоречивы. Неизменной остается польза ходьбы, как средства профилактики тромбозов, ателектазов и пневмонии.
Возможно придание пациенту колено-локтевого положения для улучшения отхождения газов.
Фармакологическая терапия
1. Прозерин (неостигмин) вводится в/в в течение 3 минут в дозе 2,0-2,5 мг. Доза для детей должна быть скорректирована приблизительно 0,03 мг/кг. Целесообразен мониторинг пульса. В случае появления брадикардии показано введение атропина.
При неэффективности введение можно повторить через 3-4 часа или наладить постоянную инфузию с темпом введения 0,4-0,8 мг/час, длительностью не мене 24 часов.
Эффективность введения неостигмина составляет около 76%.
Противопоказания:
- механическая кишечная непроходимость;
- ишемия или перфорация кишечника;
- беременность;
- неконтролируемые нарушения ритма;
- тяжелый активный бронхоспазм ;
- почечная недостаточность.
2. Прочие препараты. Имеются единичные описания разрешения непроходимости при применении других препаратов:
- эритромицин;
- цизаприд;
- тегасерод;
- рензаприд;
- прукалоприд.
Имеется небольшой опыт в одновременном применении гуанетидина в сочетании с неостигмином.
Малый опыт применения и наличие потенциально опасных осложнений у некоторых препаратов обуславливает тот факт, что такое применение нельзя рекомендовать как рутинное.
3. Единое мнение по поводу применения клизм и осмотических слабительных (полиэтиленгликоль и электролиты) отсутствует.
С одной стороны применение клизм, особенно сифонных, повышает риск развития осложнений и зачастую не дает никакого эффекта.
С другой стороны, некоторые авторы рекомендуют осмотические слабительные и клизмы с фосфатом натрия для лечения ограниченных групп пациентов. По их мнению применение клизм с фосфатом натрия и/или осмотических слабительных, могут сделать последующую колоноскопию с декомпрессией более эффективной.
4. В некоторых случаях разрешение может быть достигнуто применением спинальной или эпидуральной анестезии, блокирующей симпатическую иннервацию, гиперактивность которой может быть одной из причин обструкции.
Колоноскопическая декомпрессия
Нехирургические подходы к механической декомпрессии:
- постановка декомпрессионных трубчатых зондов под рентгенологическим контролем;
- колоноскопия с установкой или без установки декомпрессионной трубки;
- чрескожная (пункционная) цекостомия под комбинированным эндоскопически-радиологическим контролем.
Предпочтительным подходом среди этих инвазивных нехирургических методов лечения является колоноскопическая декомпрессия.
Показания к декомпрессии толстой кишки (начальный метод выбора):
- выраженное расширение толстой кишки (более 10 см);
- значительная длительность (более 3-4 дней) при отсутствии улучшения после 24-48 часов терапии;
- при наличии противопоказаний или при неэффективности фармакологической терапии неостигмином.
Колоноскопию выполняют для предотвращения ишемии кишечника и перфорации. Она противопоказана при явном перитоните или признаках перфорации.
Пациентам с ишемией слизистой оболочки, обнаруженной при колоноскопии, может быть предпринята попытка консервативного ведения, если у них нет перитонеальных симптомов и колоноскопическую декомпрессию удалось успешно выполнить.
Общая клиническая успешность колоноскопической декомпрессии оценивается приблизительно в 88%. В случаях когда декомпрессионную трубку не устанавливали, успешность метода составила только 25%. Однако, следует заметить, что постановка трубки не полностью эффективна в предотвращении осложнений. Частота перфораций кишки при декомпрессионной колоноскопии составляет приблизительно 3%.
Хирургическое лечение
Хирургическое лечение показано пациентам с признаками ишемии толстой кишки или ее перфорации, а также тем, у кого попытки эндоскопического и фармакологического лечения не имели успеха.
Операция выбора - цекостомия, что обуславливается ее высокой эффективностью, небольшими осложнениями и возможностью выполнения под местной анестезией.
В послеоперационном периоде следует избегать препаратов, тормозящих перистальтику желудочно-кишечного тракта. Следует стремиться к замене опиоидов на НПВС с целью обезболивания.
Прогноз
Прогноз при паралитическом илеусе существенно варьируется для различных групп пациентов. Наиболее тяжелый прогноз у пациентов прободением кишечника. Летальность в этой группе колеблется от 18 до 30% (по некоторым данным, в группе с прободением кишечника смертность составляет 30-40%).
Возможны рецидивы паралитического илеуса (хроническая непроходимость), которые у пациентов старше 65 лет могут достигать 20%.
Аскаридоз у детей – это паразитарное заболевание, развивающееся при заражении ребенка круглыми гельминтами – аскаридами. Аскаридоз у детей может проявляться недомоганием, лихорадкой, местными аллергическими реакциями, кашлем, абдоминальным и астеновегетативным синдромами, нарушением пищеварения, снижением массы тела. Диагностика аскаридоза у детей включает анализ клинико-эпидемиологических данных, результатов общего анализа крови, серологических исследований, анализа кала на яйца гельминтов. При аскаридозе у детей назначают антигельминтные препараты.
МКБ-10
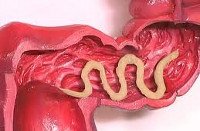


Общие сведения
Аскаридоз – одна из наиболее распространенных глистных инфекций (гельминтозов), вызываемая паразитическими круглыми червями Ascaris lumbricoides. Основной контингент больных составляют дети младшего возраста. Возбудитель аскаридоза у ребенка – аскарида человеческая имеет веретенообразную форму, бело-розовый цвет и достаточно крупные размеры (самки – до 40 см, самцы – до 25 см). Аскариды способны паразитировать в различных органах ребенка, но основная их среда обитания – тонкий отдел кишечника. Аскаридоз у детей относится к антропонозным геогельминтозам: единственным биологическим хозяином гельминта является человек, а созревание яиц происходит в почве.

Причины
Источником заражения почвы яйцами гельминтов является больной аскаридозом человек. Сами аскариды во внешней среде не жизнеспособны, а их яйца могут сохраняться в почве многие годы. Заражение аскаридозом у детей осуществляется фекально-оральным путем при проглатывании яиц аскарид с созревшими до инвазионной стадии личинками.
Наибольший риск заражения аскаридозом у детей имеется летом и осенью из-за недостаточного соблюдения правил личной гигиены после контакта с землей и травой (во время прогулки на детской площадке, в песочнице); при употреблении немытых овощей, фруктов, зелени, некипяченой воды.
Патогенез
Жизненный цикл аскариды включает несколько фаз развития. Из попавших в кишечник зрелых яиц аскарид высвобождаются личинки, которые проникают через слизистую оболочку в воротную вену и, циркулируя по кровяному руслу, распространяются в печень, желчный пузырь, правый желудочек сердца, легкие и бронхи. При откашливании с бронхиальным секретом личинки попадают в ротовую полость и при заглатывании со слюной – повторно в тонкий кишечник, где достигают половозрелого состояния.
Период от момента заражения до развития взрослой особи аскариды занимает 2,5-3 месяца, что соответствует ранней миграционной стадии заболевания. Во время поздней кишечной стадии аскаридоза у детей в организме паразитируют взрослые глисты. В сутки самка аскариды откладывает до четверти миллиона незрелых яиц, выделяющихся с фекалиями больного наружу. Продолжительность жизни взрослых особей аскарид – не более 12 месяцев, после чего они погибают. Новое поколение личинок в том же организме появиться не может, и даже в отсутствие лечения аскаридоз у детей полностью прекращается примерно через год, если за это время не произошло повторного заражения (в т. ч. аутореинвазии).

Симптомы аскаридоза у детей
Аскаридоз у детей при небольшом количестве паразитов может протекать в стертой форме. Иногда выраженные проявления интоксикации и аллергии могут отмечаться у ребенка уже в первые недели после заражения аскаридозом (в раннюю миграционную стадию). Возникают общее недомогание, лихорадка до 38°C, боль за грудиной, аллергическая сыпь и зуд кожи, кашель сухой или со слизистой мокротой, иногда - плеврит. При аскаридозе у детей отмечается увеличение печени, селезенки, лимфоузлов.
В кишечной стадии аскаридоза у детей преобладают симптомы расстройства пищеварения, связанные со снижением кислотности желудочного сока и активности ферментов, ухудшением процессов переваривания пищи и всасывания питательных веществ. При аскаридозе детей начинают беспокоить периодические боли в животе (абдоминальный синдром), отсутствие аппетита, иногда - отвращения к пище, повышенное слюнотечение, тошнота, непереносимость некоторых продуктов, метеоризм и неустойчивый стул, снижение массы тела, частые простудные заболевания.
Для аскаридоза характерны нарушения со стороны нервной системы (астеновегетативный синдром): у детей отмечается быстрая утомляемость, снижение памяти, рассеянность, раздражительность, беспокойный сон, появление вестибулярных нарушений, гиперкинезов и эпилептиформных судорог.
Осложнения
Аскаридоз у детей опасен своими осложнениями. Личинки аскарид вызывают механические повреждения стенок различных органов и кровеносных сосудов, сопровождающиеся ограниченными или значительными кровоизлияниями, воспалительными инфильтратами, микронекрозами и изъязвлениями (иногда – перфорацией) тканей печени, тонкого кишечника, легких.
Продукты жизнедеятельности, выделяемые личинкам и взрослыми аскаридами, оказывают сильное токсическое и аллергическое действие на организм. Аскаридоз у детей приводит к сенсибилизации всего организма и развитию ярко выраженных общих и местных аллергических реакций в виде астматического удушья и крапивницы.
Аскаридоз у детей способствует развитию дисбактериоза; угнетая иммунную систему, повышает восприимчивость к различным инфекциям. В педиатрии аскаридоз у детей является противопоказанием к проведению профилактической вакцинации ввиду ее низкой эффективности.
При массивной инвазии аскаридоз у детей может осложниться механической или спастической обтурацией просвета кишечника, червеобразного отростка и желчных протоков, что приводит к кишечной непроходимости, приступам острого аппендицита, холангита, холецистита, панкреатита, развитию механической желтухи. В эндемичных очагах аскаридоза у ослабленных детей раннего возраста могут развиваться тяжелые пневмонии с летальным исходом.

Диагностика
Диагностика ранней стадии аскаридоза у детей основывается на клинико-эпидемиологических данных и наличии дополнительных признаков: лейкоцитоза и эозинофилии – в общем анализе крови, личинок в микроскопическом мазке мокроты, эозинофильных инфильтратов при рентгенографии легких. Предложенные серологические методы диагностики аскаридоза у детей (реакция преципитации на живых личинках аскарид, реакция непрямой гемагглютинации с аскаридозным антигеном и др.) не получили широкого распространения.
Более точная диагностика аскаридоза у детей возможна через 3 месяца после заражения, во время хронической кишечной стадии заболевания, когда глисты становятся половозрелыми. Для этого проводится лабораторное исследование кала на яйца гельминтов.
В некоторых случаях взрослые аскариды могут быть обнаружены при проведении рентгенографии кишечника и грудной клетки, а также эндоскопических исследований или хирургических вмешательств в детской гастроэнтерологии.
Лечение аскаридоза у детей
Детям с установленным диагнозом аскаридоза назначается противогельминтная медикаментозная терапия; вид препаратов и продолжительность курса лечения подбираются врачом-педиатром в зависимости от тяжести заболевания.
В раннюю миграционную и кишечную стадию аскаридоза у детей назначают десенсибилизирующие и анитигельминтные средства, обладающие широким спектром противонематодной активности. Эффективность лечения аскаридоза у детей данными препаратами - составляет 80-100%. Легочные проявления купируют приемом бронхолитических и кортикостероидных препаратов. Через месяц после лечение проводится контрольное обследование ребенка.
Прогноз и профилактика
В неосложненных случаях аскаридоза антигельминтное лечение приводит обычно к полному выздоровлению детей без каких-либо последствий; в осложненных случаях прогноз зависит от тяжести развившегося осложнения. Первичная профилактика аскаридоза у детей заключается в соблюдении мер личной гигиены, вторичная – в проведении санитарно-гигиенических мероприятий (охрана почвы и водоемов от фекального загрязнения, активное выявление и лечение больных аскаридозом, информирование населения).
2. Клинический случай аскаридоза у младенца/ Безрукова Д.А., Джумагазиев А.А., Богданьянц М.В.// Вестник Волгоградского государственного медицинского университета. - 2019.
3. Профилактические мероприятия по снижению аскаридоза у детей/ Муртазоев Д.М., Пулотов М.Б., Акрамов Ш.М., Машрапов A.М. и др.// Теория и практика борьбы с паразитарными болезнями. - 2011.
Аскаридоз лёгких – это патологическое состояние, обусловленное механическим повреждением органов дыхания личинками круглых гельминтов – аскарид, а также токсическим и аллергическим действием продуктов их жизнедеятельности. Проявляется кашлем с небольшим количеством слизистой мокроты, бронхоспастическим синдромом, может протекать по типу бронхопневмонии или серозного плеврита. Диагноз устанавливается на основании клинических симптомов, рентгенологических и лабораторных данных, результатах серологических исследований. Лечение осуществляется эффективными в отношении аскарид противогельминтными препаратами и патогенетическими средствами.
МКБ-10
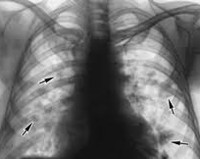
Общие сведения
Аскаридоз лёгких является острой стадией антропонозного геогельминтоза, вызываемого аскаридами. Согласно статистическим данным, аскаридозом страдает более 1 миллиарда человек в мире, ежегодному заражению подвергаются 100-200 тысяч. Заболеванию подвержены лица всех возрастных категорий, 65-70% заразившихся составляют дети. По частоте встречаемости данный гельминтоз занимает второе место среди всех глистных инвазий, уступая только энтеробиозу. Аскаридоз наиболее распространён в странах с жарким и влажным субтропическим и тропическим климатом. В некоторых государствах Средней и Юго-Восточной Азии, африканского континента аскаридами заражено более 50% населения.

Причины
Возбудителем аскаридоза лёгких является представитель семейства нематод аскарида человеческая в личиночной стадии развития. Взрослая особь паразитирует в тонком кишечнике исключительно человека, который становится источником инвазии. Аскариды двуполы. Самки почти вдвое крупнее самцов и могут достигать 40 см в длину, откладывают до 250 000 оплодотворённых и неоплодотворённых яиц ежедневно. С каловыми массами больного яйца попадают в почву. Эпидемиологическую опасность представляют только оплодотворённые яйца. При достаточной температуре, влажности и аэрации почвы в них вызревают личинки. Проглатывание таких яиц вызывает аскаридоз. При неблагоприятных условиях развитие личинок приостанавливается, но их жизнеспособность внутри яиц длительно сохраняется. Гельминты пребывают в кишечнике на протяжении года, затем при отсутствии повторной инвазии происходит самоизлечение. Факторами риска развития болезни являются:
- Метеоклиматические условия. В некоторых регионах с жарким влажным климатом при массовом скрининге аскаридоз выявляется у 95-98% населения. Личинки гельминтов в таких климатических зонах вызревают в течение всего календарного года, тогда как в умеренном климате заражение человека аскаридами происходит с апреля по октябрь. В жарких сухих регионах заболеваемость гельминтозом значительно ниже. В условиях вечной мерзлоты аскаридоз не встречается.
- Антисанитария. Распространению глистной инвазии способствует скученность населения, отсутствие водопровода и канализации, нехватка воды. Часто аскаридоз развивается в результате употребления в пищу немытых овощей и ягод, выращенных с применением необеззараженных человеческих фекалий в качестве удобрения.
- Детский возраст.Гельминтоз у детей дошкольного и младшего школьного возраста встречается в 1,5 раза чаще, чем у взрослых. Дети раннего возраста пробуют предметы на вкус, берут в рот грязные пальцы, много контактируют с домашними животными, играют в песочнице, не соблюдая правила гигиены в силу возрастных особенностей.
- Профессиональная деятельность. Заболеванию больше подвержены лица, вынужденные постоянно контактировать с почвой. Аскаридоз обнаруживается у полеводов, агрономов и других работников сельскохозяйственных предприятий. Среди городских жителей чаще болеют сотрудники озеленительных служб, овощных магазинов и баз.
Патогенез
Яйца гельминтов попадают в человеческий организм фекально-оральным путём с загрязнёнными продуктами питания, водой. Заболевание начинается с острой миграционной фазы. Личинка выходит из яйца и крючкообразными отростками прикрепляется к внутренней стенке тонкой кишки. Ротовым отверстием она перфорирует слизистую оболочку и проникает в кишечные вены. С током крови через воротную и нижнюю полую вены гельминт мигрирует в правые отделы сердца, затем – в лёгочные артерии, капилляры, альвеолы, бронхиолы. В респираторном тракте личинки развиваются в течение 20-21 дня.
Паразитируя в лёгких, гельминты блокируют мелкие сосуды. Нарушается питание лёгочной паренхимы. Образуются микроинфаркты альвеолярной ткани. Продукты жизнедеятельности аскарид оказывают мощное сенсибилизирующее действие на человеческий организм. Развивается воспалительная реакция. Вокруг гельминта образуется инфильтрат, состоящий из лимфоцитов, эозинофилов, плазматических клеток, иногда гистиоцитов. Впоследствии такие инфильтраты либо полностью разрешаются, либо на их месте формируются участки фиброза. Сенсибилизация организма метаболитами аскарид нередко приводит к возникновению бронхообструкции. С кашлевыми толчками личинки нематод забрасываются в глотку, заглатываются и повторно попадают в тонкий кишечник. Заболевание переходит в хроническую кишечную стадию.
Симптомы аскаридоза лёгких
Первые клинические признаки поражения лёгких аскаридами появляются на 7-10 день глистной инвазии. Симптомы болезни многообразны. Пациента беспокоит приступообразный кашель со скудным отделением светлой мокроты, изредка возникает кровохарканье. Эозинофильная пневмония сопровождается субфебрильной лихорадкой. Иногда (чаще – в детском возрасте) температура тела поднимается выше 38°C. Для такой формы гельминтоза лёгких характерен неправильный тип лихорадки. При повышении температуры выявляется озноб. Выражены и другие симптомы интоксикации: общая слабость, головная боль, снижение аппетита, неустойчивое настроение.
Интенсивные, усиливающиеся при глубоком вдохе, кашле, чихании и движении боли в правой или левой половине грудной клетки свидетельствуют о развитии плеврита. Позднее присоединяется смешанная одышка, выраженность которой зависит от количества экссудата в плевральной полости. Токсико-аллергическое действие метаболитов аскарид провоцирует бронхоспазм. Пациента беспокоят приступы удушья с затруднением выдоха, сопровождающиеся сухим кашлем и свистом в груди. Наряду с лёгочной симптоматикой часто присутствуют уртикарные кожные высыпания, гепатоспленомегалия. Иногда аскаридоз лёгких протекает скрыто.
Осложнения
Тяжёлые осложнения аскаридоза обычно возникают в хронической кишечной фазе болезни. Наиболее часто страдают органы желудочно-кишечного тракта – развивается холецистохолангит, аппендицит, кишечная непроходимость. Смертельную опасность представляет проникновение взрослых особей в правый желудочек и лёгочные артерии, а также заползание аскарид через пищевод и глотку в дыхательные пути, приводящее к гибели больного от асфиксии. Появляющийся в остром периоде респираторный аллергоз может сохраняться длительное время после элиминации гельминтов.
Диагностика
Диагностику гельминтоза осуществляют инфекционисты-паразитологи. В фазе поражения лёгких в диагностическом поиске часто принимает участие пульмонолог. При сборе анамнеза у пациентов с подозрением на лёгочный аскаридоз уточняют профессиональный маршрут, наличие контакта с почвой (возделывание земли на приусадебном участке, сезонные сельхозработы). При осмотре можно обнаружить кожную сыпь. Аускультативно выслушиваются рассеянные сухие свистящие хрипы, локальные влажные хрипы, при плеврите – шум трения плевры, резкое ослабление дыхания с одной стороны. Выявить аскаридоз на стадии миграции аскарид помогают следующие методы исследования:
- Рентгенография лёгких. На рентгенограмме легких часто просматриваются летучие инфильтраты Леффлера. Затенения сохраняются в течение 2-3 дней, затем полностью разрешаются и появляются в другом сегменте, доле или лёгком. Изредка инфильтрация лёгочной ткани персистирует на протяжении 20-30 дней. Иногда при рентгеновском исследовании визуализируются признаки наличия экссудата в полости плевры.
- Лабораторные анализы. В периферической крови, мокроте, плевральной жидкости определяется высокий уровень содержания эозинофилов. При исследовании бронхиального секрета также можно обнаружить спирали Куршмана и кристаллы Шарко-Лейдена, характерные для респираторного аллергоза. ПЦР мокроты позволяет выявить ДНК гельминтов.
- Серологическая диагностика. Методы серологической диагностики (РНГА, РИФ, ИФА) основаны на обнаружении антител к аскаридам в сыворотке крови. Чаще всего используется иммуноферментный анализ. Антитела к гельминтам начинают вырабатываться на 5-10 сутки от начала инвазии. Определение титров иммуноглобулинов класса М и G даёт возможность диагностировать аскаридоз в период пребывания личинок аскарид в лёгких.
Длительно не разрешающиеся эозинофильные инфильтраты лёгочной ткани следует дифференцировать с бактериальной пневмонией, онкологической патологией лёгких, туберкулёзом. Летучие инфильтраты иногда появляются в приступном периоде бронхиальной астмы и при других аллергических болезнях. Для уточнения диагноза может понадобиться участие онкологов, фтизиатров, аллергологов-иммунологов и дерматологов.
Лечение аскаридоза лёгких
Лёгочный аскаридоз является ранней стадией глистной инвазии и хорошо поддаётся консервативной терапии. При этом многие специалисты в сфере паразитологии и инфектологии считают, что противогельминтные препараты более эффективны в кишечную фазу развития болезни. Кроме того, токсическое действие продуктов распада личинок при их массовой гибели может вызвать тяжёлый пульмонит. Лечение противопаразитарными средствами осуществляется в несколько (2-3) этапов. В стадию миграции личинок можно назначать тиобендазол, мебендазол или албендазол. Большое значение на данном этапе имеет купирование патологических состояний. Применяются антигистаминные препараты, кортикостероиды, бронходилататоры. Через 10-14 дней курс противогельминтной терапии повторяют.
Прогноз и профилактика
Прогноз при адекватном лечении благоприятный. Аскаридоз лёгких обычно полностью излечивается. При повторных инвазиях, например, у лиц, проживающих в эндемичных очагах, к данному гельминтозу постепенно формируется иммунитет. Специфической профилактики аскаридоза не существует. Чтобы избежать инвазии, необходимо соблюдать правила личной гигиены, не использовать воду из открытых водоёмов для питья и приготовления пищи, не есть немытые овощи, фрукты, зелень. Общественная профилактика включает в себя строительство очистных сооружений, безопасное в отношении паразитов удобрение сельскохозяйственных угодий, массовую профилактическую дегельминтизацию населения неблагополучных по аскаридозу регионов.
2. Клинические рекомендации (протокол лечения) оказания медицинской помощи взрослым больным аскаридозом. - 2016.
3. Глистная инвазия в структуре респираторных аллергозов: бронхиальная астма и симндром Леффлера/ Восканян А.Г., Восканян А.// Международный журнал прикладных и фундаментальных исследований. – 2016 – №4.
Читайте также:

