Неспецифической профилактики инфекционных заболеваний у детей
Обновлено: 17.04.2024
Причиной респираторной патологии являются около 300 видов возбудителей. Это обширная группа микроорганизмов, которая включает в себя не только вирусы (вирусы гриппа А и В, аденовирус, вирус парагриппа, RS-вирус, рино- и реовирусы, корона- и пикорнавирусы и др.) — около 200 видов, но и другие возбудители: оппортунистические инфекции, бактерии и грибы [2, 3].
В настоящее время существуют три основных способа контроля над ОРВИ и гриппом: вакцинация, химиотерапия и неспецифическая профилактика [4]. Вакцинация против вирусов гриппа, обеспечивая стойкий и продолжительный защитный эффект, имеет, к сожалению, узкую направленность. Кроме того, постоянно меняющиеся антигенные свойства вируса гриппа, связанные с его высокой изменчивостью, существенно затрудняют проведение полноценной вакцинопрофилактики [5].
Химиотерапия предполагает использование синтетических и природных веществ, воздействующих на репродукцию вирусов. Однако достаточно узкий спектр действия и возможность быстрого формирования резистентности вируса к препаратам этого класса ограничивает их применение [5].
В связи с этим в настоящее время вполне закономерно акцентировать внимание на неспецифической профилактике ОРВИ и гриппа, связанной прежде всего с повышением активности естественных механизмов противоинфекционной защиты.
Особое значение в программах сезонной неспецифической профилактики гриппа и ОРВИ придается иммуномодулирующим средствам и индукторам эндогенных интерферонов [5]. В настоящее время интересным препаратом является один из представителей этой группы — анаферон детский.
В его состав входят аффинно очищенные антитела к γ-интерферону (γ-ИНФ) человека: смесь гомеопатических разведений С12, С30 и С50. Согласно многочисленным литературным данным, анаферон детский обладает иммуномодулирующим и противовирусным действием [6, 7, 8].
Кроме этого анаферон влияет на выработку эндогенных цитокинов, восстанавливает их активность и модулирует функционально сопряженные с ними процессы. Анаферон является индуктором как клеточного (через Тh-1), так и гуморального (через Тh-2) иммунного ответа: он повышает выработку цитокинов Тh-1 (γ-ИФН и интерлейкина (ИЛ)-2) и Тh-2 (ИЛ-4, ИЛ-10). Кроме того, анаферон регулирует соотношение активностей Тh-1 и Тh-2 и повышает продукцию антител (включая секреторный иммуноглобулин А) [6].
За счет использования специальной технологии производства действующее вещество в препарате содержится в сверхмалых дозах. В связи с этим анаферон обладает высокой безопасностью и может широко применяться как средство неспецифической профилактики гриппа и ОРВИ в эпидемически опасный период в организованных детских коллективах [11]. Анаферон детский показан здоровым детям для профилактики ОРВИ и гриппа, а также детям, относящимся к группе часто и длительно болеющих [12, 13, 14].
В период января–февраля 2005 г. для изучения эффективности анаферона детского в профилактике ОРВИ и гриппа нами было проведено комплексное исследование на базе общеобразовательной школы здорового ребенка.
Для профилактического применения анаферон детский применялся в эпидемически опасный период по 1 таблетке в сутки в течение 40 дней, сублингвально. Данная схема оправдала себя с положительной стороны, она проста и удобна в применении в массовых детских коллективах [11, 12, 13, 14].
В исследовании участвовали 200 детей 1-го и 2-го классов в возрасте от 7 до 8 лет. При формировании основной и контрольной групп использовалась рандомизация (простой метод), что позволило обеспечить однородность групп. Дети, составившие основную группу (100 детей), получали анаферон детский для неспецифической профилактики ОРВИ. В контрольную группу (100 детей) входили дети, которым неспецифическая профилактика ОРВИ и гриппа не проводилась. В результате рандомизации в каждом классе присутствовали дети как из основной, так и из контрольной группы. Анализируя эффективность профилактики гриппа и ОРВИ препаратом анаферон детский, следует отметить, что в период эпидемии из получавших этот препарат детей заболело только 13%, тогда как в группе школьников, не получавших средства неспецифической профилактики ОРВИ, заболели 58% (рис. 1).
Показатель защищенности составил около 77,6%. Достоверность оценивали с помощью двухстороннего критерия Фишера (p < 0,001).
Согласно поставленным задачам, отдельно анализировались особенности течения ОРВИ, в частности, тяжесть заболевания.
Только у 6 детей из основной группы было отмечено тяжелое течение ОРВИ, в то время как в контрольной группе 28 детей перенесли острое респираторное заболевание в тяжелой форме. Данные различия также достоверны в соответствии с двухсторонним тестом Фишера (p < 0,001) (рис. 2).
При оценке фармакоэкономической эффективности нами использовались данные И. Л. Шаханиной [15]. Стоимость проведения неспецифической профилактики ОРВИ анафероном детским составила 24 500 руб. Стоимость лечения случаев ОРВИ 74 200 руб. Таким образом, общие затраты в основной группе составили 98 700 руб. Оценка профилактического действия показала, что с помощью применения анаферона детского было предупреждено 45 случаев ОРВИ, в том числе 23 эпизода осложнения от ОРВИ. При этом предупрежденный экономический ущерб составил 270 900 рублей. При сравнении затрат на проведение неспецифической профилактики ОРВИ анафероном детским с суммой предотвращенного экономического ущерба оказалось, что экономическая выгода от применения анаферона детского в младших классах средней школы на 100 детей составила 172 200 руб.
На основании результатов нашего исследования можно сделать следующие выводы:
- aнаферон детский показал высокую эффективность как средство для неспецифической профилактики ОРВИ у детей в общеобразовательных школах по отношению гриппа и ОРВИ в эпидемически опасный период, в зимний сезон 2004-2005 гг;
- отсутствие противопоказаний, а также отсутствие побочных эффектов, удобный способ (таблетка сублингвально) и схема применения (по 1 таблетке 1 раз в сутки, ежедневно в течение 40 дней) позволяют широко применять анаферон детский в массовых детских коллективах;
- анаферон детский может быть с успехом использован для массовой профилактики гриппа и ОРВИ, а также их осложнений в школьных коллективах в период сезонных заболеваний респираторного тракта;
- экономическая эффективность использования анаферона детского среди учащихся младших классов общеобразовательных школ, как показали исследования, достаточно высока.
Литература
Т. И. Гаращенко, доктор медицинских наук, профессор
Л. И. Ильенко, доктор медицинских наук, профессор
М. В. Гаращенко
РГМУ, Москва

Инфекционные заболевания включают группу недугов, возникающих из-за бактерий, вирусов, паразитов и других микроорганизмов.
Защититься от них поможет эффективная профилактика: вакцинация, гигиена, здоровый образ жизни.
Профилактика инфекционных заболеваний требуется каждому человеку, поскольку на всех сказывается плохая экология, не соответствующее здоровым принципам питание. Из-за ослабленного иммунитета организм подвергается разным недугам, и тогда вирусы, бактерии и прочие микроорганизмы активно развиваются и мутируют.
Стремительное развитие вирусов опасно для каждого человека, ведб тогда появляются эпидемии и пандемии.
Эффективные меры профилактики позволят не допустить этого, но только следовать им нужно регулярно.
Профилактика бывает специфическая и неспецифическая, но смысл обоих видов заключается в выполнении несложных рекомендаций по защите от инфекционных заболеваний.
Как передаются инфекции?
Прежде чем предпринимать какие-то меры по профилактике, необходимо знать, как та или иная инфекция проникает в организм. На основе этого можно выбрать эффективный метод защиты.
Известны следующие способы распространения инфекций:
- воздушно-капельный: корь, краснуха, ветряная оспа, грипп, коклюш, ОРВИ;
- фекально-оральный: острые кишечные инфекции;
- контактно-бытовой: герпес, чесотка, столбняк, микроспория;
- трансмиссивный: малярия, болезнь Лайма, энцефалиты.
СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА
Она предполагает применение вакцин, которые позволять предотвратить заболевание и защитить от осложнений. Вакцины необходимы для снижения заболеваемости. Они эффективны против многих острых и хронических заболеваний.
Специфическая профилактика предполагает вакцинацию людей с рождения и до глубокой старости.
Специфическая профилактика считается одной из самых эффективных.
Вакцинация позволяет защититься в 80-90% случаях, поэтому она важна даже для здоровых детей.
Специфическая профилактика быстро приносит результаты, нужно лишь вовремя делать прививки.
НЕСПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА
Она также эффективна для защиты от инфекций и предполагает применение следующих лекарств:
- противовирусные препараты;
- иммунобиологические средства;
- химиопрепараты
Кроме того неспецифическая профилактика предполагает выполнение санитарно-гигиенических и оздоровительных процедур.

Нужно регулярно мыть руки с мылом. Необходимо пользоваться индивидуальными средствами гигиены: полотенцами, зубными щетками, расческами, наборами для маникюра и педикюра. Вне дома лучше применять влажные салфетки и антимикробные средства. Не следует часто трогать нос и рот, так как через них в организм могут проникнуть вирусы.
Нужно часто проветривать помещение, а в теплый период спать с открытыми форточками. Дома следует поставить увлажнитель воздуха, ведь он будет спасать от сухости во время отопительного сезона.
Важное значение имеет образ жизни. Необходимо следовать принципам распорядка дня, режиму труда и отдыха. В меню необходимо включать свежие овощи и фрукты, соки, травяные чаи. Использовать закаливание.
Для каждого человека доступна индивидуальная профилактика.
Профилактика при воздушно-капельном заражении
Требуется закаливание и систематическое выполнение физических упражнений. Помещение необходимо постоянно дезинфицировать, проветривать. Во время эпидемий следует носить ватно-марлевую повязку.
Слизистую носа и ротоглотки необходимо обрабатывать антисептическими средствами. Следовать правилам личной гигиены. Во время лечения инфекционных заболеваний не стоит посещать людные места. Использовать различные медицинские средства (таблетки, мази, спреи).
Что нужно делать для защиты фекально-оральных заражений?
Перед едой, после посещения туалета, после улицы следует обязательно мыть руки водой с мылом. Перед покупкой продуктов питания смотреть на срок годности. Сырая и приготовленная пища не должны контактировать между собой. Продукты необходимо термически обрабатывать. Пить следует исключительно кипяченую или бутилированную воду. Приготовленная пища не должна храниться в холодильнике более 3 дней.
Профилактика при контактно-бытовом заражении
Тщательно обрабатывать предметы и вещи, которыми пользуются многие люди (например, игрушки в д/саду). Не стоит ходить в общественные бани, сауны. Для безопасности следует исключить случайные половые связи. Важно соблюдать элементарные правила гигиены. Медицинских препаратов для такой профилактики нет, есть только средства для конкретных заболеваний.
Профилактика при трансмиссивных заболеваниях
Поскольку болезни переносятся чаще всего насекомыми, необходимы меры для личной защиты от их нападения (защитная одежда, обувь, реппеленты). Также следует воздерживаться от поездок в экваториальные страны.
В современном мире развивается много микроорганизмов, опасных для человека. Любое инфекционное заболевание легче предотвратить, чем проходить длительное лечение и восстановление. Несложные мероприятия будут полезными для детей и взрослых.
Детские инфекции – так называют группу инфекционных болезней, которые люди переносят в основном в детстве. К ним обычно относят ветряную оспу (ветрянку), краснуху, инфекционный паротит (свинку), корь, скарлатину, полиомиелит, коклюш, дифтерию. Инфекции передаются от больного к здоровому ребенку.
После перенесенного заболевания формируется стойкий (порою пожизненный) иммунитет, поэтому повторно этими инфекциями заболевают редко. Сейчас почти от всех детских инфекций есть вакцины.
ПРИЧИНЫ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ
Для развития того или иного инфекционного заболевания необходимы две составляющие:
- Возбудитель (болезнетворные вирусы, бактерии, грибы, простейшие и другие микроорганизмы). Вызовет ли он заболевание, зависит от его свойств: токсичности, способности проникнуть к человеку, вирулентности (необходимое количество частиц данного возбудителя), патогенности (способности заразить).
- Человек, восприимчивый к данному возбудителю. Разовьется ли у него данная болезнь, зависит как от местных факторов защиты, так и от общих.
Чаще всего источником инфекции является больной человек или животное. Носитель часто даже не подозревает о том, что выделяет болезнетворные микроорганизмы. Ведущие механизмы заражения: капельный, фекально-оральный, контактный, гемо-контактный.
- Для первого (капельного) передача инфекции происходит при чихании, кашле, разговоре, плаче. Возбудитель попадает во внешнюю среду и может далеко распространяться и долго оставаться активным. Так чаще всего передаются острые респираторные заболевания (ОРЗ), некоторые детские инфекции (корь, ветряная оспа, краснуха и другие).
- Кишечные инфекции передаются фекально-оральным механизмом. Микроорганизм выделяется с испражнениями. Далее с загрязненной водой, при переносе возбудителя мухами, через грязные руки и т.д. инфекция попадает к другому человеку.
- Контактный путь передачи возможен при непосредственном контакте больного и здорового или через предметы обихода (игрушки, предметы личной гигиены). Основными путями передачи являются половой, при поцелуях, через кожу, а также контактно-бытовой. Таким способом происходит заражение ВИЧ-инфекцией, хламидиозом, гепатитом В, дифтерией, бруцеллезом, сальмонеллезом и проч.
- Гемо-контактный путь передачи характерен для ВИЧ-инфекции, гепатита C и В, цитомегаловируса, малярии. Здесь можно выделить гемотрансфузионный путь (при переливании крови), с нестерильными инструментами, трансмиссивный (при укусе насекомыми) и вертикальный (от матери к ребенку во время беременности, родов и кормления грудью) пути передачи.
- ПРОФИЛАКТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ У РЕБЕНКАС развитием медицины все большее место в профилактике инфекционных заболеваний занимает вакцинация.
Прививки создаются против определенного возбудителя. При встрече с микроорганизмом, против которого человек вакцинирован, у него заболевание не развивается или проходит в легкой форме.
В каждой стране существует свой календарь прививок и ревакцинаций (повторной вакцинации для сохранения устойчивости против определенного возбудителя). Если ребенок здоровый, родился доношенным и не имеет противопоказаний, то он вакцинируется соответственно этому календарю. В противном случае для него составляется индивидуальный план проведения прививок.
Основные мероприятия для предотвращения заражения инфекционными заболеваниями, против которых не существует вакцины:
-
Изоляция больного проводится на дому или в медицинских учреждениях. Для контактных лиц вводится карантин. Его длительность определяется инкубационным периодом конкретной инфекции.
Острые респираторные инфекции (ОРИ) — это группа острых инфекционно-воспалительных заболеваний органов дыхания, развивающихся в результате аэрогенного инфицирования различными возбудителями (респираторными вирусами, бактериями, атипичными микроорганизмам
Вакцинопрофилактика ОРИ
В настоящее время не вызывает сомнений тот факт, что наиболее эффективным методом профилактики инфекционных заболеваний является активная специфическая иммунизация [8, 12]. Однако возможности вакцинопрофилактики респираторных инфекций существенно ограничены. Это обусловлено широким этиологическим спектром ОРИ (более 150 возбудителей), в то время как эффективные и безопасные вакцины разработаны лишь против нескольких респираторных патогенов, таких как вирус гриппа, гемофильная палочка (тип В) и пневмококк. Но, несмотря на столь ограниченный арсенал средств активной иммунизации против ОРИ, профилактический потенциал имеющихся вакцин должен быть использован максимально. Так противогриппозная вакцинация, широко проводимая в последние годы, позволила существенно уменьшить заболеваемость данной инфекцией среди привитых. При этом вводимая с 2006 г. обязательная противогриппозная иммунизация дошкольников и учеников 1–4 классов не только позволит снизить частоту гриппа среди вакцинированных, но и значительно ограничит распространение данной инфекции в организованных детских коллективах в целом [6].
Современные гриппозные вакцины являются тривакцинами, так как содержат штаммы (или их антигены) трех актуальных вирусов гриппа — А(Н1N1), A(H3N2) и В [8, 11, 12]. В России для иммунизации против гриппа у детей разрешены как живые, так и инактивированные вакцины (табл. 1). При этом живые вакцины используются только после достижения детьми 3-летнего возраста. Данный тип вакцин вводится интраназально — по 0,25 мл в каждый носовой ход, двукратно с интервалом 3–4 нед.
Среди инактивированных гриппозных вакцин различают цельновирионные, расщепленные и субъединичные. Цельновирионные вакцины содержат весь набор антигенов актуальных штаммов вируса гриппа. Иммуногенность цельновирионных вакцин высока, но из-за липидов вирусной оболочки, содержащихся в их составе, данные препараты более реактогенны. Цельновирионные гриппозные вакцины имеют существенные возрастные ограничения — их использование разрешено у детей старше 7 лет. Вакцины данного типа у детей вводятся только интраназально. При этом следует строго соблюдать рекомендованный режим дозирования — двукратное с интервалом 3–4 недели по 0,25 мл в каждый носовой ход. Следует отметить, что в последние годы цельновирионные гриппозные вакцины у детей используются редко.
Расщепленные гриппозные вакцины (сплит-вакцины) содержат поверхностные (гемагглютинин, нейраминидаза) и внутренние антигены, благодаря чему препараты характеризуются высокой иммуногенностью. При этом высокая степень очистки от реактогенных липидов определяет их хорошую переносимость. К расщепленным вакцинам относятся ваксигрип, бегривак, флюарикс. Большинство сплит-вакцин разрешены для использования у детей, начиная с 6-месячного возраста. Субъединичные гриппозные вакцины содержат только поверхностные антигены (гемагглютинин, нейраминидаза), что определяет хорошую иммуногенность и переносимость. К субъединичным вакцинам относятся гриппол, инфлювак, агриппал. Данные препараты, так же как и сплит-вакцины, разрешены для использования у детей с 6-месячного возраста. Следует отметить, что вакцинацию против гриппа необходимо проводить, строго придерживаясь международных рекомендаций по режиму дозирования. Так, иммунизация у детей первых 9 лет жизни, ранее не привитых и не болевших гриппом, должна проводиться двукратно с интервалом в 4 нед. При этом детям в возрасте от 6 мес до 3 лет 11 мес рекомендовано вводить по 0,25 мл вакцины, а начиная с 4-летнего возраста — по 0,5 мл.
Неспецифическая иммунопрофилактика и иммунотерапия ОРИ
Максимальное снижение заболеваемости ОРИ может быть достигнуто при сочетанном использовании вакцинации и средств неспецифической иммунопрофилактики (иммуномодуляторы). Для лечения и профилактики ОРИ в последние годы наиболее часто применяются такие иммуномодуляторы, как интерфероны, индукторы эндогенного интерферона и иммуномодуляторы бактериального происхождения. Кроме того, в комплексную систему неспецифической профилактики ОРИ входят фитоадаптогены с легким иммуномодулирующим эффектом (производные эхинации пурпурной, заманихи, корня солодки и т. д.) и поливитаминно-микроэлементные комплексы. Все реже в настоящее время используются препараты тимуса, а от введения с профилактической целью иммуноглобулинов (гамма-иммуноглобулинов) в последние годы отказались вообще.
Интерфероны. В течение нескольких десятилетий для лечения и профилактики респираторных инфекций у детей с успехом используются препараты интерферона, обладающие универсальным противовирусным эффектом. В результате воздействия интерферонов в клетках организма синтезируются ферменты, которые тормозят образование вирусных белков и разрушают вирусные рибонуклеиновые кислоты. Интерфероны также стимулируют экспрессию антигенов I и II классов главного комплекса гистосовместимости, что изменяет топографию клеточной мембраны, препятствует прикреплению вирусов к клеточной оболочке и нарушает их проникновение внутрь клеток. Кроме того, активизируя цитотоксическую активность Т-лимфоцитов, интерфероны стимулируют лизис клеток, инфицированных вирусами. Таким образом, интерфероны препятствуют вирусному инфицированию, а также подавляют репродукцию вирусов на стадии синтеза специфических белков [2, 7, 9]. Среди препаратов интерферона выделяют интерфероны природные (интерферон человеческий лейкоцитарный) и рекомбинатные (виферон, гриппферон и др.). При этом в последние годы для лечения и профилактики ОРИ все реже стали применять интерферон человеческий лейкоцитарный сухой и лейкинферон. В настоящее время предпочтение отдается рекомбинатным интерферонам (виферон, гриппферон). При этом наибольший опыт в педиатрической практике накоплен при использовании виферона — рекомбинатного интерферона α-2, обладающего также антиоксидантным эффектом за счет входящих в его состав витаминов С и Е. Наибольший терапевтический эффект от использования препаратов интерферона при лечении ОРИ достигается в тех случаях, когда этиология имеет вирусную или вирусно-бактериальную природу, а лечение начинается с первых часов заболевания [2, 7]. При этом включение данных препаратов в комплексную терапию ОРИ позволяет не только существенно уменьшить выраженность воспалительных процессов и продолжительность заболевания, но и снижает в целом риск развития осложнений.
Индукторы эндогенного интерферона. К химиотерапевтическим индукторам эндогенного интерферона относятся производные тилорона (амиксин), арбидол и циклоферон. Кроме того, эффектом усиления образования интерферона обладает анаферон — иммуномодулятор, содержащий сверхмалые дозы аффинно очищенных антител к гамма-интерферону человека. Имеются убедительные данные о профилактической и терапевтической эффективности данных лекарственных средств [2, 7, 9]. Следует отметить, что практически все представленные препараты не только индуцируют синтез эндогенного интерферона, но и обладают иммуномодулирующим эффектом (стимулируют фагоцитоз и клеточный иммунитет). При этом арбидол и амиксин оказывают также прямое ингибирующее действие на респираторные вирусы. При выборе конкретного препарата необходимо обращать внимание не только на его фармакологическую активность, но и на возрастные ограничения. Так анаферон разрешен к применению, начиная с 6-месячного возраста, арбидол может быть использован у детей старше 2 лет, в то время как амиксин и циклоферон имеют более жесткие возрастные ограничения [1, 10]. Циклоферон при этом разрешен у детей старше 4 лет, а амиксин (тилорон) — только у детей старше 7 лет. Особо следует подчеркнуть, что максимальная терапевтическая эффективность препаратов данного класса достигается в тех случаях, когда лечение начинается с первых часов заболевания.
Иммуномодуляторы бактериального происхождения в последние годы все шире используются для профилактики ОРИ, особенно у часто и длительно болеющих детей [3, 5, 7]. Терапевтическая эффективность и безопасность применяющихся у детей иммуномодуляторов бактериального происхождения подтверждена рядом контролируемых исследований. При этом различают следующие препараты: высокоочищенные бактериолизаты, мембранные фракции и рибосомально-протеогликановые комплексы. В свою очередь, среди высокоочищенных бактериолизатов выделяют препараты системного (бронхо-мунал, бронхо-ваксом) и топического действия (ирс 19, имудон). К препаратам, содержащим мембранные фракции бактериальной стенки, относится биостим, а также ликопид, в состав которого входит мурамилдипептид — синтетический аналог иммуноактивной части клеточной мембраны бактерий. Рибосомально-протеогликановые комплексы (рибомунил) содержат рибосомы определенных респираторных патогенов и мембранные факторы. В целом механизм действия всех иммуномодуляторов бактериального происхождения связан с их стимулирующим действием на фагоциты, повышением продукции интерферона и активацией естественных киллеров. Кроме того, ряд препаратов (бактериолизаты и рибосомально-протеогликановые комплексы) обладают легким вакцинирующим эффектом против тех возбудителей, антигены которых входят в их состав. При этом очень важно подчеркнуть, что благодаря этому поддерживается протекторная активность местного иммунитета (препараты потенцируют специфический иммунитет на слизистых). Учитывая тот факт, что в состав данных иммуномодуляторов входят антигены наиболее распространенных бактериальных возбудителей респираторных инфекций (пиогенный стрептококк, пневмококк, гемофильная палочка и т. д.), становится понятной их высокая профилактическая эффективность. Помимо этого, иммуномодуляторы бактериального происхождения обладают и терапевтическим эффектом, что позволяет назначать их короткими курсами во время ОРИ или при обострении хронических заболеваний ЛОР-органов. При этом отмечено, что данные препараты при одновременном использовании с антибиотиками потенцируют их антибактериальную активность. Установлено также, что иммуномодуляторы бактериального происхождения повышают иммуногенность вакцин, поэтому в последние годы, особенно у часто болеющих детей, плановую иммунизацию рекомендуют проводить на фоне приема данных препаратов [3, 7, 9].
В комплекс профилактических и терапевтических мероприятий при ОРИ может входить и назначение иммуномодуляторов растительного происхождения. Наиболее широко в последние годы в педиатрической практике стали использовать производные эхинацеи пурпурной (иммунал и др.). Эффективность препаратов эхинацеи пурпурной связывают с активацией неспецифического иммунитета. Иммунал назначают как для лечения неосложненных ОРИ (в течение 1 нед), так и для их профилактики (не более 8 нед). Иммунал (капли) назначают детям от 1 года до 4 лет — по 1 мл 3 раза в день, детям от 6 лет до 12 лет — по 1,5 мл 3 раза в день. При использовании иммунала в таблетках следует соблюдать следующий режим дозирования — детям от 4 до 6 лет — по 1 таблетке 1–2 раза в сутки, детям 6–1 2 лет — по 1 таблетке 1–3 раза в день [1, 10].
В последние годы иммуномодуляторы тимического происхождения, как природные (тималин, тактивин, тимоптин, тимактид, тимостимулин, вилозен), так и синтетические (тимоген) для профилактики и лечения ОРИ используются все реже. Это связано с тем, что корректное использование данных лекарственных средств требует предварительного иммунологического обследования и выявления убедительных данных о нарушении клеточного иммунитета. Иммуноглобулины, ранее широко используемые для профилактики и лечения ОРИ у детей, в настоящее время также применяются только по специальным показаниям. Назначение при данных состояниях иммуноглобулинов может быть оправдано лишь в тех случаях, когда заболевание приобретает тяжелое и осложненное течение, либо развивается на фоне выраженного иммунодефицитного состояния (агаммаглобулинемия, комбинированные иммунодефициты, общая вариабельная иммунная недостаточность, приобретенные гипогаммаглобулинемии на фоне нефротического синдрома, энтеропатий, хронического лимфолейкоза и др.). Предпочтение при этом должно отдаваться препаратам иммуноглобулина, которые предназначены для внутривенного введения (интраглобин, пентаглобин и др.).
Таким образом, в настоящее время в арсенале врачей-педиатров имеются высокоэффективные средства специфической и неспецифической иммунопрофилактики, рациональное использование которых позволяет не только существенно снизить заболеваемость ОРИ у детей, но и сократить риск развития тяжелых и осложненных форм заболевания.
Литература
А. Л. Заплатников, доктор медицинских наук, профессор
РМАПО, Москва
Отечественные педиатры до настоящего времени в группу ЧБД относят детей на основании критериев, предложенных А. А. Барановым и В. Ю. Альбицким (табл.).
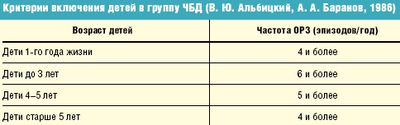
В то же время некоторые клиницисты высказывают мнение, что если у детей раннего возраста, особенно в период адаптации к детскому коллективу, острые респираторные вирусные инфекции (ОРВИ) протекают легко, то допустимая частота заболеваний может достигать до 8 раз в год.
Хорошо известно, что острые респираторные инфекции являются самыми частыми заболеваниями как у детей, так и у взрослых. Но наиболее высокий уровень заболеваемости респираторными инфекциями отмечается у детей дошкольного возраста, посещающих организованные коллективы. Частые ОРЗ у детей в настоящее время представляют не только медицинскую, но и социально-экономическую проблему.
С другой стороны, контакт и взаимодействие с респираторными инфекциями — необходимые условия становления иммунной системы ребенка, приобретение им иммунологического опыта, необходимого для адекватного реагирования на микробную агрессию. Однако частые респираторные заболевания, следующие одно за другим, безусловно, оказывают на ребенка негативное воздействие.
Таким образом, выделение диспансерной группы ЧБД является своевременным и актуальным, однако в каждом конкретном случае необходимо проводить комплексное обследование ребенка для уточнения причин у него высокого уровня респираторной заболеваемости. Диспансерное наблюдение за детьми, у которых повторные эпизоды респираторных инфекций обусловлены стойкими изменениями иммунитета, врожденными или наследственными заболеваниями, должно проводиться в строгом соответствии с основным заболеванием.
Основными возбудителями ОРЗ являются различные вирусы, тропные к эпителию дыхательных путей и способствующие их вторичной колонизации бактериями. Вирусные инфекции повреждают эпителий дыхательных путей и вызывают воспаление слизистой оболочки. Для воспаления респираторного тракта характерно повышение продукции вязкой слизи, что проявляется насморком и кашлем. Вязкий секрет способствует прилипанию (адгезии) возбудителей респираторных инфекций на слизистых оболочках респираторного тракта, что создает благоприятные условия для развития бактериальной суперинфекции. В свою очередь микроорганизмы и их токсины ухудшают движение ресничек эпителия, нарушают дренажные функции бронхиального дерева, снижают бактерицидные свойства бронхиального секрета и местную иммунологическую защиту дыхательных путей с высоким риском развития затяжного и хронического течения воспалительного процесса. Поврежденный эпителий бронхов имеет повышенную чувствительность рецепторов к внешним воздействиям, что значительно повышает вероятность развития бронхоспазма и бактериальной суперинфекции.
Основными бактериальными возбудителями ОРЗ являются пневмотропные микроорганизмы, в т.ч. пневмококк и другие грамположительные кокки, палочка гемофилюс инфлюенца, моракселла катаралис, атипичные возбудители (микоплазма, хламидофила пневмонии) и пр. Считают, что первичная вирусная инфекция часто приводит к активации эндогенной условно-патогенной флоры. Причина более легкой трансформации этой микрофлоры в патогенную у ряда детей связана с индивидуальными особенностями иммунного ответа, нарушением барьерной функции респираторного тракта, снижением местного иммунитета, а также с суперинфицированием бактериальными агентами. Присоединение бактериальной инфекции приводит к нарастанию тяжести заболевания и может быть основной причиной неблагоприятного исхода болезни. Характер клинической картины ОРЗ во многом обусловлен патогенными свойствами возбудителя. Однако известно, что чем моложе ребенок, тем меньше специфических признаков имеет заболевание.
Таким образом, инфекционное воспаление является основным патогенетическим звеном клинических проявлений острых респираторных инфекций. Развитие воспаления слизистой оболочки верхних и нижних дыхательных путей способствует гиперсекреции вязкой слизи, формированию отека слизистой оболочки респираторного тракта, нарушению мукоцилиарного транспорта и бронхиальной обструкции. Это приводит к заложенности носа, выделениям носового секрета, гиперемии зева, боли в горле, отеку миндалин, осиплости голоса, появлению кашля и других симптомов острого респираторного заболевания, в том числе ларинготрахеита и острого бронхита. У части больных развивается обструктивный бронхит.
Лечение
Известно, что до настоящего времени не существует универсальных и безопасных химиопрепаратов, эффективных в отношении большинства респираторных вирусов. Противовирусные химиопрепараты (рибавирин и др.) у детей применяют только при тяжелом течении ОРВИ установленной этиологии. Использование противовирусных мазей типа Оксолиновой может рассматриваться только как профилактическое средство, а назначение таких препаратов, как Ремантадин, детям первых лет жизни противопоказано вследствие его высокой токсичности и недостаточной эффективности.
Достаточно широкое применение при вирусных респираторных инфекциях нашли препараты интерферона, которые как факторы защиты и средства поддержания иммунитета обладают самым широким спектром профилактического и лечебного действия. Интерфероны — естественные факторы защиты, то есть вырабатываются самим организмом при его контакте с инфекциями различного происхождения (вирусами, бактериями, грибами и др.). Следовательно, применение препаратов интерферона абсолютно естественно для человека. Кроме того, в силу своих биологических особенностей воздействия на возбудителей инфекций, интерфероны являются универсальными защитниками, они эффективны в отношении всех респираторных вирусов. Помимо противовирусного и противомикробного воздействия препараты интерферона повышают собственные защитные силы и предотвращают вредное воздействие радиации на организм человека.
Очевидно, что в практическом здравоохранении препараты интерферона широко применяются. Сначала это были препараты лейкоцитарного интерферона, получаемого из донорской крови. Впоследствии развитие биотехнологии позволило создать рекомбинантные (генно-инженерные) препараты человеческих интерферонов, во многом превосходящие препараты первого поколения. В настоящее время существует довольно много препаратов рекомбинантных интерферонов как отечественного, так и зарубежного производства: Виферон, Реаферон, Гриппферон, Реальдирон, Интрон А, Роферон-А и др.
Иммунокоррегирующие и иммуномодулирующие препараты при ОРЗ оказывают как профилактический, так и лечебный эффект. Имеются убедительные данные о высоком терапевтическом эффекте при лечении детей с гриппом и ОРВИ индукторов эндогенного интерферона (Амиксин, Арбидол, Циклоферон). При этом Арбидол может быть использован у детей начиная с 2-летнего возраста, Циклоферон разрешен для применения у детей старше 4 лет, а Амиксин — только у детей старше 7 лет. Безусловно, синтетические иммуностимуляторы, препараты тимического происхождения и некоторые другие обладают выраженными эффектами на иммунную систему, однако решение о необходимости их применения, особенно у детей, должно приниматься только после клинико-иммунологического обследования, уточнения типа дисфункции иммунной системы и при наличии четких клинико-иммунологических показаний. При этом сама терапия должна проводиться при обязательном клиническом мониторинге и иммунологическом контроле.
Очень эффективным иммуномодулятором является повышение температуры тела, когда усиливается синтез естественной иммунной защиты — интерферонов. Многие микроорганизмы не могут размножаться при температуре 38°С. Поэтому снижать температуру до 39°С у взрослых и 38,5°С у детей не рекомендуется (речь идет о здоровых в остальном людях), если подъем температуры не сопровождается сильной головной болью, ломотой в мышцах и суставах. В качестве жаропонижающих препаратов у детей можно использовать только препараты парацетамола или ибупрофена. Комплексные противопростудные препараты, вопреки создающемуся из-за рекламы впечатлению, не лечат респираторную инфекцию, а только облегчают ее симптомы.
Антибактериальная терапия системными антибиотиками при ОРЗ малоэффективна и показана крайне редко, не более чем в 10% всех случаев заболевания. Назначив системный антибиотик без должных оснований, врач повышает риск побочных явлений, нарушает микробиоценоз, способствует снижению иммунитета и распространению лекарственной резистентности. Местная антибактериальная терапия обеспечивает непосредственное воздействие на очаг инфекции, создает оптимальную концентрацию препарата и не имеет системных побочных эффектов. Одним из лучших местных антибактериальных препаратов для лечения ОРЗ у детей и взрослых является фюзафюнжин (Биопарокс), который уникален благодаря своему двойному действию: антибактериальному и противовоспалительному.
Для воспалительных заболеваний респираторного тракта характерно изменение вязкости мокроты и снижение мукоцилиарного клиренса. Если перистальтические движения мелких бронхов и деятельность реснитчатого эпителия не обеспечивают необходимого дренажа, развивается кашель. Следовательно, кашель — это защитный рефлекс, направленный на восстановление проходимости дыхательных путей. Очевидно, что необходимость в подавлении кашля у детей с использованием истинных противокашлевых препаратов с патофизиологических позиций не оправдана. Целью рациональной терапии является разжижение мокроты, снижение ее адгезивности (вязкости) и увеличение тем самым эффективности кашля. Для этого используют лекарственные средства, стимулирующие отхаркивание (фитопрепараты, щелочные растворы) и муколитики (бромгексин, амброксол, ацетилцистеин и др.). Эти препараты улучшают мукоцилиарный клиренс и тем самым способствуют уменьшению воспаления слизистых оболочек респираторного тракта.
Острые респираторные инфекции у часто болеющих детей иногда могут протекать очень тяжело, с выраженным токсикозом, гипертермией, синдромом ацетонемической рвоты, бронхообструктивным синдромом. Лечение в этом случае должно строиться с учетом необходимой посиндромной терапии. При тяжелом и/или осложненном течении ребенок нуждается в госпитализации и проведении лечения в условиях стационара.
Таким образом, лечение острых респираторных заболеваний у часто болеющих детей является актуальной, но непростой задачей. Комплексная терапия должна строиться с учетом основных этиологических и патогенетических факторов заболевания, а использование современных фармакологических препаратов обеспечивает эффективность проводимого лечения. В то же время своевременное проведение профилактических мероприятий может существенно уменьшить частоту респираторных инфекций у детей.
Профилактика
Наилучшей системой профилактики острых респираторных заболеваний у часто болеющих детей, безусловно, является формирование собственного адекватного иммунного ответа. Способствуют этому здоровый образ жизни, рациональный режим дня, полноценное питание, разнообразные программы закаливания.
Профилактика респираторных инфекций часто болеющих детей предусматривает ограничение контактов ребенка с больными гриппом и ОРВИ, проведение санитарно-гигиенических мероприятий, сокращение использования городского транспорта и удлинение времени пребывания ребенка на воздухе. Частая респираторная заболеваемость тесно связана с пассивным курением, поэтому прекращение его — важное условие лечения и профилактики. Все дети, склонные к частым респираторным инфекциям, должны быть осмотрены и, при необходимости, пролечены ЛОР-врачем.
Основными методами повышения сопротивляемости ребенка инфекционным агентам служит закаливание. Систематическое контрастное воздушное или водное закаливание сопровождается повышением устойчивости организма к температурным колебаниям окружающей среды и повышением иммунологической реактивности организма. Адаптационные возможности ребенка хорошо поддаются тренировке. Использование любых методов закаливания совершенствует работу аппарата терморегуляции и расширяет возможности приспособления организма к изменившимся температурным условиям. Закаливание не требует очень низких температур, важна контрастность воздействия и систематичность проведения процедур. Хорошо закаливают воздействия на подошвы ног и, постепенно — на всю кожу туловища и конечностей. Максимальная длительность закаливающих процедур не должна превышать 10–20 минут, гораздо важнее его регулярность и постепенность. Было показано, что у часто болеющих детей сочетание местных закаливающих процедур стоп и носоглотки через 3–4 месяца восстанавливало цитологические показатели носового секрета. Закаливающие процедуры хорошо сочетать с проведением гимнастики и массажа грудной клетки. Закаливание после нетяжелого ОРЗ можно возобновить (или начать) через 7–10 дней, при заболевании с длительностью температурной реакции более 4 дней — через 2 недели, а после 10-дневной лихорадки — через 3–4 недели. Эффективность закаливания можно оценить не ранее чем через 3–4 месяца, а максимальный эффект наблюдается через год от начала регулярных процедур.
Учитывая ведущую роль дисфункций иммунитета в развитии повышенной восприимчивости детского организма к респираторным инфекциям, кроме комплекса общеукрепляющих мероприятий с целью профилактики используется целый ряд иммуномодулирующих лекарственных средств. При этом большинство авторов подчеркивают, что использование иммуномодулирующих препаратов с целью предупреждения респираторных инфекций у часто болеющих детей должно проводиться на фоне обязательного соблюдения общих принципов профилактики и оздоровления.
Так, существуют рекомендации по сезонному курсовому (1–2 раза в год) применению препаратов рекомбинатного интерферона (Виферона, Гриппферона) с целью повысить неспецифическую резистентность часто болеющих детей к острым респираторным заболеваниям.
Через активацию врожденного и адаптивного иммунитета происходит поддержание целостности слизистых и развитие полноценной защиты респираторного тракта. Из средств неспецифической профилактики хорошо известны растительные адаптогены: китайский лимонник, элеутерококк, женьшень, эхинацея, левзея. Наиболее часто применяются препараты, полученные из эхинацеи (Иммунал, Иммунорм, Эхинацин ликвидум). Хорошо зарекомендовал себя Биоарон С (сочетание алоэ и черноплодной рябины).
В настоящее время возрос интерес к иммуномодулирующим лекарственным средствам бактериального происхождения, обладающим также и вакцинальным эффектом, которые не только повышают активность неспецифических факторов иммунной защиты, но и способствуют формированию специфического иммунного ответа к наиболее значимым пневмотропным бактериальным возбудителям. Среди современных иммуномодуляторов бактериального происхождения выделяют высокоочищенные бактериолизаты, мембранные фракции и рибосомальный иммуномодулятор Рибомунил, в состав которого входят не лизаты бактерий, а их рибосомы и фрагменты клеточной стенки (протеогликаны), что и определяет высокую клинико-иммунологическую эффективность и минимальную реактогенность этого препарата, сочетающего свойства вакцины и неспецифического иммуномодулятора.
Часто возникает вопрос о возможности одновременного проведения календарной вакцинации или гриппозной прививки детям, получающим лечение бактериальными вакцинами. Специальными исследованиями было показано, что такое сочетание не только возможно, но и желательно, поскольку оно может сопровождаться усилением иммунного ответа. Вполне оправдано и совмещение профилактической вакцинации с началом лечения бактериальными вакцинами.
Вообще вакцинация часто болеющих детей является одним из самых важных профилактических мероприятий. Частые ОРВИ не фигурируют в списке противопоказаний к проведению прививок. Поскольку частые ОРВИ у этой группы детей не свидетельствуют о наличии иммунодефицита, они не могут быть поводом для отвода от прививок. По окончании ОРВИ, как и других острых заболеваний, прививки возможно проводить через 2–3 недели после нормализации температуры.
По вопросам литературы обращайтесь в редакцию.
Читайте также:

