Низкие эритроциты в крови при инфекционных заболеваниях
Обновлено: 17.04.2024
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Ни одно профилактическое обследование не обходится без общего анализа крови. Это самый распространенный и рутинный тест, который поможет Вам определить, здоровы Вы или больны. На то, что в Вашем организме протекает какой-либо патологический процесс, укажут отклонения в общем анализе крови.
Чтобы правильно оценить свое здоровье, учтите, что:
- Небольшое отклонение от нормы – не повод лечиться. 5% здоровых людей могут не вписаться в установленную норму. Каждый организм индивидуален, а лабораторные методы диагностики несовершенны. Если Вы сдадите кровь в разные часы дня, Ваши показатели точно будут немного отличаться.
- Лаборатории устанавливают свою норму. Прежде, чем приступать к самостоятельной оценке данных общего анализа крови, обратите внимание на референсные значения – цифры, указывающие пределы нормы для данной лаборатории. Они записаны в бланке анализа. Каждая лаборатория использует разные анализаторы и реагенты, поэтому врачи рекомендуют сдавать повторно кровь в одном и том же медицинском центре.
- Ваша норма зависит от пола и возраста. Никогда не сравнивайте свои анализы с анализами других пациентов. То, что считается нормой для женщин, может быть патологией для мужчин и детей. Для пожилых людей и вовсе характерно изменение всех показателей.
- Значения анализа могут быть ложными. В зависимости от того, как Вы провели день до сдачи крови, Ваши показатели могут быть ниже или выше истинных значений. Еда, физическая активность, нервные стрессы, курение, количество выпитой воды и другие факторы – все это повлияет на данные исследования.
Если Вы не уверены, что оценили свой анализ верно, проконсультируйтесь с врачом, а только затем сдавайте кровь на исследование повторно.
1. У Вас низкий уровень гемоглобина и мало эритроцитов
Гемоглобин – это дыхательный белок внутри красных кровяных клеток, переносящий кислород. В общем анализе крови белок обозначают аббревиатурой HBG. Если гемоглобин ниже 130 – 140 грамм/литр, то у Вас, вероятно, анемия или малокровие. Но отклонение от указанной в бланке нормы на 10 г/л обычно не имеет серьезного диагностического значения.

Важно!
В женском организме всегда меньше гемоглобина, поэтому не стоит волноваться, если после месячных его значение у Вас будет в пределах 120 – 140 г/л. Это абсолютная норма для женщин.
Как правило, при анемии вместе с гемоглобином уменьшается уровень эритроцитов, поэтому оба показателя рассматривают вместе.
Низкий уровень гемоглобина и эритроцитов наблюдается, если:
- в Вашей пище мало микроэлементов и витаминов, необходимых для синтеза гемоглобина;
- Вы недавно потеряли много крови;
- у Вас периодически выделяется небольшое количество крови с рвотными массами, мокротой, калом или мочой;
- Вы отравились или перенесли острое инфекционное заболевание;
- у Вас патология костного мозга или Вы принимаете препараты, угнетающие кроветворную систему.
Внешне недостаток гемоглобина может никак не проявляться, но если Вас часто беспокоят такие симптомы как общая слабость, бледность кожи и учащенное сердцебиение, диагноз анемии налицо.
Гемоглобин ниже нормы может быть симптомом дисфункции печени и почек, дефицита белка или избытка других веществ в крови, например, триглицеридов, лейкоцитов и патологических гемоглобинов. Последние образуются при болезнях крови. Нередко гемоглобин не снижен, но из-за разбавления крови в 1 мл его становится относительно мало. Например, если почки вовремя не удаляют воду из организма, жидкая часть крови увеличивается. Чтобы избежать ложных результатов, обязательно проинформируйте врача, если накануне пили много воды или у Вас часто отекают ноги. Абсолютно нормальным является небольшое снижение гемоглобина у беременных, ведь кровь у них всегда немного "разбавляется". Но если со второго триместра беременности гемоглобин находится на отметке менее 110 г/л, значит у будущей мамы дефицит железа.
По уровню гемоглобина можно частично определить причину анемии. Если содержание гемоглобина в крови 85 – 120 г/л, то у Вас недостаток железа. Если же показатель ниже 85 г/л, возможными причинами отклонения могут быть значительная кровопотеря, дефицит витамина B12, угнетение функции костного мозга или интоксикации, из-за которых погибает значительная часть красных кровяных клеток.
Интересный факт
Красный цвет крови придает именно гемоглобин, а точнее входящие в его состав атомы двухвалентного железа. Но есть люди с редкой врожденной аномалией, у которых кровь "голубая". При болезни под названием метгемоглобинемия до 50% железа в составе гемоглобина трехвалентное. Такое соединение не может транспортировать кислород, как это делает нормальный гемоглобин, поэтому у людей с высоким уровнем аномального гемоглобина присутствует постоянная синюшность, а кровь действительно приобретает некий голубой оттенок.
2. Изменен цветовой показатель
Цветовой показатель – это количество гемоглобина в эритроците. В норме он составляет 0,8 – 1,1. Цветовой показатель может указать на патологию, только если у Вас понижено содержание гемоглобина и эритроцитов. В остальных случаях его значения не важны.

Если цветовой показатель выше 1,1, Ваша анемия вызвана дефицитом фолиевой кислоты и витамина B12 либо тяжелым гастритом и полипозом желудка, из-за которого витамин не может быть усвоен. Цветовой показатель ниже 0,8 указывает на дефицит железа либо отравление свинцом.
Интересный факт
В отличие от других клеток, зрелые эритроциты не содержат ни ядра, ни внутриклеточных элементов. Свободное пространство полностью заполняют сотни молекул гемоглобина.
Подпишитесь на Здоровьесберегающий видеоканал


3. В крови много эритроцитов
Если красных кровяных клеток (RBC) более 5 – 6 миллионов в одном микролитре, значит у Вас эритроцитоз. Это не болезнь, а синдром, который развивается по разным причинам. Эритроцитоз может быть связан со стимуляцией активности костного мозга.

Костный мозг начинает вырабатывать много красных кровяных клеток, когда ткани испытывают постоянный недостаток кислорода, а именно при болезнях легких, пороках сердца, постоянных физических нагрузках и ожирении. Эритроциты всегда чуть выше нормы у людей, которые проживают в высокогорных районах или у тех, чья профессия связана с постоянными перелетами, у курильщиков и у злоупотребляющих алкоголем. Даже сильный эмоциональный стресс может вызвать подобное отклонение в общем анализе крови.
Многие гормональные болезни тоже проявляются повышением уровня эритроцитов в крови. Возможная причина – проблема в Ваших надпочечниках в виде гормонально активной опухоли. Иногда эритроцитоз может быть симптомом очень опасных болезней почек – поликистоза, гидронефроза и даже рака. Редко эритроцитоз бывает семейным. В этих случаях он не несет серьезной опасности и считается доброкачественной врожденной особенностью.
Интересный факт
Клетки составляют 45% крови, а остальное – это плазма или жидкость желтого цвета, в которой растворены питательные вещества, соли, гормоны и даже метаболиты (шлаки). 40% клеток составляют эритроциты, 4% тромбоциты и только 1% лейкоциты.
4. Тромбоцитопения – дефицит тромбоцитов
Низкий уровень тромбоцитов (PLT) или тромбоцитопения – очень опасное отклонение. Тромбоциты нужны, чтобы при кровотечении быстро заблокировать поврежденный участок сосуда. Если показатель у Вас меньше 180 тысяч в 1 микролитре, кровь будет останавливаться очень медленно, а значит, Вы рискуете потерять много крови даже при небольшом ранении.

Недостаток тромбоцитов может быть врожденным или приобретенным. Врожденные причины всегда связаны с тем, что костный мозг не в состоянии продуцировать кровяные клетки в нужном объеме. Приобретенные возникают не только из-за угнетения кроветворения, но и если тромбоциты стали мишенью для лимфоцитов и антител при аутоиммунных заболеваниях. Тромбоциты вовлекаются в иммунные реакции, потому что выполняют еще и транспортную функцию. На их мембране удобно располагаются циркулирующие иммунные комплексы, которые образуются после того, как антитела нейтрализовали какое-либо инородное тело. Но эти же циркулирующие комплексы запускают реакцию, из-за которой тромбоциты могут быть разрушены.
Тромбоцитопения может означать, что организм за короткий промежуток времени израсходовал почти все "кровоостанавливающие" клетки. Поэтому, например, во время менструации их количество может уменьшиться вплоть до 50%.
5. Тромбоциты выше нормы
Содержание тромбоцитов более 320 тысяч в 1 микролитре может сигнализировать о циррозе печени, ревматизме, злокачественных опухолях, лимфогранулематозе, остеомиелите, туберкулезе и язвенном поражении толстой кишки.

6. Лейкоцитоз – много лейкоцитов
Лейкоциты – это белые клетки крови, которые защищают нас от микробов и токсинов, а также очищают организм от разрушенных клеток. Циркулирующие клетки выполняют рутинное обезвреживание, но если в организм попадает много вредных веществ, требуется больше "защитников". Если в анализе содержится более 9 тысяч лейкоцитов в 1 микролитре, значит у Вас одно из трех состояний – воспалительный процесс, интоксикация или значительное повреждение тканей.
Обратите внимание на цифры показателя. Они подскажут, что именно происходит в Вашем организме:
- Если на бланке указано 15 – 25 тысяч лейкоцитов, вероятная причина – бактериальное заражение. Чаще всего такое количество "белых защитников" организм тратит, чтобы уничтожить стафилококки, стрептококки, кишечную палочку, возбудителей дифтерии и гонореи.
- Уровень лейкоцитов до 22 тысяч нередко возникает из-за прерывания трубной беременности, о которой женщина может даже не знать.
- Если обнаружено отклонение в 20 – 40 тысяч лейкоцитов, у Вас может быть массивное разрушение клеток, например, при воспалении легких, травмах, ожогах, уремии или подагре.
- Очень плохой признак – присутствие более 50 тысяч белых кровяных клеток. Такое состояние почти всегда означает злокачественную опухоль.

Интересный факт
После еды уровень лейкоцитов немного возрастает. Это происходит, когда триглицериды, то есть жирные кислоты, быстро всасываются из съеденного в кровь. Триглицериды способны стимулировать воспалительную реакцию, то есть небольшое и кратковременное увеличение лейкоцитов. Именно поэтому врачи настоятельно рекомендуют сдавать кровь натощак.
7. Отклонение в лейкоцитарной формуле
Лейкоцитарная формула – это число всех видов иммунных клеток в мазке крови. Лейкоциты, как защитные клетки, подразделяются на разные группы, в зависимости от задачи, которую они выполняют. Лейкоцитарная формула указывает, за счет каких именно лейкоцитов у Вас повышено общее число белых клеток, и какая болезнь скрывается за отклонением данного показателя.
Лейкоцитарная формула представлена следующими видами белых кровяных клеток:
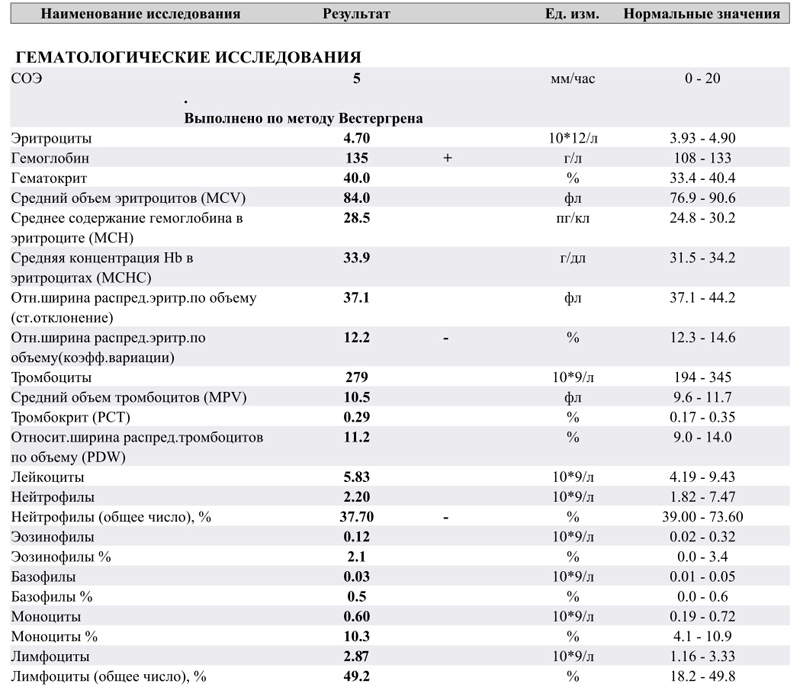
Обычно содержание этих пяти лейкоцитарных клеток считают в процентах. На любое повреждение первыми реагируют именно нейтрофилы, поэтому если у Вас много нейтрофилов, то где-то в организме точно травмировались ткани, либо началось гнойное воспаление. Нередко нейтрофилы активируются при отравлении, особенно свинцом.
Лимфоциты увеличиваются, если в Ваш организм попали вирусы. Это может быть заболевание, о котором Вы даже не подозреваете, например, вирусный гепатит или цитомегаловирусная инфекция.
Много моноцитов образуется при туберкулезе, волчанке или ревматоидном артрите.
Эозинофильные лейкоциты увеличиваются, когда начинается аллергическая реакция с участием антител. Повышение данного показателя может указывать на склонность к аллергии, присутствие лямблий и глистов, или ревматоидный артрит.
Интересный факт
У эозинофилов есть суточный ритм. Они увеличиваются к ночи, а днем их содержание минимальное. По этой причине анализ крови лучше сдавать в дневное время, иначе может потребоваться повторное исследование, чтобы исключить патологическое повышение эозинофилов.
Преобладание базофилов наблюдается, если у Вас понижена функция щитовидной железы, дефицит железа или есть аллергия на пищу и лекарства. Также эти клетки увеличиваются во время овуляции, при беременности и лечении климактерических расстройств эстрогенными препаратами. В некоторых случаях базофилы повышаются при раке легких.
Отклонение лейкоцитарной формулы влево
Левая и правая стороны на лейкоцитарной формуле – это условные пункты на графике созревания лейкоцитов. Если в анализе указано, что есть "сдвиг лейкоцитарной формулы влево", то это значит, что "молодых" форм нейтрофилов, которые находятся в начале линии, то есть слева, больше, чем зрелых, расположенных в правой стороне. Такое наблюдается, если во время воспаления имеющихся нейтрофилов не хватает, и костный мозг выпускает "клетки", еще не созревшие полностью. Очень резкий сдвиг "влево" при высоких значениях общего количества лейкоцитов указывает на злокачественную опухоль костного мозга.
Сдвиг лейкоцитарной формулы вправо
Разумеется, сдвиг может быть и вправо. В большинстве случаев это указывает не на болезнь, а на излечение, когда зрелые нейтрофилы побеждают возбудителей инфекции. Но если Вы не переносили никаких болезней в последнее время, возможно, "сдвиг вправо" связан с патологией почек или печени.
8. У Вас мало лейкоцитов
Низкий показатель белых кровяных клеток считается еще более опасным состоянием, которое указывает на аутоиммунное воспаление, поражение селезенки и передозировке противовоспалительными или антибактериальными препаратами.

Важно знать, что не каждая инфекция вызывает лейкоцитарную реакцию. При вирусных инфекциях, тифе, сальмонеллезе может быть даже дефицит лейкоцитов, поэтому только на этот показатель полагаться нельзя.
9. Повышена скорость оседания эритроцитов (СОЭ)
В крови, которую собрали в пробирке, эритроциты, как наиболее тяжелые клетки, оседают, образуя "монетные столбики". Но скорость этой реакции у здоровых и больных людей отличается. Сразу отметим, что когда скорость замедляется, анализ выдает показатель выше нормы. А норма СОЭ – 10 – 20 мм в час.
А вот когда СОЭ становится более 20 мм в час, значит эритроцитам "осесть" мешают так называемые "белки острой фазы". Они не определяются в общем анализе крови, но их наличие врачи предполагают при отклонении показателя.
Умеренное повышение СОЭ в пределах 30 – 40 мм в час может указывать на многочисленные патологии – воспаление, интоксикацию, распад тканей или иммунные повреждения. Если же СОЭ превышает 60 мм в час, высока вероятность злокачественной опухоли. Но помните, что скорость оседания эритроцитов – это неспецифический показатель, и узнать, что именно происходит в Вашем организме только с его помощью нельзя.

Важно!
При анемиях, когда количество эритроцитов уменьшается, всегда повышается СОЭ, ведь, чтобы создать "столбики", красные кровяные тельца должны добраться друг до друга. Чем их меньше, тем дольше они будут собираться в кучу. Поэтому при низком уровне эритроцитов показатель СОЭ теряет свою важность.
10. Снижение содержания всех клеток крови
Если общий анализ крови выдает понижение всех форменных элементов, то, возможно, у Вас тяжелая недостаточность кроветворения. Костный мозг перестает выделять лейкоциты, эритроциты и тромбоциты при злокачественных опухолях, химиотерапии, остеопорозе и тяжелых нарушениях обмена веществ.
Интересный факт
У зрелых клеток крови разная продолжительность жизни. Эритроциты – самые "живучие", они сохраняются в крови в течение 120 дней. Тромбоциты обновляются каждые 9 дней, а белые клетки крови – от нескольких часов до нескольких дней.
11. В крови обнаружены атипичные мононуклеары
Иногда при исследовании "белой крови" лаборанты обнаруживают измененные лимфоциты или атипичные мононуклеары. Если их число среди всех лейкоцитов превышает 10%, то об этом указывают на бланке в дополнительной графе.
Атипичные мононуклеары в большом количестве сигнализируют о вирусном заболевании "инфекционный мононуклеоз". Но появление этих клеток также может быть симптомом аутоиммунных болезней, злокачественных опухолей, патологии печени или почек, а также таких вирусных инфекций как герпес или ВИЧ.
Кроме эритроцитов, кровь содержит плазму, тромбоциты, лейкоциты. Однако количество эритроцитов так велико, что всего пара капель крови содержит около одного миллиарда этих клеток. Они составляют около 40% всего объема крови. Собственно, именно эритроциты и придают нашей крови характерный красный цвет за счет содержания гемоглобина.
Эритроциты не вечны, со временем они изнашиваются и в конечном итоге умирают. Средний жизненный цикл эритроцита составляет примерно 120 дней – всего четыре месяца. Однако не стоит переживать, костный мозг постоянно производит новые клетки и поддерживает нужный уровень красных кровяных телец. Различные неблагоприятные обстоятельства могут сокращать или, наоборот, увеличивать их скорость воспроизводства и влиять на продолжительность их жизни – таким образом, нарушается баланс состава крови. Повышение или понижение красных кровяных телец связано с разными патологическими состояниями. Рассмотрим этот вопрос подробнее.
Эритроциты в крови в норме
Границы нормы различаются в зависимости от пола, возраста и других особенностей.
Так, для взрослого мужчины она составляет от 4,0 до 5,1×10¹² единиц на литр крови, а для женщин — 3,7 до 4,7×10¹² в 1 л.
У беременных женщин эритроциты могут снижаться до 3–3,5 х 10¹² в 1 л.
У детей до года концентрация красных кровяных телец постоянно меняется, поэтому для оценки состава их крови существует специальная таблица, которой руководствуются врачи при расшифровке анализов.
Повышенные эритроциты
Эритроциты могут быть повышены из-за множества причин, начиная от банального обезвоживания и заканчивая эритремией – хроническим лейкозом. Поэтому при любых отклонениях в результатах анализов необходимо проконсультироваться со специалистом, чтобы определить причину.
Увеличение числа эритроцитов называют эритроцитозом, который бывает:
1. Первичный. Редкое наследственное заболевание, характеризующееся упадком сил, головокружением и более темным цветом слизистых оболочек.
2. Вторичный. Вызван другими заболеваниями или состояниями (например, курением или пребыванием в высокогорных районах) и связан с кислородным голоданием клеток.
- Обезвоживание. Когда сокращается объем жидкости в организме, процентное содержание эритроцитов (и других форменных элементов крови) искусственно увеличивается.
- Дефицит кислорода, который организм пытается компенсировать за счет производства большего количества красных кровяных телец.
- Врожденный порок сердца. Если сердце не может эффективно перекачивать кровь, количество кислорода, поступающего в ткани, уменьшается. Организм создает больше эритроцитов, чтобы компенсировать кислородное голодание.
- Генетические причины (изменение чувствительности к кислороду, нарушение выделения кислорода гемоглобином).
- Истинная полицитемия – редкое заболевание, при котором в организме вырабатывается слишком много эритроцитов.
Часто повышенный уровень эритроцитов объясняется обезвоживанием, жаркой погодой, сильным стрессом или чрезмерными физическими нагрузками. Патологическое повышение эритроцитов – достаточно редкая патология. Намного чаще пациенты сталкиваются с их пониженным уровнем.
Пониженные эритроциты
- Слабость или утомляемость.
- Недостаток энергии.
- Бледность кожных покровов.
Есть много форм анемии, каждая из которых имеет свою причину. Анемия может быть временной или приобретенной; в зависимости от выраженности – от легкой до тяжелой степени. Согласно публикации журнала The Lancet от 2015 года, около одной трети населения мира страдает анемией.
- Несбалансированное питание с дефицитом железа, витамина B12 или фолиевой кислоты.
- Повреждение костного мозга (токсины, лучевая или химиотерапия, инфекция, прием некоторых лекарств).
- Любые заболевания костного мозга.
- Хронические воспалительные процессы.
- Кровотечение в пищеварительном тракте (например, при язвах, полипах, раке толстой кишки).
- Обильные менструальные кровотечения.
- Травма с масштабной кровопотерей.
- Состояния, вызывающие разрушение эритроцитов (например, гемолитическая анемия, вызванная аутоиммунными процессами или дефектами самих эритроцитов).
- Почечная недостаточность – серьезные патологии почек приводят к сокращению эритропоэтина (или гемопоэтина) – гормона почек, который способствует выработке эритроцитов.
- дети возрастом от 6 месяцев до 2 лет;
- беременные или недавно родившие женщины;
- соблюдающие диету с низким содержанием витаминов, минералов и железа, красного мяса;
- пациенты, регулярно принимающие лекарства, вызывающие воспаление слизистой оболочки желудка (например, ибупрофен);
- имеющие в семейном анамнезе наследственную анемию, такую как серповидноклеточная анемия или талассемия;
- пациенты с кишечным расстройством, которое влияет на всасывание питательных веществ (например, болезнь Крона);
- пережившие недавно большую кровопотерю из-за операции или травмы;
- люди с хроническими заболеваниями (ВИЧ, диабет, заболевание почек, рак, ревматоидный артрит, сердечная недостаточность, заболевание печени).
Отклонение от нормы – не всегда болезнь
Если уровень эритроцитов при первом анализе несколько выходит за границы нормы, не стоит паниковать. Врач поможет интерпретировать результаты верным образом, учитывая ваши индивидуальные особенности и историю болезни. Единичный слегка повышенный или слегка пониженный результат может не иметь медицинского значения.
- Под воздействием внешних факторов (стрессы, перенесенные инфекции, физическая нагрузка) результаты анализа одного и того же человека могут незначительно отличаться. При этом человек может быть здоров. Если анализ показал незначительное отклонение, пересдайте тест в другой день.
- Индивидуальные особенности. Для некоторых людей границы нормы могут незначительно отличаться от общепринятых. Референсные значения действительны для подавляющего числа людей, но мы все разные, и в некоторых редких случаях у здорового человека могут быть свои, немного отличающиеся от привычных значений, нормы.
Анализы на эритроциты в крови
Подсчет красных кровяных телец и оценка их строения обычно производятся как часть общего анализа крови (ОАК). Общий анализ крови – самый частый анализ, информативный практически при любых патологических процессах. Этот тест также может использоваться для диагностики и/или мониторинга ряда заболеваний, которые влияют на выработку или продолжительность жизни эритроцитов.
Сдать общий анализ крови с определением 5 фракций лейкоцитов вы можете в любом медицинском центре Ситилаб.
Эритропения – это уменьшение количества эритроцитов в крови. В большинстве случаев сочетается со снижением уровня гемоглобина, что суммарно обуславливает развитие анемии. Причиной эритропении являются острые и хронические кровопотери, нарушения питания и всасывания, онкологические болезни, некоторые аутоиммунные, инфекционные, наследственные заболевания, отравления. Патология проявляется слабостью, обмороками, тахикардией, снижением иммунитета, кровоточивостью. Эритропения выявляется в рамках клинического анализа крови. Лечение – коррекция диеты, витамины группы В, препараты железа, эритропоэтин.
Эритропения
Нормы эритроцитов варьируются с учетом пола и возраста:
- Взрослые мужчины – 4,7±0,8*10 9 /ml;
- Взрослые женщины – 4,2±0,5*10 9 /ml;
- Новорожденные – 4,95±1,65*10 9 /ml;
- Дети младше 13 лет – 4,1±0,6*10 9 /ml.
Эритроциты переносят гемоглобин, который обеспечивает поступление кислорода к тканям. При уменьшении количества красных кровяных клеток возникает кислородное голодание. Клинические проявления определяются тяжестью эритропении, скоростью снижения уровня эритроцитов и гемоглобина. При остром течении симптомы быстро усугубляются на протяжении нескольких часов. При хроническом процессе формирование типичной картины занимает недели либо месяцы, организм постепенно адаптируется к изменениям состава крови.
Анемия, развивающаяся при эритропении, проявляется постоянной усталостью, слабостью, разбитостью, упадком сил, снижением толерантности к физическим нагрузкам, уменьшением мышечной массы. Пациента беспокоят тахикардия, головные боли, головокружения, возможны предобморочные состояния, обмороки. Снижается половое влечение. Кожа и слизистые становятся бледными, волосы – тусклыми, ногти – ломкими.
На фоне вторичного иммунодефицита возникают простудные заболевания, развиваются грибковые поражения (стоматит, молочница). Отмечается плохая заживляемость ран, частые нагноения. Быстро прогрессирует кариес. В ротовой полости, прямой кишке формируются дефекты слизистой оболочки. В углах рта появляются заеды. Возможны носовые кровотечения, беспричинное образование синяков.
Почему возникает эритропения
Травматические кровотечения
Имеют острый характер. Наиболее простыми в диагностике являются наружные кровотечения при резаных и рваных ранах с повреждением артерии либо вены. При нарушении целостности артерии кровь ярко-красная, изливается фонтаном. Кожа бледная, быстро нарастают тахикардия и гипотония, возможна потеря сознания. Поражение крупных артериальных стволов без оказания неотложной медицинской помощи чревато летальным исходом.
При травме вены кровь темная, вытекает струйкой. Эритропения нарастает медленно, состояние, как правило, остается удовлетворительным. У пострадавших с колотыми ранами тяжесть кровопотери не всегда очевидна, поскольку из-за узкого раневого канала кровь изливается не наружу, а в ткани и полости тела. Кровотечением сопровождаются все переломы, в том числе – закрытые. Степень эритропении коррелирует с тяжестью кровопотери, которая зависит от локализации перелома, наличия сопутствующих повреждений близлежащих сосудов.
Значительную опасность представляют внутренние кровотечения в полости тела вследствие таких травм, как:
- ЧМТ. Даже при отсутствии переломов черепа возможно образование гематом. Эритропения в подобных случаях незначительная из-за небольшого объема кровопотери, но скопившаяся кровь сдавливает ткани мозга.
- Травмы ОГК. Повреждение плевры и легкого осколками ребер при переломах с развитием гемоторакса, как правило, не становится источником обильного кровотечения. Выраженная эритропения может наблюдаться при колотых и огнестрельных ранениях легкого с нарушением целостности крупных сосудов.
- Травмы брюшной полости. Обильное внутреннее кровотечение отмечается на фоне разрыва печени либо селезенки при тупых травмах живота. Причиной тяжелой эритропении также становятся огнестрельные, колотые, рваные раны с повреждением артерий, паренхиматозных органов.
- Повреждение почки. Является следствием тупых травм, ранений поясничной области. Существенно варьируется по степени тяжести эритропении, иногда сопровождается значительной кровопотерей.
Кровотечения из ЖКТ
Могут быть острыми или хроническими. Первое место по распространенности занимают кровотечения из желудочно-кишечного тракта, преимущественно – из желудка и пищевода. Наряду с эритропенией и признаками анемии проявляются меленой, рвотой кофейной гущей. Наблюдаются при следующих патологиях:
- синдром Меллори-Вейса;
- варикозное расширение пищеводных вен у больных циррозом печени;
- язвенная болезнь, эрозивный гастрит;
- полипы, злокачественные опухоли желудка и кишечника;
- болезнь Крона, неспецифический язвенный колит;
- эмболия, тромбоз либо разрыв аневризм мезентериальных артерий.

Легочные кровотечения
Хронические кровотечения при заболеваниях ОГК характеризуются кровохарканьем, примесью крови в мокроте. Острому кровотечению предшествует упорный сухой, а затем влажный кашель, иногда – в сочетании с ощущением щекотания, бульканья, жжения в грудной клетке. Причинами эритропении становятся:
- рак и аденома легкого;
- легочный туберкулез;
- инфаркт легкого;
- гангрена легкого;
- инородные тела бронхов;
- бронхоэктазы.
В число сердечных заболеваний, при которых могут наблюдаться кровопотеря из легких и бронхов с развитием эритропении, входят аневризма аорты, митральные пороки сердца.
Маточные кровотечения
Патологическое состояние, сопровождающееся эритропенией, возникает при опухолях, миомах матки, воспалительных процессах, нарушениях свертывающей системы крови. Серьезную опасность представляет послеродовое кровотечение, которое развивается вследствие гипотонии матки на фоне осложненного течения беременности и родов, атрофии или гипертрофии эндометрия после оперативных вмешательств, патологических процессов в матке. Особенно тяжело протекают кровотечения при маточной атонии.
Гемолиз
Патологический гемолиз сопровождается массивным разрушением эритроцитов, развитием эритропении, гемолитической анемии. Сопутствует следующим состояниям:
- Отравления. Причиной токсического гемолиза становятся отравления мышьяком, свинцом, нитритами, нитратами, хлороформом, анилином. Иногда патология возникает при приеме таких лекарственных средств, как сульфаниламиды, хлорамфеникол, изониазид.
- Аутоиммунные анемии. Эритропения вследствие разрушения эритроцитов наблюдается при некоторых болезнях соединительной ткани (ревматоидном артрите, СКВ), злокачественных поражениях лимфоидной ткани (хронический лимфолейкоз, лимфома Ходжкина).
- Механическое повреждение эритроцитов. Отмечается у больных микроангиопатической гемолитической анемией. Иногда сопровождает артериальную гипертонию, стеноз почечных артерий, ДВС-синдром, состояние после протезирования сердечных клапанов.
Наследственные ферментопатии
Эритропения формируется из-за отсутствия или изменения структуры энзима, обеспечивающего снабжение эритроцитов глюкозой, что приводит к нарушениям свойств и преждевременному разрушению красных кровяных телец. Наиболее распространенными ферментопатиями считаются недостаточность пируваткиназы, глюкозо-6-фосфатдегидрогеназы. Преобладают явления гемолитической анемии.
Наследственные мембранопатии
Наследственно обусловленные дефекты мембраны эритроцитов становятся причиной изменения формы и повышенной ломкости кровяных клеток. Эритропения обнаруживается на фоне гемолитической анемии, сопровождающейся желтушностью кожи, увеличением селезенки. Обнаруживается при таких патологиях, как сфероцитоз (болезнь Минковского-Шоффара), стоматоцитоз, пиропикноцитоз. Еще одной формой наследственной мембранопатии является акантоцитоз, который развивается при абеталипопротеинемии, некоторых неврологических болезнях (синдроме Маклеода, хорея-акантоцитозе).
Серповидно-клеточная анемия
При этой наследственной гемоглобинопатии гемоглобин имеет нетипичную кристаллическую структуру, а красные клетки крови – форму серпа либо полумесяца. Серповидно-клеточная анемия может протекать бессимптомно, при возникновении гипоксии проявляться утомляемостью, бледностью, желтухой, головокружениями. В отдельных случаях возможно тяжелое течение с частыми гемолитическими кризами, угрозой сепсиса.
Авитаминозы
Эритропения возникает на фоне недостаточного поступления в организм фолиевой кислоты и витамина В12. При дефиците перечисленных соединений в крови накапливаются мегалобласты – крупные клетки-предшественники эритроцитов с коротким сроком жизни, сниженной способностью к переносу кислорода. В результате у пациентов развивается пернициозная анемия. Патология провоцируется следующими факторами:
- Несбалансированное питание. Большое количество В12 содержится в мясе, рыбе, молоке, яйцах, недостаток соединения чаще наблюдается у вегетарианцев, веганов, людей, сидящих на жестких диетах. Много фолиевой кислоты содержится в растительных продуктах, поэтому от ее дефицита страдают пациенты, пренебрегающие овощами и фруктами.
- Болезни кишечника. Из-за нарушений всасывания витамины в недостаточном количестве попадают в организм при хронических колитах, энтеритах, болезни Крона, новообразованиях толстого кишечника.
- Дефицит фактора Касла. Внутренний фактор Касла вырабатывается в желудке, трансформирует неактивную форму В12 в активную. Недостаток наблюдается при атрофическом гастрите, раке желудка, наличии аутоиммунного конфликта, состоянии после резекции желудка.
- Инфекционные и паразитарные болезни. Некоторые гельминты (бычий и свиной цепень у больных тениаринхозом, тениозом) и микроорганизмы (актиномицеты у пациентов с абдоминальным актиномикозом) активно усваивают витамины из кишечника, что ведет к дефициту всасывания.
Онкологические заболевания
Наибольшую клиническую значимость эритропения имеет при остром лейкозе с поражением клеток костного мозга, которые являются предшественниками эритроцитов, – эритромиелозе. Нарушение также наблюдается при других острых и хронических лейкозах. Анемия сочетается с интоксикационным, геморрагическим, гиперпластическим синдромами, выраженность проявлений определяется формой и вариантом течения болезни.
Эритропения выявляется на заключительных стадиях всех раковых заболеваний вне зависимости от локализации патологического процесса. Рассматривается как разновидность паранеопластического синдрома. Возникает вследствие нарушений аппетита, истощения, желудочно-кишечных кровотечений. Последнее обуславливает высокую вероятность тяжелых анемий на фоне рака желудка, толстого кишечника. Кроме того, причиной эритропении может стать лучевая терапия.
Диагностика
Специальность врача, устанавливающего причины эритропении, определяется характером патологии. Пациентов с кровотечениями обследуют травматологи, гастроэнтерологи, пульмонологи. Больным с анемиями требуется помощь гематолога. Для определения выраженности эритропении, уточнения диагноза назначаются следующие исследования:
- Клинический анализ крови. Наряду с понижением уровня эритроцитов часто выявляется падение гемоглобина. С учетом особенностей заболевания возможны лейкопения, тромбоцитопения, ретикулоцитоз, макроцитоз. При эритромиелозе обнаруживаются эритробластные клетки.
- Другие лабораторные исследования. Гемолитическая анемия сопровождается повышением уровня билирубина в биохимическом анализе крови. Снижение количества В12 и фолиевой кислоты свидетельствует о развитии авитаминоза. Для подтверждения онкологического процесса осуществляют забор биоптатов костного мозга, различных органов с последующим морфологическим анализом.
- Визуализационные методики. У больных гемолитическими анемиями при проведении УЗИ брюшной полости определяется увеличение селезенки. Рентгенография, КТ грудной клетки, бронхоскопия информативны при легочных кровотечениях. Для установления источника кровотечения в брюшной полости может потребоваться лапароскопия. Переломы диагностируются на основании рентгеновских снимков.

Лечение
Помощь на догоспитальном этапе
Рану нужно закрыть давящей повязкой, при артериальном кровотечении следует наложить жгут на бедро или плечо. Переломы фиксируют с помощью шины либо подручных предметов (дощечек, плотного картона). Больному с нетравматическим кровотечением обеспечивают полный покой. При выделении крови через рот пациенту придают положение, исключающее аспирацию. Выделение крови изо рта или заднего прохода, возникновение мелены, рвоты кофейной гущей является поводом для немедленного вызова бригады СМП.
Консервативная терапия
Тактика консервативного лечения определяется причиной эритропении, имеющейся симптоматикой. Пострадавшим с переломами необходима иммобилизация с использованием гипсовой повязки или скелетного вытяжения. При желудочном кровотечении на область желудка кладут пузырь со льдом, при легочном осуществляют трахеальную аспирацию. Асфиксия является показанием для немедленной интубации, удаления крови, проведения ИВЛ.
Для коррекции гиповолемии при эритропении, обусловленной значительной кровопотерей, производят инфузии реополиглюкина, декстрана, нативной плазмы или раствора желатина. Постгеморрагическую анемию устраняют путем трансфузий эритроцитарной массы. Объем медицинской помощи определяется тяжестью эритропении, общим состоянием больного, может включать реанимационные мероприятия, контроль диуреза, жизненных показателей.
Пациентам с эритропенией на фоне авитаминоза назначают специальную диету, витаминные препараты. Проводят лечение основной патологии, спровоцировавшей дефицит витаминов. Железодефицитная анемия вследствие кровотечений считается показанием для использования препаратов железа. При гемолитической анемии переливание эритроцитарной массы дополняют глюкокортикоидами, железосвязывающими средствами.
Лечение эритропении на фоне гемобластозов предусматривает организацию асептических условий, моно- или полихимиотерапию, гемотрансфузионную терапию, облучение селезенки и лимфоузлов. При злокачественных опухолях различных локализаций назначают химиотерапию, лучевую терапию.
Хирургическое лечение
С учетом причин эритропении выполняют такие операции, как:
- Травматические кровотечения: ПХО ран и открытых переломов, торакотомия или лапаротомия с устранением источника кровопотери.
- Желудочно-кишечные кровотечения: лигирование или склерозирование вен пищевода, эндоскопическая остановка желудочного либо кишечного кровотечения путем обкалывания и электрокоагуляции, прошивание язвы, резекция желудка, резекция толстой кишки.
- Легочные кровотечения: эндоваскулярная эмболизация бронхиальных артерий, экстраплевральная пломбировка, торакопластика, перевязка легочной артерии, резекция легкого, пневмонэктомия.
- Онкологические патологии: трансплантация костного мозга при лейкозах, хирургическое удаление опухолей различной локализации с частью пораженного органа либо всем органом.
3. Кровотечение, кровопотеря. Учебно-методическое пособие/ Бордаков. В.Н., Левченко П.А., Деркачев В.С. – 2012.
Эритроцитоз – это повышение уровня эритроцитов в крови. Может быть физиологическим или патологическим. Сопутствует болезням бронхолегочной системы, порокам сердца, заболеваниям почек, гормонально активным новообразованиям, высокому АД, значительной потере жидкости. Проявления варьируются, возможны умеренная гепатоспленомегалия, красный цианоз кожи, варикоз, иногда – кровотечения, тромбозы. Эритроцитоз определяется по результатам клинического анализа крови. Лечение включает терапию основной патологии, коррекцию образа жизни, диету, кровопускания.
Классификация
Эритроцитоз диагностируется при превышении следующих показателей: у мужчин – 5,5х10 9 /ml, женщин и детей до 13 лет – 4,7х10 9 /ml. У новорожденных количество эритроцитов должно превышать 5,6х10 9 /ml. Выделяют следующие виды эритроцитоза:
1. По наличию или отсутствию связи с патологическими процессами:
- Физиологический. Изменение показателя не связано с заболеваниями. Возникает в рамках адаптации к гипоксии, обусловленной условиями внешней среды.
- Патологический. Сопутствует некоторым заболеваниям, развивается вследствие нарушений гомеостаза, вызванных различными травматическими и нетравматическими причинами.
2. По изменениям, лежащим в основе эритроцитоза:
- Абсолютный. Становится следствием усиления эритропоэза на фоне гипоксии, повышенной выработки эритропоэтина вследствие болезней почек, эндокринных заболеваний, гормонально активных опухолей.
- Относительный. Формируется после уменьшения объема плазмы в результате обильного потоотделения, рвоты, диареи.
3. По времени возникновения:
Симптоматический эритроцитоз является наиболее распространенной разновидностью данного состояния. Выявляется у мужчин и женщин, может быть абсолютным либо относительным. Абсолютный симптоматический эритроцитоз обнаруживается чаще относительного, провоцируется следующими факторами:
- Болезни почек: ишемия различной этиологии, новообразования, состояние после трансплантации почки.
- Нарушения нейрогуморальной регуляции: чрезмерная стимуляция вегетативной нервной системы.
- Эндокринные расстройства: повышение уровня гормонов щитовидной железы, глюкокортикоидов, катехоламинов, адренокортикотропного гормона.
- Болезни крови: гемобластоз с увеличением продукции эритроцитов.
- Гемическая гипоксия: отравления веществами, уменьшающими кислородную емкость крови.
- Циркуляторная гипоксия: недостаточное кровоснабжение органов и тканей вследствие нарушения функций сердца.
- Респираторная гипоксия: снижение объема вентиляции легких на фоне бронхолегочных патологий.
- Экзогенная гипоксия: нормобарическая гипоксия при недостатке кислорода в воздухе, гипобарическая гипоксия при декомпрессионной болезни.
Среди относительных симптоматических эритроцитозов преобладают гемоконцентрационные – возникающие вследствие уменьшения количества жидкости в сосудистом русле. Реже у женщин и мужчин встречаются перераспределительные эритроцитозы – состояния, при которых происходит резкий выброс эритроцитов из депо.

Почему возникает эритроцитоз
Физиологические причины
Высокое количество эритроцитов выявляется у жителей высокогорных районов. Даже при отсутствии соматических заболеваний организм страдает от гипоксии, из-за уменьшения количества кислорода во внешней среде компенсаторно вырабатывается больше кровяных клеток для его транспортировки. У урожденных жителей высокогорий физиологический эритроцитоз наблюдается на протяжении всей жизни, у приезжих развивается при длительном пребывании в данной местности.
Еще один пример – эритроцитоз у младенцев после рождения. В утробе кровь плода насыщалась кислородом от крови матери. В крови женщины кислорода меньше, чем в воздухе, поэтому еще не рожденному ребенку требовалось много эритроцитов для его переноса. С началом дыхания атмосферным воздухом поступление кислорода увеличивается, количество кровяных клеток постепенно уменьшается.
Респираторная гипоксия
Эритроцитоз выявляется при патологиях, сопровождающихся снижением объема легочной вентиляции:
- Бронхиальная астма. Может быть аллергической, неаллергической (например, аспириновой), смешанной. Приступ удушья сопровождается ощущением стеснения в грудной клетке, сокращением продолжительности вдоха, увеличением длительности выдоха, свистящими хрипами, вынужденным положением, набуханием вен шеи.
- Хронический бронхит. Бывает обструктивным либо необструктивным. Проявляется кашлем со слизисто-гнойной мокротой. Количество мокроты увеличивается в период обострения. Симптомами обструкции являются экспираторная одышка, упорный кашель, свистящие хрипы, набухание шейных вен.
- ХОБЛ. Характерно прогрессирующее течение по бронхитическому или эмфизематозному типу. В первом случае преобладают симптомы обструктивного бронхита, во втором – экспираторная одышка.
- Рестриктивные нарушения. Хроническая пневмония, пневмосклероз, пневмоторакс, экссудативный плеврит, распространенный спаечный процесс в плевральной полости, другие состояния приводят к ограничению движений легочной ткани.
Наряду с неспецифическими заболеваниями значимую роль в развитии респираторной гипоксии с симптоматическим эритроцитозом играют различные формы туберкулеза легких и пневмокониозы: силикоз, силикатозы. Кроме того, данный тип гипоксии наблюдается у курильщиков. Обусловлен постоянным поступлением табачного дыма, возникновением бронхита курильщика (разновидности ХОБЛ). Чаще страдают мужчины.
Циркуляторная гипоксия
Явления гипоксии ярче всего выражены при синих пороках сердца, сопровождающихся венозным сбросом или смешением крови с гиповолемией малого круга кровообращения, гипоксемией. Вторичный эритроцитоз и развитие коллатералей до определенной степени позволяют скомпенсировать нарушения гемодинамики. Из-за угрозы необратимых дистрофических изменений миокарда детей рекомендуют оперировать в раннем возрасте. Эритроцитозом характеризуются следующие пороки:
- болезнь Фалло: триада, тетрада, пентада;
- атрезия трехстворчатого клапана;
- транспозиция магистральных сосудов;
- аномалии впадения легочных вен;
- общий артериальный ствол.
Гемическая гипоксия
Снижение кислородной емкости крови и компенсаторный эритроцитоз потенцируются некоторыми экзогенными интоксикациями. Отравление угарным газом возникает в быту либо на производстве. Сопровождается давящей головной болью, тошнотой, головокружением, шаткостью походки. Иногда наблюдаются судороги, кома. В последующем возможны ретроградная амнезия, нарушения сердечной проводимости, пневмония, бронхит.
Отравление нитратами провоцируется употреблением питьевой воды, сельскохозяйственных продуктов, выращенных с применением азотистых удобрений, приемом больших доз некоторых фармпрепаратов, вдыханием токсичных паров. Проявляется желудочно-кишечными расстройствами, желтухой, одышкой, гипотонией, нарушениями сознания.
Экзогенная гипоксия
При нормальном атмосферном давлении, но ограниченном притоке воздуха возникает нормобарическая гипоксия. Эритроцитоз наблюдается у пострадавших в результате стихийных бедствий, несчастных случаев на производстве (например, пребывании в ограниченном пространстве без доступа воздуха после обвала в шахте). Причиной гипобарической гипоксии является снижение барометрического давления при длительном нахождении на большой высоте у летчиков. Отмечается экстремально быстрое изменение условий среды с развитием декомпрессионной болезни.
Болезни почек
Недостаточное кровоснабжение почек, наличие объемных образований органа стимулирует усиленное выделение эритропоэтина, активизацию красного ростка кроветворения. Эритроцитозом сопровождаются:
- Пиелонефрит. Острое воспаление характеризуется повышением температуры тела, слабостью, тупой болью в поясничной области, изменением цвета мочи. При хроническом процессе симптоматика сглажена, общее состояние не нарушено.
- Гломерулонефрит. Острая форма протекает с гипертермией, признаками интоксикации, гематурией, гипертонией, отеками, больше выраженными на лице. Для хронического гломерулонефрита типично рецидивирующее течение с периодическим появлением клиники острого воспаления.
- Гидронефроз. Возникает вследствие препятствий оттоку мочи. Проявляется дискомфортом, тупыми болями в пояснице, к которым в дальнейшем присоединяются прогрессирующая усталость, преходящая гипертензия, гематурия.
- Стеноз почечных артерий. Отмечаются нарастающая артериальная гипертония, ишемическая нефропатия. Первый синдром включает церебральные проявления, второй – боль в пояснице, иногда гематурию. Возможно развитие вторичного гиперальдостеронизма.
- Киста почки. Эритроцитоз развивается при сдавлении кровеносных сосудов и стимуляции юкстагломерулярного аппарата, сопровождающейся повышением АД. Другими возможными симптомами являются боли, нарушения уродинамики.
Перечень новообразований, провоцирующих эритроцитоз, включает нефробластомы, гипернефромы, неоплазии, секретирующие эритропоэтин. Иногда показатель повышается у пациентов, перенесших трансплантацию почки.
Расстройства нейрогуморальной регуляции
Повышенная активность симпатической нервной системы, обуславливающая эритроцитоз, сопутствует хронической сердечной недостаточности, нейрогенной эссенциальной артериальной гипертензии. Аналогичное изменение уровня эритроцитов на фоне нейрогуморальных нарушений наблюдается при тяжелом сонном апноэ или частых панических атаках.
Эндокринные патологии
Некоторые гормоны повышают уровень утилизации кислорода, поэтому их гиперпродукция сопровождается вторичным эритроцитозом:
- Гормоны щитовидной железы. Гипертиреоз наблюдается при диффузном токсическом зобе, аутоиммунном тиреоидите, токсической аденоме щитовидной железы.
- Адренокортикотропный гормон. Гиперкортицизм определяется при микроаденоме гипофиза, синдроме Иценко-Кушинга, обусловленном аденомами и аденокарциномами надпочечников, АКТГ-эктопическим синдромом.
- Катехоламины и глюкокортикоиды. Повышенный уровень гормонов обнаруживается соответственно при опухолях мозгового и коркового слоя надпочечников.
Кроме того, эритроцитоз диагностируется у людей, принимающих андрогенные стероиды в качестве допинга для стимуляции роста мышц, улучшения спортивных результатов.
Полицитемия
Эритремия (полицитемия или болезнь Вакеза) – хронический лейкоз, сопровождающийся усиленной пролиферацией всех ростков кроветворения, в первую очередь, эритроцитарного. Типичными признаками заболевания являются полнокровие (телеангиэктазии, красный или вишневый оттенок кожи, гиперемия склер), нестерпимый кожный зуд. У многих пациентов выявляется эритромелалгия. При прогрессировании наблюдаются боли в костях, мигрени, гипертония, миалгии.
Наследственно-семейный эритроцитоз
Представляет собой группу генетически обусловленных заболеваний с изменением структуры гемоглобина, метаболическими нарушениями в эритроцитах, чрезмерным выделением эритропоэтина почками. Выраженность и время появления симптоматики определяются формой наследственно-семейного эритроцитоза. Возможны тахикардия, варикоз, геморрой, гепатоспленомегалия, одышка, повышенная кровоточивость.
Потери жидкости
Гемоконцентрация с формированием эритроцитоза возникает при значительных потерях жидкости. У здорового человека преходящее нарушение лабораторного показателя может определяться при продолжительной жажде, после обильного потоотделения при работе в условиях высокой температуры окружающей среды. Последний вариант чаще встречается у мужчин, занятых тяжелым физическим трудом. Эритроцитоз также обнаруживается при следующих состояниях:
- Кишечные инфекции:холера, дизентерия, сальмонеллез. Жидкость теряется при многократной рвоте, обильной диарее с водянистым стулом.
- Обширные ожоги: более 15% поверхности тела при ожогах II и более тяжелой степени. Причиной гемоконцентрации становится выделение ожогового экссудата.
- Кетоацидоз: кетоацидотическая кома у больных сахарным диабетом. Жидкость выводится из организма через почки вместе с глюкозой.

Диагностика
Диагностику болезней легких осуществляют врачи-пульмонологи. Пациентов с подозрением на патологию почек обследуют нефрологи. При других заболеваниях требуется участие гематологов, онкологов, иных специалистов. Эритроцитоз подтверждается данными общего анализа крови. Другими показателями, определяемыми в ходе исследования, являются уровни гемоглобина и гематокрита, количество ретикулоцитов, лейкоцитов, тромбоцитов.
Лейкоцитоз со сдвигом формулы влево свидетельствует о наличии воспалительного процесса. Ретикулоцитоз выявляется при бронхообструктивных заболеваниях, рестриктивных поражениях легочной ткани, цианотических пороках сердца, полицитемии. Для болезни Вакеза также характерно повышение уровня тромбоцитов и лейкоцитов, возможен микроцитоз.
Для уточнения диагноза пациенту назначают расширенное лабораторное обследование. Производят определение уровня эритропоэтина, исследование газового состава крови. При подозрении на эндокринные заболевания, гормонально активные опухоли выполняют анализ на гормоны надпочечников, щитовидной железы, АКТГ. Пациентам с полицитемией осуществляют трепанобиопсию с последующим гистологическим исследованием. Перечень инструментальных методик зависит от характера патологии:
- Болезни легких. Базовым исследованием является рентгенография легких. На снимках обнаруживаются признаки бронхита, пневмонии, пневмосклероза, туберкулеза, других заболеваний. Метод может дополняться КТ, МРТ, бронхоскопией, спирометрией, пневмотахографией.
- Пороки сердца. Список диагностических процедур включает электрокардиографию, фонокардиографию, холтеровское мониторирование, эхокардиографию, рентгенографию ОГК. Больным с легочной гипертензией показаны ангиография, зондирование полостей сердца.
- Заболевания почек. Пациентам назначают УЗИ, МРТ, КТ почек. Проводят пиелографию, экскреторную урографию, нефросцинтиграфию. Для выявления вторичных нарушений со стороны других органов выполняют осмотр глазного дна, ЭКГ, УЗИ плевральной полости. Для уточнения характера патологического процесса осуществляют биопсию с морфологическим исследованием.
- Эндокринные расстройства. В зависимости от имеющейся симптоматики могут быть рекомендованы УЗИ, КТ или МРТ надпочечников или щитовидной железы, рентгенография турецкого седла, контрастная МРТ головного мозга.
Лечение
Консервативная терапия
Курильщикам советуют отказаться от вредной привычки. Диету и режим физической активности подбирают с учетом особенностей заболевания. Симптоматическое лечение заключается в проведении кровопусканий. Для устранения эритроцитоза назначают курс, включающий 3-4 процедуры с одномоментным удалением 400-500 мл крови.
При определении необходимости манипуляции учитывают компенсаторную роль эритроцитоза у больных с пороками сердца, по показаниям используют кислородотерапию, применяют дезагреганты. При почечных патологиях кровопускания осуществляют до нормализации гематокрита. В последние годы процедуру выполняют реже, чем раньше, поскольку исследования свидетельствуют о стимуляции костного мозга и последующей активизации кроветворения после кровопусканий.
Этиопатогенетическая терапия наследственного эритроцитоза не разработана. В качестве симптоматических мер рекомендованы антиагреганты, антикоагулянты, иногда – цитотоксические средства. Вторичные эритроцитозы устраняют путем лечения основной патологии:
Читайте также:

