Нужно ли лечить стафилококк 10 в 3 степени при беременности
Обновлено: 24.04.2024
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый день.
Если в большой концентрации, а это более 10^4, то стафилококк желательно пролечить конечно, схему лечения должен подбирать для Вас индивидуально Ваш лечащий врач. Заключается она, как правило, в назначении антибиотика, плюс пробиотик для нормализации микрофлоры кишечника. Риск есть как для Вас, так и для ребенка. От Вас также требуется регулярная гигиена, здоровое питание, нормированный сон, всё действия, направленные на усиления иммунитета. Повторюсь, только если у Вас имеется воспаление и большая концентрация инфекции по результату анализа.
Других лечить не нужно, если конечно нет жалоб на здоровье.
Будьте здоровы!
Иван, спасибо за ответ. Забыла написать, что у меня 3 в 10 степени, указано в анализе. Что-то у меня туго с математикой, это ведь, меньше, чем 4 в 10? И риски эти связаны с угрозой жизни?
Большая ли вероятность развития сепсиса при таком диагнозе в родах и после них?
Спасибо.

Ирина, может 10 в 3-й степени? Если так, то меньше, и лечения не требуется. Сам по себе стафилококк является патогенной флорой во влагалище и мочевыводящих путях, другими словами в допустимой концентрации он присутствует, и не приносит вреда организму.


Желательно , если антибиотиками, то сделать посев на чувствительность и выбрать наиболее безопасный для малыша вариант. Обследовать других- мочу сдать не помешает. Но прицельно искать в моче ту же флору- не стоит.

Здравствуйте, Ирина. Есть ли у Вас какие-либо жалобы со стороны моче-половой системы? Что было по анализу мочи, почему направили на сдачу бак.посева?
Пётр, да, жалобы есть относительно частого мочеиспускания (ночью могу вставать каждый час), а направили из-за лейкоцитов в моче (30-40 ед.). Ну и ринит по задней стенке беспокоит с осени.

Для лечения можете использовать стафилококковый бактериофаг. Бактериофаг стафилококковый при беременности абсолютно безопасен и высокоэффективен.

Приветствую, Вас, Ирина! Лечение назначит вам ваш лечащий врач, в зависимости от концентрации бактерий. Вероятнее всего обойдется свечами во влагалище, а так же гигиеной. Для ребенка это не критичная инфекция, так что на родоразрешение не повлияет. Однако, лечение необходимо начат сейчас, так как курс от 6 до 10 дней. А срок у вас уже большой.

Самым эффективным и безопасным методом является биорезонанс - [удаленный текст]Читайте,звоните.помогу.

Лечение стафилококковых инфекций во время беременности проводится в индивидуальном порядке
Основная задача врача состоит в том, чтобы подобрать такие методы лечения, которые позволят побороть инфекцию и при этом не нанесут вреда ребенку
Самолечение тут не допустимо

Ирина, в таком случае лечение необходимо. Но начинать его стоит с определения чувствительности золотистого стафилококка к антибиотикам. Только таким способом можно выбрать наиболее безвредный для Вас способ лечения. Или с разрешения врача воспользоваться стафилококковым бактериофагом.
Что касается симптоматического лечения, то при беременности можно использовать уросептики, сделанные на травах. Проконсультируйтесь с Вашим врачом о приеме Канефрона, пока будет определяться чувствительность.
По поводу родов - причин для беспокойства нет: Вашему малышу во время родов ничего не угрожает, если Вы пролечите инфекцию мочевыводящих путей сейчас, то и после рождения опасности для малыша не будет.
Что касается других членов семьи, то достаточно выполнить общий анализ мочи. Если по результатам анализа отклонений не будет. То никаких дополниельных обследований проводить не нужно.
На сервисе СпросиВрача доступна консультация акушера по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Татьяна, здравствуйте!
Если жалоб на зуд, жжение, выделения нет - лечение не требуется. Вы так всю полезную флору погубите , и тогда и жалобы будет точно.
Вы результаты можете приложить, что по мазку на флору?

Татьяна, в почему то только посев на флору вижу. Кандида есть - но если симптомов нет сейчас, тоже можно не пролёживать - но нужно мазок на флору видеть (количество лейкоцитов)
Анна, я по мазку на микрофлору у себя в электронной карте нашла только этот, хотя врач говорила, что она берет все анализы по максимуму, которые только можно сделать в ЖК.
Плюс эта же врач рекомендовала мне сдать в независимой лаборатории кровь из вены на хламидии, микоплазму, уреоплазму (в мазке все результаты были отрицательными), а также на хеликобактер - все для того, чтобы узнать причину эрозии.
Как вы считаете, насколько это важно, сдавать сейчас эти анализы?

Татьяна, совершенно это лишние обследования. Мазков более чем достаточно.
Эрозия - скорее всего это эктопия - просто участок слищистой цервикального канала на влагалищной части шейки матки - это вариант нормы, и лечить неё не нужно совершенно, тем более выяснять ее причину.
А истинная эрозия крайне редко встречается
Сейчас в лечении необходимости нет

Татьяна, доктор Вас чрезмерно пугает.
Это флора. Которая при отсутствии жалоб лечения просто не требует
Анна, здравствуйте. Получила последний свой анализ - посев мочи. Если не трудно, посмотрите, пожалуйста. Я его прикрепила.

Татьяна, здравствуйте!
А далобы есть на болезненное и учащённое мочеиспускание, боли в пояснице, внизу живота? Клинический анализ крови сдавали?
Анна, общий анализ крови прикрепила.
Из всего вами перечисленного бывает учащенное мочеиспускание, но я сейчас стараюсь пить не менее 2 л чистой воды в день. Болей в пояснице/животе нет.

Татьяна. По клиническому анализу крови никаких воспалительных проявлений Нет.
Мочеиспускание учащенное может быть уже из-за давления матки на мочевой пузырь. Сейчас достаточно Канефрон пропить по 2 таблетки х 3 раза в день и бруснивер
Посев можно сдать повторно, обязательно перед этим хорошо туалет наружных половых органов проведите и сдавайте среднюю порцию мочи
Анна, благодарю вас! Рекомендации приняла к сведению. Рада, что можно обойтись растительными препаратами :)


Здравствуйте. Врач спутала стрептококк и стафилококк. В отсутствие жалоб на дискомфорт, зуд, жжение, выделения согласно клиническим рекомендациям лечение не проводится вне зависимости от титра
Для профилактики развития воспалительного процесса достаточно поддерживать нормобиоценоз во влагалище - для этого необходимо соблюдать простые правила:
1. Не использовать ежедневные прокладки для профилактики развития парникового эффекта и создания хорошего микроклимата для роста патологической микрофлоры
2. Не носить синтетического белья. Также отказаться от ношения стринг - они приводят к миграции кишечной микрофлоры во влагалище
3. Достаточный питьевой режим. Также употреблять в сутки не менее 1 стакана кисломолочных продуктов
4. Наличие физической активности для профилактики застоя крови в малом тазу и скопления там медиаторов воспаления




Здравствуйте Татьяна.
У вас обнаружен фекальный энтерококк, относящийся к условно-патогенной флоре в титре, не превышающем порог клинической значимости, а значит и не требующий лечения!
Данная флора характерна для кишечника, поэтому уделите особое внимание правилам личной гигиены, подмывайтесь строго в направлении сверху - вниз, мыло используйте не чаще 1рд, исключите средства для интимной гигиены (они нарушают флору), соблюдайте питьевой режим.
Кроме того, увеличьте в рационе овощи, фрукты, кисломолочные продукты.
Для нормализации кишечной микрофлоры и работы кишечника можно применять - Линекс по 1к х 1 рд в течении 14 дней.


Здравствуйте, Таня. Стафилококк - есть у каждой женщины - в титре 10 в 3 степени - он не подлежит никакому лечению, как и кандида - если она конечно не приносит жалоб.
У Вас нет жалоб, хорошее самочувствие, никакое лечение в таком случае назначено быть не может, только режим:
1. Не носить синтетическое белье - только хлопковое и свободное.
2. Не носить ежедневные прокладки - они создают "парниковый эффект", и в результате начинает расти анаэробная флора, которой не нужен кислород, кандида и другие микроорганизмы.
3. Ограничить сладкое – это питательный субстрат для условно-патогенной флоры, и добавить в рацион больше кисломолочной продукции. Например, стакан кефира каждый вечер.
4. Питьевой режим - не менее 30 мл чистой воды на килограмм веса.
5. Подмываться средствами гигиены без всяких добавок и отдушек - чем проще, тем лучше. Не спринцеваться
Соблюдайте здоровый образ жизни - больше прогулок на свежем воздухе, сбалансированное питание, полноценный сон и отдых, умеренная физическая активность, и самое главное: избегать стрессов
У Вас вряд ли эрозия - это редкое состояние шейки, чаще всего врачи называют так такое состояние шейки называется эктопия железистого эпителия, когда железистый эпителий который должен быть внутри шейки матки, в цервикальном канале - немного выходит на ее поверхность. Это абсолютная норма, которая не подлежит лечению. Главное - сдавать 1 раз в год жидкостную цитологию. Все. Больше ничего с Вашей эктопией делать не нужно, и если будут предлагать прижигание - даже не слушайте никого. Норму не лечат, норма не опасна.

Здравствуйте! Если у вас жалобы нет, лечение не требует.
Рекомендую вам :
1. Подмыватся гигиеническими средствами содержащие лактобактери, для поддержания микрофлоры влагалища (например, Лактоцид)
2. Избегать переохлождение
3. Исключить гигиениские прокладки.
Будьте здоровы!
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. Флемоклав не противопоказан в применении при беременности. Но так как титр небольшой, можете попробовать местную терапию: Тержинан по 1 влагалищной таблетке на ночь в течение 10 дней. Но пролечить надо, чтобы не было восходящей инфекции - чтобы не развилось воспаления в матке и не случилось преждевременных родов или преждевременного излития околоплодных вод
Валерия, спасибо за ответ. А мужа и сына тоже нужно пролечить? Иначе снова появится стафилококк в анализах.


Здравствуйте. Флемоклав не противопоказан в применении при беременности. Но так как титр небольшой, можете попробовать местную терапию: Тержинан по 1 влагалищной таблетке на ночь в течение 10 дней. Но пролечить надо, чтобы не было восходящей инфекции - чтобы не развилось воспаления в матке и не случилось преждевременных родов или преждевременного излития околоплодных вод

Здравствуйте, Елена. Пока пить не рекомендую их. Поставьте вагинально либо Тержинан вагинально 10 дней, либо Флуомизин вагинально 6 дней (предпочтительнее его, он без антибиотикам, но воздействует на стафилококк). После лечения через неделю можно пересдать посев. В случае неизлечения, пропьете антибиотики.

Здравствуйте. Стафилококк может отдаленные послндствия вызвать: преждевременное излитие вод, многоводие, угрозу преждевременных родов. Тут важно не то, что от него аоспаление влагалища может быть. Флемоклав не проходит через плаценту и никак не влияет на плод.

Здравствуйте, титр стафилококка пограничный, можно попробовать местное лечение, но сказать, что местное лечение, например тержинаном намного лучше, чем прием флемоксина (особенно если препарат подобран по антибиотикограмме и микроорганизм точно чувствителен к этому антибиотик) сказать нельзя. Можно использовать местно антисептики (флуомизин или хлоргексидин), но можно не достичь хорошего эффекта, но даже снижение титра будет достаточно.
Стафилококк при беременности представляет серьезную угрозу для матери и плода при отсутствии адекватной терапии или применении народных методов лечения. Стафилококк относится к условно-патогенной микрофлоре, не погибает под воздействием спиртовых антисептиков, проявляет высокую устойчивость к антибиотикам. Появление стафилококковой инфекции во время беременности обусловлено переходом от стадии носительства в острую форму заболевания, преимущественно местного характера. Вне зависимости от гестационного периода требуется качественное лечение с контролем динамики состояния беременной и плода.

Причины поражения
Стафилококк относится к условно-патогенной микрофлоре, существует в организме каждого человека. Под воздействием определенных факторов рост колоний кокковых бактерий усиливается, что провоцирует развитие воспалительного процесса. Сама по себе беременность уже является провоцирующим фактором.
Гестационный период сопровождается снижением иммунитета, обострением имеющихся заболеваний внутренних органов и систем, что является благоприятным обстоятельством для роста колоний патогенных штаммов микроорганизмов. Косвенные причины инфицирования обусловлены следующими факторами:
- осложненная история болезни;
- хронические воспалительные заболевания: пиелонефрит, цистит, миокардит;
- инфекции кожных покровов;
- аутоиммунные заболевания.
На протяжении всего гестационного периода риск стафилококковой инфекции возрастает в разы, если женщина не соблюдает личную гигиену, пренебрегает предохранением во время сексуального контакта, избегает плановых визитов к гинекологу и сдачи анализов, часто болеет вирусными и простудными заболеваниями.
Типы опасных бактерий для беременных женщин
Несмотря на большую разновидность стафилококковой инфекции и множество патогенных штаммов, для беременных женщин особую опасность представляют несколько основных видов: сапрофитный, кожный (или эпидермальный) и золотистый.
Стафилококк сапрофитного типа

Сапрофитный стафилококк не относится к особенным угрожающим состояниям для беременных женщин. Локализация активности патогенных сред связана с органами мочевыделительной системы и урогенитальных путей, почками. Сапрофитный стафилококк обладает одним преимуществом перед другими кокковыми штаммами – ранняя симптоматика и ограниченная локализация, легко выявляется в бакпосеве. Именно благодаря активным симптомам врачи вовремя купируют неприятные признаки, предупреждают опасные осложнения у женщин.
При исследовании клинического анамнеза у многих пациенток еще до беременности диагностировали хронический цистит, уретрит, пиелонефрит или нефрит бактериальной природы, вызванные сапрофитным стафилококком. Бактериальная инфекция выявляется в моче.
Эпидермальный стафилококк

Наибольшую опасность для беременной и плода несет эпидермальный стафилококк, живущий на поверхности кожных покровов. Патогенные бактерии существуют у каждого человека и могут проникнуть в кровь через порезы, травмы, заусеницы на фоне отсутствия адекватной асептики.
Быстрое распространение инфекции по системному кровотоку в 50–65% всех клинических случаев обеспечивает проникновение через плацентарный барьер и нарушение роста и развития плода.
Золотистый стафилококк у беременных
Золотистый стафилококк относится к самым опасным инфекционным агентам на планете, особенно в период беременности. При поражении организма золотистым стафилококком возникает пневмония, тяжелый менингит, обширный перитонит, остеомиелит, генерализованный сепсис и прочие гнойные процессы. Золотистый штамм относится к гноеродным бактериям, поэтому септические осложнения развиваются в ближайшие несколько суток с момента инфицирования.
При активизации на кожных покровах беременной повышаются риски формирования фурункулов, карбункулов, ячменей, осложненной угревой сыпи. При проникновении в околоплодные воды через плаценту золотистый стафилококк пагубно влияет на нервную систему ребенка, состояние кожных покровов и внутренних органов, систем.
При поражении золотистым или эпидермальным стафилококком сразу после родов при сохранении лактации повышается вероятность развития гнойного мастита, поражения кожи и внутренних органов малыша гноеродной микрофлорой.
Симптоматические проявления
Клинические признаки стафилококковой инфекции зависят от локализации возбудителя, классифицируются на местные и системные симптомы. Среди местных проявлений выделяют:
- образование очаговых кожных воспалений (фурункулы, карбункулы);
- покраснение и болезненность в области поражения;
- обильное слизистое отделяемое мутно-зеленого оттенка – возникает при локализации в носу;
- отечность;
- гноетечение из раневой поверхности;
- боль в горле;
- катаральные признаки.
Местные проявления важно своевременно купировать и устранить воспалительный очаг во избежание обширного инфекционного процесса. Инфекция не проникает в системный кровоток. Общее или генерализованное инфицирование выражается в следующих симптомах:
- лихорадка;
- рвота, тошнота, общее недомогание;
- болезненность в проекции внутренних органов, где локализовался инфекционный очаг.
Существует два этапа инфекционного процесса: септицемия и септикопиемия. В первом случае стафилококк циркулирует в крови, провоцируя развитие тяжелого инфекционного процесса. Во втором происходит активное размножение колоний патогенных сред, образование новых гнойных очагов. При септикопиемии говорят об образовании гнойных метастатических очагов.
Обширный сепсис отличается неблагоприятным течением, представляет реальную угрозу для жизни и здоровья матери и плода. Тяжелое быстро прогрессирующее состояние может вызвать преждевременные роды, мертворождение, гибель женщины.
Виды диагностики

Диагностика стафилококковой инфекции заключается в проведении лабораторных проб по характеру симптоматических проявлений. Для выявления типа бактериальной инфекции назначаются следующие анализы:
- Мазок из цервикального канала. Во время гестационного периода в незначительном количестве бактериальная микрофлора может появляться в поле зрения, однако опасность представляют следующие факторы: интенсивный рост колоний в мазке, более 800–1000 клеток в поле зрения, выявление бактерии сапрофитного или золотистого типа. При обнаружении в мазке незначительного количества патогенных штаммов рекомендуется повторный анализ спустя неделю. Это необходимо для контроля состояния беременной.
- Обнаружение стафилококка в моче. Обнаружение стафилококковых штаммов всегда свидетельствует о развитии инфекции органов мочеполовой системы, что крайне нежелательно на любых сроках гестации. Обычно в бакпосеве обнаруживается сапрофитный стафилококк. Растущая матка сдавливает мочевой пузырь и мочеточники, что способствует застою мочи, обратному ее забросу. Этот фактор нередко становится ключевым для пиелонефрита, уретрита, нефритов. Основную опасность для растущего плода несет развитие уросепсиса. Вялотекущее течение для самой женщины опасности не представляет, а воспалительный процесс купируется после родоразрешения.
- Анализ крови. Биохимический анализ крови позволяет определить не только тип стафилококковых штаммов, но и характер, объем воспалительного процесса. Для исследования требуется венозная кровь.
- Соскоб из горла и назальных путей. Такой метод диагностики требуется при появлении типичных симптомов респираторных инфекций и следующих состояний: гнойная ангина, фарингит, воспаление подчелюстных лимфоузлов, покраснение и рыхлость миндалин. Проведение анализа не составляет труда. Соскоб производят с помощью стерильной ватной палочки. Обязательно проводят соскоб из носа, особенно на фоне хронического ринита, при подозрении на гайморит и другие виды синуситов.
Носоглотка является входными воротами для инфекции любой природы, поэтому при обнаружении стафилококка в соскобах не следует паниковать. Уничтожить его можно адекватным местным лечением без вреда для будущего ребенка.
Лечение
Сложность лечения стафилококковой инфекции заключается в способности патогенных штаммов приобретать резистентность к различным антибактериальным препаратам. Учитывая деликатность периода жизни женщины, максимально мягкое медикаментозное воздействие не всегда целесообразно. Терапия должна быть точной, комплексной и эффективной. Схема лечения стафилококковой инфекции такова:
- назначение антибактериальных препаратов и бактериофагов с учетом гестационного периода (обычно рода цефалоспоринов, тетрациклинов, макролидов);
- местная антисептическая обработка при кожных высыпаниях, респираторных признаках (если инфекция локализуется в горле);
- коррекция иммунного статуса препаратами на растительной основе, за исключением I триместра беременности.
Если стафилококк провоцирует развитие кожных гнойных очагов, то проводят их хирургическое удаление под местной анестезией. При генерализованном распространении инфекции возрастает риск менингита, воспаления костной ткани, внутренних органов. Если лечение предполагает хирургическое вмешательство, в приоритет ставят здоровье и сохранение жизни беременной.
Осложнения и прогноз
Осложнения стафилококковой инфекции всегда серьезные, зависят от характера инфицирования и локализации инфекционных штаммов. Основными осложнениями для женщины являются:
- острые воспаления нижних и верхних дыхательных путей (при локализации инфекции в носу, ротоглотке);
- воспаление сердечной мышцы;
- гнойно-септические очаговые поражения кожных покровов, слизистых;
- перитонит, заражение крови.
Влияние инфекции на организм ребенка велико. Патогенная активность кокковой микрофлоры у женщин в гестационный период приводит к порокам развития, патологиям внутренних органов и систем. Сразу после рождения у младенцев диагностируют инфицирование пупочной ранки, желудочно-кишечные инфекции, воспаление легких, нарушение органов зрения, слуха.
Прогноз стафилококковой инфекции у беременных женщин преимущественно благоприятный. В 85% всех клинических случаев стафилококковое инфицирование носит местный характер, эффективно поддается терапии. Бактериальные инфекции у женщин в период вынашивания плода не терпят самолечения, быстро прогрессируют и могут трансформироваться в более серьезные формы заболеваний.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бактериальный вагиноз: причины появления, симптомы, диагностика и способы лечения.
Определение
Бактериальный вагиноз — это инфекционное полимикробное заболевание, связанное с изменением микрофлоры влагалища, при котором происходит значимое уменьшение количества или полное исчезновение палочек Додерлейна (лактобактерий) и их замещение факультативными анаэробными микроорганизмами и/или возбудителем гарднереллеза. Увеличение уровня лейкоцитов в вагинальном отделяемом и признаки воспаления стенок влагалища могут отсутствовать.
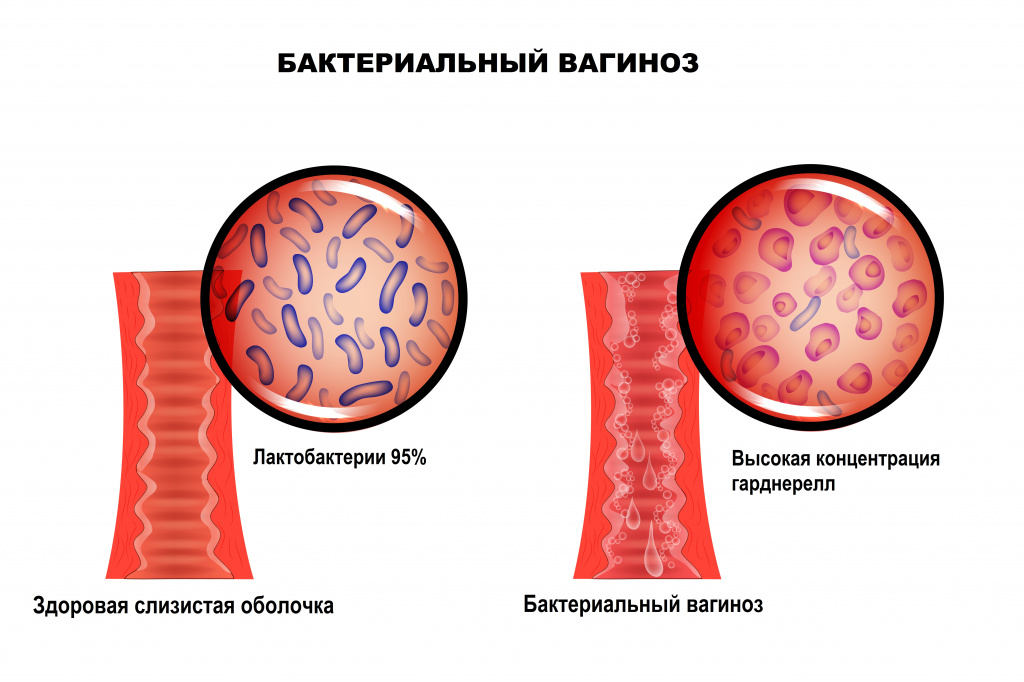
Отличительной особенностью заболевания является отсутствие какого-либо одного конкретного возбудителя. Микрофлора, приходящая на смену лактобактериям, может быть различной и чаще всего представлена условно-патогенными бактериями. Кислотность среды влагалища смещается в сторону ощелачивания. При нарушении экосистемы влагалища формируется хорошо структурированная полимикробная пленка (биопленка - форма микробных сообществ), покрывающая вагинальный эпителий и состоящая из анаэробных бактерий, что приводит к рецидивирующему течению бактериального вагиноза. В биопленках бактерии защищены от компонентов врожденного и приобретенного иммунитета.
В норме ведущее место (95%) в вагинальном микробиоценозе занимают палочки Додерлейна, продуцирующие перекись водорода и молочную кислоту.
Они поддерживают постоянство богатой кислородом кислой рН-среды и играют роль местных факторов защиты. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия с последующим размножением и повреждением тканей.
Бактериальный вагиноз является наиболее частой причиной патологических вагинальных выделений у женщин репродуктивного возраста, однако иногда он может наблюдаться и у девочек до менархе, и у женщин в период менопаузы.
Причины появления бактериального вагиноза
Предрасполагающие факторы, ведущие к развитию бактериального вагиноза:
- использование антибактериальных препаратов;
- длительное применение внутриматочных контрацептивов;
- ношение синтетического нижнего белья, злоупотребление прокладками на каждый день и тампонами, которые препятствуют проникновению кислорода;
- длительный прием антибиотиков;
- хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз;
- использование пероральных контрацептивов;
- перенесенные ранее воспалительные заболевания урогенитального тракта;
- нарушение гормонального статуса, сопровождающееся нарушением менструального цикла, преимущественно по типу олигоменореи или аменореи;
- атрофия слизистой оболочки влагалища;
- снижение иммунитета;
- воздействие малых доз ионизирующего излучения;
- стрессовые воздействия на организм.
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что является фактором риска заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза.
У большинства женщин бактериальный вагиноз протекает бессимптомно и может быть обнаружен случайно во время рутинного осмотра и взятия мазка.
Интенсивный рост факультативной флоры, образование патологических биопленок сопровождается появлением влагалищных выделений с характерным неприятным запахом.
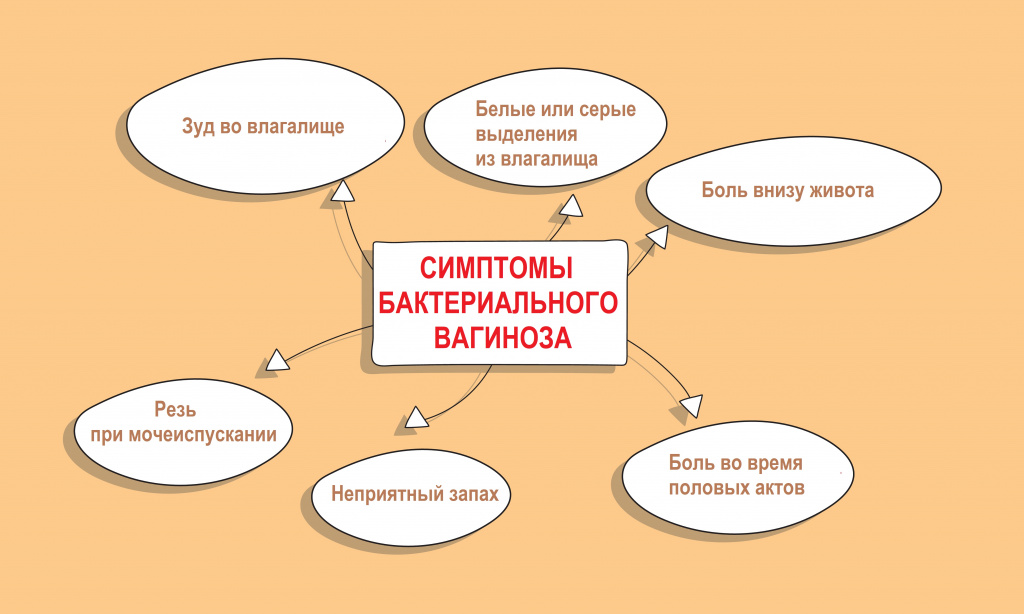
Хронический бактериальный вагиноз — это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Диагностика бактериального вагиноза
При постановке диагноза у врача есть четыре критерия, которыми он пользуется. Наличие у пациентки трех из них говорит в пользу бактериального вагиноза.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму. Материалом для оценки состояния флоры влагалища служат гинекологические мазки (отделяемое наружных половых органов, уретры, влагалища, шейки матки, полости матки).
Читайте также:

