Оборудование для диагностики вич
Обновлено: 23.04.2024
У большинства больных антитела к ВИЧ выявляются через 6–12 недель после заражения с использованием тест-систем первых поколений и через 3–4 недели с использованием тест-систем третьего поколения, работающих по принципу сэндвич-ИФА с двумя антигенами. Однако ВИЧ-инфекция выявляется уже спустя 2 недели после заражения путем анализа на антиген p24 и уже через 1 неделю - путем анализа на вирусную РНК. Другими словами, период окна можно сократить до 2 недель и более с помощью комплексного диагностического подхода. Капсидный антиген p24 появляется в крови при бурной репликации вируса в острой лихорадочной фазе ВИЧ-инфекции и в этот период легко обнаруживается с помощью простого и сравнительно дешевого ИФА.
Если стоит задача выявить всех ВИЧ-инфицированных, в том числе лиц с ранними стадиями инфекции, то необходимо использовать весь арсенал анализов: на антитела, на антигены и на РНК. Однако тестирование на вирусную РНК дорого стоит, требует больших трудозатрат и недоступно для большинства лабораторий. И все же те лаборатории, в которых есть оборудование для ИФА, способны выявлять большинство случаев ВИЧ-инфекции при условии тестирования проб как на антитела к ВИЧ, так и на антиген p24.
В конце 1990-х гг. появились тест-системы для параллельного ИФА на антитела к ВИЧ и антиген p24, снявшие необходимость проведения раздельных анализов. Разработано и внедряется новое поколение комбинированных тест-систем для одновременного выявления антител к ВИЧ и антигенов ВИЧ.
Преимущество комбинированных анализов заключается в том, что они занимают меньше времени, требуют меньших трудозатрат и экономически более выгодны, чем раздельные анализы. Комбинированные тест-системы обладают высокой аналитической чувствительностью как за счет применения сэндвич-ИФА с двумя антигенами для выявления антител к ВИЧ, так и за счет одновременного выявления антигена p24.
В настоящее время на рынке имеется 8 комбинированных тест-систем четвертого поколения, прошедших клинические испытания: VIDAS HIV DUO Ultra (bioMérieux; Марси-л’Этуаль, Франция); Enzymun-Test-HIV-Combi (Boehringer; Мангейм, Германия); Vironostika HIV Uni-Form II Ag/AB (Organon Teknika; Бокстел, Нидерланды); AxSYM-HIV Ag/AB (Abbott Laboratories; Эбботт-Парк, Иллинойс, США); Enzygnost HIV Integral (Dade Behring; Марбург, Германия); Genescreen Plus HIV Ag-AB (Bio-Rad), and COBAS Core HIV Combi (Roche Diagnostics; Мангейм, Германия); Elecsys-HIV Combi (Boehringer; Мангейм, Германия). В последней тест-системе применен электрохемилюминесцентный сэндвич-метод с двумя антигенами; анализ занимает 18 минут; специфичность по данным испытаний на госпитализированных больных составляет 99,8%. Эта тест-система позволяет диагностировать ВИЧ-инфекцию на 5 дней раньше, чем самые чувствительные тест-системы на антитела к ВИЧ. Существует еще одна комбинированная тест-система без торговой марки для ИФА на антитела и антиген p24 с чувствительностью всего 99,5% и специфичностью 94,8%.
Комбинированный анализ на антитела и антиген для выявления недавней и длительно существующей ВИЧ-инфекции оправдан не только при тестировании доноров крови, но и во многих клинических ситуациях. Ранний диагноз ВИЧ-инфекции путем выявления антигена p24 позволяет безотлагательно начать лечение, провести консультирование больного и принять меры для снижения риска передачи инфекции. Благодаря способности выявлять антиген p24 тест-системы четвертого поколения позволяют диагностировать ВИЧ-инфекцию на ранних стадиях. Эти тест-системы весьма полезны для диагностики недавней и длительно существующей ВИЧ-инфекции в больничных и независимых клинических лабораториях и диагностических центрах (как бюджетных, так и коммерческих). В подобные учреждения нередко обращаются пациенты, риск ВИЧ-инфекции у которых значительно выше, чем у доноров крови. Для раннего выявления ВИЧ-инфекции у таких пациентов требуются тест-системы с высокой аналитической чувствительностью.
Важно отметить, что высокая аналитическая и эпидемиологическая чувствительность большинства тест-систем четвертого поколения, доказанная в испытаниях на больных из разных популяций, больных с сероконверсией и больных с разными подтипами ВИЧ, делает эти тест-системы незаменимыми для диагноза как недавней, так и длительно существующей ВИЧ-инфекции в самых разных ситуациях. Так, например, в клинических лабораториях бюджетных учреждений здравоохранения тестирование крови на антигены ВИЧ обычно не проводится (это прерогатива станций переливания крови), и поэтому при стандартном тестировании на антитела к ВИЧ случаи недавней инфекции могут быть пропущены. Было показано, что выявление инфекции на ранних стадиях дает основание вовремя начать антиретровирусную терапию, что повышает ее эффективность. Кроме того, появляется возможность своевременно проконсультировать пациента, правильно организовать его ведение и предотвратить передачу ВИЧ-инфекции.
Экспресс-тесты: Это класс тест-систем, дающих результат быстрее, чем через 30 минут. Экспресс-тесты для выявления специфических антител к ВИЧ появились в конце 1980-х гг., а в начале 1990-х гг. приобрели популярность. Благодаря усовершенствованию технологии производства экспресс-тесты стали не менее точными, чем ИФА (при условии, что анализ проводится аккуратно, квалифицированным сотрудником). Однако из-за мнимой простоты экспресс-тестов персонал часто допускает ошибки. Например, при внесении реагентов пипетки не всегда держат вертикально (как указано в инструкции), что нарушает соотношение объемов реагентов. Еще один источник ошибок - стремление многих лаборантов одновременно провести анализ нескольких проб. Из-за этого не выдерживается время этапов анализа.
При правильном выполнении экспресс-тесты на антитела к ВИЧ дают надежные результаты и могут использоваться в самых разных медицинских учреждениях и клинических ситуациях. В частности, их применяют в приемных отделениях, кабинетах врачей, амбулаториях, патологоанатомических отделениях, моргах, пунктах переливания крови, а также везде, где требуется срочное тестирование на ВИЧ (например, после контакта медицинского работника с возможным источником инфекции).
Экспресс-тесты на ВИЧ незаменимы для тестирования рожениц, за которыми не проводилось дородовое наблюдение (т. е. рожениц с невыясненным ВИЧ-статусом). Показано, что антиретровирусная терапия (в частности, зидовудином) эффективно снижает риск вертикальной передачи ВИЧ и что такое лечение в максимально ранние сроки необходимо матери, а затем и новорожденному. Экспресс-тестирование беременной на ВИЧ в предродовом периоде позволяет в случае выявления антител начать лечение до родов.
На сегодняшний день ВИЧ-инфекция неизлечима полностью. Но своевременная и грамотно подобранная высокоактивная антиретровирусная терапия (ВААРТ), успешно сдерживает прогрессирование заболевания и его переход в стадию СПИД. Прием терапии позволяет ВИЧ-инфицированному пациенту жить полноценной жизнью – учится, работать, создавать семью, заниматься любимым делом и даже иметь здоровых детей. При своевременном выявлении ВИЧ, на время приема терапии вирус в крови не обнаруживается, человек безопасен для окружающих, инфекция не влияет на продолжительность жизни.

Каждый год для борьбы с ВИЧ разрабатывают новые препараты.
Что такое антиретровирусная терапия?
Высокоактивная антиретровирусная терапия – это современный метод терапии ВИЧ-инфекции. Она подразумевает прием 3-4 препаратов, действие которых направлено на подавление вируса иммунодефицита. Проводимая терапия преследует сразу 3 жизненно важных цели.
- Вирусологическая – подавляет самовоспроизведение вирионов вируса в организме пациента.
- Иммунологическая – поддерживает стабильность иммунной системы для формирования адекватного иммунного ответа.
- Клиническая – тормозит развитие СПИДа и сопутствующих ему заболеваний, тем самым повышая качество жизни и увеличивая ее продолжительность.
Отказ от терапии неизбежно приводит к осложнениям и развитию СПИДа. Люди, живущие без терапии, сталкиваются с онкологическими патологиями и оппортунистическими инфекциями, вызывающими развитие туберкулеза, менингита, энцефалита, пневмонии и других заболеваний. Продолжительность жизни на стадии СПИД без лечения не превышает 6-9 месяцев.
Принцип действия терапии анти-ВИЧ
В основе ВААРТ лежит комбинация 3-4 препаратов, действие которых подавляет ВИЧ на всех стадиях развития, в том числе и его мутации. Проблема в том, что помимо способности создавать собственные копии (репликации), вирус иммунодефицита характеризуется высокой мутагенностью – он способен подстраиваться под любые неблагоприятные условия, продолжая создавать свои репликации и мутации.
Как принимать АРВТ?
Антиретровирусная терапия проводится с соблюдением следующих принципов.
- Лекарства принимаются в строго определенное время!
- Пропускать прием препаратов нельзя!
- Самостоятельно увеличивать или уменьшать дозу препарата недопустимо!
- Препараты, режим приема и дозу препарата назначает только врач!
В процессе лечения состав АРВТ может корректироваться, что позволяет добиться максимальной эффективности проводимого лечения.
Важно понимать, что вопросы по типу, “принимать ли мне сегодня лекарства или не принимать?”, в данном случае не уместны. Конечно, соблюдать столь строгий режим, по понятным причинам, по силу не каждому пациенту. Но жить с ВИЧ без терапии – это равносильно собственноручно подписанному смертному приговору, когда у человека есть выбор и возможности для спасения.
Где выписать лекарства от ВИЧ?
Лечением ВИЧ-инфекции занимается врач-инфекционист Свердловского областного центра профилактики и борьбы со СПИД. Главное помнить – самолечение не допустимо! При подозрении на ВИЧ и после подтверждения диагноза, лечением инфекции должен заниматься исключительно профильный специалист.
Большая часть лекарств от ВИЧ находятся в списке жизненно необходимых и важнейших лекарственных препаратов. Поэтому расходы на лечение пациентов оплачиваются государством – за счет федерального и регионального бюджета. Препараты выдаются ВИЧ-позитивным пациентам в Свердловском областном центре профилактике и борьбе со СПИДили в аптеках при наличии рецепта от лечащего врача. Для их получения, пациента в обязательном порядке ставят на диспансерный учет.
Какие лекарства лечат ВИЧ?
Для общего ознакомления перечислим классы лекарств, принцип их действия и препараты с помощью наглядной таблицы.
Нуклеозидные ингибиторы* обратной транскриптазы
Подавляют обратную транскриптазу - фермент ВИЧ, который отвечает за создание ДНК репликаций
Абакавир, Зальцитабин, Ламивудин, Ставудин и др.
Ненуклеозидные ингибиторы обратной транскриптазы
Воздействуют на обратную транскриптазу
Невирапин, Рилпивирин, Эфавиренз, Элсульфавирин и др.
Блокируют фермент-протеазу вируса, в результате чего образуются вирионы, не способные заражать новые клетки организма
Ампренавир, Индинавир, Нелфинавир, Ритонавир и др.
Блокируют фермент вируса, который участвует в процессе встраивания вирусной ДНК в геном клетки-мишени
Ралтегравир, Долутегравир, Элвитегравир.
Препятствуют проникновению вирионов ВИЧ в клетку-мишень
Блокируют последний этап проникновения вирионов ВИЧ в клетку-мишень
*Ингибиторы – вещества, подавляющие течение физиологических процессов.
Несмотря на важность и жизненную необходимость лечения, в некоторых случаях, пациенты могут не выдерживать график приема лекарств, что затрудняет проведение терапии и снижает ее эффективность. Поэтому сегодня специалисты активно разрабатывают новые схемы ВААРТ, предполагающие однократный прием препарата - 1 раз в сутки. Для однократного приема уже одобрены такие лекарства, как Атазанавир, Абакавир, Диданозин, Тенофовир, Ламивудин, Эмтрицитабин, Эфавиренз и другие самые современные антиретровирусные средства.
Популярные вопросы и проблемы ВААРТ
Можно ли заразиться, если партнер принимает терапию?
Грамотно проводимая ВААРТ угнетает активность вируса, поэтому риск заражения минимальный. Но только в том случае, если у ВИЧ-позитивного пациента зафиксированы низкие или неопределяемые показатели вирусной нагрузки на организм. Если же вирусная нагрузка высокая, то риск инфицирования возрастает.
Половые партнеры должны быть информированы о ВИЧ-статусе друг друга. Наличие сопутствующих инфекций, передающихся половым путем, а также гепатита, увеличивает вероятность передачи инфекции в 3-5 раз. Даже при условии, что уровень вирусной нагрузки снижается до 3500 копий РНК ВИЧ и ниже в 1 мл крови, все равно риск передачи инфекции сохраняется. Поэтому половым партнерам необходимо использовать презервативы при любой форме полового акта.
Можно ли пить алкоголь во время терапии?
Препараты антиретровирусной терапии не совместимы с алкоголем. Более того! Прием алкоголя угнетает функции и без того ослабленной иммунной системы, создает повышенную нагрузку на организм и усиливает токсическое влияние ингибиторов – принимаемые в ходе ВААРТ препараты.
Можно ли родить здорового ребенка, если принимать ВИЧ терапию?
Применение грамотной ВААРТ позволяет снизить риск передачи инфекции до 2% и ниже. Поэтому у новорожденных от ВИЧ-инфицированной матери есть все шансы не унаследовать заболевание. Подтвердить или опровергнуть ранний диагноз позволяет своевременная диагностика методом ПЦР (полимеразной цепной реакции). Для этого кровь малыша исследуют два раза - в возрасте 1-4 месяцев, и в возрасте старше 4 месяцев. Если оба раза результаты ПЦР отрицательные, то можно говорить о том, что ребенок родился здоровым.
Мне назначили ВААРТ, но мне от нее хуже, что делать?
Антиретровирусные препараты для лечения ВИЧ обладают побочным действием, собственно, как и любые лекарства. Часть побочных эффектов проявляется практически сразу. Например, у пациента повышается температура, появляются проблемы с желудочно-кишечным трактом, кожные высыпания, увеличивается уровень инсулина в крови. ВИЧ-позитивный пациент может заметно худеть или набирать вес. Возникающие побочные эффекты создают дополнительную нагрузку на организм. Чтобы избежать этого, необходимо регулярно проходить обследование и при необходимости корректировать схему проводимой ВААРТ. Именно корректировать, а не отказываться от лечения!
Можно ли заразиться ВИЧ, если принять терапию после вероятного заражения?
У моего полового партнера ВИЧ, нужно ли мне проходить терапию, чтобы не заразиться?
Проходить ВААРТ здоровому человеку с целью профилактики ВИЧ не нужно. Достаточно использовать презерватив во время каждого полового контакта в любой форме.
Важно знать! Продолжительность жизни ВИЧ-инфицированного пациента зависит не только от эффективности ВААРТ, но и общего состояние здоровья и иммунитета. Организм людей с крепким иммунитетом, которые не имеют в своем анамнезе хронических заболеваний и врожденных патологий, лучше противостоит развитию ВИЧ-инфекции. И наоборот, ослабленный организм не в состоянии бороться с вирусом. Поэтому помимо антиретровирусной терапии, всем ВИЧ-положительным пациентам рекомендован здоровый образ жизни и правильное питание. Они должны беречь себя от инфекционных и простудных заболеваний. Укреплять свой иммунитет и в обязательном порядке проходить регулярное обследование организма.
Все интересующие вопросы лучше задавать профильным специалистам Свердловского СПИД-центра или лечащему врачу по месту жительства.
Ранняя диагностика заболеваний – залог успешного лечения. Ставшее крылатым выражение, особенно актуально для ВИЧ-инфекции. Ведь заболевание неизлечимо полностью, и только своевременная диагностика позволяет взять течение болезни под контроль и выбрать тактику лечения, чтобы жить полноценной жизнью.

Ранний срок диагностики ВИЧ – со 2 недели от предположительного заражения.
Важность клинической диагностики ВИЧ
В понимании многих людей ВИЧ-инфицированный человек выглядит болезненно, изнеможенно. Он кашляет, чихает, чешется, стонет, у него все болит… На самом деле это не так! Проблема в том, что после инфицирования ВИЧ и в последующий инкубационный период симптомы полностью отсутствуют. Затем наступает острая фаза, на протяжении которой присутствуют симптомы, напоминающие ОРВИ или грипп. Но и они вскоре проходят, и наступает, так называемый, латентный период – продолжительный промежуток времени, когда ВИЧ-инфекция себя ничем не выдает. С момента инфицирования и до стадии пред-СПИДа может пройти порядка 10 лет, в течение которых, ни сам пациент, ни его окружение, даже и не подозревают о болезни. А когда она уже на полную мощность заявляет о себе, контролировать ее очень трудно. Сложно противостоять осложнениям ВИЧ, поддерживать практически разрушенную иммунную систему человека.
Очень важно понимать, что, хотя и есть группы риска – гомосексуалисты, наркозависимые и девушки легкого поведения – в основной массе, пациенты с ВИЧ-инфекцией – это обычные люди. Они учатся, ходят на работу, посещают общественные места, знакомятся в интернете – в общем, живут как все. К сожалению, но от ВИЧ никто не застрахован. Незащищенный половой контакт в порыве страсти, заветное тату без соблюдения стерильности, маникюр за полцены у начинающего мастера, уличная драка – все эти и множество других житейских ситуаций могут обернуться инфицированием ВИЧ.
Благоприятные сроки для диагностики ВИЧ
Факт возможного инфицирования и плохое самочувствие без видимых причин – два веских основания для обращения к специалистам. Но отрицательный результат тестирования на антитела не всегда означает, что человек не инфицирован, так как существует период “серонегативного окна” (время между заражением и появлением антител), который составляет около трех месяцев. Поэтому лучше повторить их спустя 3 месяца с момента возможного инфицирования. Если же ответ опять будет отрицательным, но ваша тревога не проходит, и вы уверены в заражении ВИЧ, тогда лабораторную диагностику необходимо повторить спустя 6 месяцев после факта заражения.
Что касается плохого самочувствия, то поводом провериться на ВИЧ может быть сочетание следующих симптомов:
- увеличение лимфатических узлов на шее, в паху, в области подмышек;
- лихорадка;
- мышечные или головные боли;
- молочница и грибковые поражения, в том числе кандидоз полости рта;
- воспаление слизистой носа, рта или глотки;
- ночная потливость;
- ломота в суставах;
- длительная диарея;
- тошнота, рвота;
- резкое снижение массы тела;
- высыпания на коже.
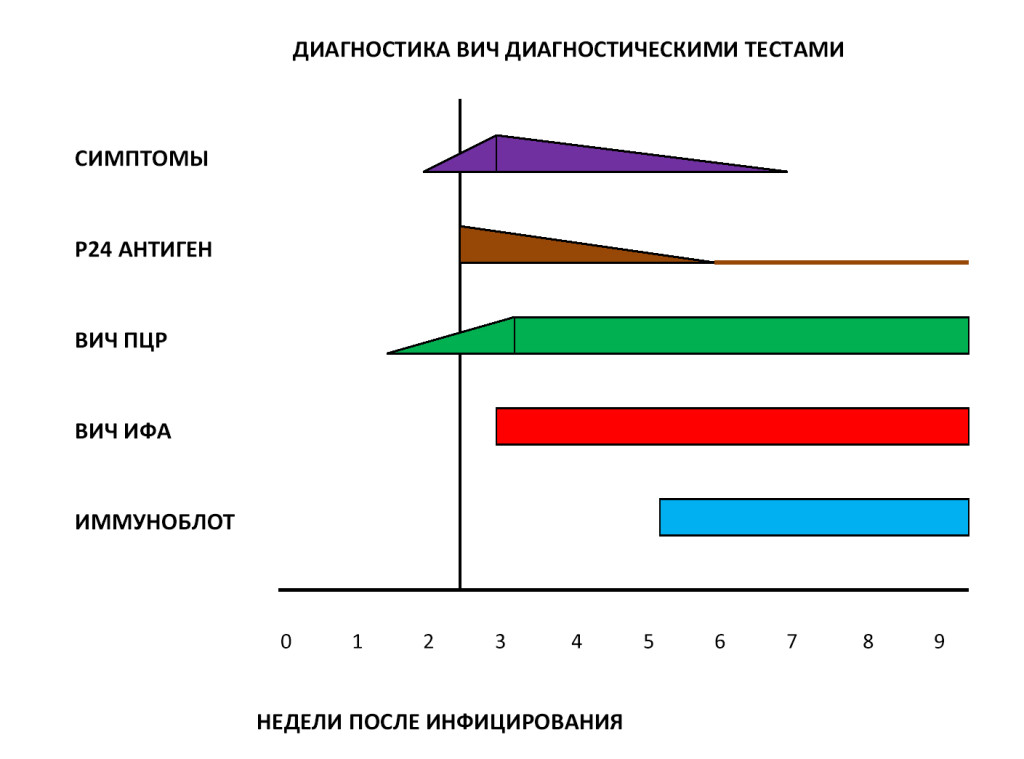
Современные методы диагностики ВИЧ
В настоящее время в диагностике ВИЧ используется двухуровневый подход – косвенные и прямые тесты. Косвенные тесты позволяют обнаружить в крови пациента специфические антитела к ВИЧ, а прямые тесты помогают выявить собственно сам ВИЧ и определить степень вирусной нагрузки на организм. В России стандартная диагностика ВИЧ включает следующие методы лабораторных исследований:
- ИФА (иммуноферментный анализ).
- Иммуноблот (иммунный блоттинг).
Также могут быть применены следующие методики:
- Экспресс-тест ИХА (иммунохроматография).
- ПЦР (полимеразная цепная реакция).
Диагностические принципы лабораторных исследований и степень их достоверности приведены в нижеследующей таблице.
Самым распространенным методом диагностики ВИЧ-инфекции является иммуноферментный анализ (ИФА) , с помощью которого в сыворотке крови больного выявляются антитела к ВИЧ.
Антитела к вирусу появляются у 90-95 % инфицированных лиц через 4-6 недель от момента заражения, у 5-10% через 3-6 месяцев и у 0,5-1% в более поздние сроки. В связи с этим, период от момента заражения до появления в крови определяемых с помощью общепринятых методов лабораторной диагностики количеств антител к ВИЧ называется "серонегативным окном". В течение этого времени диагноз поставить невозможно, но такой человек может быть источником инфекции и заражать других людей.
Иммуноферментный анализ (ИФА) позволяет выявлять в крови суммарный спектр антител к структурным белкам ВИЧ. В том случае если исследуемая сыворотка или плазма дала дважды положительный результат в ИФА, она тестируется в подтверждающем тесте иммуноблота (II этап). В отличие от ИФА иммуноблот позволяет обнаруживать антитела к индивидуальным белкам вируса. На основании результатов иммуноблота ставится окончательный диагноз ВИЧ-инфекции.
В этом анализе используется два типа реакций: иммунологическая и ферментативная.
Все вариации ИФА основаны на способности антител специфически взаимодействовать только с "собственными" антигенами, т.е. на иммунологической реакции "антиген-антитело".
Наибольшее распространение получил гетерогенный вариант иммуноферментного анализа, при котором антиген (определяемое соединение) или антитела фиксируется на твердой основе, в качестве которой могут выступать полистироловый планшет, полистироловые бусины, пористая подложка или магнитный носитель. Анализ проводят в 3 стадии. В лунку планшета, содержащую на своих стенках тот или иной антиген (т.е. один из белков вируса), добавляют исследуемый биологический материал - сыворотку крови больного. При наличии в организме инфекционного агента, в сыворотке появляются антитела к нему. Они прочно связываются с антигеном и не удаляются при последующей промывке чашки.
На следующем этапе необходимо определить, образовался или нет в лунке иммунный комплекс, то есть произошло ли соединение антигена с антителом. Простым глазом или под микроскопом это нельзя увидеть, поэтому требуются следующие две стадии, которые можно назвать проявляющими.
На второй стадии анализа в лунку вносят специальные (реагирующие с разными антителами) антитела с заранее прикрепленным к ним ферментом (поэтому метод называется ферментным). Слитый в единый комплекс "антитело-фермент" (конъюгат) способен связаться с антителами, уже зацепившимися за антиген, который закреплен на твердой подложке. В результате возникает "молекулярная цепочка", на одном конце которой вирусный белок, а на другом - фермент. После отмывки весь этот многослойный "пирог" остается в лунке планшета. Теперь нужно обнаружить активность фермента, чтобы сделать вывод о наличие антитела. Для этого на третьей стадии в ту же лунку вносят раствор субстрата и специального бесцветного вещества - хромогена, который способен окрашиваться в результате серии биохимических реакций, осуществляемых присутствующим в лунке ферментом. Если в лунке появляется окраска, это означает, что все элементы цепочки присутствуют. Из этого следует вывод: в крови пациента имеются антитела к антигенам ВИЧ и, следовательно, сам пациент инфицирован этим вирусом.
Существуют и другие варианты метода ИФА. Например, можно детектировать не антитела, а сам антиген. Процедура в целом будет похожей, хотя немного более сложной.
Результаты анализа могут быть положительными, отрицательными или сомнительными.
При отрицательном результате и отсутствии подозрения на недавнее (в течение последних 6 месяцев) заражение, можно считать диагноз ВИЧ неподтвержденным. Если есть подозрение на недавнее заражение, проводят повторное исследование.
ИФА может дать как ложноотрицательный, так и ложноположительный результат.
Ложноотрицательный результат ИФА возможен при свежем инфицировании, пока антитела к ВИЧ еще не выработались организмом больного.
Ложноположительные результаты могут быть получены при обследовании больных хроническими заболеваниями и в некоторых других случаях:
Административная ошибка в клинике или лаборатории (на пример, путаница в маркировке образцов или бланков) может привести к неверным результатам, сообщаемым лицам, проходящим тестирование на ВИЧ-инфекцию. Поэтому рекомендуется у всех пациентов с положительной реакцией на наличие антител к ВИЧ взять еще одну пробу крови и исследовать ее на антитела к ВИЧ по той же методике.
Наиболее распространенной причиной ложноположительного теста является вакцинация. Однако описан один случай такого результата при заболевании системной красной волчанкой и в терминальной стадии заболевания почек.
Поэтому при получении положительного результата ИФА его обязательно перепроверяют более чувствительными методами.
Читайте также:

