Общие характеристики геморрагических лихорадок
Обновлено: 24.04.2024
Группа геморрагических лихорадок включает острые лихорадочные заболевания вирусной этиологии, в патогенезе и клинических проявлениях которых ведущую роль играет поражение сосудов, приводящее к развитию тромбогеморрагического синдрома.
Впервые в качестве самостоятельной нозологической формы геморрагическую лихорадку (геморрагический нефрозонефрит) описал в 1941 г. А. В. Чурилов (профессор кафедры инфекционных болезней Военно-медицинской академии). В последующие годы был описан целый ряд геморрагических лихорадок в различных странах мира. В группу геморрагических лихорадок были включены некоторые болезни, которые были описаны раньше (денге, желтая лихорадка).
Что провоцирует / Причины Геморрагических лихорадок:
Возбудители геморрагических лихорадок относятся к 4 семействам вирусов: тогавирусы, буньявирусы, аренавирусы и филовирусы, общим свойством которых является высокий тропизм к эндотелию сосудов.
Геморрагические лихорадки - природноочаговые инфекции, при которых основным резервуаром и источниками болезни являются различные виды животных, а переносчиками при значительной части из них - членистоногие (клещи, комары). В остальных случаях передача инфекции реализуется другими путями - воздушно-пылевым, алиментарным, водным, при зоонозном контакте, парентерально. В соответствии с особенностями передачи возбудителя болезни выделяют: клещевые (Крымская-Конго, Омская и Кьясанурского леса), комариные (желтая лихорадка, Денге лихорадка, лихорадка Чикунгунья и лихорадка долины Рифт) и контагиозные геморрагические лихорадки (геморрагическая лихорадка с почечным синдромом, лихорадки Лаоса, Аргентинская, Боливийская, Венесуэльская, Бразильская, Марбурга и Эбола). Хотя восприимчивость к этим инфекциям довольно высока, наиболее часто заболевания регистрируют среди лиц, имеющих профессиональный контакт с животным и или объектами дикой природы. В городах геморрагической лихорадкой с почечным синдромом в основном заболевают работники бытового хозяйства и лица без определенного места жительства, имеющие контакт с синантропными грызунами или их выделениями.
Патогенез (что происходит?) во время Геморрагических лихорадок:
Патогенез геморрагических состояний при геморрагических лихорадках. Тромбогеморрагический синдром (синдром Мачабели) является важным звеном патогенеза многих инфекционных болезней. Тромбогеморрагический синдром - это симптомокомплекс, обусловленный универсальным и неспецифическим свойством крови, лимфы, тканевой жидкости, клеточных и межклеточных структур обратимо и необратимо сгущаться вследствие активации их способности к коагуляции и в результате ретракции расслаиваться на компоненты различного агрегатного состояния. Тромбогеморрагический синдром в своем развитии проходит 4 стадии.
Стадия гиперкоагуляции начинается в клетках тканей поврежденного органа, что приводит к высвобождению коагуляционно-активных веществ, реакция активации коагуляции распространяется на кровь. Эта стадия обычно кратковременная.
Стадия нарастающей коагулопатии потребления, непостоянной фибриполитической активности. Она характеризуется падением числа тромбоцитов и уровня фибриногена, а также расходом других плазменных факторов коагуляционнолитической системы организма. Это - стадия начинающегося и нарастающего ДВС (неполный синдром ДВС).
Стадия дефибриногенации и тотального, но не постоянного фибринолиза (дефибриногенационно-фибринолитическая). Синоним этой стадии - полный синдром ДВС.
Восстановительная стадия или стадия остаточных тромбозов и окклюзии. При благоприятном течении синдрома отмечается возвращение к физиологическим нормам всех факторов коагуляционнолитической системы организма.
По клиническим проявлениям различают различные формы тромбогеморрагического синдрома (молниеносный, острый, хронический, латентный, геморрагический, гиперергический и др.). Тромбогеморрагический синдром наблюдается при травмах, хирургических заболеваниях, в онкологии, при акушерской патологии, при сепсисе и многих инфекционных болезнях. В настоящей главе мы рассматриваем только особенности патогенеза геморрагического синдрома при геморрагических лихорадках.
При геморрагических лихорадках первичная патология страдания развивается на клеточно-молекулярном уровне с обязательным вовлечением в инфекционный процесс эндотелиальных клеток кровеносной системы и стволовых полипотентных клеток костного мозга. Скорость развития процесса обусловлена агрессивностью патогена и его тропностью и к другим чувствительным клеткам, например, макрофагам-моноцитам, а также степенью зрелости иммунной системы пораженного конкретным возбудителем индивидуума. В итоге нормальный физиологический уровень функционирования эндотелия и кроветворных органов динамически меняется. В разгар инфекции происходит тотальное изменение анатомо-морфологической целостности и, соответственно, функций системы микроциркуляции крови. Оно сопровождается ухудшением трофики всех органов и тканей, развивается гипоксия и их функциональная недостаточность. Процесс сопровождается нарушением деятельности терморегулирующего и координирующего центров ЦНС, сердечно-сосудистой и выделительной систем, развивается легочная или иная органная патология и нередко больные погибают в коматозном состоянии. Угрожающая жизни объемная потеря крови редка, хотя повышенная кровоточивость, как признак изменения сосудистой проницаемости, выступает в качестве одного из ведущих симптомов геморрагических вирусных лихорадок.
Среди причин геморрагического синдрома, развивающегося достаточно быстро и часто заканчивающегося смертью больных, известны вирусы пяти семейств: Arena-, Bunya-, Filo-, Flavi- и Togaviridae. Они включают вирусы Ласса, Хунин, Мачупо, Гуанарито, Сэбия (семейство аренавиру-сов) - возбудители, соответственно, лихорадок Ласса, Аргентинской, Боливийской, Венесуэльской и Бразильской; лихорадки долины рифт и Крым Конго (семейство буньявирусов); желтой лихорадки (семейство флавивирусов); лихорадок Марбург и Эбола (семейство филовирусов), лихорадки денге, къясанурской лесной болезни и геморрагической лихорадки с почечным синдромом (семейства тогавирусов). Возбудители клещевых риккетсиозов, эрлихиозов и группы сыпного тифа, напротив, причастны к геморрагическому синдрому с более медленным и большей частью доброкачественным течением. Следовательно, по привязанности к возбудителю инфекционной болезни геморрагический синдром полиэтиологичен.
Широкий спектр возбудителей, вызывающих единый по клинике комплекс симптомов, обусловлен однотипным механизмом его формирования. Из данных морфологического и иммуногистологического изучения вышеуказанных заболеваний известно, что основная патология развертывается в эндотелиальных клетках микродиркуляторной системы, клетках костного мозга и для некоторых инфекций (лихорадки Марбург, денге) в процесс вовлекаются мононуклеарные фагоциты, как циркулирующие в русле крови, так и тканевые. Это находит отражение в клеточном, белковом и пептидном (кинины, лейкотриены) составе крови и балансе ее биологически активных компонентов. Затрагивается деятельность систем комплемента, кининовой, коагуляции и антикоагуляции. Последние регулируют тонус сосудов, их проницаемость, секреторную деятельность эндотелия, реологические свойства крови и ответственны за субъективные ощущения боли, усталости и другую симптоматику болезней.
Несмотря на этиологическое разнообразие патогенов, ассоциируемых с развитием геморрагического синдрома, их объединяет идентичный или весьма близкий механизм доставки возбудителя к клеткам-мишеням на начальной стадии инфекционного процесса. Возбудители лихорадок, передающиеся с участием кровососущих переносчиков, контактно через расчесы кожи или аэрогенно через альвеолярно-капиллярные мембраны легких, по существу механически переносятся к чувствительным к патогену клеткам эндотелия и тканевым оседлым макрофагам в местах микротравм, вызванных колюще-сосущим аппаратом переносчиков или повреждением эпителия. Именно в этих точках или же в альвеолярно-капиллярных мембранах, на которых произошла задержка частиц инфекционного аэрозоля, формируется первичный локальный процесс. Защитная реакция у места входных ворот сопровождается и одновременной генерализацией инфекционного процесса вследствие диссеминации возбудителя с крово-лимфооттоком с дальнейшим последовательно нарастающим поражением клеток-мишеней в органах и тканях, удаленных от места входных ворот инфекции. При этом часть частичек возбудителя поглощается макрофагами и другими клетками крови, например, эритроцитами при риккетсиозах и бартонеллезах, но не инактивируется вследствие недостаточной концентрации цитокинов, таких как интерферонгамма (ИНФ-у), фактора некроза опухоли-альфа (ФНО-а), других монокинов и отсутствия специфических нейтрализующих антител в плазме крови на момент заражения и в начальный период болезни.
Локальное повреждение физиологически высокоактивных, регулирующих гемостаз клеток в области входных ворот патогена и одновременная генерализация инфекции с трансмиссивным механизмом передачи предопределены особенностями кровососания клещей и комаров, переносчиков возбудителей большинства геморрагических лихорадок, и особенностями анатомического строения тканевых и альвеолярных капилляров. Синхронность формирования локального и генерализованного процессов объясняется тем, что кровососание у переносчиков длится долго и прерывисто, особенно у клещей (до нескольких суток). Периодический отсос крови сопровождается периодическим же вспрыскиванием в капилляр слюны, а в некоторых случаях и коксальной жидкости, содержащих патоген, антикоагулянты и ферменты кровососа.
Инфекционный процесс на уровне клетка-возбудитель начинается по обычной для внутриклеточных паразитов схеме: прикрепление к поверхностной мембране и ее разрыхление, проникновение в цитоплазму, размножение или гибель (в случае абортивной инфекции), выход в окружающее межклеточное пространство или русло крови, с инфицированием прилегающих и отдаленных интактных клеток. Последняя стадия взаимодействия клетка-патоген сопровождается либо разрушением и некролизом первой, либо усилением внутриклеточных физиологических процессов с повышенной продукцией цитокинов и других метаболитов их нормального функционирования.
Дальнейшая прогрессирующая структурно-функциональная дезорганизация эндотелия, герминтативных точек стволовых клеток костного мозга и других (при желтой лихорадке и лихорадке Марбург - гепатоцитов и мононуклеарных фагоцитов) приводит к нарастанию капилляропатии и, соответственно, токсикоза, вплоть до развития инфекционно-токсической энцефалопатии (ИТЭ) с полной утратой сознания и восприятия окружающей среды, т.е. развивается состояние комы (синоним, ИТЭ III-й степени. Динамически колеблется уровень цитокинов и медиаторов, причастных к пирогенезу (ПГЕз, ИЛ-1, лейкотриены), коагуляции - антикоагуляции, начинает снижаться синтез колониестимулирующих факторов (КСФ). Уменьшение КСФ сопровождается подавлением процесса самообновления полипотентных стволовых клеток; направление дифференциации клеток крови, в частности нейтрофилов, и их созревание меняются.
Необычное против физиологической нормы содержание продуктов распада клеток, затронутых патогеном, и усиление синтеза и секреции эйкозаноидов на начальной стадии инфекционного процесса сопровождается возрастающей недостаточностью выделительной функции почек и обезвреживающей деятельности печени из-за ишемии, а при некоторых геморрагических инфекциях и вследствие ее прямого поражения возбудителем, синхронно протекающего с затронутостью эндотелия и других клеток. Для ГЛПС с более медленным по сравнению с лихорадками Марбург и Эбола течением васкулярные тромбы и некроз клеток эндотелия нехарактерны, а клиника обусловлена генерализованным расширением капилляров, отеками, инфильтрацией крупных органов и лимфатических узлов гранулоцитами. Для данной нозоформы наиболее заметна возросшая проницаемость капилляров, в том числе и нефронов, отражающая дисфункцию эндотелия в сочетании с дисбалансом медиаторов и других регуляторных компонентов гемостаза.
На завершающей стадии вирусных геморрагических лихорадок с неблагоприятным исходом сохраняются тромбоцитопения вследствие убыли тромбоцитов в агрегаты и микротромбы, дефицит фактора Хагемана, тромбооксана А2, других медиаторов, фаза гипокоагуляции плавно переходит в состояние глубокой гипокоагуляции с развитием соответствующей симптоматики - многократно увеличивается время свертываемости крови, уровень тромбоцитов и лейкоцитов максимально низок, кровоточивость достигает максимума, тогда как температура тела снижается.
Таким образом, патогенез геморрагических состояний при геморрагических лихорадках отражает комплекс динамически протекающих сопряженных процессов, наслаивающихся друг на друга, основу которых составляет:
- разрегулирование нормального физиологического соотношения компонентов систем, обеспечивающих гемостаз (см. выше), в связи с изменением секреторной деятельности клеток, причастных к гемостазу;
- анатомо-морфологическое обнажение стенок кровеносных сосудов в наиболее активной (в аспекте ее функциональной деятельности) части, а именно - в участках микроциркуляции (артериола-капилляр-венула);
- повышение проницаемости сосудов из-за нарушения их целостности и меняющегося содержания в крови вазоактивных компонентов (тромбоцитов, эйкозаноидов, кининов, адреналина и других фармакологически активных соединений);
- отставанием иммунологически важных защитных реакций макроорганизма, в том числе и в виде формирования специфических антител, от нарастания деструктивных изменений при генерализации инфекционного процесса;
- суммарным формированием ДВС-симптоматики различной степени выраженности.
При этом изменения в крови последовательно развиваются через фазу гиперкоагуляции в стадию гипокоагуляции с обязательной тромбо- и лейкопенией потребления и сдвигом формулы нейтрофилов влево. Скорость развития симптоматики и исход болезни определяются степенью патогенности возбудителя, конституциональными особенностями и иммунным статусом заболевшего.
Симптомы Геморрагических лихорадок:
Диагностика Геморрагических лихорадок:
Диагностика геморрагических лихорадок базируется на клинико-эпидемиологических и лабораторных данных. В специфической диагностике используются серологические (РСК, РНИФ и др.), иммунохимические (ИФА), молекулярно-биологические (ПЦР, гибридизация), иногда вирусологический методы.
Дифференциальная диагностика проводится с гриппом, лептоспирозом, риккетсиозами, целым рядом арбовирусных инфекций, не относящихся к геморрагическим лихорадкам, менингококковой инфекцией, сепсисом, тромбогеморрагической пурпурой (болезнь Верльгофа), геморрагическим васкулитом (болезнь Шенлейна-Геноха) и др.
Лечение Геморрагических лихорадок:
Все больные должны быть госпитализированы и за ними необходим тщательный уход. Назначают полужидкую, легкоусвояемую и калорийную пищу с максимальным обогащением диеты витаминами, особенно С и В (свежие овощи и фрукты, натуральные фруктовые и ягодные соки, настой шиповника, дрожжи). Рекомендуется давать больному до 600-800 мг аскорбиновой кислоты внутрь ежедневно, витамин Р; ввиду наличия геморрагических явлений назначать витамин К (викасол) по 0,015 г 4 раза в день на протяжении 4 дней.
Следует иметь в виду, что геморрагические проявления могут достигнуть наибольшего развития не в лихорадочном периоде болезни, а после его окончания.
Применяют также внутривенные вливания глюкозы (40% раствор по 40-50 мл ежедневно). В лихорадочном периоде болезни рекомендуются переливания крови по 125-150 мл через день, внутримышечные инъекции камполона или антианемина (по 2 мл ежедневно на протяжении 5-7 дней), прёпараты железа внутрь. В качестве вспомогательного терапевтического средства дают внутрь десенсибилизирующий (антигистаминный) препарат димедрол по 0,08 г 4 раза в день в течение 4-6 дней. Выздоравливающий нуждается в постельном режиме до полного исчезновения клинических симптомов; после выписки необходимо медицинское наблюдение. Прогноз. Тяжесть клинического течения геморрагических лихорадок колеблется в очень широких пределах. Дальневосточный нефрозонефрит протекает значительно тяжелее, чем другие описанные здесь геморрагические лихорадки, и в отдельных случаях заканчивается летально.
Профилактика Геморрагических лихорадок:
Успех борьбы с распространением геморрагических лихорадок определяется в первую очередь результатами мероприятий по уничтожению переносчиков инфекции и по защите от их укусов здоровых людей. В местностях, где встречаются заболевания, необходима тщательная расчистка земельного участка под жилые и производственные помещения: скашивание травы, уничтожение кустарника, сжигание опавших листьев.
Лица, работающие или проживающие в местностях, где встречаются геморрагические лихорадки, должны носить сапоги, перчатки, а также специальные комбинезоны; обязательна пропитка производственной одежды препаратами, отпугивающими клещей. Необходимость проведения этих мероприятий зависит от конкретной эпидемиологической обстановки. Перечисленные средства обеспечивают защиту человека от укусов зараженных клещей, являющихся переносчиками геморрагических лихорадок.
С целью специфической профилактики омской геморрагической лихорадки в природных очагах этой болезни применяют профилактическую вакцинацию населения при помощи эмульсии вируса, убитого формалином (прививки производят по специальной инструкции).
Основная роль в профилактике геморрагических лихорадок принадлежит все же не вакцинации, а систематическому осуществлению указанных выше мероприятий.
К каким докторам следует обращаться если у Вас Геморрагические лихорадки:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Геморрагических лихорадок, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Геморрагическая лихорадка Марбург – острое инфекционное заболевание, вызываемое РНК-содержащим филовирусом (марбургским вирусом), протекающее с тяжелым капилляротоксикозом и высокой летальностью. Симптомы геморрагической лихорадки Марбург включают высокую лихорадку, выраженную интоксикацию, тяжелую диарею и рвоту, кожные геморрагии, внутренние кровотечения, поражение печени, сердца, почек, ЦНС. При диагностике учитываются эпидемиологические и клинические данные, результаты лабораторных (вирусологических, серологических, электронно-микроскопических) исследований. Больные с геморрагической лихорадкой Марбург подлежат госпитализации и изоляции; лечение, в основном, симптоматическое; иногда эффективны интерферонотерапия, введение плазмы реконвалесцентов.

Общие сведения

Причины
Возбудитель геморрагической лихорадки Марбург (Marburgvirus) относится к семейству филовирусов. Вирионы имеют спиралевидную, червеобразную или округлую форму; длину 665-1200 нм и диаметр 70-80 нм; содержат РНК и липопротеин. Устойчивость вируса во внешней среде средняя. По своей морфологии и свойствам марбургский вирус сходен с вирусами, вызывающими лихорадку Эбола, однако между ними имеются некоторые различия в антигенной структуре.
Источником европейской вспышки геморрагической лихорадки Марбург в 1967 г. послужили завезенные из Африки зеленые мартышки, большая часть которых погибла от неизвестного заболевания. Геморрагическая лихорадка тогда развилась у людей, контактировавших с приматами, а также у медицинского персонала, ухаживающего за больными. Всего из 25 заболевших геморрагической лихорадкой Марбург скончалось 7 человек. Позже аналогичные случаи заболевания регистрировались в природных местах обитаниях африканских зеленых мартышек, что дало основание рассматривать их как основной источник инфекции и резервуар марбургского вируса.
Инфицирование человека возможно контактным путем при соприкосновении с кровью и другими выделениями больного; воздушно-капельным путем при попадании вируса на слизистые ротовой полости и конъюнктиву; инъекционным путем при уколах. Известен случай заражения геморрагической лихорадкой Марбург половым путем. После перенесенной инфекции формируется длительный иммунитет; случаи повторного заболевания не известны. После проникновения и первичной репликации вируса в клетках моноцитарно-макрофагальной системы развивается массивная вирусемия, подавляющая иммунные реакции. Это приводит к генерализованным нарушениям микроциркуляции и развитию ДВС-синдрома, капилляротоксикоза и полиорганным поражениям. Очаги кровоизлияний и некрозов при геморрагической лихорадке Марбург образуются в миокарде, легких, печени, почках, надпочечниках, селезенке и других органах.
Симптомы лихорадки Марбург
От момента инфицирования до появления первых симптомов проходит от 2 дней до 3-х недель. Манифестация заболевания острая, без продромальных явлений. Характерными признаками геморрагической лихорадки Марбург служат длительная (в течение 2-х недель) и высокая лихорадка (до 39-40°С), ознобы, выраженная интоксикация, сопровождающаяся головной болью, разбитостью, миалгиями и артралгиями. С первых суток у больного обнаруживается энантема, конъюнктивит, эрозии на слизистой полости рта. На 3-4 сутки течение геморрагической лихорадки Марбург отягощается схваткообразными болями в животе, рвотой, водянистой диареей, в результате чего развивается быстрое обезвоживание организма.
На 5-6 день заболевания на туловище, верхних конечностей, шее и лице появляется макулопапулезная сыпь, нередко сопровождающаяся кожным зудом и шелушением кожи. В дальнейшем развивается геморрагический синдром: кровоизлияния в кожу и конъюнктиву; десневые, носовые, маточные, желудочно-кишечные кровотечения. К исходу первой недели у больных геморрагической лихорадкой Марбург определяются признаки гепатита, миокардита, поражения почек. Изменения со стороны ЦНС характеризуются адинамией, заторможенностью, судорогами, потерей сознания.
Максимальной выраженности признаки токсикоза, дегидратации, геморрагических проявлений и полиорганных нарушений достигают на второй недели заболевания. Гибель больных геморрагической лихорадкой Марбург может наступить от отека легких или мозга, гиповолемического шока, ДВС-синдрома, острой почечной недостаточности. У выживших пациентов период реконвалесценции имеет затяжной характер: долго сохраняется астенизация, головные и мышечные боли, периодические абдоминалгии; часто развивается алопеция. К числу осложнений и остаточных явлений геморрагической лихорадки Марбург относятся увеит, энцефалит, миелит, орхит, атрофия яичек, пневмония, психические и интеллектуальные нарушения.
Диагностика
Диагностика геморрагической лихорадки Марбург основывается на клинико-эпидемиологических и лабораторных данных. При сборе анамнеза выясняется факт пребывания пациента в природно-очаговой местности, контакт с переносчиками заболеваниями и больными людьми. Неспецифические изменения крови включают лейкопению, тромбоцитопению, повышение уровня печеночных ферментов. С целью подтверждения диагноза геморрагической лихорадки Марбург используются молекулярно-биологические и серологические (ОТ-ПЦР, РИФ, ИФА, РСК, РН), электронно-микроскопические исследования. Тестирование биоматериала проводится в специальных лабораториях с соблюдением требований максимальной безопасности.
Для оценки поражения внутренних органов выполняется ЭКГ, УЗИ почек и УЗИ печени, исследование коагулограммы, общего анализа мочи, КОС. В связи с развитием полиорганных нарушений больные нуждаются в консультации нефролога, невролога, гастроэнтеролога, кардиолога, гематолога, офтальмолога.
Дифференциальная диагностика проводится с другими геморрагическими лихорадками (желтой, геморрагической с почечным синдромом, крымской, омской, боливийской, аргентинской геморрагической, лихорадкой Ласа, лихорадкой Эбола и др.). Также исключается малярия, холера, шигеллез, брюшной и возвратный тиф, лептоспироз, гепатит, менингит и пр.
Лечение геморрагической лихорадки Марбург
Пациенты с подозрением на геморрагическую лихорадку Марбург должны быть немедленно госпитализированы в инфекционный стационар и изолированы в отдельные боксы. При организации ухода за пациентами предпринимаются меры повышенного санитарно-эпидемиологического контроля: усиливаются дезинфекционные мероприятия, защита медицинского персонала, организуется безопасное проведение лечебно-диагностических манипуляций и процедур.
Этиотропная терапия геморрагической лихорадки Марбург не разработана, поэтому основное внимание уделяется патогенетическим и симптоматическим мероприятиям. Проводится парентеральная дезинтоксикационная терапия и оральная регидратация, внутривенное введение тромбоцитной массы. Есть сведения об эффективности введения плазмы реконвалесцентов, проведения интерферонотерапии, плазмафереза. При развитии бактериальных осложнений назначается антибиотикотерапия.
Прогноз и профилактика
Заболевание имеет серьезный прогноз и представляет повышенную опасность в плане возникновения эпидемических вспышек. Смертность среди заболевших геморрагической лихорадкой Марбург составляет 25-70%. При выявлении случаев марбургской геморрагической лихорадки необходимо строгое соблюдение мер предосторожности, рекомендуемых при работе с особо опасными инфекциями. Транспортировка и лечение больных производится в специальных изоляторах. Уход за пациентами должен осуществлять специально подготовленный персонал, использующий индивидуальные средства защиты. Специфической профилактики геморрагической лихорадкой Марбург не разработано. Целесообразно организовывать эпидемический контроль за лицами, приезжающими из эндемичных регионов.
Омская геморрагическая лихорадка – природно-очаговая трансмиссивная вирусная инфекция, характеризующаяся геморрагическими реакциями, преимущественным поражением дыхательной системы и ЦНС. Омская геморрагическая лихорадка протекает с высокой лихорадкой, интенсивной головной болью, миалгией, повышенной кровоточивостью, частым развитием бронхита, пневмонии, общемозговых и менингеальных явлений. Диагноз омской геморрагической лихорадки основан на клиническом и эпидемиологическом анамнезе, данных лабораторных и инструментальных исследований. Лечение омской геморрагической лихорадки включает дезинтоксикационную, гемостатическую терапию, гемотрансфузии.
МКБ-10
Общие сведения
Омская геморрагическая лихорадка (весенне-летняя лихорадка) – эндемический зооноз вирусной природы, протекающий с лихорадкой, умеренными геморрагическими явлениями, преимущественным поражением ЦНС, легких и почек. Природные очаги омской геморрагической лихорадки встречаются в степных и лесостепных районах Западной Сибири (Омской, Тюменской, Новосибирской, Оренбургской, Курганской областях) и на севере Казахстана. Подъем заболеваемости омской геморрагической лихорадкой регистрируется в весенне-летний период (мае-июне и в меньшей степени – в августе-сентябре). Чаще омская геморрагическая лихорадка выявляется среди лиц, занятых на полевых работах, у охотников и промысловиков, лесозаготовителей, геологов. Высокая восприимчивость к омской геморрагической лихорадке отмечается во всех возрастных группах, но преимущественно – у лиц от 20 до 40 лет. В настоящее время случаи заболевания омской геморрагической лихорадкой среди населения эндемичных районов достаточно редки.

Причины омской геморрагической лихорадки
Омскую геморрагическую лихорадку вызывает РНК-содержащий арбовирус семейства Togaviridae, рода Flavivirus, по антигенной структуре схожий с вирусом клещевого энцефалита. Вирус высокочувствителен к обычным дезинфицирующим растворам и жирорастворителям, быстро погибает при комнатной температуре и мгновенно – при кипячении, но длительно (до 4-х лет) сохраняется в лиофилизированном состоянии. Вирус омской геморрагической лихорадки относится к 4 классу биологической безопасности с высоким индивидуальным и общественным риском.
Основным источником вируса омской геморрагической лихорадки в природных очагах являются водяная крыса, ондатра и мелкие грызуны (полевки, землеройки). В циркуляции вируса также принимают участие зайцы, суслики, ежи, лягушки, водоплавающие птицы, имеющие восприимчивость к возбудителю. У грызунов заболевание чаще протекает в стертой форме с длительным бессимптомным вирусоносительством и экскрецией возбудителя в окружающую среду с мочой и испражнениями. Переносчиком арбовируса служат иксодовые клещи Dermacentor pictus и D. marginatus, паразитирующие на млекопитающих. Установлена трансовариальная и трансфазовая (трансстадийная) передача вируса омской геморрагической лихорадки среди клещей.
Инфицирование человека омской геморрагической лихорадкой происходит в основном трансмиссивным путем - через укусы нимф и взрослых клещей-переносчиков; нередко воздушно-пылевым путем при вдыхании пыли от сухих выделений больных грызунов; контактным - при разделке и обработке тушек и шкурок ондатр. Возможно алиментарное заражение при употреблении сырой озерной воды и пищевых продуктов, загрязненных выделениями больных животных.
Вирус омской геморрагической лихорадки проникает через поврежденную кожу и слизистые оболочки дыхательного и пищеварительного трактов, распространяется в организме путем гематогенной диссеминации. Характерно поражение эндотелия мелких кровеносных сосудов, приводящее к развитию геморрагических реакций и резких изменений в головном и спинном мозге, легких, почках, кроветворной системе, желудке и кишечнике. После перенесенной омской геморрагической лихорадки развивается длительный иммунитет.
Симптомы омской геморрагической лихорадки
Инкубационный период омской геморрагической лихорадки длится в среднем 3-7 суток. По характеру клинических проявлений выделяют острую нерецидивирующую и острую рецидивирующую, типичную (геморрагическую) и атипичную (без геморрагического синдрома) формы омской геморрагической лихорадки, имеющие легкое, средней тяжести или тяжелое течение.
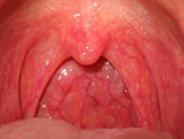
Начальный период омской геморрагической лихорадки протекает остро с высокой температурой (39-40˚C), ознобами, интенсивной головной болью, миалгиями, диспепсическим синдромом. У больных развивается отечность и резкая гиперемия лица, шеи, слизистых оболочек ротоглотки, инъекция сосудов склер и конъюнктивы. С первых дней болезни появляется геморрагическая сыпь на туловище и конечностях, слизистой зева и языка. При омской геморрагической лихорадке сравнительно редко возникают носовые, легочные, желудочно-кишечные и маточные кровотечения; обычно они не обильны и не продолжительны.
В разгар заболевания (на 3-5 день) у 30% больных омской геморрагической лихорадкой развивается катаральное воспаление дыхательного тракта, кашель, бронхит, мелкоочаговая пневмония. Типично поражение нервной системы с развитием общемозговых и менингеальных явлений, парезов. Выявляются гепатомегалия, брадикардия и артериальная гипотония. Могут обнаруживаться признаки поражения почек (протеинурия, гематурия). Лихорадочный синдром при омской геморрагической лихорадке в половине случаев носит двухволновой характер с повтором на 2-3 неделе заболевания.
Общая продолжительность омской геморрагической лихорадки колеблется от 15 до 40 дней. В постинфекционном периоде обычно сохраняется длительная астения. Осложнениями омской геморрагической лихорадки могут являться поздняя атипичная пневмония, менингоэнцефалит, отит, пиелит, неврологические и психические расстройства. При тяжелом течении возможен летальный исход от инфекционно-токсического шока, кровопотери или сепсиса.
Диагностика и лечение омской геморрагической лихорадки
При верификации диагноза омской геморрагической лихорадки учитывают характерные клинические данные и эпидемиологические предпосылки, результаты лабораторной диагностики: неспецифической (общий анализ крови и мочи) и специфической (ИФА, РСК, РНГА, РН, РТПГА, ПЦР). В крови больных омской геморрагической лихорадки определяется выраженная лейкопения, эритроцитоз, тромбоцитопения, снижение СОЭ; в моче – протеинурия, микрогематоурия, цилиндрурия, наличие почечного эпителия. Метод ПЦР позволяет обнаружить вирус омской геморрагической лихорадки в крови в течение первой недели заболевания. Наличие специфических антител к арбовирусу или 4-х кратный рост титра антител в парных сыворотках крови больного подтверждает диагноз омской геморрагической лихорадки.
В осложненных случаях на ЭКГ фиксируются диффузные изменения миокарда, при рентгенографии грудной клетки – признаки интерстициальной пневмонии. В рамках дифференциальной диагностики исключаются другие геморрагические лихорадки, клещевой энцефалит, лептоспироз, менингококцемия, сепсис.
Больных омской геморрагической лихорадкой госпитализируют с назначением строгого постельного режима в лихорадочный период. Симптоматическое лечение омской геморрагической лихорадки включает дезинтоксикационную терапию с обильным питьевым режимом, инфузиями водно-солевых растворов; купирование геморрагического синдрома путем гемотрансфузий, применения крове- и плазмозаменителей, гемостатических и сосудоукрепляющих средств, прием жаропонижающих средств. В тяжелых случаях омской геморрагической лихорадки назначаются кортикостероиды, противошоковые, сердечные, тромболитические препараты, антибиотики.
Прогноз и профилактика омской геморрагической лихорадки
Прогноз омской геморрагической лихорадки благоприятный: осложнения достаточно редки; летальность составляет 1%. Характерна затяжная реконвалесценция (от 1-2 до 5-10 месяцев). Предупреждение омской геморрагической лихорадкой сводится к проведению оздоровительных, противоэпидемических мероприятий в природных очагах, защите людей от нападения клещей, пассивной и активной иммунопрофилактике.
Проводится систематическое подавление миграционной активности животных-вирусоносителей омской геморрагической лихорадки (водяных крыс, мелких грызунов) и их уничтожение. Организация ондатроводства предусматривает сезонную заготовку шкурок ондатры только после предварительного зоолого-вирусологического обследования зверьков на наличие омской геморрагической лихорадки. В природных очагах инфекции обязательны применение защитной одеждой и репеллентов, регулярные осмотры одежды и тела с целью раннего обнаружения клещей, кипячение озерной и речной воды. В вирусологических лабораториях необходимо строгое соблюдение инструкций по работе с биологически опасным материалом, вакцинация персонала убитой формол-вакциной или пассивная иммунизация сывороткой крови реконвалесцентов.
Геморрагические лихорадки – вирусные инфекции с природно-очаговым распространением, протекающие с геморрагическим и острым лихорадочным синдромом. Симптоматика геморрагических лихорадок включает выраженную интоксикацию, высокую температуру тела, геморрагическую сыпь, кровотечения различной локализации, полиорганные нарушения. Форма геморрагической лихорадки определяется с учетом клинико-эпидемиологических и лабораторных данных (ПЦР, ИФА, РИФ). При геморрагических лихорадках проводится дезинтоксикационная, противовирусная, гемостатическая терапия, введение специфических иммуноглобулинов, борьба с осложнениями.
Общие сведения
Геморрагические лихорадки – группа инфекционных заболеваний вирусной природы, вызывающих токсическое поражение сосудистых стенок, способствуя развитию геморрагического синдрома. Протекают на фоне общей интоксикации, провоцируют полиорганные патологии. Геморрагические лихорадки распространены в определенных регионах планеты, в ареалах обитания переносчиков заболевания. Вызывают геморрагические лихорадки вирусы следующих семейств: Togaviridae, Bunyaviridae, Arenaviridae и Filoviridae. Характерной особенностью, объединяющей эти вирусы, является сродство к клеткам эндотелия сосудов человека.
Резервуаром и источником этих вирусов является человек и животные (различные виды грызунов, обезьяны, белки, летучие мыши и др.), переносчиком – комары и клещи. Некоторые геморрагические лихорадки могут передаваться контактно-бытовым, пищевым, водным и другими путями. По способу заражения эти инфекции подразделяются на группы: клещевые инфекции (Омская, Крымская-Конго и лихорадка Кьясанурского леса), комариные (желтая, лихорадка денге, Чукунгунья, долины Рифт) и контагиозные (лихорадки Лаоса, Аргентинская, Боливийская, Эбола, Марбург и др.).
Восприимчивость к геморрагическим лихорадкам у человека довольно высока, заболевают преимущественно лица, чья профессиональная деятельность связана с дикой природой. Заболеваемость в городах чаще отмечается у граждан, не имеющих постоянного места жительства и сотрудников бытовых служб, контактирующих с грызунами.

Симптомы геморрагической лихорадки
Геморрагические лихорадки в большинстве случаев объединяет характерное течение с последовательной сменой периодов: инкубации (как правило, 1-3 недели), начальный (2-7 дней), разгара (1-2 недели) и реконвалесценции (несколько недель). Начальный период проявляется общеинтоксикационной симптоматикой, обычно весьма интенсивной. Лихорадка при тяжелом течении может достигать критических цифр, интоксикация – способствовать расстройству сознания, бреду, галлюцинациям.
Перед наступлением периода разгара нередко отмечается кратковременная нормализация температуры и улучшение общего состояния, после чего токсикоз нарастает, интенсивность общей клиники увеличивается, развиваются полиорганные патологии, нарушения гемодинамики. В период реконвалесценции происходит постепенный регресс клинических проявлений и восстановление функционального состояния органов и систем.
Геморрагический дальневосточный нефрозонефрит нередко называют геморрагической лихорадкой с почечным синдромом, поскольку для этого заболевания характерно преимущественное поражение сосудов почек. Инкубация геморрагического дальневосточного нефрозонефрита составляет 2 недели, но может сокращаться до 11 и удлиняться до 23 дней. Впервые дни заболевания возможны продромальные явления (слабость, недомогание). Затем развивается тяжелая интоксикация, температура тела поднимается до 39,5 и более градусов и сохраняется на протяжении 2-6 дней. Спустя 2-4 дня от начала лихорадки появляется геморрагическая симптоматика на фоне прогрессирующей интоксикации. Иногда могут отмечаться менингеальные симптомы (Кернига, Брудзинского, ригидность затылочных мышц). Ввиду токсического поражения головного мозга, сознание нередко спутано, появляются галлюцинации, бред.
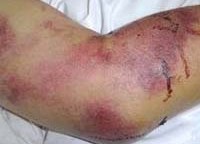
Крымская геморрагическая лихорадка характеризуется острым началом: отмечается рвота, боль в животе натощак, озноб. Температура тела резко повышается. Внешний вид больных характерный для геморрагических лихорадок: гиперемированное отечное лицо и инъецированные конъюнктивы, веки, склеры. Геморрагическая симптоматика выражена: петехиальные высыпания, кровоточивость десен, кровотечения из носа, примесь крови в кале и рвотных массах, маточные кровотечения у женщин. Селезенка чаще остается нормального размера, у некоторых больных может отмечаться ее увеличение. Тяжелое течение заболевания проявляется интенсивной болью в животе, частой рвотой, меленой. Пульс лабильный, артериальное давление снижено, сердечные тоны – глухие.
Омская геморрагическая лихорадка протекает более легко и доброкачественно, геморрагический синдром выражен слабее (хотя летальность имеет место и при этой инфекции). В первые дни лихорадка достигает 39 с небольшим градусов, в половине случаев лихорадочный период протекает волнообразно, с периодами повышения и нормализации температуры тела. Продолжительность лихорадки – 3-10 дней.
Геморрагическая лихорадка денге характеризуется инкубационным периодом от 5 до 15 дней, доброкачественным течением, симптоматикой общей интоксикации, усиливающейся к 3-4 дню и пятнисто-папулезной сыпью геморрагического происхождения, проходящей через 2-3 дня после появления (обычно возникает в разгар заболевания) и не оставляющей после себя пигментаций или шелушения. Температурная кривая может быть двухволновой: лихорадка прерывается 2-3-дневным периодом нормальной температуры, после чего возникает вторая волна. Такая форма характерна для европейцев, у жителей Юго-Восточной Азии лихорадка Денге развивается по геморрагическому варианту и имеет более тяжелое течение.
Геморрагические лихорадки могут способствовать развитию тяжелых, угрожающих жизни состояний: инфекционно-токсического шока, острой почечной недостаточности, комы.
Диагностика геморрагических лихорадок
Диагностику геморрагических лихорадок производят на основании клинической картины и данных эпидемиологического анамнеза, подтверждая предварительный диагноз лабораторно. Специфическая диагностика производится с помощью серологических исследования (РСК, РНИФ и др.), иммуноферментного анализа (ИФА), выявления вирусных антигенов (ПЦР), вирусологического метода.
Геморрагические лихорадки обычно характеризуются тромбоцитопенией в общем анализе крови, выявлением эритроцитов в моче и кале. При выраженной геморрагии появляются симптомы анемии. Положительный анализ кала на скрытую кровь говорит о кровотечении по ходу желудочно-кишечного тракта.
Лихорадка с почечным синдромом также проявляется при лабораторной диагностике в виде лейкопении, анэозинофилии, увеличением количества палочкоядерных нейтрофилов. Значительны патологические изменения в общем анализе мочи – удельный вес снижен, отмечается белок, (нередко повышение достигает 20-40%), цилиндры. В крови повышен остаточный азот. Крымская лихорадка отличается лимфоцитозом на фоне общего нормоцитоза, сдвигом лейкоформулы влево и нормальной СОЭ.
Лечение геморрагической лихорадки
Больные с любой геморрагической лихорадкой подлежат госпитализации. Прописан постельный режим, полужидкая калорийная легкоусвояемая диета, максимально насыщенная витаминами (в особенности С и В) – овощные отвары, фруктовые и ягодные соки, настой шиповника, морсы). Кроме того, назначают витаминотерапию: витамины С, Р. Ежедневно в течение четырех дней принимается викасол (витамин К).
Внутривенно капельно назначают раствор глюкозы, в период лихорадки могут производиться переливания крови небольшими порциями, а также введение препаратов железа, препаратов на основе водного экстракта из печени крупного рогатого скота. В комплексную терапию включают противогистаминные средства. Выписка из стационара производится после полного клинического выздоровления. По выписке больные некоторое время наблюдаются амбулаторно.
Прогноз и профилактика геморрагической лихорадки
Прогноз зависит от тяжести течения заболевания. Геморрагические лихорадки могут варьироваться по течению в весьма широких пределах, в некоторых случаях вызывая развитие терминальных состояний и заканчиваясь летально, однако в большинстве случаев при своевременной медицинской помощи прогноз благоприятен – инфекция заканчивается выздоровлением.
Профилактика геморрагических лихорадок в первую очередь подразумевает меры, направленные на уничтожение переносчиков инфекции и предупреждение укусов. В ареале распространения инфекции производят тщательную очистку мест, подготовленных под поселение, от кровососущих насекомых (комары, клещи), в эпидемически опасных регионах рекомендовано в лесных массивах носить плотную одежду, сапоги, перчатки, специальные противокомариные комбинезоны и маски, использовать репелленты. Для омской геморрагической лихорадки существует методика специфической профилактики, плановая вакцинация населения с помощью убитой вакцины вируса.
ктуальность проблемы
Пациенты, прошедшие через ИКБ №1*
*за 6 мес 2014 г. 16 случаев Денге, 3 сл. Геморрагическая форма лихорадки Денге, 1 случай ГЛПС
Лихорадка Денге
ЛЗН
2014 / 6 мес
2013
2012
2011
2010
2009
Классификация геморрагических лихорадок (М.П. Чумаков, 1977 г.)
Клещевые геморрагические лихорадки
¨Крымская геморрагическая лихорадка
¨Омская геморрагическая лихорадка
¨Киасанурская лесная болезнь
Комариные геморрагические лихорадки
¨Желтая лихорадка. Включена в группу особо опасных инфекций
¨Лихорадка Денге
¨Лихорадка Чукунгунья
Контагиозные зоонозные геморрагические лихорадки
¨Аргентинская геморрагическая лихорадка
¨Боливийская геморрагическая лихорадка
¨ГЛПС
¨Геморрагическая лихорадка Ласса
¨Геморрагическая лихорадка Марбурга
¨Геморрагическая лихорадка Эбола
Arenaviridae: возбудители лихорадок Ласса, Аргентинской, Боливийской, Венесуэльской и Бразильской
Bunyaviridae: возбудители лихорадки долины Рифт и Крымской геморрагической
Filoviridae: возбудители лихорадок Марбург и Эбола
Flaviviridae: возбудитель желтой лихорадки
Togaviridae: возбудители лихорадки Денге, Къясанурской лесной болезни и геморрагической лихорадки с почечным синдромом (ГЛПС)
Группа вирусных геморрагических лихорадок
Включает 12 нозологических форм.
Этиология их различна, но есть признаки, по которым эти заболевания объединены в одну группу:
Природная очаговость
Вазотропность вирусов
Наличие геморрагического синдрома (экзантема, энантема, кровотечение)
Протекают как острые лихорадочные заболевания с высокой интоксикацией
Общие симптомы: гипотония, брадикардия, глухость сердечных тонов, дистрофическое поражение сердечной мышцы, нарушение проводимости
Поражение почек имеет место при всех геморрагических лихорадках, но наиболее выражено при ГЛПС
В гемограмме тромбоцитопения, лейкопения (за исключением ГЛПС)
Прямое поражение сосудистой системы
Первичное поражение ЦНС:
- вегетативный отдел, диэнцефальная область.
Первичное поражение развивается на клеточно-молекулярном уровне с обязательным вовлечением в инфекционный процесс клеток, выстилающих кровеносные сосуды и стволовые клетки костного мозга
Читайте также:

