Очаги туберкулеза в россии
Обновлено: 18.04.2024
Для цитирования: Хоменко А.Г. СОВРЕМЕННЫЕ ТЕНДЕНЦИИ РАСПРОСТРАНЕНИЯ ТУБЕРКУЛЕЗА В РОССИИ. РМЖ. 1998;17:5.
В конце ХХ столетия после длительного периода относительного благополучия значительно возросла заболеваемость туберкулезом, появились остро прогрессирующие формы его, напоминающие “скоротечную чахотку”. Эта тенденция наблюдается как в России, так и во многих экономически развитых странах Восточной, Западной Европы, США и свидетельствует о низкой эффективности противотуберкулезных мер. В процессе повседневной работы врачи часто теряют настороженность в отношении туберкулеза, ошибочно считают его редким заболеванием и не применяют методы диагностики, направленные на выявление туберкулеза даже у больных с наличием характерных клинических проявлений. Имеется необходимость напомнить врачам различных специальностей о туберкулезе, его патогенезе, клинических проявлениях, диагностике и лечении. Возможно, публикация цикла статей, посвященных актуальным вопросам фтизиатрии, поможет практикующим врачам в их работе.
В настоящее время отмечается рост заболеваемости туберкулезом и смертности от него, особенно в странах Восточной Европы, в том числе в России. Рост заболеваемости обусловлен большим резервуаром инфекции, несвоевременным выявлением бациллярных больных, рассеивающих туберкулезную инфекцию. Большое значение имеет также эндогенная реактивация, особенно в группах риска. Позднее выявление запущенных форм, остро прогрессирующие процессы, особенно вызванные лекарственно-устойчивыми микобактериями, являются причиной высокой смертности. Программа современной контролируемой химиотерапии укороченной длительности имеет первостепенное значение для прекращения рассеивания туберкулезной инфекции и снижения смертности от туберкулеза.
At present there is an increase in tuberculosis morbidity and mortality especially in East Europe, including in Russia. The increase is due to a large infection reservoir, untimely identification of the patients who excrete Mycobacterium tuberculosis. Endogenous reactivation in risk groups in particular is of great importance. Late detection of advanced forms and acute progressive particularly caused by drug-resistance Mycobacteria are causes of high mortality rates. A programme of current short-term controlled chemotherapy is of paramount importance in preventing the transmission of tuberculous infection and in reducing mortality rates due to tuberculosis.
А.Г. Хоменко — Центральный НИИ туберкулеза РАМН, Москва
A.H. Khomenko — Central Research Institute of Tuberculosis, Russian Academy of Medical Sciences, Moscow
В течение последних десятилетий в эпидемиологии туберкулеза произошли большие сдвиги, которые нашли свое отражение в изменении статистических показателей распространенности туберкулеза.
Эпидемиология туберкулеза имеет ряд особенностей, обусловленных как инфекционным, так и социальным характером заболевания.
Результаты борьбы с туберкулезом связаны не только с применением эффективных методов лечения, но и с организацией противотуберкулезной работы среди населения. Наиболее характерной особенностью противотуберкулезных мероприятий является их массовость, проведение среди больших групп населения.
Эпидемиологическое наблюдение за туберкулезом в ВОЗ проводится с 3 позиций:
– систематическое накопление данных эпидемиологических исследований;
– регулярное обобщение и оценка полученных данных;
– быстрое распространение результатов эпидемиологической оценки среди специалистов.
Основными эпидемиологическими показателями распространенности туберкулеза являются: инфицированность – число лиц, положительно реагирующих на внутрикожное введение туберкулина; заболеваемость – число заболевших туберкулезом в течение календарного года; распространенность (болезненность) – число известных больных активным туберкулезом, состоящих на учете, и смертность – число умерших от туберкулеза в течение календарного года.
Эпидемиологические показатели рассчитываются на 10 или 100 тысяч населения. Это позволяет сравнивать распространенность туберкулеза в разных странах или разных регионах одной страны.
Наиболее объективными и надежными критериями эпидемиологической ситуации по туберкулезу считаются заболеваемость и смертность.
В международной практике среди заболевших туберкулезом принято выделять больных, у которых в мокроте или другом материале обнаружены микобактерии (методами микроскопии, посева на питательные среды, посева на жидкие обогащенные питательные среды, Бактек, ПЦР и др.), а также группу абациллярных больных.
Показатель болезненности (контингенты больных) находится в самой непосредственной связи с заболеваемостью, полнотой выявляемости, а также четкостью работы противотуберкулезных учреждений по учету заболевших и снятию с учета выздоровевших от туберкулеза. Достоверность эпидемиологических показателей зависит от качества организации работы медицинской статистики.
Наиболее существенной для любого инфекционного заболевания является информация о величине резервуара инфекции, характерных тенденциях и путях ее рассеивания.
Основной резервуар туберкулезной инфекции составляют больные туберкулезом легких, выделяющие микобактерии туберкулеза в большом количестве, которые сравнительно легко могут быть обнаружены в мокроте методом прямой микроскопии. У подавляющего большинства больных, выделяющих микобактерии и представляющих эпидемиологическую опасность, имеется деструктивный туберкулезный процесс в легких.
Больные, составляющие резервуар инфекции, могут быть разделены на две основные группы: впервые выявленные в течение текущего года и выявленные ранее, с хроническими формами туберкулеза.
Рис. 1. Заболеваемость туберкулезом в Европе в 1974 – 1993 гг.
Туберкулез является “капельной” инфекцией, распространяющейся с капельками мокроты и бронхиальной слизи при кашле, чихании и даже громкой речи, поэтому наибольшая эпидемиологическая опасность имеется при непосредственном контакте с больным. Однако заражение может наступить при вдыхании пыли, пользовании загрязненными полотенцами, бельем или посудой. Наибольшую эпидемиологическую опасность бациллярные больные представляют для детей, несмотря на то, что подавляющему большинству новорожденных проводят профилактическую вакцинацию против туберкулеза.
Противотуберкулезная вакцинация у привитых детей вызывает иммунитет к туберкулезной инфекции. Попадая в организм привитого вакциной БЦЖ ребенка, микобактерии туберкулеза обычно не вызывают тяжелых форм туберкулеза, развивающихся в результате первичного заражения (туберкулезного менингита, милиарного туберкулеза, казеозной пневмонии, обширных инфильтратов в легком с образованием первичной каверны). Вместе с тем вакцина БЦЖ не предохраняет от заражения туберкулезом, т.е. от проникновения микобактерий аэрогенным или элиментарным путем и развития первичной туберкулезной инфекции, которая сопровождается возникновением локальных форм первичного туберкулеза у 7 – 10% заразившихся. У привитых детей первичное заражение обычно протекает незаметно, и его часто не выявляют или диагностируют при вираже туберкулиновой реакции, которая у перенесших первичную инфекцию остается положительной на всю жизнь. Такие лица называются инфицированными туберкулезом.
Рис. 2. Заболеваемость населения туберкулезом (все формы) в России
В остающихся после первичной туберкулезной инфекции очагах сохраняются не размножающиеся персистирующие формы возбудителя туберкулеза, которые могут при благоприятной ситуации снова получить способность к размножению и реверсии в патогенные, вирулентные формы. У человека, перенесшего первичную туберкулезную инфекцию, спустя много лет после первичного заражения таким образом часто может возникнуть вторичный туберкулез. Такой механизм развития туберкулеза называется эндогенным, т.е. возникшим в результате реактивации старых, остаточных туберкулезных очагов.
Вторичный туберкулез может развиваться у человека, перенесшего первичную туберкулезную инфекцию в детстве или подростковом возрасте, и экзогенным путем при повторном заражении – суперинфекция в результате контакта с бациллярным больным.
Рис. 3. Смертность от туберкулеза в России.
В последние годы отмечен рост заболеваемости туберкулезом среди лиц, находящихся в контакте с больными туберкулезом, выделяющими микобактерии туберкулеза. При обследовании лиц, находящихся в контакте с больными с эпидемиологически опасными формами туберкулеза, нередко обнаруживается заболевание туберкулезом, возникновение которого можно связать с повторным заражением. Нередко суперинфекция наступает при попадании в дыхательные пути микобактерий, устойчивых к противотуберкулезным препаратам, вызывая так называемый лекарственно - устойчивый туберкулез. Источником такого заражения являются больные, неэффективно лечившиеся химиопрепаратами.
В течение последних лет рост заболеваемости и смертности от туберкулеза отмечен во всем мире. Наиболее выражена эта тенденция в странах Центральной и Восточной Европы, России, а также в странах, ранее входивших в СССР (рис. 1). В России показатель заболеваемости туберкулезом в 1996 г. достиг 67 случаев на 100 тыс. населения (рис. 2). Такой рост заболеваемости туберкулезом прежде всего связан с большим резервуаром туберкулезной инфекции, который поддерживает высокий уровень инфицированности, а также эндемические вспышки вторичного туберкулеза за счет суперинфекции.
Вследствие еще частого выявления запущенных и остро прогрессирующих форм туберкулеза увеличился показатель смертности, уровень которой достиг в 1996 г. 17,5 случаев на 100 тыс. населения (рис. 3). Рост смертности от туберкулеза свидетельствует о недостаточной эффективности лечения (прежде всего химиотерапии), а также нередком позднем выявлении больных с некурабильными формами болезни.
Среди инфицированных наибольший риск эндогенной реактивации туберкулеза имеют лица с остаточными посттуберкулезными изменениями после перенесенной первичной туберкулезной инфекции.
Риск эндогенной реактивации повышается при наличии таких заболеваний, как сахарный диабет, пневмокониоз, язвенная болезнь желудка и двенадцатиперстной кишки, гепатит, алкоголизм и наркомания, психические заболевания.
При проводившихся ранее массовых флюрографических исследованиях населения лиц с остаточными изменениями излеченного туберкулеза выявляли, привлекали к дообследованию, ставили на диспансерный учет. Они проходили оздоровительные мероприятия (в том числе в санаторных условиях), превентивное лечение противотуберкулезными препаратами. В настоящее время эти мероприятия резко сокращены или вовсе не осуществляются. Не проводят систематические обследования в противотуберкулезных диспансерах (ПТД) и превентивную химиотерапию. Даже в группах повышенного риска развития туберкулеза с остаточными изменениями излеченного туберкулеза и сопутствующими заболеваниями.
В этих условиях возрастает роль врачей поликлиник в осуществлении диспансеризации этих контингентов больных, обследовании и проведении профилактических мероприятий совместно с фтизиатрами ПТД.
В условиях участившихся случаев развития туберкулеза в результате экзогенной суперинфекции возрастает значение своевременного выявления больных с разными формами заболевания, представляющих эпидемиологическую опасность для окружающих.
По имеющимся данным эпидемиологического исследования, почти половина бациллярных больных, представляющих эпидемиологическую опасность для окружающих, своевременно не выявляются. Между тем такой больной может заразить за год от 5 до 50 человек. Поэтому в стране развертываются работы по выявлению бациллярных больных среди лиц, обратившихся за медицинской помощью в поликлиники и больницы общего профиля с жалобами на выделение мокроты, путем микроскопического ее исследования в клинико-диагностических лабораториях этих медицинских учреждений.
Своевременное выявление и лечение бациллярных больных туберкулезом позволяют добиться прекращения бактериовыделения и рассеивания туберкулезной инфекции, что является важнейшим профилактическим мероприятием. Именно поэтому в настоящее время большое внимание уделяется регистрации заразных больных туберкулезом, контролю за привлечением их к лечению и наблюдению за ними в процессе лечения.
Наиболее перспективными с точки зрения излечения являются впервые выявленные больные, за правильностью лечения которых устанавливается централизованный контроль.
В комплексе лечебных методов ведущее значение имеет химиотерапия. В настоящее время восстановлен двухэтапный принцип химиотерапии с применением 4 или 5 препаратов в течение первого этапа и 2 препаратов – в течение второго этапа. Общая продолжительность химиотерапии сокращена до 6–8 мес, продолжительность первого этапа – 2 мес, второго этапа – 4 – 6 мес.
Эффективная химиотерапия позволяет добиться резкого уменьшения бактериальной популяции и прекращения бактериовыделения в течение 2 – 3 мес. Это создает предпосылки для рассасывания воспалительных изменений, закрытия каверн, развития фиброза и осумкования очагов казеозного некроза.
В 1994 г. в среднем по России прекращения выделения микобактерий удалось добиться только у 65,6% впервые выявленных больных. Такие результаты свидетельствуют о серьезных недостатках организации лечения. Абсолютно недопустимым является то, что 20% впервые выявленных бацилловыделителей не привлекаются к лечению.
Уменьшение резервуара инфекции за счет излечения впервые выявленных больных, представляющих эпидемиологическую опасность, возможно при четкой организации лечебного процесса, которая включает:
– выявление заболевших туберкулезом с наличием выделения микобактерий. Для этого необходимо привлечение врачей - терапевтов к диагностике туберкулеза среди больных, обратившихся в поликлиники и поступивших в общесоматические стационары. При наличии мокроты у больных с подозрением на туберкулез ее необходимо исследовать на наличие микобактерий, что, конечно, не заменяет направления таких больных на консультацию фтизиатра;
– привлечение выявленных больных – бацилловыделителей к лечению в противотуберкулезных учреждениях с применением централизованного контроля за правильностью диагностики и лечения;
– когортное наблюдение за ходом лечения и в первую очередь за динамикой выделения микобактерий в процессе химиотерапии;
– проведение химиотерапии в соответствии с современными требованиями лечения и контролируемым приемом химиопрепаратов на первом и втором этапах химиотерапии;
– применение больным с замедленной регрессией процессов заживления после завершения первой фазы химиотерапии патогенетических и других методов лечения, направленных на стимуляцию процессов заживления;
– обеспечение финансирования поставок противотуберкулезных препаратов и других необходимых медикаментов.
Следует обратить внимание также на социальные факторы, влияющие на увеличение заболеваемости и смертности от туберкулеза.
Наибольший уровень заболеваемости и смертности от туберкулеза.
Наибольший уровень заболеваемости туберкулезом и смертности от него отмечается у социально-дезадаптированных групп населения, мигрантов, лиц, находящихся в учреждения уголовно-исправительной системы.
Названные группы населения должны быть отнесены к группам повышенного риска развития туберкулеза. В этих группах должны быть усилены мероприятия по профилактике туберкулеза, выявлению больных и лечению.

Туберкулез — инфекция, которая сопровождает человечество миллионы лет. Признаки костного туберкулеза найдены в скелете человека, жившего еще в каменном веке. Возбудителями болезни являются Mycobacterium tuberculosis (МБТ), также называемые палочками Коха — по фамилии немецкого ученого, который их открыл. Часто вспышки болезни фиксируются после социальных потрясений, войн, голода, безработицы, социальной нестабильности.
Фото: Руслан Шамуков / TACC
Врачи по косвенным данным предполагают, что латентная инфекция есть у большей части населения. Обычно следы спрятавшихся микобактерий в виде кальцинатов [образования из омертвевших тканей] находят в легких при флюорографии или компьютерной томографии.
Как предполагает Ирина Васильева, такие следы можно обнаружить при обследовании более чем у половины здоровых людей. Это связано с тем, что в постсоветские годы туберкулез в России был большой проблемой: с конца 1990-х до начала 2000-х наблюдался рост инфекции, люди легко заражались. Но в этом случае заразиться — не значит заболеть. Туберкулез — болезнь, которая умеет ждать. Подхваченная в детстве микобактерия способна напомнить о себе через 40-50 лет, однако из десяти заразившихся заболеет только один.
Причем эксперт предупреждает, что когда микобактерия активируется, человек в первое время может вообще ничего не ощущать, даже если в легких уже начались изменения. Поэтому, по ее мнению, важно не пропускать диспансеризацию.
Черный список
Врачи говорят, что ковид и туберкулез чем-то похожи: и в том, и в другом случае инфицирование идет воздушно-капельным путем. При этом летальность у туберкулеза выше, чем у коронавирусной инфекции. Ежегодно в мире туберкулезом заболевают десять миллионов человек, полтора миллиона умирают.
каждый год умирают от туберкулеза
Несколько лет назад Россия в списке ВОЗ занимала 13 место в двадцатке стран с высоким бременем туберкулеза. Однако в 2020 году по сравнению с 2019-м заболеваемость снизилась более чем на 20 процентов — выявлено 47 тысяч новых случаев инфекции (сейчас болеют 32,6 человек на каждые 100 тысяч), смертность упала на 9,8 процента и достигла исторического минимума за всю историю страны (умирают 4,7 человека из каждых 100 тысяч).

Фото: Кирилл Кухмарь / ТАСС
Выход из черного списка вовсе не означает, что будут отменены профилактические осмотры и диспансеризация с флюорографией. Россия вместе с Китаем и Индией по-прежнему входит в тройку государств-лидеров по устойчивым формам туберкулеза. Каждый третий случай нового заражения — туберкулез с множественной лекарственной устойчивостью. Ожидается, что и в этом плане ситуация будет ухудшаться, в том числе из-за злоупотребления антибиотиками во время пандемии.
Наибольшей угрозе заболеть туберкулезом подвержены дети до шести лет. Большинство заболевших имеют латентную форму туберкулеза, активная форма в этом возрасте встречается в пяти-шести процентах случаев.
По словам Аксеновой, у детей туберкулез может протекать бессимптомно. Кашель и субфебрильная температура [невысокая, в пределах 37-38 градусов] говорит об уже запущенной форме. Родителей должно насторожить, если ребенок стал излишне раздражителен, днем засыпает за партой, а ночью не может уснуть. Лучше не рисковать и обратиться к фтизиатру, подчеркивают специалисты.

Фото: Дмитрий Рогулин / TACC
Профессор Мотанова вспоминает случаи из практики. Диагностировали латентный туберкулез у девочки. Родители — врачи, от превентивного лечения отказались. Девочка благополучно выросла, повзрослела и вышла замуж за военного. Мужа распределили на службу в отдаленный гарнизон с плохими санитарными условиями. После родов у молодой матери обнаружилась тяжелая форма туберкулеза.
Или молодой парень, которого тоже в детстве не стали лечить: повестка в армию, там физическая нагрузка, тоска по дому — реактивация туберкулезной палочки.
По статистике Всемирной организации здравоохранения, туберкулез — одно из самых смертоносных заболеваний.
Еще в 2000 году эта болезнь занимала седьмую строчку в списке причин смертности во всем мире. В 2019 году она сместилась на тринадцатое место, но все равно ежегодно на планете от туберкулеза умирает почти 1,5 млн человек. Каждый год заболевание уносит жизни около 7,5 тысячи россиян. Еще туберкулез — самая частая причина смерти у людей с ВИЧ, а их в стране полтора миллиона. Мы посмотрели на статистику заболеваемости и узнали, как обстоят дела с туберкулезом в России.
Как победить выгорание
Что за болезнь
Туберкулез — инфекционное заболевание человека и животных. Его вызывают бактерии, которые еще называют палочками Коха. Чаще всего болезнь поражает легкие, но бывает, что в инфекционный процесс оказываются вовлечены и другие органы — например почки, селезенка и даже кожа. Устаревшее название туберкулеза легких — чахотка.
Болезнь передается воздушно-капельным путем. Здоровый человек может заразиться, даже просто разговаривая с человеком с туберкулезом. В 90% случаев туберкулез протекает бессимптомно — таких людей называют тубинфицированными. Эта скрытая форма, как правило, никогда не переходит в активную стадию. Эксперты ВОЗ считают, что около четверти жителей Земли инфицированы туберкулезом. Но эти зараженные не ощущают никаких симптомов и не могут передавать заболевание другим людям.
Примерно в каждом десятом случае туберкулез переходит в активную стадию. Симптомы болезни — кашель с мокротой, лихорадка, потеря веса, повышенная температура. В этом случае болезнь начинает передаваться и другим людям: по статистике ВОЗ, за год носитель с активным туберкулезом может заразить до 15 человек.
Почему туберкулез опасен
Туберкулез — одна из древнейших инфекций, известных человечеству. До открытия в середине двадцатого века антибиотиков шансы на излечение от этой болезни были невелики, однако и сегодня туберкулез входит в число самых распространенных причин смерти в мире. Это связано с множественной лекарственной устойчивостью, которую способна приобретать микобактерия, возбудитель туберкулеза: другими словами, все чаще регистрируются случаи, когда инфекцию не получается убить ни одним из антибиотиков, входящих в арсенал врачей. Так, в 2019 году туберкулезом заболели не менее 10 млн человек по всему миру, 1,4 млн — погибли.
В России сейчас эпидемия туберкулеза — и хотя смертность от него снижается год от года, но ситуация остается напряженной. Во многом это связано с широким распространением ВИЧ: вирус иммунодефицита ослабляет защитные силы зараженного человека и в 18 раз повышает вероятность развития у него активной формы туберкулеза. Закономерным образом туберкулез — это самая распространенная причина смерти у ВИЧ-положительных людей: от него умирают двое из пяти россиян с вирусным иммунодефицитом.
Считается, что туберкулез — заболевание социально неблагополучных людей, но болеют им далеко не только заключенные или бездомные. В группе риска — курильщики, люди с сахарным диабетом, а также те, кто увлекается несбалансированными диетами, желая похудеть. По некоторым данным, туберкулезом инфицированы до 80% россиян, но проявляется он лишь в случае значимого ослабления иммунитета.
В каких регионах чаще заболевают
В мае 2014 года ВОЗ приняла глобальную стратегию по туберкулезу: с 2015 по 2023 год заболеваемость во всем мире должна снизиться на 90%, а смертность — на 95%. Россия также присоединилась к этой стратегии, и, если верить официальной статистике Минздрава, за прошедшие шесть лет нам удалось добиться хороших результатов. Например, заболеваемость за это время снизилась почти в два раза: если в 2015 году российские врачи зарегистрировали 83,8 тысячи случаев активного туберкулеза, то в 2020 — 47 тысяч. Возможно, на это повлияла и пандемия, так как из-за изоляции снизилось число контактов между людьми. Сейчас на учете у российских медиков стоит чуть меньше 100 тысяч пациентов. Примерно в два раза за шесть лет упала и смертность от этой болезни — с 9,2 до 5,1 случая на 100 тысяч населения.
Основные эпидемиологические показатели по туберкулезу за 2019—2020 учебный год PDF, 3,83 МБ

Скрытая болезнь
Возбудителем туберкулеза является палочка Коха, или Mycobacterium tuberculosis, поражающая не только легкие, но и другие органы. Инфекция передается воздушно-капельным путем при кашле, чихании или сплевывании мокроты, и достаточно вдохнуть лишь несколько микробов, чтобы микроб поселился в организме. Считается, что около четверти всего населения мира являются носителями M.tuberculosis, но не болеют туберкулезом и не представляют опасности для окружающих. Однако у каждого из этих людей может развиться активная форма инфекции с вероятностью 5-15 процентов. Россия входит в число 22 стран мира с наименее благоприятной ситуацией по заболеваемости туберкулезом и занимает третье место по количеству случаев устойчивой к лекарствам формы болезни.

Поражение легких при туберкулезе
Штаммы M.tuberculosis способны инфицировать различные виды млекопитающих и проявлять себя различными симптомами и общим патогенезом. Для наблюдения за изменениями в вирулентности различных штаммов применяются экспериментальные модели инфекции с использованием мышей. Исследования на животных показали значительные различия между штаммами микобактерий, и, хотя их результаты нельзя напрямую экстраполировать на людей из-за различий в патогенезе у людей и мышей, они помогли улучшить понимание патогенеза и проявления болезни.
Пекинская разновидность
Генотип Beijing (Пекин) является наиболее изученным среди всех филогенетических линий M.tuberculosis из-за его широкого распространения. Штаммы, относящиеся к этой линии, делятся на две сублинии: предковую и современную. Предыдущие исследования продемонстрировали связь сублиний с различными патологическими и клиническими характеристиками, которые влияют на передаваемость (трансмиссивность) конкретных штаммов в человеческих популяциях. Разнообразие вирулентности на мышиной модели ранее было продемонстрировано для различных штаммов и линий M.tuberculosis.
занимает Россия среди стран по количеству случаев устойчивой формы туберкулеза
Долгое время считалось, что генотип Beijing генетически однороден, однако исследования продемонстрировали его разнообразие, а его определенные подтипы отличаются клинической или эпидемиологической значимостью. В пределах генотипа Beijing его древние и современные штаммы различаются по вирулентности, что также частично зависит от происхождения штамма.
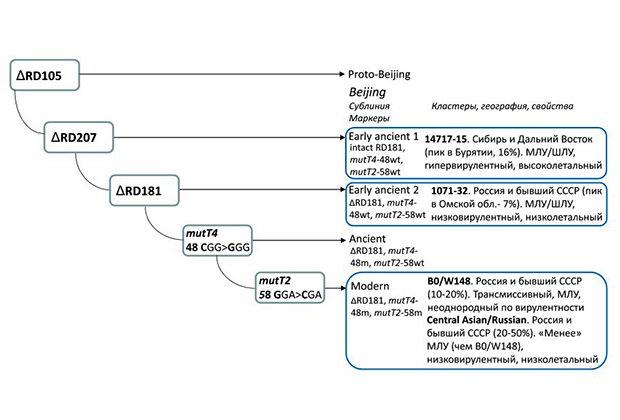
Различные штаммы возбудителя туберкулеза
Исследование, проведенное в Бразилии и Мозамбике, странах с низкой распространенностью штаммов Beijing, показало, что современная сублиния отличается высокой патогенностью, в отличие от низковирулентной предковой линии. К ней относятся российский штамм Beijing B0/W148, CAO (Central Asian Outbreak), Central Asian/Russian. Однако вирулентность вариантов древней сублинии остается довольно малоизученной. Современная подлиния Beijing распространена по всему миру и включает несколько хорошо известных эпидемических или эндемических генетических кластеров. Напротив, штаммы ранней древней подлинии генотипа Beijing редко встречаются за пределами Восточной Азии.
Мышиный эксперимент

Исследователи изучили вирулентность российских штаммов M.tuberculosis, относящихся к древней сублинии Beijing: варианты 6691 (кластер 1071-32) из Омска и 396 (кластер 14717-15) из Бурятии, а также референс-штамм H37Rv. Были проведены две серии экспериментов для изучения патогенных свойств изолятов M.tuberculosis в моделях роста in vitro (в пробирке) и in vivo на мышах C57BL/6. Эти генетически модифицированные мыши часто используются в качестве моделей болезней человека. Скорости роста бактерий оценивали in vitro для 14 штаммов M.tuberculosis. Штаммы были выделены из респираторного материала пациентов с инфильтративным или фиброзно-кавернозным туберкулезом легких.
Смертельная нагрузка
Изученные штаммы недавно привлекли внимание из-за их неожиданно сильной связи с резистентностью к антибиотикам и увеличением заболеваемости среди местного населения в азиатской части России. Отмечено, что более высокая вирулентность современных штаммов Beijing была основана на их способности вызывать тяжелую патологию легких, а не на повышенном росте бактерий в легких. Аналогичным образом в другом российском исследовании бактериальная нагрузка после заражения штаммами Beijing была низкой.
Полученные результаты демонстрируют поразительно контрастирующие патогенные особенности этих двух кластеров с точки зрения летальности и вирулентности. Оказалось, что бурятский вариант приводил к гибели большого числа животных, в организме которых также наблюдалась высокая бактериальная нагрузка и значительные патологии легких и селезенке. Эти результаты противоречат предыдущим исследованиям, согласно которым нагрузка и патологии были слабо связаны друг с другом.
Таким образом, вариант 14717-15 является наиболее смертоносным из всех российских генотипов M.tuberculosis. Данные о миграции людей из Бурятии показывают, что регион покинули 402 700 человек с начала 1990-х годов (при населении 985 900 человек), переселившись в более развитые регионы. Эта ситуация подчеркивает потенциальную возможность распространения этого штамма за пределы Бурятии в результате массового оттока населения. Несмотря на это, штамм почти не регистрируется где-либо еще за исключением редких спорадических инфекций в Сибири и на Дальнем Востоке, которые, однако, не получили распространение. Соответственно, этот гипервирулентный и гиперлетальный штамм широко распространен в Бурятии и не передается где-либо еще.
С другой стороны, другой изученный штамм 6691 из Омска принадлежит к кластеру 1071-32 с множественной лекарственной устойчивостью и относительно широко распространен в разных странах бывшего Советского Союза, но хорошо заметен только в Западной Сибири. Эта ситуация подтверждает традиционную теорию, согласно которой мутации, способствующие устойчивости к лекарственным средствам, снижают приспособленность и вирулентность.
Многие исследователи все больше склоняются к тому, что эра антибиотиков постепенно подходит к концу, и люди вновь окажутся беззащитными перед опасными и смертоносными инфекциями, включая туберкулез. Ситуацию осложняет то, что бактерии способны легко обмениваться генами через горизонтальный перенос ДНК, придающими им устойчивость к лекарствам. Действенные антибиотики — один из самых ценных ресурсов человечества, который может быстро оказаться в дефиците, поэтому следует сделать все возможное, чтобы затормозить распространение резистентных штаммов.
Читайте также:

