Одонтогенная инфекция как причина острых лимфаденитов челюстно-лицевой области преобладает у детей в возрасте
Обновлено: 18.04.2024
1. Наиболее частыми источниками инфекции при остром одонтогенном периостите челюстных костей у детей 7-8 лет являются зубы:
- 1. 12, 11, 21, 22
- 2. 42,41,31,32
- 3. 16,55, 54, 64, 65, 26
- 4. 46, 85, 84, 74, 75, 36
- 5. 13, 23, 43, 53
- 1. стрептококком в сочетании со стафилококком
- 2. палочкой Коха
- 3. кишечной палочкой в сочетании со стафилококком
- 4. стрептококком
- 5. верно 3) и 4)
- 1. срочной госпитализации
- 2. иммунотерапии
- 3. хирургической помощи
- 4. противовоспалительной терапии
- 5. верно 2) и 4)
- 1. за 2-3 дня до операции
- 2. одновременно с основной операцией
- 3. через 2-3 дня после операции
- 4. через 2 недели после операции
- 5. через 4 недели после операции
5. Наиболее частой причиной воспалительных корневых кист челюстей у детей является хронический периодонтит:
- 1. временных резцов
- 2. временных клыков
- 3. временных моляров нижней челюсти
- 4. временных моляров верхней челюсти
- 5. верно 1) и 2)
6. Наиболее частыми источниками инфекции при одонтогенных лимфаденитах челюстно-лицевой области у детей 6-7 лет являются зубы:
- 1. 42, 41, 31, 32
- 2. 12, 11, 21, 22
- 3. 55, 54, 64, 65
- 4. 85, 84, 74, 75
- 5. 16, 26, 36, 46
- 1. антибактериальной терапии
- 2. хирургической помощи в полном объеме
- 3. десенсибилизирующей терапии
- 4. противовоспалительной терапии
- 5. верно 1) и 4)
8. Наиболее частой причиной воспалительных корневых кист челюстей у детей является хронический периодонтит:
- 1. временных резцов
- 2. временных клыков
- 3. временных моляров
- 4. премоляров
- 5. постоянных моляров
9. При воспалительных корневых кистах от временных зубов на нижней челюсти преимущественно проводится операция:
- 1. цистэктомия
- 2. цистотомия
- 3. цистэктомия с резекцией верхушки корня причинного зуба
- 4. периостотомия
- 5. верно 1) и 4)
10. Наиболее частым методом лечения корневых воспалительных кист от постоянных резцов у детей является:
- 1. цистотомия
- 2. цистэктомия с радикальной гайморотомией
- 3. цистэктомия с резекцией верхушки корня
- 4. периостотомия
- 5. верно 1) и 4)
11. Наиболее частыми источниками инфекции при одонтогенных лимфаденитах челюстно-лицевой области у детей 10-14 лет являются зубы:
- 1. 15,14, 24, 25
- 2. 45, 44, 34, 35
- 3. 16,26
- 4. 46, 36
- 5. 13,23,33,43
- 1. просветления с четкими границами
- 2. затемнения с четкими границами
- 3. просветвления с нечеткими границами
- 4. затемнения с нечеткими границами
- 5. деструкции кости с нечеткими границами
13. При воспалительных корневых кистах от временных зубов на нижней челюсти преимущественно проводится операция:
- 1. цистэктомия
- 2. цистотомия с сохранением зачатка постоянного зуба
- 3. цистотомия с удалением зачатка постоянного зуба
- 4. цистэктомия с резекцией верхушки корня причинного зуба
- 5. периостотомия
14. Наиболее частым источником инфекции при остром периостите челюстных костей в детском возрасте являются:
- 1. зубы 16, 55, 54, 64, 65, 26
- 2. зубы 46, 85, 84, 74, 75, 36
- 3. ОРВИ
- 4. ЛОР-органы
- 5. детские инфекционные заболевания
- 1. по показаниям
- 2. всегда
- 3. никогда
- 4. по настоянию родителей
- 5. верно 1) и 4)
16. Цистэктомия с резекцией верхушки корня причинного зуба проводится при корневых воспалительных кистах от:
- 1. временных резцов с несформированным корнем
- 2. временных резцов со сформированным корнем
- 3. временных моляров.
- 4. постоянных резцов
- 5. временных клыков
17. Одонтогенная инфекция как причина острых лимфаденитов челюстно-лицевой области преобладает у детей в возрасте:
- 1. 1-2 года
- 2. 2-3 года
- 3. 3-4 года
- 4. 6-8 лет
- 5. верно 2) и 3)
- 1. хирургической помощи
- 2. антибактериальной терапии
- 3. противовоспалительной терапии
- 4. дезинтоксикационной терапии
- 5. гипосенсибилизирующей терапии
19. Наиболее частым источником инфекции при остром периостите челюстных костей в детском возрасте являются:
- 1. зубы 16, 55, 54, 64, 65, 26
- 2. зубы 46, 85, 84, 74, 75, 36
- 3. ОРВИ и детские инфекционные заболевания
- 4. ЛОР-органы
- 5. верно 3) и 4)
20. Воспалительная корневая киста, оттесняющая дно верхнечелюстной пазухи, на рентгенограмме представляет очаг:
1. Наиболее частыми источниками инфекции при остром одонтогенном периостите челюстных костей у детей 7-8 лет являются зубы:
- 1. 12,11,21,22
- 2. 42,41,31,32
- 3. 16,55,54,64,65,26
- 4. 46,85,84,74,75,36
- 5. 13,23,43,53
- 1. стрептококком в сочетании со стафилококком
- 2. палочкой Коха
- 3. кишечной палочкой в сочетании со стафилококком
- 4. стрептококком
- 1. срочной госпитализации
- 2. иммунотерапии
- 3. хирургической помощи
- 4. противовоспалительной терапии
- 1. за 2-3 дня до операции
- 2. одновременно с основной операцией
- 3. через 2-3 дня после операции
- 4. через 2 недели после операции
- 5. через 4 недели после операций
5. Наиболее частой причиной воспалительных корневых кист челюстей у детей является хронический периодонтит:
- 1. временных резцов
- 2. временных клыков
- 3. временных моляров нижней челюсти
- 4. временных моляров верхней челюсти
6. Наиболее частыми источниками инфекции при одонтогенных лимфаденитах челюстно-лицевой области у детей 6-7 лет являются зубы:
- 1. 42,41,31,32
- 2. 12,11,21,22
- 3. 55, 54,64,65
- 4. 85, 84, 74, 75
- 5. 16,26,36,46
- 1. антибактериальной терапии
- 2. хирургической помощи в полном объеме
- 3. десенсибилизирующей терапии
- 4. противовоспалительной терапии
8. Наиболее частой причиной воспалительных корневых кист челюстей у детей является хронический периодонтит:
- 1. временных резцов
- 2. временных клыков
- 3. временных моляров
- 4. премоляров
- 5. постоянных моляров
9. При воспалительных корневых кистах от временных зубов на нижней челюсти преимущественно проводится-операция:
- 1. цистэктомия
- 2. цистотомия
- 3. цистэктомия с резекцией верхушки корня причинного зуба
- 4. периостотомия
10. Наиболее частым методом лечения корневых воспалительных кист от постоянных резцов у детей является:
- 1. цистотомия
- 2. цистэктомия с радикальной гайморотомией
- 3. цистэктомия с резекцией верхушки корня
- 4. периостотомия
11. Наиболее частыми источниками инфекции при одонтогенных лимфаденитах челюстно-лицевой области у детей 10-14 лет являются зубы:
- 1. 15,14,24,25
- 2. 45,44, 34, 35
- 3. 16, 26
- 4. 46,36
- 5. 13,23, 33,43
- 1. просветления с четкими границами
- 2. затемнения с четкими границами
- 3. просветвления с нечеткими границами
- 4. затемнения с нечеткими границами
- 5. деструкции кости с нечеткими границами
13. При воспалительных корневых кистах от временных зубов на нижней челюсти преимущественно проводится операция:
- 1. цистэктомия
- 2. цистотомия с сохранением зачатка постоянного зуба
- 3. цистотомия с удалением зачатка постоянного зуба
- 4. цистэктомия с резекцией верхушки корня причинного зуба
- 5. периостотомия
14. Наиболее частым источником инфекции при остром периостите челюстных костей в детском возрасте являются:
- 1. зубы 16, 55, 54,64,65,26
- 2. зубы 46, 85, 84,74, 75,36
- 3. ОРВИ
- 4. ЛОР-органы
- 5. детские инфекционные заболевания
- 1. по показаниям 4-
- 2. всегда
- 3. никогда
- 4. по настоянию родителей
16. Цистэктомия с резекцией верхушки корня причинного зуба проводится при корневых воспалительных кистах от:
- 1. временных резцов с несформированным корнем
- 2. временных резцов со сформированным корнем
- 3. временных моляров
- 4. постоянных резцов
- 5. временных клыков
17. Одоитогенная инфекция как причина острых лимфаденитов челюстно- лицевой области преобладает у детей в возрасте:
- 1. 1-2 года
- 2. 2-3 года
- 3. 3-4 года
- 4. 6-8 лет
- 1. хирургической помощи
- 2. антибактериальной терапии
- 3. противовоспалительной терапии
- 4. дезинтоксикационной терапии
- 5. гипосенсибилизирующей терапии
19. Наиболее частым источником инфекции при остром периостите челюстных костей в детском возрасте являются:
- 1. зубы 16,55,54,64,65,26
- 2. зубы 46,85,84,74,75,36
- 3. ОРВИ и детские инфекционные заболевания
- 4. ЛОР-органы
20. Воспалительная корневая киста, оттесняющая дно верхнечелюстной пазухи, на рентгенограмме представляет очаг:
Одонтогенная инфекция – это любой вторичный инфекционный процесс, источником которого служит воспаление околозубных тканей. Включает такие нозологии как одонтогенный периостит, остеомиелит, синусит, флегмоны головы и шеи, лимфаденит и др. Проявляется общей (интоксикация, лихорадка) и местной симптоматикой (боль, припухлость пораженной области, гнойные выделения, затруднение жевания и глотания). Патология диагностируется на основании стоматологического осмотра, рентгенологических данных, УЗИ, КТ, микробиологических посевов. Лечение – санация полости рта, антибиотикотерапия, дезинтоксикация, вскрытие и дренирование гнойных очагов.
МКБ-10


Общие сведения
Одонтогенные инфекции (ОИ) – это острые или хронические гнойно-воспалительные заболевания, причиной которых становятся патологические процессы в тканях зуба (периодонте). Из стоматогенного очага микроорганизмы могут распространяться не только на близлежащие структуры (надкостницу, челюстную кость, придаточные пазухи), но и на органы и ткани, удаленные от источника инфекции (шею, средостение, оболочки головного мозга). Частота острых одонтогенных процессов среди инфекционных поражений ЧЛО достигает 69,5%. Одонтогенные инфекции являются предметом изучения клинической стоматологии, ЧЛХ, отоларингологии.

Причины
Микробная флора, вызывающая одонтогенную инфекцию, чаще представлена кокками (β-гемолитическим стрептококком, пептострептококком, золотистым стафилококком, превотеллами, фузобактериями). Также из очагов инфекции могут высеваться бактероиды, актиномицеты, спирохеты, протей, клостридии, кандиды. Микробный пейзаж при одонтогенных инфекциях обычно носит смешанный характер.
Источниками ОИ выступают различные локальные патологические процессы в полости рта. Чаще всего ими становятся дефекты твердых зубных тканей и периодонта:
- глубокий кариес;
- абсцессы полости рта: пульпарный (гнойный пульпит), пародонтальный, периапикальный;
- хронический гангренозный пульпит;
- острый апикальный или хронический периодонтит;
- нагноившаяся киста зуба, одонтома;
- перикоронарит;
- альвеолит.
Иногда спровоцировать манифестацию одонтогенной инфекции могут стоматологические манипуляции: эндодонтическое лечение, травматичное удаление зуба, синус-лифтинг, дентальная имплантация. При неправильном проведении эти процедуры способствуют перфорации верхнечелюстной пазухи, попаданию в синусы инородных предметов (осколков зубов, пломбировочных материалов), образованию незаживающих ороантральных свищей, поддерживающих инфекционный процесс.
Факторы риска
Пусковыми факторами, приводящими к развитию одонтогенных патологических процессов, могут являться переохлаждение, переутомление, стрессы, кровопотеря, инсоляция. ОИ чаще развиваются у пациентов с отягощенным соматическим фоном. Наибольшее значение имеют следующие сопутствующие патологии:
- сахарный диабет;
- ХНЗЛ;
- инфекции (грипп, туберкулез, гепатит, ВИЧ);
- онкологические заболевания;
- химические зависимости (алкогольная, наркотическая, токсическая).

Патогенез
На развитие одонтогенной инфекции влияют вирулентность и количество микроорганизмов в первичном очаге, а также состояние макроорганизма. Распространение инфекционных патогенов из первичного стоматогенного очага в большинстве случаев происходит контактным путем. При определенных условиях (высокая степень патогенности, снижение местной и общей резистентности) возбудители проникают в лимфатическое и кровеносное русло, мигрируют по организму.
В области инфекционного очага в полости рта создаются условия для беспрепятственного размножения микроорганизмов (венозный застой, отек, ишемия тканей). Через верхушку корня зуба патогены могут выходить за пределы очага через межмышечное, поднадкостничное, клетчаточное пространство. Так возникают одонтогенные периоститы, оститы, гаймориты, остеомиелиты.
Кроме этого, микробные токсины вызывают усиление сосудистой проницаемости, что в условиях хорошей васкуляризации околочелюстных тканей облегчает проникновение бактериальных агентов в сосудистое русло. Таким путем формируются околочелюстные абсцессы и флегмоны. Оседание микроорганизмов в лимфатических узлах при нарушении барьерной функции последних сопровождается развитием регионарного лимфаденита.
Симптомы одонтогенной инфекции
Одонтогенный периостит
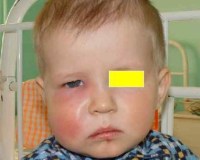
В зависимости от клинического течения периостит может быть острым (серозным, гнойным) либо хроническим (простым, гиперпластическим). В области пораженного зуба – вероятного источника инфекции – ощущается боль, иррадиирущая в ухо, висок. Нередко визуально заметна припухлость щеки, асимметрия лица за счет одностороннего отека мягких тканей. Затруднено открывание рта.
При одонтогенном периостите страдает общее самочувствие: беспокоит слабость, фебрильная температура, головная боль, нарушение сна и приема пищи. Регионарные лимфоузлы увеличены и болезненны.
Одонтогенный остеомиелит
Чаще диагностируется у мужчин в возрастной группе 20-40 лет, в 68% случаев поражает нижнюю челюсть. На фоне резко выраженного интоксикационного синдрома беспокоит интенсивная локальная боль в зубе или разлитая боль во всей челюсти, которая распространяется на соответствующую половину головы. Конфигурация лица изменена за счет припухлости на стороне воспаления.
Отмечаются трудности при открывании рта, боль при пережевывании и глотании пищи, нарушение речевой функции, парестезии верхней или нижней губы. Может ощущаться гнилостный запах изо рта. Температурная кривая при одонтогенном остеомиелите колеблется от 37,5 до 39-40°С.
Одонтогенный синусит
На долю одонтогенного гайморита приходится от 10 до 30% случаев всех инфекций верхнечелюстных пазух. Острый синусит манифестирует с головной боли, температурной реакции, ощущения давления в проекции соответствующей пазухи. Нарастает отечность полости носа, затрудняется дыхание, снижается обоняние. Через некоторое время из пазухи начинает отделяться слизисто-гнойный или гнойный секрет. Мягкие ткани подглазничной области и щеки выглядят припухшими.
Одонтогенные абсцессы и флегмоны
Около 57% гнойных инфекций мягких тканей головы и шеи имеют стоматогенную этиологию. Одонтогенные абсцессы обычно локализуются в подглазничной, щечной, подчелюстной, околоушной области. Сопровождаются появлением припухлости в области лица или шеи, гиперемией кожи над гнойником. При поверхностном абсцессе ощущается симптом флюктуации. Отмечается локальная боль и пульсация в проекции гнойника. Признаки интоксикации выражены умеренно.
По локализации выделяют одонтогенные флегмоны дна полости рта, подчелюстного, подподбородочного, окологлоточного пространства, области шеи. Возникает припухлость мягких тканей без четких границ с наличием плотного болезненного инфильтрата. Боль самопроизвольная, разлитая, присутствует постоянно. В зависимости от локализации флегмоны нарушается жевание, глотание, дыхание, речь. Характерно выраженное ухудшение общего самочувствия, фебрильная лихорадка, ознобы.
Одонтогенный лимфаденит
Обычно развивается в области подчелюстных или шейных лимфоузлов. Характеризуется их локальной припухлостью, болезненностью, плотной консистенцией. Возникает асимметрия лица. При абсцедировании лимфоузлов повышается температура тела, появляется озноб, недомогание. При пальпации гнойного очага ощущается флюктуация.
Осложнения
Одонтогенные инфекции могут становиться источником тяжелых септических заболеваний. При нагноении лимфоузлов развивается аденофлегмона, а при хронизации воспаления – подкожная одонтогенная гранулема. Инфекции верхней челюсти чреваты формированием флегмоны глазницы, которая может привести к панофтальмиту и слепоте. Инфекционные процессы в области нижней челюсти выступают причиной гнойного медиастинита.
Крайне опасными по своим последствиям являются одонтогенные внутричерепные осложнения: абсцесс мозга, менингит, тромбоз пещеристого синуса. Из кардиальных осложнений наиболее часто развивается бактериальный эндокардит. Любой очаг ОИ может послужить источником одонтогенного сепсиса.
Диагностика
Одонтогенные инфекции диагностируются на основании выявления их связи с заболеваниями зубов (запущенный кариес, пульпит, периодонтит) или стоматологическими манипуляциями/операциями. Пациенты нуждаются в консультации стоматолога-терапевта, стоматолога-хирурга, челюстно-лицевого хирурга, врача-отоларинголога. В зависимости от клинической картины одонтогенной инфекции выполняется:
- Стоматологический осмотр. В полости рта удается обнаружить первичный очаг, повлекший за собой прогрессирование гнойного воспаления. Это может быть сильно разрушенный зуб, воспаленная лунка, воспалительный инфильтрат с флюктуацией или без, свищ на десне с гнойным отделяемым и т.д. При этом пальпация и перкуссия области поражения болезненна, десна отечна, гиперемирована (иногда цианотична), зубы подвижны.
- Рентген. Для оценки местных изменений зубных и костных тканей выполняется ОПТГ, рентгенография челюсти, придаточных синусов, мягких тканей шейной области. При планировании оперативного вмешательства рентгеновская диагностика дополняется КТ и МРТ соответствующих областей.
- ЛОР-осмотр. Наряду с рентгеновской визуализацией выполняется эндоскопическое обследование: риноскопия, эндоскопия носа, синусоскопия. При необходимости прибегают к диагностической пункции верхнечелюстной пазухи.
- Сонография. При развитии гнойного лимфаденита, флегмон, медиастинита осуществляют УЗИ лимфоузлов, околоносовых пазух, мягких тканей, средостения. Для исключения поражения сердца выполняют ЭхоКГ.
- Лабораторные анализы. При любых одонтогенных инфекциях исследуется общий анализ крови, маркеры воспаления (прокальцитонин, СРБ, фибриноген и др.). Производится забор и бакпосев материала из инфекционного очага, посев крови на гемокультуру.
Дифференциальная диагностика
При подозрении на одонтогенное инфицирование мягких тканей необходимо исключить неодонтогенные патологические процессы: рожистое воспаление, фурункулы и карбункулы, сиаладенит, аденофлегмоны и лимфадениты иной этиологии. Остеомиелиты челюстей дифференцируют посттравматическими, гематогенными формами заболевания. Также исключают синуситы риногенного, травматического, аллергического генеза.

Лечение одонтогенных инфекций
Хирургическое лечение
Лечение любых форм ОИ необходимо начинать с устранения первичного патологического очага. При этом может выполняться лечение пульпита или периодонтита, удаление зуба или импланта, вскрытие абсцесса, резекция верхушки корня. В дальнейшем проводится активное лечение вторичной патологии. При необходимости осуществляется госпитализация пациента в отделение челюстно-лицевой хирургии.
Консервативная терапия
Параллельно с хирургическими мероприятиями назначают массивную антибиотикотерапию с учетом выделенной микрофлоры, по показаниям вводят антимикотические препараты. Не утратили своей актуальности при одонтогенных инфекциях сульфаниламиды, нитрофураны. Проводят дезинтоксикационную, десенсибилизирующую терапию, витаминотерапию. В рамках иммунокоррекции вводят нативную и гипериммунную плазму, гамма-глобулин, осуществляют аутогемотерапию.
Прогноз и профилактика
Своевременное комплексное лечение предопределяет благоприятный исход одонтогенной инфекции. Генерализация гнойно-воспалительного процесса чревата формированием тяжелейших по своим последствиям осложнений. Существенное влияние на прогноз оказывает противоинфекционная резистентность организма, общее состояние здоровья. Профилактика одонтогенных инфекций заключается в регулярном санировании полости рта, ликвидации очагов стоматогенной инфекции, выполнении стоматологических манипуляций в строгом соответствии с протоколом.
1. Одонтогенная инфекция: существующие проблемы/ Матчин А.А.// Оренбургский медицинский вестник. – 2015.
2. Одонтогенные инфекции головы и шеи/ М. Тримарки, А. Галли, П. Каппаре и др.// Journal of Osseointegration. - 2019;11(1).
3. Совершенствование диагностики тяжелых осложнений острой одонтогенной инфекции/ Харитонов Ю.М., Громов А.Л.// Актуальные проблемы медицины. – 2011.
4. Клинико-функциональная характеристика пациентов с острыми одонтогенными воспалительными заболеваниями/ Романенко И.С., Конев С.С., Гандылян К.С., Караков К.Г., Карпова Е.Н., Апагуни А.Э.// Современные проблемы науки и образования. – 2015. – №4.
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
МКБ-10
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.

Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов - тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей - скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов - туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору - одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
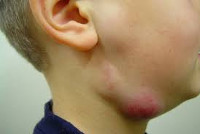
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто - подчелюстные и шейные с одной или обеих сторон, реже - околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
1. Лечение острых лимфаденитов шеи в детской хирургической практике: Автореферат диссертации/ Джабарова Е.В. - 2012.
2. Оптимизация диагностики и лечения лимфаденита лица и шеи у детей: Автореферат диссертации/ Анохина И.В. - 2013.
3. Лимфадениты, лимфангоиты, лимфоаденопатии челюстно-лицевой области: учеб.-метод. пособие/ Н.Н. Черченко. – 2007.

Лимфадениты в челюстно-лицевой области у детей
Лимфаденит занимает по частоте одно из первых мест среди воспалительных процессов. Лимфаденит в челюстно-лицевой области у детей, как правило, является одним из симптомов пульпита, периодонтита, остеомиелита, стоматита, ангины, отита, кори, ветряной оспы. Лимфаденит также может быть вызван переохлаждением, травмой или прививкой.
Острый серозный лимфаденит
Клиническая картина
Заболевание начинается с увеличения в объеме одного или нескольких лимфузлов. Они также уплотняются, возникает болезненность — самопроизвольная и при пальпации. Постепенно развивается отек тканей в области поражения. Чаще наблюдается поражение одного узла. Соседние узлы вовлекаются в процесс в гораздо меньшей степени. Повышается температура тела, иногда до высоких цифр. Появляются общие признаки интоксикации: потеря аппетита, ухудшение сна, слабость, потливость. У младших детей эти симптомы выражены обычно сильнее. С дальнейшим развитием заболевания все симптомы усиливаются, при поверхностном расположении лимфузла возникает гиперемия кожи над ним, она становится напряженной. Постепенно уменьшается подвижность пораженного узла в тканях, возникают умеренный отек и инфильтрация окружающих лимфузел тканей. Пальпация резко болезненна. Формируется воспалительный инфильтрат.
Симптомы продолжают нарастать в течение нескольких дней с гнойным расплавлением лимфатического узла.
При устранении первичных очагов инфекции, воспалительные явления постепенно проходят.
Лечение
Лечение больных с серозным лимфаденитом следует начинать с устранения первичного очага инфекции, выявление которого ОБЯЗАТЕЛЬНО.
После устранения первичного очага инфекции (им может быть пораженный зуб, гнойный процесс в миндалине, воспалительный процесс в среднем ухе) начинают общее лечение, которое желательно проводить в стационаре:
местная терапия (полуспиртовые повязки с мазью Вишневского);
При наличии серозного лимфаденита, это лечение в большинстве случаев предотвращает переход его в гнойную форму.
Острый гнойный лимфаденит (абсцесс)
Клиническая картина

УЗИ лимфаденита
Заболевание характеризуется выраженным отеком тканей в области лимфузла. Пальпация резко болезненна. При неглубоком расположении узла отмечается гиперемия и напряжение кожи над узлом, определяется флюктуация.
В качестве высокодостоверного диагностического метода используется ультразвуковое исследование.
Подробнее о вопросах диагностики читайте здесь.
Лечение
Лечение ребенка с гнойным лимфаденитом заключается во вскрытии гнойного очага с его дренированием и в устранении первичного очага инфекции. Принципы общего лечения такие же как и при серозном лимфадените. Увеличивается интенсивность лечения, добавляется промывание раны растворами антисептиков.
Читайте также:

