Охарактеризуйте особенности диеты при холере
Обновлено: 13.05.2024
Основной принцип построения меню при низкоаллергенной диете — исключение из рациона продуктов питания, провоцирующих развитие аллергической реакции.
Постепенное исключение из рациона отдельных продуктов позволяет диагностировать аллергены и принимать меры по предотвращению рецидивов.
Принципы гипоаллергенной диеты:
Для того, чтобы можно было предметно анализировать пищевые реакции, рекомендуется вести дневник питания, в который записывать, что было съедено, в какое время и в каком количестве, а так же, последовала или нет реакция на пищу.
Список запрещенных продуктов
В список высокоаллергенных продуктов попали:
- Молочные продукты высокой жирности, твердые сыры
- Морепродукты, рыба, рыбная икра
- Копченые продукты, колбасы
- Консервированные продукты
- Орехи (в первую очередь, арахис)
- Красные, оранжевые фрукты (апельсины, мандарины, яблоки, грейпфруты), овощи (свекла, тыква, морковь, помидоры), ягоды (почти все) и сухофрукты
- Куриные яйца
- Грибы
- Шоколад
- Мёд
- Алкогольные напитки
- Сладкие газированные напитки
- Кофе, какао
- Продукты с большим количеством химических добавок (консервантов, красителей, ароматизаторов, стабилизаторов)
Список продуктов, разрешенных к употреблению
Продукты, которые считаются условно -безопасными, составляют основу рациона, но в индивидуальных случаях и они могут спровоцировать аллергическую реакцию:
- Отварное и тушеное мясо: белое куриное, индейка, говядина, телятина
- Овощные супы
- Растительные масла (оливковое, подсолнечное)
- Рассыпчатые каши (кроме манной)
- Кисломолочные продукты низкой жирности: творог, брынза, кефир, натуральный йогурт
- Зеленые овощи и фрукты, кроме сельдерея и щавеля
- Компоты и чаи из сухофруктов (кроме кураги)
- Хлебцы, галеты, бездрожжевой хлеб
На указанных продуктах базируется диета по Адо. Приблизительное меню на день:
- Завтрак: гречневая каша, некрепкий чай, творог
- Ланч: зеленое яблоко
- Обед: овощной суп с брокколи, макароны, тефтели из курицы, компот
- Полдник: кисель, пресное печенье
- Ужин: отварная треска, макароны
- Второй ужин: кефир
Рецепты блюд неспецифической общей гипоаллергенной диеты отличаются простотой и доступностью, но, при этом, питание сбалансировано и обеспечивает поступление в организм витаминов и микроэлементов.
Гипоаллергенная диета при грудном вскармливании
Вопрос о целесообразности особой диеты для кормящих мам в настоящее время широко обсуждается в медицинских кругах, и большинство врачей придерживается мнения, что при отсутствии аллергии у матери необходимости в соблюдении строгой диеты нет.
Общими во всех случаях правилами устанавливается запрет на употребление:
- Шоколада
- Алкоголя
- Клубники
- Цитрусовых
- Мёда
- Копченых продуктов
В каких случаях диета необходима
Существуют ситуации, когда мама в период грудного вскармливания обязана соблюдать пищевые ограничения:
- Проявления аллергии у новорожденного (шелушение, покраснение кожи, атопический дерматит)
- В течение первого месяца кормления, чтобы определить, склонен ли ребенок к аллергическим реакциям
- Врожденные патологии желудочно-кишечного тракта у ребенка, препятствующие нормальному всасыванию и усвоению компонентов питания
- Отягощенный наследственный анамнез: наличие у матери бронхиальной астмы, поллиноза, аллергического ринита, крапивницы, пищевой аллергии
Замена грудного молока молочными смесями — полумера, которая далеко не всегда оказывается оправданной. До полугода ребенок получает сбалансированное питание, и признаки аллергии уходят. Но необходимость введения прикорма может обострить проблему.
С материнским молоком младенец получает малые дозы аллергенов, коррекция меню позволяет постепенно расширить рацион и подвести малыша к введению в пищу овощей, фруктов, соков, творога. Грудное молоко способствует созреванию желудочно - кишечного тракта.
В отдельных случаях, когда материнское молоко не усваивается, подобрать смесь и определить срок введения прикормов должен педиатр.
Неспецифическая диета для кормящей мамы запрещает:
- Коровье молоко (цельное)
- Рыбную икру
- Морепродукты
- Грибы
- Мед
- Какао и шоколад
- Орехи
- Цитрусовые
- Красные ягоды
- Копчения, соления, маринады, острые блюда, приправы, специи
- Алкоголь
- Крепкие мясные и рыбные бульоны
- Куриное мясо
- Пшеница и изделия из нее
- Красные и оранжевые овощи и фрукты
Важно понимать, что некоторые продукты питания, не являясь аллергенами в чистом виде, способны усилить негативное действие других продуктов или усилить выработку гистаминов — веществ, которые обуславливают внешние проявления аллергических реакций.
Кормящая мать должна вести пищевой дневник, в который тщательно вносится вся еда.
Если на протяжении трех дней аллергия не проявляется, то вводится один новый продукт и мама тщательно контролирует состояние ребенка. Возникшая реакция — повод вернуться к изначальному меню на время, пока ребенок не придет в норму. Таким образом, удается выявить .
Диета при поллинозе
- Аллергия на пыльцу деревьев. Запрещены: орехи, фрукты, сельдерей, морковь, петрушка
- Аллергия на пыльцу злаков. Запрещены: хлебобулочные изделия, мучные изделия, хлебный квас, овсяная крупа, хлопья, мука, какао, шоколад, кофе
- Аллергия на пыльцу сорняков. Запрещены: дыня, арбуз, кабачок, баклажан, семечки подсолнечника, халва, горчица, майонез, подсолнечное масло
- Аллергия на споры микроскопических грибов. Запрещены: дрожжи, дрожжевое тесто, квас, пиво, квашеная капуста, сыр, сахар и его заменители, вино, ликер, самогон
Крапивница
Среди пищевых продуктов, вызывающих крапивницу, выделяют:
- Морепродукты, рыба
- Яйца
- Орехи
- Цитрусовые
- Помидоры, баклажаны
- Сыры
- Алкоголь
- Шоколад
Соблюдение гипоаллергенной диеты позволяет не только понизить количество медикаментов, употребляемых для стабилизации состояния, но и отказаться от них вовсе, придя в состояние стойкой ремиссии. Несмотря на кажущиеся сложности и строгие ограничения, диетический рацион может и должен быть разнообразным и сбалансированным.
Помочь определить круг продуктов должен аллерголог, по всем вопросам, связанным с лечением, необходимо консультироваться у специалиста. Если есть сомнения в том, можно ли употреблять в пищу тот или иной продукт, стоит отказаться от него до консультации у врача.
Что такое сальмонеллез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Сальмонеллёз — это острое инфекционное заболевание желудочно-кишечного тракта с возможностью дальнейшей генерализации процесса (распространением заболевания по всему организму). Причина развития сальмонеллёза — различные серотипы бактерий рода Salmonella. К клиническим характеристикам сальмонеллёза относят синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (гастрит, энтерит), синдром обезвоживания, гепатолиенальный синдром (увелечение печени и/или селезёнки) и иногда синдром экзантемы (высыпания).
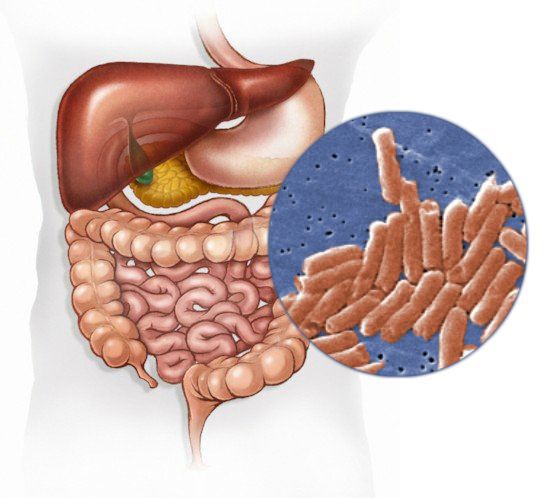
Возбудитель
семейство — кишечные бактерии (Enterobacteriaceae)
род — Сальмонелла (Salmonella)
Существует 7 подвидов (более 2500 сероваров). Наиболее актуальные серовары: typhimurium, enteritidis, panama, london.
Представлены следующей антигенной структурой:
- О-антиген (соматический, термостабильный);
- H-антиген (жгутиковый, термолабильный);
- К-антиген (поверхностный, капсульный);
- Vi-антиген (антиген вирулентности — степень способности штамма вызвать заболевание; является компонентом О антигена);
- М-антиген (слизистый).
К факторам патогенности (механизмам приспособления бактерий) относятся:
- холероподобный энтротоксин — интенсивная секреция жидкости в просвет кишки;
- эндотоксин (липополисахарид) — общее проявление интоксикации;
- инвазия — заражение.
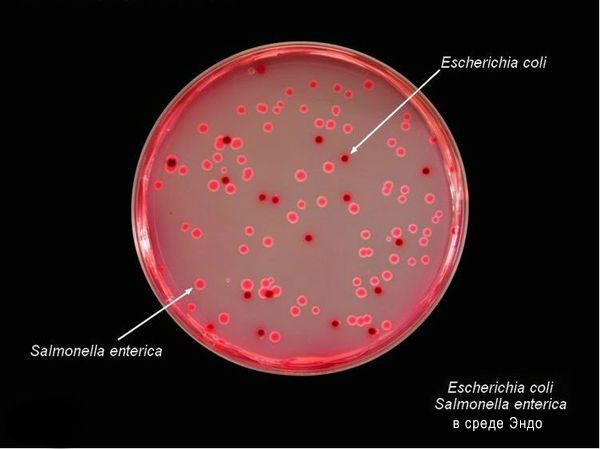
Тинкториальные свойства: разлагают глюкозу и маннит, образовывая кислоту и газ, продуцируют сероводород. Грамм-отрицательные палочки подвижны, спор и капсул не образуют. Растут на обычных питательных средах, образуя прозрачные колонии, на мясо-пептонном агаре с образованием колоний голубоватого цвета, на среде Эндо образуют прозрачные розовые колонии, на среде Плоскирева — бесцветные мутные, на висмут-сульфитном агаре — чёрные с металлическим блеском.
Высокоустойчивы во внешней среде (без агрессивных воздействий), активно размножаются в мясе и молоке (до 20 суток), в воде сохраняют жизнесособность до 5 мес., в почве — до 9 мес., в комнатной пыли — до 6 мес., в колбасе — до 1 мес., в яйцах — до 3 мес., в фекалиях сохраняются до 4 лет. При 56 °C погибают через 3 минуты, при кипячении мгновенно. Сальмонеллы, которые находятся в куске мяса массой 400 гр и толщиной до 9 см, погибают при его варке за 3,5 часа. Соление и копчение оставляет сальмонелл в живых. Воздействие кислот и хлорсодержащих дезинфицирующих средств вызывает их гибель. В последнее десятилетие появились штаммы сальмонелл, устойчивые ко многим антимикробным препаратам. [2] [5]
Эпидемиология
Зооантропоноз, распространённый повсеместно.
Источники инфекции: домашние животные (сами не болеют), птицы, человек (больной и носитель).
Резервуары инфекции и причина эпидемических вспышек сальмонеллеза: грызуны, дикие птицы, тараканы, улитки, лягушки, змеи.
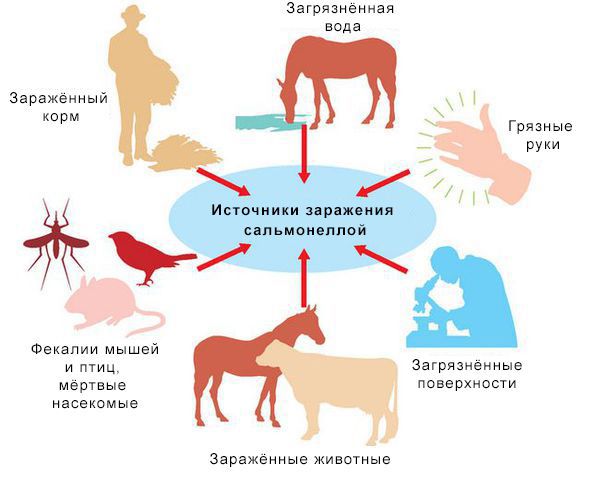
Механизм передачи: фекально-оральный (пути — алиментарный, т. е. через органы ЖКТ, водный, контактно-бытовой). В основном источниками заражения являются птицы, яйца и молочные продукты. Инфицирующая доза 10*5-10*8 микробных тел.
Факторы риска
- детский возраст до 5 лет;
- возраст до 12 месяцев, особенно высока вероятность заболеть без грудного вскармливания;
- иммунодефицит (в основном у младенцев и лиц старше 65 лет, а так же у пациентов с ВИЧ в стадии СПИДа, принимающих иммунодепрессивные препараты);
- регулярный приём препаратов, снижающих кислотность желудка;
- употребление сырого и недостаточно термически обработанного мяса, молочных продуктов и яиц;
- частый контакт с животными с несоблюдением правил гигиены;
- посещение стран с низким уровнем жизни.
В России в 2016 г. заболеваемость была – 26 на 100 тыс. населения, у детей в до 14 лет – 71 на 100 тыс. Для сравнения в США среднегодовая заболеваемость — 15 на 100 тыс. (1,35 миллиона заболеваний, 26 500 госпитализаций и 420 смертей ежегодно). Иммунитет строго типоспецифичен (возможно многократное инфицирование различными штаммами) и непродолжителен [2] [6] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сальмонеллеза
Инкубационный период — от 6 часов (при алиментарном заражении) до 3 суток. При внутрибрюшном заражении (искусственно) — до 8 дней.
Начало заболевания острое (т. е. развитие основных синдромов происходит в первые сутки заболевания).
Это острое кишечное заболевание, которое сопровождается поражением тонкой кишки, нарушением электролитического баланса, обезвоживанием организма и, вследствие этого, интоксикацией организма. Эта опасная карантинная инфекция при несвоевременном лечении может закончиться летальным исходом.
Обычно холера распространяется в форме эпидемии [4] . Эту опасную инфекцию можно рассматривать как биологическое оружие. Каждый год в мире регистрируют до 4 миллионов случаев заражения этой болезнью. Самой уязвимой в этом плане считается прослойка населения, которая живет в условиях антисанитарии. Поэтому основные эндемические очаги локализованы в Латинской Америке, на юго-востоке Азии и в Южной Африке. Пик заболеваемости приходится на летне-осенний период.
Изначально очагом инфекции была Индия, но в 19 веке с развитием торговли холера распространилась по всему миру. И с тех пор человечество время от времени сотрясали вспышки холеры. В начале 19-го века во время первой пандемии количество жертв холеры насчитывалось миллионами. Вторая пандемия длилась около 20 лет и охватила Японию, США и Европу. Третья пандемия считается самой смертоносной. Английские ученые стали исследовать причины распространения холеры и разрабатывать способы ее лечения. Несмотря на это, до середины 20-го века эта опасная инфекция уносила миллионы жизней [3] . Сейчас эта болезнь мало распространена, однако время от времени в развивающихся странах регистрируются вспышки холеры.
Причины возникновения холеры
Причиной развития холеры является холерный вибрион, который присутствует во флоре большинства водоемов. Но здесь играет немаловажную роль количество микроорганизмов в единице объема воды. Для заражения следует проглотить не менее миллиона вибрионов.
Холерные вибрионы неустойчивы к соляной кислоте, поэтому если небольшое количество микроорганизмов попадет в желудок, то они погибнут. При пониженной кислотности количество микроорганизмов, достаточных для инфицирования холерой сокращается в несколько раз. Воротами для инфекции служит ЖКТ, холерные вибрионы могут попасть туда следующими путями:
- контактно-бытовым;
- через грязные руки;
- при проглатывании воды в процессе купания в водоемах с загрязненной водой;
- при употреблении немытых фруктов и овощей;
- при контакте с зараженным человеком;
- при употреблении морских продуктов (мидий, креветок) и вяленой рыбы, которые не прошли надлежащую термическую обработку
Эта опасная инфекция поражает как взрослых, так и детей, как правило, в теплое время года. Между попаданием холерных вибрионов и до появления первых симптомов может пройти от 10-ти часов до 5-ти дней, но обычно, инкубационный период длится 2-3 дня.
Симптомы холеры
В зависимости от клинических симптомов холеру классифицируют на:
- 1 стертую форму – для нее характерно однократное испражнение при нормальном самочувствии. Затем симптомы становятся более выраженными – появляются позывы на дефекацию, пациенты жалуются на жидкий водянистый стул и неприятные ощущения в области живота;
- 2 легкую форму – характерен жидкий стул до 5 раз в день, болезнь длится не более 2-х дней, при этом самочувствие больного вполне удовлетворительное, незначительно беспокоит быстрая утомляемость и жажда;
- 3 холеру средней тяжести, в некоторых источниках ее еще называют обезвоживанием 2-й степени. При этой форме заболевания холера быстро прогрессирует, помимо частой дефекации больного беспокоит рвота, которая не сопровождается тошнотой. Появляются очевидные признаки обезвоживания организма, такие как нестерпимая жажда, снижается тургор кожных покровов, слизистые становятся бледными, количество мочи существенно уменьшается. При этом наблюдается жидкая дефекация до 10 раз в день, возможны судороги рук и ног, умеренная тахикардия и хриплость голоса. Холера в этой форме длится около 5-ти дней;
- 4 тяжелую форму или 3-я степень обезвоживания отличается резкими выраженными симптомами: многократный жидкий стул и рвота. Судороги в области живота и конечностей, голос становится слабым, еле слышным. Кожные покровы стоп и ладоней приобретают сморщенный вид, на лице заостряются черты лица: вваливаются глазные яблоки, наблюдается цианоз ушных мочек и губ. Тахикардия достигает 120 ударов в минуту. Пульс нитевидный, артериальное давление понижается;
- 5 очень тяжелую форму характеризует быстрое развитие холеры, которая начинается сразу с не останавливающейся рвоты и жидкого стула. Буквально через несколько часов у пациента снижается температура тела до 35 градусов. Наблюдается сильная слабость, одышка и анурия, сонливость может перерасти в кому. Кожные покровы приобретают пепельный оттенок, тело непрерывно сводит судорогами, живот втянут, взгляд становится немигающим.
Осложнения при холере
В тяжелых случаях возможно развитие специфических осложнений:
- холерный тифоид проявляется в виде дифтерического колита, при этом на кожных покровах возможны высыпания, как при кори;
- хлоргидропеническая уремия, которая обычно сопровождается почечной недостаточностью.
Неспецифические осложнения при холере возникают при присоединении вторичной инфекции. Чаще всего холера осложняется очаговой пневмонией. При потере большого количества жидкости возможно возникновение гиповолемического шока.
При несвоевременной терапии у холеры высокий процент летального исхода
Профилактика холеры
Перенесенная холера не оставляет иммунитета, поэтому возможно повторное заражение. К основным профилактическим мерам относят:
- пить только очищенную или кипяченую воду;
- не купаться в грязных или незнакомых водоемах;
- тщательно мыть руки после посещения туалета и перед приготовлением пищи;
- вакцинация людей в очагах вспышек холеры;
- в местах вспышки болезни распространять информацию среди населения о расположении пунктов оказания незамедлительной медицинской помощи;
- проведение мероприятий, направленных на распространении материалов о профилактике холеры;
- при обнаружении очагов холеры быстро незамедлительно принимать многосекторальные ответные меры.
Лечение холеры в официальной медицине
При своевременном обращении к врачу холера быстро излечима. В первые сутки для компенсации большой потери воды больным назначают до 6 литров оральных регидратационных солей. Для тяжелых больных во избежание дегидратационного шока назначают вливания внутривенно в расчете 1 л на 10 кг веса пациента. В качестве борьбы с диареей иногда используют противомикробные средства. Также в терапии успешно используют энтеросорбенты.
Полезные продукты при холере
Больной холерой с диареей и рвотой теряет много воды, микроэлементов, витаминов и белка, поэтому питание должно быть направлено на:
- 1 стимуляцию защитных сил организма;
- 2 снятие симптомов интоксикации;
- 3 снижение нагрузки на ЖКТ;
- 4 компенсацию нарушений обмена веществ.
В первые 1-2 дня болезни показано голодание и обильное питье. Рекомендованы компоты из яблок и груш, морс из черной смородины, отвар из сушеных плодов шиповника, которые отличаются вяжущим действием.
После нормализации стула показана яблочная диета, следует в течение дня съедать 1-1,5 кг перетертых зеленых яблок без кожуры в 5-6 приемов. На следующий день в рацион можно добавить продукты, которые не раздражают кишечник: разваренную на воде манную, рисовую или овсяную каши, протертый творог, нежирные кисломолочные продукты, свежеотжатые соки, ягодные желе.
Затем, по мере выздоровления пациента, рацион больного расширяют за счет отварной рыбы, тефтелей и котлет, приготовленных на пару, протертых каш, нежирных и неострых сыров. Пища должна быть теплой, питание дробным и частым.
Народные средства при лечении холеры
- пить теплое молоко, настоянное на семенах укропа;
- 300 г почек березы залить ½ л водки, принимать по 30 г до прекращения рвотных позывов [1] ;
- пить в течение дня как чай настой укропа, мяты и ромашки;
- древние целители считали, что красный шерстяной пояс на животе может уберечь от заражения холерой;
- облегчить судороги при сильном обезвоживании в первые сутки можно растирая конечности больного камфорным спиртом;
- для восстановления сил пациенту можно давать красное сухое вино небольшими порциями [2] ;
- пить в течение дня по несколько стаканов отвара сухой травы цикория;
- березовые угли растворить в воде и дать больному пить маленькими глотками.
Опасные и вредные продукты при холере
Необходимо исключить из рациона больного стимуляторы секреторной функции желудка и желудочно-кишечного тракта в целом, а также продукты с холестерином, поэтому отказаться от:
- овощей и фруктов, как источников клетчатки; и лука;
- бобовых, кроме спаржевой фасоли;
- кислых ягод и фруктов;
- мясных и рыбных бульонов;
- свести к минимуму потребление соли;
- ограничить употребление яичных желтков;
- молока в чистом виде;
- консервированных и маринованных продуктов;
- сдобной выпечки;
- жареной и жирной пищи;
- газировки.
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Внимание! Информация носит ознакомительный характер и не предназначена для постановки диагноза и назначения лечения. Всегда консультируйтесь с профильным врачом!
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
МКБ-10
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.

Причины холеры
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Пути передачи
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Диспепсия
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым.
При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Дегидратация
Дегидратация организма различается по стадиям:
- на первой стадии потеря жидкости не превышает 3% от массы тела;
- на второй - 3-6%;
- на третьей - 6-9%;
- на четвертой стадии потеря жидкости превышает 9% массы тела.
При потере более 10% массы тела и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Осложнения
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й день лечения) - питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
Холера – это особо опасное инфекционное заболевание, которое вызывает сильную диарею и обезвоживание вплоть до гиповолемического шока и смерти. Чаще всего заражение происходит через загрязненную воду. При отсутствии лечения эта патология может привести к летальным осложнениям в течение нескольких часов даже у ранее здоровых людей. Современные методы очистки воды практически устранили холеру в промышленно развитых странах. Но эта болезнь все еще встречается в Африке и Юго-Восточной Азии. Риск эпидемии холеры наиболее высок, когда бедность, войны или стихийные бедствия вынуждают людей жить в тесноте без надлежащих санитарных условий.
Согласно статистическим данным, ежегодно в мире фиксируется около 5 млн случаев холеры, из которых около 130 тыс. заканчивается летально.
В каких странах можно заразиться холерой?
Повышенный риск инфицирования холерным вибрионом есть у людей, проживающих или пребывающих в длительной командировке в следующих странах:
- Йемен.
- Ирак.
- Иран.
- Индия.
- Нигерия.
- Уганда.
- Мексика.
- Танзания.
- Бразилия.
Симптомы холеры
Большинство людей, инфицированных холерным вибрионом, не заболевают и даже не знают, что были заражены. Но при этом они выделяют бактерии со стулом в течение 7-14 дней, из-за чего все еще могут заразить других через загрязненную воду.
Как правило, клинические проявления холеры представлены умеренной или выраженной диареей, которая мало чем отличается от расстройства стула другого происхождения. Реже развиваются более серьезные симптомы. Как правило, это происходит внезапно, спустя 1-3 дня после заражения.
Симптомами холерной инфекции могут быть:
Сухость слизистых оболочек рта
Умеренный налет на языке белого цвета
Кожа бледная и сухая, ее упругость и эластичность снижены
Резкая общая слабость
Охриплость голоса, снижение его громкости
Судороги в икроножных мышцах
Повышенная частота сердцебиения и падение артериального давления
Синюшный окрас кожи и слизистых оболочек
Человек может говорить только шепотом
Судороги мышц по всему телу
Мочеиспускание частично или полностью прекращается
Ранее упомянутые симптомы развиваются очень быстро
Систолическое артериальное давление опускается ниже 60 мм рт. ст.
Вместо рвоты возникает икота
Снижается температура тела
Темные круги вокруг глаз
Общие тонические судороги
Развивается гиповолемический шок
Когда обратиться к врачу?
Риск вспышки холеры в промышленно-развитых странах невелик. Даже в тех регионах, где он существует, вероятность инфицирования при условии соблюдения рекомендаций по безопасности пищевых продуктов минимален. Тем не менее случаи холеры отмечаются во всем мире.
Таким образом, если после посещения региона с недавно зафиксированными случаями холеры у человека появляется тяжелая диарея, это повод немедленно обратиться к врачу².
Особенности холеры у детей
В возрасте до 3 лет характерное для холеры обезвоживание переносится значительно тяжелее. Из-за этого у детей быстрее развиваются признаки нарушения работы нервной системы в виде резкой общей заторможенности, судорог и даже утраты сознания. При этом, в отличие от взрослых, температура тела у детей при холере часто повышается до 37,5-38,0°С.
Лечение холеры
Лечение больных с холерой проводится в стационарах инфекционного отделения, в изолированном боксе. В большинстве случаев пациенты нуждаются в постельном режиме. Основу лечения составляет коррекция водно-солевого баланса и антибактериальная терапия. Длительность лечения зависит от тяжести протекания холеры и составляет 3-5 дней.
Восстановление водно-солевого баланса
Важную роль в лечении занимает восстановление водно-солевого баланса, которое необходимо начать с первых часов развития заболевания. Необходимо компенсировать потерю жидкости в организме: объем поступающей жидкости должен в 1,5 раза превышать ее потери (рвотные массы, стул).

Регидратацию и коррекцию водно-солевого баланса важно начать как можно раньше. Фото: belchonock / Depositphotos
При 1-2 степени обезвоживания используются водно-солевые растворы, которые принимаются перорально. При 3-4 степенях дегидратации больные теряют возможность пить самостоятельно, из-за чего солевые растворы вводятся внутривенно струйно на протяжении первых нескольких часов, после чего их введение продолжают внутривенно капельно.

В некоторых случаях нет возможности приобрести готовый раствор для пероральной регидратации. В качестве временной меры можно использовать приготовленный в домашних условиях аналог. Для этого нужно смешать:
- 1 литр бутилированной или кипяченой воды.
- 6 чайных ложек без горки (около 30 граммов) столового сахара.
- 1/2 чайной ложки без горки (около 2,5 граммов) поваренной соли.
Антибактериальная терапия
Для борьбы непосредственно с возбудителем заболевания назначаются антибиотики. При холере эффективными средствами считаются:
- тетрациклины: тетрациклин, доксициклин;
- фторхинолоны: ципрофлоксацин;
- макролиды: эритромицин;
- при непереносимости антибиотиков назначаются препараты из группы нитрофуранов (фуразолидон).
Историческая справка
В XIX веке холера начала распространяться по миру из своего первоначального резервуара – дельты реки Ганг в Индии. Шесть последующих пандемий забрали жизни многих миллионов людей на всех континентах планеты. Последняя (седьмая) пандемия началась в Южной Азии в 1961 году, в 1971 году достигла Африки, а в 1991 году – Америки. Сейчас холера является эндемическим заболеванием во многих странах¹.
Факторы риска
К холере восприимчивы все, за исключением младенцев, получивших иммунитет от кормящих матерей, ранее переболевших холерой. Тем не менее, определенные факторы могут сделать человека более уязвимыми для болезни или обусловить более тяжелое течение инфекции. К таковым относятся:
- Плохие санитарные условия. Антисанитария в местах проживания характерна для лагерей беженцев, бедных стран и районов, пострадавших от голода, войны или стихийных бедствий.
- Снижение или отсутствие кислоты в желудке. Бактерии холеры не могут выжить в кислой среде, а обычная желудочная кислота часто служит защитой от инфекции. Но люди с низким уровнем желудочного сока (например, дети, пожилые и люди, принимающие препараты для снижения секреции желудочного сока) лишены этой защиты.
- I (0) группа крови. Причины до конца еще не изучены, но вероятность развития холеры у людей с первой группой крови в два раза выше, чем у остальных².
Диагностика
Постановка диагноза проводится на основе сочетания данных истории болезни, клинических проявлений и результатов лабораторных исследований. При сборе анамнеза выясняются возможные пути инфицирования холерой (употребление в пищу потенциально зараженной воды или морепродуктов) и факторы риска – например, командировка в неблагополучные страны, области, районы за несколько дней до появления симптомов.
При лабораторной диагностике холеры используются следующие анализы:
- Общий анализ крови (ОАК). В нем отмечается умеренное повышение уровня эритроцитов и лейкоцитов, в том числе нейтрофилов. Также повышается насыщение эритроцитов гемоглобином, скорость оседания эритроцитов (СОЭ). При этом может падать уровень моноцитов.
- Общий анализ мочи (ОАМ). Помимо общего уменьшения объема выделяемой мочи по мере нарастания обезвоживания в ней может отмечаться повышение уровня патологических цилиндров и белка.
- Бактериологический посев. При подозрении на холеру с целью выявления возбудителя образец рвотных масс или испражнений сеется на питательную среду. Спустя 1-2 дня получают рост колоний. При подозрении на холеру исследование повторяется еще дважды.
- Экспресс-тесты с моноклональными антителами. Позволяют в течение 5 минут подтвердить факт инфицирования человека холерными вибрионами.
- Реакция непрямой гемагглютинации крови (РНГА). Дает возможность выявить наличие специфических антител в крови. Положительным результатом считается их диагностический титр 1:160. Тест информативен только с 5-го дня заболевания.
- Полимеразная цепная реакция (ПЦР). Позволяет выявить генетический материал (в данном случае – ДНК) возбудителя. Помимо выделений больного для исследования также может использоваться вода или продукты питания, которые являются потенциальным источником заражения.
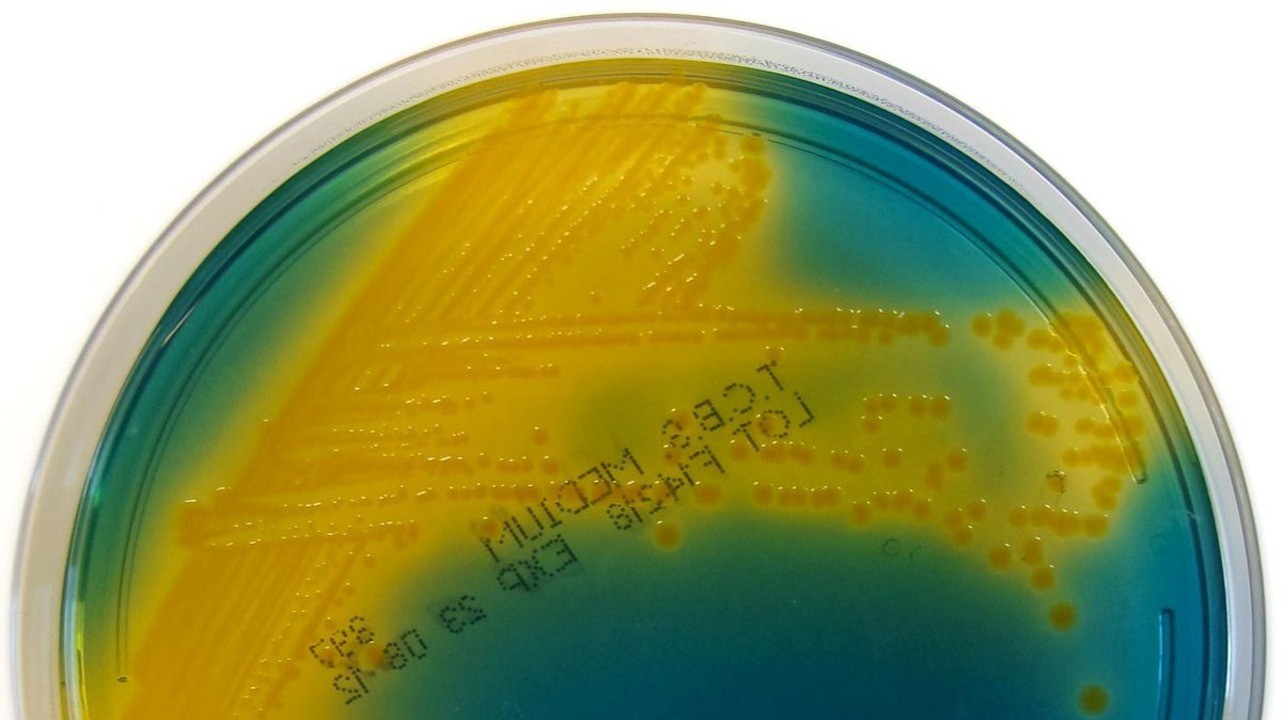
Бакпосев при холере – один из методов диагностики. Фото: Nathan Reading / Flickr (CC BY-NC-ND 2.0)
Дифференциальная диагностика холеры проводится с другими заболеваниями, которые на ранних этапах могут сопровождаться похожими симптомами. К ним относятся:
- Острые кишечные инфекции: сальмонеллез, брюшной тиф, эшерихиоз (дизентерия), ротовирусная инфекция. Они также сопровождаются диареей, рвотой. Однако в отличие от холеры при них повышается температура тела, возникают боли в животе, а обезвоживание зачастую умеренное или вовсе отсутствует.
- Отравления. Симптомы интоксикации химическими веществами напрямую зависят от конкретного реагента. Однако в большинстве случаев они также проявляются рвотой, диареей и признаками нарушения работы ЦНС. При этом дегидратация, как правило, не возникает.
- Ботулизм. Острая инфекция, которая также приводит к нарушению работы ЦНС. При этом помимо судорог скелетных мышц страдает зрение и дыхание. В отличие от холеры часто возникает запор. Причиной инфицирования чаще всего становится употребление в пищу испорченных консервов или копченостей.
Возбудитель и пути инфицирования
Возбудитель холеры – холерный вибрион (Vibrio cholerae), а именно две его серогруппы O1 и O139. Из них основными биотипами, которые вызывают вспышки заболевания, являются: О1 classica – классический биотип. О1 El Tor – преобладает в настоящее время. О139 Bengal – известен с 1992 года, причина крупной эпидемии в Бангладеш, Индии и рядом расположенных странах.
Источником инфекции является больной человек или носитель бактерии. Люди наиболее заразны в первые 7 дней с момента развития холеры – в это время они активно выделяют холерные вибрионы в окружающую среду. Насекомые и животные не являются переносчиками этой болезни.
Передача инфекции чаще всего происходит фекально-оральным способом. Инфицирование может происходить следующими путями:
- Поверхностная или колодезная вода. Загрязненные общественные колодцы – частая причина крупномасштабных вспышек холеры. Особому риску подвержены люди, живущие в тесноте в плохих санитарных условиях.
- Морепродукты. Употребление в пищу сырых или недоваренных морепродуктов, особенно моллюсков, может привести к развитию холеры.
- Сырые фрукты и овощи. Сырые неочищенные фрукты и овощи – частый источник инфекции в эндемичных регионах. Неразложившиеся удобрения или оросительная вода, содержащая неочищенные сточные воды, могут загрязнять продукты на поле.
- Зерна. В регионах, где широко распространена холера, рис и просо, загрязненные после приготовления и хранящиеся при комнатной температуре в течение нескольких часов, могут стать средой для роста бактерий холеры.

Риск развития эпидемии холеры наиболее высок в антисанитарных условиях. Фото: Olgatribe / Depositphotos
Классификация
В клинической практике используется несколько классификаций холеры. Это обусловлено различиями в симптомах заболевания и подходах к лечению в различных случаях. Также некоторые формы болезни могут иметь нехарактерное для классической холеры течение.
В зависимости от развивающихся симптомов холера делится на такие формы:
- Типичная или желудочно-кишечная. Классическая форма холеры, сопровождающаяся расстройствами ЖКТ.
- Атипичная. Включает в себя несколько подвидов, которые существенно отличаются от типичного варианта заболевания. К атипичным формам холеры относятся:
- Молниеносная. Отличается чрезвычайно быстрым развитием с ярко выраженной рвотой и диареей, из-за чего быстро формируется сильное обезвоживание, а в течение 3-4 часов возникает дегидратационный шок.
- Сухая. Характеризуется резким ухудшением общего состояния человека. Еще до появления диареи может развиться коматозное состояние.
- Стертая. Отличается сравнительно легкими симптомами: частота дефекации в сутки составляет от 1 до 3 раз, а стул не видоизменен. Общее состояние при этом зачастую удовлетворительно, диагноз устанавливается только на этапе лабораторных тестов.
- Бессимптомная. Вариант инфицирования, который протекает без каких-либо клинических проявлений. Выявляется только после лабораторной диагностики.
Отдельно принято выделять вибрионосительство. Это состояние, при котором инфицированный человек выделяет в окружающую среду холерные вибрионы, но при этом признаков заболевания у него нет. У него могут быть следующие варианты:
- Реконвалесцентное. Отмечается у людей, которые восстанавливаются после перенесенной холеры.
- Транзиторное. Характерно для людей, которые пребывают в очаге вспышки холеры. Они заражаются, но их организм успешно справляется с инфекцией. Как правило, сохраняется не более 3 месяцев.
- Хроническое. Состояние, при котором холерные вибрионы сохраняют свою активность в организме и человек продолжает выделять их в окружающую среду более 3 месяцев.
В зависимости от состояния больного, выраженности поражения желудочно-кишечного тракта и степени дегидратации выделяют следующие степени тяжести холеры³:
Осложнения
Без должного лечения холера может быстро привести к летальному исходу. В самых тяжелых случаях потеря большого количества жидкости и электролитов может стать причиной смерти в течение нескольких часов. В других случаях люди, не получающие необходимой помощи, могут умереть от обезвоживания и дегидратационного шока через 1-2 дня после появления первых симптомов холеры².
Хотя сильное обезвоживание считается наиболее опасным осложнением холеры, при этой патологии могут возникнуть и другие проблемы:
- Низкий уровень сахара в крови (гипогликемия). Низкий уровень сахара (глюкозы) в крови – основного источника энергии для организма – характерен для тяжелых форм холеры. Гипогликемия может сопровождаться судорогами, потерей сознания и приводить к смерти. Дети наиболее подвержены снижению уровня глюкозы при холере.
- Низкий уровень калия (гипокалиемия). Больные холерой на фоне диареи теряют большое количество электролитов, в том числе калия, в результате чего нарушается работа сердца и нервной системы, что создает угрозу для жизни пациента.
- Почечная недостаточность. Когда почки теряют свою фильтрующую способность, в организме накапливается избыточное количество жидкости, некоторых электролитов и продуктов метаболизма, что также опасно для жизни.
- Вторичная инфекция. На фоне холеры организм становится более восприимчивым к другим бактериям. Это может привести к таким осложнениям, как воспаление легких, абсцессы, сепсис.
Вакцинация против холеры
Специфическая профилактика холеры представлена вакциной, которая принимается внутрь. На данный момент разработано и одобрено для использования три препарата⁴:
Полная программа вакцинации зависит от препарата и возраста человека и может включать 2-3 дозы, которые вводятся с интервалом в 1-2 недели. Полный курс вакцинации обеспечивают защиту от холеры в течение трех лет, тогда как одна доза дает кратковременную защиту.

Ни одна вакцина против холеры не обеспечивает 100% защиты, а вакцинация не заменяет стандартные меры профилактики и контроля, включая меры предосторожности в отношении продуктов питания и воды⁴.
Прогноз и профилактика
При легкой и среднетяжелой форме заболевания прогноз относительно благоприятный. Однако даже в таких случаях без своевременного оказания помощи могут развиться осложнения, приводящие к смерти. После перенесенного заболевания у человека остается стойкий иммунитет.
Несмотря на то что холера редко встречается в странах Европы, риск заражения все еще сохраняется. Также дополнительные меры предосторожности стоит соблюдать при посещении стран с активными вспышками холеры среди населения. Для этого используется специфическая и неспецифическая профилактика.
К основным мерам неспецифической профилактики холеры относятся:
- Соблюдение правил личной гигиены. Необходимо часто мыть руки водой с мылом, особенно после посещения туалета и перед работой с пищевыми продуктами. Если мыло и вода недоступны, нужно использовать дезинфицирующее средство для рук на спиртовой основе.
- Употребление только качественной воды. Важно пить только безопасную воду, в том числе бутилированную, кипяченую или продезинфицированную. Ее нужно использовать даже для чистки зубов. Горячие напитки, напитки в банках или бутылках в целом безопасны, но перед тем, как открывать их, нужно обеззаразить внешнюю поверхность упаковки. Также не стоит добавлять лед в напитки, если нет уверенности в том, что он изготовлен из чистой воды.
- Питание только проверенной пищей. Нужно отдавать предпочтение самостоятельно приготовленной и горячей пище, по возможности избегать еды от уличных торговцев. Рекомендуется отказаться от суши, а также от любой сырой или неправильно приготовленной рыбы и морепродуктов. Важно употреблять в пищу фрукты и овощи, которые можно очистить самостоятельно, например, бананы, апельсины и авокадо.
Заключение
Холера – это редко встречающееся в развитых странах заболевание. Однако это не значит, что риска заражения вовсе нет. Не стоит пренебрегать средствами профилактики в отношении этой инфекции, в особенности при планировании командировки или туристического посещения стран, в которых часто регистрируются случаи холеры.
Читайте также:

