Олеандр отравление через сколько приходит
Обновлено: 23.04.2024
Отравление олеандром (Nerium oleander)
Отравление олеандром очень напоминает дигоксиновое и включает главным образом желудочно-кишечные и кардиологические симптомы. Через несколько часов обычно развиваются тошнота и рвота. Особую опасность представляет кардиотоксичность, приводящая к желудочковой эктопии и сердечно-сосудистому коллапсу.
Нарушения проводимости могут продолжаться 3—6 дней, давая классическую картину отравления дигиталисом, характеризующегося усилением эктопии и задержкой проведения (например, наджелудочковой тахикардией с предсердно-желудочковой блокадой). В одном случае суицида путем приема внутрь олеандра у женщины в возрасте 96 лет с массой тела 40 кг сердце остановилось вскоре после доставки ее в отделение неотложной помощи.
Кардиомониторинг выявил желудочковую эктопию, включая желудочковые тахикардию и фибрилляцию, не реагирующие на стандартные терапевтические методы, рекомендуемые правилами интенсивного поддержания сердечной функции Американской кардиологической ассоциации. При поступлении больной уровень калия в ее организме составлял 8,6 мэкв/л. Женщина в возрасте 30 лет через 10 ч после употребления настоя ("чая") из олеандра была доставлена в клинику с кардиогенным шоком и идиовентрикулярным ритмом. Она скончалась через 1 ч безуспешной реанимации. Уровень калия составил 6,6 мэкв/л..
а) Лабораторные данные отравления олеандром. Для подтверждения приема внутрь гликозидов олеандра обыкновенного (Nerium oleander), теветии перуанской (Thevetia peruviana), горицвета мелкоплодного (Adonis microcarpa) и жабы-аги (Bufo marinus) разработан экспресс-метод Abbott TDx Digoxin II. В сыворотке юноши в возрасте 17 лет с подозрением на прием внутрь листа олеандра (клиническое состояние и ЭКГ в норме) кажущаяся концентрация дигоксина составила 0,45 и 0,14 мкг/л при измерении радиоиммунологическим и TDx-методами соответственно.
У многих бессимптомных пациентов с подозрением на потребление теветии перуанской кажущаяся сывороточная концентрация дигоксина варьировала в пределах 0,5—1,2 мкг/л. Ребенок в возрасте 5 лет, проглотив семена теветии, в течение 1 сут ни на что не жаловался, а затем у него появились тяжелая рвота, брадикардия и электрокардиографические аномалии, продержавшиеся 4 дня. Этот пациент выздоровел. Кажущийся уровень дигоксина в его сыворотке через 50 ч после потребления теветии равнялся 1,5 мкг/л. Ребенок к возрасте 2,5 лет умер через 16 ч после приема внутрь семян этого вида. При вскрытии кажущийся уровень дигоксина у него соответствовал 11,0 мкг/л. Симптомы появились только через 4—5 ч после потребления теветии.
Мужчина в возрасте 37 лет проглотил "горсть" листьев олеандра (вероятно, обыкновенного), после чего у него развилась брадикардия, прекратилась активность синусового узла и появилась предсердно-желудочковая экстрасистола. Он получил однократную дозу из 5 флаконов (200 мг) дигоксинспецифичных фрагментов антител. До их введения уровень дигоксина составлял 1,5 нг/мл. После лечения ритм стабилизировался при остаточной брадикардии. Пациент выздоровел.
б) Лечение отравления олеандром. Лечение в основном поддерживающее. Могут быть полезны промывание желудка, инфузионная терапия, атропин, изопротеренол, антиаритмические средства и раннее введение активированного угля. Гемодинамическая декомпенсация иногда требует временного использования кардиостимулятора и введения дигоксинспецифичных фрагментов антител в качестве антидота. Их внутривенные дозы 200 и 480 мг помогали при опасной для жизни интоксикации олеандром.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравления растениями и их побочные эффекты
К растениям, которые могут вызвать тяжелые отравления, относятся олеандр обыкновенный (Nerium oleander), наперстянка пурпуровая (Digitalis purpurea), абрус ненадежный (Abrus precatorius), клешевина обыкновенная (Ricinus communis), вех пятнистый (Cicuta maculata), паслен лжеперечный (Solanum pseudocapsicum), табак сизый (Nicotiana glauca), дурман вонючий (Datura stramonium), чемерица (Veratrum sppj; виды, содержащие пирролизидиновые алкалоиды, например используемый в настоях крестовник дпиннодольный (Senecio longilobus), безвременник осенний (Colchicum autumnale).
К ядовитым растениям часто условно относят и гепатотоксичные грибы, в частности бледную поганку (Amanita phalloides) и белую поганку, или вонючий мухомор (Amanita virosa). Ежегодно в США регистрируется несколько отравлений растениями с летальным исходом.
б) Раздражение желудочно-кишечного тракта. Лаконос американский (Phytolacca americana) и виды падуба (Ilex spp.,) обычно вызывают гастроэнтерит. Растения, содержащие токсальбумин, например клещевина (Ricinus communis) и абрус (Abrus precatorius), служат причиной не только тяжелого гастроэнтерита, но и в редких случаях недостаточности многих систем органов.

в) Сердечно-сосудистые аномалии. Олеандр обыкновенный (Nerium oleander), ландыш майский (Convallaria majalis), наперстянка пурпуровая (Digitalis purpurea) и тевития перуанская (Thevetia peruviana) содержат сердечные гликозиды, вызывающие дигиталис -ную интоксикацию.
г) Конвульсии. Прием внутрь веха (Cicuta spp.) в течение 30—60 мин приводит к конвульсиям. Ингредиенты, способные вызвать судороги, содержат также азедарах (Melia azedarach), луносемянник канадский (Menispermum canadense) и кориария миртолистная (Coriaria myrtifolia). Иногда конвульсии наблюдаются при серьезном отравлении борцем (Aconitum), тисом (Taxus) и чемерицей (Veratrum).
д) Никотиновая и никотиноподобная токсичность. Никотиноподобные токсины содержат, например, золотой дождь Laburnum anagyroides), табак сизый (Nicotiana glauca), лобелия вздутая (Lobelia inflata) и болиголов пятнистый (Conium maculatum). Вскоре после экспозиции появляются тошнота, рвота, слюнотечение и спазмы в животе, а затем — головная боль, спутанность сознания, тахикардия, мидриаз, жар и атаксия.
е) Атропиновое отравление. Атропин, скополамин и гиосциамин встречаются во многих растениях, среди которых наиболее известны дурман вонючий (Datura stramonium), красавка (Atropa belladonna), белена черная (Hyoscyamus niger), бругманская (Brugmansia spp., ранее Datura suaveolens) и дереза лебедолистная (Lycium halimifolium). Клиническая картина интоксикации сходна с атропиновым отравлением: головная боль, тошнота, сухость кожи и слизистой оболочки рта, тахикардия, мидриаз и задержка мочи.
ж) Галлюцинации. Мускатный орех (Myristica frangans), кактус лофофора Уильямса (Lophophora williamsii), гриб спорынья пурпурная (Claviceps purpurea), грибы, содержащие псилоцибин(например Psilocybe и Paneolus) и иботеновую кислоту, например мухомор красный (Amanita muscaria), семена ипомеи фиолетовой (Ipomoea violacea), мимоза (Mimosa spp.,) и конопля (Cannabis spp.) обладают галлюциногенными свойствами.
з) Почки. Ревень содержит большое количество оксалата, кристаллы которого при хроническом потреблении могут вызвать почечную недостаточность. Почечная дисфункция возникает также вторично как следствие гепаторенального синдрома при отравлении бледной поганкой (Amanita phalloides).
Безвременник осенний (Colchiсит autumnale), смола подофилла и грибы паутинники (Cortinarius) могут вызвать первичную почечную дисфункцию.
и) Печень. Гепатотоксичные грибы подробно изучены. Менее известны пирролизидиновые алкалоиды, которые вызывают печеночную недостаточность как спорадически (например, при приеме настоя Senecio longilobus), так и в эпидемических масштабах (например, при употреблении в пищу зерновых, загрязненных семенами Crotalaria или Heliotropium). Плоды блигии вкусной, клубни южноафриканского вида Callilepis laureola и корни сассафраса также могут обусловить тяжелые отравления с дисфункцией печени.
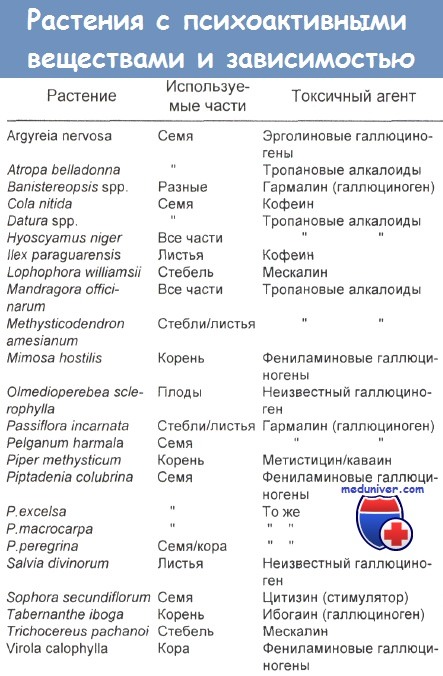
к) Токсикологическая классификация. Willis составил таблицу обычных ядовитых растений Северной Америки с указанием их опасных частей и токсичных компонентов. Растения, вызывающие зависимость от психоактивных веществ, неядовитые виды, случайное поедание которых обычно не приводит к клиническим симптомам, указаны в таблицах ниже. John Henry указывает потенциально летальные дозы некоторых растений.
Нефротоксичные виды, частота отравлений различными растениями в США за последний год представлена в таблицах ниже. Самые опасные последствия возможны после приема внутрь содержавшихся в растениях сердечных гликозидов (олеандр и др.), антихолинергических веществ (дурман вонючий и др.), цианогенных гликозидов (в частности, амигдалина из семян косточковых видов Primus spp. и абруса ненадежного), соланина (например, содержащегося в зеленом картофеле и паслене), а также соединений веха пятнистого. Очень важно знать, как выглядят олеандр, наперстянка, дурман, клещевина и абрус.








Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Пищевое отравление — вещь крайне неприятная, и чаще всего мы сталкиваемся с этой проблемой летом. Наиболее распространенные бактерии, вызывающие отравление, — это кампилобактер, сальмонелла, кишечная палочка и листерия.
Разбираемся, можно ли отравиться, если выпить парного молока в деревне, какие симптомы возникают при разных типах отравлений и как лечиться в каждом из случаев.
Причины отравлений
Пищевое отравление возникает, если съесть или выпить что-то, что заражено вредными бактериями или вирусами. Каждый 6-й человек в мире получает пищевое отравление хотя бы раз в год. К счастью, в большинстве случаев это легко текущее заболевание, которое быстро проходит благодаря отдыху и соблюдению питьевого режима. Однако некоторые случаи требуют медицинской помощи.

— Причин отравлений может быть много. Перечислю основные из них.
- Употребление в пищу продуктов с просроченным сроком годности или неправильно хранившихся. В них, особенно в молочных продуктах, начинают развиваться вредные микроорганизмы, которые и вызывают отравление.
- Прием в пищу блюд, не прошедших до конца необходимую обработку, например приготовленных из мяса или рыбы.
- Употребление грибов, растений или ягод, непригодных для еды.
- Случайное попадание в организм вместе с пищей каких-либо химических веществ.
- В первую очередь возникает беспокойство в пищеварительной системе, которое после отравления провоцирует частую диарею или рвоту; бывают случаи их одновременного появления. Стул при этом может быть с примесями слизи.
- В животе появляются болезненные ощущения (особенно в области желудка).
- Ухудшается общее состояние, повышается температура тела, появляются слабость, сонливость, пропадает аппетит.
- Если рвота и диарея частые, то может наступить обезвоживание организма. Оно выражается заострением черт лица, а также сухостью кожи. Кроме этого, могут наблюдаться судороги.

Что такое кампилобактер?
Кампилобактер — это вид бактерий, которые обитают в кишечнике животных, особенно домашней птицы, такой как курица и индейка.
Источники попадания кампилобактерий в организм:
- недоваренная домашняя птица или моллюски, употребляемые в пищу;
- питьевая вода, в которой содержатся следы кала зараженных людей или животных.
Инкубационный период для развития кампилобактериального отравления — от 2 до 5 дней .
Спустя это время появляются симптомы, которые обычно длятся от 2 до 10 дней и включают в себя:
- диарею, которая может быть кровавой;
- тошноту и рвоту;
- спазмы желудка, боль в области живота;
- головную боль;
- высокую температуру.
Лечение кампилобактериальной инфекции
Большинство людей выздоравливают сами по себе, главное — обеспечить адекватную гидратацию и поддерживать электролитный баланс. Однако в тяжелых случаях, когда болезнь долго не проходит, нужно обязательно обращаться к врачу.

— Что при отравлении можно делать самостоятельно?
- Для начала необходимо обеспечить больного постоянным питьем, для того чтобы избежать обезвоживания организма при отравлении. Это должна быть чистая, кипяченая вода комнатной температуры. Детям старше 5 лет можно давать отвары ромашки, шиповника или чай.
- Далее нужно принять сорбенты, это может быть активированный уголь, который впитывает в себя вредные вещества и выводит их из организма. Однако прием сорбентов запрещен, если наблюдается желудочное кровотечение или непроходимость кишечника.
- Также в этот период необходимо тщательно следить за питанием. В первые сутки лучше воздержаться от приема пищи. На следующий день можно давать больному сухари, каши на воде, легкие бульоны, чаи, лечебные отвары или простую воду. Такого питания лучше придерживаться несколько дней, аккуратно возвращаясь к прежнему, исключая, соответственно, продукты, способные вызвать отравление.
Следует помнить, что на время лечения отравления лучше не прибегать к тем лекарствам и продуктам, которые способны закрепить стул. Лучше, если все вредные вещества будут выходить из организма естественным путем, ведь для этого в нем и включается защитная функция в виде диареи или тошноты.

Как предотвратить кампилобактериальную инфекцию
Поскольку основным источником кампилобактерий является домашняя птица, крайне важно правильное обращение с ней.
- Убедитесь, что вы готовите домашнюю птицу при температуре не ниже 75 градусов по Цельсию.
- Вымойте посуду, которую вы используете для обработки сырого мяса, в горячей мыльной воде.
Что такое сальмонелла?
Сальмонелла — одна из самых распространенных причин пищевого отравления. Сальмонелла — это вид бактерий, которые живут в кишечнике человека и животных и могут загрязнять многие виды пищи. Свежие фрукты и овощи, яйца и все виды мяса, молоко, сливочное масло могут быть источниками сальмонеллы .
Симптомы отравления сальмонеллой обычно возникают через 12-72 часа после употребления загрязненной пищи и могут не проходить до недели .
Наиболее распространенные симптомы сальмонеллеза:
- длительная диарея с сильными режущими болями в животе и метеоризмом;
- тошнота, длительная рвота;
- отсутствие аппетита;
- головная боль, повышение температуры тела;
- озноб и общая слабость организма.

Лечение сальмонеллеза
При признаках обезвоженности врачи вводят пациентам жидкость внутривенно, также рекомендуется прием противорвотных лекарств, если тошнота не проходит.
В случаях, когда наблюдается высокая температура и сильное обезвоживание от рвоты и диареи, назначают антибиотики. Они также могут быть необходимы людям с ослабленной иммунной системой или пожилым пациентам.
В большинстве случаев симптомы сальмонеллеза не являются серьезными и проходят сами по себе. Однако сильная рвота, обезвоживание, кровавая диарея, сильная боль в животе и в целом отсутствие улучшения состояния пациента в течение продолжительного времени — все это причины обратиться за медицинской помощью.
Как предотвратить заражение сальмонеллой
Лучший способ избежать заражения сальмонеллой — не употреблять в пищу сырое мяса и яйца. Сальмонелла может находиться и на поверхности фруктов и овощей, поэтому их всегда следует тщательно мыть перед едой.

Что такое кишечная палочка?
Кишечная палочка (лат. Escherichia coli) — это тип бактерий, которые обитают в кишечнике людей и животных и помогают переваривать пищу. И хотя некоторые штаммы кишечной палочки полезны, другие могут вызывать заболевания и даже могут быть опасны для жизни .
Источники кишечной палочки — зараженная ею пища , в частности, говяжий фарш, непастеризованное молоко и сырые овощи и зелень, например шпинат. При отравлении кишечной палочкой симптомы могут проявиться уже на следующий день — и вплоть до 10 дней после употребления неблагоприятной пищи.
Наиболее распространенные симптомы острой кишечной инфекции, вызванной кишечной палочкой:
- сильная и иногда кровавая диарея;
- рвота;
- боли в животе;
- озноб, лихорадка.
Лечение кишечной инфекции, вызванной кишечной палочкой
Как правило, в данном случае лечение не требует похода к врачу.
Инфекция кишечной палочки обычно не лечится антибиотиками, поскольку антибиотики могут только усугубить симптомы. Все дело в том, что, когда бактерии E. coli быстро умирают, они выделяют большое количество токсинов и ухудшают самочувствие человека.
Вместо этого лечение заключается во вводе жидкости внутривенно, если есть симптомы обезвоживания, и устранении симптомов инфекции. На то, чтобы выздороветь, обычно требуется 5-7 дней .
В некоторых случаях кишечная палочка может вызвать опасное для жизни заболевание почек — гемолитический уремический синдром (ГУС). Общими симптомами ГУС являются редкое мочеиспускание, моча темного цвета, бледный цвет лица. В таком случае следует немедленно обратиться за медицинской помощью.
Как предотвратить заражение кишечной палочкой
Чтобы избежать заражения кишечной палочкой, всегда тщательно готовьте мясо и избегайте непастеризованного молока. Кишечная палочка также может обитать на поверхности свежих фруктов и овощей, поэтому всегда важно тщательно мыть их перед их употреблением.

Что такое листерия?
Листерии (лат. Listeria monocytogenes) — бактерии, которые живут во многих средах, включая воду, почву и экскременты животных . Наиболее распространенные каналы заражения листериями — это прием в пищу:
- загрязненных мягких сыров, таких как бри или кесо фреско;
- зараженных мясных деликатесов или хот-догов;
- непастеризованного молока;
- грязных фруктов и овощей.
После употребления пищи, зараженной листериями, симптомы могут появиться в течение недели, но в некоторых случаях они возникают и спустя месяц.
Основные симптомы заражения листериями — листериоза:
- диарея;
- озноб, лихорадка;
- головные и мышечные боли;
- тошнота, рвота.
Иногда отмечается бессимптомное течение болезни.
Лечение листериоза
Большинство случаев листериоза являются легкими и не требуют особенного лечения. Обычно люди начинают чувствовать себя лучше сами по себе уже через несколько дней . Но для беременных женщин, новорожденных детей и людей с ослабленным иммунитетом листериоз является опасным заболеванием.
Беременным с листериозом рекомендуется пройти курс лечения антибиотиками, чтобы инфекция не повлияла на ребенка. Беременные пациентки могут чувствовать такие симптомы листериоза, как усталость, лихорадка и боль в мышцах .
Как предотвратить заражение листерией
Если вы находитесь в группе риска по листериозу, вам следует избегать мягких сыров, мясных деликатесов и хот-догов, если перед подачей на стол они не подвергались такой температурной обработке, когда внутри блюда температура составляет не меньше 75 градусов.
Люди, которые не находятся в группе риска, должны соблюдать обычные меры предосторожности: тщательно готовить мясо и мыть руки при работе с продуктами.


— Что касается детских пищевых отравлений, клиника любой инфекционной болезни наступает быстрее из-за особенностей детского организма. Но ребенок не всегда может адекватно оценить свои жалобы и состояния, поэтому важен контроль со стороны родителей и своевременное обращение к врачу, особенно если есть следующие симптомы:
- жидкий стул больше 5 раз в день;
- наличие крови в стуле даже однократно;
- непрекращающаяся рвота;
- повышение температуры;
- наличие других признаков интоксикации (слабость, вялость).
Для детей обезвоживание, нарушение электролитного баланса при отравлении намного опаснее, чем для взрослых. Ребенок не всегда будет соблюдать рекомендации, поэтому в лечении крайне важно непосредственное участие родителей.
Снижение аппетита у ребенка при отравлениях — это нормально. Тактика лечения здесь — холод, голод и покой. Главное — напоить ребенка. А препараты (адсорбенты, пробиотики, антибиотики и нормальную флору) уже назначает врач.

Олеандр - вечнозеленый раскидистый кустарник, высотой от 1,5 до 4 метров, растет возле воды, цветет летом, с мая по август.
Ботаническое название этому растению – Nerium oleander (олеандр) - дал Карл Линней в 1737году. Но в народе его еще также называют "ивовым цветком" – за схожесть листьев растения с листьями ивового дерева. Олеандр – растение неприхотливое, сравнительно легко приживается и растет в любом климатическом поясе, к тому же недорогое.
Чем опасен цветок олеандр
Что касается опасности, то она вполне серьезна, любой вид кустов олеандра может стать причиной смерти человека. При этом ядовитые свойства растения не пропадают ни после засыхания, ни при любом виде переработки.
Ядовитыми являются все части куста, в них в больших количествах содержатся гликозиды — органические соединения, которые использовались при производстве лекарств. Достаточно пожевать листик олеандра, чтобы получить почти смертельное отравление. За случайное попадание в глаза олеандрового сока можно поплатиться утратой зрения. А ветки олеандра ни в коем случае нельзя использовать для разжигания костра.
Симптомы отравления олеандром
Боль в животе, тошнота, рвота, кровавая диарея, тахикардия (ускоренное сердцебиение), зрительные эффекты. Позже редкий медленный нерегулярный пульс, падение артериального давления с последующей остановкой сердца.
При попадании во внутрь вызывает нарушения сердечно-сосудистой деятельности.
Легенды об олеандре
Ядовитые качества олеандра издревле стали поводом для появления немалых легенд. Одна из них рассказывает о том, как цветы погубили воинов Александра Македонского.
Солдаты царя Александра двигались с территории Малой Азии в сторону Индии, остановились на привале и решили приготовить себе ужин.
Для того чтобы разжечь костер они собрали кусты с красивыми цветами. Они поели и заснули, но когда наступило утро, ни один из воинов не проснулся.
Существует и другой вариант легенды – солдаты погибли, потому что ели мясо, нанизанное на ветки олеандра и приготовленное на огне.
Как выращивать олеандр
В Азербайджан "адское дерево" завезли, чтобы озеленить засушенные и загрязненные нефтью территории. Их размножили в Центральном ботаническом саду Национальной академии наук АР. Но любители красоты, которая не требует особых усилий, превратили этот куст в украшение своих домов и садов.
Несмотря на свою неприхотливость в выращивании и красоту, именно из-за ядовитости олеандр во многих странах запрещено сажать вблизи школ и других детских учреждений.
Олеандр - любит воду. Поэтому летний полив этого растения должен быть обильным. А вот осенью его можно сократить.
Еще один важный момент ухода за олеандром - ежегодная обрезка. Она необходима, чтобы кустарник пышно цвел. Ветви обрезаются наполовину или на одну треть. Помните о ядовитом характере олеандра и проводите обрезку только в резиновых перчатках.
Развитие панкреатита не зависит от возраста, но напрямую связано с образом жизни. Отчасти по этой причине недавно не стало известного шведского диджея и музыкального продюсера Авичи. Парень ушел из жизни в 28 лет. О том, как отличить заболевание от других и с помощью чего бороться с ним, рассказывает врач-гастроэнтеролог и диетолог Лилия Косникович.

Что такое хронический панкреатит, и как разобраться в симптомах
— Хронический панкреатит — воспалительное заболевание поджелудочной железы. Со временем оно может приводить к повреждению структуры органа по типу фиброза — замещения нефункционирующей тканью. Иногда также образовываются микрокамни в протоках, кальцинаты и кисты в железе. Недуг характеризуется наличием болевого синдрома и постепенным развитием ферментативной недостаточности.
По словам врача, болеют, в основном, мужчины от 30-40 лет. В нашей стране панкреатит напрямую связан с употреблением алкоголя.
Многие пациенты сегодня прежде, чем обратиться к врачу, читают информацию в интернете. Они думают, что панкреатит проявляется эпигастральной опоясывающей болью (боль вверху живота). Если дискомфорт носит другой характер, значит, и болезнь иная.
— Это не всегда так. Основные клинические проявления зависят от фазы, в которой находится болезнь. Первый этап развития заболевания (условно первые 5 лет течения болезни) характеризуется отсутствием боли. Здесь речь может идти о расстройствах пищеварения — диспепсии. Она проявляется вздутием живота, отрыжкой, тяжестью в верхних отделах живота. Часто первые симптомы хронического панкреатита тяжело отличить от функциональной диспепсии — одного из самых частых функциональных заболеваний желудка. Оно возникает из-за повышения кислотности в организме и нарушения сокращения пищеварительного органа. Подобные недуги могут быть проявлениями психосоматики и возникать на фоне депрессии, тревожных расстройств.
О стадиях панкреатита
Панкреатит развивается постепенно. На первой стадии у человека может наблюдаться снижение аппетита, тошнота, отрыжка, вздутие живота… Это так называемые доклинические проявления. Желательно обратиться к врачу уже на этом этапе. Первая фаза хронического панкреатита плохо диагностируется. На ультразвуковом исследовании и магнитно-резонансной томографии изменения структуры органа еще не видны. Вот почему поставить диагноз вначале сложно. Однако при раннем течении болезни ее легче лечить и можно избежать осложнений.

— Вторая фаза характеризуется клиническими проявлениями (у 5% населения эта стадия может быть безболезненной). Распространенность боли зависит от локализации воспалительного процесса (головка, тело или хвост органа). Боли могут быть только в верху живота (в эпигастральной области), распространяться по всей верхней половине живота и иметь опоясывающий характер. Важно понимать: просто так сильнейший дискомфорт не возникает. Не бывает, что сегодня ничего нет, а завтра есть. Болезнь прогрессирует постепенно и не заметить ее нельзя.
Врач объясняет, что в Беларуси около 90% случаев панкреатита связаны с чрезмерным употреблением алкоголя. Остальные 10% — это наследственные факторы и наличие желчекаменной болезни. Ожирение редко становится причиной развития хронического воспаления в поджелудочной железе.
Затем наступает третья фаза, которая характеризуется наличием ферментативной недостаточности поджелудочной железы и проявляется диареей.
Как предотвратить заболевание
К факторам риска в развитии хронического панкреатита относятся также: генетическая предрасположенность к воспалительным процессам поджелудочной железы, курение, злоупотребление алкоголем.
— Поэтому, чтобы быть здоровым, нужно ограничить употребление алкоголя и отказаться от курения. Из-за того, что панкреатит может развиться вследствие наличия желчекаменной болезни, пациентам часто удаляют желчный вместе с камнями. Это делается в профилактических целях, чтобы не допустить развитие панкреатита.
О правильной диагностике
— Диагностика имеет большое значение. В мире сегодня проводится исследование панкреагенной ферментативной недостаточности. Для этого проверяется анализ кала на эластазу. Этот фермент выделяется поджелудочной железой и участвует в переваривании пищи. У нас такие исследования пока не проводятся.
Для выявления структурных изменений в железе я рекомендую пациентам не только УЗИ органов брюшной полости, но и магнитно-резонансную томографию поджелудочной железы. Важно также максимальное сотрудничество с врачом, оценка всех клинических проявлений и обследований.
Если случился приступ острого панкреатита, что делать?
Врач объясняет: если случился приступ боли в верхних отделах живота, первым делом нужно принять спазмолитик (2 таблетки но-шпы). Если не помогает, вызывать скорую помощь и далее действовать по рекомендации доктора.

— Именно врач решит, какие анализы необходимо сдать. Как правило, это общий анализ мочи и крови, биохимический анализ крови на ферменты поджелудочной железы. Доктор изучит результаты и отличит острый панкреатит от язвы двенадцатиперстной кишки или функциональной диспепсии, назначит грамотное лечение.
Читайте также:

