Онхоцеркоз у человека лечение народными средствами
Обновлено: 18.04.2024
Клинический пример диагностики и лечения онхоцеркоза глаз
Больной С, 34 лет, экономист, в течение 2,5 лет находился в Западной Африке. Спустя год после возвращения в Россию впервые почувствовал неприятные ощущения в области глаз: периодическое покраснение, светобоязнь, слезотечение, радужные круги, чувство сухости, зуд век. В конце 2005 г. при обследовании окулистом обнаружены точечные субэпителиальпые помутнения роговицы, которые были расценены как последствия эпидемического кератоконъюнктивита (указаний на острый конъюнктивит в анамнезе нет). В связи с ухудшением общего состояния в 2006 г. больной находился на стационарном лечении в терапевтической клинике с диагнозом: холецистопанкреатит, эозинофилия неясной этиологии (эозипофилия достигала 38—44%). 10 декабря 2006 г. больной был впервые проконсультирован в институте офтальмологии. Обнаружение микрофилярии в роговице и передней камере, типичная картина точечного кератита и наличие микрофилярии в кожном срезе позволили поставить диагноз онхоцеркоза с поражением глаз. Однако в силу семейных обстоятельств больной поступил в институт на стационарное лечение только в апреле 2007 г.
Больной предъявлял жалобы на периодическое покраснение глаз, слезотечение, легкую светобоязнь, боли к концу дня, зуд век, радужные круги при взгляде на светящиеся предметы, иногда искры, мелькания, изломанные, подвижные темные точки или черточки при взгляде на светлые предметы.
Острота зрения 1,0 на оба глаза; поле зрения сужено с височной стороны на 20°; ВГД нормальное.
Конъюнктива: в области глазной щели слизистая оболочка умеренно гиперемировапа, слегка утолщена, особенно вблизи лимба. В мазке и посеве с роговицы микробы не обнаружены, в соскобе — базофилы, нейтрофнлы, лимфоциты.
Роговица: при исследовании со щелевой лампой на обоих глазах обнаружена картина точечного кератита: многочисленные точечные субэпителиальпые поверхностные мелкие помутнения в виде пушинок с нечеткими краями. Некоторые помутнения настолько мелкие, что едва заметны даже при максимальном увеличении лампы. На обоих глазах характерная зона расположения помутнений — главным образом на уровне открытой глазной щели, помутнения более интенсивны вблизи лимба, откуда как бы языками находят на роговицу на 3—5 и 8—10 часах. Небольшое количество видно в нижней части роговицы, но их нет в центральном и верхнем отделах.
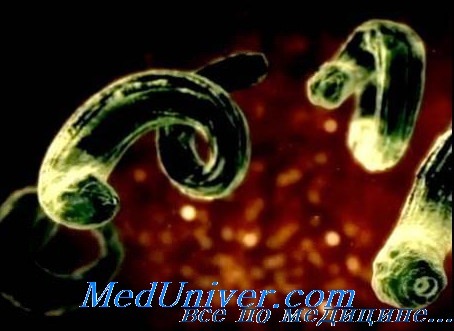
В толще роговицы при прямом освещении видны единичные, непрозрачные микрофилярии, их больше на периферии (заметны только при расширенном зрачке, так как теряются на фойе светлой радужки). Нередко микрофилярии окружены точечным помутнением или примыкают к нему. В передней камере микрофилярии лучше заметны в отраженном свете. Одновременно в поле зрения видны 1—5 подвижных, быстро сокращающихся, по медленно меняющих положение микрофилярии. При осмотре в течение 3 мин микрофилярии уходят из освещенного поля преимущественно в нижний угол глаза. Другие микрофилярии фиксированы во всю длину или одним концом к задней поверхности роговицы. Они малоподвижны, число их 4—5 в поле зрения.
Хрусталик, стекловидное тело, глазное дно — без видимых патологических изменений.
В срезах кожи с плеча и ягодицы обнаружены микрофилярии. Больной был проконсультирован проф. Н. Н. Плотниковым.
Лечение: дитразин в 1-й день 0,03 г 1 раз, во 2—4-й —по 0,03 г 2 раза, на 5—6-й — по 0,1 г 2 раза, на 7—10-й — по 0,1 г 3 раза, всего на курс 2,68 г. Затем проведено лечение сурамином: по 10 мл 10% раствора внутривенно 1 раз в неделю, на курс 5 инъекций. Дополнительное лечение в связи с выраженной аллергической реакцией — димедрол, глюкоиат кальция, ацетилсалициловая кислота.
Побочное действие дитразина по типу реакции Мазотти отмечено уже спустя час после первого приема препарата: кожный зуд, покраснение участков кожи. На следующий день реакция усилилась: кожный зуд, папулезная сыпь и отек кожи, более выраженные в области плечевого пояса. В последующие 2 дня общее состояние продолжало ухудшаться: температура тела 37,3—37,5°, слабость, боли в мышцах и пояснице, усилились кожный зуд и сыпь, увеличились участки покраснения кожи, появилась выраженная гиперемия конъюнктивы, особенно в области глазной щели. На 5-й день все общие и кожные проявления реакции начали стихать, обозначилось увеличение шейных лимфатических узлов, в последующие 2 дня все признаки реакции исчезли.
Число подвижных микрофилярий в передней камере уменьшилось уже на 2-й день лечения, они не стали определяться на 5-й день, когда не удалось обнаружить микрофилярий и в срезе кожи. В последующие дни исчезли микрофилярни, прилегавшие к роговице и находившиеся ранее в строме.
После окончания лечения — общее состояние больного хорошее, исчезло раздражение глаз, уменьшились явления точечного кератита, микрофилярий не обнаруживались ни п глазу, ни в коже.
При обследовании через 7 мес общее состояние хорошее, глаза спокойны. При исследовании со щелевой лампой выявлены только два оставшихся точечных помутнения па роговице правого глаза и три на роговице левого. Микрофилярий пи в глазу, ни в кожных срезах не обнаружено. Острота зрения 1,0 на оба глаза.
При осмотре через 18 лет отмечались легкая конъюнктивальная реакция, некоторое расширение краевой петлистой сети по лимбу. Среды глаз прозрачны, явлений эозинофилии нет.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение онхоцеркоза. Дитразин при онхоцеркозе
Методы лечения онхоцеркоза изложены в соответствии с рекомендациями ВОЗ, в разработке, пересмотре и утверждении которых автор принимал участие в качестве консультанта ВОЗ. Приведены также результаты лечения около 1000 больных онхоцеркозом на юге Судана.
Как подчеркивают A. Rolland и В. Thylefors, химиотерапия онхоцеркоза трудна и может привести к развитию опасных побочных реакций. В то же время онхоцеркоз — не смертельное заболевание, поэтому лечение не должно быть для больного более опасным, чем сама болезнь.
Задача лечения — ликвидировать взрослых гельминтов и микрофилярий онхоцеркоза у больных без серьезных побочных реакций. Этого трудно добиться с помощью широко применяемых лекарственных средств и всегда существует опасность развития осложнений даже при квалифицированном наблюдении. Следует учитывать также, что уменьшение численности микрофилярий в ранние сроки позволяет предупредить развитие тяжелых глазных поражений.
Применяют два основных подхода в лечении онхоцеркоза: 1) хирургическое удаление онхоцеркозных узлов — нодулэктомию, эффективность которой сомнительная, исключая, может быть, только случаи удаления узлов на голове у детей; 2) химиотерапию, которая состоит главным образом в применении дитразина цитрата (ДЭК, Diethylcarbamazine citrate, Hetrazan, Banocide). Препарат уничтожает микрофилярий, но может вызвать острую побочную реакцию вплоть до неврита зрительного нерва.
Другое доступное средство для лечения онхоцеркоза — сурамин (Suramin, Antrypol, Bayer-205, Germanin, Moranyl) воздействует на взрослых паразитов, но токсично.
В связи с недостатками двух названных препаратов лечение онхоцеркоза не может быть массовым. Оба препарата дитразин и сурамин могут быть причиной серьезных побочных реакций, особенно у сильно инвазированных больных, поэтому необходим строгий медицинский контроль за их применением. Короткий курс терапии кортикостероидами в начальной фазе лечения дитразином позволяет уменьшить его побочное действие.
С этой целью могут быть применены также другие антиаллергические препараты. Как правило, химиотерапия онхоцеркоза должна быть индивидуальной, проводить ее необходимо по строгим показаниям.
Основными показаниями к лечению онхоцеркоза являются сильный зуд, дерматит, существование опасности прогрессирования глазных поражений.
Повторные курсы лечения дитразином онхоцеркоза в высоких дозах потенциально опасны, так как могут спровоцировать обострение глазных поражений. Однако лечение достаточно хорошо переносится при низкой инвазивности микрофиляриями и своевременном применении кортикостероидов и антигистамииных препаратов.
Иногда допускают некоторые отклонения от указанной схемы лечения онхоцеркоза. Так, оперативное удаление онхоцерком все еще является одним из распространенных методов лечения онхоцеркоза в Мексике и Гватемале, где узлы довольно часто локализуются у больных на голове [Taylor Н. R.]. Г. А. Ульданов, проводивший лечение больных онхоцеркозом в Гане, обычно в первую очередь удалял опхоцеркомы.
Вместе с тем ряд исследователей считают этот метод малоэффективным в условиях Африки [Abliez E. J.] в связи с тем, что многие взрослые паразиты онхоцеркоза еще не образовали узлы [Collins R. С. et al.] или опхоцеркомы расположены очень глубоко [Alblez E. J.].
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Поражения кожи при онхоцеркозе. Онхоцеркомы
Депигментированные участки при онхоцеркозе совершенно белые и прерываются небольшими участками интенсивной пигментации вокруг пор и фолликулов волос. По данным A. Browne, депигментация встречается у 4% больных онхоцеркозом, причем в 10 раз чаще у тех, у кого имеются глазные поражения.
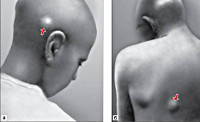
Другим характерным клиническим проявлением онхоцеркоза являются узлы — онхоцеркомы, формирующиеся в толще кожи пли подкожной жировой клетчатки уже в первые 1—2 года заболевания. Их количество варьирует от единиц до десятков и даже сотен, размер узлов от горошины до ореха, иногда они достигают величины куриного яйца. Узлы располагаются преимущественно в области коленных и локтевых суставов, на волосистой части головы, в межрсберьях. На рисунке показана наиболее частая локализация онхоцерком, установленная при обследовании, проведенном по программе ВОЗ на юге Судана [М. D. Sherif, M. S. Gassouma, A. II. AbuYou-sif, Ю. Ф. Майчук].

Частота (в процентах) разных локализаций онхоцерком (по данным обследования на юге Судана)
Онхоцеркомы обычно не претерпевают сколько-нибудь заметных изменений, постепенно обызвествляются и не склонны к распаду.
И. Н. Быховец различает следующие типы онхоцерком: 1) тонкостенные соединительнотканные узлы с небольшими полостями и единичными гельминтами; 2) плотные соединительнотканные узлы; 3) тонкостенная полость с расплавлением; 4) кальцифицированные конгломераты.

В настоящее время установлено, что в 10—40% случаев взрослые гельминты лежат свободно, вне узлов, например, в подкожной жировой клетчатке, мышцах [Лысенко А. Я. и др.].
Таким образом, характерный онхоцеркозный дерматит, подкожные узлы и глазные поражения — основные клинические проявления онхоцеркоза в эндемичных районах Африки и Америки.
Иначе протекает онхоцеркоз в небольших фокусах в Йемене и на севере Судана на реке Нил в районе Абу-Хамед, к северу от Атбары, в зоне высокой распространенности трахомы, где, начиная с 1963 г. проводилась программа ВОЗ по борьбе с инфекционными заболеваниями глаз [Майчук Ю. Ф.,]. Кожные поражения в этих онхоцеркозных фокусах наиболее выражены и, как правило, реже сопровождаются образованием подкожных узлов и поражением глаз. Характерные для этой зоны кожные изменения описываются под арабским названием Sowda: темные, утолщенные, участки пораженной кожи, сильнейший зуд, папулезная сыпь.
Обычно процесс захватывает только одну нижнюю конечность. Зуд и боль при укусах мошек доставляют особые беспокойства больным.
Онхоцеркоз — кумулятивное паразитарное заболевание [Rolland A., Thylefors В.]. Его клинические проявления, как и накопление микрофилярий в коже, с увеличением возраста обнаруживаются все чаще. Кожные поражения были выявлены у 30% больных в возрасте до 19 лет, у 54,5% в возрасте 20—39 лет и у 58,1% старше 40 лет, а онхоцеркозные узлы — соответственно у 16,8; 31,7 и 40,1%. По данным Г. Л. Ульданова, проводившего исследования в Гане, частота выявления дерматита составляет 34,9%, онхоцерком — 16,6%. В Либерии микрофилярии в коже были обнаружены у 80,8% больных онхоцеркозом, а подкожные узлы — у 20,2% fBarbiero V. H., Trpis M.].
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Онхоцеркоз – гельминтная инвазия из группы филяриатозов, приводящая к поражению кожных покровов, лимфатических узлов и глаз. Дерматологические изменения при онхоцеркозе характеризуются образованием плотных фиброзных узлов, зудящей сыпи, медленно заживающих язв, участков депигментации. Поражение лимфатической системы сопровождается склерозированием лимфоузлов, развитием лимфедемы. Поражение глаз протекает по типу хронического конъюнктивита, кератита, осложняющихся катарактой, глаукомой, хориоретинитом. Диагноз онхоцеркоза подтверждается с помощью обнаружения личинок возбудителя в биоптате кожи. Специфическая терапия онхоцеркоза проводится противопаразитарными препаратами с микро- и макрофилярицидным действием.
МКБ-10
Общие сведения

Причины онхоцеркоза
Паразитические гельминты, вызывающие онхоцеркоз - нематоды Onchocerca volvulus, принадлежат к семейству Filariidae, подотряду Filariata. Онхоцерки представляют собой нитевидных круглых червей с более тонкими концами. Размеры взрослых паразитов (макрофилярий) в длину составляют 19-50 мм, в ширину - 0,13-0,4 мм (самки крупнее самцов); размеры личинок (микрофилярий) - 0,15-0,37 и 0,05-0,09 мм соответственно.
Единственным источником инвазии и окончательным хозяином гельминтов является больной онхоцеркозом человек. Промежуточными хозяевами и одновременно переносчиками-распространителями онхоцеркоза выступают кровососущие мошки Simulium, обитающие возле рек и водоемов. Во время укуса больного человека в организм мошек попадают личинки, которые через 6-12 дней становятся инвазионными. При повторных укусах людей личинки внедряются в кожу, мигрируют по лимфатической системе, проникают в подкожную жировую клетчатку, где превращаются в половозрелых особей. Взрослые онхоцерки паразитируют в подкожных узлах (онхоцеркомах), где отрождают личинок – микрофилярий. Личиночные особи могут проникать в лимфатические узлы и глаза; продолжительность их жизни составляет 6-30 месяцев. Взрослые онхоцерки живут до 10-15 лет, ежегодно производя до 1 млн. личинок.
Заболевают онхоцеркозом в основном сельские жители эндемичных местностей, расположенных возле рек, в местах выплода мошек. Возрастные границы гельминтной инвазии не определены; заражению онхоцеркозом в равной степени подвержены и дети, и старики. В патогенезе онхоцеркоза основная роль принадлежит сенсибилизации организма антигенами микрофилярий и продуктами их жизнедеятельности, что сопровождается местными и общими аллергическими реакциями. Паразитируя в коже, микрофилярии вызывают, так называемый, онхоцеркозный дерматит, характеризующийся депигментацией, утолщением эпидермиса, образованием онхоцерком, изъязвлениями. При проникновении в глаза личинки паразита вызывают поражение сосудистой оболочки глаза, сетчатки и зрительного нерва, угрожающее слепотой. При поражении лимфатической системы возникает хронический лимфостаз, лимфаденопатия.
Симптомы онхоцеркоза
Первые клинические признаки онхоцеркоза развиваются спустя примерно год после заражения. Они включают лихорадку, общее недомогание, эозинофилию крови. Онхоцеркозный дерматит сопровождается интенсивным кожным зудом (филяриозная чесотка), сухостью и шелушением кожи, появлением гиперпигментации. Характерно появление папулезной сыпи, элементы которой могут трансформироваться в пустулы, язвы и заживать в течение длительного времени с формированием рубцов. Обострения дерматита напоминают рожистое воспаление кожи.
Диагностика и лечение онхоцеркоза
В пользу онхоцеркоза свидетельствует наличие специфического дерматита, онхоцерком, глазных поражений и изменений со стороны лимфатической системы, а также соответствующего эпидемиологического анамнеза. Подтверждению диагноза способствует обнаружение онхоцерков в иссеченных подкожных узлах или микрофилярий в тонких срезах или биоптатах кожи. Кроме этого, микрофилярии могут обнаруживаться в роговице, передней и задней камере глаза при проведении биомикроскопии. Для оценки степени поражения глаз пациенту требуется консультация офтальмолога. В диагностике онхоцеркоза применяются серологические методы (РСК, ИФА, РПГА), внутрикожная аллергическая проба. Лабораторно-инструментальная диагностика позволяет дифференцировать онхоцеркоз от других филяриатозов, грибковых заболеваний кожи, лепры, гиповитаминозов А и В.
Для проведения терапии онхоцеркоза разработано несколько схем, назначение которых в индивидуальном порядке осуществляется только специально подготовленными врачами-паразитологами. Это связано с токсичностью препаратов, а также возможностью развития тяжелых токсико-аллергических реакций, вызванных гибелью паразитов. Для лечения онхоцеркоза применяются лекарственные средства с микрофилярицидным (диэтилкарбамазин, ивермектин) и макрофилярицидным (сурамин, тримеларсан) действием. При выраженных аллергических реакциях назначаются антигистаминные препараты, кортикостероиды, плазмаферез. Онхоцеркозные узлы, расположенные на голове, подлежат удалению хирургическим путем; вскрытие и дренирование абсцессов проводится по общепринятым правилам.
Меры предохранения от заражения онхоцеркозом сводятся к индивидуальной защите от укусов мошек (ношение защитной одежды, использование репеллентов), инсектицидной обработке мест выплода насекомых. В эндемичных по онхоцеркозу регионах возможно проведение химиопрофилактики ивермектином.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Онхоцеркоз - трансмиссивный биогельминтоз. Взрослые особи обитают в подкожной клетчатке человека свободно или внутри капсулы (узла). Микрофилярии скапливаются в коже, в лимфатических узлах.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Цикл развития онхоцеркоза
Заражение онхоцеркозом происходит при укусе человека мошкой Simuhum. Окончательный хозяин - человек, промежуточный хозяин (переносчик) - кровососущие мошки рода Simulium, обитающие вдоль берегов порожистых, чистых, быстро текущих рек и ручьев. Прибрежная растительность служит местом дневного пребывания мошек. Мошки нападают на человека в светлое, наиболее прохладное время суток: с 6 до 10 часов утра и с 16 до 18 часов. Они кусают преимущественно нижние конечности. Днем, когда температура воздуха бывает максимальной, активность мошек снижается.
Жизненный цикл онхоцеркоза сходен с жизненными циклами других филярий. При укусе больного онхоцеркозом в пищеварительный тракт мошки попадают микрофилярии, которые через 6-12 дней становятся инвазионными и мигрируют в ее ротовой аппарат. В момент укуса человека личинки активно разрывают оболочку нижней губы мошки, пропадают на кожу и внедряются в нее, мигрируют в лимфатическую систему, затем в подкожную жировую клетчатку, где достигают половой зрелости. Взрослые гельминты находятся в узлах (онхоцеркомах), расположенных под кожей, размером от горошины до голубиного яйца. Онхоцеркомы - узелки, покрытые соединительнотканной капсулой, содержащие живых и погибших половозрелых гельминтов. Чаще всего узлы располагаются в подмышечной впадине, около суставов (коленный, бедренный), на ребрах, около позвоночника. В каждом узле содержится несколько самок и самцов, переплетенных в клубок. Самка отрождает до 1 млн личинок в год. Первые микрофилярии отрождаются через 10-15 месяцев после заражения. Продолжительность жизни личинок составляет от 6 до 30 месяцев. Микрофилярии располагаются по периферии узлов. Они могут активно проникать в поверхностные слои кожи, лимфатические узлы, в глаза. Взрослые гельминты живут 10-15 лет.
Эпидемиология онхоцеркоза
Эндемичные очаги онхоцеркоза находятся в странах Африки (Ангола, Бенин, Берег Слоновой Кости, Габон, Гамбия, Гана, Гвинея, Заир, Йемен, Камерун, Конго, Кения, Либерия, Мали, Нигер, Нигерия, Сенегал, Судан, Сьерра-Леоне, Танзания, Того, Уганда, Чад, Эфиопия), Латинской Америки (Венесуэла, Гватемала, Колумбия, Мексика, Эквадор). По данным ВОЗ, в 34 эндемичных странах онхоцер-козом болеют около 18 млн человек, 326 тыс. потеряли зрение в результате этого заболевания.
Очаги онхоцеркоза обычно формируются в населенных пунктах, расположенных возле рек, поэтому заболевание называют речной слепотой. От места выплода мошки могут разлететься на расстояние от 2 до 15 км. В жилые помещения мошки не залетают.
Источником распространения инвазии являются зараженные люди. В эндемичных по онхоцеркозу районах Западной Африки заболеванию подвержено в основном сельское население. Как правило, поражаются все жители деревни от маленьких детей до стариков. В Африке существуют два типа очагов: лесного и саванного типов. Лесные очаги распространены в местности диффузно. Индекс зараженности мошек не превышает 1,5%. Инвазированное население в этих очагах составляет 20-50%, среди них доля слепых составляет 1-5%.
Очаги саванного типа более интенсивны. Они занимают территории, примыкающие к быстротекущим по каменистым плато речкам. Самые интенсивные в мире очаги онхоцеркоза расположены в западноафриканских саваннах, в бассейне реки Вольта. Инфицированность мошек достигает 6%. Пораженность населения онхоцеркозом составляет 80-90%. Доля слепых среди взрослого населения колеблется от 30 до 50%. Очаги лесного типа могут превращаться в саванные вследствие вырубки лесов.
В Америке очаги онхоцеркоза немногочисленны и не столь интенсивны, как в Африке. Они встречаются в холмистых районах на высоте 600-1200 м над уровнем моря, где площади заняты кофейными плантациями. Рабочие этих плантаций наиболее часто болеют онхоцеркозом. Частота поражений глаз ниже, чем в Африке.
В мире онхоцеркозом поражено около 50 млн человек. Социально-экономическое значение онхоцеркоза велико: население покидает эндемичные районы с плодородными землями, боясь заражения онхоцеркозом.
В Украине встречаются единичные завозные случаи онхоцеркоза.

[12], [13], [14], [15], [16], [17], [18], [19]
Что вызывает онхоцеркоз?
Онхоцеркоз вызывается Onchocerca volvulus, белой нитевидной нематодой. Самки имеют длину 350-700 мм, ширину - 0,27- 35 мм, а самцы 19-42 мм и 0,13-0,21 мм соответственно. Личинки (микрофилярии) имеют длину 0,2-0,3 мм, ширину 0,006-0,009 мм, не имеют чехлика.
Патогенез онхоцеркоза
Патогенное действие связано с сенсибилизацией организма человека продуктами обмена и распада паразитов. Организм реагирует аллергическими реакциями на вещества, выделяемые паразитами. Наиболее яркие кожные и глазные проявления возникают в ответ на погибших микрофилярий, а не на живых. Вокруг взрослых паразитов образуется фиброзная капсула, окруженная эозинофилами, лимфоцитами, нейтрофилами. Гельминты постепенно гибнут, что снижает интенсивность инвазии.
Микрофилярий, рожденные половозрелыми самками, мигрируют в соединительную ткань, кожу, лимфатические железы, глаза. Проявления заболевания связаны с локализацией паразитов. Паразитирование гельминтов в коже приводит к развитию онхоцеркозного дерматита, приводящего к развитию гипер- и депигментированным пятнам, истончению и атрофии кожи, образованию онхоцерком. При проникновении личинок в глаза поражаются сосудистая оболочка глаза, сетчатка, зрительный нерв, что может привести к потере зрения.
Симптомы онхоцеркоза
Инкубационный период онхоцеркоза длится около 12 месяцев, в некоторых случаях до 20-27 месяцев. Иногда первые признаки болезни могут проявиться через 1,5-2 месяца после заражения.
Симптомы онхоцеркоза зависят от степени инфицированности больного. У лиц с низкой инфицированностью единственным проявлением заболевания может быть кожный зуд. В этот период могут появиться субфебрильная температура и эозинофилия в крови. Ранний симптом онхоцеркоза - гиперпигментация кожи. Пятна имеют диаметр от нескольких миллиметров до нескольких сантиметров.
Поражения лимфатической системы проявляются лимфастазом и лимфатическим отеком кожи. Лимфатические узлы увеличены, уплотнены и безболезненны. Возможно развитие лимфангита, лимфаденита, орхита, гидроцеле.
В Центральной Америке и Мексике у больных моложе 20 лет встречается тяжелая форма онхоцеркозного дерматита, протекающего по типу рецидивирующего рожистого воспаления. На голове, в области шеи, на груди и верхних конечностях появляются темно-бордовые уплотненные и отечные участки кожи. В дерме развиваются грубые деформирующие процессы, сопровождающиеся зудом, отеком век, светобоязнью, конъюнктивитом, иритом, явлениями общей интоксикации и лихорадкой.
Онхоцеркоз характеризуется развитием онхоцерком - плотных, безболезненных, округлых или овальных образований, видимых на глаз или определяемых только путем пальпации. Их размеры варьируют от 0,5 до 10 см.
У африканцев онхоцеркомы расположены чаще в области таза, особенно над гребнем подвздошной кости, вокруг бедер, над копчиком и крестцом, вокруг коленного сустава, на боковой стенке грудной клетки.
В Центральной Америке онхоцеркомы чаще наблюдаются на верхней половине тела, возле локтевых суставов, более чем в 50% случаев на голове. При локализации онхоцерком в области суставов возможно развитие артритов и тендовагинитов.
Онхоцеркомы образуются лишь у коренных жителей эндемичных районов, у которых уже выработался механизм иммунного ответа на антигены паразита. У неиммунных лиц при длительном течении болезни обнаруживают взрослых онхоцерков, свободно лежащих в подкожной клетчатке.
Читайте также:

