Опасна ли чесотка при беременности для плода на раннем сроке
Обновлено: 24.04.2024
Viral M Patel, W Clark Lambert, and Robert A Schwartz. Safety of Topical Medications for Scabies and Lice in Pregnancy.
Безопасные местные препараты для лечения педикулеза и чесотки у беременных
М Пэтел, Кларк Ламберт и Роберт Шварц Медицинская школа Рутгерса в Нью-Джерси, отделение дерматологии и патологии
ВСТУПЛЕНИЕ
С осторожностью следует применять лекарственные препараты у женщин детородного возраста. Топические средства имеют меньшее системное воздействие.
Таким образом, они считаются более безопасными, чем оральные или парентеральных препараты и менее эмбрио - и фетотоксичными. Однако их безопасность надо расценивать с осторожностью, так как сведения по ним ограничены (у беременных). В этой статье представлены исследования на людях и животных для определения оптимальных рекомендаций по использованию противопедикулезных и противочесоточных средств во время беременности.
ВВЕДЕНИЕ
Таблица 1. Категории риска влияния пищевых и лекарственных средств
на беременность.
Контрольные исследования не выявили никакого риска: исследования, отвечающие всем требованиям, не показали
у беременных женщин повышенный риск развития аномалий плода
Нет доказанного риска для организма человека: исследования, отвечающие всем требованиям, у человека не проводились; для животных риск не выявлен.
Риск не может быть исключен: исследования на людях недостаточны, а на животных либо отсутствуют, либо выявлен риск для плода.
Есть свидетельства неблагоприятных воздействий для плода: существуют доказательства риска для плода, однако польза применения у беременной женщины может превышать риск.
Противопоказаны при беременности: есть доказательства риска для плода, выявленные при исследованиях или наблюдениях у людей и животных.
Лекарство не изучено
Таблица 2. Рекомендации по местным противочесоточным и
противопедикулезным средствам.
Разрешен для использования, недоступен в США
Разрешен для использования
Использовать средства низкой или умеренной активности, активные кортикостероиды использовать минимально
Разрешено использовать как резервный после Перметрина
Разрешено использовать как резервный после Перметрина
Безопасен для использования
Безопасен для использования
Препараты серы
(precipitated sulfur)
Безопасен в малых дозах
Безопасен в малых дозах
В декабре 2014 года FDA опубликовало правило маркировки лекарственных средств для беременных и кормящих, которое отменяло категории. Вместо категорий необходимо на инструкциях к лекарствам предоставлять сведения о риске употребления препарата для беременных и плода. Старая маркировка подверглась критике, как чрезмерно упрощенная и не полностью отражающая риски применения средств при беременности и в период лактации. Новые требования вступили в силу с 30 июня 2015 года. Все новые инструкции к препаратам будут использовать новый формат маркировки, в то время как препараты, разрешенные после 30 июня 2001 года, будут постепенно переходит к нему. Поскольку лекарства, обсуждаемые в этой статье, не все перешли на новые требования к инструкции, мы представляем категории риска для беременных по FDA, наряду с описанием имеющихся исследований и рекомендаций по их применению [Таблица 1]
МЕСТНЫЕ ПРОТИВОЧЕСОТОЧНЫЕ И ПРОТИВОПЕДИКУЛЕЗНЫЕ СРЕДСТВА
Бензилбензоат (Benzylbenzoate) (Категория C, не доступный в США)
Ка́мфора (Camphora) (категория C)
Кортикостероиды (категория C)
В 2015 году кокрановским анализом оценено пять групп и девять исследований методом случай-контроль, в результате которых сделан вывод, что независимо от класса активности, местные кортикостероиды безопасны во время беременности.
Они не приводят к увеличению риска пороков развития плода, врожденных аномалии, неблагоприятных перинатальных исходов: преждевременные роды, мертворождение, низкие оценки по шкале Апгар или смерть плода. [18]
Однако, была обнаружена связь между использованием высокоактивных местных кортикостероидов и низкой массой тела при рождении, особенно если кумулятивная доза очень высока за период беременности. [18] Важно отметить, что влияние местного применения кортикостероидов на плод изменяется в зависимости от анатомической локализации применения. Низкая степень проникновения: ступни (0,14%), голеностопный сустав (0,42%), ладони (0,83%), предплечье (1%) спина(1,7%). Высокая степень: кожа волосистой части головы(3,5%), лицо, шея, подмышки (3,6%), лоб (6%), веки (42%), и паховая область(42%)[19]
Таким образом, местные кортикостероиды низкой и умеренной активности безопасны во время беременности. А сильнодействующие должны использоваться кратковременно из-за возможного риска задержки роста плода.
Кротамитон (Crotamitonum) (категория C)
Ивермекти́н (Ivermectin) (категория C)
В исследованиях на животных в дозах, которые вызывали токсикоз беременных, были выявлены пороки развития плода: волчья пасть, экзенцефалия, пальцы в виде барабанных палочек. [27] Трехлетнее либерийское исследование показало, что Ивермектин был очень распространен среди беременных женщин. Двести женщин и трое детей, рожденных от женщин применявших Ивермектин, не подтвердили риск врожденных дефектов (по сравнению с контрольной группой).[28] В 1993 в Камеруне было выявлено 110 беременных женщин, которые без осторожности использовали Ивермектин. После исследования не было выявлено у них увеличения случаев абортов, мертворождения или врожденных пороков развития плода. Во втором исследовании у 97 беременных женщин, получавших Ивермектин, в сравнении с женщинами не принимавшими препарат, не выявлено значимого различия фетальных исходов. [29]
Линдан (lindane) (категория C)
Малатион (Malathionum) Карбофос (категория В)
Исследования на животных не выявили доказательств тератогенности или грубых аномалий плода [38]. Группа из 22 465 детей, рожденных от матерей, контактирующих с аэрозолями Малатиона в первом триместре беременности, не показала повышенного риска врожденных пороков развития. [39]
Исследование методом случай-контроль 7450 женщин, подвергшихся воздействию Карбофоса в 1981-1982 в Сан-Франциско, не выявили повышенный риск врожденных пороков развития. [40] Кроме того, в исследованиях матерей, у которых обнаруживали Малатион в моче, не нашли различий в весе при рождении плода, окружность головы, нервного развития по сравнению с контрольной группой. [41,42]
Несмотря на то, что Малатион, вероятно, безопасен для использования во время беременности, его следует использовать после того, как другие более безопасные альтернативы неэффективны(например, механическая обработка вшей или Перметрин). [10,43,44,45,46] При использовании Малатиона рекомендуется применять водные растворы (вместо спиртовых) и не превышать рекомендуемой дозы.
Ментол (Menthol) (категория N)
Ментол является широко доступным препаратом. Лосьоны, содержащие ментол используются в качестве местных обезболивающих средств. Даже при превышении дозы в 106 разу животных не наблюдалось тератогенных эффектов у потомства. [15] Хотя нет исследований на человеке, но данных об отрицательном влиянии при беременности нет. [25] Местное применение лосьонов ментола безопасно. [10,16,47]
Перметрин (Permethrinum) (категория В)
Считается, что 2% от дозы местного применения оказывает системное действие. [7]
Исследования на животных не продемонстрировали вред для плода. [48] В проспективном исследовании 113 беременных женщин, которые использовали шампунь Перметрин (31 в первом триместре) не выявлено признаков эмбриотоксичности. [49] В другом исследовании 196 беременных женщин использовали 4% Перметрин и так же не обнаружено вреда для плода. [8]
Перметрин считается препаратом первой линии для местного лечения паразитарных инфекций. Перметрин является безопасным для использования во время беременности. [26,30,37,50]
Препараты серы (precipitated sulfur) (категория C)
Спиносад (Spinosad) (категория В)
ВЫВОД
Хотя есть много местных препаратов, используемых для лечения чесотки и педикулеза во время беременности, на сегодняшний день, больше свидетельств о безопасности Перметрина для использования во время беременности.
Зуд при беременности — это патологическое состояние, которое является симптомом различных заболеваний, возникших или обострившихся во время гестации. Проявляется ощущением болезненно-щекочущего раздражения кожи и слизистых, которое вызывает рефлекс чесания. Возможно наличие сыпи, других кожных симптомов, признаков поражения различных органов и систем. Диагностируется при помощи биохимических, иммунологических, гормональных, аллергологических, микробиологических исследований, ПЦР, РИФ, ИФА, УЗИ. Для патогенетического и симптоматического лечения зуда используют антигистаминные препараты, кортикостероиды, эмоленты, седативные фитосредства.
МКБ-10
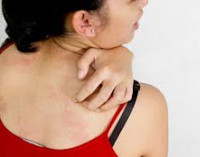
Общие сведения

Причины
Специалисты в сферах акушерства называют множество факторов, способных спровоцировать возникновение зудящих ощущений у беременных. Зудом могут проявляться болезни, обострившиеся или возникшие в гестационном периоде, системные ответы организма на действие экзогенных агентов и эндогенных метаболитов. Наиболее распространенными причинами расстройства считаются:
- Кожные и грибковые заболевания. Зуд наблюдается при атопическом и контактном дерматите, дерматофитии, простом хроническом лишае, псориазе, себорее, экземе. Зудящие ощущения характерны для паразитарного поражения кожи — головного и лобкового педикулеза, чесотки. В холодное время года зуд сопровождает развитие ксероза. У многих пациенток эти расстройства выявляются еще до беременности, хотя заражение кожными паразитами или манифестация патологии возможны и в период гестации.
- Системные процессы. Зудом сопровождается эндогенная интоксикация естественными и патологическими метаболитами при некоторых формах онкопатологии (лимфоме Ходжкина, истинной полицитемии), болезнях печени с холестазом (вирусных гепатитах, желчнокаменной болезни, гепатозах), эндокринопатиях (сахарном диабете, гипертиреозе, гипотиреозе), железодефицитной анемии, терминальной почечной недостаточности при гломерулонефрите, пиелонефрите, гидронефрозе, нефролитиазе.
- Генитальные инфекции. Зачастую проявляются не кожным, а интимным зудом, возникающим из-за раздражения токсинами, и патологическими выделениями (белями). Симптом ярче выражен при кандидозе, генитальном герпесе, гарднереллезе, хламидиозе, гонорее. Снижение иммунитета и гормональная перестройка, характерные для беременности, часто приводят к развитию бактериального вагиноза, одним из признаков которого становится зуд в области гениталий.
- Урологические и проктологические болезни. Зуд в промежности вызывают не только интенсивные влагалищные бели, но и раздражение мочой при частом мочеиспускании у беременных с уретритом, циститом, пиелонефритом, патологические изменения, характерные для геморроя, анальных трещин, локальных перианальных дерматитов. Одной из причин анального зуда является энтеробиоз — глистная инвазия, при которой часть жизненного цикла паразита связана с поражением кожи возле ануса.
- Экзогенные воздействия. Влияние патологического агента может быть внешним (через кожу и слизистые оболочки) и внутренним (после всасывания в желудочно-кишечном тракте). В обоих случаях возможно развитие аллергической или токсической системной реакции с зудом разной интенсивности. Провоцирующими факторами чаще всего становятся лекарственные препараты (аспирин, антибиотики, анестетики), пищевые продукты, пыльца растений, шерсть животных, пыль, укусы насекомых.
- Неврологические и психические расстройства. Покалывание, парестезии, непостоянный интенсивный зуд, вызванные изменениями в периферической нервной системе, могут являться ранними признаками рассеянного склероза, предшествующими основной неврологической симптоматике. Нейрогенный зуд может быть последствием стресса, признаком постгерпетической невралгии, опухолей головного мозга. В редких случаях зудение проявляется в рамках тактильного галлюциноза.
- Дерматозы беременных. У 1,5-3,0% пациенток, как правило, имеющих наследственную предрасположенность, физиологические изменения при беременности (растяжение кожи с повреждением соединительной ткани, гиперэстрогения, перестройка иммунитета) провоцируют аллергическую реакцию или внутрипеченочный застой желчи. В результате развивается один из специфических гестационных зудящих дерматозов — атопический дерматит, пемфигоид, холестаз беременных.
Вероятными предпосылками для более частого появления зуда при различных болезнях у беременных являются повышение сухости кожи как следствие влияния прогестерона, физиологическое снижение иммунитета, направленное на сохранение гестации, растяжение и разрывы соединительнотканных волокон кожи с образованием аутоантигенов, нарушение естественной микрофлоры влагалища. Беременность также служит триггером для развития ряда заболеваний, сопровождающихся зудом, — гестационного диабета, послеродового аутоиммунного тиреоидита и др. Дополнительными факторами риска считаются ожирение, ношение синтетической одежды и белья, использование ароматизированных прокладок и раздражающих щелочных средств для ухода за кожей и гениталиями, несоблюдение правил личной гигиены, употребление острой пищи с приправами, специями.
Патогенез
Механизм возникновения зуда при беременности зависит от вызвавших его причин, однако ключевым звеном патогенеза во всех случаях является раздражение тех или иных участков афферентных путей, передающих нервные импульсы. Наиболее часто зуд возникает вследствие стимуляции периферических ноцирецепторов. Воздействие на рецепторный аппарат обычно оказывают медиаторы, образовавшиеся в ходе местной воспалительной, аллергической, аутоиммунной реакции, микробные токсины, метаболиты (желчные кислоты, азотистые соединения, глюкоза в высоких концентрациях), лекарственные препараты.
Возможно развитие зудящих ощущений вследствие повреждений, при которых воспалительная реакция носит вторичный характер, постоянных локальных воздействий (укусы насекомых, перемещение гельминтов, раздражение мочой, белями). Иногда патологическая афферентация, характерная для зуда, отмечается на фоне микроциркуляторных нарушений (например, при сахарном диабете), поражения чувствительных нервных волокон (при рассеянном склерозе). При объемных новообразованиях головного мозга, инсультах, невротических и психических расстройствах очаг патологической импульсации, субъективно воспринимаемой как зуд, локализуется в центральных отделах нервной системы.
Симптомы зуда при беременности
Основным признаком расстройства являются локальные или генерализованные зудящие ощущения различной интенсивности, от легкого покалывания и жжения до нестерпимого желания чесать или тереть кожу, слизистые. В зависимости от причин, на фоне которых возникло зудение, оно может быть постоянным или периодическим, служить единственным признаком заболевания или сопровождаться другими кожными проявлениями — покраснением, расчесами, макулезной, папулезной, везикулезной, пустулезной сыпью, шелушением. В целом клиническая картина отличается значительным полиморфизмом, определяется ведущей патологией, симптомом которой стал кожный или интимный зуд.
Осложнения
Болезни с интенсивным зудом могут осложняться вторичным инфицированием участков экскориаций. Вероятность развития акушерских осложнений зависит от влияния основного заболевания на беременность. Большинство кожных болезней, транзиторных аллергических реакций, дерматозов беременных вызывают дискомфорт и ухудшают качество жизни, но не представляют серьезной угрозы для женщины и плода. При тяжелом течении холестаза беременных, многих системных процессах повышается вероятность гестозов, самопроизвольного выкидыша, преждевременных родов, фетоплацентарной недостаточности, задержки развития плода, аномалий родовой деятельности, коагулопатических кровотечений, ДВС-синдрома. Возможными осложнениями инфекционных болезней, протекающих с зудом, являются хориоамнионит, внутриутробное инфицирование плода, послеродовые эндометриты, акушерский перитонит.
Диагностика
Основной задачей диагностического поиска при жалобах пациентки на зуд кожи, гениталий, перианальной области становится выявление причины, вызвавшей расстройство. Для постановки диагноза используется широкий спектр методов лабораторной и инструментальной диагностики, позволяющих определить состояние разных органов, систем, обнаружить биохимические маркеры заболевания. Кроме гинекологического осмотра, общих анализов крови и мочи при беременности рекомендованы:
- Биохимический анализ крови. Показательными для некоторых болезней являются данные об уровне глюкозы, желчных кислот, общего билирубина, холестерина, триглицеридов, сывороточного железа, мочевины, мочевой кислоты, креатинина, ферментов (АлТ, АсТ, ЩФ), составе белковых фракций крови.
- Гормональные исследования. Для исключения эндокринопатий, проявляющихся зудом кожи, слизистых используют индекс инсулинорезистентности, оценку содержания в крови инсулина, ТТГ, тироксина, трийодтиронина, тироксинсвязывающего глобулина. В ряде случаев определяют уровень половых гормонов.
- Исследование иммунного и аллергического статуса. Подтверждением атопического характера заболевания служит повышенная концентрация в крови IgE, гистамина. При некоторых расстройствах выявляются специфические маркеры аутоиммунных процессов (антитела к коллагену, АТ-ТПО, АТ рТТГ).
- Диагностика инфекций. Высокочувствительными методами выявления инфекционных болезней являются полимеразная цепная реакция, РИФ, ИФА. С их помощью можно обнаружить признаки генитального герпеса, кандидоза, хламидиоза, микоплазмоза, уреаплазмоза, других урогинекологических заболеваний.
- Посев отделяемого урогенитального тракта. Микробиологическое исследование позволяет не только определить возбудителя инфекционной болезни, но и оценить его чувствительность к антибактериальным препаратам. Метод особенно показан пациенткам с зудом вульвы, влагалища, мочеиспускательного канала.
При наличии элементов сыпи проводится анализ соскоба или отделяемого кожи. Для оценки морфологического состояния различных органов используют безопасную для плода ультразвуковую диагностику — УЗИ почек, печени, желчного пузыря, малого таза. В качестве дополнительных методов могут быть рекомендованы химико-токсикологические анализы, гистологическое исследование биоптатов, соскоб на энтеробиоз, анализ кала на яйца гельминтов. Дифференциальная диагностика обычно осуществляется между заболеваниями, при которых в период беременности возникает зуд. Кроме акушера-гинеколога и дерматолога по показаниям пациентку консультируют венеролог, инфекционист, эндокринолог, гастроэнтеролог, гепатолог и уролог.
Лечение зуда при беременности
При разработке тактики ведения пациентки с жалобами на зудящие ощущения учитывают влияние основного заболевания на гестацию. В большинстве случаев возможна пролонгация беременности до срока физиологических родов. Схема лечения определяется протоколом для соответствующего расстройства, может включать антибиотики, гормоны, противогрибковые, гормональные, антиконвульсивные препараты, средства из других фармакотерапевтических групп с учетом их возможного влияния на развитие плода. Для уменьшения или устранения зуда эффективна неспецифическая патогенетическая и симптоматическая терапия:
- Антигистаминные препараты. За счет блокады гистаминовых рецепторов уменьшается передача возбуждения по чувствительным С-волокнам, снижается выброс медиаторов тучными клетками. Подавление аллергической реакции позволяет существенно снизить интенсивность зуда или полностью его прекратить.
- Глюкокортикоиды. Локальное нанесение кортикостероидных мазей, кремов, эмульсий оказывает выраженный противозудный эффект. Местное лечение более результативно при ограниченных дерматитах и дерматозах. С учетом возможного воздействия на плод системные кортикостероиды при гестации применяют ограниченно.
- Эмоленты. Поскольку при беременности кожа становится более сухой, что усиливает зуд, ее увлажнение и смягчение оказывают положительный терапевтический эффект. Средства этой группы также позволяют ускорить восстановление поврежденного эпидермиса и липидных межклеточных структур кожи.
- Седативные фитопрепараты. Из-за взаимного влияния зуда и эмоциональных расстройств (плохого настроения, раздражительности), назначение успокоительных сборов дает возможность уменьшить интенсивность восприятия дискомфортных ощущений на уровне ЦНС. Седативная терапия также способствует нормализации нарушенного сна.
Пациентке советуют исключить из рациона продукты, усиливающие раздражение или способные вызывать аллергию, нормализовать питьевой режим, достаточно отдыхать, избегать стрессов. Обычно беременным с зудом рекомендуется естественное родоразрешение. Кесарево сечение выполняется лишь при наличии акушерских показаний.
Прогноз и профилактика
При отсутствии системных заболеваний исход беременности у женщин с зудом обычно благоприятный. Прогноз ухудшается при выявлении серьезных соматических болезней, эндокринопатий. С профилактической целью пациенткам, страдающим кожной и другой патологией, при планировании беременности необходимо учитывать рекомендации дерматолога и профильных специалистов. Беременным без сопутствующей патологии рекомендуется тщательно соблюдать правила личной гигиены, отказаться от синтетического белья, увлажнять кожу натуральными средствами, избегать ситуаций, в которых резко усиливается потоотделение — пребывания в душных помещениях, перегрева на солнце. Для стирки белья и одежды лучше применять бесфосфатные нейтральные стиральные порошки.
3. Некоторые особенности дерматозов беременных/ Кочергин Н., Никитина Е., Цыкин А.// Врач. – 2010 - №1.
4. Особенности клиники,диагностики и терапии кожных заболеваний у беременных: Автореферат диссертации / Никитина Е.А. – 2013.
Ученые выделяют пять болезней, которые особенно опасны во время беременности. Инфекции получили общее название – TORCH: Toxoplasmosis (токсоплазмоз), Others (другие инфекции), Rubella (краснуха), Cytomegalovirus (цитомегаловирус), Herpes simplex virus (герпес). Узнаем о них подробнее и посмотрим, какую угрозу они несут для будущей матери и плода.

Токсоплазмоз
Главным переносчиком болезни считают кошек. Но заразиться можно также при употреблении сырого или слабо прожаренного мяса, контакте с домашними птицами, коровами.
Это опасное при беременности заболевание может сопровождаться увеличением лимфоузлов, тошнотой, общей слабостью, но часто проходит бессимптомно.
Опасность заключается в том, что микроорганизм токсоплазма легко проникает через плаценту. Если заражение происходит в первом триместре, это чревато замершим плодом, выкидышем, во втором, и третьем – мертворождением, пороками развития.
Краснуха
Обычно эту вирусную инфекцию переносят в детстве. Однако если женщина не болела краснухой и инфицировалась во время вынашивания ребенка, то заболевание может привести к врожденной глухоте, менингиту, катаракте, пороку сердца.
Цитомегаловирус (ЦМВ)
Вирус передается через слюну, использование общих бытовых предметов, половым путем. Заболевание ЦМВ на ранних сроках беременности часто приводит к патологиям развития плода, выкидышу, во втором и третьем триместре – многоводию, преждевременным родам, врожденной цитомегалии (увеличение органов).
Герпес
Для беременных крайне опасно первичное заражение герпесной инфекцией: вирус проникает через плаценту, может вызвать поражение внутренних органов ребенка, гибель плода, выкидыш.
Ветрянка
Ветряная оспа, знакомая многим как детская болезнь, попадает в категорию Others (другие инфекции). Это коварное заболевание, поскольку угрожает жизни не только ребенка, но и мамы. Так, у 15% беременных развивается пневмония, в некоторых случаях возможен даже летальный исход. Плоду ветрянка грозит внутриутробной гибелью или патологиями развития.
А как же ОРВИ и коронавирус?
ОРВИ, в том числе грипп, и не относятся к самым опасным во время беременности, хотя безусловно лучше принимать меры для того, чтобы их избежать. Некоторые симптоматические лекарства при ОРВИ не рекомендованы будущим мамам, так что иногда даже лечение сильного насморка становится проблемой.
Поэтому сейчас очень соблюдать общие меры профилактики: сократить количество контактов с людьми, проветривать квартиру, укреплять иммунную систему и сохранять спокойствие. Но если появились первые признаки – першение в горле, затруднение дыхания, повышение температуры, лучше немедленно вызвать врача.
Что делать?
Любые заболевания при беременности требуют лечения, а для этого необходимо обратиться к специалисту. К сожалению, некоторые из перечисленных выше пяти инфекций являются показаниями к прерыванию беременности на любом сроке. Однако в зависимости от ситуации (срок беременности, тяжесть заболевания, состояние плода) будущей маме может быть назначено лечение с сохранением беременности
При лечении некоторых TORCH-инфекциях используют препараты, нарушающие фолатный обмен. Поэтому специалисты включают в комплексную терапию прием легкоусвояемых форм фолиевой кислоты, которые очень важны для плода на всех этапах беременности. Комплекс Прегнотон Мама содержит фолиевую именно в такой форме – метилфолата (подробная информация о продукте представлена здесь). Важно, что комплекс Прегнотон Мама содержит витамины и минералы, которые важны для поддержания иммунитета женщины и формирования иммунной системы ребенка – железо, йод, Омега-3, витамины Е и D и другие. Строго говоря, прием витаминов во время беременности – один из важных шагов профилактики любых заболеваний.
Первый триместр беременности – это период с первого дня последней менструации до тринадцатой недели (акушерский срок). В это время происходит закладка жизненно важных органов плода, поэтому женщина должна очень внимательно относиться к своему здоровью и самочувствию.

С первых дней беременности, а лучше – еще на этапе планирования зачатия, женщине следует отказаться от сигарет, алкоголя, выполнения тяжелой физической работы. Обязательными условиями вынашивания здорового малыша являются правильное питание, полноценный отдых и, конечно, соблюдение всех назначений врача-гинеколога.
Отдельное внимание следует уделить профилактике авитаминоза. Дефицит витаминов и минералов очень плохо сказывается как на развитии плода, так и на протекании беременности. Поэтому принимать специализированный витаминно-минеральные комплекс для беременных желательно с первого триместра или даже до наступления беременности.
Особенности первого триместра беременности: что нужно знать женщине
С момента зачатия женский организм начинает серьезно перестраиваться. В первую очередь изменяется гормональный фон, что влечет за собой появление определенных симптомов. Обычно беременные женщины замечают:
- болезненность молочных желез;
- частые запоры;
- снижение работоспособности;
- необычные светлые выделения из половых путей;
- учащенное мочеиспускание;
- тошноту;
- изжогу;
- перепады настроения.
Все эти явления считаются вариантами нормы в первом триместре. Они связаны с быстрым развитием эмбриона и адаптацией организма будущей мамы к происходящим изменениям. К концу триместра эти симптомы полностью проходят или становятся менее ощутимыми. В чем причина подобных явлений и когда имеет смысл обращаться к врачу?
Боль в груди
Один из самых первых признаков наступившей беременности. Из-за интенсивной выработки эстрогена и прогестерона ткани груди отекают, кожа становится чувствительной.
Будущей маме следует спокойно реагировать на подготовку молочных желез к грудному вскармливанию. Важно сразу приобрести удобный бюстгальтер из натурального материала, который не будет сдавливать грудь и раздражать кожу.
Запоры
Затруднения при опорожнении кишечника – следствие повышения уровня прогестерона. Он уменьшает сократительную способность гладкой мускулатуры, чтобы снизить риск самопроизвольного выкидыша. Побочным эффектом такого воздействия прогестерона является ухудшение моторики кишечника.
Чтобы избежать запоров, необходимо правильно питаться и пить много жидкости. Постарайтесь включить в рацион овощи и фрукты, которые являются источником клетчатки, – она стимулирует перистальтику кишечника. В сложных случаях показана консультация врача, чтобы подобрать безопасное слабительное.
Снижение работоспособности
Упадок сил – характерная особенность первого триместра беременности. Несмотря на то, что срок беременности небольшой, а малыш по размеру напоминает крошечное зернышко, организм женщины испытывает серьезные нагрузки. Он адаптируется к новой роли, перестраивает свою работу, чтобы подарить жизнь новому человеку. Многие процессы обмена веществ протекают намного интенсивнее, особенно это касается синтеза белков и других соединений, необходимых для формирования эмбриона.
Женщине нужно больше отдыхать и исключить тяжелую работу. Улучшить выработку энергии поможет хороший витаминно-минеральный комплекс с витаминами группы В, разработанный специально для беременных. Его прием следует согласовать с акушером-гинекологом.
Выделения из половых путей
В норме напоминают белую или прозрачную слизь. Их количество с момента зачатия увеличивается. Если выделения обильные, можно пользоваться ежедневными прокладками. Тампоны будущей маме противопоказаны – они могут стать причиной распространения инфекции.
Частое мочеиспускание
Под частым мочеиспусканием врачи подразумевают опорожнение мочевого пузыря более восьми раз в сутки. При этом объем одной порции мочи оказывается небольшим. Некоторые беременные ощущают позывы каждый час. Причин частого мочеиспускания несколько:
- Увеличение уровня ХГЧ. Он стимулирует выделение прогестерона, расслабляющего матку, мочевой пузырь и его сфинктер. Понижение тонуса последнего – это причина частой потребности посещения туалета.
- Увеличение притока крови к органам малого таза. С момента наступления беременности усиливается кровоснабжение не только матки, но и мочевого пузыря. Его стенки немного отекают. В ответ он становится более чувствительным и начинает реагировать даже на незначительное скопление мочи.
В течение всей беременности нельзя терпеть, ходить в туалет необходимо тогда, когда хочется. В противном случае может развиться цистит или другие инфекционные заболевания мочеиспускательных каналов.
Тошнота
Тошнота – основной симптом раннего токсикоза, чаще всего возникает по утрам. Причина тошноты – резкое изменение гормонального фона и естественная реакция организма на развитие эмбриона. Также тошнота может возникнуть на фоне нехватки витамина В6.
Если тошнота не приводит к многократной рвоте, не вызывает быструю потерю веса, женщина может нормально питаться, то переживать не стоит. При плохом аппетите важно принимать витаминно-минеральные комплексы, чтобы компенсировать нехватку полезных веществ вследствие недоедания. Если тошнота перерастает в рвоту, не проходит в течение дня, лучше обратиться к врачу за назначением подходящих средств для борьбы с этой проблемой.
Изжога
Изжогу в первом триместре вызывает растущий уровень прогестерона. Снижая тонус мышц внутренних органов, он создает условия для расслабления некоторых сфинктеров желудка и развития гастроэзофагеального рефлюкса.
В результате содержимое желудка периодически забрасывается в пищевод. Отсюда неприятное жжение. Как предупредить изжогу?
- Ешьте небольшими порциями.
- После еды не ложитесь, постарайтесь немного подвигаться.
- Откажитесь от поздних ужинов.
Однако если эти меры не помогают, не надо терпеть дискомфорт, обратитесь к специалисту. Сегодня существуют препараты, нейтрализующий агрессивное действие соляной кислоты в желудке, которые разрешены будущим мамам.
Перепады настроения
В I триместре многие женщины становятся непривычно эмоциональными, чувствительными. Их настроение часто меняется и, к сожалению, окружающие не всегда с пониманием относятся к ситуации, что ведет к конфликтам.
Желательно объяснить родным и людям, с которыми приходится общаться, об особенностях эмоционального состояния в первый триместр беременности и попросить быть помягче. В этот период для правильного развития малыша очень важно исключить негативные эмоции. Если не удается сделать это самостоятельно, следует записаться на консультацию к психологу.
Важность первого триместра беременности для развития плода
Первый триместр является определяющим в формировании состояния здоровья ребенка. Опасность заключается в том, что до четвертой-пятой акушерской недели будущая мама обычно не знает о том, что зачатие произошло. По незнанию женщина может проходить противопоказанные ей медицинские обследования или принимать запрещенные лекарственные препараты.
Снизить риски для будущего ребенка можно, планируя беременность заранее и соблюдая особую осторожность с момента предполагаемого зачатия. Чтобы эмбрион формировался правильно, с первого дня беременности желательно принимать качественный витаминный комплекс.
Чтобы было понятно, насколько важны первые двенадцать акушерских недель для малыша, перечислим основные изменения, происходящие с ним в этот период:
Организм будущего ребенка меняется невероятно быстро. Именно поэтому первый триместр – это сложный и критический этап в развитии плода. Во время него закладываются внутренние органы, группы клеток и тканей. Нарушить эти важные процессы могут:
- дефицит витаминов и микроэлементов в организме женщины;
- лекарства, противопоказанные беременным;
- радиационное излучение;
- инфекционные, вирусные и бактериальные заболевания.
Как поддержать организм в первом триместре
Во время беременности у женщины возрастает потребность во всех питательных веществах: витаминах, минералах, белках, углеводах, жирах, а в витаминах и минералах – увеличивается примерно в два-четыре раза.
Поступающие с пищей питательные вещества расходуются на поддержание жизнедеятельности организма мамы, на развитие и формирование ребенка. Чтобы не испытывать дефицита белков, жиров и углеводов, нужно правильно питаться. Но получить все необходимые витамины и минералы из продуктов питания в требуемом количестве не удастся, ведь их расход с момента зачатия увеличивается в несколько раз.
Поэтому будущей маме следует принимать витаминно-минеральные комплексы на протяжении всей беременности. Для этой цели хорошо подойдет Прегнотон Мама. В нем содержится важный для беременных набор витаминов и минералов в легкоусвояемых формах.
Прегнотон Мама содержит:
- активную форму фолиевой кислоты, которая усваивается даже у тех, кто не может усвоить В9 в обычной форме;
- железо в липосомной форме, которая позволяет избежать побочных явлений со стороны желудочно-кишечного тракта;
- омега-3 в необходимом количестве;
- и еще 13 важнейших минералов и витаминов.
Больше информации о этом комплексе можно получить здесь.
Когда лучше встать на учет по беременности
В первом триместре женщине необходимо встать на учет по беременности. Оптимальный срок для первого визита к гинекологу — 6–11-я акушерская неделя.
Не следует откладывать поход к врачу. Он проведет осмотр, даст направления на сдачу лабораторных анализов и УЗИ, порекомендует необходимые препараты, если в них есть потребность.
Будущей маме при постановке на учет необходимо сдать:
- общий и биохимический анализы крови;
- кровь на ИППП, группу и резус-фактор, сифилис, ВИЧ, гепатит В;
- коагулограмму;
- общий анализ мочи;
- мазок на инфекции.
Также нужно сделать электрокардиограмму. По полученным в ходе диагностики результатам можно определить, все ли в порядке с мамой, нет ли отклонений в развитии эмбриона.
Важно не пропустить первое УЗИ. Его проводят на сроке 10–12 недель. Во время исследования:
- уточняют срок беременности;
- проверяют, нет ли новообразований в матке;
- измеряют размеры эмбриона;
- оценивают толщину воротникового пространства.
Особое внимание врачи уделяют последнему показателю, так как увеличение размеров воротниковой зоны может указывать на развитие синдрома Дауна. Тогда беременную направляют на генетическую консультацию, чтобы подтвердить или опровергнуть наличие нарушения.
Будущие мамы, которые заботятся о себе и выполняют назначения гинеколога, гораздо реже сталкиваются с осложнениями во время беременности. Не забудьте поддержать свой организм в этот непростой для него период. Принимайте Прегнотон Мама, правильно питайтесь, своевременно проходите медицинские обследования и постарайтесь меньше волноваться!
Читайте также:

