Операция при туберкулезном спондилите позвоночника
Обновлено: 25.04.2024
Техника операции при дисците и спондилите поясничного отдела позвоночника
а) Укладка пациента и анестезия при операции по поводу спондилита и дисцита поясничного отдела позвоночника:
- При вмешательствах на уровнях проксимальней L4 используется забрюшинный фланковый доступ. Пациента укладывают на правый бок полубоком, под левую сторону подкладывают валик.
- При вмешательствах в области пояснично-крестцового сочленения пациента укладывают в положение на спине и используют забрюшинный доступ из срединного переднего вертикального разреза. Под поясницу для поддержания нормального лордотического изгиба поясничного отдела позвоночника подкладывается валик, а нижние конечности несколько сгибаются и отводятся для расслабления подвздошно-поясничной мышцы.
- Также возможно использование транспсоас-доступа, однако такой доступ больше подходит в случаях лишь ограниченного переднего дебридмента без передней декомпрессии.
- Если возбудитель ранее еще не был выявлен, то антибактериальная терапия приостанавливается до получения образцов тканей для исследования.
- Выполняется стандартный забрюшинный доступ к поясничному отделу позвоночника. Фланковый доступ включает рассечение наружной и внутренней косых и поперечной мышц живота. При использовании вертикального срединного доступа вдоль белой линии живота мобилизуется прямая мышца живота.
- В пределах доступа после идентификации забрюшин-ной клетчатки входят в забрюшинной пространство. Тупо мобилизуя пальцами ткани вдоль передней поверхности левой поясничной мышцы достигают крупных сосудов.
- На уровне L4 и выше лигирование и пересечение сегментарных сосудов позволяет аккуратно оттеснить крупные сосуды вправо, поясничная мышца после этого мобилизуется и отводится влево, открывая доступ к телам позвонков. Анатомия в зоне вмешательства может быть в значительной мере искажена на фоне активного инфекционного процесса, а сосуды в связи с воспалительными изменениями тканей может быть достаточно нелегко мобилизовать.
Наиболее эффективна в этом отношении тупая мобилизация тканей с постоянным и контролируемым давлением по поверхности межпозвонковых дисков.
- Доступ к уровню L5-S1 осуществляется ниже бифуркации крупных сосудов после лигирования и рассечения срединных крестцовых артерии и вены. Доступ к диску L4-L5 может быть выполнен двумя способами: путем мобилизации и ретракции левых подвздошной артерии и вены в направлении слева направо, либо между левыми подвздошными артерией и веной.
В последнем случае левая подвздошная артерия отводится влево, а левая подвздошная вена — вправо за срединную линию, но только после лигирования и пересечения восходящей поясничной сегментарной вены.
- В межпозвонковый диск вводится спинальная игла, которая служит рентгенконтрастным маркером для локализации необходимого уровня вмешательства.
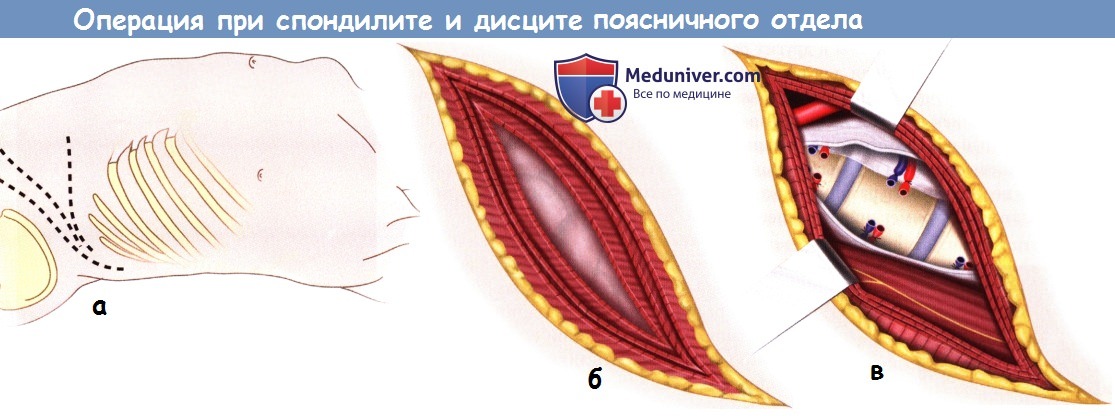
а - Пациента укладывают на правый бок полубоком, под левую сторону подкладывают валик.
б - Фланковый доступ включает рассечение наружной и внутренней косых и поперечной мышцы живота.
в - Лигирование и пересечение сегментарных сосудов позволяет аккуратно сместить крупные сосуды вправо,
поясничная мышца после этого мобилизуется и отводится влево, открывая доступ к телам позвонков.
в) Дебридмент и декомпрессия:
- Патологически измененная костная ткань тел позвонков и вещество межпозвонковых дисков удаляют костными кусачками и ложками.
- Некоторое количество пораженной ткани должно быть направлено на исследование. После получения необходимого объема материала начинается эмпирическая антибактериальная терапия.
- Остальные этапы декомпрессии выполняются согласно общим принципам, описанным в предыдущих разделах. Все патологически измененные и некротизированные ткани должны быть удалены в пределах границ здоровых и кровоточащих тканей.
- При формировании кпереди от дурального мешка эпидурального абсцесса выполняется стандартная декомпрессия протяженностью в поперечном направлении от одного корня дуги до другого. Полость абсцесса аккуратно очищают с помощью диссектора Пенфилда и тщательно промывают.
г) Передняя реконструкция:
- Если планируется передняя стабилизация позвоночника, то в первую очередь необходимо оценить анатомию и ход крупных сосудов на уровне нижних поясничных позвонков.
- После корпорэктомии реконструкция передней колонны осуществляется с использованием опорных костных трансплантатов из гребня подвздошной кости или аллокости. Если передняя стабилизация не планируется, трансплантат должен быть погружен в тела вышележащего и нижележащего смежных позвонков.
д) Задняя стабилизация:
- После передней декомпрессии и костной пластики на нижнепоясничном уровне мы рутинно прибегаем к сегментарному заднему спондилодезу. Такой подход позволяет нам достаточно быстро активизировать пациентов, снижает требования к послеоперационной иммобилизации и создает условия для формирования костного блока.
- В качестве фиксатора, как уже описано в предыдущих разделах, рутинно применяются педикулярные винты. Пациенту, чей случай представлен на рисунках ниже, как раз был выполнен задний спондилодез со стабилизацией педикулярными винтами.
- Решение о том, выполнять ли оба этапа вмешательства в течение одной анестезии или разбить операцию на два этапа, должно в каждом конкретном случае приниматься индивидуально.
- В отдельных случаях для лечения дисцитов и спондилитов нижнепоясничного отдела позвоночника задние вмешательства могут применяться в качестве самостоятельного метода лечения. В таких случаях возможно применение заднего межтелового спондилодеза (PLIF) или трансфораминального межтелового спондилодеза (TLIF), методики которых описаны в других разделах настоящей книги.
Подходящими для использования названных методик случаями являются случаи с минимальным поражением костной ткани тел позвонков, когда инфекционный процесс ограничен главным образом межпозвонковым диском и замыкательными пластинками. При необходимости расширенного костного дебридмента показано применения переднего доступа.
- В настоящее время набирает популярность применение для реконструкции передней колонны позвоночного столба телескопических кейджей. Эта технология в отдельных случаях позволяет выполнить первым этапом стабилизацию позвоночника из заднего доступа, а вторым этапом — передний дебридмент.
В условиях неврологического дефицита, связанного с формированием эпидурального абсцесса, это позволяет первым этапом вовремя выполнить заднюю декомпрессию спинномозгового канала, а затем, в условиях уже восстановленной нормальной оси позвоночника, выполнить передний дебридмент и реконструкцию передней колонны с помощью такого кейджа, размер которого точно будет соответствовать размеру образованного дефекта.
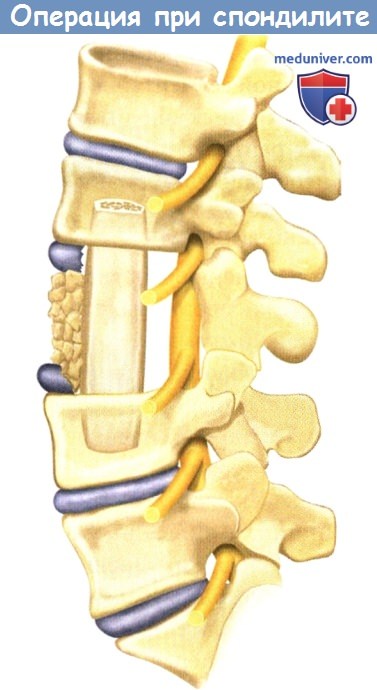
Реконструкция передней колонны после корпорэктомии может быть выполнена
с использованием опорных костных трансплантатов из гребня подвздошной кости или аллокости.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Техника операции при дисците и спондилите грудного отдела позвоночника
а) Анестезия при операции на грудном отделе позвоночника по поводу спондилита и дисцита:
- Доступ к грудопоясничному сочленению может быть выполнен с использованием стандартной двулегочной вентиляции, при более высоких трансторакальных доступах может быть выполнена селективная интубация и однолегочная вентиляция с использованием двухпросветной эндотрахеальной трубки.
- Для постоянного интраоперационного мониторинга артериального давления и водного баланса обычно устанавливают артериальный и центральный венозный катетеры, мочевой пузырь катетеризируют катетером Фолея.
- При отсутствии у пациента неврологического дефицита во время операции необходим мониторинг соматосенсорных и транскраниальных моторных вызванных потенциалов.
- Если возбудитель ранее еще не был выявлен, то антибактериальная терапия приостанавливается до получения образцов тканей для исследования
в) Локализация доступа:
- Если пациент находится в положении на спине, локализация доступа выполняется с использованием флюороскопии.
- Если операция планируется в положении на боку, то перед укладкой пациента выполняется рентгенография грудной клетки с тем, чтобы установить, какое ребро соответствует интересующему нас телу позвонка. Затем выполняются пальпация и счет ребер. Разрез располагают по ходу ребра, расположенного на 1 -2 уровня выше позвонка, резекция которого планируется, что необходимо для беспрепятственного доступа к вышележащим по сравнению с интересующим позвонкам на случай, если планируется передняя стабилизация позвоночника.
г) Хирургический доступ к грудному отделу позвоночника при операции по поводу спондилита и дисцита:
- При вмешательствах на уровнях Т1-Т4 обычно используется задний или заднебоковой доступ. Однако необходимость передней декомпрессии требует применения низкого переднего шейного доступа в сочетании либо со стернотомией, либо частичной резекцией ключицы, что пациенты переносят достаточно нелегко. Для доступа к верхнегрудным позвонкам описана еще одна методика — модифицированный низкий передний доступ в сочетании с частичной манубриотомией. Этот доступ позволяет сохранить целостность грудино-ключичных суставов и грудины, уменьшая тем самым число проблем, связанных с этими дополнительными компонентами вмешательства.
- При вмешательствах на уровнях Т4-Т10 обычно используется трансторакальный трансплевральный доступ по ходу ложа одного из ребер, которое в свою очередь резецируют.
- При вмешательствах в области грудопоясничного перехода чаще всего применяется трансплеврально-забрюшинный торакоабдоминальный доступ с мобилизацией диафрагмы. Также вмешательство в этой зоне может быть выполнено с использованием экстраплеврально-забрюшинного доступа, который не требует рассечения диафрагмы и сопровождается меньшим числом легочных осложнений.
- В отдельных случаях при спондилитах грудного отдела позвоночника методом выбора может быть использование костотрансверзэктомии и бокового внеполост-ного доступа, которые описаны в других статьях раздела нейрохирургия позвоночника. Эти доступы эффективны в отношении декомпрессии и костного дебридмента, тогда как санация и дебридмент передних паравертебральных абсцессов из этих доступов могут оказаться неполными. Это может стать причиной более значительного инфицирования конструкций, используемых для реконструкции передней колонны позвоночника.
а - Тело пациента необходимо стабилизировать с помощью подушек, валиков и ремней так, чтобы оно располагалось на столе перпендикулярно полу.
б - При вмешательствах на уровнях Т4-Т10 обычно используется трансторакальный трансплевральный доступ по ходу ложа одного из ребер, которое в свою очередь резецируют. а - После завершения начальных этапов доступа легкое аккуратно оттесняется медиально и вверх, открывая доступ к телам позвонков.
б - Сегментарные сосуды в области тел позвонков, которые планируется в последующем стабилизировать, а также на уровне предполагаемой корпорэктомии, чаще всего лигируют.
д) Декомпрессия и реконструкция:
1. Положение пациента на спине:
- По завершении начальных этапов доступа выполняется манубриотомия, резекция грудины или ключицы. Вилочковая железа отводится кнаружи, трахея с пищеводом — внутрь, плечеголовной ствол — кнаружи. После этого может быть рассечена превертебральная фасция.
- С целью оптимизации визуализации операционного поля можно использовать операционный микроскоп.
- Следующим этапом по описанной ранее методике с помощью остеотомов, кусачек и высокоскоростного бора выполняется корпорэктомия патологически измененных тел позвонков. Инфицированная и некротизированная костная ткань и вещество межпозвонкового диска легко удаляются кусачками и костными ложками, эти материалы направляются на микробиологическое исследование.
2. Положение пациента на боку:
- После завершения начальных этапов доступа легкое аккуратно оттесняется медиально и вверх, открывая доступ к телам позвонков.
- Для подтверждения правильности выбранного уровня вмешательства выполняется интраоперационная рентгенография с маркировкой. Анатомия пораженных сегментов позвоночника может быть в значительной мере искажена, поэтому необходимо внимательное сравнение данных интраоперационной рентгенографии и предоперационных методов обследования.
- Сегментарные сосуды в области тел позвонков, которые планируется в последующем стабилизировать, а также на уровне предполагаемой корпорэктомии, чаще всего лигируют. Париетальная плевра в области пораженных тел позвонков обычно утолщена и воспалена, что может затруднить идентификацию сегментарных сосудов.
- Корпорэктомия выполняется в соответствии с принципами, описанными выше. Удаление сначала смежных дисков позволяет добиться лучшей ориентации в операционной ране перед наиболее кровавым этапом операции, которым является корпорэктомия.
- При необходимости декомпрессии нервных образований выпавшие в спинномозговой канал измененные ткани удаляют до достижения противоположного корня дуги позвонка. В зависимости от данных предоперационного обследования может оказаться необходимой резекция задней продольной связки для санации эпидурального очага инфекции.
- Реконструкция передней колонны позвоночного столба выполняется с помощью опорного костного аутотрансплантата, обычно из гребня подвздошной кости, опорного аллокостного трансплантата и кейджей, заполненных измельченной ауто- или аллокостью, или и тем и другим материалом.
- Если отдается предпочтение костной пластике без передней стабилизации позвоночника, то трансплантат должен быть погружен в тела выше- и нижележащего позвонков. Если планируется передняя стабилизация, трансплантат следует готовить таким образом, чтобы его длина соответствовала расстоянию от нижней замыкательной пластинки вышележащего позвонка до верхней замыкательной пластинки нижележащего позвонка, что упростит процесс введения винтов в тела соответствующих позвонков.
2. Передняя стабилизация:
- С целью передней стабилизации позвоночника используются стандартные фиксаторы на основе пластин или стержней и винтов. Стабилизация выполняется лишь после тщательной санации очага инфекции и обильного промывания операционного поля.
- Даже при хорошем качестве фиксации винтов в измененной кости вводить их сюда не рекомендуется. По возможности винты следует вводить бикортикально в нормальные неизмененные тела позвонков.
3. Задняя стабилизация:
- Задняя стабилизация обычно рекомендуется при невыполнении по тем или иным причинам передней стабилизации позвоночника. В условиях инфекционного процесса применимы стандартные методики, описанные в других разделах этой книги. Мы отдаем предпочтение сегментарной стабилизации с использованием конструкций на основе крючков и педикулярных винтов.
- В отдельных случаях, когда выполняются корпорэктомии на нескольких уровнях, задняя стабилизация применяется в качестве дополнения передней стабилизации и позволяет добиться более значительной первичной стабильности фиксации, повышает шансы на формирование хорошего костного блока и снижает требования к послеоперационной иммобилизации позвоночника. В большинстве случаев в комбинации с передней стабилизацией бывает достаточно менее протяженных задних конструкций.
а - Реконструкция передней колонны позвоночного столба выполняется с помощью опорного костного аутотрансплантата,
обычно из гребня подвздошной кости, опорного аллокостного трансплантата и кейджей, заполненных измельченной ауто- или аллокостью, или и тем и другим материалом.
б - Если отдается предпочтение костной пластике без передней стабилизации позвоночника, то трансплантат должен быть погружен в тела выше- и нижележащего позвонков. По возможности винты следует вводить бикортикально в нормальные неизмененные тела позвонков.
е) Клинический пример спондилита и дисцита грудного отдела позвоночника:
- 50-летний мужчина с внутривенной наркоманией в анамнезе обратился за медицинской помощью с клиникой болевого синдрома в спине и быстро прогрессирующей миелопатии.
- На Т2-взвешенных МР-томограммах выявлены признаки дисцита/спондилита Т6-Т7 с патологическим переломом, формированием эпидурального абсцесса и сдавлением спинного мозга.
- Послеоперационная рентгенограмма в прямой проекции после переднего дебридмента и декомпрессии, включающих корпорэктомию Т6 и Т7, и стабилизации Т5-Т8 сегментов.
- Послеоперационная рентгенограмма в боковой проекции после выполнения у пациента, случай которого представлен на рисунках ниже, дополнительной задней стабилизации позвоночника.
- На данном аксиальном КТ-срезе видно, что расположение педикулярных винтов, выбранных в качестве заднего фиксатора, правильное.
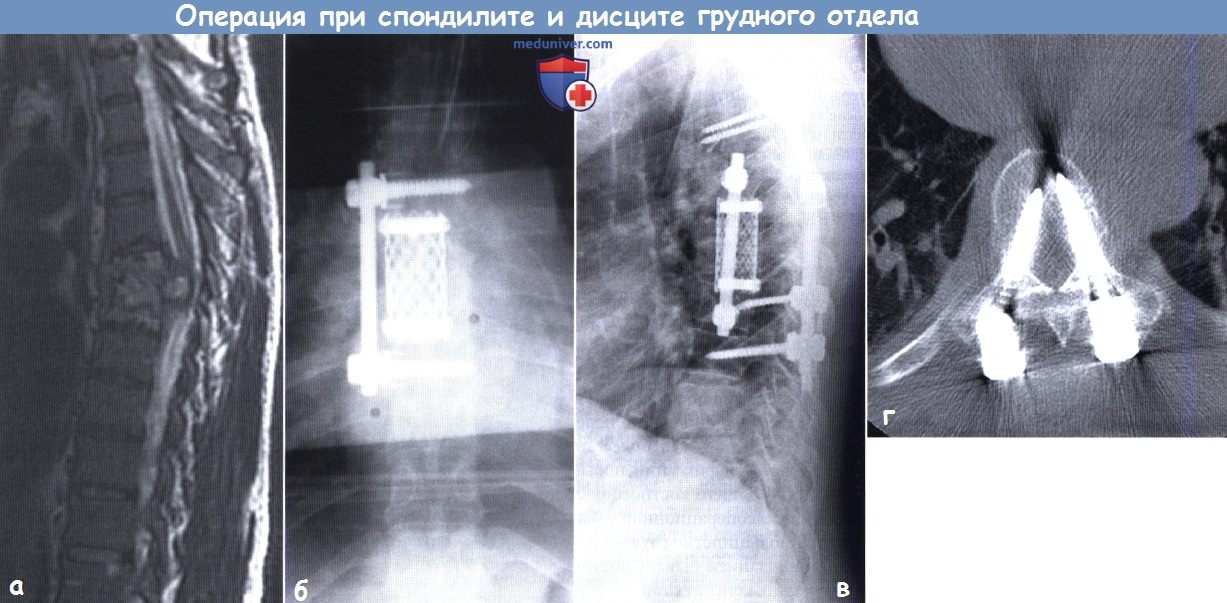
а - МРТ, режим Т2: признаки дисцита/спондилита Тб-17 с патологическим переломом, формированием эпидурального абсцесса и сдавлением спинного мозга.
б - Послеоперационная рентгенограмма в прямой проекции после переднего дебридмента и декомпрессии, включающих корпорэктомию Т6 и Т7, и стабилизации Т5-Т8 сегментов.
в - Послеоперационная рентгенограмма в боковой проекции, дополнительной задней стабилизации позвоночника.
г - Аксиальная томограмма: удовлетворительное расположение педикулярных винтов, выбранных в качестве заднего фиксатора.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Туберкулез позвоночника – это форма костного туберкулеза, вызываемая палочками Коха и поражающая различные отделы позвоночного столба. Первые симптомы заболевания могут появиться как спустя короткое время, так и через несколько лет с момента инфицирования. Часто наблюдаются множественные поражения. Патология проявляется болями, ограничением движений и нарушением походки. В запущенных случаях может развиться деформация позвоночника. Диагноз выставляется на основании туберкулиновых проб и данных рентгенографии. Лечение обычно консервативное: длительная иммобилизация, коррекция диеты, стимуляция иммунитета.
МКБ-10



Общие сведения
Туберкулез позвоночника – туберкулезное поражение одного или нескольких позвонков. Является самой распространенной формой костно-суставного туберкулеза. Наблюдается незначительное преобладание больных мужского пола. В 60% случаев поражается грудной отдел, в 30% случаев – поясничный отдел, по 5% приходится на туберкулез шейного и крестцового отдела.
Может страдать один позвонок, однако чаще выявляются множественные поражения. В 70% случаев в процесс вовлекается два позвонка, в 20% случаев – три или более позвонка. Обширные поражения чаще встречаются в грудном и переходном (грудопоясничном) отделах позвоночника. В последние годы отмечается увеличение количества случаев туберкулеза позвоночника в сочетании с другими формами туберкулеза (легких, глаз, почек).

Причины
Заболевание провоцируется кислотоустойчивыми штаммами туберкулезных микобактерий (палочек Коха). Возбудитель способен длительно сохраняться во внешней среде и активизироваться при попадании в благоприятные условия. Заражение происходит воздушно-капельным, пылевым, реже - контактно-бытовым и трансплацентарным способом.
Классификация
С учетом распространенности выделяют:
- Локальное (ограниченное) поражение – туберкулезный остит. Выявляется одиночный очаг, не выходящий за пределы тела позвонка, или поражение одного позвоночно-двигательного сегмента.
- Распространенное поражение – процесс, захватывающий два или более смежных позвоночно-двигательных сегмента.
- Множественное поражение – туберкулез двух или более не смежных позвоночно-двигательных сегментов.
- Сочетанная форма – поражение двух и более органов (например, позвоночника и легких).
Различают следующие стадии туберкулеза позвоночника:
- 1 стадия – развитие первичного туберкулезного остита.
- 2а стадия – признаки прогрессирующего спондилоартрита при сохранении функции позвоночника.
- 2б стадия – признаки прогрессирующего спондилоартрита при нарушении функции позвоночника.
- 3 стадия – развитие хронического деструктивного спондилита, полная утрата функции пораженного сегмента.
- 4 стадия – посттуберкулезный спондилоартроз.

КТ ОГК. Деструкция 10 и 11 грудного позвонка (красная стрелка) с наличием скопления жидкости (абсцесс, натечник: синяя стрелка) в мышце, выпрямляющей спину, и перивертебральных тканях (зеленая стрелка).
Симптомы туберкулеза позвоночника
Проявления заболевания могут сильно варьироваться в зависимости от количества пораженных позвонков, локализации и стадии процесса. Наиболее постоянным симптомом является боль. При этом различают два типа болевого синдрома. Первый возникает при разрушении костных структур, для него характерны боли в глубине позвоночника, усиливающиеся при нагрузке и сопровождающиеся образованием зоны гиперестезии кожи над очагом поражения.
Причиной развития болей второго типа становится сдавление нервных корешков фрагментами позвонков. Возможна иррадиация в туловище и конечности, боли сопровождаются ограничением движений и напряжением мышц спины. Иррадиация болей наблюдается при поражении всех уровней. При туберкулезе шейного отдела боли могут отдавать в межлопаточную, затылочную или теменную область, при туберкулезе грудного отдела – в грудную клетку, живот или пах (в зависимости от локализации туберкулезного очага), при туберкулезе поясничного отдела – в ноги.
При поражении шейного отдела позвоночника пациент неохотно сгибает и поворачивает голову, старается разгрузить поврежденный отдел, поддерживая подбородок или голову руками. Туберкулез грудного отдела проявляется скованностью походки и фиксацией корпуса. Больной поворачивается в сторону всем телом, а, поднимая что-то с пола, сгибает колени, но сохраняет прямую спину. При поражении поясничного отдела также наблюдается скованность походки, характерно усиление поясничного лордоза и выпячивание живота.
Осложнения
При отсутствии лечения возможно образование натечных абсцессов, обусловленных казеификацией и расплавлением тканей с последующим скоплением гноя под связками позвоночника. Гнойники могут сдавливать спинной мозг и вызывать параплегию. Нередко гной распространяется по ходу мышечных фасций и образует удаленные затеки. При поражении шейного отдела могут возникать заглоточные абсцессы и абсцессы за кивательной мышцей, при локализации процесса в грудном отделе – абсцессы в области межреберных промежутков, при поражении поясничного отдела – абсцессы в области паха и по внутренней поверхности бедра, реже (при прохождении гноя через запирательное отверстие) – в области тазобедренного сустава.
На поздних стадиях туберкулеза позвоночника наблюдаются деформации, обусловленные разрушением тел позвонков. На уровне пораженного позвонка возникает угловое искривление (горб). При множественном распространенном поражении возможно выраженное укорочение туловища.

КТ ОГК (эта же пациентка, сагиттальный срез). Деструкция 10 и 11 грудного позвонка (красная стрелка), скопление жидкости в мышцах спины (синяя стрелка) и в перивертебральной клетчатке (зеленая стрелка).
Диагностика
Основным инструментальным методом диагностики туберкулеза позвоночника является рентгенологическое исследование. Этиологической верификации диагноза помогают иммунологические реакции: in vivo - проба Манту и Диаскинтест, а также in vitro - интерфероновый и Т-Спот тест.
Рентгенография грудной клетки свидетельствует о наличии первичных туберкулезных очагов во внутригрудных лимфатических узлах и верхних отделах легких, при этом обнаруживается кальцинация, подтверждающая значительную давность поражения. При проведении рентгенографии позвоночника на ранних стадиях выявляется сужение промежутков между соседними позвонками или наличие участков нарушения костной структуры в области тел позвонков.
В последующем тела позвонков спадают, возникает угловое искривление позвоночника. При туберкулезных абсцессах в пределах боковых связок позвоночника на снимках видны плотные веретенообразные тяжи, при натечных абсцессах в поясничной и грудной области определяются тени, иногда окруженные тонкими полосками обызвествления или содержащие кальцинированные глыбки. Для выявления натечных абсцессов при туберкулезе позвоночника также может использоваться МРТ позвоночника.

Дифференциальная диагностика
Постановка окончательного диагноза в большинстве случаев не вызывает затруднений. У детей и подростков иногда приходится проводить дифференциальную диагностику туберкулеза позвоночника с болезнью Шейермана-Мау и болезнью Кальве. При болезни Шейермана-Мау отсутствуют рентгенологические признаки треугольной деформации тел позвонков, при болезни Кальве на снимках на месте одного из позвонков выявляется равномерное образование с пластинчатой структурой и гнездами кальцификации. Кроме того, туберкулез позвоночника иногда дифференцируют с врожденными аномалиями развития, первичными злокачественными опухолями и метастазами опухолей других локализаций.
Лечение туберкулеза позвоночника
Лечение длительное, проводится в условиях стационара. План лечения составляют с учетом формы и стадии процесса, особенностей реакции организма, возраста больного, давности заболевания и состояния внутренних органов. Основными целями терапии являются стимуляция защитных сил организма, предупреждение развития осложнений и восстановление функции позвоночника. Базой для комплексного лечения становится санитарно-гигиенический метод, включающий в себя организацию правильного режима дня и полноценного питания, а также нормализацию нервно-психологического состояния пациента.
Местное лечение предусматривает длительную иммобилизацию с последующим проведением реабилитационных мероприятий. Важнейшей частью лечения является продолжительная химиотерапия, позволяющая предотвратить летальный исход, свести к минимуму вероятность развития грубых деформаций и тяжелых осложнений. Схему лечения составляют с учетом стадии болезни, используют комбинации нескольких лекарственных средств, в процессе терапии проводят замену препаратов. Хирургическое вмешательство показано только при сохранении параплегии.
Прогноз и профилактика
При раннем выявлении и адекватном лечении возможно выздоровление. При тяжелых поражениях отмечается высокий процент выхода на инвалидность, не исключен летальный исход. Туберкулез является социальной болезнью, обусловленной условиями жизни пациентов. К числу мер, позволяющих ограничить распространение этого заболевания, относятся регулярные противоэпидемические и профилактические мероприятия. Необходимо регулярно проходить флюорографию и сразу обращаться к врачу при появлении подозрительных симптомов. При контакте с больными туберкулезом следует соблюдать рекомендованные врачом-фтизиатром меры предосторожности. В течение 30 первых дней жизни нужно проводить первичную профилактику новорожденным.
2. Туберкулез позвоночника у детей: современная концепция / Мушкин А.Ю. // Хирургия позвоночника - 2017 - Т.14, №3
3. Опыт лечения больных с туберкулезом позвоночника / Раткин И.К., Матулевич А.В., Долгов С.В., Круглов И.А., Иванова Е.В. // Сибирский медицинский журнал (Иркутск) - 2017 - №2
Спинальный эпидуральный абсцесс — ограниченное гнойное воспаление эпидурального спинномозгового пространства. Проявляется острой болью в спине, трансформирующейся в корешковый синдром, появлением и прогрессированием парезов, тазовых расстройств и чувствительных нарушений в соответствии с топикой абсцесса. В ходе диагностики оптимальным является проведение МРТ спинного мозга, при отсутствии такой возможности — спинальной пункции и миелографии. Лечение состоит в как можно более ранней оперативной декомпрессии спинного мозга с дренированием абсцесса, проводимой на фоне массивной антибиотикотерапии.
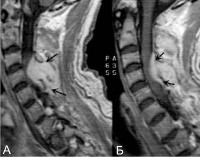
Общие сведения
Спинальный эпидуральный абсцесс — локальный гнойно-воспалительный процесс, возникающий в эпидуральном пространстве. Последнее представляет собой щель, располагающуюся между твердой (дуральной) спинальной мозговой оболочкой и стенками позвоночного канала. Эпидуральное пространство заполнено рыхлой клетчаткой и венозными сплетениями. По нему гнойное воспаление может распространяться в церебральном или каудальном направлении, занимая пространство, соответствующее нескольким позвоночным сегментам.

Причины спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс является следствием попадания в субдуральное пространство инфекции. В качестве инфекционных агентов могут выступать стафилококки (50-60% случаев), стрептококковая инфекция, анаэробные микроорганизмы, специфические возбудители (например, палочка туберкулеза), грибы. Занос инфекции в эпидуральное пространство возможен гемато- и лимфогенным способом из существующих в организме удаленных инфекционных очагов, таких как фурункулез, заглоточный абсцесс, нагноившаяся киста средостения, инфекционный эндокардит, пиелонефрит, гнойный цистит, периодонтит, гнойный отит, пневмония и пр.
Спинальный эпидуральный абсцесс может возникнуть в результате распространения гнойного воспаления из рядом расположенных структур при остеомиелите или туберкулезе позвоночника, абсцессе поясничной мышцы, пролежнях, ретроперитонеальном абсцессе. Примерно до 30 % случаев эпидурального абсцедирования связаны с проникновением инфекции вследствие травмы позвоночника, например, перелома позвонка с вклинением его частей или осколков в клетчатку эпидурального пространства. Возможно образование посттравматической гематомы с ее последующим нагноением. В редких случаях спинальный эпидуральный абсцесс формируется как осложнение эпидуральной анестезии, люмбальных пункций или хирургических операций на позвоночнике.
Немаловажное значение в развитии абсцедирования имеет иммунокомпрометированное состояние организма больного, при котором проникающие в субдуральное пространство микроорганизмы не получают достойного отпора иммунной системы. Причинами снижения иммунного ответа могут быть пожилой возраст, хронический алкоголизм, наркомания, ВИЧ-инфекция, сахарный диабет и др.
Формирование абсцесса в спинальном эпидуральном пространстве сопровождается развитием ликвороциркуляторного блока и нарастающей компрессией спинного мозга. В отсутствие быстрой ликвидации абсцесса в спинном мозге на фоне сдавления происходят необратимые дегенеративные процессы, влекущие за собой формирование стойкого неврологического дефицита.
Симптомы спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс манифестирует соответствующей его локализации разлитой болью в спине, подъемом температуры тела до высоких цифр, ознобами. Отмечается локальная ригидность позвоночных мышц, болезненность перкуссии остистых отростков, положительные симптомы натяжения. Затем наступает 2-я стадия болезни — боль трансформируется в корешковый синдром, что сопровождается снижением сухожильных рефлексов в соответствии с уровнем поражения. На 3-ей стадии возникают парезы и тазовые нарушения, свидетельствующие о компрессии проводящих спинальных путей, зачастую наблюдаются парестезии. Переход в 4-ую стадию сопровождается быстрым нарастанием парезов вплоть до полных параличей, проводниковыми нарушениями чувствительности.
Неврологическая картина неспецифична. Периферические вялые параличи отмечаются на уровне локализации субдурального абсцесса, а ниже этого уровня определяются проводниковые расстройства: центральные параличи и сенсорные нарушения. В проекции абсцесса на поверхности спины может наблюдаться гиперемия кожи и отечность подлежащих тканей.
Скорость развития клиники в соответствии с указанными выше стадиями вариативна. Острый субдуральный абсцесс характеризуется формированием параличей спустя несколько суток от дебюта болезни, хронический — через 2-3 недели. При хроническом абсцессе высокая лихорадка зачастую отсутствует, чаще наблюдается субфебрилитет. Трансформация острого абсцесса в хронический сопровождается снижением температуры тела и некоторой стабилизацией клиники, иногда уменьшением выраженности симптомов спинальной компрессии. Течение хронического абсцесса представляет собой смену обострений и затуханий клинических симптомов.
Диагностика спинального эпидурального абсцесса
Неспецифичность симптомов и данных неврологического статуса не позволяют неврологу и нейрохирургу достоверно диагностировать спинальный субдуральный абсцесс. Заподозрить его можно при наличии инфекционного процесса в области позвоночного столба или удаленного очага гнойной инфекции. При остром процессе возникают соответствующие изменения в клиническом анализе крови (ускорение СОЭ, лейкоцитоз), хронический абсцесс характеризуется слабой выраженностью островоспалительных изменений крови. Данные о характере возбудителя может дать бакпосев крови.
Проведение рентгенографии позвоночника помогает выявить или исключить остеомиелит и туберкулезный спондилит. Люмбальная пункция возможна только при расположении абсцесса выше нижнегрудных сегментов. Поражение ниже грудного уровня является противопоказанием для ее проведения, поскольку существует опасность внесения пункционной иглой инфекции в арахноидальное пространство с развитием гнойного менингита. В таких случаях возможна субокципитальная пункция.
Люмбальную или субокципитальную пункцию совмещают с проведением соответственно восходящей или нисходящей миелографии. Последняя выявляет экстрадуральное (частичное или полное) сдавление спинного мозга, однако малоинформативна в отношении дифференциации вызвавшего компрессию объемного образования, т. е. не может различить абсцесс, гематому и опухоль спинного мозга. Наиболее надежным и безопасным способом диагностировать спинальный субдуральный абсцесс является проведение КТ, оптимально — МРТ позвоночника.
Лечение и прогноз спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс является показанием к срочному хирургическому вмешательству. Проводится декомпрессия спинного мозга путем ламинэктомии и дренирование субдурального пространства. При наличии остеомиелита в ходе операции производится удаление нежизнеспособных костных тканей с последующей фиксацией позвоночника. Своевременно проведенная операция предотвращает развитие парезов или уменьшает их степень.
Антибиотикотерапия начинается эмпирически (до получения результатов бакпосева) еще на стадии предоперационной подготовки с парентерального введения препаратов широкого спектра (амоксициллина, рифампицина, ванкомицина, цефотаксима), их комбинации или комбинированных антибактериальных препаратов (например, амоксициллин+клавулановая кислота). Затем переходят на пероральный прием антибиотиков. Продолжительность лечения антибиотиками составляет от 1 до 2 мес. При диагностике туберкулеза проводится консультация фтизиатра и назначается противотуберкулезная терапия.
От 18% до 23% случаев субдурального абсцесса спинного мозга заканчиваются смертельным исходом в результате сепсиса, ТЭЛА и др. осложнений. Наиболее неблагоприятный прогноз у пожилых пациентов при осуществлении хирургического вмешательства после развития параличей. При ранней диагностике и проведении оперативного лечения до возникновения парезов прогноз благоприятный. После операции отмечается остановка прогрессирования неврологических нарушений. Однако при выраженном характере неврологического дефицита его регресс не происходит даже в случаях, когда оперативное лечение проводилось в первые 6-12 ч его появления.
Читайте также:

