Опухла десна температура что за инфекция
Обновлено: 15.04.2024
Что такое зубной абсцесс и как проводить профилактику этого заболевания? В этой статье рассказываем о причинах возникновения, симптомах и лечении гнойника на деснах, а также рекомендации, как уменьшить вероятность столкнуться с гнойной инфекцией.
Гнойник на десне — что это, как выглядит
Абсцесс — это болезненный процесс нагноения места, в которое попадает инфекция. Чаще всего воспаление возникает в области больного зуба. Уплотнение с гноем является защитным механизмом, который препятствует распространению инфекции по всему организму. Если своевременно не обратиться к стоматологу, гнойник может разрушить кость челюсти, а также структуры пародонта, что иногда приводит к удалению зуба.
Пациенты часто описывают абсцесс (официальное название), как волдырь, шарик, шишка с гноем, пузырь, фурункул, прыщ на десне.
Симптомы — как распознать абсцесс десны
- непрерывная пульсирующая боль;
- болевое ощущение при надавливании на зуб;
- дискомфорт при употреблении горячих/холодных продуктов;
- горький привкус во рту;
- отек и покраснение лица;
- кровотечение из десен;
- повышение температуры тела, головная боль и слабость;
- подвижность и изменение естественного цвета зуба;
- ограниченность открытия рта и нарушение функций глотания (абсцесс неба);
- шишка на десне и отек лица;
Как развивается гнойничок?
В мягких тканях формируется фурункул или прыщ, который представляет набухающий гнойный мешок в форме купола с ярким покраснением. Слизистая истончается под шишкой с гноем.
Уже на начальной стадии больно при касании волдыря. Чем глубже расположен гнойник, тем тяжелее протекает. Возникает интоксикация, нарушается функция жевания, глотания, дыхания. В очаге воспаления формируется инфильтрат — пузырь с гноем, который растягивает кожу. Нередко слизистая в области фурункула выбухает над поверхностью десны.
Последовательность стадий появления гнойника:
Острое или хроническое воспаление провоцирует появление очага скопления гноя в месте проблемного зуба, десны, имплантата. Начинается расплавление костной ткани.
В месте нагноения возникает плотный инфильтрат — скопление бактерий, крови и лимфы. Образуется пузырек размером 1-5 мм.
Образование гнойной полости в мягких тканях, с этого момента начинается абсцедирование — кожа набухает. Пузырек инфицируется, в нем скапливается гной.
Гной выходит из полости через свищевой ход в десне. Без лечения воспаление переходит в хроническую форму.
Как правило, гнойник появляется при обострении хронического периодонтита.
В острой стадии основные жалобы на боль в зубе и отек. Инфекция распространяется по питательным каналам, появляются симптомы воспаления. Мягкие ткани отекают, кожные покровы краснеют, лимфатические узлы увеличены и болезненны. В начале боли достаточно интенсивны, при образовании гноя уменьшаются, но растет температура тела.
Причина возникновения абсцесса
Появление гнойника на десне признак патологического процесса:
- Попадание инфекции. При зубных заболеваниях основной путь передачи инфекции — через корневой канал в корень зуба, где образуется очаг воспаления.
- Механическая травма. Воспаление десны или неба во время еды, а также из-за неправильной установки коронки или съемного протеза.
- Хроническая стадия. В десне может образоваться свищ, через который гной выходит в полость рта. Инфекционное заболевание не переходит в острую стадию, но наблюдаются постоянные рецидивы.
Виды зубного абсцесса
Поверхностное образование на мягких тканях в области десневых сосочков между зубов. Воспаление связано с попаданием пищи, посторонних предметов, травмированием десны зубной щеткой или нитью. Нарыв на десне исправляется относительно легко, но если не вылечить на ранней стадии, могут возникнуть осложнения.

Это внутреннее воспаление мягких тканей десны, причиной которого часто является пародонтит. Инфекция в этом случае локализуется между внешней стенкой альвеолярного гребня и десной при здоровой пульпе зуба. В пораженной десне образуется гнойный экссудат, который образует шишку в пародонтальном кармане. В десне нет места для выхода жидкости с инфекцией, поэтому постепенно поражаются мягкие и костные ткани возле места нагноения.

Наиболее распространенный вид абсцесса, причиной которого является осложненный кариес или недолеченный периодонтит. Инфекция поражает корневую систему зуба, вследствие чего в верхушке корня скапливается гной. При ослаблении иммунной защиты воспалительный процесс поражает надкостницу зуба, переходит на мягкие ткани слизистой и приводит к образованию свищевого хода и гнойной шишки на десне.

Воспаление возникает в мягких тканях над прорезывающимся зубом при попадании туда остатков еды, бактерий. Перикоронит может вызывать отеки шеи, челюсти, а также привести к стенокардии (нарушению дыхательных функций).

Поражение десен в пульпе и в мягких тканях, которое вызвать пародонтит на соседних зубах.

Консультация, снимок и план лечения бесплатно
Уже получили вашу заявку
Мы обязательно свяжемся с вами в ближайшее время и проконсультируем по всем имеющимся вопросам.
Нет времени ждать? Позвоните:

Лечение нагноения десны
При незначительной или сильной боли требуется помощь стоматолога. Выбор методов устранения нагноения остается за врачом. Лечение абсцесса начинается после опроса, внешнего осмотра, рентгенологической диагностики пациента. Основная цель специалиста — удалить скопившийся гной как источник инфекции. В зависимости от степени тяжести может потребоваться хирургическое лечение.
Диагностика
- Сбор жалоб и анамнеза. В первую очередь стоматолог узнает было ли у пациента заболевание зубов или удаление до воспаления десны. Проводит тщательный опрос, чтобы выявить характерные клинические симптомы абсцесса.
- Осмотр полости рта. Обследуют причинный зуб или источник инфекции. Выявляют припухлости, покраснение слизистой, повышение температуры ткани у гнойного шарика. Из гнойного очага берут пункцию и уточняют вид воспаления (серозный, гнойный), чтобы определить объем хирургического вмешательства.
- Лабораторная диагностика. Перед хирургической операцией проводят общий и биохимический анализ крови, анализ мочи, чтобы диагностировать воспалительный процесс (особенно при невыраженной клинической картине или осложнениях). Проводят исследование посева гноя на чувствительность к антибактериальным препаратам.
- Аппаратное обследование. При обследовании и на этапах лечения проводят внутриротовой рентген и панорамный снимок челюсти (КТ по показаниям). На снимках уточняют источник инфекции, отек, при длительном процессе выявляют развитие остеомиелита.
Хирургическое лечение — вскрытие абсцесса
Методы лечения в зависимости от вида воспаления:
- При десневом абсцессе, зубодесневой карман с гноем вскрывают, а затем очищают от гноя и обрабатывают антисептиком.
- При пародонтальном абсцессе может понадобиться разрезать фурункул для доступа и устранения инфекции. Гной устраняется через вспомогательные зубные каналы, чтобы инфекция не распространялась дальше по кровеносным сосудам. После устранения гнойного процесса и остаточной инфекции, проводятся кюретаж пародонтального кармана и другие процедуры по лечению пародонтита.
- Пациентам с периапикальным абсцессом чаще всего назначают чистку и перепломбировку корневых каналов по схеме лечения периодонтита, а также удаление гноя путем вскрытия и дренирования флюса.
- Для устранения перикоронального нарыва требуется удалить ткань пародонта, которая мешает зубу прорезаться.
Что сделать, чтобы гнойник лопнул?
Когда гнойник полностью сформировался, он может лопнуть от нажатия.
Но самостоятельно лучше не вскрывать абсцесс, чтобы не занести инфекцию или не усугубить течение болезни. Если гной доставляет боль, а сходить к врачу нет возможности полощите рот раствором соли или приложите содово-солевый компресс к десне на 5-10 минут, чтобы вытянуть гной и обеззаразить рану.
Консервативное лечение
Местное лечение рекомендовано после хирургического вмешательства с учетом фазы заболевания:
- Воспаление. Нужно бороться с инфекцией, поэтому используют лекарственные препараты с антимикробным, и по возможности обезболивающим эффектом. Цель — подавить патогенную микрофлору, очистить рану, создать условия для заживления.
- Раневой процесс. Рана покрывается грануляционной тканью (здоровая всегда яркая, легко кровоточит). Но при осложнении ткань покрывается налетом, который замедляет заживление. В этот период назначают антибактериальные мази.
- Рубцевание. Рекомендовано обрабатывать слизистую вокруг раны, чтобы инфекция не попала повторно.
При местном лечении гнойного шарика назначают растворы антисептиков с широким спектром действия. Гнойную полость можно промывать водными растворами: хлоргексидин 0,02-0,05%, мирамистин 0,01%, диоксидин 0,1-1%. Если из раны выходит гной, целесообразно обработать ее 3% раствором перекиси водорода.
В основном назначают водорастворимые мази с активными веществами. В составе должны быть антибактериальные препараты. Как правило, накладывать мазь на рану можно 1 раз в день. Широко применяют антисептические мази: Левомеколь, Левосин, ихтиоловая мазь.
Для быстрого заживления назначают мази со стимулирующими веществами: поливинокс, вульнозан и другие.
Не забыть антибиотики!
После хирургического вмешательства врач назначает курс антибактериальной терапии: противовоспалительные препараты, антибиотики, а также курс домашних антисептических полосканий.
Лечение гнойника дома
В домашних условиях полностью вылечить нагноение десны нельзя, но можно значительно ослабить боль.
До посещения стоматолога можно использовать следующие домашние средства:
- отвар ромашки и дубовой коры для полоскания ротовой полости;
- полоскание раствором соли, соды или хлоргексидина;
- местное применения мазей и внутренний прием анальгетиков.
Осложнения — не стоит тянуть с посещением стоматолога
Если не придавать значения нагноению, могут возникнуть другие опасные симптомы. Развитие болезни приобретает различные формы, такие как кровотечение или заражение крови, а также патологическое расшатывание или потеря зуба. Срочно обратитесь к врачу-стоматологу, который проведет обследование и назначит лечение.
Когда гной остается в мягких тканях возникают осложнения. В костных тканях образуются плотные образования с гноем, а также происходит опухание лимфоузлов.
Опасное для жизни осложнение возникает при распространении инфекции в мягких тканях десен. Разрастание гноя приводит к хроническим патологиям.
Если жидкость с инфекцией распространяется на основание зуба, появляется болезненная опухоль, что может привести к удалению зуба.
Вопросы и ответы
Почему возникает зубной абсцесс?
К факторам, влияющим на развитие заболевания, относятся:
- кариес, периодонтит, киста зуба;
- челюстные травмы;
- инфекции в организме;
- пренебрежение гигиеной полости рта;
- неквалифицированное лечение зубов.
Как избежать нагноения десны?
Чтобы избежать зубного абсцесса, необходимо правильно ухаживать за полостью рта:
- использовать правильно зубную щетку, нить и ополаскиватель для рта;
- лечить болезни полости рта своевременно;
- соблюдать правильный рацион питания;
- не использовать нестерильные предметы в качестве зубочисток;
- приходить на осмотр к стоматологу не реже чем раз в полгода.
Гнойник на десне у ребенка?
Часто причиной опухания десны у детей является кариес. На начальном этапе болезнь протекает незаметно, поэтому бактерии попадают в зуб. Микроорганизмы захватывают мягкие и костные ткани, что является причиной образования мешочка с гноем. Ребенок почувствует небольшую припухлость, красного цвета, а если в шишке виден белый кончик это означает появление гноя.
Сопутствующими симптомами является высокая температура, беспокойство ребенка и нежелание кушать. Если вы обнаружили зубной абсцесс у ребенка, срочно посетите стоматолога, чтобы избежать развития осложнений из ранней стадии заболевания.
Почему антибиотик не помогает при абсцессе?
- Антибиотикотерапия проводилась без надзора врача или очаг инфекции не был купирован.
- Причина возникновения не связана с бактериями. Антибиотик не поможет, если возбудитель гнойника — вирус или грибок.
- Неправильный выбор препарата, когда возбудитель устойчив к лекарству или не создана максимальная концентрация в очаге воспаления. Такое случается во время курса лечения, требуется коррекция антибактериальной терапии от врача.
- Самостоятельное занижение терапевтических доз, нарушение инструкции по разведению или технике введения.
Нарушение применения антибиотиков приводит к ухудшению результатов лечения. Чтобы избежать осложнений, принимайте антибиотики согласно назначению врача!

К стоматологам обращаются не только с зубной болью. Если опухла десна и появился дискомфорт во рту – это весомый повод посетить кабинет дантиста. Набухание мягких тканей вокруг зубной единицы сигнализирует о воспалительном процессе, который нельзя оставлять без внимания. Только в клинике врач сможет определить провоцирующий фактор и назначить эффективную схему лечения.
Причины опухания десен
В большинстве случаев, если у взрослого или ребенка опухла десна, можно говорить об инфицировании тканей болезнетворными микроорганизмами. Какие факторы провоцируют заражение:
- недостаточная или нерегулярная гигиена полости рта; ;
- стоматит, который не был вылечен грамотно;
- крупные отложения зубного камня;
- заболевания горла: ангина, тонзиллит, гингивит и прочие;
- травма тканей в результате некачественной пломбировки, установки зубных протезов или ортодонтических конструкций;
- прорезывание коренных зубов у детей или зуба мудрости у взрослых;
- ослабленный иммунитет;
- серьезный дефицит витамина C, связанный с проблемами с его усваиванием;
- вирус герпеса;
- проведение хирургического вмешательства в период обострения ОРВИ или ангины;
- аллергическая реакция на препараты или материалы, из которых изготавливают пломбы или коронки;
- общее нарушение обменных процессов в организме.
Отечность в некоторых случаях является нормальной реакцией пациента на применяемые доктором анестезирующие средства.
Обратите внимание! Если напухла десна около зуба внезапно, важно быстро диагностировать причину. Этот симптом может указывать на начало развития серьезного заболевания, которое требует незамедлительного лечения.
Почему десна опухла и болит

Частой причиной припухлости становится банальный гингивит. Однако это заболевание без должной терапии может привести к более серьезным недугам:
-
– мягкие ткани опухают и кровоточат при малейшем прикосновении, наблюдается покраснение с синюшным оттенком, отек может полностью закрывать зуб; – воспалению ткани, удерживающей зуб, сопровождающемуся образованием гнойного свища и повышением температуры;
- пародонтальный абсцесс – десна вздувается частично, появившееся образование бледного цвета, при надавливании на него может ощущаться движение жидкости, наблюдается отечность в области неба и щеки.
Важно! Любой воспалительный процесс в костной или мягкой ткани весьма опасен.Неправильное лечение может привести к потере зубной единицы, а также интоксикации всего организма и спровоцировать обострение заболеваний внутренних органов.
Опухоль после удаления зуба

Экстракция зуба – полноценная хирургическая операция. Неудивительно, что после удаления зуба у пациента опухла десна – это естественный ответ организма на вмешательство извне. Обычно воспаление не сопровождается болевыми ощущениями и проходит спустя 2-3 суток. Ускорить процесс снятия припухлости помогут прикладывания холодного к больной щеке.
Опухоль при прорезывании зуба мудрости

На заметку! Небольшая отечность и признаки воспаления являются естественной реакцией мягких тканей на процесс прорезывания. Однако в норме эти явления незначительные, умеренно выраженные.
Сильный отек и постоянная боль объясняются:
- воспалением мягких тканей вокруг восьмого зуба, перикоронорит.
- наличием кариозных поражений, ведь третий моляр сложно прочистить и там часто возникает кариес.
- развитием периодонтита или пульпита.
Если болевые ощущения усиливаются, наблюдается повышение температуры и увеличение припухлости, не стоит откладывать посещение стоматологического кабинета. Только на рентгеновском снимке врач сможет увидеть реальную картину.
Чем опасен воспалительный процесс
Если болит зуб и опухает десна, необходимо обратиться за врачебной помощью. Несвоевременное выявление причины отечности, промедление в лечении грозит серьезными осложнениями. Развитие таких заболеваний, как периодонтит, пародонтоз, пародонтит и прочие опасно скоплением болезнетворных бактерий и микроорганизмов, способных вызывать общие инфекционные заболевания внутренних органов. Любые проблемы стоматологического характера, в первую очередь, влияют на работу желудочно-кишечного тракта, но их негативное влияние касается всех систем жизнедеятельности человеческого организма. Так, например, бактерии вызывающие пародонтит (воспаление десен) повышает риски возникновения заболеваний сердца.
Когда нужно обращаться к стоматологу

Что делать, если опухла десна? Запишитесь на прием к стоматологу! Срочного обращения требуют следующие состояния:
- появление неприятного, гнойного запаха изо рта;
- при наклонах головы ощущается тяжесть в припухшей области;
- заметно увеличена щека;
- цвет припухлости синюшно-красный или желтый;
- боль пульсирующего характера;
- резкое повышение температуры тела.
Только врач может назначать симптоматическое лечение, точно определив причину, почему опухают десна.
Совет! Если десна опухла после удаления зуба или отечность спровоцирована прорезыванием зуба мудрости, то с визитом к дантисту можно повременить. Если воспаление сохраняется дольше 3 суток, без помощи специалиста не обойтись.
Способы лечения
На основе осмотра, результатов анализов и рентгенографии стоматолог ставит диагноз и назначает терапию.
Медикаментозная терапия
Убрать опухоль с десны помогут лекарственные средства, которые сначала ликвидируют причину развития воспалительного процесса, а затем будут бороться с патогенными бактериями, снимать болевой синдром и отек. Пациенту назначают:
- противовирусные средства;
- противомикробные и антисептические мази, гели или растворы для полоскания;
- обезболивающие препараты;
- антигистаминные;
- антибиотики.
Врач посоветует, чем полоскать ротовую полость, если опухла десна.
Обратите внимание! Противовирусные лекарственные препараты должны обладать антигерпетической активностью.
Лечение дома

Многие стоматологи советуют совмещать медикаментозные средства с народными средствами. Настои и отвары разных трав позволят провести антимикробную и антибактериальную санацию ротовой полости, избавиться от дискомфортных ощущений. Ценят за антисептические, обезболивающие и заживляющие свойства.
Обработать воспаленные ткани можно разбавленным водой пихтовым маслом. Содержащиеся в нем хвойные эфиры снимают боль, оказывают заживляющее действие, убивают микробов.
- Каждые полгода посещайте стоматологический кабинет с целью планового осмотра
- Проводите регулярную чистку зубов, пользуйтесь зубной нитью и ополаскивателями
- Принимайте поливитаминные комплексы
- Не пренебрегайте правилами личной гигиены
- Своевременно лечите кариес
При обнаружении малейших признаков отека десны, появлении трещинок или ран на слизистой оболочке ротовой полости, появлении болевого нарастающего синдрома не пренебрегайте посещением стоматологической клиники. Если пациент своевременно обратился за врачебной помощью и соблюдает рекомендации стоматолога, никаких осложнений не возникнет.
Помните, что самостоятельно вылечить заболевания десен без точного диагноза и определения причины воспаления просто невозможно!

Мнение эксперта
Причин, по которым может опухнуть десна, много. От банального стоматита до серьезного заболевания зубов и кости вокруг. Одно можно вылечить мазью и полосканием, другое — удалением зубов. На приеме врач оценивает конкретную клиническую ситуацию, применяя дополнительные методы диагностики, например, термометрию и рентгендиагностику. И ставит диагноз. После этого можно приступать к лечению.

Зубную боль игнорируют до тех пор, пока она не станет совсем уж невыносимой. Ведь одни боятся стоматологов, а другие цен на стоматологические услуги. В итоге, запущенный кариес перерастает в периодонтит, лечение которого — совсем другой порядок сумм.
Признаки заболевания

Характер зубной боли указывает на степень запущенности заболевания. Определить свойства болевых ощущений поможет на консультации врач.
Постановка точного диагноза — задача врача, но ниже представлены симптомы периодонтита:
- длительные боли или болезненная пульсация в зубе или десне;
- повышенная чувствительности при давлении на поверхность зуба;
- астения или повышение температуры тела;
- фантомное чувство разбухания зуба; ;
- отсутствие ответа на холодное, горячее или сладкое;
- легкая подвижность.
Обратите внимание! Осмотру подвергаются те места, где ранее проводилось лечение глубокого кариеса. Нередко недолеченная кариозная болезнь становилась причиной глубокого поражения тканей.
При этом хронический периодонтит, как правило, протекает бессимптомно и диагностируется только на рентгене, либо при переходе в острую стадию.
Причины возникновения

Прежде, чем приступить к устранению проблемы, необходимо определить причину возникновения, в зависимости от которой выделяются заболевания:
- Травматическое — возникает при механическом действии на челюсть, например удар, ушиб или даже попадание косточки при употреблении пищи. Также при регулярных небольших воздействиях, например откусывании нитей.
- Медикаментозное — при несоблюдении расписания посещения врача: иногда устанавливают сильнодействующее лекарство в корневой канал, при этом следующее время приема назначают не просто так. Игнорирование приводит к острому периодонтиту.
- Инфекционное — виновник, которому стрептококк, который накапливается в пораженных тканях и провоцирует воспаление.
- внутризубной — или канальный, то есть токсины и бактерии перемещаются через корневой канал, инфицируют пульпу и приводят к отмиранию в тканях периодонта;
- внезубной — встречается реже — воспаление переходит с окружающих тканей, не связанных напрямую с зубным рядом — гайморит, остит и др.
Еще реже происходит переход через кровь и лимфу.
Пульпит и периодонтит часто путают, но:

- первое — воспаление, возникающее из-за проникновение микробных организмов, затрагивает пульпу — внутреннюю часть зуба, где расположены нервные окончания и кровеносные сосуды; характерные симптомы — острая пульсирующая боль, которая иногда переходит на ухо, челюсть, голову (вызывает мигрень), и усиливается к вечеру и при резкой смене температуры;
- второе — воспалительный процесс затрагивает глубокие костные ткани, окружающие зуб, и является осложнением после пульпита.
То есть второе является следствием первого.
Классификация периодонтитов

Патеногенез заболевания выделяет несколько видов:
- Апикальный периодонтит — считается легкой формой, локализация у самой верхушки корня, из симптомов: острая боль, отечность, высокая температура тела и недомогание. Причины возникновения — невылеченный пульпит или кариозная болезнь, ошибка при установке протеза и даже зубной камень. На данный вид приходится тридцать процентов обращений.
Такое заболевание характерно для не распределенной нагрузки на зубы, которые берут на себя роль удаленных моляров или пломб, а также возникают при терапевтических ошибках.
- Гранулирующий периодонтит — отличается болью при надавливании, ощущением отечности зуба, а также кожными свищами — под зубом в эпителии открывается гнойное образование, через которое многообразие образовавшихся бактерий пытается найти ход наружу. Поддается результативному лечению при своевременном обращении в стоматологическую клинику.
- Гранулематозный(гнойный) периодонтит — опасная патология, для которой характерно отсутствие болевых симптомов, которые толкают пациента на прием к стоматологу, так как именно так организм защищается от попадания вредоносных микроорганизмов в кровь. При этом происходит разрушение зуба и кости, а ткани заполняются гранулемами. В итоге это приводит к удалению зуба без возможности восстановления.
Дополнительная информация: гранулема — это новообразование, сформированное из грануляционной ткани, которая изолирует пораженные воспаленные участки от остального организма. Это своеобразный мешочек, заполненный разлагающимися клетками. Капсула, как правило крепится к корню зуба и вызывает его расшатывание и разрушение.
- Фиброзный периодонтит — подобно гнойному виду, не поддается диагностике на ранних стадия, так как протекает почти бессимптомно. Это постоянное воспаление периодонта (то есть соединительной ткани, которая окружает зубную поверхность). При этом нарушаются связки, которые удерживают зуб в десне, что может привести к потере в зубном ряду.
При этом, данную форму заболевания могут вызвать как независимые факторы, например, проблемы с сердцем и сосудистой системой, так и единичные причины:
- инфекция околозубных тканей;
- глубокий запущенный кариес;
- механическое воздействие и травмы;
- пломба или протез низкого качества;
- хронические гранулирующий или гранулематозный периодонтит;
- проникновение инородных веществ в десна (штифт, дефект инструмента).
Осложнения

Обострение периодонтита, в зависимости от формы поражения зубы, стадийности болезни и расположения пораженного зуба приводит к осложнениям:
-
— воспаление надкостницы или челюсти;
- абсцесс — развитие гнойника из-за разрушения слизистой, кожной и фасциальной клетчатки, при этом новообразования характеризуются в мягких тканях;
- флегмона — прорыв абсцесса;
- гайморит — переход воспалительного процесса в гайморовую пазуху;
- лимфаденит — увеличение лимфатических узлов, расположенных ближе всего к пораженному участку челюсти;
- остеомиелит — распространение инфекции в кость, надкостницу, мягкие ткани.
Помимо воспалительных процессов может произойти вторичная адентия — когда вследствие расслоения костной ткани, зуб просто перестает получать питание и функционировать и выпадает.
Обострение хронического периодонтита, как правило, не проявляется симптоматически на ранних стадиях заболевания, поэтому его можно обнаружить только при профилактическом осмотре с использование рентген-диагностики. Такому виду обследования обязательно должны подвергаться зубы, ранее прошедшие лечение по профилю пульпита или сложного кариеса.
Ранняя диагностика

Важную роль в постановке диагноза является точный полноценный анамнез — опрос (анкетирование) пациента на предмет жалоб, характера боли, истории болезни и предыдущих оперативных вмешательств в ротовую полость.
Абсолютное показание к проведению электроодонтодиагностики и рентгенологического исследования:
Важно! Метод диагностики, основанный на использовании электрического тока, позволяет определить болевой порог пульпы зуба для определения ее жизнеспособности и уровня поражения.
Также для постановки диагноза используются легкие механические манипуляции — постукивания в нескольких положениях (позволяют точно определить пораженный канал). Также возможно использование холодового теста.
При обнаружении хотя бы одного из признаков периодонтита, диагностика переходит на уровень рентгена. Для точности в современных стоматологиях используют компьютерную томографию, где каждый зуб виден в мельчайших подробностях.
Точный тип заболевания могут определять непосредственно при оперативном вмешательстве, поэтому обратитесь в профессиональную клинику, где будут специалисты и инструменты для устранения и лечения данного заболевания. .
Лечение периодонтита

Последовательность действий при периодонтите, зависит от типа и степени поражения.
В любом случае, лечение устраняет причины заболевания и осложнения:
Терапия — полная ликвидация воспалительной микрофлоры в канале зуба.
Последовательность действий в терапевтическом лечении:
- Обезболивание ;
- Изолирование пораженных участков (зубов), то есть наложение коффердама. Это важная часть лечения, так как обработка каналов будет происходить сильнодействующими веществами. Чтобы избежать ожогов мягких тканей.
- Удаление пломбировочного материала и других твердых тканей, препятствующих доступу к пораженным участкам;
- Очистка механичесим и медикаментозным способом каналов от микробов. Промывание и ирригация каналов растворами.
- Определение длины канала ;
- Формирование чистого корневого канала;
- Установка лекарства;
- Пломбирование корневого канала, во избежание попадания микробов на ранее пораженные участки;
- Восстановление функциональных и анатомических особенностей зуба пломбой или протезной конструкцией.
Важно отметить, что в стоматологической клинике Орбиталь лечение периодонтитов проходит с увеличением благодаря микроскопу Carl Zeiss. Что в разы увеличивает успех лечения.
Если консервативными методами не удалось вылечить периодонтит, то на помощь может прийти апикальная хирургия.
Тогда хирург, при условии хорошо запломбированных каналах, может удалить кисту и часть корня, сохранив сам зуб. Но ему нужно также качественно заплобировать канал с другой стороны, ретроградно. Наши хирурги владеют данными методиками и делают это также под микроскопом
К сожалению, иногда разрушение зуба и кости вокруг слишком большое, что единственный выход — это удаление зуба.
При полном удалении стоит рассмотреть возможность единовременной установки протеза или коронки.
Не стоит забывать, что данному заболеванию подвержены не только взрослые с коренными зубами. Периодонтит у детей может быть даже опаснее — воспаление костных тканей происходит в непосредственной близи от сосудов головного мозга и дыхательных путей.
Чтобы оставаться при своих зубах, необходимо тщательно соблюдать гигиену полости рта, меняя зубные щетки и пасты, а также раз в полгода посещать стоматологическую клинику для проведения гигиенической чистке и консультации врача.
Эти действия уберегут от хирургических вмешательств, болевых ощущений и любых дискомфортов, связанных с улыбкой.
В этой статье рассказываем о симптомах, причинах, методах лечения и профилактике десневого воспаления.
Что это вообще?
Воспаление десен — это поверхностное или глубокое поражение тканей пародонта, в которые попадают бактерии или налет. Болячка возникает в основном на фоне гингивита, в более запущенном случае — пародонтита, но еще ее может спровоцировать химический ожог или травма.
При гингивите или генерализованном пародонтите воспалительный процесс обычно охватывает всю десну верхней или нижней челюсти. Ограниченные поражения слизистой в области 1-2 зубов возникают из-за локализованного пародонтита или флюса на фоне периодонтита.
И правда опасно?
Если не обратиться к стоматологу, начнется увеличение пародонтальных карманов, оголение корней и разрушение костной ткани. От этого уже не далеко до удаления 😟
По каким симптомам можно определить?
Первые признаки воспаления можно определить в домашних условиях. Если вы ощущаете боль или замечаете кровянистые выделения во время еды и чистки зубов, не откладывайте запись к стоматологу. Не игнорируйте:
- Покраснение, формирование белого налета на деснах.
- Отек слизистой оболочки полости рта.
- Кровоточивость десен, привкус металла.
- Неравномерность высоты десневого края, оголение шеек зубов.
- Появление неприятного запаха изо рта.
Локализация воспаления
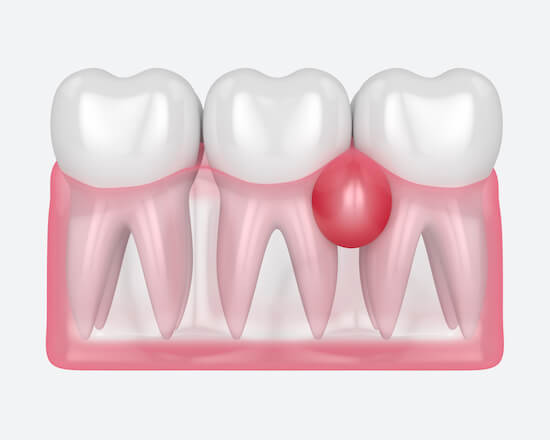
Воспаление слизистой может начаться сразу или через какое-то время после протезирования. В апикальной части корня образуется периодонтальный абсцесс, а в десневом кармане скапливается гной.
В другом случае воспаление может затрагивать только краевую десну или десневой сосочек. Воспалительный процесс ограничен проблемной зубной единицей.
Причины: корневые каналы зуба под коронкой плохо запломбированы, в апикальной части зуба имеется очаг инфекции.
Некачественная коронка с нависающим краем может травмировать мягкие ткани.

Если воспалилась десна около зуба, причиной может быть локализованный пародонтит, периодонтит или травмирующий фактор (острый край пломбы).
При периодонтите пациент ощущает боли при надавливании, а рядом с проблемным зубом образуется болезненная шишка на десне. Пародонтит вызывает припухлость десневого кармана, при осторожном нажатии выделяется гной, оголяется шейка корня, зубная единица начинает расшатываться.

В области большинства зубов
Воспаление десневого края охватывает весь ряд или большую часть зубов. Как правило, это происходит на фоне зубного камня. Во время чистки в проблемной области появляется кровоточивость
Причина: неудовлетворительная гигиена полости рта. Бактерии скапливаются на зубах и образуют твердые отложения, которые раздражают десна и разрушают костную ткань. Развивается хронический гингивит, при отсутствии лечения — пародонтит.
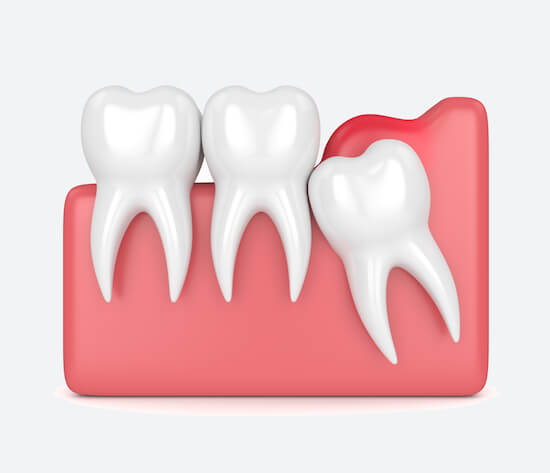
Возле зуба мудрости
Причина: опухание десны над зубом мудрости (перикоронит). Воспаление начинается, если между слизистой оболочкой и жевательной частью скапливается налет или остатки пищи.
Причины воспалительных процессов в десне
Десенные заболевания развиваются по следующим причинам:
- Естественная микрофлора. Главный виновник болезни — бактерии в полости рта. В нормальных условиях микроорганизмы безопасны. Если иммунитет ослаблен сильным стрессом, несбалансированным питанием, химиотерапией, системными заболеваниями, развивается патогенная микрофлора. Она вызывает воспалительный процесс в мягких тканях десны.
- Неправильный уход за полостью рта. Из-за нерегулярной или неправильной чистки на зубах скапливается мягкий налет, который затвердевает и образуют зубной камень. Бактерии в зубном камне вызывают гингивит, а при отсутствии лечения — хронический пародонтит.
- Хроническое травмирование. Механическая травма возникает после ошибки в ходе ортопедической процедуры. Если кламмер протеза, нависающий край пломбы или коронки задевает мягкие ткани, десна начнет опухать. Пациент не обращает внимания на симптомы, потому что привыкает к ортопедической конструкции. Если не обратиться к стоматологу, начнутся патологии.
- Травматический прикус (окклюзионный контакт). Патология возникает, если зубы неравномерно смыкаются. Часть зубных единиц при жевании перегружаются, из-за чего в этой области челюсти воспаляется десневой край и разрушается костная ткань. Неправильный прикус может быть врожденным или приобретенным вследствие неплотного прилегания пломбы или коронки.
- Относительные причины. Воспалительные процессы мягких тканей активизируются на фоне снижения иммунитета при гормональных перестройках во время беременности, подросткового периода. Некоторые болезни также способствуют воспалению десен (диабет, аутоиммунные нарушения, заболевания ЖКТ). Курение тоже провоцирует воспалительные процессы из-за раздражения слизистой оболочки.
Консультация, снимок и план лечения бесплатно
Уже получили вашу заявку
Мы обязательно свяжемся с вами в ближайшее время и проконсультируем по всем имеющимся вопросам.
Нет времени ждать? Позвоните:

Какие заболевания вызывают воспаления десен?
Рассмотрим основные десенные болезни, их симптомы, последствия для пациента, способы устранения.
Гингивит
Воспалительное заболевание краевой части слизистой оболочки. Десна начинают кровоточить, отекают, меняют цвет, появляется дискомфорт, зуд. Изменяется форма десневого края, но не затрагиваются костные ткани альвеолярного отростка.
Первые симптомы: кровоточивость, покраснение и припухлость десен, незначительная боль до/после чистки зубов. При прогрессировании заболевания появляется неприятный запах изо рта, увеличиваются межзубные сосочки.
Подход к лечению: в начальной стадии лечение гингивита заключается в профессиональной гигиене полости рта. После процедуры стоматолог выпишет противовоспалительный курс (антисептик, гель, ополаскиватель) для домашнего лечения.
Хирургическое вмешательство понадобится только в запущенной стадии. При гормональных нарушениях, лечение гингивита направлено на устранение системной причины заболевания.
Пародонтит
Пародонтит поражает глубокие слои альвеолярного отростка. Как правило, является осложнением хронического гингивита. Помимо кровоточивости и отеков начинается углубление пародонтальных карманов, уменьшение высоты десневого края, оголяется шейка зуба. Со временем происходит разрушение связочного аппарата и надкостницы, зубные единицы теряют опору, расшатываются и выпадают.
Подход к лечению: лечение пародонтита проводят строго в стоматологической клинике. Воспалительный процесс останавливают с помощью десневого кюретажа (открытого/закрытого). Во время этой процедуры пародонтальные карманы очищаются от гноя и отложений. После этого пациент проходит курс противовоспалительной терапии. Чтобы восстановить зубодесневые соединения, проводят наращивание костной ткани и шинирование зубных единиц.
Эффективное лечение пародонтита аппаратом Вектор
Лечение хронического пародонтита системой Vector позволяет эффективно очистить пародонтальные карманы с минимальным травмированием десен!
Прибор досконально очищает зубную эмаль от мягкого налета и зубных камней в поддесневых карманах. Аппарат очищает поверхность и защищает от рецидива воспаления. Бактериальные отложения смываются, а для защиты от инфекции полируется поверхность корня.
Флюс (на фоне периодонтита)
Это гнойное воспаление, поражающее надкостницу. Флюс (периостит) визуально напоминает шишку, наполненную гнойным экссудатом. У пациента начинает отекать щека, нос, губы или участок под челюстью. Поднимается температура тела, увеличиваются лимфатические узлы, усиливается дискомфорт в пораженной зоне.
В стоматологии используются два метода лечения флюса:
Консервативный: после препарирования и очистки корневых каналов врач назначает противовоспалительные препараты, антибиотики, полоскания.
Хирургический: В более сложных клинических случаях требуется хирургическое вмешательство. Проводят вскрытие десневого лоскута, удаляют гной методом дренирования с последующей антисептической обработкой апикальной области зубного корня.
Воспалилась десна — как и чем лечить?
Каждый клинический случай воспаления ротовой полости требует разного лечения. Лучше всего пройти профессиональное обследование, чем пытаться снять боль самостоятельно. Это поможет исключить опасные патологии, которые можно не заметить при самообследовании дома.
Когда нужно обратиться сразу в стоматологию?
Не стоит дожидаться явных болей или дискомфорта, чтобы пойти в стоматологическую клинику. Вы можете забежать на бесплатную консультацию к стоматологу в любой свободный для вас день. После стоматологической диагностики, лечение можно продолжить дома.
Этапы лечения воспаления десен
Осмотр и обследование
Врач-пародонтолог осмотрит ротовую полость. При необходимости направит пациента на рентген-диагностику (панорамный снимок и КТ), чтобы проверить, насколько сильно затронуты твердые ткани пародонта.
Устранение причины воспаления
Если причина в неправильном пломбировании (протезировании) проводят корректировку. Нависающий острый край пломбы или коронки стачивают бором. Иногда ортопедическую конструкцию заменяют.
При неправильном прикусе, необходима консультация врача-ортопеда и коррекция дефекта. Травматический прикус устраняется избирательной шлифовкой зубов.
Воспаление на фоне гормонального сбоя (беременность, сахарный диабет) требует дополнительного обследования и консультации эндокринолога.
При апикальном периодонтите проводится антисептическая обработка и перепломбировка корневых каналов проблемного зуба.
Для снятия воспаления слизистой при гингивите, начальном пародонтите проводят профессиональную чистку. Для устранения гингивита, как правило, достаточно одной процедуры в клинике и недельного курса антисептических полосканий на дому.
Пародонтит требует дополнительного лечения — проводится кюретаж пародонтальных карманов по открытой или закрытой методике после гигиенической чистки. Хорошие результаты дает лечение аппаратом Вектор. В запущенных случаях может потребоваться наращивание десны, костная пластика. Если зубы расшатаны, их удаляют и проводят имплантацию.
Врач назначает препараты для проведения домашнего лечения. Обучает пациента правилам гигиены полости рта.
Чем снять воспаление в домашних условиях?
Ополаскиватели с антисептическим действием помогают провести дезинфекцию полости рта от налета, бактерий. О чем нужно помнить? Важна правильная концентрация, раствор после полоскания нельзя глотать, у всех антисептиков разный курс приема.
В состав гелей для лечения пародонтита и гингивита входит антисептик для уничтожения патогенных бактерий. Мази стоит комбинировать с полосканиями полости рта. После процедуры полоскания проводят аппликацию геля на десну — средство наносят пальцем на внутреннюю/внешнюю сторону пародонта.
Лечебные зубные пасты уменьшают боль, дискомфорт, снижают кровоточивость тканей пародонта, обеспечивают противовоспалительный эффект. Паста помогает провести профилактику пародонтоза, гингивита или гнойника. В состав лечебной зубной пасты входит антисептик, вяжущие компоненты (лактаты цинка или алюминия), минеральные соли, экстракты лекарственных трав.
Тщательные манипуляции на деснах активизируют кровообращение, насыщают ткани кислородом, снимают отек, укрепляют. Процедуру проводят два раза в день щеткой или пальцами. Техника массажа по этапам: поглаживание здоровых участков, растирание круговыми движениями тканей пародонта, надавливание, сжимание пальцами отдельных участков.
Чтобы защитить полость рта от бактерий, необходимо укрепить иммунитет. Воспаление чаще всего связано с дефицитом витаминов комплекса: A, D, B или минеральных компонентов: кальций, фосфор.
Чем лечить — медикаментозные препараты и народные средства
В качестве медикаментозной терапии стоматологи рекомендуют использовать быстродействующие недорогие противовоспалительные средства.
Чем полоскать рот?
В домашних условиях можно воспользоваться доступными антисептическими растворами:
- Хлоргексидин. Эффективный антисептик для устранения инфекции, защищает слизистую до 8 часов с момента полоскания. Для полосканий используются растворы с концентрацией: 0,1-0,2%. Раствор нельзя глотать.
- Мирамистин. Универсальное средство против бактерий и вирусной инфекции. Концентрация: 0,01%.
- Фурацилин. Антибактериальный раствор для полосканий каждые 2 часа.
- Ротокан. При воспалении десен обезболивает мягкие ткани пародонта на основе растительных компонентов. Полоскать рот 3 раза в день.
Какие мази подходят для лечения десен?
Наиболее эффективны противовоспалительные мази (гели):
- Холисал. Мазь для десен с обезболивающим и дезинфицирующим действием. Применяется после полоскания: наносится с внешней/внутренней стороны десен. В течение 10 дней (утром/вечером).
- Пародонтоцид. На основе эфирного масла растительного происхождения. Наносится 2-3 раза в день сроком до 2 недель.
- Curasept. Швейцарская мазь, более дорогая, но содержит в составе в 10 раз больше хлоргексидина, а гамамелис создает противовоспалительный эффект
Какой антибиотик подходит?
Антибактериальные препараты снижают распространение патогенных бактерий. Стоматолог может назначить антибиотик при лечении периостита, пародонтита, а также для профилактики инфекционного процесса.
- Амоксициллин. Эффективный недорогой препарат при флюсе или опухании корней. Дозировка: 500 мг 3 раза в день периорально в течение недели.
- Азитромицин. Альтернативный препарат если у пациента аллергия на бета-лактамные антибиотики. Обладает накопительным эффектом (сохраняется в организме несколько дней по окончании приема). Дозировка: первый день 1000 мг, затем 1 раз в день по 500 мг до 3 суток.
- Метронидазол. Принимается с другими антибиотиками для лучшего эффекта. Назначается для комплексного лечения пародонтита, не влияет на микрофлору полости рта. Дозировка: 500 мг/3 раза в сутки в течение 10 дней.
Прием антибиотиков строго по назначению доктора!
Не принимайте антибиотики самостоятельно, обязательно проконсультируйтесь с врачом! Применяйте антибактериальные препараты по рекомендованной доктором схеме.
Чем снимают воспаление в народной медицине?
Народные средства предполагают использование растворов на основе трав для полоскания. Такие средства лучше всего совместить с профессиональным лечением. Народные антисептики:
- Отвар на коре дуба/аптечной ромашке. Создает вяжущий эффект при гингивите. Как заварить? Один пакетик или столовая ложка на стакан кипятка, остудить. Полоскать до 6 раз в день.
- Настойка прополиса. Пчелиный воск применяется для полосканий (антисептик) в растворенном виде или для компрессов (прикладывать как жвачку).
- Раствор соды/соли. Обеззараживающее действие. Но нельзя применять при открытых ранах или гнойных выделениях. В стакан кипяченой воды (250 мл) положить чайную ложку соды (можно добавить щепотку соли).
Какие зубные пасты помогут при воспалении?
Лечебные зубные пасты следует использовать только в профилактических целях с ограниченным сроком (до 3 недель).
Как провести профилактические мероприятия?
Чтобы предупредить воспалительный процесс:
- Чистите зубы правильно. Регулярность+правильная зубная щетка с пастой.
- Не забывайте очищать рот после еды. Достаточно прополоскать полость рта обычной водой или слабым солевым раствором.
- Используйте дополнительные средства гигиены. Зубная нить+ ершик для очищения межзубных промежутков, ирригатор.
- Составьте полноценный рацион питания (профилактика заболеваний ЖКТ). Потребляйте больше свежих овощей и фруктов, меньше углеводов и сахаров.
Возьмите за правило регулярно посещать стоматолога. Это поможет выявить проблему заранее и устранить ее на начальной стадии. Тем более во многих стоматологических клиниках консультация стоматолога бесплатная.
Читайте также:

