Опухли половые губы при молочнице при беременности
Обновлено: 18.04.2024
Нередко в практике специалистов встречаются пациенты, которые жалуются на воспаление, отеки и опухание половых губ. Зачастую такие симптомы - признак воспалительных заболеваний органов репродуктивной системы, кандидоза, неспецифических и специфических инфекций, аллергических реакций и др. Однако, стоит отметить, что такие симптомы на коже могут появляться в результате влияния внешних факторов.
В гинекологии воспалительный процесс в области наружных женских половых органов называют вульвитом. Данная патология имеет ряд симптомов среди которых также зуд, гиперемия, отек половых губ и болезненность при сексе .
Стоит отметить, что вульвит как и все воспалительные процессы делят на острый, когда симптомы ярко выражены, и хронический или затяжной, когда проявления носят стертый характер.
Причин для появления вульвита множество. Он возникает в случае:
- несоблюдения правила интимной гигиены, когда женщина редко подмывается или меняет тампоны/прокладки реже, чем положено
- внешнего воздействия на кожу при страстном половом контакте, при удалении волос в интимных местах, при постоянном ношении узкой одежды из грубых тканей
- аллергические реакции на агрессивные бытовые средства и средства для интимной гигиены
- нарушение гормонального фона и эндокринные заболевания, такие как ожирение, сахарный диабет и тд.
У детей причиной вульвита может быть диатез или неправильная гигиена, а также расчесы вследствие глистной инвазии.
Воспалительный процесс на половых губах также может появляться во время беременности, особенно если женщина носит синтетическое нижнее белье, неподходящее по размеру. Также вульвитом часто страдают женщины после родов, так как во время этого процесса происходит травмирование влагалища и половых губ.
Воспаление половых губ может являться симптомом воспалительных заболеваний гениталий, вызванных дисбиозом - молочницы, неспецифического вагинита. В данном случае воспаление затрагивает также и влагалище - развивается вульвовагинит. Вульвовагинит также может быть вызван специфическими возбудителями - трихомонадами, гонококками, хламидиями и тд. Такие заболевания передаются половым путем.
Воспаление половой губы может быть признаком бартолинита - воспаления бартолиновой железу. Эта большая вестибулярная железа выделяет секрет, который увлажняет влагалище и выступает естественной смазкой при половом акте. Воспаление приводит к закупорке и скапливанию жидкости внутри железы. При остром воспалении ощущается боль, которая усиливается при движении и половом контакте.
Определить причину воспалительного процесса в области вульвы самостоятельно довольно непросто. Для точной диагностики и получения своевременного лечения необходимо посетить специалиста. Врач соберет анамнез, проведет осмотр и направит на дополнительные исследования. Полученные результаты позволят не только установить причину воспаления, но и исключить ряд заболеваний.
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! Не переживайте , это не угроза у вас. У вас идёт бак.вагиноз . Проставьте свечи гексикон по1 свече на ночь -7 дней, чтобы снять воспаление , и ацилакт свечи , чтобы восстановить микрофлору влагалище . Ничего страшного нет.

Галимат, а может быть какой-то наружний крем послветуете?бепантен не помогает.И еще подскажите пожалуйста что будет если во влагалище попадет кусочек ваты глубоко?

Галимат, там совсем маленький кусочек,я внутри аппликатора решила помыть ватной палочкой и возможно совсем маленький кусочек отщепился и вылетел со свечей



Галимат, а там написано что она от кандида,а у меня нет моллочницы,у меня другая проблема-кишечная флора во влагалище(энтероккоки коли и фекалис в титре 10^8),дисбиоз влагалища. я на ночь ставлю лактожиналь и вагилаком смазываю вход во влагалище. делаю это на ночь(как воосстановление флоры после б-фагов),а утром и днем могу использовать эту мазь?или сколько раз в день?


Добрый день.
Если у вас нет больше других жалоб ( тянущие боли внизу живота и др.), то об угрозе преждевременных родов говорить нет необходимости.
Относительно жалоб во влагалище, то я вам уже говорил что бактериофаги редко в данной ситуации помогают.
Но тем не менее необходимо доставить лактожинать и сдать контрольный анализ.
Тогда можно будет сделать какие то выводы.
Пока ничего страшного нет.
Алексей, здравствуйте,у меня снаружи жалобы,краснота ,ждение,я все по той же проблеме(кишечная флора во влагалище),бактериофаги закончила,ставлю лактожиналь с вагилаком гель,27 апреля к врачу на анализы,срок 24-25 недель.Подскажите пожалуйста чем можно снаружи еще мазать слизистую?у меня только бепантен(не помогает),и пимафукорт мазь,не знаю можно ли ее,молочницы нет


Алексей, подскажите пожалуйста,а если я свечу при беременности ставила аппликатором,а свеча немного присыхала к аппликатору и выталкивалась резко с большой скоростью,это может навредить?или ни на что не влияет?

Алексей, спасибо большое,подскажите пожалуйста,еще один вопрос-я тщательно помыла руки с мылом перед введением свечи,а когда начала вводить,легла и пришлось руками приподнять майку которую ношу по дому и которая точно не стерильна и далее этими руками к слизистой коснулась.Так делать нельзя?я могу чем-то инфицироваться?перед введением свечи нельзя ничего тоогать и ни к чему прикасаться?а по поводу вульвита-там такой же кошмар как и был до б-фагов,ничего не помогает,все очень красное,и щипит как ибыло,жду анализы,молюсь надеюсь что назначат то что мне поможет!

Таким образом вы не занесете инфекцию.
Необходимо антибактериальное лечение.
Пока подмывайтесь цитеалом, лактоцидом.

Примерно каждая третья женщина на планете страдает молочницей, а во время беременности риск развития инфекции повышается в несколько раз! Почему так происходит? Чем опасна инфекция для будущего малыша? Можно ли вылечить заболевание во время беременности? Рассмотрим эти вопросы подробно.
Почему возникает болезнь у беременных?
Молочница или вульвовагинальный кандидоз представляет собой инфекционное заболевание, которое вызывается дрожжеподобными грибами рода Candida. Эти микроорганизмы в малом количестве могут присутствовать во влагалище, толстой кишке абсолютно здоровой женщины. Однако при определенных условиях наблюдается активный рост их численности, который сопровождается воспалением.
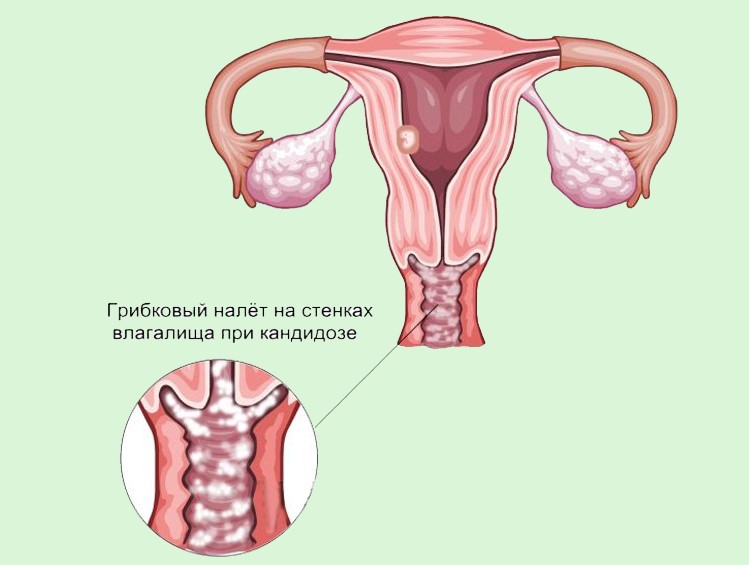
Почему у беременных женщин повышен риск развития молочницы?
Все дело в том, что во время беременности меняется микрофлора влагалища: в ней уменьшается количество лактобактерий. Лактобактерии необходимы для поддержания нормального уровня pH влагалища и подавления роста числа патогенных микроорганизмов, в том числе грибов рода Candida.
Вторая причина появления молочницы у беременных — снижение иммунитета, которое является необходимым условием для нормального вынашивания плода. Во время гестации в женском организме начинают синтезироваться особые вещества. Их первостепенная задача — не допустить образование антител, способных вызвать отторжение клеток плода иммунной системой матери.
К дополнительным провокаторам развития молочницы относятся:
- неправильная интимная гигиена. Если во время принятия душа женщина направляет струю воды от анального отверстия к лобку, это способствует попаданию кишечной микрофлоры во влагалище. В результате нарушается физиологическое соотношение между лактобактериями и патогенными микробами;
- хронические воспалительные процессы, при которых обычно снижен иммунитет;
- ношение синтетического белья. Ненатуральные ткани плохо пропускают кислород, необходимый лактобактериям для нормальной работы;
- постоянное использование ежедневных прокладок, которые мешают нормальной циркуляции воздуха. При использовании прокладок в зоне влагалища повышается температура и образуется влажная среда. Это самые благоприятные условия для размножения кандид;
- длительный прием антибактериальных средств;
- переохлаждение.
Какие симптомы указывают на молочницу?
К основным признакам заболевания относятся:
- обильные или умеренные белые выделения творожистой консистенции из влагалища;
- гиперемия и отечность в области вульвы, влагалища. На слизистых оболочках половых органов могут формироваться трещины;
- зуд, жжение в области влагалища. Неприятные ощущения усиливаются после принятия душа, интимной близости, мочеиспускания, во время сна;
- дискомфорт, боль во время полового акта.
Методы диагностики
Как лечится молочница во время беременности?
Сложность лечения молочницы во время беременности заключается в том, что важно соблюдать равновесие между лечебным эффектом и безопасностью плода. В первом триместре гестации происходит закладка внутренних органов эмбриона, и будущий ребенок еще не защищен плацентой. В связи с этим применяются только препараты местного действия, которые не проникают в системный кровоток. Например, на основе натамицина. Во втором и третьем триместрах гестации, когда большинство органов и систем плода уже сформировано, врач может посоветовать использовать более широкий спектр препаратов.
Во время лечения рекомендуется отказаться от интимной близости или использовать во время полового акта барьерные средства контрацепции.
При лечении заболевания важно строго придерживаться схемы, назначенной специалистом. Если ее не соблюдать, то лечебного эффекта не будет, а заболевание может стать хроническим. Вылечить хронический вульвовагинальный кандидоз гораздо сложнее.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Опасно ли заболевание для беременной и плода?
Каждую будущую мамочку волнует влияние молочницы на ее будущего ребенка. И такие волнения не напрасны. Несмотря на то, что заболевание в большинстве случаев не приносит вреда плоду, осложнения все же возможны. В некоторых ситуациях вульвовагинальный кандидоз приводит к следующим последствиям:
- гипоксии плода;
- подтеканию околоплодных вод;
- выкидышу, преждевременным родам.
Одним из самых опасных осложнений молочницы при беременности является инфицирование плода, которое может произойти как в дородовый период, так и во время родоразрешения.
Наиболее высокий риск заражения возникает во время прохождения плода через инфицированные родовые пути. При родоразрешении путем кесарева сечения заражение ребенка также возможно. Инфицирование особенно опасно для недоношенных детей. У таких малышей ослаблена работа иммунной системы, и любая инфекция протекает тяжело.
Заболевание может нанести вред не только будущему малышу, но и самой беременной. Кроме неприятной симптоматики, кандиды способны вызывать воспалительные процессы органов малого таза. Если инфекция поражает мочевыделительную систему, то могут развиться уретрит (воспаление мочеиспускательного канала), цистит (воспаление стенок мочевого пузыря). После родов у многих женщин наблюдается кандидозный эндометрит, при котором происходит воспаление внутреннего слизистого слоя матки.

В чем заключается профилактика молочницы?
Полностью защитить себя от молочницы во время беременности невозможно, однако каждая женщина в состоянии снизить риск заболевания. Для этого нужно:
- соблюдать правила интимной гигиены: регулярно принимать душ, подмываться в правильно направлении (от лобка к заднему проходу);
- носить свободное белье из натуральных тканей;
- не использовать 24 часа в сутки ежедневные прокладки. Также стоит обращать внимание на их своевременную замену;
- не переохлаждаться;
- рационально питаться, включать в меню продукты, обогащенные витаминами и микроэлементами.
Заключение
Главное правило для любой беременной женщины — своевременное посещение акушера-гинеколога. Регулярное медицинское обследование позволяет обнаружить молочницу на ранней стадии и вовремя начать грамотное лечение.

К.м.н., доцент кафедры акушерства и гинекологии Лечебного факультета РНИМУ им. Н.И. Пирогова, врач акушер-гинеколог высшей квалификационной категории.

Во время беременности к своему здоровью нужно относиться еще более внимательно: любая инфекция или вирус могут воздействовать на плод. Но сделать это не так-то просто: из-за перестроек в организме будущей мамы иммунитет снижается, и риск заболеть значительно возрастает. Так молочница или вульвогинальный кандидоз у беременных женщин встречается в три раза чаще. Во время беременности молочница чревата осложнениями и может возрасти риск преждевременных родов или невынашивания беременности. Также если во время родов ребенок пройдет через инфицированные родовые пути, то тоже может заразиться кандидозом. Итог — поражение ротовой полости, пищевода и кожи. У недоношенных детей последствия могут быть еще серьезнее: кандидозная пневмония и даже грибковый сепсис. Поэтому так важно вовремя распознать болезнь и подобрать правильное лечение. К счастью, терапию можно начинать при любом сроке беременности.
Молочница у беременных: причины
- Снижение иммунитета
Главная причина активного размножения грибка рода Candida у беременных женщин — снижение защитных функций организма. Иммунитет снижается по естественным причинам: чтобы плод не был отторгнут организмом матери. Это помогает благоприятному росту и развитию малыша, но делает его маму более восприимчивой к инфекциям, в том числе и к молочнице. - Гормональный дисбаланс
Во время беременности значительно меняется гормональный фон: увеличивается количество эстрогенов. Из-за этого слизистая оболочка влагалища производит больше гликогена, что приводит к активизации грибка рода Candida. - Злоупотребление углеводами
Как бы не хотелось сладкого, стоит тщательно следить за своим питанием — сахар провоцирует рост грибковой флоры. А глюкоза у беременных утилизируется медленнее, чтобы легче и быстрее попадать к плоду. - Стресс
При беременности эмоциональный фон становится нестабильным, настроение быстро меняется, а небольшие проблемы могут восприниматься как конец света. Из-за постоянного эмоционального напряжения вырабатывается гормон стресса — кортизол. Он поддерживает тонус организма, но в некоторых случаях может нарушить работу иммунитета. - Несоблюдение интимной гигиены
Ежедневные прокладки создают идеальную среду для размножения кандиды. Чтобы этого не случилось, регулярно меняйте средство гигиены и не забывайте подмываться минимум раз в сутки. - Тесное белье
В плотных колготках и тесном синтетическом белье кожа постоянно потеет — создаются идеальные условия для роста грибов и бактерий. - Любовь к антибактериальному мылу
В самих по себе антибактериальных средствах нет ничего плохого — антисептиком можно, например, обрабатывать кожу после эпиляции. Но ежедневно пользоваться антибактериальным мылом не стоит: у него довольно агрессивный состав, который увеличивает риск пересушить слизистую и нарушить микрофлору влагалища. А это может привести к избыточному размножению грибов рода Candida. - Недолеченные болезни
Хронические заболевания: патология щитовидной железы, сахарный диабет, недолеченные воспалительные процессы половых путей — также могут стать причиной появления кандидоза.
Симптомы заболевания
Молочница всегда проявляется одинаково:
- Влагалищные выделения
Обычно они густые, похожие на творог, белого или желтоватого оттенка. Но иногда могут быть жидкими и прозрачными. Такие обильные выделения бывают похожи на околоплодные воды и могут напугать будущую маму. Если вы заметили такой признак, обязательно обратитесь к врачу и сдайте тест на определение подтекания околоплодных вод. - Зуд и жжение
В области вульвы и влалагалища появляются неприятные ощущения, которые усиливаются во время мочеиспускания или водных процедур. - Покраснение и отек половых органов
Постоянные выделения из влагалища раздражают половые губы и промежность. - Боль во время полового акта
Из-за молочницы во время занятия сексом может появляться дискомфорт и болезненные ощущения, из-за которых некоторые женщины решают отказаться от интима. - Резкий запах
Из-за большого количества выделений из половых органов может появиться прелый или кисловатый запах.
Диагностика
У женщины в положении присутствуют характерные влагалищные выделения — бели. Они обильные, белые, по консистенции напоминают разведенную сметану. Поэтому, основываясь только на одном симптоме, определить молочницу у беременных нельзя — обязательно нужно взять мазок.
С помощью гинекологического зеркала врач осмотрит слизистую влагалища и шейки матки, оценит характер выделений и проверит, есть ли воспаление. Возьмет мазок. Анализ определяет уровень лейкоцитов и наличие грибка.
При рецидивирующем вульвовагинальном кандидозе может потребоваться сдать бактериологический посев. Он выявит возбудителя и его чувствительность к различным препаратам.
Методы лечения
Грибок Candida albicans — это условно-патогенный микроорганизм. Он всегда присутствует на слизистых: во рту, кишечнике и влагалище, поэтому полностью от него избавиться невозможно, да и не нужно. Обычно грибок никак не проявляет себя. Но при гормональных колебаниях или на фоне нарушения иммунитета, он начинает усиленно размножаться — появляется кандидоз. Во время беременности лечить его нужно обязательно под руководством врача, чтобы не нанести вред ребенку.
Разбираемся, какие методы борьбы с молочницей можно применять в каждом триместре.
Первый триместр
На ранних сроках беременности лечить молочницу не так просто: в этот момент начинаются формироваться жизненно важные органы ребенка, поэтому выбор лекарств ограничен. Можно использовать только местные средства: вагинальные свечи, суппозитории или кремы. Обычно гинекологи прописывают препараты на основе натамицина. При этом грибок может оказаться устойчивым к разрешенным веществам, поэтому вылечить кандидоз будет трудно.
Лечение молочницы в первом триместре должно не только облегчать симптомы молочницы, но и стимулировать местный иммунитет и восстанавливать микрофлору влагалища.
Второй триместр
Для лечения молочницы во втором триместре спектр разрешенных препаратов шире: можно использовать препараты на основе клотримазола. Выбор конкретного лекарственного вещества всегда должен оставаться за врачом. Начинать лечение самостоятельно опасно: это может грозить рецидивом молочницы и даже осложнениями беременности.
Третий триместр
В третьем триместре плод уже полностью сформирован, поэтому список разрешенных препаратов расширяется. На этом сроке можно с осторожностью применять большинство местных форм антимикотиков или противогрибковых препаратов. В это время особенно важно полностью избавиться от болезни, иначе во время родов можно инфицировать ребенка грибком.
Читайте также:

