Орнитоз хламидийный что это
Обновлено: 18.04.2024
Орнитоз (хламидиоз птиц, пситтакоз) является зооантропонозным заболеванием, т.е. общим для человека и животных.
Орнитоз у людей вызывает внутриклеточный паразит - хламидия пситтаци. Это очень устойчивый микроорганизм, который в окружающей среде может сохраняться до 2-3 недель.
Передают инфекцию домашние и дикие птицы (индюшки, куры, гуси, попугаи, канарейки, голуби, воробьи, дикие гуси и множество других).
Возбудитель быстро погибает при гниении, при 60°С - в течение 10 минут, в сухом состоянии до 5 недель, при комнатной температуре и солнечном свете до 6 дней, в воде - 17 дней, в помете птиц - 4 месяца и более.
Инкубационный период хламидии пситтаци составляет примерно 7-10 дней. Чаще всего у больного развивается так называемая хламидиозная, или орнитозная, пневмония, при которой поражаются бронхи и легкие.
Человек заражается от больных домашних и диких птиц при контакте с ними, а также от носителей орнитозной инфекции или объектов внешней среды, которые инфицированы возбудителем орнитоза.
Хламидия пситтаци попадает в организм человека воздушно-капельным путем. Больные птицы выделяют бактерии, которые оседают на их перьях, окружающих предметах, в пыли. Например, когда уличные голуби машут крыльями, они подбрасывают возбудителей в воздух. Если при этом если не закрыть лицо, то можно случайно вдохнуть целое облако микробов.
Заразиться можно если подкармливать птиц с руки, подбирать выпавшие перья и насыпать корм в скворечник.
При контактном пути передачи человек заражается через поврежденные слизистые оболочки и кожные покровы. Также заболевание может возникнуть при употреблении недостаточно качественно обработанных (загрязненных) пищевых продуктов.
Симптомы заболевания орнитозом начинаются проявляться остро - с сухого кашля, высокой температуры (около 39 °С), слабости, головной и мышечной боли. Также появляются признаки ларингита - ощущение осиплости или даже полная потеря голоса. Больной становится апатичным, перестает есть. С 5-7 дня появляются боли грудной клетке, одышка, кашель с кровянисто-слизистой мокротой.
При алиментарном пути передачи возбудитель попадает в желудок и двенадцатиперстную кишку. Он внедряется в клетки кишечника, повреждая его стенки. При этом больного могут беспокоить тошнота, рвота, жидкий стул.
Летальность при орнитозе не высокая (2-3%), но могут возникать рецидивы и переход болезни в хроническую форму.
Человек, болезнь которого вызвана хламидией пситтаци, не представляет опасности заражения для окружающих.
Чаще всего болезнь поражает тех, у кого ослаблен иммунитет.
К группе риска заражения респираторным хламидиозом относятся:
- дети, у которых иммунитет еще не сформировался полностью, поэтому он не способен защитить организм от инфекции;
- лица пожилого возраста, так как с возрастом защитные силы организма снижаются. В первую очередь это объясняется понижением продукции антител, из-за чего восприимчивость к инфекции повышается;
- лица с заболеваниями иммунной системы (ВИЧ-инфицированные, онкологические больные).
- избегание контакта с дикими, домашними и синантропными птицами, которые представляют собой потенциальный источник хламидийной инфекции;
- изоляция больных лиц с признаками респираторного заболевания;
- использование средств индивидуальной защиты (маски);
- проветривание и дезинфекция помещения и объектов, с которыми контактировал больной;
- укрепление общего иммунитета.
Помните! Болезнь легче предупредить, чем лечить. Следите за состоянием своего здоровья и в случае появления признаков инфекционного заболевания, недомогания, температуры и/или других симптомов заболевания, немедленно обращайтесь к врачу.
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Сахалинской области, 2006-2022 г.
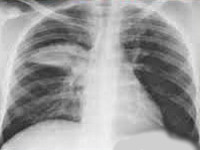
Хламидийная пневмония – это инфекционно-воспалительный процесс в легких, вызванный облигатными внутриклеточными бактериями рода Chlamydia и Chlamydophila. Для хламидийной пневмонии характерны респираторные проявления (ринит, трахеобронхит), малопродуктивный кашель, субфебрильная и фебрильная температура, внелегочные симптомы (артралгия, миалгия). При постановке диагноза учитываются аускультативные и рентгенологические данные, однако решающая роль принадлежит лабораторной диагностике (ИФА, МИФ, ПЦР и др.). Для терапии хламидийной пневмонии применяются антимикробные средства (макролиды, тетрациклины, фторхинолоны), иммуномодуляторы, физиопроцедуры.
МКБ-10
Общие сведения
Хламидийная пневмония – этиологическая разновидность атипичной пневмонии, возникающая при инфицировании дыхательных путей различными видами хламидий - Ch. рneumoniae, Ch. psittaci и Ch. trachomatis. Считается, что ежегодно среди внебольничных пневмоний от 5 до 15% случаев вызываются хламидиями; во время эпидемических вспышек этот показатель может составлять 25%. Чаще всего заболевают взрослые, случаи хламидийной пневмонии у новорожденных связаны с заражением от матерей, больных урогенитальным хламидиозом.
Бессимптомное носительство хламидий в носоглотке определяется более чем у половины взрослых и 5-7% детей, поэтому вероятность передачи инфекции с респираторными секретами очень высока. Описаны внутрисемейные вспышки хламидийной пневмонии, а также случаи массовой заболеваемости в изолированных коллективах.

Причины
Характеристика возбудителя
Из всего многообразия представителей семейства Chlamydiaceae в этиологическом отношении практический интерес для пульмонологии представляют три типа хламидий: Chlamydophila pneumoniae, Сhlamydia trachomatis и Chlamydophila psittaci.
- Ch. pneumoniae служит самым частым возбудителем респираторных хламидиозов (в том числе хламидийного фарингита, синусита, бронхита, пневмонии) у пациентов всех возрастов.
- С Сh. trachomatis связана заболеваемость трахомой, мочеполовым хламидиозом, венерической лимфогранулемой, а также хламидийной пневмонией среди новорожденных и грудничков до 6 месяцев. Также с этим типом хламидий ассоциированы пневмонии у иммунокомпрометированных лиц и сотрудников лабораторий.
- Ch. psittaci рассматривается как возбудитель орнитоза (пситтакоза), часто протекающего в форме тяжелой интерстициальной пневмонии.
Механизм передачи
Пути заражения каждой разновидностью хламидий отличаются, однако все типы могут распространяться гематогенным путем. Передача Ch. pneumoniae от человека к человеку осуществляется преимущественно воздушно-капельным и контактно-бытовым путями. Инфицирование штаммом Ch. psittaci происходит воздушно-пылевым или фекально-оральным путем при вдыхании пыли или употреблении пищи, содержащей биологические секреты птиц-переносчиков инфекции (попугаев, канареек, кур, уток, голубей, воробьев и др.).
Инфицирование новорожденных Ch. trachomatis происходит в процессе родов от матерей с урогенитальной хламидийной инфекцией. При интранатальном заражении у 15-25% младенцев возникает хламидийный назофарингит и конъюнктивит, которые часто осложняются пневмонией.
Патогенез
Все хламидии являются облигатными грамотрицательными микроорганизмами, паразитирующими внутри клеток хозяина. В макроорганизме хламидии могут существовать в инфекционной форме (элементарные тельца) и вегетативной форме (ретикулярные тельца). Элементарные тельца проникают внутрь клетки путем стимуляции эндоцитоза, где преобразуются в ретикулярные тельца. Последние обладают высокой метаболической активностью и способностью к внутриклеточному бинарному делению.
Цикл размножения длится около 48 часов, после чего ретикулярные тельца вновь превращаются в элементарные, происходит разрыв мембраны клетки хозяина с выходом элементарных телец новой генерации во внеклеточную среду. Далее цикл инфицирования новых клеток повторяется.
Симптомы хламидийной пневмонии
Пневмония, вызванная Chlamydophila pneumoniae
Хламидийной пневмонией, вызванной Ch. pneumoniae, чаще болеют дети и молодые люди в возрасте от 5 до 35 лет. Среди причин внебольничной пневмонии в этой возрастной группе хламидии уступают только Mycoplasma pneumoniae.
Начало болезни острое или постепенное. В первом случае симптомы интоксикации и поражения дыхательных путей достигают максимальной выраженности уже на 3-и сутки. При подостром течении хламидийная пневмония манифестирует с респираторного синдрома (ринита, назофарингита, ларингита), познабливания, субфебрилитета, в связи с чем в первую неделю болезни у пациентов ошибочно диагностируется ОРЗ. Главным образом, больных беспокоит заложенность носа, нарушением носового дыхания, умеренные слизистые выделения из носа, осиплость голоса.
Пневмония, вызванная Сhlamydia trachomatis
Начало часто постепенное; у детей хламидийной пневмонии нередко предшествует конъюнктивит, острый средний отит или бронхит этой же этиологии. Ранним признаком становится сухой кашель, который, усиливаясь, приобретает приступообразный характер. На фоне кашлевых приступов у ребенка возникает тахипноэ, цианоз и рвота, однако репризы отсутствуют. Постепенно отмечается усугубление одышки, увеличение ЧД до 50-70 в минуту, дыхание становится кряхтящим. Вместе с тем, общее состояние обычно остается удовлетворительным, симптомы интоксикации и дыхательная недостаточность выражены слабо.
Аускультативная и рентгенологическая картина двусторонней хламидийной пневмонии разворачивается к исходу первой – в начале второй недели. В разгар заболевания могут появиться симптомы энтероколита, гепатоспленомегалия. Выздоровление часто затягивается на многие недели и месяцы. При тяжелых формах хламидийной пневмонии может возникать пневмоторакс, плеврит, абсцедирование. Из внелегочных осложнений встречаются миокардиты, эндокардиты, менингоэнцефалиты. Дети, перенесшие хламидийную пневмонию, вызванную Ch. trachomatis, в дальнейшем чаще страдают бронхиальной астмой и другими хроническими обструктивными заболеваниями легких.
Пневмония, вызванная Chlamydophila psittaci (Орнитоз)
Варианты клинического течения орнитоза различны – от бессимптомного до тяжелого. Самым ярким симптомом выступает высокая (до 39,5-40°С и выше) температура тела, сопровождающаяся ознобами и сильнейшей интоксикацией (резкой слабостью, головной болью, артралгиями, миалгиями). В отсутствие других симптомов данное состояние нередко расценивается как лихорадка неясного генеза.
В дальнейшем более чем в половине случаев возникает малопродуктивный кашель, боль в груди, увеличение печени и селезенки. Характерными признаками, указывающими на хламидийную этиологию пневмонии, служат признаки нейротоксикоза, пятнистая сыпь на коже, носовые кровотечения. Часто возникают расстройства пищеварения: тошнота, рвота, абдоминальные боли, поносы или запоры.
Клинико-рентгенологические изменения могут сохраняться в течение 4-6 недель. Типичными осложнениями орнитоза выступают гепатит, ДВС-синдром, венозные тромбозы, гемолитическая анемия, полиневропатии, миокардит.
Диагностика
Затруднения при установлении этиологического диагноза связаны с тем, что в отличие от бактериальных пневмоний, при хламидийной пневмонии отсутствуют отчетливые физикальные и рентгенологические признаки, а также характерные изменения в периферической крови. В этих условиях терапевтам и пульмонологам приходится ориентироваться, главным образом, на указания анамнеза, особенности клинической картины и подтверждать свои подозрения лабораторными методами (ИФА, ПЦР и др.).
- Физикальный осмотр. Аускультативные данные вариабельны: дыхание может быть жестким, бронхиальным или ослабленным везикулярным; хрипы в разгар заболевания чаще влажные или крепитирующие. Перкуторный звук обычно притуплен.
- Рентгенография. При рентгенографии легких выявляется очаговая, сегментарная или долевая инфильтрация либо интерстициальные изменения.
- Лабораторная диагностика. Наиболее специфичным и чувствительным является культуральный метод выделение возбудителя, однако из-за длительности и трудоемкости диагностики на практике обычно ограничиваются серотипированием. Стандартом на сегодняшний день служат ИФА и МИФ (реакция микроиммунофлюоресценции). При проведении ИФА на активность хламидийной инфекции указывает повышение титра специфических IgМ, IgG и IgА более 1:16, 1:512 и 1:256 соответственно; МИФ - повышение титра IgG/IgА в парных сыворотках крови в 4 и более раз. ПЦР-анализ позволяет быстро и безошибочно идентифицирвоать ДНК возбудителя, однако не позволяет отличить персистирующую инфекцию от активной.
Дифференциальную диагностику хламидийной пневмонии следует проводить с гриппом, коклюшем; вирусной, микоплазменной, легионеллезной, грибковой пневмонией и другими атипичными легочными инфекциями.
Лечение хламидийной пневмонии
Сложность эффективного лечения хламидийной пневмонии сопряжена с тем, что хламидии присутствуют в организме одновременно как во внеклеточных, так и внутриклеточных формах, поэтому необходимо воздействовать на оба этих звена. Кроме этого, активизация инфекции, как правило, происходит на фоне угнетения иммунитета, что также требует коррекции иммунного ответа.
Средствами эрадикационной терапии при хламидийной пневмонии признаны антимикробные препараты из групп макролидов, фторхинолонов и тетрациклинов. Наиболее предпочтительны среди них макролиды, т. к. могут применяться для терапии новорожденных, детей и беременных. Из препаратов этой группы наибольшей активностью в отношении хламидий обладают кларитромицин, джозамицин, эритромицин, спирамицин.
Также успешно справляются с хламидийной инфекцией фторхинолоны (ципрофлоксацин, офлоксацин, левофлоксацин) и тетрациклины (доксициклин, моноциклин), однако прием последних исключается при беременности и печеночной недостаточности. Длительность курса противомикробного лечения хламидийной пневмонии составляет не менее 2–3 недель.
С целью коррекции иммунологических расстройств, а также предупреждения рецидива инфекции, помимо антимикробных средств, назначаются иммуномодуляторы, витамины, пробиотики. В период реконвалесценции большое внимание уделяется физиотерапии, дыхательной гимнастике.
Прогноз
У пациентов молодого возраста с отсутствием сопутствующей патологии хламидийная пневмония обычно оканчивается выздоровлением. Среди пожилых летальные исходы возникают в 6-10% случаев. Наблюдения специалистов указывают на возможную этиологическую роль Ch. pneumoniae в развитии атеросклероза, саркоидоза легких, ишемического инсульта, болезни Альцгеймера, поэтому перенесенная хламидийная пневмония может иметь далеко идущие последствия. Однозначно доказано отрицательное влияние респираторного хламидиоза на течение бронхиальной астмы и частоту ее обострений.
Хламидиоз – это группа инфекций, вызываемых различными видами хламидий. Поражают дыхательную, сердечно-сосудистую, опорно-двигательную, мочеполовую системы, органы зрения. Урогенитальный хламидиоз носит проявления воспалительных заболеваний: уретрита, простатита, цистита, вульвовагинита, цервицита, эрозии, эндометрита и выявляется только специфическими методами диагностики. Характерный симптом - стекловидные выделения из мочеполовых путей. Хламидийные инфекции опасны множественными осложнениями, среди которых восходящие инфекции мочеполовых путей, бесплодие, нейрохламидиозы, поражения суставов, заболевания сердца и сосудов, импотенция – у мужчин.
МКБ-10

Общие сведения
Урогенитальный (мочеполовой) хламидиоз является инфекцией, передающейся половым путем и вызываемой хламидиями (Chlamydia trachomatis). Проблема урогенитального хламидиоза стоит сегодня очень остро. В последние годы наблюдается рост хламидиоза как среди сексуально активного взрослого населения (мужчин и женщин от 20 до 40 лет), так и в подростковой среде. Ранние половые отношения, незащищенный секс со случайными партнерами, недостаточная информированность о возможных последствиях таких связей ставят хламидиоз на одно из первых мест в списке половых инфекций.
Ежегодно хламидиозом заражаются почти 90 млн. человек. Особенно восприимчивы к хламидиозу лица со сниженным иммунитетом. В 40% случаев хламидийная инфекция становится причиной различных гинекологических заболеваний, в 50% - трубно-перитонеального бесплодия. Часто хламидиоз сочетается с другими половыми инфекциями: уреаплазмозом, трихомониазом, гонореей, сифилисом, микоплазмозом. Сочетание нескольких инфекций усугубляют течение друг друга и удлиняют лечение. У женщин отмечается большая восприимчивость к хламидиозу.

Причины хламидиоза
Возбудитель урогенитального хламидиоза - Chlamidia trachomatis - представляет собой мелкую бактерию, паразитирующую внутри клеток человека. Хламидии способны долгое время существовать в организме человека и не проявлять себя. При подавлении защитных сил, ослаблении организма они начинают активно размножаться и вызывать клинические проявления хламидиоза. Известно 15 различных видов хламидий, вызывающих поражение глаз, лимфоузлов, мочеполовых органов и т. д.
Наиболее частый путь передачи хламидиоза – половой. Инфицирование новорожденного возможно в процессе родов, оно сопровождается развитием у ребенка врожденного хламидиоза. Гораздо реже отмечается бытовой путь передачи хламидиоза в семье через постельные и туалетные принадлежности, белье и т.д. Обычно от момента заражения и до появления первых симптомов хламидиоза проходит 1-2 недели (реже до 1 месяца).
Симптомы хламидиоза
Бессимптомное течение хламидиоза встречается у 67 % женщин и 46 % мужчин, что часто затрудняет его диагностику и лечение, увеличивает риск возникновения осложнений. Даже при скрытом течении хламидиоза больной человек потенциально опасен и способен заразить своего полового партнера. Обычно первые клинические проявления хламидиоза отмечаются через 7-14 дней после полового заражения.
Хламидиоз у мужчин
У мужчин появляются слизисто-гнойные или водянистые выделения из уретры, зуд и жжение при акте мочеиспускания. Отмечается отек и покраснение наружного отверстия мочеиспускательного канала. Постепенно симптомы стихают, выделения наблюдаются только по утрам. Острая фаза хламидиоза сменяется хронической с поражением мочеиспускательного канала.
Хламидиоз у женщин
У женщин хламидиоз проявляется патологическими выделениями из влагалища слизистого или слизисто-гнойного характера, желтоватого оттенка, с запахом. Иногда выделения сопровождаются зудом, жжением, невысокой температурой, болями в животе.
Хламидиоз у детей
Хламидиоз у детей чаще протекает с поражением органов дыхания, глаз, ушей. При появлении симптомов хламидиоза следует незамедлительно обратиться к врачу. Особую опасность представляет хламидиоз новорожденных, возникающий в результате инфицирования ребенка от больной матери в процессе родов. Основными формами врожденного хламидиоза являются:
- хламидийный конъюнктивит (офтальмохламидиоз) - воспаление слизистой оболочки глаз
- генерализованная форма хламидиоза - поражение сердца, лёгких, печени, пищеварительного тракта
- энцефалопатия, сопровождающаяся судорогами и остановкой дыхания
- хламидийная пневмония — крайне тяжелая форма воспаления лёгких с высоким процентом летальности.
Осложнения
Урогенитальными осложнениями хламидиоза у мужчин являются хламидийные простатит, уретрит, эпидидимит. Урогенитальные осложнения хламидиоза чреваты для мужчин нарушением сперматогенеза и бесплодием.
- простатит развивается при вовлечении в инфекционный процесс предстательной железы. Хламидийный простатит сопровождается неприятными ощущениями и болями в пояснице, прямой кишке, промежности, незначительными слизистыми или водянистыми выделениями из уретры, затруднением мочеиспускания, нарушением потенции;
- уретрит протекает с поражением мочеиспускательного канала и характеризуется зудом в уретре, частыми болезненными позывами к мочеиспусканию, слизисто-гнойными выделениями. Хронический уретрит, вызванный хламидиями, приводит к стриктуре уретры;
- эпидидимит развивается при воспалении придатка яичка, что сопровождается высокой температурой, отеком и покраснением мошонки, увеличением придатка яичка.
Не меньшую опасность представляет хламидиоз и для женщин, вызывая различные поражения женской половой системы. Восхождение хламидийной инфекции по половым путям может вызывать воспалительные изменения со стороны:
- шейки матки – эндоцервицит. Хламидиоз увеличивает риск развития опухолевых процессов в шейке матки;
- слизистой оболочки полости матки – эндометрит;
- фаллопиевых (маточных) труб – сальпингит;
- придатков матки – сальпингоофорит.
Воспалительные процессы матки и придатков матки с последующим образованием спаек и рубцов в маточных трубах служат причиной трубного бесплодия, внематочной беременности, самопроизвольного прерывания беременности.
Другими последствиями хламидиоза у мужчин и женщин могут служить воспалительные процессы глотки, прямой кишки, почек, суставов, легких, бронхов и т.д. Одним из серьезных осложнений хламидиоза является болезнь Рейтера, характеризующаяся триадой клинических проявлений: конъюнктивит, уретрит, артрит. Повторное заражение хламидиозом значительно увеличивает риск развития осложнений.
Диагностика

Диагностику хламидиоза у мужчин часто проводят урологи. Посещение венеролога нужно для исключения других ИППП, которыми пациент мог заразиться наряду с хламидиозом. Женщинам необходима консультация гинеколога.
- Общий мазок. Микроскопия отделяемого уретры, влагалища и шейки матки не дает объективной картины наличия хламидиоза. Количество лейкоцитов при этом может быть незначительно повышено или находиться в пределах нормы.
- ПЦР. С появлением ПЦР-диагностики (метод полимеразной цепной реакции) венерология получила наиболее точный способ выявления хламидиоза, позволяющий обнаружить в исследуемом материале даже малое количество возбудителя. Точность результата при ПЦР достигает 95%.
- ИФА. Информативны с точностью до 70% методы ИФА (имунноферментного анализа), выявляющего наличие антител к возбудителю и ПИФ (прямой иммунофлюоресценции) – микроскопии мазков, окрашенных определенным образом.
- Культуральное исследование. Для диагностики хламидиоза применяется также бакпосев взятого материала и определение чувствительности к антибиотикам.
В качестве материала для диагностики хламидиоза используют мочу, кровь, сперму у мужчин, выделения из половых органов, соскоб клеток пораженного органа.
Лечение хламидиоза
Лечение хламидийной инфекции представляет сложную медицинскую проблему, и решать ее нужно с учетом индивидуальности каждого пациента. В лечении хламидиоза нельзя рекомендовать использования готовых алгоритмов. У лиц пожилого возраста, имеющих сопутствующие заболевания, следует учитывать состояние иммунитета, микрофлоры кишечника и мочеполового тракта. На протяжении курса лечения (в среднем 3 недели) рекомендуется исключить сексуальные контакты, употребление алкоголя, пряностей, острой пищи, чрезмерную физическую активность.
- Антибактериальные препараты. Поскольку возбудитель хламидиоза Chlamidia trachomatis является паразитирующим внутриклеточным микроорганизмом, то выбор антибиотиков ограничивается теми препаратами, которые проникают внутрь клеток. К таким препаратам относятся антибиотики макролиды, тетрациклины и фторхинолоны. При подборе антибиотиков учитывается наличие смешанной инфекции (микоплазмы, гарднереллы, уреаплазмы) для их одномоментного лечения.
- Дополнительная фармакотерапия. Кроме антибиотика, в схему лечения хламидиоза включают иммуномодуляторы (интерферон, меглюмина акридонацетат), противогрибковые препараты (нистатин, флюконазол), поливитамины, ферменты (панкреатин), бактериофаги (стафилококковый, протейный и пр.), пробиотики.
- Местная терапия. Для местного лечения хламидиоза применяют вагинальные и ректальные свечи, ванночки, тампоны, клизмы.
- ФТЛ. Применяются физиопроцедуры: ультразвуковая терапия, магнитотерапия, ионофорез и электрофорез с лекарственными веществами.
Профилактика
Хламидиоз является той инфекцией, которую легче избежать, чем от нее избавиться. Главными правилами профилактики хламидиоза, как и других половых инфекций, являются:
- наличие постоянного сексуального партнера;
- отказ от случайных половых контактов или использование презервативов;
- обследование на инфекции, если был случайный незащищенный половой акт;
- извещение всех половых партнеров в случае подтверждения диагноза хламидиоза;
- обследование женщин, планирующих беременность на скрытые инфекции (в т. ч. на хламидиоз) и тщательное ведение беременности для профилактики заболевания у новорожденного;
- воздержание от половой жизни во время лечения хламидиоза.
Прогноз
При выявлении хламидиоза у одного из половых партнеров очень важным является обследование и лечение другого на наличие инфекции, даже при отсутствии явных симптомов заболевания. Если один из инфицированных хламидиозом половых партнеров не пройдет курса лечения, то другой, пролеченный, может заразиться вновь.
Для контроля излеченности применяется диагностика методами ИФА и ПЦР через 1,5-2 месяца после завершения курса терапии (у женщин – перед началом менструации). Критерии излеченности – отрицательные результаты анализов на хламидии и отсутствие симптомов хламидиоза.
Острый неосложненный хламидиоз при одновременном лечении всех половых партнеров дает благоприятный прогноз на полное выздоровление. Если хламидиоз запущен (поздно диагностирован, недолечен, осложнен), то в перспективе могут развиться различные нарушения половой функции – от импотенции до бесплодия.
О. В. Зайцева, кандидат медицинских наук М. Ю. Щербакова, доктор медицинских наук, Г. А. Самсыгина, доктор медицинских наук, профессор РГМУ, Москва В структуре инфекционной патологии человека значительное место принадлежит хламидийной инфекц
В структуре инфекционной патологии человека значительное место принадлежит хламидийной инфекции. Ежегодно в мире регистрируется около 90 млн. новых случаев хламидийной инфекции, в том числе в США — около 5 млн., в Западно-Европейском регионе — 10 млн. [6]. Однако исследования последних лет позволяют предположить, что на самом деле распространенность хламидиозов значительно выше и речь идет не только о недиагностируемых, атипических формах заболевания — ученые доказали роль хламидийной инфекции в развитии таких соматических заболеваний, как бронхиальная астма, атеросклероз.
При проведении серологических методов диагностики необходимо учитывать, что диагностический уровень титров суммарных антител достигается только через одну-две недели от начала инфицирования и сохраняется более месяца. При реинфекции или реактивации (при персистенции возбудителя) возникает скачкообразный подъем суммарных титров антител, в основном за счет IgG. При хронической инфекции суммарные антитела длительно сохраняются на постоянном уровне. Таким образом, уровень суммарных антител не может достоверно свидетельствовать о стадии инфекционного процесса, однако является хорошим скрининговым методом для выявления инфицированности.
Для своевременной диагностики и при разработке эффективных схем терапии хламидийной инфекции важно учитывать, что наработка антител к антигенам хламидий, фагоцитоз хламидий макрофагами происходят только на стадии ЭТ, когда хламидийные клетки находятся в межклеточном пространстве и доступны для контакта с антителами, лимфоцитами и макрофагами. На стадии РТ иммунные реакции организма-хозяина (клеточные и гуморальные) невозможны, что создает определенные трудности для своевременного диагноза заболевания, а сами хламидии защищены, причем не только от различных воздействий со стороны организма-хозяина, но и от большинства антибактериальных препаратов, не способных проникать внутрь клетки.
Данные по клинической картине различных видов хламидиоза достаточно разнообразны. Наиболее широко распространены и хорошо изучены заболевания, обусловленные Chlamydia trachomatis (Сh. tr.) и протекающие, как правило, по типу урогенитального хламидиоза. Ch. tr. — наиболее частая причина заболеваний, передающихся половым путем (ЗППП). Дети, рожденные от инфицированных женщин, имеют достаточно высокий риск развития пневмонии и конъюнктивита в первые месяцы жизни. У лиц с гаплотипом HLA-В27 Ch. tr. может явиться причиной болезни Рейтера.
Chlamydophila psittaci в основном поражает птиц. У человека этот внутриклеточный патоген может вызвать инфекции респираторного тракта (пситтакоз, орнитоз), проявляющиеся, как правило, в виде атипичной пневмонии.
Chlamydophila pecorum является зоонозом и не вызывает заболевания у человека.
Наибольший интерес у исследователей в настоящее время вызывают инфекции, обусловленные Chlamydophila pneumoniae (Ch. pn.). До недавнего времени Ch. pn. была известна как штамм TWAR, и только в 1989 году она выделена в отдельный вид хламидий.
Ch. pn. является одной из причин респираторной патологии — до 15–25% всех случаев. Наиболее часто инфекция, обусловленная Ch. pn., встречается у детей и молодых людей и протекает в виде пневмонии (т. н. атипичные пневмонии), острого и хронического бронхита, фарингита, синусита, отита. Заболевания, как правило, протекают малосимптомно. Возможно реинфицирование Ch. pn., в этом случае течение болезни более тяжелое, чем при первичном инфицировании [1, 6, 11].
Новая страница в изучении роли Ch. pn. была открыта в середине 90-х годов, когда широкое использование серологических методов диагностики позволило уточнить роль хламидийной инфекции при таких соматических заболеваниях, как бронхиальная астма, атеросклероз и др. За несколько лет были сделаны поистине революционные открытия, представляющие новый взгляд на патогенез этих заболеваний.
Определение роли инфекции у больных бронхиальной астмой (БА) давно является актуальной проблемой [3, 4, 10]. Хорошо известно, что инфекционный процесс может явиться триггером приступа бронхоспазма, т. е. фактором-провокатором, а возбудитель — стать причинно-значимым аллергеном. Однако влияние инфекции, обусловленной Ch. pn., на течение аллергического воспаления бронхов у больных БА более многогранно. Многочисленные данные, представленные в зарубежной литературе последних лет, свидетельствуют о том, что хламидийная инфекция активно влияет на иммунологические реакции больного БА, изменяя течение основного заболевания. Кроме того, больные с атопической формой БА предрасположены к персистирующему течению внутриклеточных инфекций. У больных с атопической бронхиальной астмой, инфицированных Ch. pn., с одной стороны, имеет место генетически обусловленная гиперпродукция IgE и ряда цитокинов (IL-3, IL-4, IL-5, IL-6, TNF-α и др.), которые поддерживают аллергическое воспаление, с другой стороны, низкий уровень ИНФ-γ и гиперпродукция ИЛ-5, характерные для этой группы больных, облегчают инфицирование и способствуют персистенции возбудителя.
Согласно различным публикациям, с серологически подтвержденной хламидиозной респираторной инфекцией ассоциируют как развитие острых приступов удушья, так и хроническое, рецидивирующее течение БА, что подтверждает роль этого внутриклеточного патогена в развитии гиперреактивности дыхательных путей [3]. Показано, что у детей с БА в возрасте до пяти лет, инфицированных Ch. рn., бронхоспазм возникает достоверно чаще, чем у неинфицированных.
Чрезвычайно важными представляются многочисленные исследования, показавшие эффективность противохламидийной терапии у больных с БА, инфицированных Ch. pn. Мультицентровые международные исследования, проведенные среди больных 13–65 лет, страдающих БА, показали, что значительное улучшение течения заболевания и уменьшение стероидозависимости наблюдались после трехмесячного курса антибактериальной терапии антибиотиками макролидами.
Исследования, проведенные в Великобритании и США, выявили статистически достоверное увеличение частоты заболеваемости стероидозависимыми формами бронхиальной астмы у больных, инфицированных Ch. рn., по сравнению с неинфицированными. После проведения специфической антибактериальной терапии отмечалось облегчение течения заболевания и снижение стероидозависимости.
Таким образом, своевременно проведенная эрадикация атипичных патогенов у больных с бронхиальной астмой в сочетании с базисной противовоспалительной и, при необходимости, бронхолитической терапией может способствовать улучшению течения и прогноза заболевания.
Интерес к Ch. pn. как к возможному фактору риска развития атеросклеротического процесса возник после опубликования результатов исследования, выявившего высокую частоту обнаружения повышенных титров антител к этому микроорганизму у больных коронарной болезнью сердца. При обследовании высокие титры IgG и/или IgA определялись у 68% больных инфарктом миокарда, у 50% больных коронарной болезнью сердца и лишь у 17% человек контрольной группы.
Однако вопрос о первичности инфицирования и клинической манифестации атеросклеротического процесса до настоящего времени остается открытым. Ch. pn. обладает способностью образовывать колонии в стенке эндотелия, повреждая тем самым сосудистую стенку и провоцируя иммунную реакцию с высвобождением цитокинов, синтезом протромботических факторов, в частности тканевого фактора, что может привести к дестабилизации уже имеющейся бляшки и/или инициации атеросклеротического повреждения. Кроме того, Ch. pn. может захватываться макрофагами и с током крови переноситься к уже имеющимся бляшкам, вызывая их трансформацию в пенистые клетки или усиливая воспалительную реакцию.
Дальнейшие исследования подтвердили наличие ассоциации между Ch. pn. и ишемической (коронарной) болезнью сердца, причем у разных популяций больных были получены сходные результаты [13]. По нашим данным, частота обнаружения повышенных титров антител к Ch. pn. у лиц, перенесших инфаркт миокарда, достигает 55-70%, при этом у здоровых лиц повышенные титры антител к Ch. pn. обнаруживались лишь в 15-20% случаев (p< 0,05) [12]. Анализ профиля иммуноглобулинов и их связь с изменениями липидного спектра позволили рассматривать хроническую хламидийную инфекцию как фактор риска развития атеросклероза, при этом наибольшее значение Ch. pn. имеет при стенокардии и инфаркте миокарда.
Ch. pn. была обнаружена в атеросклеротических бляшках различной локализации (коронарные, сонные артерии, грудной и брюшной отделы аорты). Частота обнаружения Ch. pn. в бляшках с признаками тромбоза оказалась значительно выше, чем в бляшках без тромбоза (56,7 и 16,7% соответственно). Для обнаружения микроорганизма использовались различные методики — полимеразной цепной реакции, иммуноцитохимические, электронной микроскопии. Было доказано, что в неизмененных сосудах Ch. pn. не определялась.
Эксперименты на культуре клеток показали, что макрофаги, эндотелиальные и гладкомышечные клетки in vitro поддерживают рост Ch. pn., что может служить подтверждением роли этого микроорганизма в патогенезе атеросклероза.
Изучение возможных взаимосвязей Ch. pn. и атеросклероза было продолжено на животных. Введение культуры Ch. pn. кроликам показало возможность трансформации макрофагов в пенистые клетки, было выявлено развитие пролиферации гладкомышечных клеток, аортита, что косвенно свидетельствует о патологической роли этого микроорганизма в возникновении атеросклероза. Применение азитромицина у инфицированных животных позволяет предупредить изменения интимы сосудов. Аналогичные данные были получены и в ходе экспериментов на лабораторных мышах.
Некоторые исследователи показывают высокую частоту серологического обнаружения Ch. pn. при церебральных нарушениях — мозговом инсульте и/или транзиторной ишемии мозга.
Полученные разными исследователями данные о роли инфекции в развитии атеросклероза подтверждают значение Ch. pn. как основного инфекционного агента, способствующего не только прогрессированию уже имеющихся признаков заболевания, но и инициации самого патологического процесса.
Возможное наличие значения инфекционного фактора в атерогенезе послужило основанием для включения в комплекс лечения больных с атеросклерозом антибактериальных препаратов. В настоящее время уже накоплены данные, свидетельствующие об эффективности макролидов у больных с клиническими проявлениями атеросклероза. Включение азитромицина в терапевтический комплекс, предназначенный для больных с высокими титрами антител к Ch. pn., значительно снижало частоту развития неблагоприятных сердечно-сосудистых событий — риск их развития у прошедших курс лечения больных с высокими титрами антител был таким же, как и в группе больных без антител. Многоцентровое двойное слепое рандомизированное проспективное плацебо-контролируемое исследование, в ходе которого оценивалась терапевтическая эффективность рокситромицина при нестабильной стенокардии или инфаркте миокарда без зубца Q у 212 больных, показало достоверное снижение частоты (повторного инфаркта миокарда, тяжелой повторной ишемии) при использовании антибиотика. Предполагается, что в основе механизма действия рокситромицина лежит не только прямое антихламидийное действие этого препарата, способствующее подавлению воспалительной активности в бляшках, но и его иммуномодулирующая, антиоксидантная и антитромботическая активность.
Обобщение накопленных сведений о взаимосвязи инфекции с коронарной болезнью сердца приводит некоторых исследователей к выводу о неоспоримой роли Ch. pn. в атерогенезе. В пользу хламидийного генеза атеросклероза авторы приводят перечисленные ниже аргументы.
1. Корреляция коронарной болезни сердца и атеросклероза с обнаружением антител к Ch. pn.
2. Высокий процент обнаружения Ch. pn. в атероматозных бляшках различными методами (ПЦР, иммуногистологическими, электронно-микроскопическими, культуральными).
3. Результаты международного исследования по оценке эффективности антибактериальной терапии при хламидийной инфекции у больных с коронарной болезнью сердца.
4. Тот факт, что клетки-мишени атеросклеротического поражения (эндотелий, макрофаги, гладкомышечные клетки) могут поражаться Ch. pn. в экспериментах in vitro.
5. Удачные эксперименты на лабораторных животных.
Высокая частота атеросклероза среди мужчин объясняется андротропизмом инфекции (как при пневмококковой пневмонии, туберкулезе), а тенденция к снижению заболеваемости атеросклерозом, наблюдаемая с 1965 года, — широким внедрением признанных антихламидийных препаратов — макролидов — в клиническую практику.
Итак, изучение хламидийной инфекции на современном этапе позволило совершенно по-новому взглянуть на этого достаточно распространенного возбудителя и оценить его роль в развитии и течении широкого круга не только инфекционных, но и соматических заболеваний. Ранняя диагностика различных видов хламидиоза и своевременно проведенное комплексное лечение, включающее антибактериальные и иммунокорригирующие препараты, безусловно, сможет улучшить прогноз болезни.
Литература
Немного микробиологии
Хламидии являются облигатными внутриклеточными патогенами, то есть они способны размножаться только внутриклеточно. Хламидии близки по структуре к классическим бактериям, но не обладают метаболическими механизмами, необходимыми для самостоятельного размножения. Бактериоподобные характеристики хламидий (содержание ДНК и РНК, наличие клеточной стенки, сохранение морфологической сущности на всем протяжении жизненного цикла, деление вегетативных форм, характер энзиматической активности, чувствительность к ряду антибиотиков, наличие общего родоспецифического антигена) позволили классифицировать их как бактерии и отнести к семейству Chlamydiaceae, роду Chlamydia. В пределах этого рода выделяли 4 вида хламидий: Chlamydia trachomatis (Ch. tr.), Chlamydia pneumoniae (Ch. pn.), Chlamydia psittaci (Ch. ps), Chlamydia pecorum (Ch. pec.) [9]. Дальнейшее изучение особенностей жизни и метаболизма хламидий дало Everett K. основание предложить новую классификацию, согласно которой семейство Chlamidiaceae включает два рода: Chlamydia и Chlamydophila. Возбудителями инфекций человека являются Chlamydia trachomatis (род Chlamydia), Chlamydophila pneumoniae и Chlamydophila psittaci (род Chlamydophila).
Несмотря на то что хламидии обладают всеми клеточными механизмами синтеза ДНК, РНК и белков, они зависят от клетки-хозяина в отношении снабжения их нуклеотидами, аминокислотами, ферментами для синтеза АТФ. Хламидии постоянно конкурируют со своим хозяином за витамины, кофакторы, питательные вещества и энергетические соединения [1, 9].
Хламидии имеют двухфазный жизненный цикл, уникальность которого обусловлена наличием двух различных форм существования бактерий: элементарные тельца (ЭТ) — инфекционная форма, способная проникать в клетки и адаптированная к внеклеточному выживанию за счет низкой метаболической активности; ретикулярные тельца (РТ) — вегетативная, неинфекционная, метаболически активная форма, способная к делению и находящаяся только внутри клеток. В своем развитии хламидии совершают своеобразный круговорот: РТ происходят из ЭТ, а также дают им начало (см. рис.). Жизненный цикл хламидии условно можно разделить на пять основных стадий.
1. Инфицирование: ЭТ адгезируются на поверхности клеток-мишеней и затем захватываются ими с образованием везикул. Процесс адгезии к клетке-хозяину является одним из самых сложных и ответственных моментов, в нем принимают участие липополисахариды и белки наружной мембраны хламидийной клетки, мембранные (рецепторные) белки клетки-хозяина, а также электростатические и гидрофильно-гидрофобные взаимодействия.
2. Образование РТ: везикулы с ЭТ двигаются в перинуклеарное пространство, формируют включения внутри цитоплазмы, увеличиваются в размерах, превращаясь в РТ.
3. Деление РТ с образованием большого количества дочерних бактерий.
4. Образование ЭТ: молодые РТ уменьшаются в размерах (конденсируются), превращаясь в ЭТ. Это происходит через 20–30 часов после проникновения хламидий в клетку.
5. Диссеминация ЭТ: по мере развития инфекционного процесса происходит разрыв клеточной стенки клетки-хозяина и высвобождение вновь образовавшихся инфекционных ЭТ.
Исследования последних лет подтвердили, что отклонения от типичного цикла развития хламидий в значительной степени зависят от изменений внешней среды, таких как дисбаланс необходимых питательных веществ (преимущественно аминокислот), присутствие антимикробных агентов и некоторых других. Изучение иммунологически индуцированной персистенции показало, что прецедент персистенции могут индуцировать многие факторы иммунной системы: интерфероны, интерлейкины 4, 5, фактор некроза опухолей-α, макрофаги и др. [6].
Ключевую роль во взаимодействии хламидий с иммунной системой организма-хозяина, определяющую течение заболевания и влияющую на персистенцию микроорганизма, играет синтез интерферона γ (ИНФ-γ). В настоящее время установлено, что высокие уровни ИФН-γ могут полностью задерживать рост хламидий и, кроме того, способствовать лизису инфицированных клеток с выходом нежизнеспособных форм возбудителя, что и лежит в основе освобождения от инфекции. При этом низкие уровни ИНФ-γ индуцируют развитие морфологически аномальных внутриклеточных форм, что приводит к персистенции возбудителя [9].
Развитие, течение и исход хламидийной инфекции определяются прежде всего состоянием макроорганизма, особенностями его иммунных реакций (в том числе и генетически обусловленных), показателей гомеостаза, наличием сопутствующей патологии и многими другими факторами, а также уникальными биологическими свойствами возбудителя, его способностью к длительной персистенции, антигенной и иммунологической мимикрии.

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 23.12.2019
- Reading time: 2 минут чтения
У 43-летнего британского мужчины был обнаружен орнитоз. Это заболевание, вызванное хламидиями, обычно возникает у птицеводов. Однако больной никогда не держал птиц.
Причиной инфекции оказались зараженные одеяло и подушки. Врачи очень долго не могли найти причину болезни, поскольку не предполагали, что британец заболел из-за постельных принадлежностей.
Что такое орнитоз. Как хламидии атакуют лёгкие
Причина болезни — бактерия Chlamydophila psittaci из семейства хламидий, передаваемая от птиц. Источником заражения могут стать утки, куры, гуси, индюшки, домашние попугайчики и уличные голуби. Заражение происходит при вдыхании пыли, загрязнённой возбудителем. Можно заболеть, вдохнув частички зараженного п тичьего пуха.

Птичий пух
Возбудители могут проникнуть в организм через пищеварительный тракт, вызвав воспалительный процесс в печени, почках и селезенке. После попадания в кровь хламидии разносятся по организму, приводя к поражению суставов и лимфатических узлов. Самое тяжелое осложнение болезни – орнитозный менингит, возникающий из-за проникновения бактерий в головной мозг.
Орнитоз – от одеяла
Среди птицеводов и торговцев птицами хламидийная пневмония – распространенное профессиональное заболевание. Однако 43 -летний британский мужчина, который обратился к врачам после трех месяцев страданий, вызванных затрудненным дыханием и истощением, не работал в этой сфере.
Вначале пациента безрезультатно лечили от респираторной инфекции. Однако его состояние ухудшилось настолько, что он не мог работать и с трудом передвигался. Из-за одышки мужчине требовалось полчаса, чтобы подняться по лестнице в спальню – после каждых двух шагов приходилось садиться и отдыхать.
Врачи долго не могли найти причину болезни – в доме не было плесени, которая могла вызывать аллергические реакции и респираторные заболевания. Больной держал собаку и кошку, но они появились задолго до болезни, поэтому не могли вызывать такую реакцию. Мужчина не курил, не страдал туберкулезом и болезнями сердца, которые могут вызвать сильный кашель, одышку и истощение.
Врач-пульмонолог Королевского лазарета Абердина догадался о причине болезни, узнав, что мужчина заменил синтетические одеяла и подушки пухоперовыми. Пух и перья, которые применялись для их изготовления, оказались заражены хламидиями. Это показал анализ крови, в котором были выявлены антитела, выработанные организмом в ответ на проникновение возбудителя орнитоза.

Одеяло с подушкой
Больной вдыхал пыль с возбудителями, которые проникли в организм, вызвав пневмонию, осложнившуюся аллергической реакцией.
Только после замены подушек и одеял синтетическими, мужчина начал выздоравливать. Ему пришлось долгое время лечиться, но сейчас больной чувствует себя хорошо.
Если бы причина болезни не была выяснена, у британца мог возникнуть легочный фиброз – заболевание, при котором воздушные пузырьки в лёгких покрываются плотной тканью и утолщаются. Это затрудняет процесс дыхания, приводя к одышке и легочной недостаточности. При дальнейшем развитии инфекция могли развиться менингит, поражение суставов и другие тяжелые осложнения.
Поэтому врачи предупреждают, что при длительном кашле, одышке и других респираторных симптомах нужно обязательно сдать кровь на антитела к хламидиям. Это позволит назначить правильное лечение, не допустив тяжелых осложнений болезни.
Читайте также:

