Основные клинические формы стафилококковых поражений кожи
Обновлено: 19.04.2024
Пиодермии (гнойничковые болезни кожи) являются наиболее распространенными кожными заболеваниями во всех возрастных группах. По-видимому, это обусловлено тем, что возбудители пиодермий – стафилококки и стрептококки – часто обнаруживаются в окружающей человека среде (в воздухе, пыли помещений, а также на одежде, коже человека).
Бактериальные инфекции кожи являются междисциплинарной проблемой, они встречаются в практике хирургов, терапевтов, педиатров, гинекологов.
Пиодермии (от греч. pyon – гной, derma – кожа) составляют обширную группу различных по клиническим формам, течению и прогнозу дерматозов, в основе которых лежит гнойное воспаление кожи, ее придатков и подкожной жировой клетчатки (рис. 1).
Заболевания кожи, связанные с деятельностью бактерий, как патогенных, так и условно-патогенных, характеризуются нозологическим многообразием. Инфекционный процесс при пиодермиях порой не ограничивается лишь локальным эффектом – развитием воспаления, но может нанести серьезный урон общему состоянию организма (например, синдромы стафилококкового и стрептококкового токсического шока), приводит к возникновению заболеваний, протекающих без воспалительных явлений (точечный кератолизис) [1, 2].
Возбудителями пиодермии являются в основном стафилококки и стрептококки, относящиеся к грамположительной микробной флоре. Возникновение нагноения кожи под влиянием стафилококков и стрептококков объясняется воздействием на нее различных продуктов метаболизма, выделяемых пиогенными кокками в процессе их жизнедеятельности (экзотоксины, энтеротоксины, ферменты и др.).
В российской дерматологии общепризнанной является классификация пиодермий, предложенная Jadasson (1949) в модификации А.А. Каламкаряна (1954) и С.Т. Павлова (1957), согласно которой пиодермии в зависимости от возбудителя традиционно разделяют по этиологическому принципу – стафилодермии и стрептодермии, а также смешанные – стрептостафилодермии. По протеканию заболевания выделяют острые и хронические формы; по глубине поражения – поверхностные и глубокие, а по механизму возникновения – первичные и вторичные.
Клинические проявления гнойничковых болезней кожи разнообразны. Наиболее распространенными являются фолликулиты, вульгарный сикоз, фурункул, карбункул, гидраденит, импетиго, хроническая язвенная пиодермия. У грудных детей может развиться эпидемическая пузырчатка новорожденных и др.
Пиодермия часто осложняет зудящие кожные заболевания (так называемая вторичная пиодермия), особенно чесотку, экзему, нейродермит, атопический дерматит. Нередко вторичная пиодермия наблюдается при пузырчатке, опоясывающем герпесе, микозах, язвенно-некротическом ангиите.
Лечение гнойничковых заболеваний кожи остается одним из актуальных вопросов терапии дерматозов [3].
Лечение пиодермий всегда должно быть комплексным и включать особый режим поведения и ухода за кожей, диету, местные и системные препараты, а также физиотерапевтические процедуры.
В лечении гнойничковых заболеваний кожи необходимо соблюдать основной принцип, а именно – проводить этиотропное лечение, т. е. воздействующее на возбудителя, и патогенетическое – для устранения способствующих пиодермии факторов и коррекции сопутствующей патологии.
Режим больного пиодермией в первую очередь предполагает рациональный уход за кожей, как в очаге поражения, так и вне его.
При локализованных формах заболевания не рекомендуется мыть кожу лишь в очаге поражения и вблизи него, а при диссеминированном процессе мытье запрещается вообще.
Волосы в области расположения пиодермических элементов необходимо состричь (не брить!).
Непораженную кожу обрабатывают, особенно тщательно в окружности очага поражения, дезинфицирующими растворами (1–2% спиртовой раствор салициловой кислоты, 0,1% водный раствор перманганата калия и др.).
С целью предотвращения распространения инфекции ногти должны быть коротко острижены, дважды в день их обрабатывают 2% спиртовым раствором йода.
При длительно текущих процессах, а также при множественных высыпаниях особое внимание следует уделить диете: питание должно быть регулярным, полноценным, богатым витаминами; резко ограничивают количество соли и углеводов; полностью исключается алкоголь.
Для местного лечения поверхностных форм пиодермий используют спиртовые растворы (салициловой кислоты, камфоры), анилиновые красители (фукорцин, 1% бриллиантовый зеленый, 0,1% калия перманганат), топические антисептические и антимикробные препараты. При необходимости, принимая асептические меры, вскрывают покрышку фликтен и пустул с последующим промыванием 3% раствором перекиси водорода (водорода пероксид) и смазыванием дезинфицирующими растворами: нитрофуралом 0,1%, йода раствором спиртовым 5%. В качестве антисептических средств широко применяют хлоргексидин (0,5% спиртовой или 1% водный раствор хлоргексидина биглюконата), диоксидин, эвкалипта листьев экстракт, микроцид, повидон-йод и др.; для наружного лечения также эффективны аэрозоли, т. к. они равномерно наносятся на поверхность, быстро проникают в кожу: триамцинолон, гидрокортизон + окситетрациклин, лифузоль, декспантенол. На распространенные множественные очаги наносят мази, содержащие антибиотики и сульфаниламиды: 2% мазь, крем фуцидина, 2% мазь мупироцина, сульфадиазин, бацитрацин + неомицин, сульфатиазол серебра, левомеколь, гелиомициновая мазь 4%, линкомициновая мазь 2%, гентамициновая мазь 0,1%. Курс лечения составляет 7–14 дней.
Топические комбинированные глюкокортикостероидные препараты с противовоспалительным и антибактериальным действием назначают при вторичной пиодермии основных дерматозов (атопического дерматита, чесотки, экземы и др.): фуцикорт, фузидовая кислота, гидрокортизон + окситетрациклин, лоринден С, целестодерм с гарамицином, травокорт и др. Курс лечения 7–14 дней.
При лечении поверхностных форм пиодермий (остиофолликулиты, фолликулиты, импетиго, эктима) хороший терапевтический эффект был получен при использовании сульфатиазола серебра – 2% крема аргосульфан [4].
После первичной обработки глубоких ограниченных очагов стафилококковой инфекции показаны также рассасывающие средства, ферменты, мази, ускоряющие репаративные процессы в коже, обеспечивающие глубокое проникновение лекарственного препарата и ограничивающие распространение гноя: ихтаммол, 0,25% раствор трипсина, химотрипсин, левосин, пиолизин, актовегин, солкосерил, цинка гиалуронат.
Для лечения язвенных поражений при пиодермии применяют эпителизирующие мази и повязки, для очищения от некротических масс – ируксол, трипсин, химотрипсин. В последнее время впечатляющий эффект при лечении язвенных дефектов при пиодермии получен от применения 2% крема аргосульфан. В качестве действующего начала содержит серебряную соль сульфатиазола, которая обладает мощным антибактериальным эффектом на грамотрицательные и грамположительные микроорганизмы (стафилококки, стрептококки, вульгарный протей, кишечная палочка, клостридии и др). и более чем на порядок превосходит аналогичное действие одних сульфаниламидов. Ионы серебра, содержащиеся в креме, ослабляют сенсибилизирующие свойства сульфаниламидов, а благодаря связыванию с РНК микробных клеток они обладают и бактериостатическим действием. Серебряная соль сульфатиазола обладает слабой растворимостью и всасываемостью с раневой поверхности, что позволяет длительно поддерживать более-менее постоянную концентрацию препарата в очаге воспаления. Сульфатиазол, как составная часть крема, подавляет размножение микроорганизмов. Гидрофильная основа крема, имеющая оптимальное значение рН и содержащая большое количество воды, обеспечивает местное анальгезирующее действие и увлажнение раны, способствуя репарации тканей. Препарат наносится на очаги поражения 2–3 р./сут.
Мы применяли аргосульфан при лечении гангренозной пиодермии. Его применение в составе комплексной терапии позволило добиться у всех больных полного или почти полного клинического излечения. Это выражалось в уменьшении или исчезновении болевых ощущений при перевязках и вне их, в очищении язвенного дефекта от некротических тканей и появлении зрелых грануляций и краевой эпителизации в области язв, а также в отсутствии или резком снижении роста микрофлоры. Использование аргосульфана у всех пациентов приводило к быстрому рубцеванию язв (в среднем в течение 20–22 дней в зависимости от глубины и обширности дефекта), при этом в процессе лечения больные не отмечали никаких побочных эффектов от проводимой местной терапии.
В целях санации всей кожи рекомендуют общее ультрафиолетовое облучение или обтирание визуально здоровой кожи дезинфицирующими средствами. При отсутствии эффекта от наружного лечения глубоких поражений на лице, шее (фурункул, карбункул), при пиодермиях, осложненных лимфангитом, лимфаденитом, показано этиотропное лечение антибиотиками широкого спектра действия (парентерально или внутрь).
Системные антибиотики при пиодермиях применяют при длительном хроническом течении процесса, большой его распространенности, наличии общих явлений (лихорадка, головная боль, недомогание) и регионарных осложнений (лимфаденит, лимфангиит), локализации глубоких пиодермий на лице, особенно в области носогубного треугольника.
Лечение больных хронической пиодермией системными антибактериальными препаратами должно быть основано на результатах бактериологического анализа с определением чувствительности к ним микрофлоры.
В последние годы препараты пенициллина практически не применяются в терапии пиодермии. В настоящее время наиболее эффективными и в то же время вызывающими наименьшее число побочных реакций являются антибиотики – макролиды (эритромицин, джозамицин, кларитромицин и др.), линкомицин, тетрациклины (тетрациклин, метациклин, доксициклин). Можно назначать также рифампицин, цепорин, цефазолин, цефалотин, цефотаксим, цефтриаксон и другие антибиотики, устойчивые к β-лактамазам и имеющие широкий спектр действия. Разовые и курсовые дозы антибиотиков, способ их введения подбирают индивидуально в зависимости от клинической картины и течения процесса.
Реже антибиотиков, обычно при их непереносимости, применяются сульфаниламидные препараты, которые менее эффективны и нередко вызывают токсидермии. Обычно используют препараты пролонгированного действия (сульфамонометоксин, ко-тримоксазол и др.).
В амбулаторной практике целесообразно применять только антибиотики для приема внутрь с высокой биодоступностью и длительным периодом полувыведения (что позволяет снизить количество приемов в течение суток), при этом воздействие на микрофлору кишечника должно быть минимальным.
При лечении в условиях стационара предпочтение отдают парентеральному введению антибактериальных препаратов. При ступенчатом лечении вначале антибиотик назначают парентерально, а при положительной динамике состояния больного (через 3–7 сут) переходят на его применение внутрь. При первичных инфекциях кожи выбирают антибиотики пенициллинового ряда, альтернативные препараты – цефалоспорины II и III поколения, линкозамиды и фторхинолоны. При легкой или средней форме протекания болезни назначают лекарственные формы для приема внутрь.
При остром течении болезни антибиотик назначается курсом не менее чем на 5–7 сут, при хроническом – на 7–10 сут.
Помимо антибактериальной терапии при хронических формах пиодермии широко применяется иммунотерапия. К средствам активной специфической иммунотерапии относятся стафилококковый анатоксин (нативный и адсорбированный) и стафилококковый антифагин, стафилопротектин, представляющий собой смесь цитоплазматического стафилококкового антигена и анатоксина (препарат вводят подкожно в область нижнего угла лопатки 2 р./нед.). Первая инъекция в дозе 0,3 г, последующие четыре – по 0,5 г. Больным с тяжелыми заболеваниями внутренних органов, что является противопоказанием для проведения активной иммунотерапии, назначают антистафилококковый γ-глобулин или антистафилококковую гипериммунную плазму.
С целью стимуляции неспецифических факторов иммунитета используют аутогемотерапию, пирогенал, продигиозан, диоксометилтетрагидропиримидин, спленин, настойку китайского лимонника, экстракт элеутерококка, гемотрансфузии.
В терапии рецидивирующих, упорно протекающих пиодермий широко применяются иммуностимуляторы, особенно в тех случаях, когда есть возможность подтвердить факт иммунных нарушений: препараты тимуса (тималин, тактивин и др.), препараты γ-глобулинов (γ–глобулин внутримышечный и др.), синтетические химические вещества (левамизол, диуцифон, изопринозин), стерильный фильтрат культуральной жидкости некоторых видов самопроизвольно лизирующихся актиномицет (актинолизат), азоксимера бромид (полиоксидоний). Перспективны стимуляторы выработки интерферонов (оксодигидроакридинилацетат натрия, меглюмина акридонацетат и др.). При всех хронических, вялотекущих формах пиодермии показаны аскорбиновая кислота и витамины группы В и препараты, улучшающие микроциркуляцию (пентоксифиллин, ксантинола никотинат и др.).
При различных формах хронических глубоких пиодермий (язвенно-вегетирующая, гангренозная пиодермии) к антибиотикотерапии присоединяют системные глюкокортикоиды (преднизолон 30–60 мг/cут, метилпреднизолон, бетаметазон), цитостатики (азатиоприн 150 мг/сут, проспидия хлорид).
При лечении абсцедирующего и подрывающего фолликулита Гоффманна применяют изотретиноин из расчета 0,5–1 мг/кг массы тела в течение нескольких месяцев или комбинацию системных антибиотиков и глюкокортикоидов.
В комплексную терапию пиодермий входят физиотерапевтические процедуры: ультрафиолетовое облучение, сухое тепло, УВЧ, низкоэнергетическое лазерное излучение, wiRA-терапия – коротковолновое инфракрасное излучение, прошедшее фильтрацию через воду (780–1400 нм).
Профилактика пиодермий, как первичная (у лиц без гнойничковых заболеваний в анамнезе), так и вторичная, предусматривающая предупреждение рецидивов пиодермии, заключается в проведении определенных мероприятий на производстве и в быту.
На производстве необходимо устранение факторов, приводящих к нарушению санитарно-технических и санитарно-гигиенических норм, производственному травматизму и микротравмам.
Одним из средств борьбы с пиодермиями является своевременная обработка микротравм, для чего применяют растворы анилиновых красителей, спиртовой раствор йода, а также пленкообразующий аэрозоль нитрофурал.
Следует проводить лечение выявленных общих заболеваний, на фоне которых могут развиться гнойничковые поражения кожи (сахарный диабет, болезни пищеварительного тракта, ЛОР-органов и др.).
Вторичная профилактика пиодермии включает периодические медицинские осмотры, учет и анализ заболеваемости, диспансеризацию больных, проведение противорецидивной терапии (стафилококковый анатоксин, витамины, общие УФО, уход за кожей, санация фокальной инфекции).
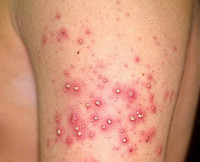
Стафилодермия – группа пиодермий бактериальной этиологии, вызываемых микроорганизмами из группы стафилококка. Симптомы этого состояния и их выраженность различаются в зависимости от формы кожного поражения, типа реактивности организма, наличия сопутствующих нарушений (снижения активности иммунитета, повреждений кожи). Диагностика различных форм стафилодермии осуществляется на основании результатов дерматологического осмотра, микробиологических исследований кожи и гноя. Вспомогательную роль могут играть общеклинические анализы крови и мочи. Лечение стафилодермии производится разнообразными местными и системными антибактериальными средствами, поддерживающими препаратами, физиотерапией.
Общие сведения
Стафилодермия (стафилококковая пиодермия) – совокупность гнойно-воспалительных поражений кожи, вызванных стафилококками. Является очень широко распространенным дерматологическим состоянием – практически у каждого человека в течение жизни возникают гнойные воспаления кожи различной степени тяжести, вызванные этими бактериями. Столь частая встречаемость обусловлена тем, что стафилококки довольно широко представлены в окружающей среде – они могут долго находиться в воздухе и на предметах быта, входить в состав микрофлоры кожных покровов и слизистых оболочек человека. Кроме того, стафилодермия иногда провоцируется заносом болезнетворных бактерий из других гнойных очагов в организме. Поражение может возникать в любом возрасте, но у детей стафилодермия протекает иначе, чем у взрослых (эпидемическая пузырчатка новорожденных) вследствие определенных анатомических особенностей строения кожи. Из-за бактериальной природы заболевания и устойчивости стафилококков во внешней среде подобные состояния обладают выраженной контагиозностью, способны передаваться при прикосновении или через общие предметы (полотенца, постельное белье, мочалки), что необходимо учитывать при лечении патологии.

Причины стафилодермии
Причиной развития всех форм стафилодермии является проникновение стафилококков (как правило, золотистого или белого) в ткани кожи через микротрещины, протоки сальных и потовых желез или открытые раны (ссадины и порезы). Реже наблюдается гематогенный или лимфогенный метастатический занос возбудителя из других очагов гнойной инфекции (кариозных зубов, абсцессов внутренних органов, лимфаденитов). При этом от глубины проникновения стафилококков, их активности (особенно в плане выделения протеолитических ферментов и экзотоксинов) и типа реактивности организма зависит форма стафилодермии.
Если гнойное воспаление имеет обширный характер, в кровь проникает значительное количество токсинов, что приводит к развитию общих симптомов – слабости, повышения температуры, головной боли. В большинстве случаев стафилодермии рано или поздно естественным путем формируется дренаж для оттока гноя (прорыв абсцесса), воспалительные проявления постепенно угасают. Если патологический процесс затронул базальную мембрану эпидермиса, на месте патологического очага формируется более или менее заметный рубец. При поверхностных формах стафилодермии базальная мембрана остается неповрежденной, что способствует полному заживлению и восстановлению нормального кожного покрова.
Классификация и симптомы стафилодермии
Разные формы стафилодермии имеют достаточно много различий в своем клиническом течении, что позволяет дерматологу по одной только симптоматике заболевания определить его тип. Именно на этих различиях построена классификация данного гнойно-воспалительного состояния. Стафилодермия может быть поверхностной, глубокой и детской. К поверхностным формам относят различные разновидности фолликулитов (остиофолликулит, поверхностный и глубокий фолликулиты), а также вульгарный сикоз. Глубокие типы стафилодермии объединяют в себе фурункулы, карбункулы и стафилококковые гидрадениты. Детская форма этого поражения кожи представлена эпидемической пузырчаткой новорожденных, которая патоморфологически относится к поверхностным типам, но имеет ряд особенностей, обусловленных строением кожных покровов маленьких детей.
Остиофолликулит (стафилококковое импетиго Бокхарта) – достаточно легкая разновидность поверхностной стафилодермии. Чаще всего она поражает мужчин, возникает на лице в зоне роста усов и бороды, всегда поражает область вокруг стержня волоса, может иметь множественный или одиночный характер. Начало патологического процесса характеризуется появлением пустулы красного цвета диаметром около 1 миллиметра, на месте которой со временем формируется полушаровидный желтоватый гнойник. Через 2-3 дня он трансформируется в грязно-желтую корочку диаметром 2-3 миллиметра. Еще через 2-3 дня корочка отпадает, на ее месте около недели может сохраняться розовое пятнышко, которое затем полностью исчезает.
Поверхностный фолликулит условно можно назвать осложненной формой предыдущего варианта стафилодермии, поскольку он характеризуется более глубоким поражением волосяных фолликулов. Клиническая картина напоминает остиофолликулит, но при этом является более выраженной – размер папулезных элементов достигает 2-3 миллиметров в диаметре, а полное заживление может занимать до 2-3 недель. Вокруг очагов поражения, как правило, наблюдается воспалительный валик и покраснение кожи, нередко отмечается местная болезненность, но общих симптомов (слабости, повышения температуры) при поверхностном фолликулите не наблюдается.
Глубокий фолликулит – выраженная форма поверхностной стафилодермии, при которой гнойно-воспалительный процесс охватывает всю толщу волосяного фолликула. Проявляется одиночными или множественными гнойничками диаметром до 10-15 миллиметров различной локализации. В некоторых случаях наблюдается значительное по площади поражение кожи, обусловленное множественными фолликулитами, что может свидетельствовать о наличии иммунодефицита, сахарного диабета и других общих заболеваний. При этом варианте стафилодермии отмечается умеренная болезненность кожи, при обширных поражениях могут регистрироваться общие симптомы: слабость, головная боль, повышение температуры.
Вульгарный сикоз – это хроническая разновидность стафилодермии, чаще всего имеющая рецидивирующий характер течения. Преимущественно поражает мужчин, возникает на лице и шее, иногда в области лобка или на спине. В развитии вульгарного сикоза можно выделить несколько стадий. Первоначально на коже образуются единичные поверхностные фолликулиты, самопроизвольно исчезающие через несколько дней. После этого появляются более глубокие гнойные поражения дисковидной формы, которые сливаются между собой, формируя обширные зеленовато-желтые корки. При их отделении на коже определяются болезненные эрозивные поверхности с длительным периодом заживления.
Фурункул – вариант глубокой стафилодермии, особенностью которой является гнойно-некротический характер воспаления. Чаще всего он образуется на лице, шее, плечах, иногда возможно появление фурункулов на спине и ягодицах. Длительность развития этой формы стафилодермии составляет около 14-ти дней, процесс включает в себя три стадии. Сначала возникает выраженный воспалительный инфильтрат, сопровождающийся покраснением, болезненностью, уплотнением кожи в области поражения. Затем начинается формирование гнойника с некротическим стержнем посередине, размер абсцесса может достигать 5 сантиметров, наблюдается повышение температуры тела и ухудшение общего состояния организма. Третья стадия данной формы стафилодермии (заживление) характеризуется развитием грануляций и рубцеванием. В некоторых случаях может иметь место множественное образование фурункулов, которое носит название фурункулез – обычно данный процесс выявляется при общем ослаблении организма.
Карбункул – разновидность стафилодермии, напоминающая фурункул, но отличающаяся от него поражением сразу нескольких близко расположенных фолликулов с вовлечением обширного объема тканей кожи. Процесс характеризуется более выраженными симптомами – инфильтрация может достигать в диаметре 10-20 сантиметров, размер гнойников составляет 2-6 сантиметров. После формирования воспалительного очага и абсцесса происходит его размягчение с выделением большого количества гноя и нескольких некротических стержней. Эта форма стафилодермии всегда сопровождается значительным ухудшением общего состояния (повышенной температурой, ознобом) и регионарным лимфаденитом.
Эпидемическая пузырчатка новорожденных – форма стафилодермии, поражающая исключительно детей в первые недели их жизни. Может быть следствием заноса стафилококков из половых путей матери, внутрибольничной инфекции, иногда – первичного иммунодефицита. Симптомом пузырчатки новорожденных является развитие на теле многочисленных папул с прозрачным содержимым. Нередко папулы сливаются между собой и могут захватывать почти всю поверхность тела ребенка. После разрушения папул остается сильно эрозированная поверхность кожных покровов.
Диагностика
В дерматологии для определения стафилодермии используют методы дерматологического осмотра и бактериологического исследования гноя, вспомогательную роль играет общий анализ крови. При осмотре врач может определить глубину и характер гнойно-воспалительного поражения, а также его стадию, на основании чего принимает решение о характере дальнейшего лечения. Бактериологическое исследование основано на посеве гнойного отделяемого и дальнейшей идентификации возбудителя – в первую очередь это необходимо для исключения стрептококковых пиодермий. Также в рамках этого исследования может определяться чувствительность возбудителя стафилодермии к антибиотикам для дальнейшей терапии. Общие анализы могут характеризовать тяжесть воспалительного процесса – в крови обнаруживается нейтрофильный лейкоцитоз, резкое увеличение скорости оседания эритроцитов.
Лечение стафилодермии
Лечение большинства форм поверхностной стафилодермии, как правило, местное, основывается на применении мазей с антибиотиками, антисептиками и другими противомикробными средствами. При хронических типах заболевания, таких как вульгарный сикоз, также применяют ультрафиолетовое облучение и другие физиотерапевтические методики. При глубоких формах стафилодермии практически всегда назначают системные антибиотики из группы макролидов или тетрациклинов – это делается не только для скорейшего выздоровления больного, но и для профилактики осложнений (метастатического распространения инфекции или сепсиса). В тех случаях, когда стафилодермия обусловлена общими заболеваниями (иммунодефицитом, сахарным диабетом), их терапия также вносит свой вклад в скорейшее выздоровление.
Прогноз и профилактика
Прогноз стафилодермии, особенно ее поверхностных форм, чаще всего благоприятный – после разрешения гнойно-воспалительного очага на коже не остается следов. При глубоких формах заболевания возможно формирование грануляций, более или менее заметных рубцов и длительно существующих инфильтратов. Потенциально любой тип стафилодермии может привести к тяжелым осложнениям, таким как сепсис, гнойный лимфаденит, абсцессы внутренних органов, что создает угрозу жизни человека. Крайне редко при обширных поражениях возникает токсический шок, обусловленный продуктами жизнедеятельности стафилококков и распада тканей. Избежать таких проявлений поможет только своевременно начатая антибактериальная терапия. Для профилактики стафилодермии необходимо поддерживать иммунитет на должном уровне, сохранять чистоту кожных покровов, обрабатывать кожные повреждения антисептиками, избегать использования чужих бритв, полотенец, мочалок.
Что такое сикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бровченко А. Б., дерматолога со стажем в 10 лет.
Над статьей доктора Бровченко А. Б. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Сикоз — это инфекционное заболевание, хроническое рецидивирующее воспаление волосяных фолликулов. Относится к группе пиодермий — гнойно-воспалительных заболеваний кожи [1] . Возбудителем сикоза является патогенный микроорганизм стафилококк, проникающий в кожу через микроранки.
Фактором, способствующим проникновению стафилококка, является возникновение микропорезов и повреждений кожи при бритье. Поэтому довольно часто заболевание возникает на лице у мужчин.
У женщин и детей сикоз появляется из-за слизистого или гнойного отделяемого при ринитах и конъюнктивитах. Содержащийся в назальном или же конъюнктивальном отделяемом стафилококк, попадая в микроповреждения кожи, провоцирует развитие заболевания.
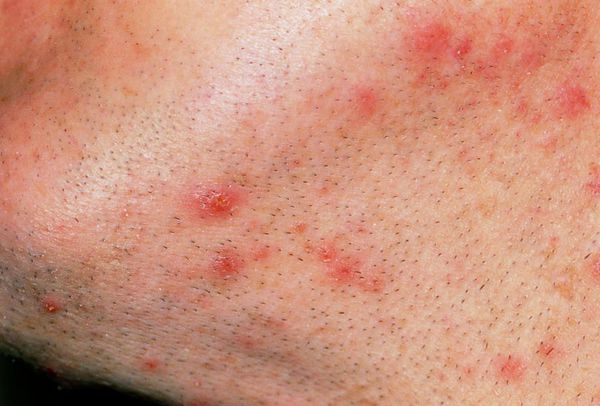
Предрасполагающими факторами для возникновения сикоза являются:
- наличие ринита, конъюнктивита, реже — тонзиллита;
- недостаточное увлажнение кожных покровов лица;
- использование во время бритья некачественных (затупленных, с элементами ржавчины) лезвий;
- наличие на коже вросших волосков (часто отмечается спустя 1-2 дня после бритья);
- выщипывание волосков из ноздрей, бровей недостаточно обработанными инструментами;
- наличие сопутствующих микозных (грибковых) поражений кожи;
- наличие на коже псориатических, аллергических высыпаний, очагов нейродермита и других дерматозов;
- функциональные расстройства эндокринной и нервной систем;
- частые стрессы и недосыпания;
- иммунодефицитные состояния организма [2][3] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сикоза
Начальными симптомами при возникновении сикоза является появление фолликулитов — воспалительных гиперемированных участков кожи в области волосяных фолликулов [3] . По мере размножения стафилококка и прогрессирования заболевания очаги воспаления сливаются между собой, вовлекая в патологический процесс всё большие участки кожи. Таким образом происходит формирование более крупных гиперемированных, отёчных и болезненных при пальпации участков сикоза.
К воспалению быстро присоединяются гнойные пустулы (прыщи). Далее происходит образование грязно-жёлтых, порой зеленоватых корок. Гнойные корки впоследствии отпадают, но из-за непрерывного протекания патологического процесса на их месте появляются новые участки воспаления и гнойных пустул. В результате процесс приобретает хронический, рецидивирующий характер [2] [3] .
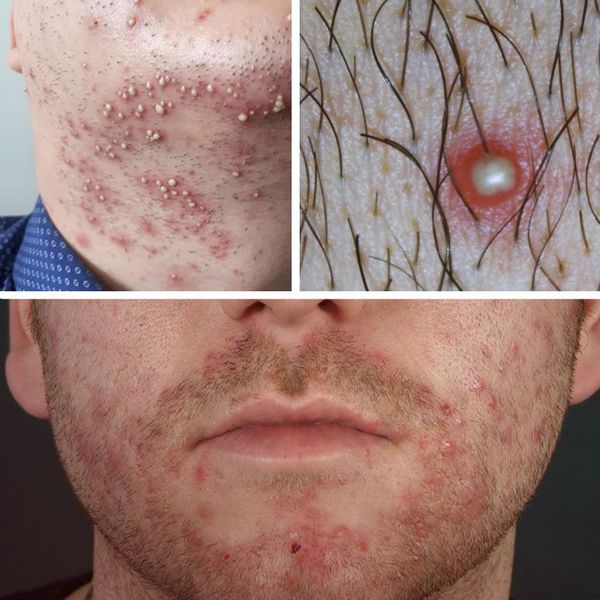
Чаще всего сикоз появляется в следующих местах:
- у мужчин: область усов и подбородка;
- у женщин: возникновение стафилококковых "заед" в углах рта или глаза;
- у детей: на крыльях носа, над верхней губой, иногда в области ноздрей;
- значительно реже отмечаются другие локализации сикоза — брови, подмышечные впадины, паховая область [1][2] .
Течение заболевания может быть разным в зависимости от формы: вульгарного сикоза, люпоидного сикоза и паразитарного.
Вульгарный сикоз (стафилококковый) — чаще всего появляется на коже лица, в некоторых случаях возможно поражение кожи лобка, подмышечных впадин, ног и других областей тела. При вульгарном сикозе происходит поверхностное поражение стафилококком кожных покровов. Такие процессы, как правило, не сопровождаются образованием рубцов.
Чаще всего клиническая картина вульгарного сикоза протекает по типу воспаления волосяных фолликулов. При обилии гнойничков кожа становится отёчной и гиперемированной, нередко отмечается зуд поражённых областей и болезненность при надавливании. Характерно чувство стянутости кожи в поражённом очаге. В случае большого скопления фолликулитов возможно образование очагов мокнутия. Самопроизвольного вскрытия пустул не происходит. С течением времени отмечается ссыхание гнойного содержимого пустул с образованием желтоватого цвета корок, которые после отпадают.
Люпоидный сикоз (глубокий) — отличается малым количеством пустулёзных высыпаний. Чаще всего гнойнички появляются по периферии воспалительного очага, тогда как в его центре возникновения новых высыпаний практически нет.
Люпоидному сикозу наиболее подвержены мужчины после сорока лет. Частыми местами поражения при люпоидном сикозе является область усов и бороды, хотя возможно поражение кожи волосистой части головы (висков и темени). Предрасполагающие факторы для развития люпоидного сикоза — иммунодефицитные состояния, выраженные нарушения эндокринной системы, системные заболевания соединительной ткани. Люпоидный сикоз быстро приобретает хроническое течение и плохо поддается терапии [5] [6] [8] .
В центре воспалительного очага при этой форме сикоза отмечается атрофия кожных покровов и выпадение волос, а также появление гладкой и блестящей бляшки диаметром до 3 см. В центре бляшки никогда не появляются новые пустулёзные высыпания. Возможно образование гиперемии по краю бляшки диаметром до 1-2 см. Высыпания на волосистой части головы чаще всего отличаются значительной болезненностью, хотя общее состояние пациента при этом не страдает. Патологический процесс при люпоидном сикозе протекает годами, с периодами обострения и утихания воспаления. На коже головы в центре гнойно-воспалительного очага с течением времени возникают очаги алопеции (облысения) с тонкими и ломкими волосами по периферии.
Паразитарный сикоз — причиной развития паразитарного сикоза являются не стафилококки, а грибы-трихофитии. Паразитарный сикоз чаще всего называют микозом (нагноительной трихофитией). Источником распространения патогенного грибка являются собаки, лошади, крупный рогатый скот и мыши. Поэтому чаще всего нагноительной трихофитией болеют жители сельских областей. В городе паразитарный сикоз возникает в результате заражения антропофильными грибами, передаваемыми при использовании предметов личной гигиены [2] [7] [9] . Высыпания при паразитарном сикозе отличаются болезненностью (из-за глубокого поражения кожи) и отёчностью, имеют более крупные размеры, чем при стафилококковых сикозах. Чаще всего поражается кожа шеи, подбородка, нижней челюсти, реже — кожа над верхней губой.
Высыпания отличаются своей асимметричностью и чёткой очерченностью от здоровых участков. Возможно образование синюшно-багровых узлов с пустулёзными элементами по периферии. В зависимости от тяжести патологического процесса узлы могут ссыхаться в корочки или же нагнаиваться с образованием абсцессов.
При надавливании на очаги можно наблюдать симптом "медовых сот" — выход большого количества гноя из поражённых участков [3] [5] [6] [8] .
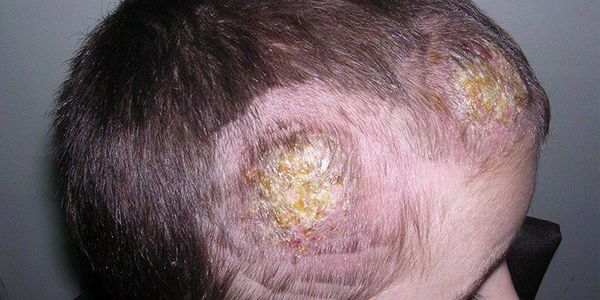
При данном виде сикоза не происходит разрушения волосяного фолликула, в связи с чем при стихании воспалительного процесса на месте выпавшего волоса может вырастать новый. В отличие от стафилококковых сикозов нагноительная трихофития имеет преимущественно острый характер воспаления и не склонна к рецидивированию и хронизации процесса.
Патогенез сикоза
В механизме развития сикоза можно условно выделить следующие основные блоки [4] :
- Функциональные расстройства нервной и эндокринной систем (астенические состояния на фоне стрессов и недосыпаний, сахарный диабет, нарушения функций щитовидной железы и др.) приводят к нарушениям нормальной деятельности сально-волосяного аппарата кожи. Например, недостаток гормонов щитовидной железы провоцирует сухость кожных покровов и снижение местного иммунитета. При сахарном диабете (недостатке инсулина) отмечается нарушение микроциркуляции кожи, что также приводит к ослаблению местного иммунитета и изменению кислотности кожи. При подобных состояниях создаются благоприятные условия для размножения стафилококка и развития заболевания.
- Наличие сопутствующих патологий в виде хронических очагов инфекций и иммунодефицитных состояний также способствует развитию гноеродной микрофлоры (в данном случае, стафилококка).
- Дополнительное воздействие на кожу экзогенных факторов, таких как:
- выделения из носа при рините (втирание назальной слизи, богатой бактериями, в раздражённую кожу);
- микротравматизация кожи во время бритья;
- воздействие грубых пылевых частиц (угольная, металлическая и др. пыль) при работе на производствах, связанных с вредными условиями труда.
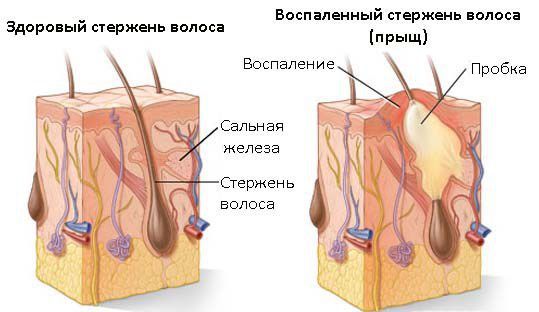
Классификация и стадии развития сикоза
Существуют различные классификации сикоза, в основе которых лежит длительность течения заболевания, локализация, глубина поражения кожи и клинико-морфологические характеристики процесса.
В зависимости от длительности течения сикоз можно разделить на:
- острый;
- хронический (или рецидивирующий).
В зависимости от локализации поражения сикоз имеет различные формы:
- сикоз области бороды и усов;
- сикоз крыльев носа;
- сикоз век и бровей, часто сочетающиеся между собой;
- сикоз лобка;
- сикоз подмышечных впадин;
- сикоз гладкой кожи (с поражением пушковых волос) и др.
Разная глубина поражения кожи при сикозе позволяет разделить его на поверхностный и глубокий (люпоидный сикоз).
В основе клинико-морфологической классификации сикоза лежит не только тип поражения кожи при данном заболевании, но и глубина распространения патологического процесса и причина его появления:
- вульгарный сикоз (обыкновенный, стафилококковый);
- люпоидный (глубокий) сикоз;
- паразитарный сикоз.
Процесс возникновения и распространения сикоза можно разделить на определённые стадии [5] .
I. Стадия начальных проявлений: воспаление волосяного фолликула. На поверхности кожи можно наблюдать небольшие гиперемированные диски (фолликулиты). По мере того, как стафилококк размножается и образует всё новые и новые колонии, увеличивается и количество воспалённых волосяных фолликулов. На этом этапе воспаление может пройти самостоятельно. Но даже если краснота на время спадает и воспаление уменьшается, через время воспалительный процесс может снова обостриться и принять затяжной характер.
Кожа, поражённая стафилококком, гиперемирована, отёчна, покрыта большим количеством пустул (гнойничков) и остро болезненна при пальпации. При большом количестве гнойничков они собираются в одном месте, кожа под ними принимает ярко-алую окраску. Гнойнички быстро опорожняются, содержимое их ссыхается, образуя грязно-жёлтую, порой зеленоватую корку [2] [4] [6] .
II. Хронизация процесса: подсыхая, гнойные корки отпадают, обнажая поражённую поверхность. Так как очаг воспаления не санирован и в нём по-прежнему размножаются стафилококки, волосяные фолликулы вскоре воспаляются вновь, процесс приобретает хронический и рецидивирующий характер.
III. Прогрессирование и исходы: в том случае, если заболевание не лечить, постепенно будет происходить прогрессирование процесса. Подсохшие корочки будут появляться вновь, а воспаление тканей – распространяться на окружающие здоровые участки, увеличивая очаг поражения. Общее состояние организма, как правило, не страдает: нет повышения температуры тела, человек не ощущает общей слабости и недомогания. Поражённые участки кожи болезненны лишь при прикосновении (пальпации). При длительно текущем процессе кожа внутри сикозного диска постепенно подвергается атрофии.
Осложнения сикоза
Осложнения заболевания развиваются при отсутствии лечения, либо при неадекватной терапии . Среди возможных осложнений различных видов сикоза можно выделить следующие:
- часто: атрофия кожи на месте поражённых участков (приводит к выпадению волос и образованию рубцов);
- часто: экзематозные поражения (обширные мокнущие участки, усиление зуда) ;
- редко: формирование фурункулов, абсцессов, свищевых ходов, импетиго. Клинически импетиго проявляется возникновением пузырей с мутным содержимым, которые быстро прорываются с образованием корок медово-жёлтого цвета [1][2][4] .
- крайне редко: распространение инфекции по венозным сосудам лицевой области в полость черепа, что может привести к тромбозу пещеристого синуса, развитию менингита (воспаления мозговых оболочек) либо же энцефалиту (воспалению головного мозга).
Диагностика сикоза
Клиническая картина сикоза настолько яркая, что позволяет врачу-дерматологу практически сразу визуально поставить правильный диагноз. Лабораторные методы диагностики служат для определения возбудителя заболевания. С этой целью производят исследование биоматериала под микроскопом, идентифицируя таким образом возбудителя (стафилококк или грибок).
Бактериальный посев биоматериала на питательные среды позволяет выявить чувствительность стафилококков к антибиотикам, что позволит впоследствии правильно подобрать антимикробный лекарственный препарат.
Для постановки диагноза и назначения адекватной терапии необходимо определить форму заболевания (простой, люпоидный или паразитарный сикоз). В зависимости от причины возникновения заболевания назначаются либо антибиотики определённой группы, либо противогрибковые препараты.
Выльгарный сикоз следует дифференцировать с инфильтративно-нагноительной формой трихофитии (стригущего лишая). При трихофитии нередко увеличиваются регионарные лимфоузлы, при микроскопии и культуральном исследовании обнаруживается патогенный гриб — трихофитон.
Лечение сикоза
Важно отметить, что самолечение в случае с сикозом недопустимо, так как может привести к развитию осложнений.
При лечении сикозов арсенал применяемых лекарственных препаратов можно разделить на следующие блоки [3] [5] [10] :
- Этиологическая терапия — направлена на устранение причины заболевания, то есть возбудителя сикоза. Применяются местные или системные антибактериальные препараты (при вульгарном и люпоидном сикозе) или же антимикотики (в случае лечения паразитарного сикоза). Выбор и способ введения антибиотика определяется наличием устойчивости возбудителя к антибактериальным препаратам (выявляется с помощью посева патологического отделяемого из очагов на питательные среды), а также тяжестью и степенью поражения кожи. В качестве этиологического лечения возможно применение и специфических иммунобиологических препаратов (например стафилококковый анатоксин) [1][9] .
- Патогенетическая терапия — направлена на прерывание патологических механизмов развития сикоза, устранение провоцирующих и предрасполагающих факторов. Проводят санацию имеющихся очагов инфекции, корректируют расстройства эндокринной и нервной систем, проводят иммуномодулирующую и иммуностимулирующую терапию.
- Симптоматическая терапия — заключается в удалении поражённых волос из участков гнойно-воспалительного процесса, проведение ультрафиолетового облучения кожи.
Прогноз. Профилактика
Своевременное обращение к врачу-специалисту и адекватное лечение обеспечивает благоприятный прогноз сикозов. При этом стоит учитывать, что лучше всего лечению поддается вульгарный сикоз.
Основная мера профилактики — тщательное соблюдение правил личной гигиены, использование качественных и сугубо индивидуальных бритвенных принадлежностей. В случае пореза кожи при бритье необходимо незамедлительно обработать рану растворами антисептиков, чтобы не допустить заражения повреждённого участка кожи стафилококком.
Не менее важной мерой профилактики сикозов является борьба с имеющимися предрасполагающими факторами (санация хронических очагов инфекции, лечение расстройств эндокринной системы, коррекция иммунодефицитных состояний).

Чумой нашего времени именуют стафилокковые и другие гнойно-септические заболевания. Несмотря на то что в эту сборную группу входят различные болезни, вызываемые разнородными возбудителями, все они объединяются сходными клиническими признаками и эпидемиологическими особенностями, одной из которых является их распространение в родильных домах и детских больницах.
Какие заболевания вызывают стафилококки
Этим микроорганизмам мы обязаны такими заболеваниями, как фурункулы, карбункулы, пиодермии, абсцессы, флегмоны, панариции и другие нагноения кожных покровов. При поражении слизистых развиваются конъюнктивиты, стоматиты, отиты, энтериты.
Тяжелыми формами болезни являются пневмонии, остеомиелиты (поражения костной ткани) и особенно опасны септические — генерализованные воспалительные процессы во внутренних органах, когда стафилококки и другие микроорганизмы циркулируют в крови (заражение крови).
После гнойных инфекций возникают различные осложнения, в том числе такие, которые могут приводить к хроническому течению болезни, инвалидности (миокардиты, пороки сердца, тромбофлебиты, перитониты — воспаления брюшины).
Потери, связанные с утратой трудоспособности только от стафилококовых заболеваний, превышают показатели, обусловленные всеми инфекционными болезнями, за исключением гриппа. Число новорожденных и взрослых, гибнущих от стафилококковых инфекций, более чем в два раза превышает число погибших от других заразных болезней.
Устойчивость стафилококков к антибиотикам
Чем больше мы атакуем, например, антибиотиками возбудителей гнойносептических инфекций, тем чаще появляются антибиотикоустойчивые микроорганизмы.
Под влиянием антибиотиков нарушается тормозящее действие на стафилококки других микробов — обычных обитателей нашего организма. Более того, иногда антибиотики просто стимулируют развитие стафилококков и стрептококков. Поэтому без врачебного назначения самостоятельное применение антибиотиков (да и других противобактериальных средств) при возникновении гнойных поражений кожи должно быть исключено.
Любое лечение стафилококковых кожных патологий должен назначать дерматолог! Заболевания других органов лечат соответствующие специалисты — гинекологи, урологи, терапевты.
Чем опасна стафилококковая инфекция
Особенно опасен стафилококк в ассоциации с вирусами и грибами, а также при сопутствующих детских капельных инфекциях, снижающих общую реактивность организма. Недаром при многих заболеваниях наблюдаются местные или общие осложнения, вызванные стафилококками.
Так, в период гриппозных эпидемий нередки стафилококковые пневмонии, которые чаще всего и оказываются причиной длительной болезни ребенка и являются наиболее частой предпосылкой к смертельному исходу.
Они могут быть причиной воспаления желчного пузыря (холецистит), токсической диспепсии и гастроэнтеритов, воспалений суставов (артриты), мочеполовой сферы (уретриты и эндометриты). У новорожденных стафилококковые и другие гнойные воспалительные явления начинаются с пупочной ранки или других, незаметных на первый взгляд повреждений кожи (царапины, ссадины).
Нужно подчеркнуть, что до 90% случаев возникновения сепсиса у детей раннего возраста связано со стафилококком.
Стафилококк у беременных — угроза жизни новорожденных
Источником стафилококковой инфекции в родильных домах, детских больницах и в домашних условиях могут быть гнойные поражения кожи и слизистых у взрослых — матери, окружающих, обслуживающего персонала. Поэтому отделять заразные болезни кожи от прочих инфекционных заболеваний человека нельзя.
В нормальных условиях кожа обладает защитными свойствами в борьбе с микробами, в частности, в ее выделениях содержатся антибактериальные вещества. Однако нарушения питания, общие заболевания, микротравмы кожи могут способствовать развитию патогенной микрофлоры на коже ребенка.
Активная иммунизация беременных женщин стафилококковым анатоксином, как показала практика, не оказывает вредного влияния ни на течение беременности, ни на развитие плода, снижая в то же самое время заболеваемость гнойными инфекциями матерей и новорожденных в 3—5 раз.
При этом у матери вырабатывается активный, а у ребенка — пассивный иммунитет к возбудителям таких инфекций, как отит, пневмония, кожные нагноения, ангины (тонзиллиты), ларинготрахеиты, гаймориты и другие воспалительные заболевания носоглотки.
Стафилококковые болезни у молодых людей и детей
Гнойничковые заболевания кожи называют пиодермитами, которые в зависимости от причины возникновения подразделяются на стрепто и стафилодермии. Часто наблюдается их смешанная форма — стрептостафилодермия.
Стрептодермия чаще поражает детей и юношей и локализуется обычно вокруг естественных отверстий — нос, рот, ушные раковины, то есть на участках, подвергающихся раздражению отделяемым этих полостей (слюна, слизь). Эти поражения очень контагиозны и быстро перебрасываются на здоровые участки кожных покровов. Стрептодермия передается через игрушки, пеленки, одежду, белье.
Сливаясь, они образуют сплошные очаги с извилистыми воспалительными очертаниями. Преимущественно поражаются открытые части тела, особенно кожа лица. Нередко припухают близлежащие лимфатические узлы, а при распространении инфекции наблюдаются явления общей интоксикации.
Другой формой гнойных поражений является пемфигуспузырчатка новорожденных. Этот вид пиодермии отличается образованием крупных пузырей, достигающих голубиного яйца и наполненных гнойным содержимым. При их разрыве образуется обнаженная ярко-красная поверхность (эрозия), легко подвергающаяся дополнительному инфицированию, в результате чего резко нарушается состояние ребенка.
Стрептококковый пемфигус крайне контагиозен, заразен и при отсутствии должных мер профилактики может вызвать массовые вспышки пиодермий в родильных домах и детских больницах.
При переезде ребенка из роддома домой нередко возникает везикулопустулезная форма пиодермии в местах, чаще всего раздражаемых потом (на затылке, шее, лбу, в паху). Появляются мелкие пузырьки с прозрачным содержимым (везикулы) величиной с булавочную головку. Затем содержимое пузырьков становится гнойным (пустула) и окружается венчиком гиперемии.
Через два-три дня пустулы лопаются или подвергаются обратному развитию и на их месте образуются поверхностные корочки. Несмотря на относительную легкость течения этой инфекции, ее осложнения бывают весьма коварны. Они выражаются в распространенных и тяжелых флегмонах, протекающих со значительной отечностью и последующим некрозом (расплавлением) подкожной клетчатки.
У грудных детей с пониженным питанием, у неправильно искусственно вскармливаемых детей, а также у более старших детей со слабыми защитными реакциями (вследствие туберкулезной или другого рода интоксикации) стрептококковая инфекция не ограничивается поверхностным поражением кожи, а захватывает глубже лежащие ткани, образуя глубокие язвы — эктимы.
Они возникают на наиболее часто травмируемых частях тела (поясница, голени) и отличаются вялым, длительным течением. После их излечения остаются рубцы.
При стафилодермиях часто поражаются волосяные фолликулы, например на голове, что приводит к мелкой гнойничковой сыпи, которая после лечения бесследно исчезает.
Стафилококки вызывают не только местные, ограниченные поражения кожи, но и ангину, тяжелые пневмонии, воспалительные очаги в различных органах и тканях (в печени, селезенке, почках), возникающие в результате распространения микробов по кровеносным и лимфатическим путям. Смертельную угрозу несет с собой генерализованная стафилокковая инфекция — сепсис.
Стафилококки могут вызывать настоящие эпидемические вспышки в родильных домах и детских больницах. За счет их возникает подавляющая часть кожных и септических поражений новорожденных и гнойных заболеваний у матерей. Послеродовой сепсис, маститы, пневмонии, менингиты, воспаление родовых путей, конъюнктивиты являются настоящим бедствием. Конечно, они особенно опасны для рожениц и новорожденных детей.
Как происходит заражение
Передача возбудителей гнойно-септических инфекций происходит с воздухом (аэрогенно), например, при встряхивании постельного белья. Параллельно этому осуществляется передача через предметы быта, а также через пищу и воду. В последних случаях возникают пищевые токсикоинфекции.
Стафилококки, будучи постоянными обитателями тела и жилья человека, естественно, концентрируются там, где повышена плотность размещения людей, где меньше вентиляция воздуха и больше возможностей для размножения и распространения микробов.
Именно такие условия нередко создаются в больничных палатах, где стафилококк распространяется с бельем, при встряхивании постелей, с пылью, при разговоре и кашле людей, находящихся в близком соседстве. Поэтому такие простые меры, как проветривание помещений, влажная уборка с дезинфицирующими средствами, пользование чистым бельем, своевременная смена постельных принадлежностей, облучение воздуха ультрафиолетом или просто доступ солнечного света значительно снижают концентрацию микробов и возможности их рассеивания.
Необходима тщательная санация — обследование и лечение людей с признаками стафилококковых и других подобных заболеваний. Кроме описанных выше гнойных поражений, у детей могут встречаться специфические инфекционные кожные заболевания, в том числе грибковой природы.
Читайте также:

