Острая инфекционная болезнь с поражением зева
Обновлено: 10.05.2024
Респираторные бактериальные инфекции. Дифференциация гриппа и других ОРВИ
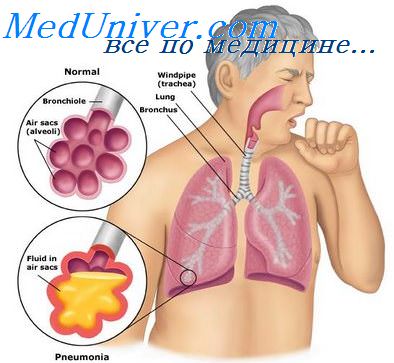
При респираторном микоплазмозе, в отличие от других ОРВИ, инкубационный период длительный (от 8 до 35 дней). Заболевание начинается остро, протекает с резким сухим, иногда приступообразным кашлем, болью за грудиной, повышением температуры до 38,5-39°С. Спустя несколько дней часто присоединяется атипичная пневмония, большей частью распознаваемая только рентгенологически (интерстициальные или очаговые сегментарные тени с преимущественным поражением базальных участков нижних долей).
Аускультативные изменения скудные. Лейкоцитоз не выражен, но часто ускорена РОЭ. Респираторные заболевания, вызванные микоплазмой, могут протекать только по типу острого бронхита, при этом часты трахеобронхиальные дискинезии с длительным мучительным кашлем Наряду с поражением дыхательных путей нередко наблюдаются внереспираторные или сочетанные формы микоплазмоза с поражением мочеполовых органов, печени, суставов, кожи, нервной системы.
Легионеллез, протекающий в виде респираторного заболевания, начинается остро с нарастающего недомогания, диффузной боли в мышцах, головной боли, озноба, повышения температуры, в половине случаев с сухого кашля, боли и сухости в глотке, чувства сдавления за грудиной.
У части больных наблюдаются боль в животе и рвота, нарушение памяти и бессонница. Заболевание нередко связывают с пользованием кондиционерами. Менингококковый назофарингит представляет одну из форм поражения верхних дыхательных путей при менингококковой инфекции.
Характеризуется сухим кашлем, болью и першением в горле, охриплостью, частой заложенностью носа, реже насморком со скудными слизисто-гнойными выделениями.
Лихорадка (субфебрильная) наблюдается немногим более чем у половины больных. Ведущая жалоба - головная боль с преимущественной локализацией в лобно-теменной области. В глотке яркая гиперемия, отек. На задней стенке ее слизистые наложения, гиперплазированные лимфоидные фолликулы. Своеобразной особенностью является поражение верхней части глотки.
В гемограмме отмечается нейтрофильный лейкоцитоз со сдвигом влево, РОЭ у части больных ускорена. У 1/3 больных назофарингит является начальным проявлением генерализованных форм менингококковой инфекции. Эта форма болезни регистрируется обычно в эпидемических очагах менингококковой инфекции, что облегчает ее диагностику.
Дифференциальный диагноз между гриппом и многочисленной группой других ОРВИ, с учетом многообразия их клинических проявлений, представляет большие трудности. Однако наибольшей тяжестью течения заболевания отличается грипп. По мере ослабления признаков интоксикации все респираторные инфекции могут быть представлены в следующем порядке: грипп, энтеровирусные инфекции, аденовирусная инфекция, парагрипп, респираторно-синцитиальная, коронавирусная и риновирусная инфекции.
Несмотря на общность клинических проявлений: лихорадка, катаральный синдром, каждой нозоформе присущи свои клинико-эпидемиологические черты. Несомненную помощь в клиническом дифференциальном диагнозе может оказать предложенная Е.С. Кетиладзе (1964 г.) схема поражений различных отделов респираторного тракта, основанная на клиническом анализе и точной лабораторной верификации гриппа и наиболее распространенных ОРВИ. При гриппе более всего поражается трахея, при риновирусной инфекции - слизистая носа; при аденовирусных заболеваниях - слизистая оболочка глотки и конъюнктивы; при парагриппе- гортани.
Большую помощь в диагностике инфекционных болезней может оказать правильная оценка поражений слизистой оболочки ротоглотки у инфекционных больных, выявляемых при внимательном осмотре зева.
Яркие изменения в ротоглотке в основном диффузного, реже очагового характера наблюдаются при многих воздушно-капельных вирусных инфекциях. При гриппе постоянным признаком является гиперемия дужек, миндалин (катаральный тонзиллит), слизистой оболочки мягкого неба, которая гиперемирована, отечна и резко отграничена от твердого неба. При осмотре, как правило, наблюдаются гиперемия и кровоизлияния в подголосовом пространстве и в трахее (гриппозный трахеит).
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аденовирусная инфекция – острый вирусный инфекционный процесс, сопровождающийся поражением дыхательных путей, глаз, лимфоидной ткани, пищеварительного тракта. Признаками аденовирусной инфекции служат умеренная интоксикация, лихорадка, ринорея, осиплость голоса, кашель, гиперемия конъюнктивы, слизистое отделяемое из глаз, нарушение функции кишечника. Кроме клинических проявлений, при постановке диагноза применяются серологические и вирусологические методы исследования. Терапия аденовирусной инфекции проводится противовирусными препаратами (внутрь и местно), иммуномодуляторами и иммуностимуляторами, симптоматическими средствами.
МКБ-10

Общие сведения
Аденовирусная инфекция – заболевание из группы ОРВИ, вызываемое аденовирусом и характеризующееся развитием ринофарингита, ларинготрахеобронхита, конъюнктивита, лимфаденопатии, диспепсического синдрома. В общей структуре острых респираторных заболеваний аденовирусная инфекция составляет около 20%.
Наибольшую восприимчивость к аденовирусам демонстрируют дети от 6 месяцев до 3-х лет. Считается, что в дошкольном возрасте практически все дети переносят один или несколько эпизодов аденовирусной инфекции. Спорадические случаи аденовирусной инфекции регистрируются круглогодично; в холодное время года заболеваемость носит характер эпидемических вспышек. Пристальное внимание к аденовирусной инфекции приковано со стороны инфекционных болезней, педиатрии, отоларингологии, офтальмологии.

Причины
В настоящее время известно более 30 сероваров вирусов семейства Adenoviridae, вызывающих заболевание человека. Наиболее частой причиной вспышек аденовирусной инфекции у взрослых выступают 3, 4, 7, 14 и 21 серотипы. Серовары типов 1, 2, 5, 6 обычно поражают детей-дошкольников. Возбудителями фарингоконъюнктивальной лихорадки и аденовирусного конъюнктивита в большинстве случаев служат серотипы 3, 4, 7.
Вирионы возбудителя содержат двухцепочечную ДНК, имеют диаметр 70-90 нм и три антигена (группоспецифический А-антиген; определяющий токсические свойства аденовируса В-антиген и типоспецифический С-антиген). Аденовирусы относительно устойчивы во внешней среде: при обычных условиях сохраняются в течение 2-х недель, хорошо переносят низкие температуры и высушивание. Вместе с тем, возбудитель аденовирусной инфекции инактивируется при воздействии ультрафиолетовых лучей и хлорсодержащих дезинфектантов.
Источником аденовирусной инфекции также могут являться вирусоносители, пациенты с бессимптомными и стертыми формами болезни. Иммунитет после перенесенной инфекции типоспецифический, поэтому возможны повторные заболевания, вызванные другим серотипом вируса. Встречается внутрибольничное инфицирование, в т. ч. при проведении парентеральных лечебных процедур.
Патогенез
Аденовирус может проникать в организм через слизистые верхних дыхательных путей, кишечника или конъюнктиву. Репродукция вируса протекает в эпителиальных клетках, регионарных лимфатических узлах и лимфоидных образованиях кишечника, что по времени совпадает с инкубационным периодом аденовирусной инфекции. После гибели пораженных клеток вирусные частицы высвобождаются и проникают в кровь, вызывая вирусемию.
Изменения развиваются в оболочке носа, миндалин, задней стенки глотки, конъюнктивы; воспаление сопровождается выраженным экссудативным компонентом, что обусловливает появление серозного отделяемого из полости носа и конъюнктивы. Вирусемия может приводить к вовлечению в патологический процесс бронхов, пищеварительного тракта, почек, печени, селезенки.
Симптомы аденовирусной инфекции
Основными клиническими синдромами, форму которых может принимать данная инфекция, служат катар дыхательных путей (ринофарингит, тонзиллофарингит, ларинготрахеобронхит), фарингоконъюнктивальная лихорадка, острый конъюнктивит и кератоконъюнктивит, диарейный синдром. Течение аденовирусной инфекции может быть легким, среднетяжелым и тяжелым; неосложненным и осложненным.
Поражение дыхательных путей
Катаральные изменения в верхних дыхательных путях возникают одновременно с лихорадкой. Появляются серозные выделения из носа, которые затем становятся слизисто-гнойными; затрудняется носовое дыхание. Отмечается умеренная гиперемия и отечность слизистой оболочки задней стенки глотки, точечный белесоватый налет на миндалинах. При аденовирусной инфекции возникает реакция со стороны подчелюстных и шейных лимфоузлов. В случае развития ларинготрахеобронхита появляется осиплость голоса, сухой лающий кашель, возможна одышка, развитие ларингоспазма.
Поражение конъюнктивы
Поражение конъюнктивы при аденовирусной инфекции может протекать по типу катарального, фолликулярного или пленчатого конъюнктивита. Обычно в патологический процесс глаза вовлекаются поочередно. Беспокоит резь, жжение, слезотечение, ощущение присутствия инородного тела в глазу. При осмотре выявляется умеренное покраснение и отек кожи век, гиперемия и зернистость конъюнктивы, инъецированность склер, иногда – наличие плотной серовато-белой пленки на конъюнктиве. На второй неделе заболевания к конъюнктивиту могут присоединяться признаки кератита.
Кишечная форма
Если аденовирусная инфекция протекает в кишечной форме, возникают приступообразные боли в околопупочной и правой подвздошной области, лихорадка, диарея, рвота, мезентериальный лимфаденит. При выраженном болевом синдроме клиника напоминает острый аппендицит. Лихорадка при аденовирусной инфекции длится 1-2 недели и может носить волнообразный характер. Признаки ринита и конъюнктивита стихают через 7-14 дней, катара верхних дыхательных путей – через 14-21 день.
Осложнения
При тяжелой форме заболевания поражаются паренхиматозные органы; может возникать менингоэнцефалит. У детей первого года жизни нередко развивается аденовирусная пневмония и выраженная дыхательная недостаточность. Осложненное течение аденовирусной инфекции обычно связано с наслоением вторичной инфекции; наиболее частыми осложнениями заболевания служат синусит, средний отит, бактериальная пневмония.
Диагностика
Распознавание аденовирусной инфекции обычно производится на основании клинических данных: лихорадки, катара дыхательных путей, конъюнктивита, полиаденита, последовательного развития симптомов. Методами экспресс-диагностики аденовирусной инфекции служит реакция иммунофлюоресценции и иммунная электронная микроскопия. Ретроспективное подтверждение этиологического диагноза проводится методами ИФА, РТГА, РСК. Вирусологическая диагностика предполагает выделение аденовируса из носоглоточных смывов, соскоба с конъюнктивы и фекалий больного, однако ввиду сложности и длительности редко используется в клинической практике.
Дифференциальная диагностика
Дифференциальную диагностику различных клинических форм аденовирусной инфекции проводят с гриппом, другими ОРВИ, дифтерией глотки и глаз, инфекционным мононуклеозом, микоплазменной инфекцией, иерсиниозом. С этой целью, а также для назначения местного этиотропного лечения пациенты нуждаются в консультации офтальмолога и отоларинголога.
Лечение аденовирусной инфекции
Общая этиотропная терапия проводится препаратами антивирусного действия (умифеновир, рибавирин, препарат из антител к гамма-интерферону человека). Местная терапия аденовирусной инфекции включает: инстилляции глазных капель (раствора дезоксирибонуклеазы или сульфацила натрия), аппликации ацикловира в виде глазной мази за веко, интраназальное применение оксалиновой мази, эндоназальную и эндофарингеальную инстилляцию интерферона. Проводится симптоматическая и посиндромная терапия: ингаляции, прием жаропонижающих, противокашлевых и отхаркивающих препаратов, витаминов. При аденовирусной инфекции, отягощенной бактериальными осложнениями, назначаются антибиотики.
Прогноз и профилактика
Неосложненные формы аденовирусной инфекции оканчиваются благоприятно. Смертельные исходы могут отмечаться у детей раннего возраста в связи с возникновением тяжелых бактериальных осложнений. Профилактика аналогична предупреждению других ОРВИ. В периоды эпидемических вспышек показана изоляция больных; проведение текущей дезинфекции, проветривания и УФО помещений; назначение интерферона лицам, подвергшимся риску заражения. Специфическая вакцинация против аденовирусной инфекции пока не разработана.
Слизистая ротоглотки при вирусных инфекциях. Мягкое небо при поражении вирусами
Согласно специально проведенным исследованиям известного инфекциониста Н.И. Морозкина, на 1-2-й день болезни на резко гиперемированной и несколько цианотичной слизистой оболочке мягкого неба, а иногда и на задней стенке глотки при гриппе появляются просовидные высыпания (воспаленные фолликулы) в виде мелких (до 1-2 мм) и более крупных (до 4-5 мм) зерен. К 3-4-му дню гиперемия мягкого неба сменяется выраженной инъекцией кровеносных сосудов, образующих сетку, возможны точечные кровоизлияния.
Изменения слизистой оболочки ротоглотки при аденовирусной инфекции особенно выражены при ее фарингеальной и фарингоконъюнктивальной формах. Они проявляются в виде тонкого белесоватого налета на миндалинах и обильного экссудата, распространяющегося за пределы дужек на мягкое небо и заднюю стенку глотки. Помимо фарингита и конъюнктивита (катарального, фолликулярного, пленчатого), наблюдаются кератоконъюнктивит, ринит, ринофаринготонзиллит, ринофарингобронхит.
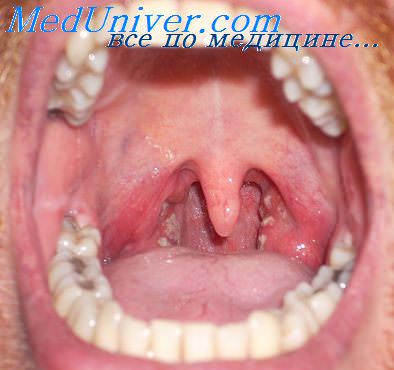
Регионарные лимфатические узлы увеличены. У части больных (1/3) увеличены печень и селезенка, может быть диарея. В случае заболеваний, вызванных респираторно-синцитиальным вирусом, имеет место умеренная гиперемия слизистой оболочки ротоглотки.
Существенно отличается от описанных поражений слизистая оболочка ротоглотки при энтеровирусных и герпетических инфекциях (С.Г. Чешик). У большинства больных энтеровирусными инфекциями, протекающими по типу острых респираторных заболеваний, наблюдается гиперемия ротоглотки, сочетающаяся иногда с умеренным склеритом и конъюнктивитом, ринитом. Особые формы энтеровирусной инфекции Коксаки могут проявляться везикулезным стоматитом и кожными сыпями.
В полости рота, на языке, мягком небе, деснах, слизистой оболочке щек образуются везикулярные бледно-серые высыпания величиной 2-8 мм и беспорядочные болезненные изъязвления диаметром до 20 мм, образующиеся из пузырьков. Одновременно элементы пузырьковой сыпи имеются на кистях, стопах; они окружены красным ободком до 1 см. Наряду с пузырьковой сыпью может быть пятнистопапулезная сыпь на коже конечностей и туловища. Возможна самостоятельная форма энтеровирусной инфекции - герпангина (везикулезный и афтозный фарингит).
Слизистая оболочка ротоглотки гиперемирована, на передних небных дужках, язычке, мягком небе, миндалинах обнаруживаются мелкие везикулы, превращающиеся вскоре в поверхностные эрозии. Герпангина, в отличие от классической ангины, регистрируется главным образом в летние и осенние месяцы. Чаще, чем взрослые, болеют дети. При герпетических инфекциях, вызванных простым и зостериформным вирусами, поражения слизистых оболочек более обширны и болезненны, держатся гораздо дольше, чем при герпангине.
При зостериформном герпесе они чаще односторонние. Высыпания на слизистой оболочке полости рта появляются на стороне кожных герпетических поражений, чаще всего связанные с поражением II и III ветвей тройничного нерва.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тонзиллит: причины появления, симптомы, диагностика и способы лечения.
Определение
Тонзиллит – инфекционное заболевание, которое проявляется местным воспалением одной или нескольких миндалин глотки, чаще небных. Является самым распространенным инфекционным заболеванием в мире, а боль в горле, в свою очередь, – самой частой жалобой при обращении за медицинской помощью.
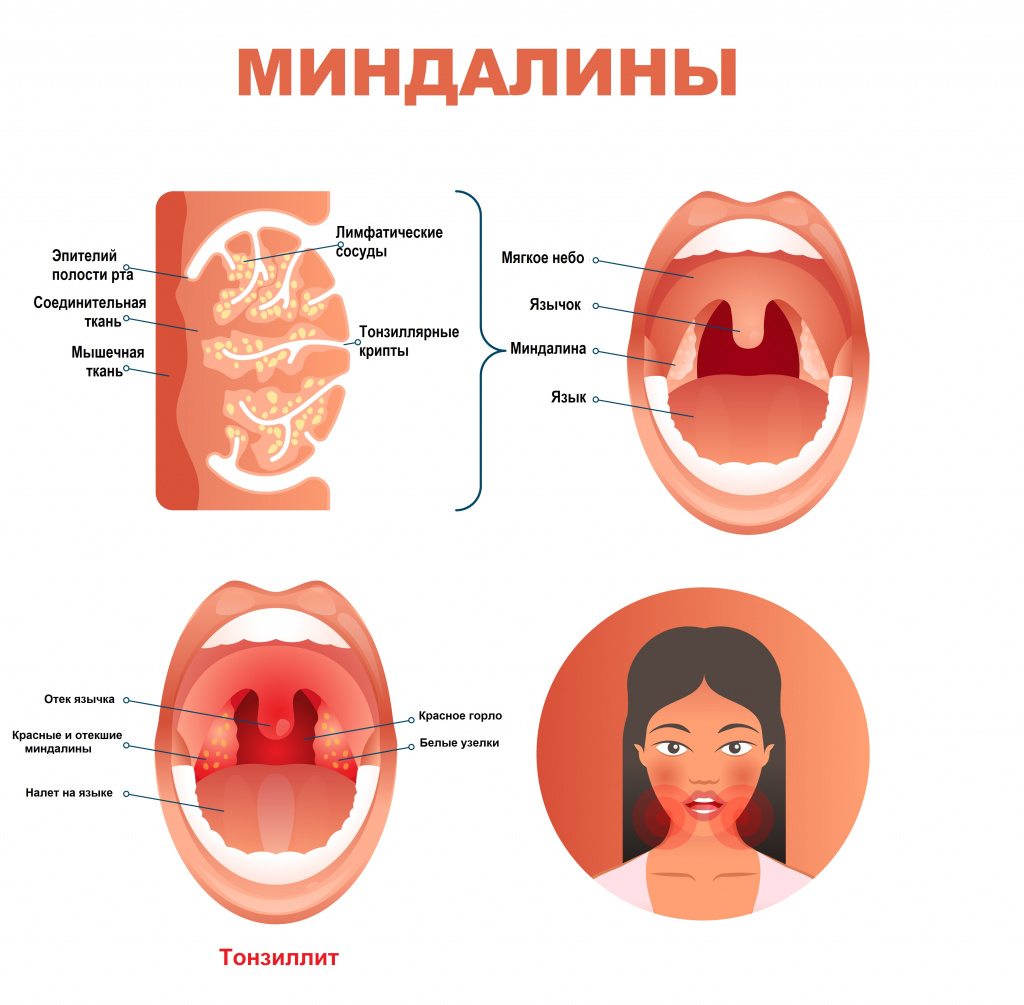
Причины появления тонзиллита
Причиной тонзиллитов являются вирусы и бактерии. Заражение происходит воздушно-капельным или контактно-бытовым путем. Нередко причиной тонзиллита становится инфекция ротовой полости (кариозные зубы и др.) и околоносовых пазух.
Среди вирусов, вызывающих тонзиллит, первостепенную роль играют аденовирус, вирус парагриппа, риновирус, респираторно-синтициальный вирус, вирус Эпштейна–Барр, энтеровирус Коксаки В.
Не исключено воздействие других микроорганизмов: микоплазм, хламидий, спирохет (в этом случае заболевание носит название ангины Симановского–Плаута–Венсана).
Дифтерийная палочка (Corynebacterium diphtheriae) вызывает дифтерию – опасную инфекцию, которая протекает с воспалением глотки и миндалин.
Реже причиной воспаления миндалин становятся грибки.
По утверждению ученых, у детей до трех лет чаще возникает вирусный тонзиллит, а до двух лет роль стрептококка в развитии тонзиллита практически исключена, равно как и у людей старше 45 лет.
Классификация заболевания
Тонзиллит протекает остро или хронически.
Острый тонзиллит – это первичное воспаление, когда местом возникновения и протекания заболевания являются миндалины.
Вторичное острое воспаление возникает на фоне инфекционных заболеваний, таких как дифтерия, корь, скарлатина и т.д., а также онкологических заболеваний крови (например, лейкозов) или патологических состояний, сопровождающихся снижением количества клеток крови, отвечающих за борьбу с бактериями и вирусами (например, агранулоцитоз).
Хронический неспецифический тонзиллит может протекать контролируемо с малым числом обострений, то есть в компенсированной форме, или с частыми обострениями и развитием токсико-аллергических реакций – в декомпенсированной форме. Хронический тонзиллит вызывают различные бактерии и вирусы. Только в 30% случаев у детей и в 15% случаев у взрослых обнаруживают b-гемолитический стрептококк группы А.
Хронический специфический тонзиллит встречается на фоне туберкулеза, сифилиса и некоторых других заболеваний.
Симптомы тонзиллита
Инкубационный период (время от попадания возбудителя в организм до развития клинических проявлений) полностью зависит от свойств вируса или бактерии, а также состояния иммунитета человека. При заражении стрептококком он длится максимум пять дней, но чаще заболевание развивается в течение нескольких часов.
Общим для всех видов острых тонзиллитов является:
- боль в горле, усиливающаяся при глотании, иногда такой интенсивности, что приводит к отказу от еды;
- повышение температуры тела вплоть до 38–40°С;
- увеличение шейных лимфатических узлов;
- симптомы интоксикации – чувство недомогания, разбитость, слабость.
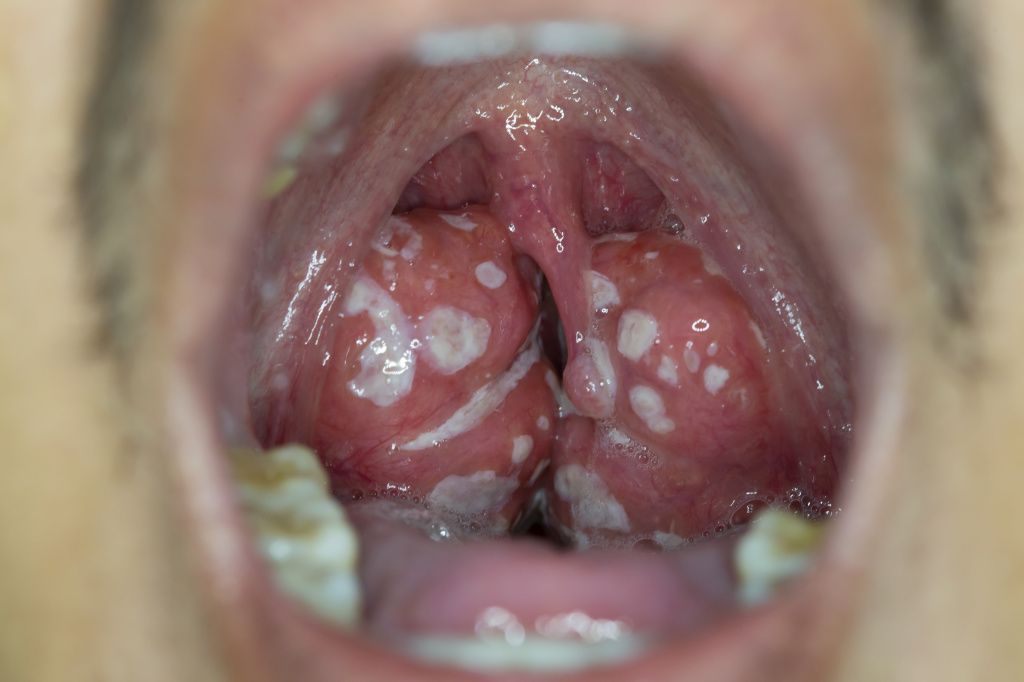
Следует обращать внимание на сопутствующие симптомы: воспаление конъюнктивы глаз, насморк, кашель, увеличение печени и селезенки, других групп лимфоузлов и т.д.
Хронический тонзиллит может давать о себе знать периодическим воспалением миндалин (не стоит путать обострение хронического тонзиллита с острым тонзиллитом) и общей реакцией организма на постоянное нахождение микробного агента в виде токсических и аллергических процессов. В течение болезни миндалины замещаются соединительной тканью. Часто миндалины наполнены жидким гноем или гнойными пробками, они могут быть немного увеличены и разрыхлены. Небные дужки (валики вокруг миндалин) отечные, красные. Немного увеличены шейные лимфатические узлы. Токсико- аллергические явления выражаются периодическим подъемом температуры тела чуть выше 37°С, повышенной утомляемостью, пониженной трудоспособностью, могут возникнуть боли в суставах, нарушения сердечного ритма, боли в сердце, нарушения в работе почек.
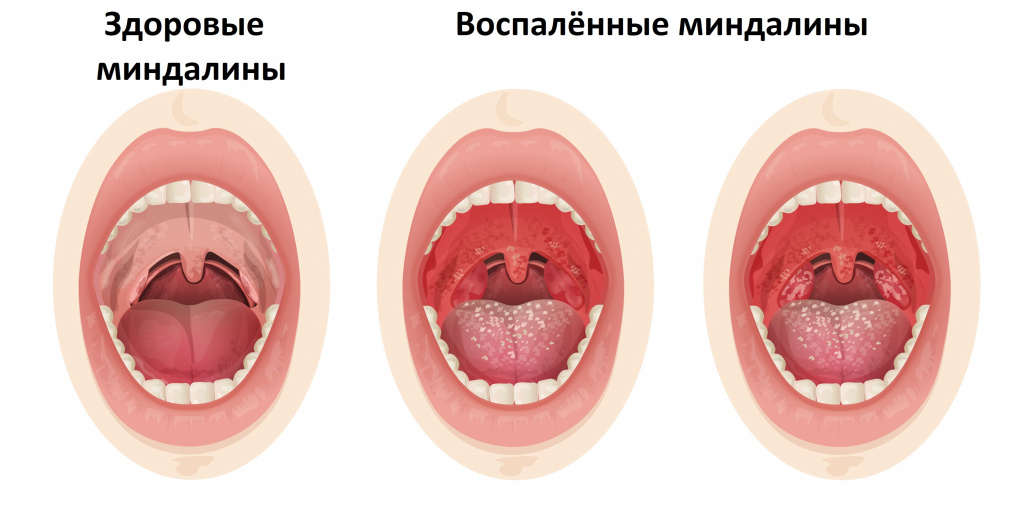
Диагностика тонзиллита
Диагностика тонзиллита не представляет трудностей и основывается на опросе и осмотре пациента. Сложнее разобраться, какой возбудитель вызвал заболевание. На этом этапе с помощью лабораторных исследований важно подтвердить или исключить наличие b-гемолитического стрептококка группы А. С этой целью исследуют клиническую кровь и мочу; проводят бактериологическое исследование мазка с небных миндали и задней стенки глотки до начала лечения и приема местных препаратов; выполняют посев на b-гемолитический стрептококк группы А, а также экспресс-тест для определения стрептококка группы А.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

