Острая респираторная инфекция острый ринофарингит
Обновлено: 13.05.2024
Ринофарингит – преимущественно острый, реже хронический воспалительный процесс, развивающийся в слизистой оболочке носовых ходов и задней стенки глотки и проявляющийся заложенностью носа, ринореей, першением в горле, сухим кашлем, иногда нарушением общего самочувствия. Основные причинные факторы – инфекция, профессиональные и бытовые вредности, аллергены. Диагностика включает сбор анамнеза, физикальное и инструментальное обследование (риноскопию, фарингоскопию, рентгенографию придаточных пазух носа), иногда проводится идентификация возбудителя. Лечение симптоматическое: капли в нос, полоскания горла, отхаркивающие средства, при инфекциях – противовирусные и антибактериальные препараты.
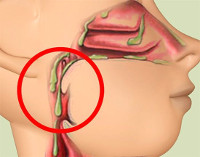
Общие сведения
Ринофарингит (назофарингит) – острое или хроническое воспаление верхних дыхательных путей чаще инфекционной природы с преимущественным поражением слизистой оболочки носовых путей и глотки. Чрезвычайно широко распространено. В 70-80% случаев вызывается вирусами, является одним из основных клинических проявлений гриппа и других острых респираторных инфекций. В осенне-весенний период заболеванием страдает до 80% населения. Патология может выявляться у пациентов любого возраста, но чаще диагностируется у детей, что обусловлено возрастными особенностями строения ЛОР-органов. Воспалительный процесс у детей и взрослых в большинстве случаев не протекает изолированно, а захватывает и носовые пути, и глотку. Возможен переход заболевания в хроническую форму.

Причины ринофарингита
Патология возникает при проникновении в верхние дыхательные пути возбудителей инфекционных заболеваний, воздействии аллергенов, физических и химических раздражителей.
- Вирусы. Основной возбудитель – риновирус (около 50% всех случаев острого назофарингита, чаще встречается в весенне-осенние месяцы), а также аденовирусы, PC- (чаще зимой) и ECHO-вирусы, вирусы гриппа и парагриппа, коронавирусы.
- Бактерии. Патологию провоцируют микоплазмы, хламидии, стрептококки, стафилококки, реже – менингококки (при носительстве и менингококковом ринофарингите). Бактериальные агенты (в основном за счет стрептококков, а также ассоциации нескольких микроорганизмов) чаще становятся причиной развития фарингита.
- Аллергены, раздражающие вещества. Аллергический назофарингит возникает при проникновении в верхние дыхательные пути растительных, бытовых, грибковых, пищевых аллергенов, а также домашней пыли, продуктов жизнедеятельности животных, птиц и насекомых, средств бытовой химии, табачного дыма и т. д. Преимущественное поражение глотки (фарингит) зачастую обусловлено механическим и физическим раздражением при приеме горячей (холодной) пищи и напитков, вдыхании холодного или загрязненного вредными примесями воздуха, курении.
Предрасполагающими факторами, способствующими развитию воспаления слизистой носа и глотки, являются переохлаждение и неполноценное питание с дефицитом витаминов. Возникновению патологии также способствует загрязнение атмосферного воздуха вредными выбросами, затруднение носового дыхания, наличие хронических заболеваний уха, горла, носа и внутренних органов.
Патогенез
Инфекционные агенты, аллергены и раздражающие факторы вызывают повреждение клеток мерцательного эпителия полости носа и слизистой оболочки задней стенки глотки с развитием воспалительного процесса, стимуляцией чувствительных нервных рецепторов, расширением кровеносных сосудов, повышением проницаемости сосудистой стенки, усиленным выделением слизи. Наблюдается инфильтрация эпителиального и субмукозного слоя слизистой оболочки лимфоцитами, десквамация и скопление выпота под эпителием, появление эрозий слизистой. Наличие болевого синдрома при фарингите объясняется богатой иннервацией задней стенки глотки с участием чувствительных, двигательных и вегетативных ветвей глоточного сплетения (языкоглоточный, блуждающий нерв, симпатические волокна верхнего шейного ганглия).
Симптомы ринофарингита
При остром назофарингите инфекционной природы после короткого инкубационного периода (1-3 суток) возникает чувство сухости и жжения в носовых ходах, чихание, першение в горле, ухудшение дыхания через нос, поверхностный кашель. Вскоре появляются обильные слизистые выделения из носа, усиливается боль и першение в горле, могут присоединяться симптомы общего недомогания: головная боль, озноб, слабость, потливость. При переходе воспалительного процесса на слуховые трубы беспокоит боль и чувство заложенности в ушах, при поражении околоносовых пазух – боль в области лба и переносицы, усиливающаяся при наклоне головы. На 4-6 день болезни выделения из носа становятся слизисто-гнойными, густыми, их количество уменьшается, восстанавливается носовое дыхание, симптомы общей интоксикации исчезают.
При аллергическом назофарингите более выражены симптомы раздражения верхних дыхательных путей, что проявляется частыми приступами чихания, ринореей, кашлем с трудноотделяемой мокротой, затруднением дыхания и чувством нехватки воздуха, а также признаками аллергического процесса со стороны других органов и систем (крапивница, атопический дерматит, конъюнктивит, бронхиальная астма). При хроническом ринофарингите общая реакция организма не выражена. К основным симптомам заболевания можно отнести постоянное чувство заложенности носа, ощущение сухости в глотке, першение, покашливание, частые глотательные движения, затруднение при продолжительном разговоре (необходимость прокашляться, выпить воды). Ринофарингит может осложняться развитием синусита, отита, ларингита, бронхита.
Диагностика
Правильная диагностика ринофарингита требует тщательного сбора анамнеза с выявлением возможного этиологического фактора, внимательного физикального обследования пациента с участием врача-терапевта или педиатра, оториноларинголога, инфекциониста, при необходимости назначения лабораторных и инструментальных исследований. При проведении риноскопии выявляется гиперемия и набухание слизистой оболочки носа, сужение носовых ходов, при затяжном и хроническом процессе – признаки гипертрофии или атрофии.
При фарингоскопии наряду с гиперемией и отечностью слизистой задней стенки глотки нередко можно заметить наличие отдельных лимфаденоидных фолликулов в виде возвышающихся над поверхностью гранул ярко-красного цвета. Для идентификации возбудителя может проводиться исследование отделяемого из зева и носа (посев на питательные среды, ПЦР). При развитии осложнений с переходом воспалительного процесса на придаточные пазухи, бронхи и легкие требуется рентгенография околоносовых пазух и органов грудной клетки. Дифференциальная диагностика ринофарингита проводится с другими заболеваниями ЛОР-органов (в том числе с синуситами, инородными телами носа, аденоидами), инфекциями и аллергическими реакциями.
Лечение ринофарингита
Основные принципы лечения острого назофарингита – соблюдение щадящего режима и диеты, использование медикаментов, воздействующих на причинный фактор и проявления заболевания.
- Режим, диета. В острый период болезни рекомендуется постельный режим, обильное питье, полноценное питание, включающее богатые белком, витаминами и микроэлементами легкоусвояемые продукты.
- Симптоматические средства. Показано использование интраназальных сосудосуживающих капель (нафазолина, ксилометазолина, оксиметазолина и др.), противокашлевых и жаропонижающих средств, антигистаминных препаратов. Местно для полоскания горла применяются растворы с антисептиками и лекарственными травами, выполняется смазывание и орошение горла изотоническими и спиртовыми растворами, при атрофическом процессе назначаются масляные препараты.
- Противовирусные и антибактериальные препараты. При вирусной этиологии ринофарингитов могут использоваться интерфероны, аминокапроновая кислота, ацикловир при герпесе, римантадин при гриппе. При бактериальной природе назофарингита и развитии осложнений (синусит, бронхит, пневмония) назначаются антибиотики пенициллинового ряда, макролиды, цефалоспорины.
- Физиотерапевтическое лечение. При затяжных и хронических ринофарингитах широко применяются такие методы физиотерапии, как электрофорез с лекарственными препаратами, лазерная терапия, УВЧ и ультрафиолетовое облучение.
Госпитализация требуется только при наличии осложнений. Прогноз при остром процессе благоприятный, при хронических атрофических назофарингитах необходимо систематическое проведение поддерживающих курсов лечения.
Ринофарингит у детей — это сочетанное воспаление слизистой носа и глотки, которое в основном развивается на фоне острой респираторной вирусной инфекции (ОРВИ). Заболевание проявляется заложенностью и слизистыми выделениями из носа, першением и болью в горле, повышением температуры и недомоганием. Для диагностики ринофарингита проводится физикальный осмотр, риноскопия и фарингоскопия, лабораторные методы (бакпосев мазка из глотки, серологические исследования). Лечение включает назальные средства (солевые растворы, масляные капли, деконгестанты), препараты для горла (жидкие составы для полосканий, антисептики, смягчающие леденцы).
МКБ-10

Общие сведения
Ринофарингит у детей не является самостоятельной нозологической единицей. Это топический диагноз, который обозначает локализацию воспаления в дыхательной системе и встречается при различных, чаще инфекционных, заболеваниях. В структуре детской заболеваемости острые респираторные инфекции занимают первое место. В среднем ребенок дошкольного и младшего школьного возраста болеет ОРИ 3-5 раз в год. Патология актуальна в педиатрической практике, поскольку лечение не всегда дает 100% результат, существует высокая вероятность рецидивов и хронизации процесса.

Причины
Подавляющее большинство случаев ринофарингита связано с респираторными вирусными инфекциями. В детском возрасте самыми частыми возбудителями ОРВИ являются аденовирусы, риновирусы, вирусы гриппа А и В. У детей до 2 лет тяжелые поражения дыхательной системы вызывают респираторно-синцитиальные вирусы и возбудитель парагриппа. Реже ринофарингит провоцируется бактериями, микоплазмами, хламидиями. В развитии болезни имеют значение следующие предрасполагающие факторы:
Патогенез
Второй этап характеризуется проникновением части патогенов в кровеносное русло, что сопровождается токсическими или токсико-аллергическими реакциями, поражением эндотелия микроциркуляторного русла, повышением проницаемости капилляров. На третьей стадии формируется типичный воспалительный процесс в носовой полости и глотке с топической клинической симптоматикой.
Симптомы ринофарингита у детей
В большинстве случаев первым признаком ринофарингита у ребенка служат першение и боль в горле. Глотка богата нервными рецепторами, поэтому внедрение и размножение патогенных возбудителей вызывает их раздражение, импульсы от которого направляются в головной мозг. Болезненность иррадиирует в ухо, нижнюю челюсть. Дискомфорт усиливается при глотании, поэтому ребенок отказывается от еды и питья. Характерен ночной кашель, обусловленный затеканием слизи из носоглотки.
Второй специфический симптом — заложенность носа. Нарушение свободного дыхания возникает раньше, чем насморк, поскольку носовые ходы у детей узкие и быстро отекают при воспалительном процессе. Спустя 1-2 дня начинается ринорея (слизистые выделения). Сначала они прозрачные и обильные, но при длительном течении заболевания становятся густыми, вязкими, мутными.
Ринофарингеальное воспаление сопровождается увеличением температуры тела от субфебрильных значений до 39-40°С. Ребенок может жаловаться на озноб или чувство жара, периоды бледности кожи сменяются патологической краснотой. Ухудшается общее состояние, наблюдается снижение аппетита, слабость и вялость. У младенцев ринофарингит протекает тяжелее, зачастую проявляется одышкой, цианозом кожи, беспокойством и нарушениями сна.
Осложнения
Если лечение ринофарингита не начато вовремя, существует высокий риск присоединения бактериальной инфекции. Болезнетворные микроорганизмы легко проникают через поврежденную слизистую, провоцируя у детей гнойное воспаление, фебрильную лихорадку и массивную интоксикацию организма. При сочетании высоко патогенных микробов и сниженного иммунитета возможна генерализация инфекции.
Диагностика
Обычно диагноз ринофарингита устанавливается педиатром при опросе и физикальном обследовании ребенка. Врач обращает внимание на жалобы (насморк, боли в горле, покашливание), оценивает характер и количество отделяемого из полости носа, осматривает слизистую зева, миндалин и ротовой полости. Чтобы подтвердить диагноз и подобрать адекватное лечение, в расширенном диагностическом поиске используются:
- Эндоскопия. Инструментальный осмотр глотки проводится врачом для оценки степени распространенности и тяжести патологического процесса, разграничения острого и хронического течения заболевания. Чтобы диагностировать ринофарингит, необходимы задняя риноскопия, орофарингоскопия. Процедура безопасна и безболезненна для ребенка.
- Бактериальный посев мазка из зева. Если врач подозревает бактериальную этиологию воспаления у ребенка, отбирается материал для микробиологического исследования. При выявлении возбудителей, чтобы подобрать рациональное лечение, выполняется тест на антибиотикочувствительность.
- Анализы крови. Особенно информативны показатели гемограммы (уровень лейкоцитов, СОЭ), которые свидетельствуют о воспалительном процессе и его тяжести, помогают дифференцировать микробную и вирусную этиологию патологии. При хроническом ринофарингите может потребоваться расширенная иммунограмма.
- Серологические реакции. Для обнаружения типичных вирусных возбудителей ринофарингита производится реакция на антитела. Для исследования у ребенка берут слюну, отделяемое из глотки или носа, после чего делают РИФ, ИФА. Методы дают быстрый результат, поэтому их назначают для экспресс-диагностики заболевания.
Лечение ринофарингита у детей
При типичных неосложненных случаях ринофарингита лечение ограничивается местными средствами. В современной педиатрии врачи стараются назначать минимальное количество лекарств с невысокой частотой приема, что повышает приверженность ребенка и родителей к терапии. При ринофарингите применяют 2 группы средств: для введения в носовую полость и для воздействия на глотку.
Лечение острого ринита в сухой стадии включает масляные капли, которые устраняют раздражение слизистой и снимают заложенность. На начальном этапе целесообразны топические препараты с интерферонами и иммуномодуляторами, которые уничтожают вирусную инфекцию и предотвращают переход ринофарингита в осложненную форму. Обязательно закапываются солевые капли, а для старших детей — производится промывание носа растворами на основе морской воды.
В фазе жидких выделений из носа рекомендованы местные вяжущие средства, сосудосуживающие капли с минимальными концентрациями деконгестантов. В стадии разрешения, когда отделяемое становится вязким, показаны солевые растворы для разжижения слизи и размягчения корок, их беспрепятственного удаления. Для маленьких детей используют назальные аспираторы с одноразовыми насадками, обеспечивающие быстрое и безопасное очищение носа от выделений.
Лечение ринофарингита предполагает полоскание горла солевыми и антисептическими растворами, рассасывание леденцов для смягчения першения и боли, купирования кашлевых приступов. При осложнении болезни бактериальной инфекцией эффективны спреи и сосательные таблетки с противомикробными веществами. Если тяжелый гнойный ринофарингит сочетается со сниженным иммунитетом, целесообразны системные антибактериальные средства.
Прогноз и профилактика
У большинства детей кратковременное лечение заканчивается полным регрессом симптоматики и выздоровлением, поэтому прогноз благоприятный. Заболевание тяжелее протекает у грудничков и пациентов с ослабленным иммунитетом, длительный и вялотекущий ринофарингит считается прогностически неблагоприятным. Полное излечение в таком случае возможно при комплексной терапии и устранении факторов риска.
Специфическая профилактика болезни предполагает добровольную вакцинацию от гриппа, которую педиатры разрешают проводить с 6-месячного возраста. Прививка уменьшает риск гриппа у ребенка, снижает вероятность тяжелого течения и развития осложнений. От других респираторных вирусов вакцины не разработаны, поэтому полезны неспецифические меры: витаминизированная диета, рациональное закаливание, проветривание и увлажнение помещений.
1. Современные подходы к терапии острого ринофарингита у детей/ Е.В. Каннер, Д.В. Усенко, М.Л. Максимов, Е.А. Горелова// РМЖ. — 2014.
2. Актуальные аспекты лечения острых респираторных заболеваний у детей: препараты топического действия при ринофарингите/ А.С. Островская, С.А. Иваничкин// Вопросы современной педиатрии. — 2012.
4. Патогенез острых респираторных вирусных инфекций и гриппа/ И.В. Сергеева, Н.И. Камзалакова, Е.Л. Тихонова, Г.В. Булыгин// Практическая медицина. — 2012.
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
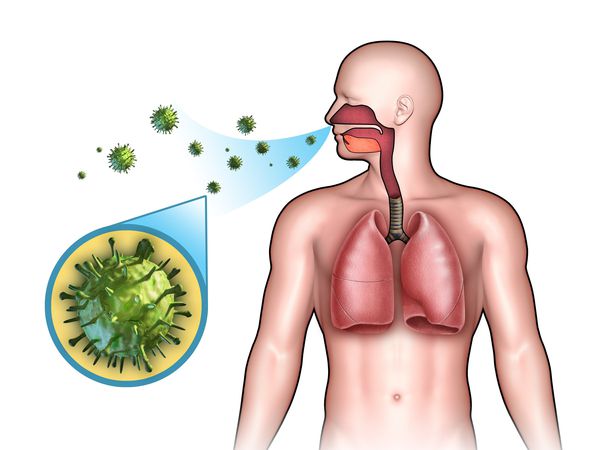
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
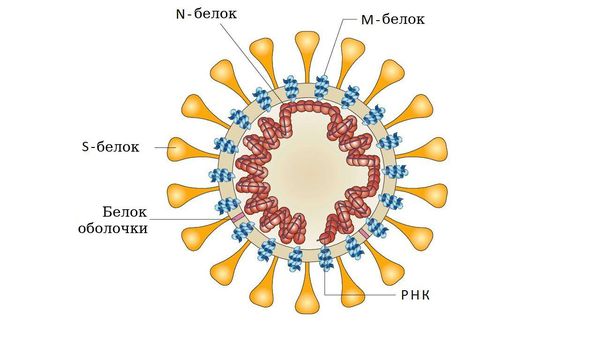
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
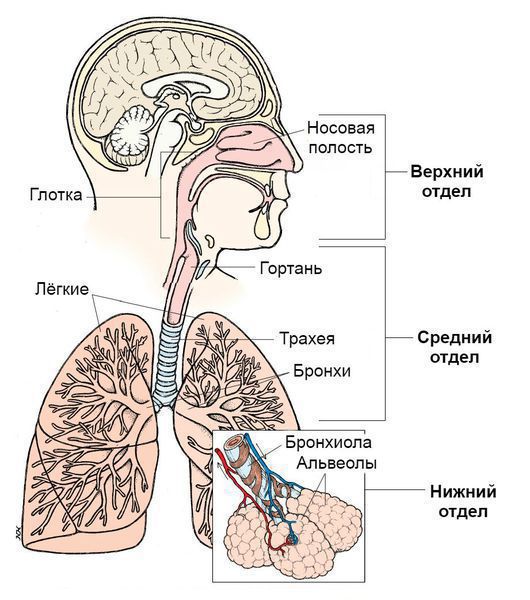
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
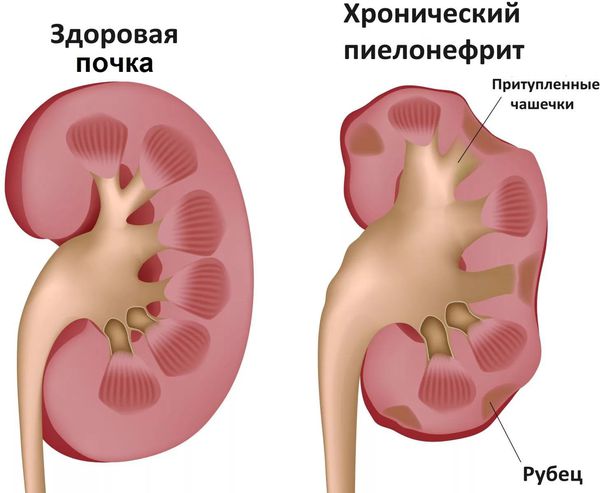
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:
Рассмотрены методы купирования симптомов острых респираторных вирусных инфекций и ринофарингита в амбулаторной педиатрической практике. Показано, что амилметакрезол оказывает антимикотическое и антисептическое действие, активен в отношении грамположительн
Methods of rapid relief of acute respiratory viral infections and rhinopharyngitis symptoms in outpatient pediatric practice were considered. Amylmetacresol was stated to have antimycotic and antiseptic effect, and active in respect to gram-positive and gram-negative microorganisms.
.jpg)
Острые респираторные вирусные инфекции (ОРВИ) по-прежнему остаются ощутимой медицинской и социально-экономической проблемой. Так, ОРВИ составляют около 90% всей инфекционной патологии [13], при сезонных ежегодных эпидемических подъемах заболеваемости ОРВИ заболевает более 10% населения [14]. По данным Всемирной Организации Здравоохранения, взрослый человек переносит ОРВИ дважды в год. Временная нетрудоспособность взрослого населения вследствие ОРВИ в России ежегодно составляет 25–30% от общей временной нетрудоспособности, что обусловливает существенный экономический ущерб. Кроме того, респираторные вирусы снижают функциональную активность иммунной системы, что приводит к тяжелому клиническому течению заболеваний и присоединению различных бактериальных осложнений. Результаты эпидемиологических исследований свидетельствуют о том, что в среднем каждый ребенок переносит от 3 до 5 эпизодов ОРВИ в год. Наибольшая заболеваемость острыми респираторными инфекциями встречается у детей раннего возраста, дошкольников и младших школьников. К факторам, влияющим на повышенную частоту ОРВИ у детей, следует относить: анатомо-физиологические особенности респираторного тракта (узкие просветы дыхательных путей, недостаточное развитие эластической ткани и др.), запаздывание созревания иммунной системы, социальные условия жизни (питание, бытовые условия) и др. Особо следует отметить пассивное курение, приводящее к снижению местного иммунитета слизистых респираторного тракта и повышению аллергизации организма. Одним из важных факторов, влияющих на частоту простудных заболеваний, является проживание в экологически неблагоприятных районах. Повышение содержания различных ксенобиотиков в воздухе, воде, продуктах питания сопровождается накоплением их в организме, что приводит к изменениям клеточного метаболизма, нарушениям гомеостаза и иммунной защиты [9].
Одним из проявлений ОРВИ является острый инфекционный ринофарингит (изолированный острый инфекционный ринит у детей встречается крайне редко). Из-за большого количества возбудителей, которые могут вызывать данное заболевание, четкой его сезонности не существует. Однако отмечено, что пики риновирусной инфекции приходятся на весну и осень, зимой же данное заболевание чаще вызывается респираторно-синцитиальным вирусом. Основными бактериальными возбудителями острого инфекционного ринита считают Streptococcus pneumoniae, S. pyogenes и Haemophilus influenzae.
При инфицировании риновирусом основная часть мерцательного эпителия полости носа остается относительно интактной, в связи с чем ринит протекает сравнительно легко и реже сопровождается осложнениями. Риновирус, попадая на слизистую оболочку, соединяется с молекулами внутриклеточной адгезии, которые постоянно экспрессированы на эпителиальных клетках полости носа и носоглотки. Затем вирус проникает через мембрану клетки в ее цитоплазму, внося туда свою рибонуклеиновую кислоту (РНК) для репликации. После репликации вирус распространяется по слизистой оболочке полости носа, образуя разбросанные участки инфицированного эпителия. Воспалительные изменения, происходящие в слизистой оболочке, включают выделение медиаторов и стимуляцию чувствительных нервных окончаний, расширение кровеносных сосудов и повышение их проницаемости, клеточную инфильтрацию, гиперпродукцию желез.
Дифференциальный диагноз следует проводить с дифтерийным назофарингитом (при дифтерии обычно визуализируются грязно-серые налеты; исследование мазка из носоглотки обычно позволяет четко установить дифтерийный характер поражения); с врожденным сифилитическим и гонококковым процессом (здесь на первый план выступают другие признаки — гонорейный конъюнктивит, при люэсе — гепатоспленомегалия, характерные кожные изменения); с заболеваниями клиновидной пазухи и клеток решетчатого лабиринта (здесь рентгенографическое исследование помогает установить правильный диагноз) [10].
В амбулаторной педиатрической практике наиболее предпочтительно назначение средств, купирующих основные симптомы заболевания и позволяющих свести к минимуму количество приема лекарственных препаратов.
При лечении острого ринита следует учитывать фазу заболевания: сухая стадия (стадия раздражения), стадия серозного отделяемого, стадия слизисто-гнойного отделяемого (стадия разрешения). В первую фазу используются различные масляные препараты, которые вводятся в полость носа. Возможно применение и аэрозолей. Неплохой эффект достигается от местного введения иммунных и противовирусных препаратов, например интерферона [16]. Возможно использование горячих ванн, растираний, тепловых процедур.
Кроме того, необходимо промывание полости носа солевыми растворами, способствующими лучшему очищению слизистой оболочки носа и элиминации вируса. Считается, что содержание в растворе для промывания носа таких микроэлементов, как Са, Fе, К, Мg, Сu, способствует повышению двигательной активности ресничек, активизации репаративных процессов в клетках слизистой оболочки носа и нормализации функции ее желез [15]. Перечисленные микроэлементы содержатся в препаратах из воды минеральных источников, обладающей лечебными свойствами (например, Сальц), и препаратах, которые готовят из морской воды, стерилизуя ее и доводя содержание солей до изотонической концентрации. Данные средства способствуют разжижению слизи и облегчают ее удаление из носа, усиливают резистентность слизистой оболочки носа к болезнетворным бактериям и вирусам.
В стадии серозной экссудации рекомендуется применять местные вяжущие препараты (Колларгол и Протаргол), изотонические растворы для промывания носа, деконгестанты в виде геля или капель в нос. При наличии выраженных общих симптомов назначаются жаропонижающие препараты, обильное питье.
При наличии обильного серозно-гнойного отделяемого необходимо проведение эвакуации экссудата. Оптимальным представляется использование аспираторов, с помощью которых полость носа освобождается от слизистого секрета. Конструкция современных аспираторов предусматривает предотвращение попадания удаленной слизи в полость носа. Кроме того, гигиенический процесс находится под контролем мамы, которая своим дыханием регулирует давление в насадке. Следует также отметить, что использование одноразовых насадок, предусмотренное в современных аспираторах, способствует предотвращению реинфицирования.
Нередко первыми симптомами ринофарингита являются боли, першение и саднение в глотке, доставляющие заметный дискомфорт маленьким пациентам, особенно в первые дни болезни. Дети грудного возраста становятся более беспокойными, у них нарушается сон, ухудшается аппетит. Диагноз фарингита устанавливается на основании фарингоскопии (осмотра глотки): определяются гиперемия, отек и инфильтрация слизистой оболочки задней стенки глотки, небных дужек, иногда и мягкого неба. При боковом фарингите определяется гиперемия и отек боковых валиков глотки. Степень гиперемии слизистой оболочки глотки может быть различной: от слабой до выраженного воспаления с налетами или гнойным экссудатом. Лихорадка, шейная лимфаденопатия и лейкоцитоз отмечаются как при вирусном, так и при бактериальном фарингите.
Выраженный болевой синдром при остром фарингите объясняется богатством иннервации глотки [2]. Глотка получает чувствительную, двигательную и вегетативную иннервацию из глоточного сплетения, располагающегося на наружной поверхности среднего сфинктера глотки под щечно-глоточной фасцией. Это сплетение формируется за счет ветвей языкоглоточного и блуждающего нервов, а также симпатических волокон верхнего шейного ганглия. Чувствительная иннервация глотки в основном осуществляется языкоглоточным нервом, однако в области глоточных устьев слуховых труб имеются нервные связи со второй ветвью тройничного нерва. В иннервации гортаноглотки также принимает участие верхний гортанный нерв — ветвь блуждающего нерва. Богатство нервных связей объясняет возможность иррадиации боли при заболеваниях глотки в ухо, нижнюю челюсть и т. д. [3].
Лечебные мероприятия при остром фарингите включают:
- щадящую диету: жидкие теплые бульоны, негустые каши. На время острого периода заболевания необходимо исключить горячее, холодное, кислую, острую пищу. Пить следует больше обычного;
- полоскание глотки антисептическими растворами с морской солью, с травами (например, раствором хлорофиллипта, эвкалипта, Ротокан®, и др.) 3–4 раза в день, желательно после приема пищи;
- орошение глотки антисептическими или содержащими антибактериальные средства аэрозолями (например, Гексорал, Ингалипт, Каметон, Стопангин, Йокс®, Биопарокс®, Тантум® Верде и др.) по 2–3 дозы 2–4 раза в день;
- рассасывание таблеток или леденцов с антисептическим, обезболивающим, смягчающим веществом (например, Стрепсилс® и др.);
- при бактериальном фарингите необходимо назначение системных антибиотиков.
Лекарственные препараты, используемые для местного лечения фарингита, можно условно разделить на 6 групп: местные антибиотики, антисептики, местные антимикотики, иммунокорректоры, местноанестезирующие и противовоспалительные препараты, гомеопатические средства [4]. Неосложненный фарингит обычно не требует системного назначения антибиотиков [7]. В настоящее время в мировой оториноларингологии имеется тенденция к использованию топических препаратов для купирования воспалительных заболеваний. Это обусловлено ростом аллергизации населения большинства стран, высоким процентом побочных действий системных препаратов и их невысоким эффектом в отношении воспалительных заболеваний глотки [5].
Наиболее часто при остром фарингите назначают лекарственные препараты, обладающие местным антисептическим эффектом. Одним из таких средств является новый препарат в линейке Стрепсилс® — Стрепсилс® для детей с 5 лет. Стрепсилс® производится более 30 лет и за это время занял прочные позиции на мировом рынке лекарственных средств [8].
Каждая таблетка препарата Стрепсилс® для детей с 5 лет содержит два антисептических средства: 0,6 мг амилметакрезола, 1,2 мг 2,4-дихлорбензилового спирта.
2,4-дихлорбензиловый спирт обладает мягким антисептическим действием и вызывает дегидратацию клеток микроорганизмов, оказывает прямое воздействие на респираторно-синцитиальные и коронавирусы, однако не оказывает влияния на риновирусы и аденовирусы [9].
Амилметакрезол препятствует синтезу белка в микроорганизмах [10].
Благодаря синергическому действию указанные компоненты в лекарственных средствах оказывают двойное действие: уничтожают существующие микроорганизмы и препятствуют фиксации и размножению микроорганизмов на слизистой оболочке полости рта и горла. Препарат обладает антимикотическим и антисептическим действием, активен в отношении грамположительных и грамотрицательных микроорганизмов.
Учитывая распространенность кариеса у детей, одним из преимуществ данного препарата является то, что он не содержит сахар, это дает возможность применения Стрепсилс® для детей с 5 лет и у пациентов с сахарным диабетом. Кроме того, отмечено отсутствие клинически значимых взаимодействий Стрепсилс® для детей с 5 лет с другими препаратами.
Детям старше 5 лет рекомендуется рассасывать по одной таблетке каждые 2–3 часа, но не более 8 таблеток в течение 24 часов.
Литература
- Гаращенко Т. И. Современная терапия аллергических ринитов у детей // Русский медицинский журнал. 2002, т. 10, № 5, с. 273–278.
- Акулич И. И., Лопатин А. С. Лечение острых и хронических фарингитов препаратом имудон // Лечащий Врач. 2005, № 9, с. 90–91.
- Рябова М. А. Боль в горле — всегда ли заболевание верхних дыхательных путей? // Справочник поликлинического врача. 2010, № 1, с. 32–37.
- Лучшева Ю. В., Изотова Г. Н. Местная терапия при фарингите // РМЖ. 2011, т. 19, № 6.
- Егорова О. А. Целесообразность применения местных антимикробных препаратов при лечении инфекций верхних дыхательных путей // Фарматека. 2006, № 5, с. 107–109.
- Шпынев К. В., Кречиков В. А. Современные подходы к диагностике стрептококкового фарингита // КМАХ. 2007, т. 9 (1), с. 20–33.
- Лопатин А. С. Лечение острого и хронического фарингита // РМЖ. 2001, т. 9, с. 16–17.
- Магомедов М. М., Крюков А. И., Узденников А. А. Стрепсилс плюс в лечении воспалительных заболеваний глотки // Вестник оториноларингологии. 1999, № 1, с. 51–52.
- Ключников С. О. Лечение кашля при ОРВИ у часто болеющих детей // РМЖ. 2012. № 2 (Педиатрия). С. 68–72.
- Бойкова Н. Э. Острые воспалительные заболевания глотки и гортани // Consilium medicum. 2000. Т. 2. № 8. С. 332–337.
- Oxford J. S., Lambkin R., Gibb I., Balasingam S., Chan C., Catchpole A. A throat lozenge containing amyl meta cresol and dichlorobenzyl alcohol has a direct virucidal effect on respiratory syncytial virus, influenza A and SARS-CoV // Antiviral chemistry and chemotherapy. 2005, 16 (2): 129–34. PMID 15889535.
- Coulthard C. E. The Disinfectant and Antiseptic Properties of Amyl-meta-cresol. PubMed Central PMCID: PMC2048245 // Br J Exp Pathol. 1931, 12: 331–336.
- Об усилении мероприятий по профилактике гриппа и других острых респираторных вирусных инфекций. Приказ МЗ РФ № 25 от 27.01.98 г.
- Ратникова Л. И., Стенько Е. А. Новый подход к терапии острых респираторных вирусных инфекций и гриппа // Поликлиника. 2009. № 2. С. 70–72.
- Лопатин А. С., Овчинников А. Ю., Свистушкин В. М., Никифорова Г. Н. Топические препараты для лечения острого и хронического ринита // Русский медицинский журнал. 2003. Т. 11. № 8. С. 446–448.
- Ключников С. О., Зайцева О. В., Османов И. М., Крапивкин А. И., Кешишян Е. С., Блинова О. В., Быстрова О. В. Острые респираторные заболевания у детей. Пособие для врачей // Российский вестник перинатологии и педиатрии. 2008. № 3. С. 1–36.
О. В. Зайцева, кандидат медицинских наук, доцент
ФГБУ НКЦ оториноларингологии ФМБА России,
ГБУЗ МОНИКИ им. М. Ф. Владимирского, Москва
Читайте также:

