Острое инфекционное заболевание характеризующееся лихорадочным состоянием
Обновлено: 23.04.2024
Грипп представляет собой антропонозное острое вирусное инфекционное заболевание с аспирационным механизмом передачи возбудителя. Характеризуется острым началом с симптомами интоксикации, повышением температуры, головной болью, ломотой в суставах и мышцах
Грипп представляет собой антропонозное острое вирусное инфекционное заболевание с аспирационным механизмом передачи возбудителя. Характеризуется острым началом с симптомами интоксикации, повышением температуры, головной болью, ломотой в суставах и мышцах и поражением дыхательных путей.
В этиологической структуре инфекционных заболеваний первое место принадлежит респираторным инфекциям, среди которых удельный вес гриппа составляет 12–15%.
В 1933 г. во время эпидемии гриппа в Англии в лаборатории доктора Эндельса в Лондоне был открыт человеческий вирус гриппа. Пытаясь найти животное, которое было бы чувствительно к гриппу человека, ученые заражали гриппом всевозможных животных, от змей до грызунов. Однажды сотрудник этой лаборатории доктор Вилли Смитт, который исследовал зараженных животных, взял в руки хорька, и хорек на него чихнул. Оказалось, что хорьки, как и люди, также болеют гриппом. Через два дня доктор Смитт заболел гриппом. Это был первый случай экспериментального заражения гриппом. В результате от него был выделен вирус, который получил название штамм WS — штамм Вилли Смитт.
Через три года был выделен вирус гриппа группы В, а в 1947 г. — вирус гриппа группы С.
Возбудители гриппа — РНК-содержащие вирусы из семейства ортомиксовирусов, имеющие три антигенно самостоятельных серотипа — А, В, С. Размножаются в цилиндрическом эпителии дыхательных путей. Структуры вириона покрыты наружной и внутренней оболочками. Вирусная РНК — это стабильное в антигенном отношении образование. Наружная оболочка содержит два гликопротеида — гемагглютинин (Н) и нейраминидазу (N), определяющих узкую специфичность вирусов гриппа А. Гемагглютинин и нейраминидаза обусловливают важные свойства вирусов — токсигенность, иммуногенность, изменчивость. В организме человека гемагглютинин индуцирует образование защитных вируснейтрализующих антител.
Гемагглютинин — это белок исключительной сложности. Его молекулы представляют собой трехмерную структуру, в которую входят несколько сотен аминокислот. На этой очень сложной трехмерной структуре различаются участки: во-первых, те, которые определяют взаимодействие вируса с клеткой, а точнее, так называемую зависимость от клетки-хозяина. Вирусы гриппа могут входить, например, только в клетки человека, но не в клетки свиньи или птицы. Во-вторых, участки, которые для нас важны с точки зрения профилактики гриппа, — так называемые антигенные домены. Когда антитела образуются, они блокируются именно с этими участками и нейтрализуют возможность вируса входить в клетку и вызывать инфекцию.
Гемагглютинин вируса гриппа очень изменчив. Каждый год появляются новые варианты, в результате чего приходится менять штаммы для вакцины. И не только потому, что мутации возникают в антигенных доменах, но и из-за того, что в силу сложности трехмерной структуры конформацию гемагглютинина могут менять и мутации, происходящие в других местах.
В результате один домен исчезает, антитела не могут его найти, и вирус ускользает от действия антител. Но, к счастью, в гемагглютинине не один, а несколько доменов. И такая изменчивость ведет не к полной утрате иммунитета, выработавшегося вследствие предыдущего заболевания гриппом, а лишь к определенному снижению способности противодействовать инфекции.
Нейраминидаза также обладает антигенными свойствами, т. е. способностью к развитию иммунных реакций, участвует в проникновении вириона внутрь клетки-хозяина. Возможно изменение одного или двух антигенов одновременно. Но полная смена антигенов происходит намного реже. Из известных в настоящее время 13 подтипов гемагглютининов (Н1 — Н13) и 10 подтипов нейраминидаз (N1 — N10) у человека циркулируют вирусы гриппа А (Н1N1), А (Н2N2), А (Н3N2). Процесс изменения гемагглютининов и нейраминидаз протекает независимо друг от друга.
Пандемический штамм — это новый серотип вируса; каждая смена серотипов обусловливает пандемию, возникающую один раз в 20–30 лет.
Эпидемический штамм формируется внутри серотипа, но при этом имеет небольшие антигенные отклонения, появляющиеся в результате иммунологического дрейфа.
Вирус гриппа В менее изменчив и уступает вирусу А по степени вирулентности и контагиозности. Заболевания, вызываемые вирусом В, часто носят локальный характер, нередко вспышки гриппа возникают у школьников.
Вирусы гриппа С не вызывают эпидемий, лишь спорадические случаи, особенно у детей первого года жизни. Этот вирус не содержит нейраминидазы и отличается постоянством антигенной структуры. Как правило, к десяти годам у большинства детей имеются антитела к вирусу гриппа С.
Вирусы гриппа развиваются преимущественно в цитоплазме, иногда в ядре. При температуре -4°С они сохраняются в течение двух-трех недель. При прогревании до 50–60°С инактивируются в течение нескольких минут. Действие дезинфектантов проявляется мгновенно. Вирус серотипа А выделен у свиней, лошадей, птиц, тогда как вирусы гриппа В и С патогенны только для человека.
Источником гриппозной инфекции является больной человек. Наибольшая контагиозность наблюдается с первых часов болезни до трех–пяти дней. Массовому распространению инфекции способствуют больные легкими и стертыми формами. С частицами слизи из дыхательных путей при кашле, чихании, разговоре вирус может рассеиваться на несколько метров от больного. Таким образом, инфекция передается воздушно-капельным путем.
Вирусы гриппа обладают выраженным тропизмом к эпителию дыхательных путей, особенно к клеткам цилиндрического эпителия нижней носовой раковины и трахеи. Проникая в них, вирус начинает интенсивно репродуцироваться, вызывая дистрофию, некроз, слущивание эпителия. Поврежденная слизистая становится проницаемой для вирусов, вовлекается подлежащая ткань с сосудистой сетью. Хотя вирусы гриппа довольно быстро разрушаются в организме, его токсические субстанции, продукты распада клеток, устремляются в кровеносное русло. Возникают полнокровие, стазы, кровоизлияния. Существенные нарушения в свертывающей и фибринолитической системах усугубляют развитие геморрагического синдрома, приводя к развитию ДВС-синдрома. Органами-мишенями при гриппе являются центральная и вегетативная нервная системы, кровеносные сосуды. Серьезные повреждения эпителия дыхательных путей и сосудистого барьера, подавление иммуногенеза, фагоцитарной активности нейтрофилов нарушают биоценоз, и слизистые оболочки респираторного тракта становятся местом для интенсивного размножения и накопления условно патогенных бактерий, что приводит к развитию бактериальных осложнений.
Клиника гриппа и острых респираторных заболеваний, вызываемых различными вирусами, из-за сочетания общетоксических симптомов и поражения дыхательных путей, имеет много сходных черт.
Грипп начинается остро. Иммунокомпрометированные люди могут заболевать подостро. Инкубационный период, как правило, составляет один-два дня, но может продлиться и до пяти дней. Затем начинается период клинических проявлений.
Тяжесть болезни зависит от многих факторов: общего состояния здоровья, возраста, от того, контактировал ли больной с данным типом вируса ранее. По тяжести течения различают легкую, среднетяжелую, тяжелую и гипертоксическую формы гриппа.
При легком течении заболевания температура тела может оставаться нормальной или повышаться не выше 38°С, симптомы интоксикации слабо выражены или отсутствуют.
При развитии тяжелого течения гриппа температура тела поднимается до 40-40,5°С. В дополнение к симптомам, характерным для среднетяжелой формы гриппа, появляются признаки энцефалопатии (психотические состояния, судорожные припадки, галлюцинации), сосудистые расстройства (носовые кровотечения, точечные геморрагии на мягком небе) и рвота.
Если грипп протекает без осложнений, лихорадочный период продолжается два—четыре дня, и болезнь заканчивается в течение пяти—десяти дней. Возможны повторные подъемы температуры тела, однако они обычно обусловлены наслоением бактериальной флоры или другой вирусной респираторной инфекции. После перенесенного гриппа в течение двух-трех недель могут сохраняться явления постинфекционной астении: утомляемость, слабость, головная боль, раздражительность, бессонница.
Диагностика. В общем анализе крови отмечаются лейкопения, относительный лимфо- и моноцитоз. Для экспресс-диагностики в реакции иммунофлуоресценции (РИФ) используют мазок из носоглотки. Метод парных сывороток применяется для ретроспективной диагностики.
Лечение. Всем больным с гриппом назначается постельный режим на время лихорадочного периода. Диета, богатая витаминами, обильное питье — чай с лимоном, отвар шиповника, щелочные минеральные воды. Используются потогонные горячие напитки из отваров и настоев лечебных трав (малина, калина и др.). При фебрильной лихорадке назначаются парацетамол и препараты на его основе — панадол, ринза, тайленол, эффералган. При кашле показаны тусупрекс, бронхолитин, бромгексин. В базисную терапию гриппа необходимо включать витамины.
При отягощенном аллергологическом анамнезе используются антигистаминные препараты — супрастин, тавегил.
На вооружении врача имеются также комбинированные препараты для симптоматического лечения гриппа и ОРВИ.
Терапия гриппа включает ремантадин, арбидол, интерфероны, амиксин. Максимально полно эффективность этих средств проявляется при назначении в наиболее ранние сроки.
Амиксин — пероральный низкомолекулярный синтетический индуктор эндогенного интерферона.
Арбидол — отечественный противовирусный химиопрепарат с выраженной противовирусной активностью к вирусам гриппа. Препарат ингибирует адсорбцию и проникновение вирусов в клетку, кроме того, он является иммуномодулятором, индуктором интерферона и антиоксидантом. Препарат эффективен при гриппе А, В и других ОРВИ.
Препараты арбидол, амиксин используются также для профилактики гриппа и других ОРВИ [1,2,3].
Применяются также человеческий лейкоцитарный интерферон и рекомбинантные (генно-инженерные) альфа2-интерфероны: реаферон, реальдирон, гриппферон.
Лечение тяжелого гриппа должно проводиться в стационаре.
Профилактика. Единственным методом специфической профилактики, который дает и профилактический и экономический эффект, является применение вакцины. В настоящее время существуют инактивированные и живые виды вакцин. Инактивированная цельновирионная вакцина состоит из цельного хорошо очищенного вириона. Цельновирионная вакцина требует очень высокой степени очистки препарата от яичных белков, которые могут вызывать аллергическую реакцию. Эту вакцину не рекомендуют использовать у маленьких детей.
Расщепленная инактивированная вакцина появилась несколько позже. Цельновирионная вакцина очищалась, а затем ее разрушали каким-либо химическим веществом. Эта вакцина лучше очищена, менее реактогенна, и ее разрешено применять у детей с шести месяцев и старше.
Субъединичная вакцина содержит только гемаггютинин и нейраминидазу. Это наименее реактогенный препарат, который разрешается и рекомендуется применять у детей с шести месяцев и старше. По иммуногенности она схожа со СПЛИТ-вакцинами.
Применяется инактивированная вакцина — гриппол, представляющая собой субъединичную вакцину в комплексе с иммуностимулятором полиоксидонием, введение которого позволило снизить в три раза количество гемагглютинина в дозе вакцины. Полиоксидоний обеспечивает повышенную безопасность применения, высокую иммуногенность, длительную иммунную память, выраженную эпидемиологическую эффективность [6].
Эффективность однократного вакцинирования составляет обычно примерно 70–90%. Это значит, что 70–90% вакцинированных людей не заболеют гриппом. Но при этом они могут заболеть другими ОРЗ. Эпидемии гриппа и парамиксовируса часто происходят одновременно. Перечислим некоторые разрешенные к применению вакцины против гриппа.
- вакцина гриппозная инактивированная для взрослых с 18 лет;
- очищенная живая гриппозная вакцина для подростков и взрослых;
- гриппол — гриппозная тривалентная полимерная субъединичная вакцина.
Импортные: ваксигрипп, бегривак, флюарикс, инфлювак.
Рекомендуется вакцинировать в первую очередь лиц, у которых высок риск осложнений и смертности от гриппа. Это люди, проживающие в домах для престарелых и инвалидов, пожилые люди с хроническими заболеваниями сердечно-сосудистой, дыхательной системы, нарушениями обмена, функции почек, иммунной системы, дети начиная с шести месяцев, а также взрослые с перечисленными выше хроническими заболеваниями. И, наконец, лица, которые часто контактируют с указанными категориями людей.
К сожалению, среди лиц, относящихся к группе высокого риска, вакцинируется очень малый процент. В России в целях борьбы с гриппом был издан приказ Минздрава РФ, в приложении к которому кроме группы высокого риска осложнений и смертности от гриппа указаны группы высокого риска заболеваемости гриппом. Это, прежде всего, дети до 14 лет, взрослые, которые в силу своей профессии, постоянно контактируют с большим количеством людей, медики, работники торговли, транспорта, милиции и т. д. Эти же группы являются основными распространителями инфекции и должны подлежать вакцинации.
Рекомендуется ежегодная вакцинация. Для этой цели ВОЗ имеет сеть лабораторий — 110 национальных лабораторий по гриппу в 80 странах, которые во время эпидемий выделяют от больных штаммы и рассылают их в четыре центра, сотрудничающих с ВОЗ.
Для химиопрофилактики используется ремантадин, который свободно продается в аптеках и стоит недорого. Он в 80% случаев защищает от заболевания гриппом. Лечение этим препаратом не столь эффективно, из-за того, что очень быстро возникают резистентные варианты.
Грипп убивает ежегодно тысячи людей, и у десятков тысяч вызывает различные осложнения. Экономический ущерб от гриппа, как для отдельных лиц, так и для государства в целом, огромен. Но грипп можно предотвратить, прежде всего, с помощью вакцины.
По вопросам литературы обращайтесь в редакцию
Е. Г. Белова, кандидат медицинских наук
Московский Медицинский медико-стоматологический университет
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
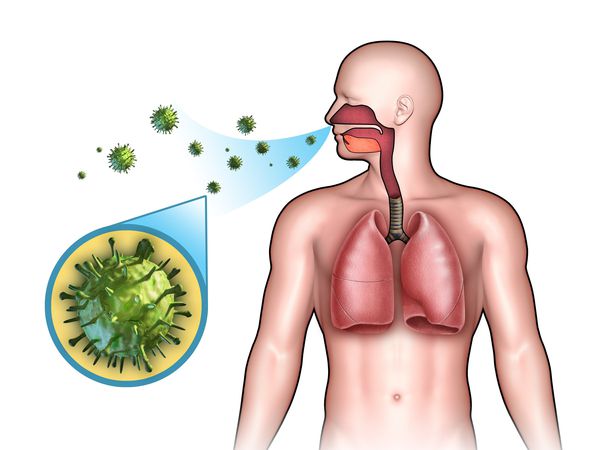
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
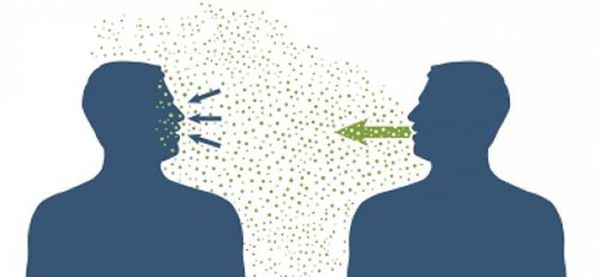
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
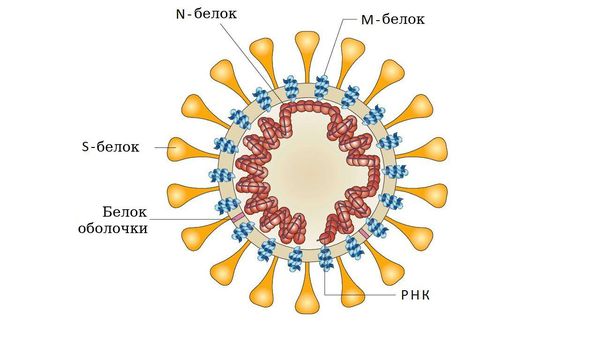
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
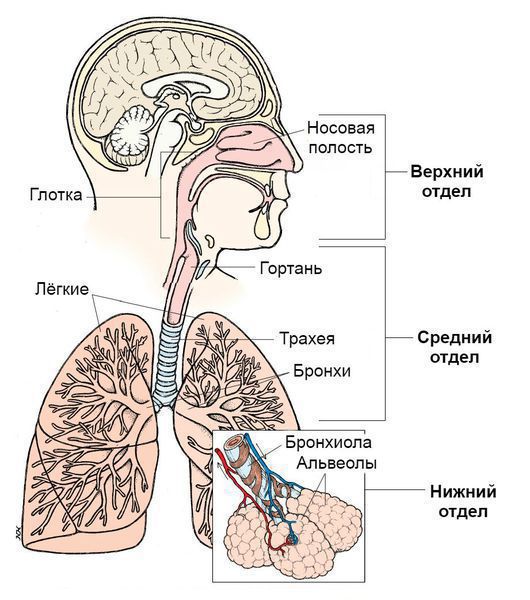
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
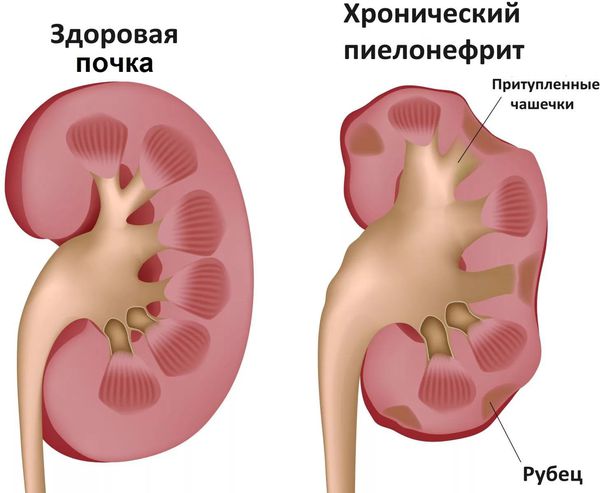
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:
Лихорадка — защитно-приспособительная реакция организма на инфекцию, реже возникает в ответ на воздействие других неблагоприятных внутренних и внешних раздражителей. Характеризуется стойким повышением температуры тела, усиленным потоотделением, ознобом, в некоторых случаях сочетается с признаками интоксикации: тошнотой, рвотой, слабостью, общим недомоганием. Свойственна широкому кругу инфекционных и воспалительных заболеваний, онкологии. Диагностическая задача заключается в выявлении причин лихорадки, выбора адекватного курса лечения.

Причины лихорадки
Лихорадка — ранний признак инфекционных заболеваний, когда другие симптомы ещё не наблюдаются. При поражении болезнетворными микроорганизмами верхних дыхательных путей (тонзиллит, ОРВИ, ОРЗ, гайморит) лихорадка продолжается от трёх до семи дней. Если высокая температура тела сохраняется дольше недели, то вероятнее всего, она вызвана злокачественными опухолями, заболеваниями инфекционно-воспалительного характера, системным поражением соединительной ткани. В основе развития лихорадки могут лежать следующие состояния:
- инфекционные заболевания почек, легочной ткани, костного мозга, сердца, туберкулёз, другие инфекции;
- злокачественные новообразования разной локализации;
- ревматические болезни: системная красная волчанка, болезнь Крона, ревматизм, аллергический васкулит;
- наследственные патологии;
- нарушение обмена веществ;
- психические и психоэмоциональные расстройства.
Лихорадка может быть следствием переохлаждения, плохого питания, ослабления иммунной защиты.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Апреля 2022 года
Содержание статьи
Типы лихорадки
Чаще лихорадка начинается остро с повышения температуры тела свыше 37 градусов при подмышечном измерении, и 37.8 градусов — при ректальном или оральном способе. Сопровождается ощущением жара, ознобом, мышечной дрожью в теле, слабостью, недомоганием, головной болью, феноменом “гусиной кожи”. Дополнительно может наблюдаться бледность кожи, раздражительность, суставная боль, потеря аппетита, бессонница, сыпь, приступы удушья, нарушения дыхания, рвота, тошнота.
Классификацию лихорадки проводят по разным признакам:
Методы диагностики
С целью выяснения причин лихорадки терапевт проводит всестороннее комплексное обследование пациента. В процессе диагностики важно установить вид лихорадки, источник заражения, инфекцию. Выявить конкретную болезнь, тип возбудителя, его устойчивость к антибактериальным препаратам можно с помощью данных общего и биохимического анализа крови, мочи, коагулограммы, бактериологического посева из носоглотки. В соответствии с проявлениями болезни одновременно с лабораторными анализами врач может назначить:
- магнитно-резонансную томографию головного мозга;
- УЗИ брюшной полости;
- электрокардиографию;
- рентгенологическое обследование легких;
- статистическую сцинтиграфию скелета с целью определения злокачественных опухолей, метастазов.
В сети клиник ЦМРТ диагностику причин лихорадки проводят следующими способами:
К лихорадочному относится состояние пациента, температура тела которого повысилась выше 37,2°С. Такое состояние не является самостоятельным заболеванием, а расценивается как признак серьезной патологии – воспалительного процесса, инфицирования, онкологии. Реже температура тела повышается при приеме некоторых лекарственных препаратов и при тепловом ударе. Также температура может колебаться вокруг указанного значения в течение суток – снижаться ночью во время сна и повышаться ближе к вечеру из-за интенсивной нагрузки. Для здорового человека диапазон суточных колебаний обычно не превышает 0,6°С.
Классификация лихорадки
В зависимости от уровня температуры тела используют следующий способ классификации лихорадки:
- субфебрильная температура в пределах 37,2 - 37,9°);
- фебрильная температура на уровне 38,0 – 38,9°С;
- пиретическая температура на уровне 39,0 – 40,9 °С;
- гиперпиретическая температура начинается от 41°С.
Симптомы

- покраснение кожи лица и тела;
- воспаленный блеск глаз, вызванный усиленным слезоотделением;
- интенсивное потоотделение, связанное с попыткой организма снизить возросшую температуру;
- головная боль;
- ломота в мышцах и суставах;
- снижение аппетита;
- учащенное дыхание;
- сонливость, малоподвижность.
Диагностика
Уточнить уровень температуры тела можно с помощью измерения медицинским термометром ртутного или электронного вида. Его располагают в подмышечной впадине таким образом, чтобы плечо плотно прилегало к груди, и внутри впадины сохранялось герметичное пространство. У детей и ослабленных пациентов руку с градусником следует придерживать. Продолжительность измерения составляет около 10 минут. Оценивая фактический показатель, следует ориентироваться на уровень 36,4—37,2°С – температура в указанном диапазоне считается вариантом нормы.

При измерении температуры у маленьких детей используют специальный ректальный термометр, предназначенный для измерения температуры тела через задний проход. Однако у этого метода есть несколько противопоказаний. Это анальные трещины, выраженные геморроидальные узлы и воспаления прямой кишки, что исключает любое дополнительное травмирование слизистой. Измерение проводится при положении пациента на боку, с прижатыми к груди коленями. Термометр вводится в задний проход таким образом, чтобы измерительный наконечник полностью вошел внутрь. Для получения нужного параметра достаточно 2-3 минуты, а нормальным считается диапазон 37,1–37,9°С.
Допустимым считается оральный способ измерения температуры, для которого используют безопасный электронный термометр. Вариант нормы здесь – диапазон 36,7 -37,4°С. Однако данные могут быть искажены из-за недавнего употребления пациентом горячих или холодных блюд и напитков.
Установление факта лихорадочного состояния – лишь часть диагностических мероприятий. Врачу необходимо выяснить, что вызвало повышение температуры тела. Для уточненной диагностики лихорадки пациента направляют на:
-
; ;
- сдачу анализов крови и мочи;
- прочие диагностические процедуры.
Способы лечения лихорадки
Стабилизация температуры тела и лечение при лихорадке осуществляется следующими методами:

- Прием лекарственных препаратов жаропонижающего действия. Это может быть парацетамол, аспирин (противопоказан детям до 12 лет), ибупрофен в таблетках или сиропе. Преимущества жидкого состава – в возможности его точной дозировке и легкости проглатывания, что особенно актуально для детей. Возможен прием порошков с содержанием перечисленных жаропонижающих веществ, которые одновременно обладают анельгезирующим и противовоспалительным действием.
- Соблюдение постельного режима, благодаря которому состояние больного несколько улучшается.
- Пересмотр рациона в пользу частых приемов пищи небольшими порциями. Приоритет – у блюд с жидкой или пюреобразной консистенцией, переваривание которой заставляет организм тратить меньше энергии. Полностью следует исключить употребление острых и пряных блюд, приправ и соленых продуктов, оттягивающих из организма воду.
- Обильное питье, позволяющее исключить обезвоживание организма.
- Прием лекарственных препаратов для устранения основной причины лихорадки. Это могут быть антибиотики, нестероидные противовоспалительные препараты и т.д.
При повышении температуры после теплового удара следует принять меры по ее снижению. Для этого пациента обтирают прохладной водой, дают пить большое количество чистой воды, обкладывают пузырями со льдом и делают обертывания.
Вопросы и ответы
Как проявляется лихорадка?
Чем опасна лихорадка?
Длительное повышение температуры тела при отсутствии медицинской помощи может вызвать целый набор серьезных осложнений. Это перегрев, обезвоживание организма, нарушения в работе дыхательной системы и сердечной мышцы, изменения в составе крови, сбои в системе ЖКТ. Нередко возникают фебрильные судороги и появляются признаки токсического поражения мозга. Также у пациента наблюдается слабость, нарушение координации, сильная головная боль и прочие признаки, указывающие на необходимость экстренного медицинского вмешательства.
Снизить температуру тела до нормального состояния без вреда для организма помогают постельный режим, прием жаропонижающих препаратов, обильное питье и обтирания. Прочие медикаментозные средства и манипуляции назначаются в зависимости от вида лихорадки и причин, вызвавших болезненное состояние. Считается, что температуру ниже уровня 38°С сбивать не следует, чтобы не нарушить процесс формирования антител и иммунную реакцию организма.
Лихорадка - один из древнейших защитно-приспособительных механизмов организма, возникающий в ответ на действие патогенных раздражителей, главным микробов, обладающих пирогенными свойствами. Лихорадка может возникать и при неинфекционных болезнях в связи с реакцией организма либо на эндотоксины, поступающие в кровь при гибели собственной микрофлоры, либо на эндогенные пирогенны, высвобождаемые при разрушении в первую очередь лейкоцитов, других нормальных и патологически измененных тканей при септическом воспалении, а также при аутоиммунных и обменных нарушениях.
Терморегуляция в человеческом организме обеспечивается терморегулирующим центром, расположенном в гипоталамусе, путем сложной системы контроля над процессами теплопродукции и теплоотдачи. Равновесие между этими двумя процессами, обеспечивающими физиологические колебания температуры тела человека, может быть нарушено различными экзо- или эндогенными факторами (инфекция, интоксикация, опухоль и др.). При этом образующиеся при воспалении пирогены воздействуют прежде всего на активированные лейкоциты, которые синтезируют ИЛ-1 (а также ИЛ-6, ФНО и другие биологически активные вещества), стимулирующий образование ПГЕ 2 , под влиянием которого изменяется деятельность центра терморегуляции.
На теплопродукцию оказывают влияние эндокринная система (в частности, температура тела повышается при гипертиреозе) и промежуточный мозг (температура тела повышается при энцефалите, кровоизлиянии в желудочки мозга). Повышение температуры тела может временно возникать при нарушении равновесия между процессами теплопродукции и теплоотдачи при нормальном функциональном состоянии центра терморегуляции гипоталамуса.
Предложен ряд классификаций лихорадки .
Постоянная - температура тела обычно высокая (около 39 °С), держится в течение нескольких дней с суточными колебаниями в пределах 1 °С (при крупозной пневмонии, сыпном тифе и др.).
Послабляющая - с суточными колебаниями от 1 до 2 °С, но не достигающая нормального уровня (при гнойных заболеваниях).
Перемежающаяся - чередование через 1-3 дня нормального и гипертермического состояния (характерная для малярии).
Гектическая - значительные (свыше 3 °С) суточные или с интервалами в несколько часов колебания температуры с резким падением и подъемом (при септических состояниях).
Возвратная - с периодами повышения температуры до 39-40 °С и периодами нормальной или субфебрильной температуры (при возвратном тифе).
Волнообразная - с постепенным изо дня в день повышением и таким же постепенным снижением (при лимфогранулематозе, бруцеллезе и др.).
Неправильная лихорадка - без определенной закономерности в суточном колебании (при ревматизме, пневмонии, гриппе, онкологических заболеваниях).
Извращенная лихорадка - утренняя температура выше вечерней (при туберкулезе, вирусных болезнях, сепсисе).
Лихорадка - как бы существенное проявление болезни или ее сочетание с такими неспецифическими симптомами, как слабость, потливость, повышенная возбудимость при отсутствии воспалительных острофазовых сдвигов в крови и локальных признаков болезни. В подобных случаях необходимо убедиться в том, что нет симуляции лихорадки, для чего следует, соблюдая такт, измерить в присутствии медицинских работников температуру одновременно в обеих подмышечных ямках и даже в прямой кишке.
Лихорадка сочетается как с выраженными неспецифическими острофазовыми реакциями, так и с органными изменениями невыясненной природы (боль в животе, гепатомегалия, артралгия и др.). Варианты сочетания органных изменений могут быть самыми различными, при этом не всегда связанными единым механизмом развития. В этих случаях для установления природы патологического процесса следует прибегнуть к более информативным лабораторным, функционально-морфологическим и инструментальным методам исследования.
В схему первичного обследования больного с лихорадкой включаются такие общепринятые методы лабораторно-инструментальной диагностики, как общий анализ крови, мочи, рентгенологическое исследование грудной клетки, ЭКГ и Эхо КГ. При их низкой информативности и в зависимости от клинических проявлений заболевания применяют более сложные методы лабораторной диагностики (микробиологические, серологические, эндоскопические с биопсией, КТ, артериография и др.). Кстати, в структуре лихорадки неясного генеза 5-7 % приходится на так называемую лекарственную лихорадку. Поэтому, если нет явных признаков острого живота, бактериального сепсиса или эндокардита, то на период обследования целесообразно воздержаться от применения антибактериальных и иных препаратов, которым свойственно вызывать пирогенную реакцию.
Многообразие нозологических форм, длительно проявляющихся гипертермией, затрудняют формулировку надежных принципов дифференциальной диагностики. Принимая во внимание распространенность болезней с выраженной лихорадкой, рекомендуется дифференциально-диагностический поиск сосредоточить прежде всего на трех группах заболеваний: инфекции, новообразования и диффузные болезни соединительной ткани, на долю которых приходится 90 % всех случаев лихорадки неясного происхождения.
Лихорадка при заболеваниях, вызываемых инфекцией
Наиболее частой причиной лихорадки, по поводу которой больные обращаются к врачу общей практики, являются:
инфекционно-воспалительные заболевания внутренних органов (сердце, легкие, почки, печень, кишечник и др.);
Инфекционно-воспалительные заболевания внутренних органов. С лихорадкой различной степени протекают все инфекционно-воспалительные заболевания внутренних органов и неспецифические гнойно-септические процессы (поддиафрагмальный абсцесс, абсцессы печени и почек, холангит и др.).
В настоящем разделе рассмотрены те из них, которые наиболее часто встречаются в лечебной практике врача и длительно могут проявляться лишь лихорадкой неясного происхождения.
Эндокардит. В практике терапевта особое место как причина лихорадки неясного генеза занимает в настоящее время инфекционный эндокардит, при котором лихорадка (ознобы) часто задолго опережает физические проявления заболевания сердца (шумы, расширение границ сердца, тромбоэмболия и др.). В группе риска инфекционного эндокардита находятся наркоманы (инъекции наркотиков) и лица, которым длительное время парентерально вводят лекарственные препараты. При этом обычно поражаются правые отделы сердца. По данным ряда исследователей, выявить возбудителя заболевания трудно: бактериемия, часто перемежающаяся, почти у 90% больных требует 6-кратного посева крови. Следует иметь в виду, что у больных с дефектом в иммунном статусе причиной эндокардита могут быть грибы.
Лечение - антибактериальные препараты после определения чувствительности к ним возбудителя.
Туберкулез. Лихорадка нередко бывает единственным проявлением туберкулеза лимфатических узлов, печени, почек, надпочечников, перикарда, брюшины, брыжейки, средостения. В настоящее время туберкулез часто сочетается с врожденным и приобретенным иммунодефицитом. Наиболее часто при туберкулезе поражаются легкие, и рентгенологический метод является одним из информативных. Надежный бактериологический метод исследования. Микобактерии туберкулеза можно выделить не только из мокроты, но и из мочи, желудочного сока, спинномозговой жидкости, из перитонеального и плеврального выпота.
Читайте также:

