Острый гнойный периостит дифференциальная диагностика
Обновлено: 25.04.2024
Что такое остеомиелит челюсти? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дунаевской Н. В., стоматолога-ортопеда со стажем в 16 лет.
Над статьей доктора Дунаевской Н. В. работали литературный редактор Вера Васина , научный редактор Пётр Козлов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
При острой форме остеомиелита в области повреждённого зуба возникает боль, которая усиливается при надавливании на челюсть. Наблюдается выраженный отёк, покраснение и припухлость, лицо становится несимметричным. Пациент жалуется на головные боли и общую слабость, температура тела повышается до 39 °C.
![Остеомилеит челюсти [19]](https://probolezny.ru/media/bolezny/osteomielit-chelyusti/osteomileit-chelyusti-19_s.jpg)
Распространённость
Острым и хроническим остеомиелитом болеют люди всех возрастов и обоих полов. Однако чаще заболевание встречается у мужчин, потому что они, как правило, несвоевременно обращаются за медицинской помощью [8] . Средний возраст пациентов составляет 39 лет [7] .
Выделяют следующие виды остеомиелита челюсти:
- Одонтогенные — развиваются из-за инфекции в зубе и составляют 74,2 % от всех случаев остеомиелита [18] .
- Травматические — возникают после травмы, например при переломе челюсти. Зачастую заболевание развивается, когда пациент обращается в больницу только на 7–10-й день после повреждения [5] .
- Гематогенные — инфекция попадает с током крови из какого-либо органа. Встречаются при хронических и острых инфекциях: скарлатине, дифтерии и хроническом тонзиллите.
Согласно статистике, 15 % больных остеомиелитом поступают в отделение в состоянии алкогольного опьянения и при опросе указывают на частый приём алкогольных напитков, 13 % сейчас или в прошлом употребляли наркотики, следовательно страдают иммунодефицитами.
У 45,7 % больных остеомиелитом, поступивших в стационар, выявлено обострение хронического процесса и нагноение мягких тканей, из которых 47,6 % случаев составляют флегмоны, а 52,4 % — абсцессы.
У 13 % пациентов с остеомиелитом челюсти выявляются гепатиты В и С, а у 2 % — ВИЧ-инфекция [5] .
Причины остеомиелита челюсти
- Позднее обращение к стоматологу — зуб долго болел, но дискомфорт подавлялся домашними методами лечения, например полосканиями с содой и солью.
- Хронические инфекционные и вирусные болезни: тонзиллит, синусит, гайморит и ангина.
- Инъекции или переливание крови, при которых инфекция может попасть в кровоток. В стоматологии часто применяют плазмолифтинг — в область слизистой оболочки дёсен инъекционно вводят обогащённую тромбоцитами плазму собственной крови пациента. При нарушении правил безопасности микробы могут попасть в кровоток.
- Травматизм, частые переломы и ранения.
- Туберкулёз и сифилис суставов.
- Аллергия.
- Иммунодефицит на фоне заболеваний или длительного приёма некоторых препаратов, например при химиотерапии.
- Стрессы, физическое и нервное истощение. При длительном стрессе нарушаются защитные функции организма и человек становится восприимчивым к инфекциям [17] .
- В очень редких случаях — нарушение функции височно-нижнечелюстного сустава.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остеомиелита челюсти
Симптомы зависят от типа остеомиелита, течения болезни и степени поражения тканей.
Симптомы острой формы остеомиелита подразделяются на два вида:
После острой стадии наступает подострая. На десне образуется гнойничок или свищ, через который гнойные выделения и воспалительная жидкость выходят наружу.
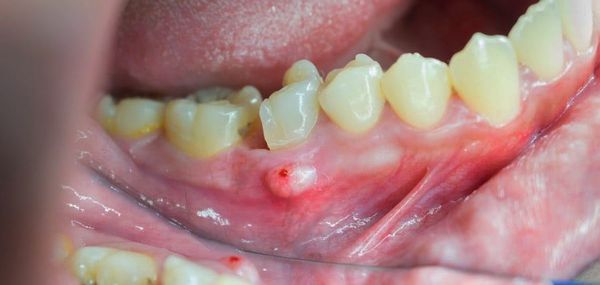
Затем боль утихает, но очаг инфекции остаётся, поэтому сохраняется высокая температура и нарастает слабость. Если в этот период не обратиться к врачу, то инфекция распространится по всему организму и человек может погибнуть.
Хроническая форма длится от нескольких месяцев до нескольких лет. Описанные выше симптомы то появляются, то стихают или даже полностью исчезают. При длительном течении болезни зубы становятся подвижными, челюсть утолщается и могут измениться контуры лица.
Как правило, при хроническом остеомиелите пациенты не обращают внимания на болезненные симптомы, а повышение температуры и слабость связывают с простудными заболеваниями [4] .
Патогенез остеомиелита челюсти
Выделяют три теории происхождения остеомиелита:
- Инфекционно-эмболическая теория. Основоположники этой теории считали, что костная ткань воспаляется из-за нарушения кровоснабжения. Инфекция оседает в кровеносных сосудах и закупоривает мелкие капилляры. В результате этого питательные вещества и кислород не поступают к кости, возникает гнойное воспаление и некроз. Данная теория признана некорректной после того, как было подробно исследовано строение кровеносной системы, костей и окружающих тканей [7] .
- Нервно-трофическая теория. Её приверженцы полагают, что остеомиелит развивается при обострениях болезней зубов, например при периодонтите. Также к болезни приводят нарушения в работе иммунной системы. При частых обострениях заболеваний зубов наступает сенсибилизация — иммунные клетки перестают распознавать инфекцию и развивается гнойно-некротический процесс.
- Гематогенная теория. Первоначально воспаление развивается в костном мозге и проявляется отёком и покраснением кожи. Из-за отёка увеличивается внутрикостное давление и, как следствие, сдавливаются сосуды в костном канале. Это приводит к закупорке сосудов и развитию гнойно-некротического процесса [13][14][15] .
Остальные причины — травмы, аллергия, стрессы, нарушение функции височно-нижнечелюстного сустава — провоцируют развитие остеомиелита без хронического воспаления в зубе. Такой остеомиелит можно отнести к неодонтогенному: травматическому и аллергическому. Но и в этом случае заболевание развивается на фоне нарушенного движения крови по сосудам, ухудшения её свёртываемости и гнойно-некротических процессов.
Классификация и стадии развития остеомиелита челюсти
Остеомиелит классифицируют в зависимости от распространённости, источника инфицирования и рентгенологических признаков.
Виды остеомиелита челюсти
Отдельно выделяют нетипичный остеомиелит челюсти, когда процесс протекает бессимптомно: температура тела не повышается, костная ткань разрушается незначительно, свищи не образуются. Такую форму называют первично-хроническим остеомиелитом [7] [8] .
Стадии остеомиелита челюстей
- Острая — длится 14 суток.
- Подострая — наступает на 15–20-е сутки.
- Хроническая — от 30 суток до нескольких лет.
- Обострение хронического остеомиелита [8] .
Осложнения остеомиелита челюсти
Среди осложнений остеомиелита можно выделить местные и общие. Местные возникают непосредственно в полости рта, а общие затрагивают весь организм. Общие осложнения приводят к тяжёлым последствиям, долго лечатся и иногда заканчиваются гибелью пациента.
Местные осложнения:
- разрушение кости;
- выпадение зубов из-за увеличения их подвижности;
- хроническое воспаление в полости рта;
- появление кист внутри челюсти, что характерно для острой фазы заболевания;
- контрактура височно-нижнечелюстного сустава — состояние, при котором сложно или невозможно открыть рот; ;
- флегмона — разлитое гнойное воспаление мягких тканей;
- лимфаденит — множественное увеличение лимфатических узлов [4][9] .
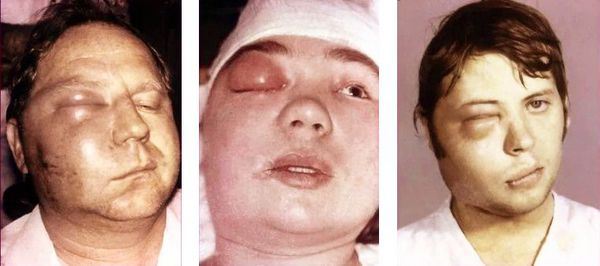
Общие осложнения:
Диагностика остеомиелита челюсти
Диагностика заболевания включает:
- сбор жалоб;
- визуальный осмотр;
- лабораторные исследования;
- инструментальные методы.
Сбор жалоб
- спрашивает о недавних травмах челюстно-лицевой области;
- выясняет, есть ли общие соматические заболевания, например сахарный диабет, болезни мочеполовой системы и желчнокаменная болезнь;
- уточняет, когда возникли симптомы, проявились ли они впервые или уже были раньше;
- узнаёт, как давно пациент посещал стоматолога.
Осмотр
Врач обращает внимание на бледность кожи и асимметричность лица, вызванную отёком мягких тканей. При ощупывании выявляется, что регионарные лимфатические узлы с поражённой стороны увеличены и болезненны. Пациент с трудом открывает рот, язык обложен налётом, изо рта исходит неприятный запах [7] .
При осмотре полости рта заметны покраснение и отёк слизистой оболочки в области больного зуба и близлежащих тканей. Зуб разрушен, подвижен при пальпации, боль усиливается при постукивании по нему. Подвижными и болезненными также могут быть несколько неповреждённых зубов в зоне поражения.
Лабораторные исследования
- Общий анализ крови. На активный воспалительный процесс указывают:
- повышение СОЭ до 40–70 мм/ч;
- лейкоцитоз, сдвиг лейкоцитарной формулы влево;
- положительная проба на С-реактивный белок;
- уменьшение альбуминов и повышение глобулинов;
- рост показателей активности щелочной и кислой фосфатазы.
- Биохимический анализ крови — позволяет исключить сахарный диабет и оценить функции почек и печени.
- Общий анализ мочи — при остеомиелите в ней появляется белок, клетки крови, гиалиновые и зернистые цилиндры.
Инструментальные методы диагностики
Компьютерная томография (КТ) — самый информативный метод диагностики остеомиелита челюсти. Это 3D-исследование, которое позволяет определить очаг инфекции и степень выраженности воспаления, его длительность и характер. С помощью КТ можно выявить не только крупные, но и мелкие образования, единичные и групповые, а также проанализировать, насколько далеко распространилась инфекция.

В некоторых случаях в свищевой ход вводят контрастное вещество. Такой метод исследования с контрастом называется фистулографией [9] [10] .
Рентгенография в первую неделю, как правило, не выявляет изменения в кости — в этот период воспалена только верхушка корня зуба. К концу второй недели кость разрушается и становится прозрачнее.
Дифференциальная диагностика
- между видами остеомиелита: одонтогенным, травматическим и гематогенным;
- острым периоститом;
- добро- и злокачественными новообразованиями;
- поражением полости рта специфическими инфекционными заболеваниями: туберкулёзом, сифилисом, актиномикозом.
Лечение остеомиелита челюсти
Лечение проводится только в стационаре под наблюдением врача и может быть медикаментозным и хирургическим [9] . По отдельности эти методы мало результативны и даже могут навредить пациенту. Схемы лечения зависят от стадии заболевания.
Лечение острого и подострого остеомиелита
При первом посещении срочно удаляют запущенный повреждённый зуб. Затем полость рта тщательно промывают антибиотиками. Это необходимо сделать, чтобы убрать из раны микробов и гной.
В следующие дни рану обрабатывают дезинфицирующими средствами и вводят инъекции противомикробных препаратов. С их помощью удаётся воздействовать непосредственно на очаг инфекции и не дать ей распространиться. В дополнение к основному лечению применяют питательные составы с витаминами С и группы В.
На подострой стадии болезни важно сдержать распространение инфекции и не дать воспалению перейти на окружающие ткани.
Для этого применяют:
- капельницы с антибиотиками;
- препараты, снижающие или подавляющие воспаление;
- резиновый дренаж для оттока экссудата.
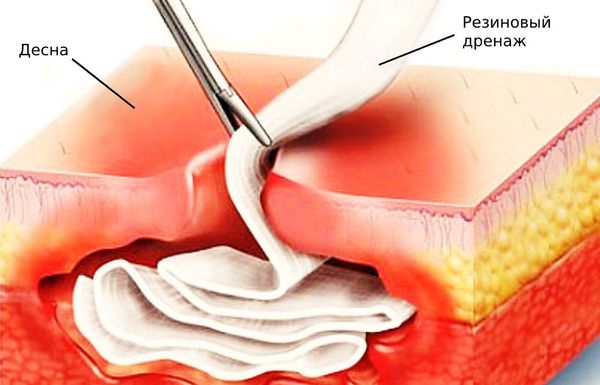
Также в кровоток вводят витаминные комплексы и препараты, очищающие организм от микробов и продуктов их жизнедеятельности. Конкретные лекарства и дозировки подбирает лечащий врач.
Дополнительной терапией после основного лечения могут стать методы физиотерапии: УВЧ-терапия или лечение непостоянными токами. Считается, что они ускоряют процессы заживления [7] [16] .
Лечение хронического остеомиелита
При появлении некротизированных полостей с распадом кости и окружающих её тканей потребуется операция. Для этого повреждённую область рассекают, поражённые участки убирают и накладывают шину. В дальнейшем с помощью рентгенологических методов врач контролирует, как восстанавливается костная ткань [11] .
Чтобы помочь организму бороться с инфекцией, дополнительно принимают антибиотики в таблетках. Чаще всего назначают Метронидазол и усиливают его эффект препаратами из группы цефалоспоринов 3–4-го поколения.
Если состояние пациента не улучшается, то добавляют фторхинолоны или Рифампицин. Основная задача антибиотиков — не дать бактериям размножаться [7] . Лекарства помогают уменьшить воспаление и удержать патологический процесс в пределах поражённого участка.
Также ротовую полость ежедневно обрабатывают бактерицидными средствами, применяют капельницы с витаминами и плазмозамещающими жидкостями, которые очищают организм от токсинов.
Дополнительно рекомендовано полоскать рот настоями ромашки, зверобоя, мяты и окопника. Фитосредства уменьшают воспаление, ускоряют выздоровление и практически не имеют побочных эффектов.
Прогноз. Профилактика
Если пациент при первых признаках остеомиелита обращается к врачу, то прогноз благоприятный. Если же болезнь запущена, то делать какие-либо выводы сложно: неизвестно, хватит ли у организма сил для борьбы с инфекцией. В тяжёлых случаях могут развиться опасные осложнения, от которых человек может погибнуть [9] .
Самым непредсказуемым является гематогенный остеомиелит. Развитие всех других форм, как правило, можно предотвратить. Для этого достаточно придерживаться простых правил:
Периостит челюсти – инфекционно-воспалительный процесс с локализацией очага в надкостнице альвеолярного отростка либо тела челюсти. Периостит челюсти сопровождается формированием поднадкостничного абсцесса; отеком околочелюстных мягких тканей; болью с иррадиацией в ухо, висок, глаз; ухудшением общего самочувствия (слабостью, повышенной температурой тела, головной болью, нарушением сна). Диагноз периостита челюсти устанавливается на основании данных осмотра и пальпации, подтвержденных рентгенологически. Лечение периостита челюсти включает вскрытие и дренирование поднадкостничного абсцесса, удаление зуба-источника инфекции, физиотерапию, полоскания полости рта, антибиотикотерапию.

Общие сведения
Периостит челюсти - воспаление периоста (надкостницы) альвеолярной дуги, реже – тела верхней или нижней челюсти инфекционного или травматического генеза. В хирургической стоматологии периостит челюстей диагностируется у 5,4% пациентов с воспалительными заболеваниями челюстно-лицевой области; при этом в 95% случаев периостальное воспаление протекает в острой форме и лишь в 5% - в хронической. Примерно в 1,5-2 раза чаще периостит локализуется в области нижней челюсти. Течение периостита челюстей характеризуется своеобразием местной и общей клинической картины, обратимостью воспалительного процесса при своевременном лечении и высоким риском возникновения тяжелых гнойных осложнений при прогрессирующем варианте развития.

Классификация
В зависимости от пути проникновения инфекции в надкостницу различают следующие формы периостита челюсти: одонтогенный (обусловленный заболеванием зубов), гематогенный (обусловленный распространением инфекции по кровеносному руслу), лимфогенный (обусловленный распространением инфекции по лимфатическим путям), травматический (обусловленный повреждением надкостницы). С учетом клинического течения и патоморфологической картины воспаления периостит челюсти может быть острым (серозным или гнойным) и хроническим (простым или оссифицирующим).
Острый серозный периостит челюсти сопровождается инфильтрацией надкостницы и скоплением в воспалительном очаге умеренного количества серозного экссудата. Острый гнойный периостит челюсти (флюс) протекает с формированием ограниченного поднадкостничного абсцесса, образованием свищей, через которые гной оттекает наружу.
Хронический периостит челюсти характеризуется вялотекущим инфекционно-воспалительным процессом в надкостнице, сопровождающимся образованием молодой костной ткани на поверхности челюстных костей. Если при простом периостите челюсти процесс новообразования костной ткани является обратимым, то при оссифицирующем быстро прогрессируют окостенение и гиперостоз. По степени распространения различают ограниченный (в области 1 или нескольких зубов) и диффузный (с охватом практически всей челюсти) гнойный периостит.
Причины периостита челюсти
Чаще всего периостит челюсти имеет одонтогенное происхождение и возникает на фоне предшествующего заболевания зубов. В 73% случаев причиной периостита челюсти выступает хронический периодонтит; в 18% - альвеолит; в 5% - воспаление полуретинированных и ретинированных зубов мудрости; примерно в 4% - пародонтит и нагноившаяся киста челюсти. В этих случаях воспалительный экссудат перемещается из периодонта под надкостницу по костным канальцам губчатого и компактного слоя челюстной кости.
Гематогенный и лимфогенный периостит челюстей обычно развивается после перенесенной ангины, тонзиллита, отита, гриппа, ОРВИ, скарлатины, кори. Такой путь распространения инфекции чаще всего имеет место у детей. Травматический периостит челюсти может являться следствием удаления сложного зуба, хирургического вмешательства, травмы зубов, открытых переломов челюсти, инфицированных ран мягких тканей лица и пр.
У большинства пациентов прослеживается связь периостита челюстей с предшествующим переохлаждением или перегреванием, эмоциональным или физическим перенапряжением. При исследовании воспалительного экссудата при гнойных периоститах челюсти обнаруживается смешанная анаэробная (75%) и аэробная (25%) микрофлора, представленная стрептококками, стафилококками, грамположительными и грамотрицательными палочками, гнилостными бактериями.
Симптомы периостита челюсти
Острый гнойный периостит может являться самостоятельной патологией или служить ведущим симптомом остеомиелита челюсти. Данная клиническая форма сопровождается ухудшением общего самочувствия: слабостью, субфебрилитетом, ознобом, головной болью, нарушением сна и аппетита. Больные отмечают резкую локальную боль в области челюсти с иррадиацией в ухо, висок, глазницу, шею; болезненность при открывании рта, ограничения движения челюсти, патологическую подвижность больного зуба.
При осмотре выявляется припухлость щеки, изменение конфигурации лица за счет отека мягких тканей околочелюстной области. Отечность при гнойном периостите челюсти имеет характерную локализацию: так, при поражении области верхних резцов возникает припухлость верхней губы; при поражении верхних клыков и премоляров – щечной, скуловой, подглазничной областей; верхних моляров - околоушно-жевательной области. При периостите нижней челюсти отек распространяется на нижнюю губу и подбородок.
При периостите челюсти также обнаруживаются изменения со стороны полости рта, включающие гиперемию слизистой оболочки, наличие плотного болезненного инфильтрата или валикообразной припухлости с очагом флюктуации - поднадкостничного абсцесса. В дальнейшем, по мере гнойного расплавления надкостницы, экссудат проникает под слизистую оболочку десны, образуя подслизистый (поддесневой) абсцесс, откуда гной может периодически изливаться через свищевое отверстие в полость рта, принося временное облегчение.
Хронический периостит челюсти протекает с периодическими болями в области причинного зуба, утолщением челюсти, незначительным изменением контура лица, увеличением поднижнечелюстных лимфоузлов, отечностью и гиперемией с цианотичным оттенком слизистой оболочки со стороны полости рта.
Диагностика периостита челюсти
При стоматологическом осмотре выявляются характерные клинические признаки периостита челюсти (гиперемия, инфильтрат, флюктуация и др.). При одонтогенной инфекции в полости рта обычно имеется сильно разрушенная коронковая часть зуба, послужившего источником инфекции, с кариозной полостью и корневыми каналами, заполненные продуктами распада тканей. При перкуссии зуба отмечается болевая реакция.
С помощью рентгенографии при остром периостите челюстей изменений со стороны костной ткани не выявляется, однако могут быть обнаружены гранулематозный или гранулирующий периодонтит, одонтогенные кисты, ретинированные зубы и пр. При хроническом периостите челюстей рентгенологически определяется новообразованная костная ткань. Острый гнойный периостит челюсти следует разграничивать с острым периодонтитом, остеомиелитом, сиаладенитом, абсцессом, околочелюстной флегмоной, лимфаденитом, синуситом и др.
Лечение периостита челюсти
В стадии серозного воспаления проводится комплексное лечение пульпита или периодонтита, физиотерапия (УВЧ), полоскания полости рта дезинфицирующими средствами. Как правило, консервативных мер бывает достаточно для рассасывания инфильтрата.
Острый гнойный периостит челюсти требует хирургического лечения – вскрытия поднадкостничного или подслизистого абсцесса. Периостотомия производится под инфильтрационной или проводниковой анестезией через внутриротовой разрез. С целью обеспечения оттока гнойного экссудата рану дренируют марлевым или резиновым выпускником. В послеоперационном периоде показана щадящая диета, антисептические полоскания, прием антибиотиков, дезинтоксикационная, гипосенсибилизирующая, симптоматическая терапия.
К решению вопроса о целесообразности сохранения причинного зуба при остром периостите челюсти подходят дифференцированно: молочные и сильно разрушенные постоянные зубы требуют удаления; зубы, сохранившие функциональную ценность, подлежат лечению. С целью купирования воспалительных явлений назначается физиотерапия: УВЧ, флюктуоризация, ультразвук, лазеротерапия, электрофорез с гиалуронидазой. Выздоровление обычно наступает через 5-7 дней.
Лечение хронического периостита челюсти включает удаление зуба, медикаментозную и физиотерапевтическую терапию.
Прогноз и профилактика
При первых признаках периостита челюсти необходимо немедленно обратиться к стоматологу. В противном случае возможно развитие тяжелых по своим последствиям осложнений (остеомиелита, флегмоны шеи, сепсиса), представляющих угрозу для жизни пациента. Наиболее благоприятно протекает острый серозный периостит челюсти; гнойный периостит требует активной хирургической тактики.
Профилактика периостита челюсти заключается в своевременном лечении одонтогенных очагов (кариеса, пульпита, периодонтита), профессиональной гигиене полости рта, санации хронических гнойных очагов.
Гнойный периостит – это воспаление надкостницы, вызываемое гноеродными микробами. Проявляется сильными, иногда пульсирующими болями, отеком и повышением температуры. В последующем возможен переход инфекции на соседние органы и ткани. При контактном периостите чаще поражаются челюсти, при гематогенном – длинные трубчатые кости. Патология диагностируется на основании опроса, объективного осмотра, данных рентгенографии и других исследований Лечение на ранних стадиях консервативное, при скоплении гноя показано вскрытие и дренирование.
МКБ-10
Общие сведения
Гнойный периостит (от лат. periosteum – надкостница) – воспалительный процесс, возникающий в надкостнице в результате жизнедеятельности гноеродных бактерий. Обычно сочетается с поражением других отделов кости (остеопериостит). Может быть первичным (воспаление сначала возникает в надкостнице, а потом распространяется на соседние ткани) и вторичным (гнойный процесс переходит на надкостницу с кости или близлежащих мягких тканей). Возможно контактное и гематогенное распространение инфекции. Лечением периостита челюстей занимаются стоматологи, лечение периостита глазницы осуществляют офтальмологи, лечение периоститов другой локализации (трубчатых костей, таза, ребер и т. д.) находится в ведении травматологов-ортопедов.

Причины
Чаще всего гнойный периостит вызывается стафилококками и стрептококками. Кроме того, причиной развития гнойного воспаления надкостницы могут стать псевдомонады, клебсиеллы, протей, кишечная палочка, менингококки, гонококки, а также клостридии, вызывающие особый вид гнилостной инфекции. Реже заболевание возникает в результате попадания в надкостницу других микробов: кандид, микобактерий, пневмококков, бруцелл, шигелл, сальмонелл и т. д. Иногда возбудителя инфекции не удается установить вследствие лизиса (разрушения) микробов.
Гнойный периостит челюсти обычно является осложнением кариеса, альвеолита, периодонтита и одонтогенного гайморита; возможно также поражение надкостницы при ранениях лица, слизистой оболочки полости рта и открытых переломах челюстей. Воспаление надкостницы длинных трубчатых костей (чаще всего плечевой, большеберцовой и бедренной) возникает при случайных ранах, открытых переломах (особенно огнестрельных) и гематогенном распространении инфекции; кроме того, в качестве обязательного компонента гнойного процесса присутствует при остеомиелите.
Короткие и плоские кости (лопатка, ключица, подвздошная кость и т. д.), по наблюдениям специалистов в области травматологии и ортопедии, поражаются реже, причины – те же, что и при воспалении периоста длинных трубчатых костей. Гнойный периостит лобкового симфиза может развиться после грыжесечения, гинекологических и урологических операций. Причиной возникновения периостита глазницы могут стать инфекционные заболевания (скарлатина, корь, ангина, грипп), воспаление околоносовых пазух (синусит), кариес и тупая травма близлежащих мягких тканей.
Патогенез
Вначале в надкостнице возникают очаги гиперемии, появляется серозный или фибринозный экссудат. Затем образуется гной, пропитывающий надкостницу. В близлежащих мягких тканях также обнаруживается отек и признаки гнойной инфильтрации. При пропитывании рыхлого внутреннего слоя надкостницы формируется скопление гноя между костью и периостом. Из-за давления гноя надкостница легко отслаивается от подлежащей кости, вследствие чего образуются субпериостальные абсцессы.
При отслаивании периоста на значительном протяжении питание кости нарушается, возникает ее поверхностный некроз. По ходу сосудов гаверсовых каналов гной проникает в кость, заполняя эти каналы и костномозговые полости. В последующем воспалительный процесс может либо завершиться прорывом гноя через кожу, либо распространиться на кость и окружающие мягкие ткани. В мягких тканях при этом возникает воспаление по типу флегмоны, в кости развивается остеомиелит.
Симптомы гнойного периостита
Для заболевания характерно острое начало (острый периостит). Температура тела повышается до субфебрильных или фебрильных цифр, появляется слабость и разбитость, возможны ознобы и головная боль. Пациент жалуется на интенсивные боли, усиливающиеся с течением времени (обычно в течение 1-3 суток). Затем боль приобретает пульсирующий и/или распирающий характер и становится настолько сильной, что лишает больного сна. Область поражения отечна, выявляется местная гиперемия и гипертермия. Пальпация болезненна, на ранних стадиях определяется плотная припухлость, в последующем – флюктуация. Регионарные лимфоузлы увеличены (лимфаденит).
У ослабленных пациентов возможно затяжное хроническое течение. У части больных наблюдается особо острая форма – острейший или злокачественный периостит, при которой экссудат быстро приобретает гнилостный характер. Надкостница становится грязно-серо-зеленой, легко рвется и распадается на отдельные фрагменты, лишая кость питания на значительном протяжении. В короткие сроки кость полностью или практически полностью остается без периоста и оказывается окруженной слоем гноя. После распада надкостницы гной быстро распространяется на окружающие ткани, в особенности – на жировую клетчатку. В большинстве случаев злокачественный периостит осложняется сепсисом, который может стать причиной летального исхода.
Диагностика
Основанием для постановки диагноза гнойный периостит являются характерные симптомы и данные дополнительных исследований. По анализам крови определяется острое воспаление. Рентгенологическая картина на ранних стадиях может быть нормальной. В последующем выявляется тень обызвествленных периостальных наложений, отделенных от коркового вещества прозрачной полоской. Через некоторое время участки обызвествления сливаются с костью, образуя картину асимметричного утолщения кости. При корковых абсцессах обнаруживаются деструктивные очаги.
При необходимости дополнительно назначаются МРТ кости и КТ кости. В зависимости от локализации и предполагаемой причины развития воспалительного процесса могут потребоваться консультации различных специалистов: отоларинголога (при ангине и синуситах), стоматолога (при остеопериостите глазницы, вызванном кариесом), хирурга, уролога или гинеколога (при периостите лобкового симфиза после оперативных вмешательств).
Лечение гнойного периостита
Лечение заключается в немедленной санации гнойного очага, вскрытии надкостницы с гнойным содержимым и последующем дренировании под прикрытием антибиотиков. Затем проводятся перевязки, после стихания воспалительных явлений назначается физиотерапия (УВЧ, лазер). Исключением из общего правила, предусматривающего вскрытие гнойного очага, является задний гнойный периостит глазницы, при котором вскрытие невозможно произвести в силу анатомических особенностей этой области. Больным с периоститом данной локализации назначают антибиотики, сульфаниламидные, противоотечные и антигистаминные препараты и проводят дезинтоксикационную терапию. При распространении процесса на соседние пазухи осуществляют их вскрытие.
Острый периостит – это острое воспаление надкостницы. Возникает в результате контактного или гематогенного переноса инфекции. Чаще развивается вследствие травм или воспалительных заболеваний окружающих тканей. Могут поражаться диафизы длинных трубчатых костей (бедра, реже – плеча и голени) и ребер. Наиболее распространенным является периостит челюсти, в быту эту разновидность заболевания называют флюсом. Проявляется болью, отеком и повышением температуры. Диагностируется на основании жалоб и данных осмотра. Лечение при отсутствии гнойного воспаления консервативное. При нагноении необходима операция.
МКБ-10
Общие сведения
Острый периостит (от лат. peri- вокруг, около + osteon кость) – острый воспалительный процесс в области надкостницы. Изолированный острый периостит костей конечностей и туловища встречается достаточно редко; лечением данной формы заболевания занимаются травматологи-ортопеды. Периостит челюсти является широко распространенной патологией, преимущественно наблюдается у молодых и людей среднего возраста; лечение осуществляют стоматологи.

Причины
Острый периостит обычно провоцируется стафилококками и стрептококками. В области костей туловища и конечностей, как правило, возникает после травмы или при воспалении окружающих мягких тканей. Острый периостит челюсти чаще является осложнением периодонтита, хотя может возникать и при затруднении прорезывания зубов или неправильном лечении кариеса, пульпита, периодонтита. Надкостница тесно связана с костью, поэтому периостит часто осложняется воспалением костной ткани и развитием остеопериостита.
Патогенез
Проникновение микробов в надкостницу вызывает воспалительную реакцию. Надкостница становится отечной, полнокровной и отслаивается от кости. Между костью и отслоенной надкостницей скапливается воспалительная серозная жидкость. При дальнейшем прогрессировании заболевания образуются заполненные жидкостью воспалительные очаги, склонные к слиянию. Нагноение жидкости и слияние очагов воспаления становится причиной формирования поднадкостничных абсцессов.
Если на этом этапе не производится вскрытие и дренирование, гной либо начинает распространяться вглубь кости, вызывая остеопериостит, либо прорывается наружу, образуя параоссальную флегмону. В последующем в первом случае возможно развитие вторичного остеомиелита. Во втором случае при благоприятном варианте развития событий гнойник самопроизвольно вскрывается, при неблагоприятном - инфекция продолжает распространяться по мягким тканям, поражая мышцы и сухожилия и образуя затеки.
Виды острого периостита
Острый периостит костей туловища и конечностей
Острый гнойный периостит, как правило, развивается при прямой травме надкостницы (например, при глубокой ране с повреждением наружного слоя кости) или при переходе инфекции с окружающих тканей (при гнойных ранах, рожистом воспалении, флегмоне, абсцессах и т. д.). В изолированном виде встречается редко. Чаще является частью более распространенного гнойного процесса – острого гематогенного, травматического или контактного остеомиелита.
Сопровождается резкими болями, значительным отеком мягких тканей, повышением температуры тела и симптомами общей интоксикации. В области поражения прощупывается широкая бугристость, резко болезненная при пальпации. При проведении рентгенографии на начальных стадиях изменения отсутствуют. В последующем определяется утолщение надкостницы, при переходе воспаления на кость выявляются признаки остеомиелита. Лечение – вскрытие параоссальных флегмон или поднадкостничных абсцессов на фоне антибиотикотерапии и общеукрепляющих мероприятий.
При своевременном лечении прогноз при всех видах периостита благоприятный. При простой форме заболевания все симптомы, как правило, исчезают в течение 5-6 дней. При гнойном поражении выздоровление может занимать от нескольких недель до нескольких месяцев. В отдельных случаях (особенно при отсутствии лечения) возможен переход острого периостита в хронический или развитие тяжелых гнойных осложнений.
Острый периостит челюсти
Чаще возникает в области нижней челюсти. Источником инфекции может стать любой зуб, но, как правило, воспаление переходит на надкостницу с больших коренных зубов. Наиболее распространенная причина возникновения острого периостита – периодонтит, реже воспаление переходит на надкостницу при инфицировании ранок от удаленных зубов, неправильном лечении зубов или воспалении ретинированных зубов. Обычно воспалительный процесс начинается в области корня. При сохранении оттока через десну или каналы зуба возможно самопроизвольное заживление, при нарушении оттока – распространение инфекции на подлежащую кость.
При остром гнойном периостите наблюдаются интенсивные, иногда пульсирующие боли, нередко – с иррадиацией в область глаза, виска и уха. При контакте с теплой пищей или жидкостью боль усиливается, при контакте с холодной – уменьшается. Возможно повышение температуры (обычно незначительное). Для диффузного острого периостита характерна сильная зубная боль в сочетании с симптомами общей интоксикации: повышением температуры до субфебрильных цифр, слабостью, недомоганием и потерей аппетита. Наблюдается отек мягких тканей, локализация которого зависит от расположения пострадавшего зуба. При поражении премоляров возникает отечность нижней части щеки, моляров – верхней части щеки, ближе к уху и скуле, верхних резцов – части носа и верхней губы.
Диагноз выставляется на основании клинических признаков. Рентгенография неинформативна, поскольку признаки воспаления периоста становятся видимыми не ранее, чем через 1-2 недели от начала заболевания. Лечение зависит от выраженности и вида острого периостита. При остром серозном воспалении обычно ограничиваются удалением нерва, рану промывают растворами антибиотиков и антисептиков. При гнойном периостите дополнительно используют физиопроцедуры. Пациентам назначают антибактериальные препараты, общеукрепляющие (витамины, кальций) и противоаллергические средства. При прогрессировании процесса больной зуб удаляют, рану промывают и дренируют. Прогноз обычно благоприятный.
2. Комплексное лечение острых гнойных одонтогенных периоститов челюстей: автореферат диссертации/ Суханов А.Е. - 2011
Читайте также:

