Отношение к кислороду туберкулеза
Обновлено: 24.04.2024
Туберкулез слизистых, в частности трахеобронхиального дерева, встречается у 10–50% пациентов с туберкулезом органов дыхания. Поражение бронхов чаще является осложнением легочных форм туберкулеза, но в ряде случаев регистрируется как самостоятельная, изолированная форма туберкулеза. В зависимости от морфологических изменений выделяют инфильтративную, язвенную и свищевую формы туберкулеза бронхов. При этом патологические изменения могут захватывать все слои стенки бронха, включая мышечную пластинку и хрящ. Клиническая картина неспецифична, часто скрывается под маской других заболеваний, особенно у курильщиков. Необходимость ранней и своевременной диагностики туберкулеза бронхов обусловлена эпидемиологической опасностью и возможностью благополучного исхода заболевания. У части больных диагноз устанавливается поздно, при развитии различных осложнений. Рентгенография легких при изолированном туберкулезе бронхов, не осложненном бронхостенозом и бронхогенным обсеменением, не выявляет изменений. Основным методом диагностики туберкулеза трахеи и бронхов признана фибробронхоскопия, которая позволяет визуализировать поражение слизистой. Интерес представленного клинического наблюдения заключается в том, что у пациента 62 лет диагностирована свищевая форма туберкулеза бронхов как осложнение реактивации туберкулеза внутригрудных лимфатических узлов. Известно, что данная форма туберкулеза встречается у лиц детского и молодого возраста, а у лиц старшего и пожилого возраста часто остается нераспознанной.

1. Нечаева О.Б. Эпидемическая ситуация по туберкулезу в России // Туберкулез и болезни легких. 2018. Т. 96. № 8. С. 15-24.
2. Серов О.А., Колпакова Т.А., Краснов В.А. Значение диагностики локальных изменений бронхиального дерева в комплексном обследовании больных туберкулезом легких // Бюллетень Сибирской медицины. 2013. Т. 12. № 1. С. 136-138.
4. Штейнер М.Л., Биктагиров Ю.И., Жестков А.В., Корымасов Е.А., Кривощеков Е.П. Случай деструкции правого главного бронха туберкулезной этиологии на фоне ВИЧ-инфекции // Трудный пациент. 2017. Т. 15. № 10-11. С. 37-39.
5. Костина З.И., Балашова Н.М., Кольникова О.В., Кочорова М.Н., Браженко Н.А., Браженко О.Н. Значение туберкулеза крупных бронхов в диагностике и лечении ограниченных форм туберкулеза легких // Проблемы туберкулеза. 2003. № 9. С. 14-18.
6. Агеева Т.С., Волкова Л.И., Мишустина Е.Л., Мишустин С.П. Туберкулез бронхов в общеврачебной практике // Фундаментальные исследования. 2014. № 10-7. С. 1265-1268.
7. Луганская Н.В. Эндоскопическая диагностика туберкулеза бронхов // Медицина и экология. 2010. № 2. С. 171-173.
8. Idress F., Kamal S. Endobronchial tuberculosis presented as multiple endobronchial vesicular lesions. Internat. J. of Mycobacteriology. 2015. V. 4. P. 154-157.
9. Жингель И.П. Туберкулез бронхов – проблемы патогенеза и дифференциальной диагностики // Леч. врач. 2000. № 3. С. 81-84.
В последнее время отмечается тенденция уменьшения заболеваемости туберкулезом среди пациентов разных возрастов [1]. Однако распространенность туберкулеза остается еще высокой и требует сохранения настороженности в отношении этого заболевания со стороны врачей общей практики, терапевтов, пульмонологов, особенно при обследовании людей пожилого возраста,
Туберкулез трахеобронхиального дерева встречается у 10–50% пациентов с туберкулезом легких [2, 3]. Как правило, поражение бронхов является осложнением легочных форм туберкулеза, а также туберкулеза внутригрудных лимфатических узлов, что чаще диагностируется у детей, подростков и лиц молодого возраста. У людей старшего возраста туберкулез внутригрудных лимфатических узлов, осложненный туберкулезом бронхов, выявляется редко. В ряде случаев туберкулез бронхов регистрируется как самостоятельная, изолированная форма туберкулеза.
В настоящее время туберкулез бронхов чаще наблюдается у больных ВИЧ-инфекцией как осложнение туберкулеза внутригрудных лимфатических узлов [4]. У 10–20% иммунокомпетентных пациентов из-за неспецифических проявлений заболевания, постепенного начала, малосимптомного течения и отсутствия изменений при рентгенографии грудной клетки диагноз устанавливается поздно, при развитии осложнений. На рентгенограммах органов грудной клетки появляются участки поражения легочной ткани в виде бронхогенной диссеминации, участки гипо- и гипервентиляции, что вызывает определенные дифференциально-диагностические трудности. Осложнения в виде развития стенозов бронха у лиц старшего возраста нередко трактуются как опухоли бронха.
Ведущая роль в патогенезе туберкулеза бронхов у лиц пожилого и старческого возраста принадлежит обострению старого туберкулезного процесса во внутригрудных лимфатических узлах (ВГЛУ). В пожилом возрасте в результате неблагоприятных возрастных факторов (таких как морфофункциональная перестройка дыхательной системы, сосудов, снижение иммунологической реактивности организма, нарушение обмена белков, жиров, углеводов, минералов и др.), а также сопутствующих заболеваний, психотравмы может возникнуть реактивация процесса в давно неактивных остаточных очагах после перенесенного в прошлом первичного туберкулезного комплекса или туберкулеза ВГЛУ. Эта форма морфологически характеризуется различной степенью увеличения ВГЛУ, в которых наряду с участками уплотнения и кальцификации определяются очаги свежего казеозного некроза. При этом у лиц пожилого возраста, в отличие от детей, не отмечается значительного увеличения лимфатических узлов. В связи с этим заболевание долго остается нераспознанным. С развитием осложнений, вовлечением в воспаление стенки бронха процесс принимает волнообразное течение с периодами обострения и затихания и длительное время может трактоваться как проявление хронического бронхита, особенно у курильщиков.
По данным З.И. Костиной [5], диагностика туберкулеза бронхов учащается при неблагоприятной эпидемической обстановке по туберкулезу и его выявление у больных туберкулезом почти в 2 раза реже диагностируется во время благополучия и стабилизации заболеваемости.
При выполнении фибробронхоскопического исследования у 7–12,2% больных туберкулезом органов дыхания диагностируется неспецифический эндобронхит, который существенно затрудняет выявление туберкулеза бронхов, утяжеляет клиническое течение заболевания и может стимулировать активность специфического процесса в легких и внутригрудных лимфатических узлах. Поэтому при наличии неспецифического воспаления целесообразно проводить повторную диагностическую ФБС после санации бронхиального дерева и лечения эндобронхита неспецифическими антибактериальными препаратами системного и местного действия [5].
Туберкулез трахеи и бронхов, клиническая форма туберкулеза органов дыхания наиболее часто являются осложнениями легочных форм туберкулеза [2]. В то же время в 5,7–15,8% случаев туберкулез бронхов является единственным проявлением туберкулеза органов дыхания [6–8]. По данным И.П. Жингель, крайне редко, менее чем в 1% случаев, удается выявить туберкулез слизистой оболочки бронхов в ранней и неосложненной фазе. Около 90% пациентов с туберкулезом бронхов имеют определенную степень стеноза трахеи и/или бронхов [9]. Основным методом диагностики туберкулеза трахеи и бронхов признана фибробронхоскопия (ФБС), которая позволяет визуализировать поражение слизистой: отек и гиперемию слизистой, инфильтрат, покрытый толстым слоем белого налета, инфильтрат с беловатыми бугорками, язву с неровным дном и толстыми краями, гиперпластическую форму с внутрипросветными массами, фистулу с грануляциями и казеозными массами [3, 6, 9]. Однако эндоскопическая картина все же не является строго специфичной, позволяющей поставить диагноз только по внешнему виду. При ФБС необходимо получить диагностический материал для микробиологического и гистологического исследований.
Микобактерии попадают в слизистую бронха экзогенным (аэрогенным) путем, через зараженную мокроту при деструктивных формах туберкулеза легких, при гематогенном или лимфогенном распространении из очагов различной локализации, при прямом переходе воспаления с паренхиматозного процесса, а также при распространении специфического воспаления на стенку бронха с лимфатического узла. В зависимости от морфологических изменений выделяют инфильтративную, язвенную и свищевую формы туберкулеза бронхов, при этом патологические изменения могут захватывать все слои стенки бронха, включая мышечную пластинку и хрящ. При инфильтративной форме в стенке бронха на ограниченном участке возникает гиперемия, образуется клеточная инфильтрация (в основном из лимфоцитов), затем под эпителием формируются типичные сливающиеся туберкулезные бугорки, которые образуют нерезко очерченный инфильтрат. При казеозном некрозе и распаде инфильтрата на покрывающей его слизистой оболочке образуется язва, развивается язвенный туберкулез бронха. Разрастания грануляционной ткани в просвет бронха вызывают воспалительный стеноз и симулируют опухоль. При свищевой форме в стенке бронха формируется фистула из подлежащего лимфатического узла. На поздних стадиях развиваются фиброзная деформация и стеноз бронхов, частота которого может достигать 68% в первые 4–6 месяцев и далее возрастает с хронизацией заболевания.
Сложность ранней диагностики туберкулеза бронхов обусловлена особенностями клинического течения заболевания. Нередко специфическое поражение бронхов протекает бессимптомно или симптоматика не отличается от затяжного или рецидивирующего неспецифического бронхита, пневмонии или бронхиальной астмы [4]. Симптомы интоксикации, такие как повышение температуры, слабость, снижение массы тела, которые вынуждают пациента обратиться к врачу, выражены слабо, нередко отсутствуют в связи с малым объемом поражения. Основная жалоба у больных – кашель разной степени выраженности – маскируется имеющимися у больного хроническими заболеваниями. Более яркие симптомы, такие как боль в грудной клетке, одышка, кровохарканье, отмечаются при длительном течении заболевания и появлении осложнений.
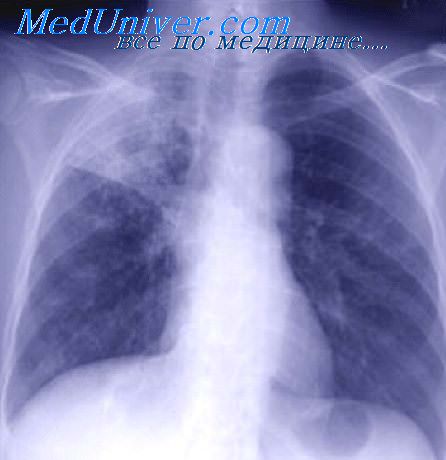
Рентгенография легких при изолированном туберкулезе бронхов, не осложненном бронхостенозом и бронхогенным обсеменением, не выявляет изменений.
Цель исследования – описание клинического случая свищевой формы туберкулеза бронха у мужчины 62 лет с неизмененным иммунным статусом как результата реактивации туберкулеза внутригрудных лимфатических узлов. Пациент неоднократно обращался в общую лечебную сеть, но не был обследован на туберкулез, так как его туберкулезный анамнез был благополучным. Однако при углубленном обследовании в легочной ткани и лимфатических узлах грудной полости выявлены кальцинаты, свидетельствующие о перенесенном в детстве туберкулезе. Обнаружение в мокроте МБТ и последующее выполнение фибробронхоскопии позволили диагностировать свищевую форму туберкулеза бронха. Таким образом, следует еще раз обратить внимание врачей разных специальностей на то, что настороженность в плане поиска туберкулеза необходима и в отношении социально адаптированных пациентов с сохранным иммунным статусом, а ранняя и своевременная диагностика специфического процесса приводит к успешному лечению и выздоровлению без выраженных остаточных посттуберкулезных изменений.
Несмотря на положительную тенденцию заболеваемости туберкулезом, достигнутую в последние годы, неблагоприятная эпидемическая ситуация в настоящее время вносит коррективы в плановые скрининговые обследования населения. Пациентам с признаками вирусной инфекции чаще выполняют МСКТ ОГП, однако исследование мокроты на МБТ не делают.
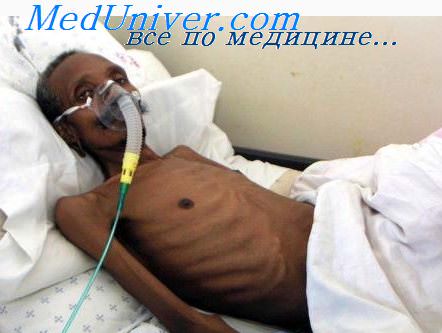
Приводим клиническое наблюдение. Мужчина, 62 лет, военный пенсионер. В настоящее время продолжает работать. Обратился к пульмонологу с жалобами на кашель со скудной мокротой, першение в горле. Туберкулезом ранее не болел, контакты с больными туберкулезом не установлены. Считал себя здоровым человеком, занимался спортом. Профессиональных вредностей не имел. В подростковом возрасте однократно болел пневмонией. Наследственность по заболеваниям легких не отягощена. Пациент курил в течение 50 лет. Появление кашля стал отмечать в течение последних 1,5 лет. Регулярно проходил ежегодные скрининговые ФЛГ обследования. В течение последнего года ухаживал за тяжелобольной женой, испытывал сильный стресс. На усиление кашля обратил внимание 2 месяца назад. Неоднократно обращался ко врачу. Лечение симптоматическими средствами не дало эффекта. По совету врача бросил курить, однако кашель сохранялся.
При осмотре общее состояние удовлетворительное, кожные покровы обычного цвета и влажности. Пульс 57 ударов в минуту, тоны сердца ясные, ритмичные. ЧД 16 в минуту. Сатурация О2 94–95%. Грудная клетка правильной формы. При перкуссии определяется звук с коробочным оттенком. Дыхание везикулярное, ослабленное, единичные свистящие хрипы на форсированном выдохе в межлопаточном пространстве.
Активность туберкулеза. Критерии активности туберкулеза.
Определение активности туберкулеза — весьма важная задача клиники, диагностики, эпидемиологии туберкулеза и организации борьбы с ним. От ее правильного решения зависят реализация ряда лечебно-профилактических мероприятй индивидуального и государственного значения, а также достоверность статистических данных об общей численности больных и ее динамике в стране. Однако на этом пути лежат значительные трудности, обусловленные особенностями патогенеза и клиники туберкулеза, протекающего весьма многообразно и часто скрыто или малосимптомно. Под влинянем туберкулиностатической терапии у больных сравнительно быстро устраняются функциональные расстройства, исчезают катаральные явления в легких, прекращается бацилловыделение, подвергаются инволюции рентгенологически определяемые изменения в легких.
Важно также и то, что до последнего времени нет единого и общепринятого критерия активности туберкулеза. По рекомендации экспертов ВОЗ ее показателем служит только обнаружение микобактерий в мокроте и других выделениях больного. В остальных случаях при соответствующих клинических данных можно лишь подозревать наличие активного процесса. Такого именно принципа, например, придерживаются в Дании. Однако как ни велико значение этого признака, его нельзя считать безупречным. Еще Г. Р. Рубинштейн и М. Д. Розанова (1950) указывали, что микобактерии туберкулеза удается найти в желудочном содержимом даже здорового человека. Их обнаруживают иногда при абсцессе, гангрене или раке легкого, если патологический процесс локализуется в зоне заглохших туберкулезных очагов.
Вместе с тем у части впервые выявленных больных с явно активным и даже деструктивным туберкулезом не всегда находят микобактерии, несмотря на использование современных методов лабораторной диагностики. Так, Kuntz (1964) при исследовании мокроты и промывных вод бронхов у 341 больного активным туберкулезом легких у 32% из них не обнаружил микобактерии, несмотря на применение всех способов, в том числе и биологического. Н. М. Рудой (1975) установил, что удельный вес бацилловыделителей при активном туберкулезе легких без распада составляет 44,7%. Вместе с тем у значительного числа больных туберкулезом легких сравнительно часто отмечается скудное бацилловыделение (Ф. А. Рашитова, 1974).

Существует последовательный переход от активного к затихающему, затем к возможно еще активному, а в дальнейшем к возможно неактивному и в конце концов к неактивному процессу, — утверждает Jarosczewicz. Но как разграничить такие фазы инволюции болезни — на этот вопрос автор не дает конкретного ответа. Вот почему в отдельных странах его решают различно. В ГДР, например, считают неактивным туберкулез, если он не проявляется какими-либо клиническими, рентгенологическими и лабораторными признаками активности в течение 1 года при ограниченных формах процесса и на протяжении 2 лет при большей его распространенности. Если состояние благополучия сохраняется 5—10 лет, то можно предполагать наступившее излечение от туберкулеза (Steinbruck, 1966).
В Дании, как указывалось выше, основным критерием неактивности процесса является отсутствие бацилловыделения в течение 3 лет. В Чехословакии туберкулез считают неактивным, если при систематическом наблюдении в течение не менее 2 лет отсутствуют клинические симптомы ранее бывшего заболевания. К таким лицам относят носителей фиброзных специфических изменений в легких, выявленных при флюорографии, которые ранее не болели активным туберкулезом. Все эти контингепты ввиду возможности рецидива процесса пожизненно наблюдаются в противотуберкулезных учреждениях.
В России, согласно принятому в 1973 г. положению, различают лиц: 1) с активным туберкулезом органов дыхания (I группа контингента взрослых, подлежащих учету в диспансере); 2) с затихающим процессом (II группа); 3) с неактивным туберкулезом (III группа). К последней группе относятся клинически излеченные от туберкулеза, что подтверждается дифференцированными сроками наблюдения (от 1 года до 5 лет), зависящими от исходной формы процесса, полноценности проведенного лечения, распространенности и характера остаточных специфических изменений в легких (больших или малых), а также от условий труда, быта и сопутствующих заболеваний. Кроме того, различают лиц с туберкулезными изменениями в легких, нуждающихся в уточнении активности процесса (группа 0).
Наконец, выделена группа лиц (VII) с повышенным риском заболевания туберкулезом или его рецидива. В нее включают лиц, ранее состоявших в III группе диспансерного наблюдения или впервые выявленных, но также с неактивными малыми или выраженными остаточными фиброзно-очаговыми, цирротическими изменениями, множественными кальцинатами, особенно при наличии отягощающих факторов. Эта категория может быть пополнена за счет тех, у которых при обследовании вначале выявлен туберкулез органов дыхания сомнительной активности (группа 0), но затем в результате динамического наблюдения, а нередко только после пробной химиотерапии специфические изменения в легких признаны неактивными.
Дыхательная недостаточность при туберкулезе. Туберкулез и вентиляционная недостаточность.
Для вентиляционной недостаточности рестриктивного типа характерно снижение ЖЕЛ, МВЛ и КИ02. увеличение МОД за счет учащенного и более поверхностного дыхания. Показатели тока воздуха по бронхам в этих случаях нормальные. Вентиляционные нарушения обструктивного типа характеризуются нарушением тока воздуха по бронхам и проявляются увеличением длительности фазы выдоха по отношению к вдоху, снижением показателя пробы Вотчала—Тисффно, а также мощности воздушной струи сначала на выдохе (иногда до 0,3—1,2 л/с), а при более выраженных нарушениях — и на вдохе. Применяя некоторые бронхолитические средства (атропин, эфедрин и др.), можно выявить наличие функционального бронхоспазма.
При заболеваниях легких, сопровождающихся рестриктивными и обструктивными изменениями, нарушается распределение газа в легких. О равномерности вентиляции альвеол можно судить по времени смешения гелия при определении остаточного объема или, что более точно, путем вычисления индекса эффективности смешения гелия (ИЭС). В норме время смешения гелия в легких не превышает 3 мин, а ИЭС равен 75—100%. Пои неравномерной вентиляиии первый показатель увеличивается до 12— 15 мин, а второй уменьшается до 20—30%. По наблюдениям нашей клиники, основанным на изучении остаточного объема гелиевым и ксеноновым методами, при свежих формах туберкулеза легких легочные объемы существенно не изменяются и лишь у небольшой части больных отмечается небольшое нарушение равномерности вентиляции. При хронических и эволютивных формах процесса остаточный объем газа часто увеличен, а равномерность вентиляции значительно парушена.
Представление о неравномерности вентиляции и несоответствии между объемом вентиляции и количеством притекающей к легким крови можно получить и на основании изучения содержания углекислоты в выдыхаемом воздухе с помощью приборов ГУХ-2 и ГУМ-2 (капнометрия и капнография). В порме содержание СО9 в последних порциях выдыхаемого воздуха составляет в среднем 4,0—4,5%, а кривая, регистрирующая содержание С02 на выдохе, имеет вид квадратной волны.
При гипервентиляции отмечается снижение содержания СО2 до 3—3,5%, а при гиповентиляции — ее увеличение до 6% и более (гиперкапиия). Кроме того, изменяется форма капнографической кривой — отсутствует альвеолярное плато и нарастает концентрация СО2 в течение всего выдоха (до 7—10%) (О. А. Вотчал, 1973).
Исследования, проведенные в нашей клинике К. В. Дмитриевой (1968), показали, что у большинства больных туберкулезом легких, особенно с распространенными и длительно протекающими процессами, капнограмма становится вместо прямоугольной остроконечной. Одновременно возрастают величина и скорость прироста парциального напряжения СО2, что указывает на выход воздуха из плохо вентилируемых альвеол с низким отношением вентиляции — кровоток.
К дыхательной недостаточности ведут не только вентиляционные и перфузионные, но и диффузионные нарушения. К. И. Волкова (1970) у 79% больных с хроническими формами туберкулеза, а также у больных с ограниченными формами процесса, но при наличии выраженной интоксикации выявила снижение диффузионной способности -легких, которое в ряде случаев служило более ранним признаком улучшения или, наоборот, ухудшения туберкулезного процесса по сравнению с динамикой вентиляционных показателей.
Благодаря компенсаторным механизмам нарушения функции внешнего дыхания не всегда выявляются при исследовании в покое, но они становятся очевидными при дозированной физической нагрузке и регистрации показателей вентиляции и газообмена с помощью аппарата Белау или аналогичного прибора ПГИ в сочетании с оксигемографией.
Вместе с тем следует учитывать, что суммарные показатели газообмена не выявляют степени потери функции и компенсаторные резервы каждого легкого. Для этой цели пользуются отечественным бронхоспирометром СГ-1М, который позволяет определить ЖЕЛ, потребление кислорода, минутный объем дыхания каждого легкого. В норме на долю правого легкого приходится 55%, а на долю левого — 45% от функции обоих легких. Помимо указанного метода, для раздельного исследования вентиляционной функции каждого легкого используют латеральный тест, предложенный Bergan. Этот способ прост и проводится без анестезии и интубации.
Нарушение газообмена и недостаточность сердечно-сосудистой системы ведут к изменению газового состава крови и кислотно-щелочного равновесия. Гиповентиляпия, неравномерность вентиляции по отношению к кровотоку, нарушение диффузии вызывают различную степень гипоксемии. Ее можно определить по содержанию кислорода в артериальной и венозной крови, а также по степени насыщения кислородом гемоглобина. У значительной части больных очаговым, инфильтративным, ограниченным гематогенно-диссеминированным туберкулезом легких не отмечается выраженной гипоксемии. Но при острых и хронических процессах большой протяженности, а также у больных фиброзно-кавернозным и цирротическим туберкулезом легких, при выраженной интоксикации уменьшается содержание кислорода как в артериальной, так и в венозной крови, т. е. определяется легочная форма гипоксемии и сопутствующая ей гипоксемическая гипоксия. Одпако более чувствительным показателем, чем насыщение артериальной крови кислородом, является напряжение кислорода в артериальной крови, так как в соответствии с формой кривой диссоциации оксигемоглобина насыщение артериальной крови снижается позднее, чем падение напряжения кислорода.
Содержание кислорода в крови может уменьшиться не только в связи с недостаточным его поступлением из альвеол, но и в результате гипохромиой анемии, а также вследствие инактивации гемоглобина. При такой сниженной кислородной емкости крови появляется гемическая (анемическая) гипоксия. По мере истощения резервных сил сердечной мышцы и при нарушении нормального транспорта газов крови наступают застойные явлепия, еще в большей мере усиливающие гипоксемию. При этих условиях возникает циркуляторный тип кислородного голодания.
При далеко зашедших формах туберкулеза легких из-за уменьшения содержания в организме каталазы, пероксидазы, глютатиона, а также в результате накопления в крови и тканях большего количества промежуточных продуктов белкового, жирового и углеводного обмена страдает тканевое дыхание. Так образуется тканевая гипоксия. При туберкулезе наблюдаются, следовательно, различные виды гипоксемии и гипоксии, причем чаще отмечается смешанный тип кислородного голодания.
Недостаточность выведения легкими СО2 проявляется увеличением содержания и напряжения СО2 в артериальной крови и всегда сопровождается снижением напряжения кислорода, что свидетельствует о глобальной дыхательной недостаточности.
Патофизиологические расстройства, захватывающие все системы организма больного человека, вызывают и поддерживают нарушения углеводного, белкового, жирового и минерального обмена, гипо- и авитаминоз. Вместе с тем следует подчеркнуть, что они характерны не только для туберкулеза, но и для других хронических заболеваний органов дыхания. Вот почему выявление расстройств и изучение физиологических приспособительных механизмов важно не столько для целей дифференциальной диагностики, сколько для рационального выбора того или иного лечебного и прежде всего оперативного вмешательства, а также для определения трудоспособности больного и прогноза болезни.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Критерии потери активности туберкулеза. Остаточные изменения туберкулеза.
Определить в каждом конкретном случае наличие такого процесса лишь по одному какому-либо клиническому признаку крайне трудно, а часто невозможно. В этих случаях необходимо руководствоваться несколькими показателями. На основании длительного (от 3 до 15 лет) наблюдения за большой группой детей, подростков и взрослых, ранее страдавших различными формами туберкулеза органов дыхания, мы совместно с рядом сотрудников Центрального института туберкулеза еще в 1950 г. определили следующие критерии потери активности процесса и клинического излечения от него.
1. Устойчивое функциональное состояние организма, полная компенсация и сохраняющаяся трудоспособность.
2. Отсутствие физически и рентгенологически определяемых признаков активности специфических изменений в органах дыхания.
3. Отсутствие микобактерий туберкулеза в различных выделениях, подтвержденное всеми доступными методами исследования.
4. Отсутствие признаков повышенной специфической чувствительности, установленное посредством кожных и подкожных туберкулиновых проб, различных биохимических показателей.
К числу последних мы отнесли в дальнейшем отрицательную белково-туберкулиновую пробу, отсутствие С-реактивного белка, нормальный уровень гликопротеидов и других иммунобиологических показателей, изложенных на стр. 91—93. В сущности тех же критериев придерживаются в настоящее время и некоторые другие авторы (В. С. Гавриленко, 1970; Kuntz, 1964, и др.).
III. Единичные уплотненные мелкие очаги с ограниченным фиброзом.
IV. Многочисленные уплотненные очаги и распространенный фиброз.
V. Единичные крупные осумкованные очаги или уплотненные фокусы типа туберкуломы с ограниченными фиброзно-склеротическими изменениями.
VI. Такого же характера, но многочисленные очаги и фокусы на фоне выраженного пневмо- или плевросклероза.
VII. Остаточные (оздоровленные) деструктивные полости.
VIII. Метатуберкулезные реконструктивные легочные и плевральные изменения.
При последующем контроле в течение 3—5 лет и более после прекращения лечения у большей части наблюдавшихся сохранялось стационарное клинико-рентгенологическое состояние, у других отмечалась дальнейшая инволюция рентгено-морфологических изменений в легких, у третьих в небольшом числе случаев в различные сроки произошло обострение процесса или наступал рецидив болезни. Такой неблагоприятный исход обычно не отмечался при I, II, III и VIII типах остаточных изменений и имел место при остальных. Приведенная группировка приближается к схеме основных типов излечения легочного туберкулеза, предложенной В. Л. Эйнисом (1957).
Таким образом, при определении потенциальной активности туберкулеза необходимо учитывать качественный и количественный характер рентгено-морфологических изменений и их динамику. Так, по нашим наблюдениям, при наличии остаточной полости, особенно с утолщенными стенками, туберкуломы средней и крупной величины, множественных уплотненных очагов и осумкованных фокусов можно скорее предполагать еще сохраняющуюся активность процесса. Об этом же свидетельствует продолжающаяся инволюция специфических изменений, отмечаемая на протяжении сравнительно короткого срока наблюдения.
В сомнительных случаях приходится прибегать к специфическому лечению, чтобы ex juvantibus определить возможную активность туберкулеза. Уверенность в этом укрепляется, если после приема в течение 3— 6 мес, например, тубазида и ПАСК уменьшаются в размерах, уплотняются, а тем более рассасываются очаговые или фокусные образования в легких. Пользуясь таким методом, В. Р. Левин и Б. Ш. Моделевский (1970) смогли в 21,6% подтвердить активность рентгенологически определяемых изменений.
Изложенные данные свидетельствуют о том, что лишь в результате всестороннего исследования пациента и нередко только после различного в зависимости от характера патологического процесса периода наблюдения может быть решен вопрос об его активности и определен круг соответствующих лечебно-профилактических мероприятий.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Читайте также:

