Отравление гашеной известью у детей
Обновлено: 24.04.2024

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 27.06.2019
- Reading time: 2 минут чтения
Интоксикация — это отравление организма, вызванное воздействием какого-либо вещества.
Стадии отравления
В зависимости от тяжести интоксикации принято выделять три стадии течения патологического процесса.
- Первая стадия (легкая степень). Симптоматика в этом случае ограничивается изменением дыхания: оно становится частым и неритмичным. Характерно появление преходящих хрипов при дыхании. Наблюдается появление немотивированной эйфории, апатии и их чередование. Такие изменения психоэмоционального фона провоцируются отёком головного мозга. Для этой стадии характерны сердечно-сосудистые нарушения в виде тахикардии и/или незначительная артериальная гипотензия.
- Вторая стадия. Такое состояние характеризуется головными болями, ознобом, мышечными спазмами и судорогами. Больной жалуется на бессонницу на фоне слабости и усталости, снижение аппетита вплоть до его отсутствия, тошноту.
- Третья стадия. Это тяжёлая лихорадка, способная привести к летальному исходу. Человека беспокоят мышечные боли, озноб, выраженная тахикардия и снижение артериального давления. Галлюцинации и бредовые состояния на этой стадии не редкость. При отсутствии адекватной терапии возможна кома.
Клиническая картина острой интоксикации
Характерная черта этого расстройства — появляется оно сразу, незамедлительно. В этом случае важно оказать помощь на ранней стадии.
Возникновение острой интоксикации связано с проникновением в организм большого количества веществ, обладающих токсическим действием, употреблением пищи или воды ненадлежащего качества или выраженной передозировкой лекарственных препаратов. Характер течения и степень тяжести интоксикации определяется разновидностью токсического вещества, попавшего в организм.
Проявления острой интоксикации
Наиболее характерные проявления острой интоксикации:
- выраженная резкая боль в области желудка;
- неудержимая рвота;
- остро появившийся жидкий стул.
Рвота и понос в этой ситуации — реакция организма на отравление, с помощью которой он старается очиститься от токсического вещества. Поэтому первое время после появления такой симптоматики нет смысла стараться ее заблокировать.
Особенности клинической картины в зависимости от происхождения интоксикации могут варьироваться. Это помогает при диагностике, когда необходимо отличить экзогенную интоксикацию от эндогенной.
Экзогенная интоксикация
Токсические вещества, вызывающие расстройства, могут проникать в организм различными способами: через пищеварительный тракт, слизистые оболочки, кожный покров, через дыхательные пути.
Заподозрить экзогенную интоксикацию помогут следующие симптомы:
- Выраженная гипертермия.
- Лихорадочное состояние.
- Острая реакция со стороны пищеварительного тракта: рвота, диарея, выраженная изжога. При отравлении растворами, имеющими щелочную или кислую реакцию, в рвоте могут присутствовать сгустки крови.
- Судорожные сокращения мышц конечностей.
- Ухудшение картины рефлексов.
В случае трансдермального проникновения яда в организм или попадания его через слизистую оболочку, в большинстве случаев наблюдается местная реакция в виде выраженных аллергических проявлений: покраснений, очагов высыпаний, напоминающих ожоги.
Важным признаком экзогенной интоксикации синдрома является острое кислородное голодание всех тканей организма. Оно обусловлено способностью токсинов блокировать возможность эритроцитов переносить кислород. Гипоксия приводит к расстройству всех систем жизнеобеспечения организма человека:
- снижается частота пульса;
- развивается распространённый отёчный синдром, наиболее опасны отёк лёгких и головного мозга.
Эндогенная интоксикация
Интоксикационный синдром эндогенного происхождения — не самостоятельное заболевание. Он сопровождает многие заболевания и является частью их патогенеза.
Эндотоксинами или аутоядами называются вещества, которые вырабатываются внутри организма в результате распада молекул или клеточных структур. Обладая токсическими свойствами, эти вещества вызывают развитие недостаточности работы жизненно важных органов: почек, печени, сердца.
Проявления эндогенной интоксикации:
- головная боль;
- нарушение сна;
- исчезновение аппетита.
Такой симптомокомплекс часто наблюдается при интоксикационном синдроме, сопровождающем инфекционно-воспалительные заболевания.
В случае более выраженной степени интоксикации добавляются следующие симптомы:
- снижение суточного объёма мочи;
- головокружение;
- ощущение прогрессирующей накопившейся хронической усталости;
- нарушение ритма работы сердца;
- галлюцинации — признак тяжёлого интоксикационного синдрома, который сопровождается лихорадкой, в частности, этот симптом характерен для ожоговых травм при поражении большой площади тела с глубиной ожогов 3–4 степени.
В некоторых случаях к указанной симптоматике общего характера добавляются специфические признаки, которые могут помочь при диагностике. Например, желтушное окрашивание склер и кожных покровов при поражении печени билирубином.
Медицинская помощь при отравлении с разными типами интоксикации
Остановить прогрессирование патологических изменений при интоксикации независимо от её характера можно, если прекратить воздействие отравляющего вещества на организм и максимально быстро провести комплекс мероприятий по выведению его из организма больного. В зависимости от механизма отравления для этого применяются следующие методы:
- промывание желудка;
- приём сорбентов;
- форсированный диурез;
- гемодиализ.
В некоторых случаях эти методы дополняют друг друга.
Одновременно необходимо принимать меры по восстановлению жизненно важных функций организма больного. Особенно это важно при тяжёлой степени отравления. Нарушение водно-электролитного баланса и обезвоживание, возникшие в результате рвоты и диареи, корректируется при помощи обильного питья и/или инфузионной терапии.
При этом существует опасность усугубления отёка головного мозга и лёгких, поэтому за больным необходимо постоянное наблюдение с целью своевременной коррекции нарушений.
На фоне адекватной инфузионной терапии сердечно-сосудистые нарушения могут начать регрессировать самостоятельно. В противном случае приходится брать под контроль давление и удерживать его с помощью соответствующих медикаментов.
При лечении интоксикации на любой стадии может понадобиться и симптоматическая терапия:
Пищевое отравление у ребенка – острое инфекционно-токсическое поражение, возникающее вследствие употребления в пищу недоброкачественных продуктов, содержащих болезнетворные микроорганизмы и их токсины, растительных или иных ядов. Пищевое отравление у ребенка проявляется диареей, рвотой, лихорадкой, интоксикацией, обезвоживанием. Диагностика пищевого отравления у детей предполагает выяснение эпидемиологического анамнеза; идентификацию возбудителя или токсина в крови, испражнениях, рвотных массах, пробах продуктов. Лечение пищевого отравления у детей требует незамедлительного промывания желудка или постановки очистительной клизмы, приема энтеросорбентов, регидратации.

Общие сведения
Пищевое отравление у ребенка – пищевая токсикоинфекция или интоксикация, связанная с употреблением инфицированной пищи, воды либо ядовитых (растительных, химических, лекарственных) веществ. Пищевые отравления у детей занимают ведущее место в ряду инфекционной патологии и токсикологии детского возраста и представляют серьезную проблему практической педиатрии.
Пищевое отравление у ребенка протекает гораздо тяжелее, чем у взрослых, что объясняется особенностями детского организма: низкой кислотностью желудочного сока, незаконченным формированием микрофлоры кишечника, более быстрым всасыванием яда и его распространением по всему организму, относительно низкой дезинтоксикационной способностью печени и фильтрационной функцией почек и т. д. Нередко одни и те же продукты, не вызывающие у взрослого никаких признаков отравления, служат причиной пищевого отравления у ребенка.

Классификация
У ребенка могут встречаться следующие виды пищевых отравлений:
- Инфекционные пищевые отравления, вызванные микробами и их токсинами (пищевые токсикоинфекции и пищевые токсикозы - бактериотоксикозы, ботулизм).
- Неинфекционные пищевые отравления, вызванные ядовитыми продуктами растительного, животного происхождения, ядовитыми примесями.
В клиническом течении пищевого отравления у ребенка различают 3 стадии:
Причины
Инфекционные пищевые отравления у ребенка (пищевые токсикоинфекции) могут вызываться стафилококком, протеем, клебсиеллами, клостридиями, цитробактерами, энтеротоксигенными штаммами кишечной палочки и др. Данные возбудители проникают в организм исключительно с пищей, в которой предварительно размножаются и вырабатывают токсины. Контаминации пищи и накоплению токсинов благоприятствует несоблюдение санитарно-гигиенических норм в процессе хранения, приготовления и реализации пищи. При этом продукты могут выглядеть как недоброкачественные (неприятный запах, вкус, измененный цвет, консистенция) или иметь нормальные органолептические качества.
Микробными источниками, обсеменяющими пищу, могут выступать лица, страдающие кишечными инфекциями, гнойными заболеваниями (ангинами, фурункулезом, стрептодермией, панарициями, маститом и др.), а также животные, загрязняющие своими испражнениями воду, почву, растения и другие объекты внешней среды. Пищевое отравление у ребенка может быть вызвано употреблением некипяченой воды, инфицированного молока и молочных продуктов, яиц, кондитерских изделий с кремом, рыбы и морепродуктов, колбас, мяса (говядины, свинины, кур и др.), консервов домашнего приготовления и т. д.
Пищевые отравления у детей могут протекать в виде спорадических, семейных случаев или массовых вспышек. Для них характерен подъем заболеваемости в летне-осенний период, когда имеются благоприятные условия для размножения микробных возбудителей и накопления токсинов.
Неинфекционные пищевые отравления обычно связаны со случайным употреблением ребенком ядовитых ягод (паслена, волчьей ягоды, бузины черной, вороньего глаза и др.), растений (болиголова, белены, веха ядовитого, дурмана и др.), грибов (бледной поганки, мухоморов, ложных лисичек или опят). Пищевое отравление у ребенка может возникать при употреблении в пищу сельхозпродуктов, загрязненных ядовитыми химическими примесями (фунгицидами, инсектицидами, неорганическими соединениями).
Симптомы пищевого отравления у ребенка
Клиническая картина пищевого отравления у ребенка при различных токсикоинфекциях очень похожа. Обычно латентная стадия продолжается 2-6 часов; иногда укорачивается до 30 мин. или удлиняется до 24 ч. Пищевое отравление у ребенка проявляется признаками гастроэнтерита, общеинфекционными симптомами, интоксикацией, обезвоживанием.
Начинается заболевание остро, с тошноты, многократной рвоты съеденной пищей, болей в животе (главным образом, в области желудка), водянистой диареи с примесями зелени, слизи, прожилками крови. Частота стула достигает 5-10 раз в сутки.
Течение пищевого отравления короткое; в большинстве случаев симптомы регрессируют через 2–3 дня, хотя слабость, боли в животе могут сохраняться дольше. Тяжелые формы пищевого отравления может наблюдаться у детей раннего возраста, ослабленных лиц с сопутствующим фоном (недоношенность, гипотрофия, дисбактериоз и др.). В тяжелых случаях у ребенка может развиться некротический энтерит, инфекционно-токсический или гиповолемический шок, эндокардит, сепсис.
При пищевом отравлении ядовитыми растениями у ребенка нередко поражается ЦНС, что может проявляться заторможенностью, эйфорией, галлюцинациями, нарушениями зрения, расстройствами речи, судорогами, комой. При токсическом воздействии на сердечно-сосудистую систему возникает тахикардия или брадикардия, аритмия, артериальная гипотония. Большинство растений главным образом поражает ЖКТ, что делает пищевое отравление у ребенка менее опасным.
При отравлении мухоморами возникают повышенное слюноотделение, рвота, одышка, бронхоспазм, галлюцинации, судорожный синдром. Смертность при отравлении мухоморами составляет 1%. С клинической картиной, диагностикой и лечением ботулизма можно ознакомиться здесь.
Диагностика пищевого отравления у ребенка
Пищевое отравление у ребенка может обычно диагностируется педиатром или детским инфекционистом. Постановке диагноза пищевого отравления у ребенка способствует выяснение эпидемиологического анамнеза, типичная клиническая картина, указание на групповые случаи отравления лиц, употреблявших одну и ту же пищу.
Специфические диагностические тесты включают выделение возбудителя из бактериологического посева испражнений, рвотных масс, промывных вод желудка, остатков зараженного продукта. В случае подозрения на генерализованную форму инфекции проводится бакпосев крови. При массовых вспышках пищевых токсикоинфекций в детских коллективах обследованию подлежат кухонные работники, у которых берутся мазки с рук, из носоглотки, прямой кишки. Экспресс-методы выявления возбудителя (РИФ, ИФА, ПЦР) имею вспомогательное значение.
В отдельных случаях ребенку с пищевым отравлением может потребоваться консультация детского невролога, детского гастроэнтеролога, детского хирурга. Дифференциальную диагностику пищевого отравления осуществляют с острым гастритом, острым аппендицитом, холециститом, панкреатитом, лямблиозом, ОКИ, менингитом у ребенка.
Лечение пищевого отравления у ребенка
Неотложная помощь при установлении факта пищевого отравления у ребенка состоит в промывании желудка до чистых вод и постановке очистительной клизмы для удаления токсинов из ЖКТ. С этой же целью показано назначение энтеросорбентов (активированного угля, комбинированных препаратов).
Для ликвидации обезвоживания необходимо проведение пероральной регидратации (сладкий чай, солевые растворы) при среднетяжелых формах – парентеральной регидратационной терапии солевыми растворами. При пищевом отравлении ребенку назначается заместительная терапия полиферментными препаратами с панкреатином. Противомикробная терапия ребенку с пищевым отравлением проводится только при тяжелых токсикоинфекциях под контролем врача.
Целесообразно воздержание от приема пищи в течение 12–24 часов. После прекращения рвоты ребенку рекомендуется щадящая диета (жидкие каши, слизистые супы, сухари, компоты, кефир).
При отравлении бледной поганкой ребенку требуется проведение экстренной экстракорпоральной гемокоррекции (гемосорбции).
Прогноз и профилактика пищевого отравления у ребенка
Пищевое отравление у ребенка, протекающее в легкой или средней степени тяжести обычно заканчивается полным выздоровлением. Последствиями пищевого отравления у ребенка могут являться различные нарушения функции органов и систем. Так, исходом пищевой токсикоинфекции нередко служит дисбактериоз, а отравления грибами - почечная и печеночная недостаточность. При тяжелом пищевом отравлении у ребенка может развиваться тяжелая полиорганная недостаточность, требующая проведения интенсивной терапии. При токсикоинфекциях летальность невелика (около 1%), чего нельзя сказать об отравлениях грибами.
Профилактика пищевого отравления у ребенка диктует необходимость правильного хранения и проведения адекватной термической обработки пищевых продуктов, употребления только кипяченой воды, тщательного мытья рук и продуктов питания под проточной водой. Необходимо регулярное гигиеническое обследование лиц, работающих на детских кухнях и в общепите; недопущение на пищеблок работников с гнойничковыми заболеваниями кожи (пиодермией), инфекциями дыхательных путей, кишечными инфекциями.
Необходимо знакомить детей с ядовитыми растениями и грибами, строжайшим образом запрещать им употреблять в пищу неизвестные ягоды, плоды, семена т. д.
Отравление фосфорорганическими веществами — это острая интоксикация, возникающая при ингаляционном, трансдермальном или пероральном поступлении в организм некоторых инсектицидов (карбофос, хлорофос, тиофос) или боевых отравляющих веществ (зарин, зоман, ВИ-газы). Основные признаки: миоз, боль в области глаз, рвота, усиленное потоотделение, абдоминалгия и болезненность в груди, брадикардия, атаксия, паралич дыхания, судороги. Патология диагностируется на основании анамнеза, клинической картины и информации, полученной в ходе лабораторного обследования. Лечение включает холинолитики, реактиваторы холинэстеразы, симптоматическую терапию.
МКБ-10

Общие сведения
ФОВ — фторангидриды фосфорной или метилфосфоновой кислоты. Отравления ими составляют 1-2% от общего числа острых экзотоксикозов. Яд способен проникать сквозь кожу, не повреждая ее. При высоких концентрациях ксенобиотика патологическая симптоматика возникает уже через несколько минут. Распыленные в воздухе фосфорорганические соединения образуют стойкое облако, расположенное около поверхности земли, которое сохраняется на протяжении 4-6 часов. Военные отравляющие вещества способны удерживать токсическую концентрацию нескольких дней. Летальные дозы сильно различаются в зависимости от свойств конкретного соединения.

Причины
Абсолютное большинство случаев связано с нарушением правил техники безопасности при обработке полей или помещений от насекомых. Отравление фосфорорганическими веществами возникает при отказе от использования противогаза, недостаточной герметичности защитных костюмов, направлении распылителя на людей. Подобные интоксикации обычно бывают легкими или среднетяжелыми, поскольку доза полученного средства сравнительно мала. Другие возможные причины:
- Токсикомания. Пик встречаемости приходился на 80-90-е годы XX века. Сегодня отмечается устойчивая тенденция к снижению числа подобных случаев. Производные фосфорной кислоты способны вызывать галлюцинации и измененное состояние сознания, что до определенного момента делает их востребованными среди наркозависимых лиц.
- Военные действия. При проведении военных кампаний и террористических актов могут использоваться боевые отравляющие вещества: зоман, зарин. Отравление тяжелое, поскольку применяются стойкие, способные к долговременному поддержанию высокой концентрации формы ФОВ. Полулетальная доза зарина — 1,7 г, зомана — 60 мг.
- Суицид. Попытки покончить с собой с помощью фосфорорганических соединений сравнительно редки, их частота не превышает 3-4% от общего количества суицидов. Как правило, используются распространенные инсектициды, обладающие средней или малой токсичностью: карбофос, хлорофос, бромофос и демуфос, поэтому эффективность способа не слишком высока.
Патогенез
Основным патогенетическим механизмом действия ФОВ является подавление активности холинэстеразы на 30-80%, нарушение процессов синтеза и гидролиза ацетилхолина. Отравление фосфорорганическими веществами крайне тяжелой степени приводит к 100% ингибированию фермента. Происходит накопление АЦХ в синапсах, что сопровождается их перевозбуждением, нарушением работы головного мозга, сердца, гладкой и поперечнополосатой мускулатуры. Полное восстановление ЦНС наступает через 147 суток, системы крови — через 48 суток.
Токсикант обладает и прямым возбуждающим влиянием на холинергические структуры, поэтому тяжесть интоксикации не всегда соответствует количеству заблокированной холинэстеразы. Также ФОВ сенсибилизирует холинорецепторы организма к собственной ХЭ, что ведет к рецидиву симптоматики после полного очищения от отравляющего вещества. Последний механизм включает ускоренное высвобождение накопившегося ацетилхолина, что провоцирует его чрезмерное накопление на пресинаптических мембранах.
Классификация
Отравление фосфорорганическими веществами может подразделяться по наименованию токсиканта (зарин, карбофос, зоман); путям поступления яда (ингаляционный, трансдермальный, пероральный); механизму возникновения (непредумышленное поражение, суицид, военные действия); периоду интоксикации (скрытый, острый, осложнений и последствий). В клинической практике распространена классификация по степени тяжести:
- Легкая. Заблокировано не более 20-30% холинэстеразы. Ведущими являются следующие синдромы: невротический, миотонический, кардиальный, желудочно-кишечный, нарушения дыхания. Возникает при кратковременном пребывании на зараженном участке, чаще при неаккуратном применении бытовых инсектицидов.
- Средней тяжести. Объем заблокированного фермента варьируется от 30 до 80%. Основные синдромы: психоневротический, бронхоспастический. Возможно появление признаков, соответствующих легкой интоксикации. Встречается при попытках суицида с применением малотоксичных веществ или при длительном пребывании в зоне, обработанной инсектицидами.
- Тяжелое и летальное. Основу клинической картины составляет судорожно-паралитический синдром. Присутствует выраженное нарушение дыхания, гемодинамики. Развивается при попадании в зону действия боевых газов, пероральном или ингаляционном приеме высокотоксичных ФОВ. Сопровождается ранними и поздними осложнениями.
Симптомы отравлений ФОС
Отравление фосфорорганическими веществами проявляется симптоматикой поражения нескольких органов и систем. Со стороны респираторного аппарата отмечается бронхоспазм, экспираторная одышка, кашель с отделением большого количества мокроты, диспноэ, отек легких. Нарушение работы ЖКТ приводит к возникновению рвоты, тошноты, схваткообразных абдоминальных болей, непроизвольной дефекации. Потовые и слюнные железы реагируют увеличением секреции – наблюдается слюнотечение, повышенная потливость.
Поражение сердечно-сосудистой системы сопровождается брадикардией, ослаблением гемодинамики, транзиторным ростом уровня АД с его последующим падением. Реакция органов зрения заключается в появлении миоза, анизокории, спазма аккомодации (пострадавший теряет способность видеть на большом расстоянии). При тяжелых интоксикациях определяется резкая слабость, непроизвольные подергивания изолированных групп мышц, параличи и парезы. Возможны судороги, угнетение сознания вплоть до комы, признаки подавления активности дыхательного и сосудодвигательного центра.
Осложнения
Все осложнения подразделяются на ранние и поздние. Ранние возникают на 1-2 сутки с момента интоксикации. Поздние могут быть диагностированы с 3 до 150-200 дня. К первым относятся центральный паралич дыхания, обусловленный поражением соответствующего центра головного мозга, рецидивирующий бронхоспазм, острая пневмония, миокардиодистрофия, интоксикационный психоз, нефропатия и гепатопатия с развитием полиорганной недостаточности. Частота встречаемости ранних осложнений составляет около 5-7%.
На поздних сроках может формироваться периферический паралич дыхательной мускулатуры, токсическая энцефалопатия, полиневрит, астеновегетативный синдром. У некоторых пациентов определяются сохраняющиеся парезы и гемипарезы конечностей, поражение нервов, сопровождающееся нарушением функции внутренних органов, недержание кала, мочи. Также возможен рецидив клинической картины интоксикации. Отравление фосфорорганическими веществами осложняется поздними патологическими явлениями в 3-4% случаев.
Диагностика
Основа диагностики — клиническая картина и анамнез пациента. Постановкой диагноза занимается врач скорой помощи или токсиколог специализированного центра (при самостоятельном обращении пострадавшего). Требуются консультации гастроэнтеролога, невролога и других специалистов. Патологию дифференцируют с отравлением наркотиками, нейротоксическими ядами, веществами, способными воздействовать на активность холинэстеразы (ингибиторы овуляции, миорелаксанты, мышьяк, глюкокортикостероиды). Методы обследования:
- Физикальные. Отмечается спутанность сознания, заторможенность, кома. При осмотре — цианоз или бледность кожи, спонтанные подергивания отдельных групп мышц или клонико-тонические судороги. АД выше или ниже нормы, дыхание затруднено, пульс урежен. При аускультации легких могут выслушиваться влажные хрипы, присутствует продуктивный кашель.
- Лабораторные. Изменение цвета индикатора при лабораторной пробе составляет 22-40 минут. Отмечается сдвиг pH крови в кислую сторону, нарушение электролитного баланса. Парциальное давление кислорода снижено, нарастает содержание углекислого газа. При поражении почек накапливается мочевина, креатинин. На фоне печеночной патологии отмечается повышение АСТ, АЛТ.
- Аппаратные. Используются преимущественно для диагностики осложнений. Отек легкого проявляется летучими тенями на рентгенограмме, при бронхоспазме резко снижен объем форсированного выдоха. На ЭКГ — мерцательная аритмия, тахикардия, обусловленная непосредственным поражением миокарда или гипотонией.
Лечение отравлений ФОС
До прибытия медиков следует эвакуировать пострадавшего из зоны химического загрязнения, уложить, обеспечить приток свежего воздуха. Если токсикант попал на незащищенную кожу, этот участок необходимо протереть 10% раствором аммиака. Случаи поражения глаз требуют промывания 2% натрия гидрокарбонатом с последующим закапыванием атропина. Последствия перорального употребления яда можно уменьшить, если сразу после контакта с ним промыть желудок беззондовым методом и дать активированный уголь. Доза сорбента рассчитывается по формуле 1 таблетка на 10 кг веса.
Первая помощь
Первую помощь оказывают бригады СМП. Основным мероприятием считается введение атропина, который нейтрализует влияние фосфорорганических соединений. Препарат вводят внутривенно, при выраженной тахикардии – внутримышечно по 1 мл 0,1% раствора каждые 15 минут. При пероральных интоксикациях проводится зондовое промывание желудка, введение энтеросорбентов, инфузия солевых средств. Симптоматическая терапия включает антиконвульсанты, прессорные амины, бронхолитики, диуретики. При нарушении сознания и дыхания осуществляется интубация трахеи с последующим переводом на ИВЛ.
Стационарное лечение
Основой терапевтической схемы являются реактиваторы холинэстеразы и холинолитики. К числу последних относится атропин. Пациенты получают его с интервалом 15 минут. Оценочный критерий достаточного объема антидотной терапии — возникновение атропинового делирия, для этого может потребоваться 20-30 мл препарата. Реактиваторы ХЭ (изонитрозин, дипироксим) используют на всех этапах отравления. Схема подбирается индивидуально, зависит от тяжести патологии и категории пациента (дети, взрослые, старики).
Для борьбы с возникающими нарушениями больной получает симптоматическое лечение. Назначаются препараты янтарной кислоты, стимуляторы дыхания, антидепрессанты, нейролептики, антиоксиданты, противосудорожные медикаменты, блокаторы кальциевых каналов. Для ускоренного выведения ксенобиотика используется метод форсированного диуреза и стимуляция кишечника (солевые слабительные). При необходимости осуществляется реанимационное пособие (интубация, ИВЛ, гемодиализ, титрованное введение дофамина, мониторинг).
Реабилитация
После выписки пациенту назначается амбулаторное долечивание. Он должен тщательно отслеживать свое состояние, регулярно посещать врача общей практики или терапевта. Медикаментозная поддержка предусматривает прием ноотропов, антипсихотических и сердечных средств. Рекомендуется посещение санаторно-курортных учреждений, расположенных в хвойных лесах. При наличии парезов требуется наблюдение невролога, прием лекарств, улучшающих нервно-мышечную проводимость, лечебная физкультура.
Прогноз и профилактика
Полное восстановление занимает около двухсот дней. На протяжении этого периода могут возникать отсроченные осложнения. Время госпитализации больных с легкой и средней степенью поражения обычно не превышает 10-15 суток. Длительность стационарного лечения тяжелых пострадавших зависит от течения соматической стадии экзотоксикоза и регенеративных возможностей организма. Смертность составляет 12,9%. Основная причина летальных исходов — паралич центра дыхания, несвоевременно оказанная медицинская помощь.
Чтобы предотвратить отравление фосфорорганическими веществами, необходимо строго соблюдать требования техники безопасности. Во время работы с пестицидами и гербицидами используются изолирующие противогазы, одежда, не позволяющая токсиканту попасть на кожу. Солдаты, принимающие участие в боевых действиях, должны быть обучены навыкам распознавания химической опасности и обеспечены средствами защиты. Дома ФОВ нужно хранить в закрытых помещениях, куда не имеют доступа дети и люди с нестабильной психикой.
3. Руководство по скорой медицинской помощи/ Багненко С.Ф., Мирошниченко А.Г., Верткин А.Л., Хубутия М.Ш. — 2007.
Отравление щелочами — это патологическое состояние, вызванное приемом внутрь едкого натра, концентрированного нашатырного спирта, поташа, каустической соды. В редких случаях отмечаются ингаляционные формы поражения. Симптомы включают следы химического ожога во рту и вокруг него, выраженный болевой синдром, отек верхних дыхательных путей и пищевода, шоковое состояние. Патология диагностируется на основании анамнеза и результатов фиброгастроскопии. Вспомогательные методы — клинический и биохимический анализ крови, при необходимости — КТ, МРТ. Специфическое лечение предусматривает анальгезию, назначение гемостатических, антибактериальных, регенерирующих средств, промывание желудка.
МКБ-10

Общие сведения
На долю щелочных ожогов приходится около 15-20% от общего числа отравлений прижигающими ядами. Наиболее распространены поражения, вызванные приемом нашатырного спирта внутрь. Летальность при этом составляет около 5%, смертельная доза 10% аммиака — 50-100 мл. В конце XIX века большинство подобных отравлений было вызвано каустической содой, которая широко использовалась в качестве гигиенического средства. Погибала почти половина больных, остальные становились глубокими инвалидами. Сегодня такие случаи мало распространены, потому что вещество вышло из употребления. Чаще встречается отравление щелочами, вызванное новыми моющими средствами, водородный показатель которых близок к 10.

Причины
- Попытки вытрезвления. Распространенным народным способом быстрого протрезвления после приема алкоголя считается употребление нескольких капель нашатырного спирта в стакане воды. При использовании чрезмерно концентрированных растворов возможна травматизация тканей желудочно-кишечного тракта.
- Суицид. На долю попыток самостоятельного ухода из жизни приходится не более 0,5% от общего количества случаев. Отравление щелочами как способ самоубийства выбирают редко, при этом пациенты стараются выпить максимально возможный объем яда. Ожоги у них имеют большую площадь и глубину.
- Производственные аварии. При выбросе щелочных составов в воздух промышленной зоны возникают преимущественно ингаляционные отравления работников. Происходит поражение дыхательных путей, наружных слизистых оболочек. Летальность сравнительно невысокая. Основная причина смерти — токсический отек легких, респираторная недостаточность.
Патогенез
При контакте щелочей с живыми тканями происходит образование гидроксидных ионов, которые обладают деструктивным влиянием. Жиры омыливаются, белковые субстраты клеток подвергаются растворению, синтезируются альбуминаты. Образования струпа, препятствующего дальнейшему проникновению яда, не происходит. Отравление щелочами характеризуется более глубоким поражением по сравнению с кислотными ожогами. Страдает преимущественно пищевод. Кислота, содержащаяся в желудке, обладает нейтрализующим действием и препятствует возникновению травмы.
После всасывания соли, образующиеся в результате трансформации щелочной составляющей, становятся причиной алкалоза. Повышается нервно-мышечная возбудимость, появляется судорожная готовность. Синтезируются нерастворимые фосфаты, что приводит к снижению концентрации ионизированного кальция. Ухудшается мозговой и коронарный кровоток, происходит нарушение гемодинамики. В дальнейшем развивается симптоматика, вызванная токсическим влиянием продуктов, образующихся в результате расщепления некротизированных тканей.
Классификация
Отравление щелочами разделяется по виду агента (нашатырный спирт, едкий натр, каустическая сода), степени тяжести (легкое, тяжелое, средней тяжести), локализации травмы (преимущественное поражение ротовой полости, пищевода, дыхательных путей), стадии (токсикогенная, соматогенная). Также используется деление по наличию осложнений (осложненные перфорацией, присоединением инфекции, шоком). Наиболее распространенным параметром классификации считается глубина ожога:
- I степень. Поражение поверхностных слоев эпителия слизистой оболочки ротовой полости и пищевода. Тяжелых последствий не имеет, восстанавливается без формирования стриктур и рубцовых изменений. Возникает при употреблении незначительного количества токсиканта с невысокой концентрацией.
- II степень. Характеризуется обширным некрозом эпителия, процесс затрагивает слизистую оболочку по всей ее толще. Не сопровождается отдаленными последствиями, однако требует более длительного времени для восстановления. Происходит в ситуациях, когда период контакта с ядом не превышает 30-60 секунд (быстро оказанная помощь).
- III степень. Вовлекается не только слизистая, но и мышечные слои органа. При тяжелых повреждениях отмечается поражение параэзофагеальной клетчатки, близлежащих органов. Обычно сопровождается развитием шока, значимых системных нарушений. Впоследствии приводит к образованию посттравматического стеноза. Встречается при суицидальных попытках и случайном употреблении большого объема токсиканта.
Симптомы отравления щелочами
Отравление проявляется резкой болью во рту, за грудиной сразу после приема яда. Пациент испуган, мечется. Возникает психомоторное возбуждение, обусловленное страхом и выраженным болевым синдромом. Иногда после получения травмы развивается рвота. Отмечается усиление саливации, слюнотечение. Через 30-60 минут появляются признаки отека пищевода: затрудненное и болезненное глотание, чувство давления. Струп на губах и подбородке, характерный для поражения кислотами, отсутствует.
Повреждения, соответствующие III степени тяжести, нередко сопровождаются шоком. В эректильной фазе пострадавший проявляет нездоровую активность, не осознает опасности полученных повреждений. В торпидной возникает угнетение сознания, ослабление гемодинамики, централизация кровообращения. Кожа бледная или мраморная, АД резко снижено, самостоятельное дыхание сохранено или нарушено. Определяется компенсаторная тахикардия, которая сменяется брадикардией.
Отравление щелочами ингаляционного типа приводит к усиленному слезотечению, гиперемии конъюнктивы глаз. У пациента развивается кашель, приобретающий лающий характер при отеке гортани. Значительное сужение просвета ВДП становится причиной респираторной недостаточности по механическому типу: затруднение вдоха и выдоха, диффузный цианоз, включение в работу вспомогательной дыхательной мускулатуры, крыльев носа. На фоне отека легких к клинической картине добавляются влажные хрипы, пена изо рта.
Осложнения
Основное осложнение химических ожогов — перфорация пищевода с развитием медиастинита. Встречается у 1-2% больных на стадии расщепления некротических масс и у 0,4-0,5% пострадавших, перенесших процедуру ФГДС. Характеризуется формированием эмфиземы, появлением крови в рвотных массах, усилением болезненности. При гнойном характере процесса возникают признаки общетоксического синдрома: гипертермия, общее ухудшение самочувствия, ломота и боль в мышцах, повышение СОЭ, лейкоцитоз. Нельзя исключить развитие инфекционно-токсического шока.
Еще одним распространенным осложнением считается кровотечение. Выявляется преимущественно на стадии заживления ожогов, при нарушении рекомендованной диеты. Наблюдается при травмах III степени. Отсроченное последствие, диагностируемое у 40-50% больных, перенесших массивные химические поражения — пищеводные стриктуры. Они формируются через 0,5-2 года, сопровождаются полной или частичной непроходимостью органа. Существуют данные о малигнизации рубцов, однако такие случаи единичны.
Диагностика
Отравление щелочами на догоспитальном этапе устанавливает бригада скорой медицинской помощи. После прибытия в стационар диагноз подтверждает врач-токсиколог с привлечением эндоскопистов и консультанта-хирурга. Дифференциальная диагностика производится с отравлениями другими прижигающими веществами, преимущественно кислотами. Требуются следующие обследования:
- Физикальное. Реализуется при первом контакте с больным и при его поступлении в стационар. Обнаруживаются характерные клинические признаки поражения. АД выше 140/90, при шоке — менее 80/50мм рт. ст. Частота сердечных сокращений — 90-120 ударов/минуту. Пациент испуган, отмечается суетливость поведения.
- Аппаратное. Основной метод — ФГДС. В пищеводе выявляются признаки расплавления тканей, отек, гиперемия, зоны фибриноидного некроза, изъязвления. Более всего поражены места физиологических сужений. При массивных глубоких ожогах исследование затруднено. На рентгенограмме могут присутствовать признаки разрыва органа.
- Лабораторное. Изучение КЩС свидетельствует о падении содержания плазменного кальция ниже 2 ммоль/л, сдвиге кислородного показателя в сторону алкалоза. Общий анализ крови позволяет определить неспецифические признаки воспаления — лейкоцитоз, рост СОЭ. На поздних этапах возможно увеличение показателей креатинина, мочевины. В коагулограмме обнаруживаются изменения, свойственные ДВС-синдрому.
Лечение отравления щелочами
До приезда бригады СМП запрещается вызывать у пострадавшего рвоту – это способствует увеличению глубины ожогов и повышает риск перфорации. Не следует давать активированный уголь, поскольку щелочи на нем не сорбируются, а прохождение твердых таблеток через пищевод способствует его дополнительной травматизации. Пациенту необходимо придать полусидячее положение, успокоить, дать выпить некипяченое молоко или белковую воду. Полностью укладывать больного не рекомендуется, так как это способствует развитию эзофагеального рефлюкса.
Первая помощь
Промывание желудка производится через зонд, применяют чистую воду или смесь, состоящую из 50% воды и аналогичного количества молока. Перед введением катетер требуется обильно смазать стерильным вазелином. После процедуры в желудок вводят растительное масло, которое способствует трансформации щелочи в мыло. Делать это необходимо естественным путем, чтобы вещество проходило по пищеводу, смягчая его и нейтрализуя токсин. Перед началом процедуры показана анальгезия с использованием наркотических препаратов.
Для профилактики ранних кровотечений допускается вливание гемостатических средств. Выраженный отек глотки является показанием для внутривенного введения глюкокортикостероидов или местного орошения ими тканей. При шоковых состояниях применяется адреналин, дофамин, искусственная респираторная поддержка, аппаратный мониторинг. Госпитализация в отделение общего профиля осуществляется при среднетяжелых и легких травмах, в реанимацию — при значительном нарушении витальных функций.
Стационарное лечение
Отравление щелочами требует проведения гемостатической, противовоспалительной, обезболивающей и антитоксической терапии. С целью профилактики инфекционных осложнений применяют антибиотики. Для удаления токсинов используют форсированный диурез. При необходимости назначают гепатопротекторные средства, спазмолитики, антикоагулянты, гормоны. Пациент должен соблюдать диету, первые 2 недели показан стол №1а или парентеральное питание, с 3 по 4 неделю — №1б, далее №1 по Певзнеру.
Хирургическое лечение
Оперативная коррекция осуществляется на острой стадии болезни, если у больного присутствуют признаки перфорации пищевода. Кроме того, хирургическим путем может производиться гемостаз. Как правило, используется эндоскопический доступ. Необходимый участок обкалывают сосудосуживающими средствами или прижигают нитратом серебра. Через несколько лет после выписки пациенту может потребоваться пластика пищевода по поводу частичной непроходимости органа из-за стриктур.
Прогноз и профилактика
При отравлении щелочами, вызвавшем ожоги I-II степени, прогноз для жизни благоприятный. Слизистая оболочка обычно восстанавливается полностью, среднее время пребывания в стационаре составляет 21 день. Тяжелые травмы в 27% случаев сопровождаются выраженными системными нарушениями, полиорганной недостаточностью. Даже при своевременно и грамотно оказанной первой помощи летальность превышает 25-30%. Если с момента происшествия до начала терапевтических мероприятий прошло более 1-2 часов, процент смертности повышается до 35-40%.
Чтобы предотвратить отравление щелочами, необходимо отказаться от хранения этих веществ вместе с пищевыми продуктами. Рекомендуется держать бытовую химию в заводской таре, под замком, без доступа для детей, глубоких стариков, страдающих деменцией, лиц с неуравновешенной психикой. На производстве рабочие, контактирующие с отравляющими веществами, обязаны применять средства индивидуальной защиты органов дыхания: респираторы, противогазы.
Описание
Внешний вид насвая зависит от примесей и условий производства. Это может быть светло-зеленая, иногда сероватая однородная масса, серовато-коричневые или черные шарики (гранулы) с характерным специфическим запахом.
Способ и признаки употребления
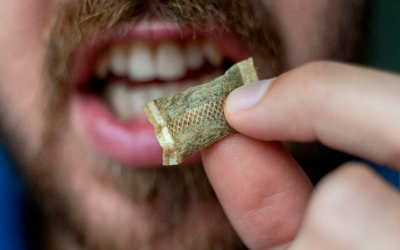
Для достижения желаемого эффекта порцию насвая кладут за верхнюю или нижнюю губу, под язык и рассасывают. Его побочные действия можно разделить на краткосрочные и долгосрочные реакции. Сразу после употребления появляются такие симптомы:
- сильное жжение во рту, при попадании порошка или частиц смеси на губы могут появляться волдыри, кровоточащие трещины;
- резкое сильное головокружение;
- головная боль;
- ринорея, слезотечение;
- повышенное слюноотделение.
Подобные симптомы особенно остро проявляются после первых эпизодов употребления насвая, менее выражены у курильщиков. По мере прогрессирования никотиновой зависимости человек обычно перестает обращать внимание и на неприятный запах, вкус, дискомфорт во рту.
Симптомы передозировки
- сильная тошнота и рвота;
- диарея;
- повышение артериального давления, потеря сознания, нарушения координации;
- резь в области живота;
- неприятный привкус во рту.
Как понять, что человек употребляет насвай
Подобная смесь нередко бесконтрольно продается на стихийных рынках, распространяется через интернет и по большому счету, легко доступна для подростков. Поэтому у родителей часто возникает вопрос, как определить, принимает ли насвай.
- неприятный запах изо рта;
- язвы на слизистой оболочке рта, губах, частые эпизоды стоматита, хронический фарингит, тонзиллит;
- ухудшение состояния зубов: потемнение и разрушение эмали, быстро прогрессирующий кариес;
- боли в животе;
- периодические расстройства стула, ухудшение аппетита.
- ухудшение настроения, раздражительность;
- нарушения пищевого поведения: у зависимого появляется ощущение пустоты и дискомфорта, которые он пытается компенсировать постоянными перекусами;
- ускорение сердцебиения, одышку;
- расстройства сна и, соответственно, дневную сонливость;
- рассеянность, нарушения концентрации внимания.
Влияние насвая на организм
Как действует на систему пищеварения
При химическом лабораторном анализе в смеси были обнаружены типичные для табака N-нитрозосоединения, которые являются сильнейшими канцерогенами. Их пероральное применение повышает риск формирования злокачественных новообразований ЖКТ, носовой полости.

Характерны такие последствия употребления насвая:
- хронический болевой и диспептический синдром;
- развитие гипертрофической, эрозивной и атрофической форм гастрита, язвенной болезни;
- стойкое нарушение выработки пищеварительных ферментов;
Как влияет на центральную нервную систему
Но наиболее опасно, особенно в подростковом возрасте, действие насвая на мозг. Его регулярное применение вызывает хроническую гипоксию нейронов, необратимые нарушения их функции. Систематическое употребление подобной формы табака приводит к:
- ухудшению памяти;
- снижению интеллекта, способности к запоминанию и усвоению новой информации (это негативно влияет на успеваемость в школе, ВУЗе);
- хронической бессоннице;
- психоэмоциональным нарушениям: зависимый обычно пребывает в раздраженном, угрюмом настроении, оживление возникает только перед встречей с друзьями, с которыми можно употребить очередную порцию насвая.
Лечение зависимости
Однако регулярное употребление насвая чревато тяжелыми последствиями для здоровья, поэтому сформировавшаяся зависимость требует обязательного лечения. Для ее преодоления применяют различные методики психотерапии, в том числе гипнотического кодирования. Восстановить здоровье можно с помощью медикаментозного лечения. Главное — своевременно обратиться к врачу и не допустить развития необратимых осложнений.
Читайте также:

