Отравление нестероидными противовоспалительными препаратами клиника
Обновлено: 22.04.2024
Лечение отравления ибупрофеном и другими НПВС
Всегда есть опасность эпилептических припадков, метаболического ацидоза и других осложнений. При выраженной симптоматике пациента необходимо госпитализировать на 24 ч и принять меры на случай развития судорог, провести исследования печеночной функции и кислотно-щелочного баланса.
При бессимптомной передозировке НПВС рекомендуются доза активированного угля и наблюдение в отделении неотложной помощи в течение 6 ч. Если симптомы за это время не появятся, пациента можно выписывать, договорившись об амбулаторном контроле его состояния.
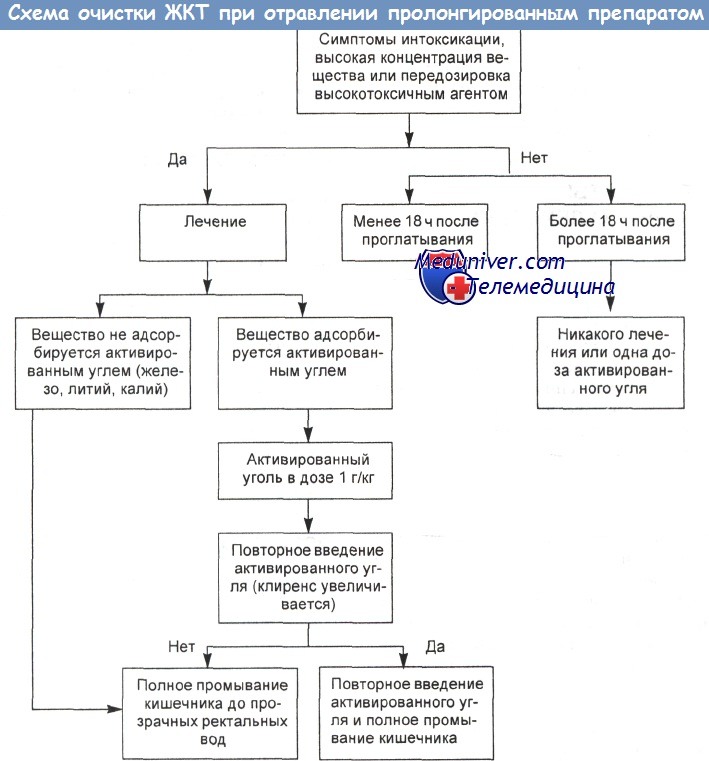
а) Очистка пищеварительного тракта при отравлении НПВС. В первые несколько часов после приема внутрь НПВС бывает полезно вызвать рвоту, если к ней нет противопоказаний (пониженная чувствительность, судороги, кома).
При передозировке мефенамовой кислоты и фенилбутазона, в несколько раз превышающей терапевтическую дозу, возможна довольно тяжелая симптоматика, тогда как для других НПВС серьезные симптомы возникают только после приема 5—10-кратного рекомендованного количества.
Сироп ипекакуаны противопоказан при передозировке мефенамовой кислоты, поскольку эпилептические припадки не исключены в период от 2 до 12 ч после приема внутрь этого лекарства. Кроме того, рвотное нельзя давать детям, принявшим не менее 400 мг ибупрофена, так как существует риск эпилептических припадков, угнетения центральной нервной системы и апноэ, что чревато аспирационным пневмонитом.
Сама ипекакуана способна вызывать симптомы, напоминающие интоксикацию НПВС; индуцируемая ею рвота связана с опасностью повреждения желудочной слизистой и задерживает применение активированного угля. По-видимому, рациональнее провести промывание желудка с защитой трахеи и немедленно после этого инсталлировать активированный уголь.
Очистка пищеварительного тракта показана в большинстве случаев передозировки мефенамовой кислоты и фенилбутазона, если с момента их приема внутрь прошло не более 4 ч. Клинический опыт показывает, что для других НПВС решение о такой очистке нужно принимать с учетом дозы, массы тела пациента, срока после перорального приема и одновременного применения других препаратов.
Если передозировка произошла в предшествующие 4 ч, рвоту рекомендуется индуцировать при превышении терапевтической дозы в 10 раз у взрослых и в 5 раз у детей. Пациентам, принявшим менее 100 мг/кг ибупрофена, вызывать рвоту обычно не требуется.
В большинстве случаев передозировки НПВС, если помощь оказана вскоре после их приема, необходимо ввести активированный уголь (60—100 г взрослым, 30— 60 г детям). Повторные его дозы не нужны при передозировке индометацина, поскольку в кишечно-печеночную рециркуляцию вовлекается лишь небольшая доля этого лекарства, а его метаболиты вряд ли активны. Вместе с активированным углем можно назначить слабительные (например, сульфат магния: 30 г взрослым, 250 мг/кг детям), однако их эффективность применительно к НПВС не определялась.
б) Усиление выведения НПВС при отравлении. Поскольку НПВС активно связываются с плазменными белками, гемодиализ, гемоперфузия и перитонеальный диализ вряд ли способны вывести их существенные количества. Однако гемоперфузия снижает период полужизни и увеличивает клиренс фенилбутазона после его передозировки.
Поскольку почки выводят лишь небольшую долю всосавшихся НПВС, форсированный диурез или ощелачивание мочи вряд ли приведут к усилению их экскреции.
Холестирамин (4 г в 200 мл воды 3 раза в сутки) уменьшает период полужизни пироксикама и теноксикама. Контролируемых исследований, касающихся его применения при передозировке НПВС, не проводилось, а соответствующих наблюдений за случаями отравления этими лекарствами слишком мало. Однако, хотя роль холестирамина в таких ситуациях и не установлена, он может быть полезен некоторым пациентам с тяжелой симптоматикой.
в) Антидоты для лечения отравления НПВС не известны.
г) Симптоматическая терапия при отравлении НПВС. Основу лечения составляют поддерживающие и симптоматические меры. Прогноз при их применении благоприятный.
• При гипотензии катетеризуют центральную вену, придают телу пациента оптимальное положение и вводят ему жидкости и дофамин.
• При эпилептических припадках внутривенно вводят диазепам (5—10 мг взрослым, 0,1—0,3 мг/кг детям), применяют кислородотерапию и аспирацию.
• При угнетении дыхания используют вспомогательную вентиляцию.
• Ведут мониторинг почечной и печеночной функций.
• Следят за показателями жизненно важных функций.
• Регулярно проводя гваяковые пробы, судят о наличии желудочно-кишечного кровотечения. Можно использовать Н2-антагонисты или мизопростол.
• При почечной недостаточности можно провести гемодиализ или гемофильтрацию.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Клиника отравления ибупрофеном и другими НПВС
Передозировка ибупрофена обычно протекает доброкачественно, и риск опасных для жизни осложнений при ней невелик, однако пероральный прием больших количеств этого средства чреват комой, метаболическим ацидозом, брадикардией, гипотензией, эпилептическими припадками или апноэ. Летальные исходы отмечались главным образом у детей. После тяжелой интоксикации ибупрофеном у здоровых педиатрических пациентов возможна острая обратимая почечная недостаточность.
Между сывороточными концентрациями лекарства и клиническими признаками передозировки корреляция слабая. Отсутствие специфичного антидота или метода лечения и невысокая прогностическая ценность номограммы для ибупрофена предполагают, что определение его сывороточной концентрации для лечения интоксикации не обязательно.
При приеме внутрь 200—400 мг/кг ибупрофена показаны опорожнение желудка и введение активированного угля в клинических условиях. Прием более 400 мг/кг связан с повышенным риском серьезной интоксикации.
а) Влияние НПВС на желудочно-кишечный тракт. Интоксикация, вызываемая НПВС, может затрагивать желудок, луковицу двенадцатиперстной кишки, тонкую и толстую кишку. К факторам, предрасполагающим к серьезному желудочно-кишечному кровотечению при лечении НПВС, относятся возраст (старше 60 лет), пептическая язва в анамнезе, вызываемая РСПВС диспепсия, табакокурение и потребление алкоголя, высокие дозы НПВС и их длительное применение, одновременное использование стероидов и серьезная фоновая болезнь.
НПВС-гастропатия, вероятно, обусловлена ингибированием синтеза простагландинов. Изъязвляется в основном желудок, гораздо реже — двенадцатиперстная кишка. Поражение диффузное: кровотечения, петехии, эрозии, язвы. Симптомы не коррелируют с масштабами повреждения слизистой и не всегда свидетельствуют об этом процессе. Язвы, как правило, остаются бессимптомными, пока через несколько недель приема НПВС не разовьются кровотечение/прободение и другие тяжелые поражения. Их не предупреждает применение Н2-блокаторов/сукральфата/антацидов, но возможна профилактика посредством мизопростола и омепразола.
При отмене НПВС поражения быстро заживают, причем заживление иногда наблюдается и при продолжении терапии. Риск связан с приемом любых НПВС, и самые безопасные среди них указать нельзя. Возможно, опаснее всего средства с большим периодом полужизни или самым сильным противовоспалительным эффектом.
Применение НПВС сочеталось со стриктурой, изъязвлением, прободением тонкой кишки, диареей и атрофией ворсинок. Диагноз ставят с помощью эндоскопии или обследования брюшной области. Практически все классы НПВС обусловливали развитие энтеропатии с эрозиями, язвами, кровотечением, атрофией ворсинок и стриктурами. Патогенез неясен, но, скорее всего, он многофакторный.
б) Влияние НПВС на нервную систему. После приема внутрь пяти таблеток диклофенака (всего 375 мг), двух таблеток ибупрофена (всего 400 мг) и одной капсулы индометацина (75 мг) у женщины в возрасте 61 года наблюдались дезориентация, галлюцинации, потеря сознания и остановка дыхания. Получив поддерживающее лечение, она была выписана на следующий день.
в) Влияние НПВС на дыхательные пути. Большинство НПВС индуцирует эозинофильную пневмонию, характеризующуюся кашлем, небольшой лихорадкой, одышкой, недомоганием, реже — лимфаденопатией, плевритной болью в груди, плевральным выпотом, некардиогенным отеком и диффузной миалгией.
Наблюдались также периферическая эозинофилия и увеличение скорости оседания эритроцитов. На рентгенограмме грудной клетки видны двусторонние инфильтраты. При отмене патогенного НПВС состояние нормализуется.
г) Влияние НПВС на сердечно-сосудистую систему. После передозировки ибупрофена наблюдалась предсердная фибрилляция. Иногда применение НПВС дает гипертензивный эффект у нормотензивных и гипертензивных лиц. Однако при передозировке этих средств существенное повышение кровяного давления отмечается редко. Чаще всего оно связано с применением индометацина и напроксена.
д) Влияние НПВС на почки. Острая почечная недостаточность развивалась после передозировки фенопрофена и сильной передозировки ибупрофена. К факторам риска такого осложнения относятся возраст (старше 60 лет), сосудистое заболевание, почечное или функциональное обезвоживание, почечная недостаточность в анамнезе, гиперактивность ренин-ангиотензинового механизма и системная красная волчанка. После терапевтического применения мефенамовой кислоты отмечена необратимая почечная недостаточность, потребовавшая непрерывного амбулаторного перитонеального диализа.
Острая почечная недостаточность возникла после однократного внутримышечного введения 60 мг кеторалака. Цистит (характеризующийся позывами на мочеиспускание, их повышенной частотой, дизурией и гематурией) часто наблюдается при применении тиапрофеновой кислоты, причем эти симптомы не всегда проходят после отмены лекарства. Описана острая почечная недостаточность после передозировки таких НПВС, как беноксапрофен, фенопрофен, ибупрофен, мефенамовая кислота, пироксикам, диклофенак, напроксен и сулиндак. Эта дисфункция часто кратковременная.
Острая почечная недостаточность, связанная с НПВС, может быть обусловлена ингибированием синтеза простагландинов в почках на фоне почечной гемодинамики из-за обезвоживания, вызванного неумеренным потреблением алкоголя. При пероральном приеме менее 6 г ибупрофена исследования почечной функции обычно не требуется. Если пациент, принявший не более 3 г этого средства, остается бессимптомным на протяжении 4 ч наблюдения, риск развития поздней интоксикации низок.
Метаболиты сулиндака могут откладываться в виде почечных конкрементов. Эта проблема отличается от синдрома боли в боку, связанного с применением супрофена. Кристаллы сулиндака похожи по форме на сноп пшеницы. Они образуются в моче при усиленной экскреции его метаболитов, снижении диуреза (менее 240 мл/ч) и рН мочи ниже 5,8.
ё) Влияние НПВС на печень. К факторам риска гепатотоксичности после передозировки НПВС относятся пожилой возраст, почечная недостаточность, применение сразу нескольких лекарств, злоупотребление алкоголем и прием большого количества НПВС.
ж) Влияние НПВС на кровь. Однократный прием здоровым человеком 0,65 г аспирина может увеличить время кровотечения на протяжении 4—7 сут, возможно, из-за ослабления синтеза стимулятора агрегации тромбоцитов тромбоксана А2. В этом смысле у всех НПВС сходный механизм действия, но разная продолжительность эффекта — от менее 1 сут у флубопрофена, ибупрофена, индометацина и сулиндака до 2 нед у пироксикама. Судя по публикациям, риск нейтропении при использовании НПВС низок.
з) Влияние на кожу. Пироксикам и другие НПВС с фотосенсибилизирующим потенциалом могут усугублять симптомы коллагенозов, особенно при синдроме Шегрена.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Употребление наркотиков наносит невосполнимый вред здоровью и представляет опасность для жизни!
Нестероидные противовоспалительные препараты (НПВП) есть практически в каждой аптечке. Люди принимают их по требованию для купирования боли или быстрого снижения повышенной температуры тела, редко обращая внимание на инструкцию. При тяжелых заболеваниях пациентам назначают опиоиды, обладающие большей анальгетической активностью. Злоупотребление наркотиками чревато развитием зависимости и летальных отравлений.
Причины отравления
В структуре острых передозировок лекарственными препаратами на долю неопиоидных анальгетиков приходится около 12% всех случаев ввиду их общедоступности. Купить наркотические обезболивающие средства без рецепта простым гражданам невозможно. Встречаются следующие причины отравлений:
- неправильный прием медикамента
- самолечение
- медицинская ошибка
- непреднамеренное повышение дозы
- отсутствие осведомленности о правилах приема лекарства
- индивидуально низкая сопротивляемость организма к действию конкретного анальгетика
- взаимодействие обезболивающих веществ с другими препаратами, алкоголем, наркотиками
- накопительное действие препарата, назначенного длительным курсом в высокой дозе
- декомпенсация функций сердца, легких, печени или почек;
- алкоголизм
- наркомания
- быстрое болюсное введение морфина при попытке купирования отека легких
- приобретение препарата нелегально
- нерациональное использование медикаментов при беременности;
- попытка суицида
Опиоидные анальгетики назначают больным с особой осторожностью, поэтому случаи медицинской передозировки редки. Однако нельзя забывать о категории зависимых людей, которые используют обезболивающие средства в качестве источника эйфории.
Типичным является случайное отравление у перевозчиков нелегальных веществ ("body packers") при разрыве контейнеров с героином или морфином, находящихся в прямой кишке.
Симптомы передозировки
Клиническая картина отравления зависит от причинно-значимого вещества, принятой дозы и индивидуальных особенностей организма. Ухудшение может наступить даже при употреблении лекарства в терапевтическом количестве. Всегда обращайте внимание на инструкцию, в которой четко прописаны максимально допустимые разовые/суточные дозировки.
Самым страшным последствием является необратимая умственная деградация
Необходимо как можно раньше распознать зависимость и начать ее лечить.
Опиоидными анальгетиками
Наркотические препараты с обезболивающими свойствами действуют центрально, активируя эндогенные опиоидные рецепторы. Эти же нейрональные структуры локализуются в участках голоного и спинного мозга, отвечающих за другие функции. Поэтому общий спектр эффектов достаточно широк - на фоне ожидаемой анальгезии нарушается дыхание, психические процессы и тонус гладкой мускулатуры.
Обезболивающие средства отличаются по силе действия, поэтому и минимально значимая доза для каждого из них будет своя. Передозировка анальгетиков проявляется следующим образом (на примере морфина):
На начальных этапах заподозрить передозировку можно, обратив внимание на странную сонливость, заторможенность и одышку. Причем состояние больного прогрессивно ухудшается. Отравление приводит к угрожающим жизни осложнениям – отек легких, головного мозга, гипокическое повреждение миокардка (риск остановки сердца), острая почечная недостаточность (ОПП). Без оказания квалифицированной помощи смерть наступает в результате угнетения дыхательного центра вплоть до его паралича в 75% случаев. Минимальная летальная доза морфина составляет 200 мг, фентанила – 2 мг, героина – 60 мг.
После выхода из комы не исключено развитие необратимых последствий, связанных с длительной гипоксией головного мозга и внутренних органов. Встречаются очаговые неврологические изменения в виде параличей и психических расстройств.

Смешивание опиатов со спиртными напитками, транквилизаторами, барбитуратами и другими наркотиками повышает вероятность развития отравления, усугубляя тяжесть состояния.
Ненаркотическими анальгетиками
Группа неопиодных препаратов представлена десятками веществ различного химического происхождения. В идеале необходимо рассматривать особенности отравления каждого из них. Однако чаще всего встречается передозировка НПВП.
Парацетамол
Допустимая суточная доза жаропонижающего средства не должна превышать 4 г. Смертельный исход наиболее вероятен при употреблении от 15-20 г вещества. Передозировка характеризуется такими симптомами:
- Повреждение печени - высокая гепатотоксичность! Основные симптомы – тяжесть в правом подреберье, желтуха, нарушения свертываемости крови.
- Нарушение функций желудочно-кишечного тракта (ЖКТ) – тошнота, рвота, боли в эпигастрии, проблемы со стулом.
- Нейросенсорное повреждение. Проявляется сомноленцией, слабостью, быстрым прогрессированием печеночной энцефалопатии.
- Острая почечная недостаточность в виде тубулоинтерстициального нефрита.
- Редко – кардиомиопатия и неспецифические изменения на экг из-за вовлечения сердечно-сосудистой системы в общую интоксикацию.
- Шок – стойкое падение артериального давления на фоне общей клиники.
- Рабдомиолиз – острый некроз поперечнополосатых мышц.
- Отек головного мозга.
Отравление может быть острым с развитием типичной клиники в течение 6-14ч. При длительном приеме повышенных доз не исключена кумулятивная передозировка препаратом из-за накопления в тканях.
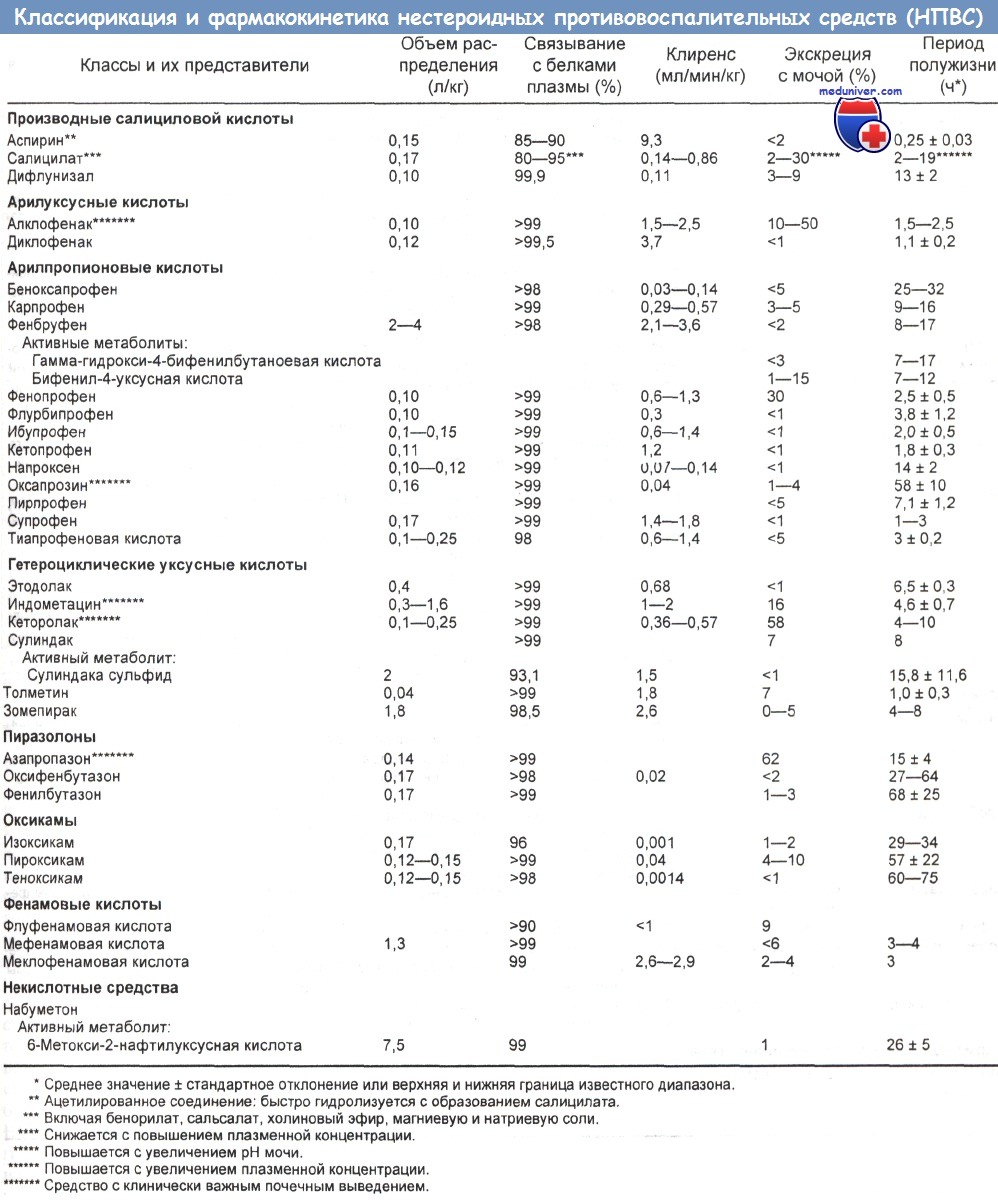
Токсикокинетика отравлений нестероидными противовоспалительными средствами (НПВС)
Хотя хроническая экспозиция к нестероидным противовоспалительным средствам (НПВС) чревата острой и хронической почечной недостаточностью, поражением желудка и двенадцатиперстной кишки, колитом, печеночной патологией (не часто), нейтропенией (редко), повышением кровяного давления и снижением эффекта гипотензивных лекарств, острые передозировки НПВС являются относительно легкими.
Управление США по контролю за качеством пищевых продуктов, медикаментов и косметических средств (FDA) в 1989 г. потребовало от всех производителей НПВС предупреждать потребителя о риске желудочно-кишечного изъязвления, кровотечения и прободения при терапии любым из этих лекарств.
Тяжелое отравление может осложняться острой почечной недостаточностью, печеночной дисфункцией, эпилептическими припадками, гипотензией, апноэ, угнетением дыхания, метаболическим ацидозом, сердечно-сосудистым коллапсом, остановкой сердца и комой. Передозировки некоторых НПВС могут обусловить поражение сразу многих систем (желудочно-кишечной, центральной нервной, выделительной, печеночной, кроветворной). Однако обычно они завершаются выздоровлением.
В Германии кеторолак (Toradol) был изъят из продажи из-за риска отрицательных реакций со стороны пищеварительного тракта и почек. В США FDA требует, чтобы врачи владели информацией о возможности желудочно-кишечного изъязвления, кровотечения и прободения, а также дисфункции почек при применении этого лекарства.
Тем не менее кеторолак все еще продается в Дании, Франции, Италии, Испании и Великобритании. Зомепирак изъят с рынка США в 1985 г. после ряда связанных с ним случаев анафилактических реакций с летальным исходом.
В таблице ниже представлены таблетки и рекомендованные суточные дозы НПВС для взрослых.

Токсикокинетика нестероидных противовоспалительных средств
а) Метаболизация. Четырьмя пролекарствами среди НПВС являются сулиндак, фенбуфен, суксибузон и ацеметацин. Побочные эффекты сулиндака, фенбуфена и ацеметацина со стороны пищеварительного тракта, по-видимому, слабее, чем у аспирина и индометацина.
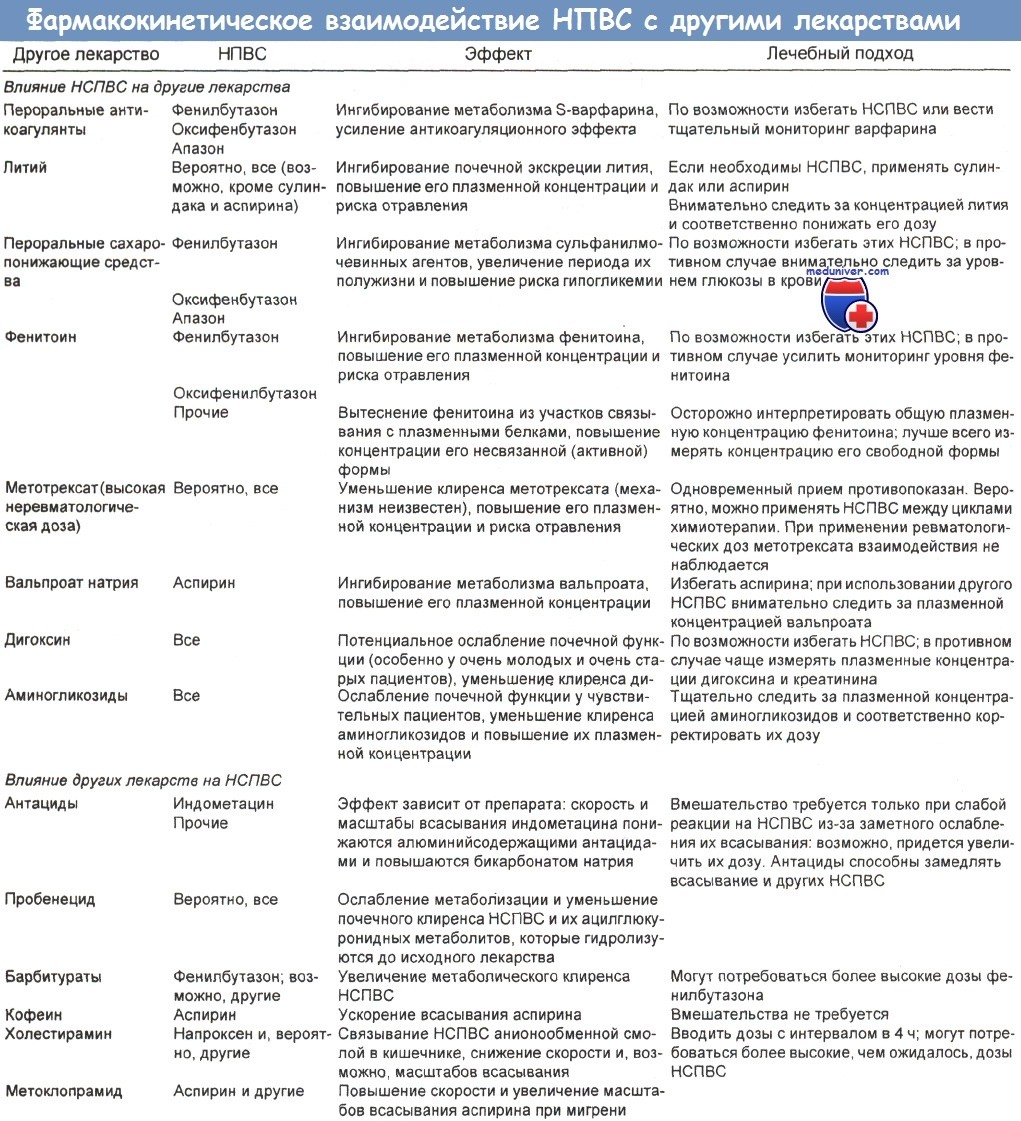
б) Взаимодействие лекарственных средств. У пожилых людей выше вероятность дисфункции многих органов. НПВС широко применяются в этой возрастной группе, поэтому возможно их взаимодействие с другими лекарственными средствами. Недавно опубликован обзор на данную тему. Такое взаимодействие характерно для всех НПВС.

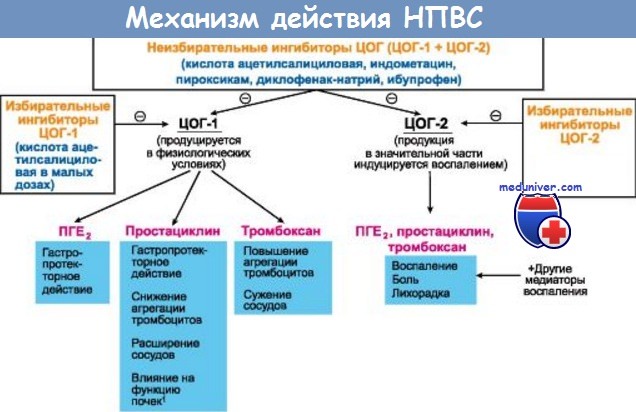
в) Механизм действия. Главным в токсикологическом поражении является участие НПВС в разобщении окислительного фосфорилирования. Во время всасывания этих лекарств в энтероцитах развивается дефицит АТФ, что запускает цепь разрушительных для клетки реакций. Особенно вредно сочетание эффекта разобщения окислительного фосфорилирования с ингибированием циклооксигеназы 1, что ведет к подавлению синтеза простагландинов и очаговой ишемии.
Проницаемость кишечной стенки возрастает, позволяя кислоте диффундировать в нее обратно на уровне желудка и двенадцатиперстной кишки и подвергая слизистую тонкой кишки действию агрессивных факторов из ее просвета, что ведет к воспалению и изъязвлению.
Вероятно, НПВС ингибируют синтез простагландинов. Поскольку последние, по-видимому, поддерживают целостность слизистого барьера в желудке, НПВС могут стать причиной гастрита, пептической язвы и желудочно-кишечного кровотечения, что и наблюдается при применении этих средств.
Сулиндак представляет собой пролекарство, для проявления фармакологического действия он должен превратиться в активный сульфидный метаболит. Относительно слабое раздражение им слизистой оболочки желудка, вероятно, объясняется пониженной концентрацией лекарства в ее клетках.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в оглавление раздела "Токсикология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 27.06.2019
- Reading time: 2 минут чтения
Интоксикация — это отравление организма, вызванное воздействием какого-либо вещества.
Стадии отравления
В зависимости от тяжести интоксикации принято выделять три стадии течения патологического процесса.
- Первая стадия (легкая степень). Симптоматика в этом случае ограничивается изменением дыхания: оно становится частым и неритмичным. Характерно появление преходящих хрипов при дыхании. Наблюдается появление немотивированной эйфории, апатии и их чередование. Такие изменения психоэмоционального фона провоцируются отёком головного мозга. Для этой стадии характерны сердечно-сосудистые нарушения в виде тахикардии и/или незначительная артериальная гипотензия.
- Вторая стадия. Такое состояние характеризуется головными болями, ознобом, мышечными спазмами и судорогами. Больной жалуется на бессонницу на фоне слабости и усталости, снижение аппетита вплоть до его отсутствия, тошноту.
- Третья стадия. Это тяжёлая лихорадка, способная привести к летальному исходу. Человека беспокоят мышечные боли, озноб, выраженная тахикардия и снижение артериального давления. Галлюцинации и бредовые состояния на этой стадии не редкость. При отсутствии адекватной терапии возможна кома.
Клиническая картина острой интоксикации
Характерная черта этого расстройства — появляется оно сразу, незамедлительно. В этом случае важно оказать помощь на ранней стадии.
Возникновение острой интоксикации связано с проникновением в организм большого количества веществ, обладающих токсическим действием, употреблением пищи или воды ненадлежащего качества или выраженной передозировкой лекарственных препаратов. Характер течения и степень тяжести интоксикации определяется разновидностью токсического вещества, попавшего в организм.
Проявления острой интоксикации
Наиболее характерные проявления острой интоксикации:
- выраженная резкая боль в области желудка;
- неудержимая рвота;
- остро появившийся жидкий стул.
Рвота и понос в этой ситуации — реакция организма на отравление, с помощью которой он старается очиститься от токсического вещества. Поэтому первое время после появления такой симптоматики нет смысла стараться ее заблокировать.
Особенности клинической картины в зависимости от происхождения интоксикации могут варьироваться. Это помогает при диагностике, когда необходимо отличить экзогенную интоксикацию от эндогенной.
Экзогенная интоксикация
Токсические вещества, вызывающие расстройства, могут проникать в организм различными способами: через пищеварительный тракт, слизистые оболочки, кожный покров, через дыхательные пути.
Заподозрить экзогенную интоксикацию помогут следующие симптомы:
- Выраженная гипертермия.
- Лихорадочное состояние.
- Острая реакция со стороны пищеварительного тракта: рвота, диарея, выраженная изжога. При отравлении растворами, имеющими щелочную или кислую реакцию, в рвоте могут присутствовать сгустки крови.
- Судорожные сокращения мышц конечностей.
- Ухудшение картины рефлексов.
В случае трансдермального проникновения яда в организм или попадания его через слизистую оболочку, в большинстве случаев наблюдается местная реакция в виде выраженных аллергических проявлений: покраснений, очагов высыпаний, напоминающих ожоги.
Важным признаком экзогенной интоксикации синдрома является острое кислородное голодание всех тканей организма. Оно обусловлено способностью токсинов блокировать возможность эритроцитов переносить кислород. Гипоксия приводит к расстройству всех систем жизнеобеспечения организма человека:
- снижается частота пульса;
- развивается распространённый отёчный синдром, наиболее опасны отёк лёгких и головного мозга.
Эндогенная интоксикация
Интоксикационный синдром эндогенного происхождения — не самостоятельное заболевание. Он сопровождает многие заболевания и является частью их патогенеза.
Эндотоксинами или аутоядами называются вещества, которые вырабатываются внутри организма в результате распада молекул или клеточных структур. Обладая токсическими свойствами, эти вещества вызывают развитие недостаточности работы жизненно важных органов: почек, печени, сердца.
Проявления эндогенной интоксикации:
- головная боль;
- нарушение сна;
- исчезновение аппетита.
Такой симптомокомплекс часто наблюдается при интоксикационном синдроме, сопровождающем инфекционно-воспалительные заболевания.
В случае более выраженной степени интоксикации добавляются следующие симптомы:
- снижение суточного объёма мочи;
- головокружение;
- ощущение прогрессирующей накопившейся хронической усталости;
- нарушение ритма работы сердца;
- галлюцинации — признак тяжёлого интоксикационного синдрома, который сопровождается лихорадкой, в частности, этот симптом характерен для ожоговых травм при поражении большой площади тела с глубиной ожогов 3–4 степени.
В некоторых случаях к указанной симптоматике общего характера добавляются специфические признаки, которые могут помочь при диагностике. Например, желтушное окрашивание склер и кожных покровов при поражении печени билирубином.
Медицинская помощь при отравлении с разными типами интоксикации
Остановить прогрессирование патологических изменений при интоксикации независимо от её характера можно, если прекратить воздействие отравляющего вещества на организм и максимально быстро провести комплекс мероприятий по выведению его из организма больного. В зависимости от механизма отравления для этого применяются следующие методы:
- промывание желудка;
- приём сорбентов;
- форсированный диурез;
- гемодиализ.
В некоторых случаях эти методы дополняют друг друга.
Одновременно необходимо принимать меры по восстановлению жизненно важных функций организма больного. Особенно это важно при тяжёлой степени отравления. Нарушение водно-электролитного баланса и обезвоживание, возникшие в результате рвоты и диареи, корректируется при помощи обильного питья и/или инфузионной терапии.
При этом существует опасность усугубления отёка головного мозга и лёгких, поэтому за больным необходимо постоянное наблюдение с целью своевременной коррекции нарушений.
На фоне адекватной инфузионной терапии сердечно-сосудистые нарушения могут начать регрессировать самостоятельно. В противном случае приходится брать под контроль давление и удерживать его с помощью соответствующих медикаментов.
При лечении интоксикации на любой стадии может понадобиться и симптоматическая терапия:
Читайте также:

