Отравление с головной болью и нарушением зрения
Обновлено: 18.04.2024
Энцефалопатия при отравлении, утоплении у ребенка
а) Экзогенная токсическая энцефалопатия. Большая группа экзогенных токсических энцефалопатий вызывается введением извне веществ, включающих все яды в составе медицинских препаратов, легкие наркотики, передозировку с целью суицида, преднамеренное отравление, укусы животных и насекомых, отравление токсинами, содержащимися во внешней среде, такими как афлатоксины, тяжелые металлы и инсектициды, а также токсинами бактерий.
Источник экзогенных ядов не всегда легко выявить, например, в случае купания новорожденных в антисептике гексахлорофене, при применении несбалансированных смесей аминокислот с высоким содержанием глицина, попадании в организм сульфида водорода при сжигании руды (шлаков) или алюминия, содержащегося в воде для диализа, проводимого детям с хронической почечной недостаточностью (Moreno et al., 1991).
Возможно селективное повреждение определенных групп клеток центральной нервной системы. Тяжелые металлы, такие как медь, марганец, железо и таллий, наряду с сероводородом поражают базальные ганглии. Определенные метаболические заболевания (интермиттирующая болезнь кленового сиропа, болезнь Хартнупа, аргинино-сукцинатная аминоацидемия, энцефалопатия Ли) преимущественно поражают мозжечок. Поражение коры может развиваться при воздействии пентазоцина, гиосцина или налидиксовой кислоты или при порфирии. Отравление свинцом и порфирия также могут селективно поражать клетки передних рогов спинного мозга.
б) Энцефалопатия при отравлении свинцом. Отравление свинцом остается значимой проблемой детского возраста. Во многих странах в различные периоды времени предпринимались меры по предотвращению отравлений свинцом. Шпатлевка и красители представляют основную опасность, другими источниками являются вода, транспортируемая по свинцовым трубам, керамические сосуды, покрытые свинцовой глазурью, аккумуляторы в случае сгорания (Dolcourt et al., 1981), загрязнение атмосферы автомобильными выхлопами или соседство плавильных заводов или фабрик по производству аккумуляторов (Rutter, 1980). Тени для век, содержащие сульфит свинца, применялись детьми в некоторых странах третьего мира и являлись причиной отравлений среди иммигрантов в Великобритании.
Отравления свинцом встречаются преимущественно у детей ясельного возраста, проживающих в неблагоприятных социо-экономических условиях, или в случаях извращенного аппетита, когда свинец попадает в организм в виде соскобленной краски. Большая часть абсорбированного свинца связывается с растущими костями, некоторое количество накапливается в волосах и ногтях. Только небольшое количество свинца попадает в головной мозг, где он откладывается преимущественно в коре и центральном сером веществе. Считается, что свинец оказывает токсическое воздействие на глутматэргические синапсы, в частности моторные рецепторы М-метил-В-аспартатного типа являются мишенью прямого воздействия Pb ++ на головной мозг (Toscano и Guil-arte, 2005).
Практически весь абсорбированный свинец в итоге экскретируется с мочой, а уровень свинца в крови и моче является показателем концентрации токсина. Допустимый уровень остается предметом дискуссии. В 1960-х и 70-х годах допускался уровень 30-60 мкг/дл, но в 1985 г. показатель был снижен до 25 мкг/дл, а в настоящее время Комитетом американской академии педиатрии по воздействию окружающей среды на здоровье (1993) рекомендован уровень менее 10 мкг/дл. Даже низкий уровень свинца (ниже 10-25 мкг/дл) частично ингибирует синтез гема и может стать причиной когнитивных и поведенческих нарушений (Rutter, 1980). При уровне, превышающем 70 мкг/дл, рекомендовано немедленное проведение хелатной терапии (Американская педиатрическая академия, 1993).
Свинец ингибирует множество сульфгидрильных ферментов и воздействует на синтез гема, что приводит к ингибированию дегидратации дельта-аминолевуленовой кислоты в эритроцитах (чувствительного показателя субклинических отравлений свинцом). Ингибирование копропорфириноксидазы приводит к повышению экскреции копропорфирина III.
Патологические изменения при отравлении свинцом характеризуются распространенным повреждением капилляров с последующим интерстициальным отеком головного мозга. Повреждение аксонов преобладает в периферических нервах, миелин которых остается непораженным.
Ранние симптомы отравления свинцом часто имеют неопределенный и неспецифичный характер. В течение нескольких недель ребенок становится раздражительным или апатичным и бледным, может быть нарушена координация, утрачены недавно приобретенные навыки. Отмечаются запоры и плохой аппетит. Практически всегда присутствует железодефицитная анемия.
Острая энцефалопатия чаще всего встречается в возрасте от 12 до 36 месяцев. Внезапно возникающие повторяющиеся генерализованные судороги и нарушение сознания сменяют неопределенные симптомы продромального периода. Выявляются признаки повышения внутричерепного давления в виде выбухающего родничка и расхождения швов, которые встречаются чаще, чем отек диска зрительного нерва. Часто отмечается ригидность затылочных мышц. В некоторых случаях развивается мозжечковая атаксия, возможен неврит зрительного нерва с внезапной утратой зрения. Часто рассматривается диагноз острого менингоэнцефалита.
Отравление свинцом может проявляться не только острой энцефалопатией и периферической нейропатией. Снижение общего коэффициента IQ, нарушение мелкой моторики и зрительно-моторной реакции, а также изменения поведения отмечались у детей, с концентрацией в крови свинца 10-30 мкг/дл, у детей с повышением содержания свинца в волосах или молочных зубах и у детей с повышением свободного протопорфирина эритроцитов.
в) Энцефалопатия при ожогах жидкостью. При такой энцефалопатии ребенок может перенести ошпаривание жидкостью, но спустя несколько часов у него развивается тремор рук, судороги (часто ошибочно диагностируемые как фебрильные судороги), потеря сознания, гиперпирексия и гипертензия, что может привести к смерти или тяжелой инвалидности в случае выживания. Задержка жидкости у детей при минимальном обваривании (не ожоге) чрезвычайно выражена, и пептиды в содержимом ожогового пузыря могут оказывать вазоактивное действие в дополнение к высвобождению пептидов стресса и антидиуретического гормона, что приводит к отеку мозга, который практически необратим.
Ожоговое вздутие возникает одновременно с энцефалопатией и уменьшается при применении маннитола одновременно с выздоровлением ребенка. Вероятной причиной заболевания является использование осмотически несбалансированных растворов для внутривенного введения в присутствии антидиуретического гормона. При современном подходе к поддержанию жидкостного баланса такое состояние развивается редко.
г) Энцефалопатия при ожогах. Неврологические проявления возникают у 5% (Mohnot et al., 1982) — 14% (Antoon et al. 1972) детей с ожогами. Такая энцефалопатия может возникать через 48 часов или через несколько недель после ожога. Только тяжелые ожоги (более 30% поверхности тела) сопровождаются неврологическими симптомами. К неврологическим проявлениям относятся сонливость или кома, генерализованные или парциальные припадки, в некоторых случаях галлюцинации и изменения личности. У 3 из 13 детей отмечалось рецидивирующее течение, у одного ребенка на КТ было выявлено временное расширение желудочков мозга (Mohnot et al., 1982).
д) Энцефалопатия после утопления. Утопление является одной из наиболее частых причин гипоксии и причиной приблизительно 10% случайных смертей в детском возрасте (Orlowski, 1987, Shaw и Briede, 1989). Кроме острой асфиксии утопление сопровождается вдыханием воды. При утоплении в пресной воде жидкость проникает в систему циркуляции и приводит к развитию гемолиза, гипонатриемии и гипопротеинемии. Терминальным состоянием часто является фибрилляция желудочков. При утоплении в соленой воде отмечаются другие последствия. Соленая вода является чрезвычайно сильным раздражителем альвеолярной мембраны в связи с ее гипертонической концентрацией и приводит кмассивному отеку легких. В связи с утечкой из сосудистого русла большого количества жидкости могут развиваться гиповолемический шок и гипотензия.
Установлено, что 32% пациентов с остановкой сердца и дыхания после утопления могли быть спасены при оказании помощи на догоспитальном этапе (Quan et al., 1990). Пациенты, у которых утопление длилось более 9 минут или потребовалась реанимация в течение более чем 25 минут, умирают или становятся тяжелыми инвалидами.
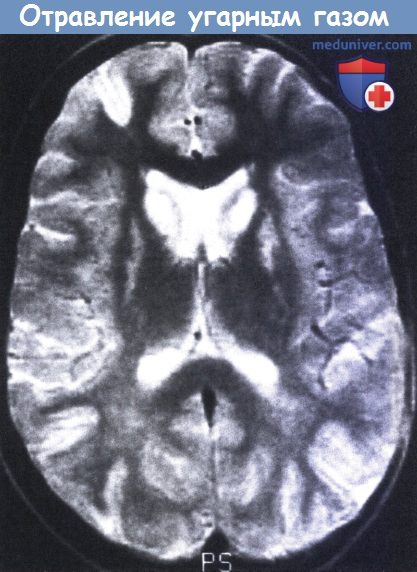
Отравление угарным газом 11 -летней девочки, вызванное поломкой системы отопления.
Отмечалось типичное двухфазное течение с вторичным ухудшением и восстановлением сознания в итоге.
У девочки сохранилась двусторонняя ригидность и значимое ухудшение интеллекта.
На МРТ в Т2-режиме выявляется двусторонний интенсивный сигнал в области головки хвостатого ядра.
Отмечены также два небольших участка с аномальным сигналом в правой лобной и обеих теменно-затылочных областях.
е) Энцефалопатия при отравлении угарным газом. Отравление угарным газом приводит к гипоксии за счет соединения СО с гемоглобином с образованием карбоксигемоглобина, который хуже диссоциирует, препятствуя таким образом доставке кислорода в ткани и оказывая воздействие на работу цитохрома (Crocker и Walker, 1985). В связи с использованием в современном домашнем хозяйстве пены отравление цианидом водорода может сочетаться с отравлением угарным газом, что усиливает гипоксию. Цианид водорода присутствовал в 26 из 64 посмертно взятых образцов крови. Уровень цианида водорода варьировал от 0,8 до 39,2 мкг/л, а карбоксигемоглобина — от 16% до 85% (Wardaszka et al., 2005).
Легкая интоксикация приводит к головным болям, рвоте, потливости и одышке. Тяжелая интоксикация приводит к коме, кровоизлияниям в сетчатку, судорогам и нарушениям сердечного ритма. Отравление обычно происходит в связи с поломкой отопительного оборудования или при воздействии выхлопных газов. В некоторых тяжелых случаях отмечается отсроченная энцефалопатия (Zagami et al., 1993). Отсроченная энцефалопатия развивается через 14-45 дней после выхода из острой стадии отравления. Клинические проявления включают когнитивные нарушения, акинетический мутизм, несостоятельность сфинктеров, атаксическую походку и экстрапирамидные синдромы, к которым относятся хорея, дистония и паркинсонизм (Hsiao et al., 2004).
По результатам одного из исследований описано 14 пациентов, средний возраст которых составил 8,2 года, а пик частоты заболевания приходился на зимние месяцы (Fleta Zaragozano et al., 2005). Все отравления возникали при нахождении в помещении с плохой вентиляцией, причиной их являлось вдыхание газа, образовавшегося при неполном сгорании органического топлива (угля, пропана или бутана). Отмечались желудочно-кишечные (тошнота, рвота, боли в животе) и неврологические симптомы (головокружение, головная боль и нарушение уровня сознания). Выявлялось повышение уровня карбоксигемоглобина в крови (от 4,8% до 27,6%). У всех пациентов отмечался благоприятный исход.
На КТ часто выявляется диффузная лейкоэнцефалопатия с распространенной демиелинизацией и/или двусторонними деструктивными повреждениями бледного шара в виде областей пониженной плотности, которая вначале может усиливаться после введения контраста (Vieregge et al., 1989). Наиболее частой находкой на МРТ является двустороннее симметричное повышение плотности белого вещества, которое более явно в области полуовального центра, с относительно интактными височными долями и передними частями лобных долей; изменения выявляются у всех пациентов в Т2-режиме и FLAIR-режиме. Может развиваться атрофия коры мозга, легкая атрофия полушарий мозжечка и червя.
Повреждения базальных ганглиев встречаются не у всех пациентов, имеют двусторонний характер, чаще всего затрагивают бледный шар, реже — скорлупу и хвостатое ядро. повреждения выглядят как снижение плотности в Т1-режиме и повышение плотности в Т2- и FLAIR-режимах (Durak et al., 2005).
Остаточные нарушения часто развиваются после острого отравления угарным газом и включают экстрапирамидные проявления, такие как хореоатетоз, брадикинезия и тремор, когнитивные нарушения, дисфазия и диспраксия, судороги и периферическая нейропатия (Snyder, 1970; Davous et al., 1986).
Лечение состоит в выводе пациента из места с повышенным содержанием угарного газа, поддерживающей терапии и гипербарической оксигенации (Cregler и Mark, 1986).
Поражение глаз отравляющими веществами общетоксического действия. Особенности
В группу отравляющих веществ общетоксического действия входят синильная кислота, окись углерода (угарный газ), мышьяковистый водород и фосфины (фосфорорганические вещества). Тяжелые отравления этими веществами быстро приводят к смертельному исходу. При менее тяжелых отравлениях окисью углерода, если пораженные не погибают, нередко наблюдают изменения в центральной нервной системе, вызывающие серьезные нарушения зрения (гемианопсии, скотомы, сужение поля зрения и даже полная слепота).
Это может быть связано с кровоизлияниями или очагами размягчения в головном мозгу в области зрительных путей и зрительных центров.
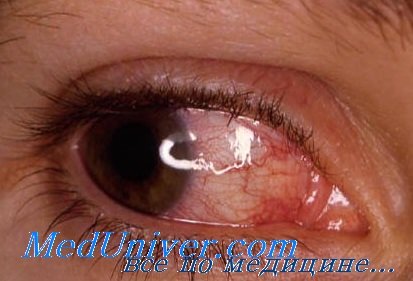
Никаких изменений на глазном дне при этом нередко не находят. В других случаях потеря зрения при этих отравлениях бывает связана с офталмоскопически определяемым невритом зрительного нерва, а также с кровоизлияниями и экссудатом в сетчатке. Как последствия отравления угарным газом описаны также параличи глазодвигательных мышц.
При отравлении синильной кислотой признаков повреждения органа зрения не обнаруживают.
Фосфорорганические отравляющие вещества (фосфины), одним из представителей которых является табун, относятся к сильнодействующим нервным ядам, легко всасываются и в ряде случаев быстро приводят к смерти. Фосфины разрушают в организме холинэстеразу. Благодаря этому их всасывание даже в очень малой концентрации сопровождается резко выраженным холинергическим эффектом, в том числе сильным сужением зрачка и спазмом аккомодации (понижение зрения, боли в глазах и в периорбитальной области).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Общие сведения
Токсическое поражение зрительного нерва – это острая или хроническая патология в офтальмологии, которая развивается при действии токсинов, обладающих тропностью к оптическим нервным волокнам. Данное заболевание наиболее часто встречается в молодой и средней возрастных группах. Лица мужского и женского пола болеют с одинаковой частотой. Согласно статистическим данным, распространенность патологии выше в индустриально развитых регионах. Разработка новых ядохимикатов, используемых в различных отраслях промышленного и сельскохозяйственного производства, химии и фармакологии влечет за собой прирост случаев развития заболевания. Данное поражение в 19% случаев приводит к атрофии оптических нервных волокон с последующей полной утратой зрения и инвалидизацией пациентов.

Причины
Наиболее распространенной причиной токсического поражения зрительного нерва является воздействие таких экзогенных токсинов, как спирты (этиловый, метиловый), никотин, производственные яды и ядохимикаты. Из химических соединений, используемых в фармацевтической и химической сфере, отрицательное влияние на оптические нервные волокна оказывают препараты йода, трихлорметан, дисульфид углерода, свинец. Также данная патология встречается в сельскохозяйственной сфере при работе с пестицидами и мышьяком. Воздействие токсинов этих групп оказывает отрицательное влияние на папилломакулярные волокна, что приводит к выпадению небольших участков поля зрения.
Развитие патологии также может потенцировать передозировка медикаментов или активная аспирация паров пероксида водорода. Склонностью к токсическому поражению зрительного нерва обладают лекарственные средства, используемые в анестезиологии (морфин, опиаты, барбитураты). Бесконтрольный прием сульфаниламидов, салицилатов, антигельминтных препаратов, антибактериальных средств для лечения туберкулеза приводит к поражению дистальных отделов оптического нерва по типу периневрита. Реже заболевание возникает в результате влияния эндогенных токсических веществ, которые синтезируются при патологическом течении беременности или гельминтозе. В группу риска развития данной патологии входят курящие, злоупотребляющие спиртными напитками, а также работники фармацевтической, сельскохозяйственной и других промышленных сфер деятельности.
Симптомы
Токсическое поражение зрительного нерва проявляется клинической картиной острого или хронического бинокулярного ретробульбарного неврита. В зависимости от длительности и интенсивности воздействия токсинов развивается нейропатия или атрофия зрительного нерва. При остром течении заболевания пациенты предъявляют жалобы на внезапное снижение остроты зрения, которое возникает спустя некоторое время после появления общих симптомов патологии. Легкий вариант течения сопровождается самопроизвольным восстановлением зрительных функций спустя 25-30 дней. Тяжелое течение может привести к слепоте, при которой отмечается отсутствие движений зрачков, нарушение фиксации взгляда. Симптомом данной патологии является появление центральных скотом. Также возникают головная боль, диспепсические расстройства, нарушение мочеиспускания, одышка. Возможно развитие судорожного или шокового состояния.
Диагностика
Диагноз токсическое поражение зрительного нерва устанавливается на основе анамнестических данных, изучения реакции зрачков на свет, офтальмоскопии, визометрии, периметрии, компьютерной томографии (КТ). У большинства пациентов удается подтвердить взаимосвязь между развитием симптоматики и контактом с токсинами. Методом офтальмоскопии можно определить стадию заболевания. На I стадии визуализируется незначительная гиперемия диска зрительного нерва (ДЗН) и инъекция сосудов. На II стадии присоединяется отек оптических волокон. III стадия характеризуется выраженной ишемией. IV стадия рассматривается, как терминальная, проявляется дегенеративными и атрофическими изменениями нервных волокон.
При остром течении заболевания реакция на зрачков на свет вялая. Проведение визиометрии указывает на снижение остроты зрения. Метод офтальмоскопии позволяет визуализировать отечность ДЗН. При полной утрате зрения определяются белый цвет ДЗН, спазм сосудов. Методом периметрии удается установить концентрически суженные поля зрения и вывить центральные скотомы. При хронической форме заболевания наблюдается умеренное снижение остроты зрения (0,2-0,3). Офтальмоскопически подтверждается восковидный оттенок ДЗН, выраженный спазм артериол. Проведение периметрии указывает на концентрическое сужение зрительного поля. На КТ визуализируются мелкоочаговые атрофические изменения диска зрительного нерва.
Лечение
Тактика лечения токсического поражения зрительного нерва зависит от стадии и особенностей течения заболевания. На I стадии пациентам показано проведение дезинтоксикационной терапии. Интенсивная дегидратация и назначение противовоспалительных средств рекомендовано на II стадии. На III стадии целесообразно введение спазмолитиков. При развитии IV стадии, помимо сосудорасширяющих средств, в комплекс лечебных мероприятий следует включить иммуномодуляторы, поливитаминные комплексы и физиотерапевтические методы лечения (магнитотерапия, физиоэлектротерапия в комбинации с электролазерной терапией).
При остром течении показано локальное введение циклоплегических или циклотонических мидриатиков в виде ретробульбарных инъекций. Также необходимо провести промывание желудка, очищение кишечника. Если пациент находится в тяжелом состоянии, осуществляется интенсивная оральная регидратация и инфузионная терапия сбалансированными солевыми растворами. При хронической форме заболевания необходима элиминационная терапия, заключающаяся в полном исключении контакта пациента с этиологическим фактором. Медикаментозное лечение при отсутствии атрофических изменений сводится к назначению ноотропов, ангиопротекторов и витаминов группы В.
Признаки атрофии являются показанием к назначению физиотерапевтических методов лечения и ангиопротекторов. При появлении частичных атрофических изменений требуется электростимуляция. В ходе хирургического вмешательства специальный электрод подводят к оптическим нервным волокнам. При этом в поверхностную височную артерию вводят катетер для проведения инфузионной терапии антикоагулянтами, глюкокортикостероидами и ангиопротекторами.
Прогноз и профилактика
Специфической профилактики токсического поражения зрительного нерва не разработано. Неспецифические превентивные меры включают в себя соблюдение техники безопасности при работе с токсинами, ношение специальных средств для защиты глаз, коррекцию дозы принимаемых лекарственных средств. Все пациенты подлежат диспансерному наблюдению у офтальмолога с обязательным проведением 2 раза в год офтальмоскопии и визометрии. Также рекомендовано с профилактической целью принимать витамины группы В и поливитаминные комплексы.
Прогноз для жизни и работоспособности зависит от степени тяжести заболевания. При отсутствии атрофии течение патологии прогностически благоприятно. Средний срок нетрудоспособности составляет 1-1,5 месяца. Выраженные атрофические изменения приводят к слепоте, что является основанием для присвоения группы инвалидности.

Нередко отравление организма (интоксикация) самой разной этиологии протекает с появлением болевого синдрома в области головы. Причём обычные болеутоляющие могут не оказать ожидаемого эффекта. Устранение головной боли в этих случаях возможно только при применении комплексной детоксикации.
Какие заболевания провоцируют головную боль
Интоксикация проявляетс вместе с развитием таких симптомов, как рвота, тошнота, повышение температуры тела, может сопровождаться и головной болью, нередко — очень сильной. Она провоцируется проникновением токсических агентов в нервную систему.
К ним относятся:
- алкоголь и наркотики;
- тяжёлые металлы;
- промышленные или бытовые яды, химикаты, летучие соединения;
- возбудители инфекций.

Боли в голове при интоксикации иногда сопровождают некоторые заболевания внутренних органов. Они являются результатом накопления ядовитых продуктов обмена.
- Головную боль при отравлениях провоцируют:
- болезни печени и жёлчного пузыря с нарушением дезинтоксикационной функции печени;
- хронические патологии ЖКТ;
- урологические недуги;
- заболевания эндокринной системы и онкологические процессы.
Особенности интоксикационных болей
Краниалгии при отравлениях организма имеют свои специфические проявления. Знание этих нюансов помогает диагносту обратить внимание на дополнительные, уточняющие данные, имеющие значение для установления правильного диагноза и подбора наиболее подходящей терапии.

Болевые ощущения при остром отравлении отличаются фазовостью:
Для хронической интоксикации свойственна головная боль со специфическими характеристиками.
Она возникает периодически под влиянием:
- Сильных психических и физических нагрузок.
- Неблагоприятных факторов внешней среды: ветра, перепадов атмосферного давления и температур, избыточной влажности или сухости.
- При обострении причинной патологии.

Болевые ощущения проявляются:
- Невыраженной интенсивностью.
- Блуждающей локализацией – височные боли переходят в затылочные, теменные и лобные области.
- Односторонностью, или захватывают несколько зон, носят разлитой, диффузный характер.
Хроническая краниалгия в большинстве случаев уходит после:
- отдыха;
- сна;
- проветривания помещения;
- успокаивающих разговоров, расслабляющей музыки;
- длительной прогулки на свежем воздухе.

При остром варианте данные меры не приносят эффекта и требуют применения медикаментозного или другого вида лечения.
Лечение головной боли при интоксикациях
Болевой синдром при отравлениях следует устранять удалением из организма токсинов. Обезболивающие препараты, немедикаментозные способы уменьшения головной боли в этом случае не приносят нужного эффекта.

Устранением проблемы должен заниматься только квалифицированный специалист. В большинстве случаев симптоматика требует нахождения пациента в стационарных условиях. Лечебные мероприятия включают применение дезинтоксикационных (нейтрализующих яды) средств. Как правило, вводятся они внутривенно, при помощи капельницы. Растворы могут быть введены единократно, или же применятся курсом. Наиболее часто используют Реосорбилакт, Реамберин, Гемодез и другие препараты. В качестве дополнительных компонентов дезинтоксикационной терапии показаны поливитаминные комплексы, глюкоза, антидоты (противоядия) широкого спектра действия – Тиосульфат Натрия, Унитиол.
Пациенту также назначают большое количество жидкого питья. Особенно полезны настои малины, липы, шиповника. Лечение головной боли при интоксикации таким комплексным подходом оказывается наиболее эффективным.
Литература:
![]()
Проконсультируйтесь
со специалистом

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 27.06.2019
- Reading time: 2 минут чтения
Интоксикация — это отравление организма, вызванное воздействием какого-либо вещества.
Стадии отравления
В зависимости от тяжести интоксикации принято выделять три стадии течения патологического процесса.
- Первая стадия (легкая степень). Симптоматика в этом случае ограничивается изменением дыхания: оно становится частым и неритмичным. Характерно появление преходящих хрипов при дыхании. Наблюдается появление немотивированной эйфории, апатии и их чередование. Такие изменения психоэмоционального фона провоцируются отёком головного мозга. Для этой стадии характерны сердечно-сосудистые нарушения в виде тахикардии и/или незначительная артериальная гипотензия.
- Вторая стадия. Такое состояние характеризуется головными болями, ознобом, мышечными спазмами и судорогами. Больной жалуется на бессонницу на фоне слабости и усталости, снижение аппетита вплоть до его отсутствия, тошноту.
- Третья стадия. Это тяжёлая лихорадка, способная привести к летальному исходу. Человека беспокоят мышечные боли, озноб, выраженная тахикардия и снижение артериального давления. Галлюцинации и бредовые состояния на этой стадии не редкость. При отсутствии адекватной терапии возможна кома.
Клиническая картина острой интоксикации
Характерная черта этого расстройства — появляется оно сразу, незамедлительно. В этом случае важно оказать помощь на ранней стадии.
Возникновение острой интоксикации связано с проникновением в организм большого количества веществ, обладающих токсическим действием, употреблением пищи или воды ненадлежащего качества или выраженной передозировкой лекарственных препаратов. Характер течения и степень тяжести интоксикации определяется разновидностью токсического вещества, попавшего в организм.
Проявления острой интоксикации
Наиболее характерные проявления острой интоксикации:
- выраженная резкая боль в области желудка;
- неудержимая рвота;
- остро появившийся жидкий стул.
Рвота и понос в этой ситуации — реакция организма на отравление, с помощью которой он старается очиститься от токсического вещества. Поэтому первое время после появления такой симптоматики нет смысла стараться ее заблокировать.
Особенности клинической картины в зависимости от происхождения интоксикации могут варьироваться. Это помогает при диагностике, когда необходимо отличить экзогенную интоксикацию от эндогенной.
Экзогенная интоксикация
Токсические вещества, вызывающие расстройства, могут проникать в организм различными способами: через пищеварительный тракт, слизистые оболочки, кожный покров, через дыхательные пути.
Заподозрить экзогенную интоксикацию помогут следующие симптомы:
- Выраженная гипертермия.
- Лихорадочное состояние.
- Острая реакция со стороны пищеварительного тракта: рвота, диарея, выраженная изжога. При отравлении растворами, имеющими щелочную или кислую реакцию, в рвоте могут присутствовать сгустки крови.
- Судорожные сокращения мышц конечностей.
- Ухудшение картины рефлексов.
В случае трансдермального проникновения яда в организм или попадания его через слизистую оболочку, в большинстве случаев наблюдается местная реакция в виде выраженных аллергических проявлений: покраснений, очагов высыпаний, напоминающих ожоги.
Важным признаком экзогенной интоксикации синдрома является острое кислородное голодание всех тканей организма. Оно обусловлено способностью токсинов блокировать возможность эритроцитов переносить кислород. Гипоксия приводит к расстройству всех систем жизнеобеспечения организма человека:
- снижается частота пульса;
- развивается распространённый отёчный синдром, наиболее опасны отёк лёгких и головного мозга.
Эндогенная интоксикация
Интоксикационный синдром эндогенного происхождения — не самостоятельное заболевание. Он сопровождает многие заболевания и является частью их патогенеза.
Эндотоксинами или аутоядами называются вещества, которые вырабатываются внутри организма в результате распада молекул или клеточных структур. Обладая токсическими свойствами, эти вещества вызывают развитие недостаточности работы жизненно важных органов: почек, печени, сердца.
Проявления эндогенной интоксикации:
- головная боль;
- нарушение сна;
- исчезновение аппетита.
Такой симптомокомплекс часто наблюдается при интоксикационном синдроме, сопровождающем инфекционно-воспалительные заболевания.
В случае более выраженной степени интоксикации добавляются следующие симптомы:
- снижение суточного объёма мочи;
- головокружение;
- ощущение прогрессирующей накопившейся хронической усталости;
- нарушение ритма работы сердца;
- галлюцинации — признак тяжёлого интоксикационного синдрома, который сопровождается лихорадкой, в частности, этот симптом характерен для ожоговых травм при поражении большой площади тела с глубиной ожогов 3–4 степени.
В некоторых случаях к указанной симптоматике общего характера добавляются специфические признаки, которые могут помочь при диагностике. Например, желтушное окрашивание склер и кожных покровов при поражении печени билирубином.
Медицинская помощь при отравлении с разными типами интоксикации
Остановить прогрессирование патологических изменений при интоксикации независимо от её характера можно, если прекратить воздействие отравляющего вещества на организм и максимально быстро провести комплекс мероприятий по выведению его из организма больного. В зависимости от механизма отравления для этого применяются следующие методы:
- промывание желудка;
- приём сорбентов;
- форсированный диурез;
- гемодиализ.
В некоторых случаях эти методы дополняют друг друга.
Одновременно необходимо принимать меры по восстановлению жизненно важных функций организма больного. Особенно это важно при тяжёлой степени отравления. Нарушение водно-электролитного баланса и обезвоживание, возникшие в результате рвоты и диареи, корректируется при помощи обильного питья и/или инфузионной терапии.
При этом существует опасность усугубления отёка головного мозга и лёгких, поэтому за больным необходимо постоянное наблюдение с целью своевременной коррекции нарушений.
На фоне адекватной инфузионной терапии сердечно-сосудистые нарушения могут начать регрессировать самостоятельно. В противном случае приходится брать под контроль давление и удерживать его с помощью соответствующих медикаментов.
При лечении интоксикации на любой стадии может понадобиться и симптоматическая терапия:
Читайте также:

