Отравление таблетками от сахарного диабета
Обновлено: 11.05.2024
1 таблетка, покрытая пленочной оболочкой, содержит
действующее вещество: тиоктовая кислота - 600 мг;
вспомогательные вещества: гипромеллоза, кремния диоксид коллоидный безводный, целлюлоза микрокристаллическая, лактоза моногидрат, натрия кармеллоза, тальк, симетикон (состоящий из диметикона и кремния диоксида коллоидного 94:6), магния стеарат.
Состав пленочной оболочки: гипромеллоза, макрогол 6000, тальк, натрия лаурил сульфат.
Описание
Таблетки капсуловидной формы, покрытые пленочной оболочкой, светло-желтого цвета, возможны белые вкрапления, с риской с обеих сторон.
Код ATX и фармакотерапевтическая группа
Код ATX: А16АХ01. Прочие лекарственные средства, применяемые для лечения заболеваний пищеварительного тракта и метаболических расстройств.
Тиоктовая кислота.
Фармакологические свойства
Тиоктовая (альфа-липоевая) кислота – эндогенный антиоксидант, который выполняет функцию коэнзима в окислительном декарбоксилировании альфа-кетокислот. При сахарном диабете в результате гипергликемии повышается содержание конечных продуктов гликозилирования. Этот процесс способствует уменьшению эндоневрального кровотока и развитию эндоневральной гипоксии. При этом, наряду с повышением продукции свободных радикалов уменьшается содержание антиоксидантов, в частности глютатиона. В клинических исследованиях у пациентов с диабетической полинейропатией назначение тиоктовой кислоты приводило к уменьшению сенсорных нарушений, сопровождающих диабетическую полинейропатию, таких как, дизестезии, парестезии, боль, онемение.
Показания к применению
Способ применения и дозы
Основой терапии диабетической полинейропатии является оптимальное лечение сахарного диабета.
При диабетической полинейропатии у взрослых суточная доза составляет 1 таблетка в день (600 мг тиоктовой кислоты), принимаемая в качестве разовой дозы натощак примерно за 30 мин до еды.
Таблетки принимают не разжевывая, запивая небольшим количеством жидкости.
Риска с обеих сторон таблетки предназначена только для облегчения приема пациентом, а не для деления на дозы.
При выраженной полинейропатии лечение может быть начато с внутривенного введения тиоктовой кислоты.
Одновременный прием пищи может препятствовать всасыванию тиоктовой кислоты, поэтому пациенты с длительным временем опорожнения желудка должны принимать таблетки за полчаса до завтрака.
Так как диабетическая полинейропатия является хроническим заболеванием, может потребоваться длительное лечение.
Побочное действие
При оценке побочных действий в основу берется следующая градация частоты их возникновений:
- очень часто (> 1/10);
- часто (> 1/100 - 1/1000 - 1/10 000 -
Противопоказания
Повышенная чувствительность к тиоктовой кислоте или другим компонентам препарата.
Детский и юношеский возраст до 18 лет (эффективность и безопасность применения не установлены).
Применение во время беременности и лактации
В связи с отсутствием достаточных клинических данных применение лекарственного средства в период беременности не рекомендовано.
Сведения о проникновении тиоктовой кислоты в грудное молоко отсутствуют. Необходимо принять решение либо о прекращении грудного вскармливания, либо об отмене терапии, принимая во внимание пользу грудного вскармливания для ребенка и пользу терапии для матери.
Передозировка
Симптомы: тошнота, рвота, головная боль.
При случайном или с целью суицида применении оральных доз от 10 до 40г тиоктовой кислоты вместе с алкоголем может развиться тяжелая интоксикация с летальным исходом. Картина тяжелой передозировки проявляется психомоторным возбуждением, нарушением сознания, генерализованными судорогами, лактоацидозом. Вследствие этой интоксикации могут быть гипогликемия, шок, рабдомиолиз, гемолиз, ДВС-синдром, угнетение костного мозга и полиорганная недостаточность.
Лечение симптоматическое.
Специфического антидота нет. Лечение тяжелой интоксикации проводят в отделении интенсивной терапии.
Терапевтические меры
При существенном подозрении на интоксикацию тиоктовой кислотой (например, более 10 таблеток, содержащих 600 мг тиоктовой кислоты, для взрослых и более 50 мг/кг для детей) необходима немедленная госпитализация и принятие мер в соответствии с общими методами лечения интоксикаций (например, индуцированная рвота, промывание желудка, прием активированного угля и т.п.).
При лечении приступов генерализованных судорог, лактоацидоза и других угрожающих жизни последствий передозировки следует руководствоваться принципами современной интенсивной терапии. Преимущества применения гемодиализа, методов гемоперфузии или гемофильтрации в рамках форсированного выведения тиоктовой кислоты в настоящее время не подтверждены.
Особые указания
Взаимодействие с другими лекарственными средствами
При одновременном применении Тиогаммы® 600 с цисплатином эффект последнего снижается, т.к. тиоктовая кислота (альфа-липоевая кислота) образует ионные комплексы с металлами. Из этих соображений не рекомендуется одновременный прием с препаратами железа, магния, с молочными продуктами, содержащими кальций.
При приеме суточной дозы за 30 мин до завтрака препараты железа и магния могут приниматься в обеденное время или вечером.
При одновременном применении тиоктовая кислота усиливает действие инсулина и пероральных гипогликемических средств. В некоторых случаях необходимо уменьшить дозу инсулина или перорального гипогликемического препарата, чтобы избежать развития гипогликемии.
Алкоголь (этанол) снижает терапевтическую активность тиоктовой кислоты. Пациентам, принимающим препарат Тиогамма®600, следует воздержаться от употребления алкоголя, в том числе и в свободные от приема препарата интервалы.
Влияние на способность управния автомобилем и другими механизмами
Во время применения лекарственного средства необходимо соблюдать осторожность при управлении автотранспортом и занятий другими потенциально опасными видами деятельности, которые требуют повышенной концентрации внимания и скорости психомоторных реакций.
В случае возникновения побочных реакций со стороны нервной системы необходимо воздержаться от управления автотранспортом и работы с движущимися механизмами.
Условия хранения и срок годности
Хранить в защищенном от света месте при температуре не выше 25°С.
Хранить в местах, недоступных для детей.
Срок годности – 5 лет.
Не использовать по истечении срока, указанного на упаковке.
Условия отпуска
Упаковка
По 10 таблеток в блистерах.
По 3 и 6 блистеров вместе с инструкцией по применению помещают в картонную пачку.
Отравление метформином и его побочные эффекты
Метформин (диметилбигуанид) — антигипергликемическое средство, применяемое для лечения инсулиннезависимого сахарного диабета. В присутствии инсулина он уменьшает утилизацию глюкозы и ее продуцирование, противодействуя таким образом инсулинрезистентности.
Эффект метформина включает усиление поступления глюкозы в ткани, ее окисления и гликогенеза в мышцах, метаболизации глюкозы до лактата в кишечнике, ослабление печеночного глюконеогенеза и, возможно, снижение скорости работы кишечника. Метформин может оказывать и действие, независимое от инсулина. В мышцах он усиливает перемещение в плазматическую мембрану некоторых изоформ переносчика глюкозы.
а) Структура и классификация. Метформин — это N-1,1 -диметилбигуанида гидрохлорид. Его молекулярная масса (свободного действующего вещества) равна 165,6 (129,2). Получают его путем химического синтеза; в развернутом виде формула выглядит следующим образом: (CH3)NC(=NH2 + )NHC(=NH)NH2.
б) Применение. Метформин применяют при лечении сахарного инсулиннезависимого диабета типа II (ИНЗСД) и как липидопонижающее средство при лечении ожирения у таких диабетиков.
в) Лекарственные формы. Метформина гидрохлорид (LA 6023, 1,1-диметилбигуанида гидрохлорид) продают в виде таблеток для перорального приема по 500 и 850 мг (препарат Glucophage) в Великобритании, континентальной Европе, Канаде, Австралии, Южной Африке.
г) Терапевтическая доза. Терапевтическая доза составляет 500 мг 2 раза в день.
д) Токсичная доза. Передозировки (7 и 20 г) индуцируют лактат-ацидоз. Один пациент выздоровел после передозировки, соответствующей 25 г.
е) Токсикокинетика отравления метформином:
- Всасывание. Пероральная биодоступность составляет 50—60 %. Всасывание завершается через 6 ч после приема. Плазменная концентрация достигает 1 —2 мкг/мл через 1 —2 ч после приема внутрь дозы 500—1000 мг. С плазменными белками метформин практически не связывается.
- Распределение. Средний кажущийся объем распределения колеблется от 63 до 276 л/кг.
- Выведение. Период полувыведения из плазмы составляет от 1,5 до 1,8 ч. Он увеличен у пациентов с почечной патологией и коррелирует с клиренсом креатинина. Метформин быстро выводится почками. Более 80 % вещества выводится из организма в неизмененном виде.
ж) Взаимодействие лекарственных средств. Алкоголь потенцирует антигипергликемический и гиперлактатемический эффекты метформина. Катионные средства (например, амилорид, дигоксин, морфин, прокаинамид, хинидин, хинин, ранитидин, триамтерен, триметоприм и ванкомицин), выводимые путем почечно-канальцевой секреции, теоретически могут взаимодействовать с метформином путем конкуренции за общие почечно-канальцевые транспортные системы.
Некоторые лекарства склонны провоцировать гипергликемию, нейтрализуя в результате его сахаропонижающее действие (например, пероральные контрацептивы, фенитоин, никотиновая кислота, симпатомиметики, блокаторы кальциевых каналов и изониазид).
з) Механизм действия. Считается, что метформин ингибирует образование глюкозы в печени и повышает чувствительность периферических тканей к инсулину. Секреции последнего он не стимулирует, поэтому не возникает опасности гипогликемии. Метформин благотворно влияет также на плазменные концентрации липидов и способствует уменьшению массы тела.
Практически всеми авторами в качестве главных побочных эффектов этого средства указываются снижение аппетита, тошнота и диарея.
и) Клиническая картина отравления метформином. Метформин может провоцировать лактат-ацидоз, иногда завершающийся летальным исходом. Оценочная вероятность вызываемого метформином лактат-ацидоза в 10—20 раз ниже, чем при использовании фенформина (0,03 случая на 1000 пациентов в год). Развитию лактат-ацидоза способствует главным образом нарушение почечной функции.
К другим предрасполагающим состояниям относятся дисфункция печени, сердечная недостаточность и злоупотребление алкоголем. Ранние симптомы лактат-ацидоза включают тошноту, рвоту, диарею и боль в нижней части живота. Одним из ранних признаков лактат-ацидоза бывает диагноз некетонного метаболического ацидоза. Подтверждают диагноз путем определения концентрации лактата в крови или плазме. Целесообразно измерить анионный дефицит. Лечат лактат-ацидоз введением бикарбоната, глюкозы и жидкости. Иногда требуется неотложный гемодиализ.
Желудочно-кишечные симптомы появляются примерно у 20 % пациентов и включают металлический привкус во рту, вздутие живота, тошноту, рвоту, диарею и анорексию.
к) Лабораторные данные отравления метформином:
- Аналитические методы. Высокоспецифичными и чувствительными методами определения метформина служат газожидкостная хроматография, жидкостная хроматография высокого давления и масс-фрагментография. Предел выявления соответствует 50 мкг/л.
- Уровни в крови. Средние терапевтические концентрации в плазме составляют от 1 до 2 мг/л. Их мониторинг не имеет большой клинической значимости. Корреляции между плазменными концентрациями лактата и метформина при терапевтическом уровне последнего не наблюдается.
- Аномалии. Гипогликемии не возникает при приеме одного лишь метформина, однако она возможна при сочетании его с сульфанилмочевинным средством и/или алкоголем.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравление гипогликемическими препаратами сульфанилмочевины и их побочные эффекты
В настоящее время пероральные гипогликемические средства представлены двумя основными группами — сульфанилмочевинными средствами и бигуанидами.
Сознательная передозировка пероральных гипогликемических лекарств, по-видимому, встречается среди диабетиков чаще, чем самоотравление инсулином. Кроме того, существуют "искусственные пероральные гипогликемики", причем часто среди медицинского персонала. Изредка к неожиданному и невольному гипогликемическому эффекту приводит путаница с названиями препаратов.
Наконец, есть возрастной предел, за которым терапевтическая доза может вызвать тяжелую гипогликемиче-скую реакцию с сопутствующими ей расстройствами нервной системы, после чего пациент, если не умрет, останется неврологическим инвалидом, даже восстановив эвгликемию.
Передозировки пероральных гипогликемических средств и инсулина у диабетиков и недиабетиков, вероятно, случаются чаще, чем регистрируются, поскольку не во всех случаях пострадавшие обращаются к врачу. Не всегда упоминается наличие у пациента с гипогликемией диабета, а суицидальные попытки иногда не способны распознать даже родные, друзья и врачи.
Гипогликемический больной в коме бывает похож на пострадавшего от инсульта, уремии или травмы, причем эти патологии у него тоже могут присутствовать. Кроме того, нельзя исключить одновременной передозировки, скажем, инсулина, алкоголя и салицилатов. Салицилатная и алкогольная передозировки бывают причиной гипогликемии или способствующим ей фактором у детей, а алкогольная передозировка — у подростков.
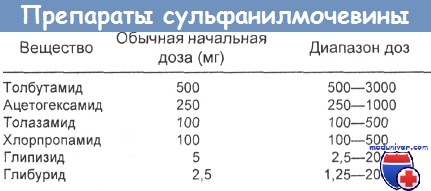
а) Терапевтическая доза. Терапевтические дозы сульфанилмочевинных средств приведены в таблице ниже.
б) Токсичная доза. Продолжительная гипогликемическая реакция может наблюдаться после относительно низкой дозы сульфанилмочевинных средств у пациентов с нарушениями метаболизма или выделения этих веществ, с пониженным запасом гликогена или в условиях пролонгированной и избыточной секреции инсулина.
Эти состояния особенно выражены при:
(1) поражениях печени, способных предрасполагать как к сокращению запасов гликогена (цирроз, неполноценное питание), так и к замедлению метаболической инактивации лекарств;
(2) почечной патологии, когда решающую роль играет нарушение экскреции сульфанилмочевинных средств;
(3) инсулиномах;
(4) приеме других веществ (салицилатов, алкоголя);
(5) диарее;
(6) недавно перенесенных инсультах;
(7) недавних кардиологических патологиях.
Симптомы тяжелой гипогликемии, требующей госпитализации, нередко развиваются у пациентов, месяцами принимающих постоянную дозу лекарства.
в) Токсикокинетика. Сульфанилмочевинные средства быстро всасываются в желудочно-кишечном тракте, переносятся в кровь в виде связанных с белками комплексов и интенсивно метаболизируются в печени (за исключением хлорпропамида). Между этими веществами наблюдаются значительные различия в их печеночном метаболизме и почечном клиренсе, т. е. факторах, снижающих их равновесный сывороточный уровень. Метаболиты бывают биологически активными, так что может наблюдаться расхождение между плазменным периодом полужизни исходного лекарства и степенью наблюдаемой гипогликемии.
В таблице ниже обобщены данные по фармакокинетике сульфанилмочевинных соединений первого и второго поколений.

г) Взаимодействие лекарственных средств. Взаимодействие сульфанилмочевинных соединений с другими лекарствами наблюдается как на фармакокинетическом (например, изменение всасывания с белками, почечного выведения), так и на фармакодинамическом (например, изменение уровня глюкозы в крови путем влияния на секрецию и действие инсулина) уровне.
Такие взаимодействия представлены в таблице ниже.
Глибурид и глипизид связываются с альбумином в других участках, чем средства первого поколения, поэтому их вытеснение из белковых комплексов такими веществами, как кумарины, гепарин и фенилбутазон, менее вероятно. Взаимодействие с алкоголем (хлорпропамид-но-алкогольный прилив) может напоминать наблюдающийся после приема дисульфирама, но применительно к сульфанилмочевинным средствам второго поколения такой проблемы не возникает.
д) Беременность и лактация. В первые дни жизни у новорожденных может развиваться тяжелая гипогликемия. Сульфанилмочевинные средства проходят через плаценту и стимулируют выделение инсулина из поджелудочной железы плода; однако гипогликемия проявляется только после рождения, когда одновременно поступающая через плаценту материнская глюкоза уже не способна ее компенсировать.
е) Механизм действия. Сейчас считается, что у сульфаниламидных препаратов несколько механизмов действия:
1. Сульфанилмочевинные средства вызывают деполяризацию мембраны бета-клеток островков Лангер-ганса путем повышения ее проницаемости для ионов кальция и калия. Это приводит к высвобождению в кровоток уже синтезированного инсулина и наблюдается главным образом у инсулиннезависи-мых диабетиков.
2. Возможно, сульфанилмочевинные средства снижают выход глюкозы из печени, однако четкие доказательства этого отсутствуют.
3. Возможно, сульфанилмочевинные средства усиливают связывание инсулина с его рецепторами. Согласно одной из современных точек зрения, резистентность к инсулину развивается дистальнее места его связывания с рецепторами, хотя убедительных доказательств этого еше не получено. Панкреатические эффекты преобладают при остром применении сульфанилмочевинных средств и зависят от присутствия функционирующих бета-клеток.
Не исключено, что при хроническом приеме или передозировке эти вещества сильнее действуют за пределами поджелудочной железы, потенцируя, в частности, влияние инсулина на печень, ингибируя вызываемый глюкагоном печеночный глюконеогенез, стимулируя поступление глюкозы в мышцы и, возможно, влияя на экскрецию инсулина.
4. Возможно, сульфанилмочевинные средства увеличивают внутриклеточные уровни АМФ; известно, что они потенцируют аденилциклазу и ингибируют фосфодиэстеразу в клетках островков Лангерганса.
5. Возможно, косвенно сульфанилмочевинные средства стимулируют секрецию инсулина, подавляя высвобождение глюкагона и соматостатина из альфа- и дельта-клеток поджелудочной железы.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Сахарный диабет — синдром, при котором в организме человека наблюдается хроническое повышение сахара в крови. Болезнь связана с абсолютным или относительным дефицитом инсулина. Приводить к этому состоянию могут разные факторы: наследственные и внешние (неконтролируемый лишний вес, гипертония). Вот почему есть множество видов сахарного диабета и болезнь может протекать у каждого по-разному.
Наиболее распространены два вида диабета: 1 и 2 типы.
Этот вариант встречается чаще, как правило, у людей после 40 лет. Заболевание 2 типа связано с абсолютным или с относительным дефицитом инсулина (инсулинорезистентностью). Это означает, что в организме вырабатывается достаточное количество инсулина или даже его избыток, но он не работает.
Диабет 2 типа, по словам врача, более сложный для выявления. Он долго может протекать бессимптомно.
Со временем больного могут начать беспокоить:
- сильная жажда и частые мочеиспускания;
- бессонница ночью;
- усталость, разбитость и сонливость днем.
Также первые признаки сахарного диабета включают:
- медленное заживление ран;
- ухудшение зрения;
- эпизодические или постоянные головокружения;
- онемение конечностей или покалывание в них;
- дерматиты.
Возникнет болезнь или нет, зависит от наследственной предрасположенности к метаболическим нарушениям и образа жизни человека (его активности и питания). Если есть предрасположенность к болезни, а также ожирение или гипертония, но человек не контролирует давление и не борется с лишним весом, то диабет обязательно возникнет. Причем в тяжелой форме.
— Около 80-85% моих пациентов с диабетом 2 типа страдают ожирением.
Риск развития заболевания 2 типа есть также у женщин, которые рожают ребенка весом более 4-4,5 килограмма. Если малыш был рожден с весом меньше 2 килограммов 800 граммов, то после 40 лет человек тоже имеет риск заболеть диабетом 2 типа.
А вообще болезнь не зависит от пола. Болеют и мужчины, и женщины. Просто представительницы прекрасного пола чаще обращаются к врачу, а мужчины тянут, усугубляя состояние.
Имеет значение и количество вирусных инфекций, которые ослабляют иммунитет, и число стрессов.
Профилактикой может быть:
- Ходьба — минут 30-40 в день.
- Домашняя гимнастика
- Водные процедуры
В качестве профилактики болезни нужно обращать внимание на питание. Оно должно быть здоровым и включать в себя растительную клетчатку. Клетчатка содержится в отрубях, свежих овощах, хлебе грубого помола. Такое питание поможет значительно снизить инсулинорезистентность.
Кроме того, важно снижать потребление простых углеводов (фрукты, булочки, конфеты), которые дают быстрое повышение сахара в крови. Нежелательно во второй половине дня есть ягоды (вишню, клубнику). Лучше потреблять такую пищу с утра.
Болезнь, как правило, развивается резко. Меняется кислотно-щелочной состав крови. Люди часто даже теряют вес.
На фоне полного здоровья могут появиться такие признаки:
- жажда, потребление большого количества воды. Соответственно, увеличивается и объем выделяемой мочи (полиурия);
- снижение веса;
- постепенное снижение аппетита;
- сильная усталость и слабость;
- зуд кожи;
- постоянные головные боли;
- повышение артериального давления;
- нарушения зрения.
— Что касается питания при 1 типе диабета, обязателен расчет количества съеденных углеводов. Это необходимо для грамотного расчета инсулина, который вводится в организм больного. Подобные манипуляции производит врач, объясняя все каждому конкретному пациенту.
С другой стороны, подобные явления нередко развиваются и при других патологиях, поэтому постановкой диагноза и определением разновидности СД должен заниматься врач, а не сам пациент.
Читайте также:

