Отравления детей при обтирании спиртом
Обновлено: 24.04.2024
Наши дети очень любознательны и любопытны. Они познают мир и стараются всё оценить на вкус. К сожалению, детское любопытство и родительская невнимательность часто становится предвестником беды — отравления у ребёнка.
Пищевое отравление у ребёнка возникает при употреблении некачественной еды или продуктов, обсеменённых микроорганизмами или грибками.
В детских коллективах случаются и массовые отравления, например, сальмонеллёз.
Отравление у ребёнка делится на периоды:
- бессимптомный период — время с момента попадания ядовитого вещества в организм до начальных проявлений отравления (температуры, рвоты, поноса); — период с момента, когда яд уже всосался в кровь, до полного удаления токсичного вещества из организма. Именно на этом этапе важно оказать своевременную и правильную помощь ребёнку. В противном случае возможны нарушения функции различных внутренних органов и мозга.
После отравления у ребёнка могут возникнуть коварные последствия — осложнения: почечная или печёночная недостаточность, нарушения со стороны нервной системы, сердца, лёгких.
После пищевого отравления работа внутренних органов восстанавливается. Продолжительность периода зависит от степени тяжести интоксикации, своевременности лечения и сопутствующих заболеваний ребёнка.
Признаки отравления

Внезапное ухудшение состояния здоровья ребёнка – рвота и понос, врачи расценивают как возможное отравление детей.
- рвота без поноса может быть признаком отравления никотином;
- расширение зрачков бывает при отравлении спиртом;
- нистагм или косоглазие — при отравлении мухоморами;
- суженные зрачки — признак отравления опиатами;
- нарушение восприятия цвета — отравление угарным газом;
- паралич, двоение в глазах — симптомы ботулизма;
- слепота — отравление метиловым спиртом;
- понос, боль в области живота и рвота сопровождают отравление пищей. При обсеменении продуктов бактериями повышается температура. При отравлении у ребёнка наблюдаются головная боль, сонливость, плохой аппетит.
Как лечить отравление у ребёнка?

Терапия состоит из основных направлений:
- Предотвратить всасывание яда в кровь;
- Применение противоядия (антидота);
- Выведение ядовитого соединения из организма;
- Лечение симптомов отравления.
Трудности лечения детей до года связаны с недостаточной функцией почек и печени — органов, отвечающих за обезвреживание токсинов и их выведение из организма.
Важно знать
Не зависимо от вида растительного яда, начинать лечить отравление у детей необходимо с промывания желудка.
Объем воды, необходимой для промывания: 3 года - 6 лет: берётся 16 мл воды на килограмм веса ребёнка, 7 лет и старше — 14 мл на килограмм веса. После очищения желудка от остатков пищи дать ребёнку сорбент Энтеросгель.
Лечить отравление у детей надо как можно быстрее. До прихода врача необходимо компенсировать утерянную со рвотой и диареей жидкость — отпаивать малыша. Это также позволит быстро вывести токсины из организма. Питье даётся по несколько чайных ложек каждые 5-10 минут.
Применяются аптечные растворы (регидрон и другие), кипячёная вода, морковно-рисовый или изюмный отвары.
Температура при отравлении у ребёнка ликвидируется приёмом жаропонижающих средств.
Если кроха находится на грудном вскармливании, помимо молока следует поить его кипячёной водой. А спустя какое-то время после пищевого отравления, можно вернуться к обычному режиму кормления.
Пищевое отравление у ребёнка грибами, ядовитыми растениями, химическими веществами лечится в условиях стационара.
Диета при отравлении у ребёнка
Начать диетотерапию нужно с голодания. У ребёнка до 1 года, находящегося на естественном вскармливании, пропускаются несколько кормлений. Детям постарше пища предлагается после исчезновения рвоты.
Чем кормить ребёнка при отравлении?
Пища должна щадить желудок и кишечник — это обязательное требование к диетическим блюдам.
Педиатры знают, чем кормить ребёнка при отравлении, чтобы обеспечить организм питательными веществами и дать возможность восстановиться после интоксикации. Детям, которые раньше получали прикорм, дают рисовую или гречневую кашу, приготовленную на молоке с водой в равных пропорциях. Каши протирают и разбавляют горячим молоком. Через несколько суток можно давать пюре из овощей. Через 3-4 дня — детский творог. Постепенно в диету вводятся рыба и мясо в виде суфле.
Детям старше года можно дать биокефир или биойогурт: они обеспечат восстановление микрофлоры толстого кишечника после интоксикации. Диета расширяется быстрее. Супы, пюре, мясо, рыба, каши протираются через сито.
Что можно есть при отравлении ребёнку во время рвоты?
Для поддержания водно-солевого равновесия, малыша следует поить чаем, отваром плодов шиповника, подсоленной или минеральной водой, компотом из сухофруктов. Кормить только после устранения рвоты.
Педиатр Комаровский считает, что не стоит насильно кормить ребёнка. Блюда в детском меню должны содержать витамины и легко усваиваться, а питье должно быть насыщенным.
Что можно кушать при отравлении в период диареи?
В меню не должны входить продукты, оказывающие слабительный эффект и усиливающие газообразование. В этот период нельзя: выпечку, цельное молоко, чёрный хлеб.
В зависимости от диагноза, основных симптомов, и лечение диетой может существенно отличаться. В некоторых случаях рекомендуется лечебное голодание. После него постепенно вводятся домашние сухарики, овсяная и рисовая каши. Первые сутки ребёнка кормят часто маленькими порциями.
- Что кушать разрешается? Можно картофельное пюре, рисовую кашу, белые сухари, чай.
- Что есть категорически запрещено: свежая выпечка, макароны, шоколад, мороженое, чипсы.
Диета должна соблюдаться около двух недель, далее ребёнок постепенно возвращается к обычному меню.
Чем кормить ребёнка после отравления?

Блюда тёплые, протёртые или подаются в измельчённом виде — протираются через сито или обрабатываются в блендере.
Что можно есть после отравления? Для этого прекрасно подходят готовые детские продукты: мясные и рыбные суфле, пюре из овощей, каши или блюда домашнего приготовления в отварном виде или на пару. Напротив, следует исключить: огурцы, помидоры, капусту, пшеничную, перловую каши.
Что можно кушать после периода интоксикации? В восстановительном периоде меню состоит из: отварного куриного мяса, гречневой каши, натурального йогурта, нежирной рыбы, кефира.
Период диеты — 2-3 недели с момента отравления у детей.
Лечение в домашних условиях с помощью диетического питания поможет избежать хронических заболеваний органов пищеварения и других осложнений.
Теперь поговорим о то, что делать, пока вы ждёте врача. Итак.
Первая помощь при отравлении ребёнка
При отравлении грибами, ягодами или лекарствами необходимо вызвать у ребёнка рвоту, надавливая на корень языка. Промыть желудок тёплым раствором поваренной соли (на 1 стакан воды 2 - 4 чайные ложки соли) до чистых промывных вод. Объем жидкости для промывания желудка не должен быть больше 3 литров.
Что дать ребёнку при отравлении?
После промывания желудка для поглощения оставшегося яда внутрь вводятся энтеросорбенты.
Их нужно применять, как средство первой помощи при любом пищевом отравлении! Но при этом необходимо знать допустимые дозировки и предпочтительную лекарственную форму сорбента. Например, традиционный активированный уголь может повредить слизистую желудка маленьких детей.
Современные кремнийсодержащие сорбенты (например, Энтеросгель) обладают высокой сорбционной активностью, выпускаются в форме геля и с успехом применяются в педиатрии. Энтеросгель впитывает не только патогенные бактериальные клетки, но и их токсины, вторичные медиаторы воспаления, не задерживается в пищеварительной системе, не всасывается, подходит для длительной терапии и не окрашивает стул, что особенно важно при диагностике.
Как принимать Энтеросгель детям?
Детям рекомендуется принимать Энтеросгель 3 раза в сутки:
- 5 - 14 лет — десертная ложка;
- 2 года - 5 лет — чайная.
- При тяжёлых острых отравлениях врачи допускают двукратное увеличение дозировки.
Энтеросгель должен быть в каждой домашней аптечке, особенно летом!
Через несколько часов, уже в больнице, врачи повторяют ребенку промывание желудка, после чего дают солевое слабительное (магния сульфат в дозе 15 - 20 г в 100 мл воды).
Если причина интоксикации достоверно известна — в раннем периоде отравления проводится антидотная терапия — в организм вводится противоядие. Например, этиловый спирт применяется при отравлении древесным спиртом, грибной яд бледной поганки обезвреживается липоевой кислотой, при укусах ядовитых змей вводится специфическая противозмеиная сыворотка.
Удаление всосавшегося в кровь яда проводят с помощью форсированного диуреза (введение жидкостей на фоне мочегонной терапии), гемосорбции, плазмафереза, гемодиализа.
При нарушениях жизненно важных функций организма проводится лечение судорожного синдрома, комплекс противошоковых мероприятий и т.д.
Отравление изопропиловым спиртом и его лечение
В больницах изопропиловый спирт, или изопропанол (ИПС), часто подкрашивают синим, чтобы отличить его от многих других прозрачных бесцветных жидкостей; в связи с этим у людей, пьющих спиртовые суррогаты, он получил название blue heaven ("голубые небеса").
а) Токсикокинетика изопропилового спирта:
- Всасывание. Прием внутрь 1 унции (28 мл) 70 % изопропилового спирта (ИПС) (0,4 мл/кг) добровольцами привел к его пиковой сывороточной концентрации около 28 мг/100 мл через 30 мин; пиков вый сывороточный уровень ацетона — примерно 34 мг/100 мл — был отмечен только приблизительно через 4 ч, а положительная реакция на него мочи — уже через 3 ч, причем иногда она сохраняется до 24 ч с момента потребления.
Ацетон в сыворотке выявляется к концу первого получаса. Если по истечении этого периода его не обнаружено, экспозиция к И ПС маловероятна. Сильная передозировка может замедлить всасывание. Всасывание через кожу, вероятно, незначительно, но при продолжительном контакте чревата интоксикацией.
б) Лабораторные данные отравления изопропиловым спиртом:
- Уровни в крови. При одном и том же уровне в крови изопропилового спирта (ИПС) и этанола первый примерно в 2 раза токсичнее.
- Эндогенное образование изопропанола. Изопропиловый спирт (ИПС) может обнаруживаться в крови не контактировавших с ним ацетонемических больных инсулинзависимым сахарным диабетом (I типа) с гипергликемией и, обычно, ацидозом. Это наводит на мысль о превращении ацетона в ИПС в физиологических условиях, связанных с повышенным уровнем восстановленного никотинамидадениндинуклеотида (НАДН).
Сывороточные уровни ИПС до 29,7 мг/100 мл наблюдались у таких пациентов при концентрации ацетона до 32,1 мг/100 мл. Хронический алкоголизм, который тоже, как известно, повышает уровень НАДН, может вести к развитию ацетонемии (например, при обусловленном плохим питанием кетозе) и теоретически к накоплению в крови выявляемых концентраций изопропилового спирта (ИПС). Впрочем, этот вывод требует клинического подтверждения.
- Ацетон. Концентрация эндогенного ацетона в крови здоровых людей варьирует от 0,1 до 0,5 мг/100 мл. Его самый высокий уровень в рандомизированной выборке из 500 проб в одной серии составлял 6 мг/100 мл. Токсичным считается показатель 20—30 мг/100 мл. Сообщалось о летальной концентрации 55 мг/100 мл, однако другие авторы отмечали уровень ацетона выше 200 мг/100 мл в нелетальных случаях приема изопропанола внутрь.
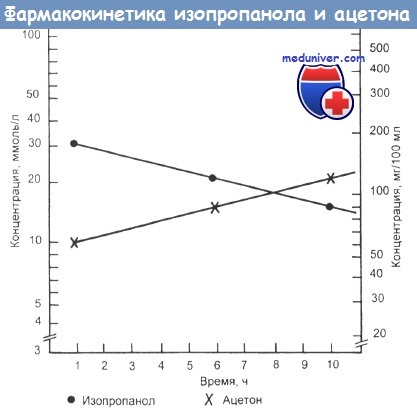
в) Клиника отравления изопропиловым спиртом. Ингаляция 70 % изопропилового спирта (ИПС) новорожденным обусловила седативный эффект, гипотензию, цианоз, брадикардию, асистолию и смерть. Период полувыведения изопропилового спирта (ИПС) составил 9,6 ч.
г) Аномалии изопропилового спирта (ИПС):
- Осмоляльный интервал. Причиной увеличения осмоляльного интервала у алкоголиков может стать, кроме ИПС, повышение уровней эндогенных глицерола, ацетона и его метаболитов. Прежде чем начать алкогольную терапию и/или гемодиализ у пациентов, страдающих метаболическим ацидозом с повышением одновременно анионного и осмоляльного интервалов, надо исключить алкогольный ацидоз и лактат-ацидоз.
Участие этанола в возрастании осмоляльного и анионного интервалов можно оценить по начальному сывороточному уровню этого спирта. Каждые 10 мг/100 мл этанола добавляют к осмоляльности сыворотки 2,3 мосм/кг Н2О. ИПС может повысить осмоляльный интервал и индуцировать кетоз, поскольку метаболизируется до ацетона, однако метаболический ацидоз он вызывает редко.
д) Лечение отравления изопропиловым спиртом. Высокие дозы активированного угля могут адсорбировать значительное количество изопропилового спирта (ИПС) и ацетона.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Клиника отравления алкоголем и алкоголизма
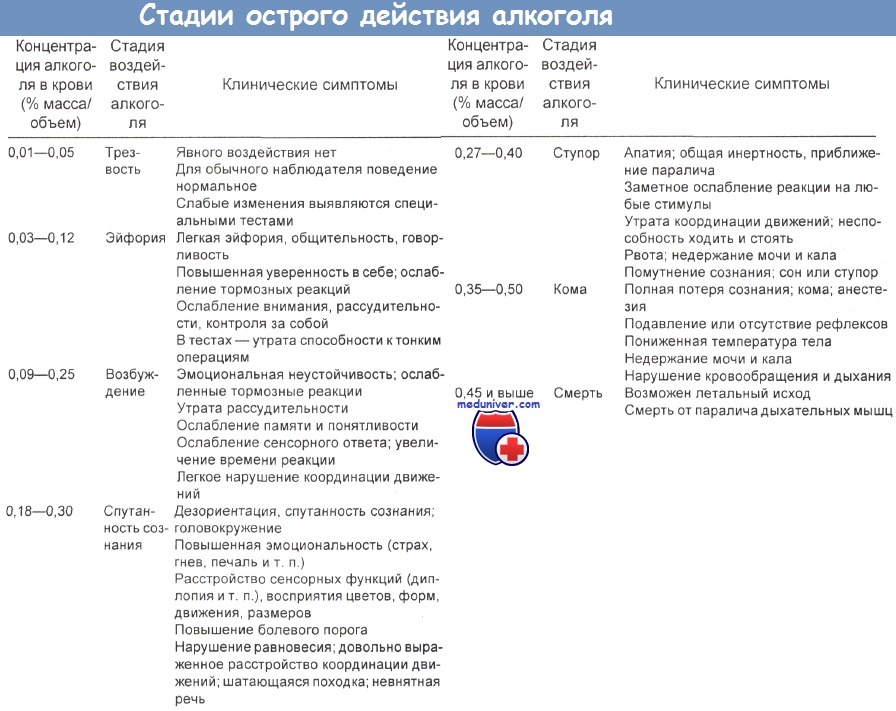
а) Острая интоксикация алкоголем (этанолом):
- Дети. У маленьких детей после применения пропитанных спиртом марлевых компрессов описана чрескожная алкогольная интоксикация. Контакт с кожей содержащих алкоголь наружных средств может привести к химическим ожогам. При алкогольном отравлении у детей с концентрацией в крови этанола и потерей сознания могут коррелировать метаболический ацидоз и снижение рН крови. У детей в возрасте до 5 лет самый распространенный симптом такой интоксикации — гипогликемия. Сахаропонижающий эффект этанола не зависит от дозы.
К индуцированной им гипогликемии может предрасполагать его потребление натощак. Важным сопутствующим симптомом является гипокалиемия. Злоупотребление алкоголем отмечается даже у очень маленьких детей.
- Взрослые. Этанол действует как избирательный депрессант центральной нервной системы (ЦНС) в низких дозах и как общий депрессант в высоких. Сравнение когнитивных и психомоторных показателей при его уровнях в крови 90 и 135 мг/100 мл во втором случае демонстрирует существенное ослабление внимания, собранности и координации движений при увеличении времени реакции.
При этих же концентрациях различий в зрительной и вербальной памяти не отмечается. Сначала этанол вызывает эйфорию, которая прогрессирует до потери контроля над собой, поведенческих отклонений, болтливости, невнятной речи, атаксии, нарушений походки, раздражительности, сонливости и, наконец, ступора и комы. С симптомами поражения ЦНС могут сочетаться прилив крови к лицу, расширение зрачков, потливость и желудочно-кишечные расстройства. Изредка возникает частично опосредованная гистамином алкогольная крапивница.
Этанол может вызывать аритмии (например, фибрилляцию предсердий) как у нетолерантных любителей выпить, так и у хронических алкоголиков. Он расширяет вены, что у здоровых взрослых после острого употребления алкоголя приводит к снижению преднагрузки, постнагрузки и системного сосудистого сопротивления. После поправки на эти факторы становится очевидным также его угнетающее действие на миокард.
Толерантность ослабляет острое действие этанола, но может обострить его хронические метаболические эффекты. Всех пациентов в состоянии острого опьянения необходимо обследовать на наличие травмы (например, субдуральной гематомы), фоновой болезни и одновременного потребления психоактивных средств и токсичных спиртозаменителей (метанола, этиленглико-ля и т. п.).

б) Хронический алкоголизм (этанолизм). В 1972 г. Национальный совет по алкоголизму предложил критерии диагностики этого расстройства. Недавно они были модифицированы.
Алкоголизм — это первичное хроническое заболевание, на развитие и проявления которого влияют генетические, психологические и средовые факторы. Часто болезнь прогрессирует до летального исхода. Она характеризуется нарушением контроля над потреблением спиртного, приемом алкоголя в качестве лекарственного средства, продолжением пьянства, несмотря на его отрицательные последствия и расстройством мышления, прежде всего в сторону отрицания этой болезни. Любой из этих симптомов может проявляться как постоянно, так и периодически.
- Нервная система. Наблюдаются нарушение способности к тонким двигательным операциям и когнитивной функции, периферическая двигательная/сенсорная невропатия и синдром Вернике — Корсакова. Двигательные расстройства перечислены в таблице ниже. Данные по потреблению алкоголя наводят на мысль о некотором защитном действии его небольших доз (менее 390 г/нед) на церебральные сосуды, однако большое количество (более 400 г/нед), по-видимому, предрасполагают как к геморрагическому, так и к негеморрагическому инсульту.
- Пищеварительный тракт. Острый панкреатит может сочетаться с ретинопатией, характеризующейся множественными "ватообразными" бляшками. Не исключено нарушение зрения.
- Печень. Катамнестическое исследование, проведенное на базе многих клиник, показывает, что примерно у половины хронических алкоголиков с алкогольным гепатитом по следний прогрессирует до цирроза печени. Присутствие или отсутствие телец Маллори не коррелирует ни с тяжестью состояния, ни со смертностью пациентов, страдающих алкогольным гепатитом и циррозом. По поводу обратимости цирроза и снижения летальности при отказе от алкоголя существуют противоречивые мнения.
К факторам, влияющим на смертность, относятся возраст пациента, его раса, протромбиновое время, уровень аланин-аминотрансферазы, соотношение активности этого фермента и аспартат-аминотрансферазы, асциты, степень патогистологических изменений, употребление алкоголя перед госпитализацией и клиническая тяжесть болезни. Проф. Sheila Sherlock считает, что минимальное потребление алкоголя, ведущее к заметному поражению печени, составляет 16 его единиц ежедневно в течение 5 лет (1 алкогольная единица соответствует 10 г этанола, что эквивалентно 28 мл водки или сходного по крепости напитка, 85 мл сухого вина или 230 мл пива).
- Мышцы. Возможно развитие слабости проксимальных мышц с повышением сывороточного уровня креатинкиназы и миоглобинурией. Миопатия обычно наблюдается у алкоголиков среднего возраста, пьющих уже многие годы. Считается, что ее вероятность выше у мужчин с массой тела 70 кг, которые выпивают ежедневно более 300 г виски (120 г этанола) на протяжении 20 лет (общая доза 876 кг спирта).
- Двигательные расстройства. Двигательные расстройства, сочетающиеся с алкоголизмом, перечислены в табл.ице ниже.
- Гематологические аномалии. Гематологические эффекты алкоголизма на уровне тромбоцитов, эритроцитов и неитрофилов представлены в таблицах ниже.


- Дисфункция сердца. "Синдромом праздничного сердца" называют наджелу-дочковую аритмию, индуцированную высокими дозами спиртного (более 6 порций в день). Чаще всего встречается фибрилляция предсердий, но наблюдались также трепетание предсердий, предсердная тахикардия, узловая пароксизмальная тахикардия и множественные предсердные экстрасистолы.
Часто первой жалобой становится изолированный эпизод предсердной фибрилляции. Сердечная декомпенсация может проявиться только после 10— 12 лет интенсивного употребления алкоголя (примерно 200 мл виски или водки ежедневно). Затем более явной становится право- и левосторонняя сердечная недостаточность. К ранним электрокардиографическим изменениям относятся гипертрофия левого желудочка с аномальными зубцами T и специфическими аномалиями интервала ST—T. Некоторые характерные отклонения обнаруживаются при биопсии миокарда. Лечение должно включать воздержание от спиртного, ограничение соли в рационе, мочегонные средства, дигоксин, сосудорасширяющие средства, возможно, ингибиторы ан-гиотензинпревращающего фермента и тиамин.
Первичные желудочковые аритмии, прогрессирующие до фибрилляции, вероятно, отчасти объясняют случаи внезапной смерти алкоголиков. Пониженная изменчивость частоты сердечных сокращений — признак сердечно-вагусной невропатии и один из факторов повышенного риска смерти после инфаркта миокарда — относится к сравнительно распространенным особенностям зависимых от алкоголя лиц. Большинство эпизодов аритмии завершается в течение 24 — 48 ч либо спонтанно, либо после лечения бета-блокаторами в сочетании с адекватными седатацией, регидратацией и устранением калиевого и магниевого дефицитов.
Стандартное анкетирование на алкоголизм должно быть проведено со всеми пациентами, у которых отмечается не объяснимая иной этиологией тахиаритмия.
- Алкогольная кардиомиопатия. Алкогольная кардиомиопатия некоторыми своими чертами сходна с сердечно-недостаточной формой бери-бери, наблюдаемой у алкоголиков с неполноценным питанием и авитаминозом. Для нее также характерны расширение полостей сердца, тахикардия, повышенное венозное давление и периферический отек. Однако у пациентов с недостаточностью тиамина наблюдаются высокий сердечный выброс и теплые конечности, тогда как у хронических алкоголиков сердечный выброс понижен и сократимость желудочков ослаблена.
Способствовать развитию кардиомиопатии у определенных групп хронических алкоголиков может потребление в составе спиртного некоторых токсичных веществ, например хлорида кобальта (смертельно опасная добавка к пиву для стабилизации пены), соединений мышьяка (хроническая интоксикация у любителей некоторых вин) и свинца (загрязнение самогона при некоторых способах его изготовления). У ряда пациентов алкогольная кардиомиопатия отчасти обусловлена гипокалиемией, гипофосфатемией и гипомагниемией. Судя по данным одного контролируемого исследования, женщины более предрасположены к алкогольным кардиомиопатии и миопатии, чем мужчины.

- Сердечная проводимость. Самая распространенная причина смерти алкоголиков — сердечно-сосудистая недостаточность, однако этанол может защищать от ишемической болезни сердца. Удлинение интервала Q— Т у некоторых пациентов с алкогольным поражением печени сочетается с неблагоприятным прогнозом, особенно с риском внезапной кардиогенной смерти.
- Гипертензия. В острой стадии воздействия алкоголь вызывает слабое понижение кровяного давления. Продолжительное потребление его в количестве, превышающем 2 обычные порции в сутки (1 порция соответствует 10 — 12 г этанола), приводит к зависимому от дозы повышению кровяного давления.
- Кости. Переломы костей тазобедренного сустава. Нарушения остеогенеза и переломы, особенно позвоночника и ребер, сочетаются с остеопорозом, а не с остеомаляцией; в крови выявляются метаболиты витамина D. Роль паратгормона и кальцитонина в развитии костной патологии у алкоголиков еще не установлена.
- Иммунная система. В таблице ниже обобщено влияние этанола на клеточный и гуморальный иммунитет.


- Транзиторный гипопаратиреоз. Кратковременный прием алкоголя ведет к ослаблению секреции паратгормона, что по крайней мере отчасти может объяснять транзиторные гипокальциемию, гипер-кальциурию и гипермагниемию после употребления спиртного.
- Дефицит магния. Алкоголизм, вероятно, является важнейшей причиной дефицита магния. Алкоголики потребляют мало магния с пищей, больше нормы выделяют его с мочой и отличаются пониженным уровнем альбумина (при циррозе печени), необходимого для связывания этого катиона. Сывороточная концентрация магния не всегда отражает такой дефицит. Гипомагниемия может присутствовать, но ее уровень не позволяет достаточно точно судить о недостатке этого элемента в организме. Дефицит магния препятствует действию тиамина. Для профилактики синдрома Вернике — Корсакова магний и тиамин надо вводить вместе. Внутривенно 30 % раствор вливают медленно, чтобы избежать боли и флебосклероза. При опасных для жизни состояниях (например, аритмии) MgSО4 можно вводить в дозах до 4 г в течение 3 — 4 мин.

- Почки. При хроническом алкоголизме наблюдаются различные аномалии почечных канальцев, независимые от хронической болезни печени, панкреатита и острого некроза скелетных мышц и сопровождающиеся нормальной клубочковой фильтрацией.
Эти аномалии обратимы: они исчезают через 4 нед воздержания от спиртного, даже если им злоупотребляли в течение многих лет.
- Алкогольная пеллагрическая энцефалопатия. Недавние исследования показывают, что у некоторых алкоголиков, получавших тиамин и пиридоксин без ниацина, развивается вторичная пеллагра, выражающаяся в спутанности или помрачении сознания; гипертонии, препятствующей движениям конечностей; а также миоклонии. Такие симптомы могут развиваться в течение нескольких недель или после нескольких дней госпитализации и кажущегося выздоровления от энцефалопатии Вернике. Лечение ниацином иногда приводит к резкому улучшению состояния. Возможно, стимуляция метаболических процессов в результате устранения дефицита пиридоксина и тиамина усугубляет относительный дефицит ниацина.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Пищевое отравление чаще всего случается в жаркое время года, когда не соблюдаются правила хранения продуктов, а также тогда, когда люди пренебрегают правилами личной гигиены и обработки еды. В критических ситуациях, когда температура тела не сбивается и стремится к отметке 40, а также когда рвота и понос не прекращаются необходимо вызывать скорую помощь. В этой статье мы рассмотрим, как лечить отравление в домашних условиях, рекомендуемую диету и лекарственные препараты.
Чтобы правильно определить лечение, необходимо понимать симптоматику, и через сколько проявляется отравление. Первые признаки могут наступить буквально через 15 минут после приема интоксикационного продукта, но не более чем через сутки. Сколько длится отравление, зависит от скорости оказанной помощи, а также количества принятых сорбентов и вспомогательных веществ.
- тошнота
- рвота и понос
- боли, рези, тяжесть в области желудка
- повышение температуры
- воспаление кишечника проявляется наличием слизи в стуле
Повышение температуры тела является естественной реакцией на воспаление в организме, при этом важно понимать, какое допустимое значение температуры при отравлении – не выше 39 градусов. Если показатели выше или симптомы не проходят дольше трех суток, стул имеет зеленоватый оттенок, то необходимо в срочном порядке обратиться за медицинской помощью.
Что делать при отравлении, какую помощь необходимо оказать пострадавшему?
При первых признаках отравления необходимо обеспечить пострадавшему безопасное место, после чего ориентироваться по симптомам и обстановке.
- очистить желудок
- принять сорбенты
- пить много воды
Перечень, что можно принимать при отравлении в домашних условиях сводится к активированному углю, смекте, а также имеющимся спазмолитикам. Решение о том что пить при отравлении , ребенку или взрослому, необходимо принимать врачу, поскольку не все препараты могут быть безопасны или эффективны для детского организма.
- употреблять пищу, сладкие напитки, алкоголь
- находиться в душном помещении
- принимать обезболивающие и жаропонижающие препараты без консультации врача
При серьезных симптомах и без соответствующего осмотра человек не знает, какие действия при отравлении могут оказать помощь, а какие только ухудшат состояние или продлят сроки негативного самочувствия.
Оказание первой помощи при отравлении

При отравлении что принимать, какие лекарства принимать?
Помимо очистительных процедур, необходимо знать какие доступные препараты и таблетки принимают при отравлении.
- сорбенты (активированный уголь, фильтрум, энтеросгель, смекта, полисорб)
- сорбенты с пробиотиками (лактофильтрум, бактистатин)
- кишечные антисептики (фурагин, эрсефурил)
- спазмолитики (но-шпа, дротаверин, бускопан)
- антациды (альмагель, фосфалюгель, гастал)
Сколько активированного угля и других сорбентов пить при отравлении рассчитывается индивидуально в зависимости от массы тела. Принимаются они до тех пор, пока не восстановится стул. Какая помощь необходима при отравлении, необходимо узнавать у врача, который может назначить комплексную терапию.
Ученым и врачам еще не все известно о Сovid-19. Но многочисленные исследования уже свидетельствуют о высокой вероятности развития долгосрочных негативных симптомов у переболевших. Установлено, что даже легкие формы способны вызывать хронические патологии центральной нервной системы и внутренних органов. Поэтому доктора единодушно сходятся во мнении, что реабилитация после коронавируса необходима всем пациентам.
Почему требуется реабилитация после ковида?
Сегодня уже достоверно известно, что коронавирусная инфекция поражает в первую очередь дыхательную и сердечно-сосудистую системы. Но также вирус способен негативно воздействовать на почки, органы желудочно-кишечного тракта, печень, клетки мозга.
Слабость, усталость, сонливость – эти симптомы появляются одними из первых. Причиной их возникновения является не только интоксикация. Даже умеренное поражение легких на фоне Сovid-19 вызывает развитие гипоксии. А нехватка кислорода провоцирует нарушения процессов обмена, синтеза ферментов, ухудшение кровообращения.
В результате гипертермии происходит потеря жидкости и нарушение электролитного баланса. Также имеет значение и ухудшение аппетита, из-за чего в организм поступает недостаточное количество питательных веществ.
Поэтому упадок сил и недостаток энергии – вполне объяснимые явления после таких тяжелых нарушений. Несмотря на отсутствие точных данных, специалисты предполагают, что снижение работоспособности и нарушения функции легких могут сохраняться в течение года у каждого пятого пациента.
Параллельно с астенией, даже у психически здоровых пациентов, нередко наблюдаются и психоэмоциональные расстройства. Они проявляются:
- депрессивными признаками;
- тревожностью;
- поведенческими расстройствами;
- нарушениями сна.
Как восстановить нервную систему после коронавируса?

Для чего нужна диагностика
Обследование помогает определить вероятность развития осложнений или выявить уже имеющиеся нарушения после ковидной пневмонии.
- УЗИ внутренних органов;
- электрокардиограмму;
- КТ легких;
- анализы крови.
Полученные данные помогут подобрать наиболее действенные реабилитационные методы выявленных нарушений.

Немедикаментозные методы восстановления после коронавируса
По рекомендации Минздрава практически во всех санаториях России действуют программы реабилитации пациентов, перенесших ковид. Также восстановительные программы предлагаются во многих российских клиниках.
- восстановление дыхательной функции;
- улучшение общего физического состояния;
- борьба со стрессом, беспокойством, тревогой;
- устранение слабости в мышцах;
- повышение работоспособности.
Реабилитация после ковида в санаториях дополнительно включает плавание, терренкур, лечение микроклиматом соляных пещер.
Препараты для реабилитации
Большинство врачей считает, что при восстановлении должно использоваться минимальное количество медикаментозных средств. Для лечения инфекции (особенно тяжелых форм) используется немало сильнодействующих и достаточно токсичных препаратов. Поэтому, чтобы снизить нагрузку на печень и почки, оставляют только необходимый минимум лекарств.
- препараты для предупреждения образования тромбов;
- средства для нормализации обменных процессов;
- легкие седативные средства;
- антидепрессанты, транквилизаторы.
Вирус негативно действует на организм. Но правильно подобранные методы реабилитации позволяют избавиться от нарушений практически полностью. Главное условие – пройти полный курс сразу после завершения лечения, независимо от степени тяжести болезни. Это поможет значительно снизить риск серьезных последствий и восстановить в короткие сроки силы и энергию.
Читайте также:




