Отсутствие аппетита после кишечной инфекции
Обновлено: 24.04.2024
Отсутствие аппетита — это отказ от приема пищи вследствие притупления или полной потери чувства голода. Симптом сопровождается похудением, диспепсическими проявлениями. Основные причины, при которых угнетается аппетит, — психические и неврологические расстройства, патологии пищеварительной системы, гормональные нарушения. Для выявления этиологического фактора проводятся анализы крови и кала, инструментальные методы визуализации, комплексный неврологический осмотр. Чтобы восстановить аппетит, необходимо выявить и устранить причины его угнетения.
Причины отсутствия аппетита
Беременность
Из-за сильного токсикоза и многократных мучительных приступов рвоты беременные в первом триместре часто отказываются от пищи. При тяжелых формах болезни даже запах и вид еды провоцирует рвотные позывы, поэтому женщины употребляют лишь воду. Возможно похудение более 5% от массы тела за несколько дней и сильное обезвоживание, что представляет опасность для здоровья матери и ребенка. Тяжелая степень токсикоза является показанием для стационарного лечения.
Нервная анорексия
Потеря интереса к еде и резкое сокращение порций характерно уже для начальной стадии заболевания. Проявления обусловлены патологическим стремлением похудеть и постоянным недовольством своим телом, даже если для этого нет видимой причины. Вначале человек может испытывать голод, но предпочитает сохранять жесткие ограничения в рационе. По мере прогрессирования анорексии чувство голода исчезает, пациенты неделями пьют только воду, чай или кофе.
Отсутствие аппетита сочетается с сильной слабостью, сонливостью, утратой трудоспособности. Страдают все системы организма, нарушаются процессы метаболизма, поэтому при попытке насильно накормить больного с анорексией у него начинается рвота, появляются мучительные спазмы в животе. Такое состояние опасно для здоровья и жизни, требует квалифицированной медицинской помощи.
Психологические проблемы
Аппетит часто снижается при депрессиях, когда происходит утрата мотивации, интереса к жизни, человек становится безразличным к происходящему. Многие больные утверждают, что перестали чувствовать вкус продуктов. Характерны частые пропуски приемов пищи вплоть до голодания. Симптом также развивается при интенсивных острых и хронических стрессах, эмоциональных потрясениях.
Инфекции
Кратковременное отсутствие аппетита бывает в остром периоде всех инфекционных заболеваний, что обусловлено массивной интоксикацией организма продуктами распада микробных клеток и накоплением воспалительных медиаторов. В течение всего лихорадочного периода пациенты или совсем отказываются от еды, или употребляют легкие нежирные блюда (жидкие супы, каши) пару раз в день.
Аппетит восстанавливается после нормализации температуры, во время реконвалесценции отмечается повышенное чувство голода. При хроническом или латентном течении инфекционных процессов отсутствие аппетита возникает на фоне других симптомов: слабости и разбитости без причины, ночной потливости, периодических головных болей и головокружений. Основные инфекционные факторы, под действием которых теряется аппетит:
- Респираторные заболевания: грипп, инфекционный мононуклеоз, аденовирусная и риновирусная инфекции.
- Кишечные инфекции: сальмонеллез, дизентерия, пищевая токсикоинфекция.
- Поражение печени: вирусные гепатиты, эхинококкоз, альвеококкоз.
- Вялотекущие процессы: туберкулез, бруцеллез, ВИЧ-инфекция.
Интоксикация
Отсутствие либо снижение аппетита вызывают различные причины: отравления химическими соединениями и токсическими продуктами промышленного производства, эндогенная интоксикация (при уремии, печеночной недостаточности). Симптом становится следствием повреждения вегетативных центров мозга, общего тяжелого состояния. Отвращение к пище как компонент астенического синдрома иногда сохраняется даже после проведения дезинтоксикационных мероприятий.
Патологии ЖКТ
Хронические заболевания желудочно-кишечного тракта сопровождаются признаками постоянной диспепсии, которые провоцируют полное отсутствие или уменьшение аппетита. Иногда пациенты самостоятельно ограничивают себя в еде, поскольку после приема пищи интенсивность неприятных ощущений в животе обычно возрастает. Характерно постепенное похудение и истощение больных. Наиболее типичные причины со стороны ЖКТ, вызывающие полное или частичное отсутствие аппетита:
- Заболевания гастродуоденальной зоны: гипоацидный гастрит, язвенная болезнь, дуоденит.
- Патологии кишечника: хронический энтерит и энтероколит, дисбактериоз, синдром избыточного бактериального роста.
- Поражение пищеварительных желез: панкреатит, токсический и аутоиммунный гепатит.
- Функциональные расстройства: диспепсия, синдром раздраженного кишечника.

Эндокринные заболевания
Нарушения гормонального фона приводят к изменению метаболических процессов, снижению реакций катаболизма, из-за чего и уменьшается или теряется аппетит. Симптом характерен для гипотиреоза. При этом заболевании больные едят значительно меньше, но не худеют, а иногда наоборот набирают вес. Также наблюдается похолодание и отечность кожи, постоянная сонливость, слабость, апатия.
Опухоли
Редкие причины
- Аутоиммунные процессы: ревматизм, системная красная волчанка, склеродермия.
- Сердечно-сосудистая патология: хроническая сердечная недостаточность, ИБС, инфекционный эндокардит.
- Неврологические нарушения: сенильная деменция, болезнь Альцгеймера, последствия тяжелых ЧМТ.
- Психические заболевания: шизофрения, биполярное расстройство.
- Осложнения фармакотерапии: длительный прием сердечных гликозидов, антибиотиков, химиопрепаратов.
Диагностика
Отсутствие аппетита отмечается при многих болезнях, поэтому первичным обследованием больного занимается врач-терапевт. Для подбора комплекса инструментально-лабораторных исследований необходимо тщательно собрать жалобы и историю развития заболевания, выделить ведущий патологический синдром. Далее назначают специфические диагностические методы, наиболее информативными из которых являются:
- Анализ крови. Стандартное исследование крови показывает признаки воспаления и анемии, которые зачастую указывают на опухолевые причины. Биохимический анализ выявляет изменения работы печени и снижение выделительной функции почек. Если отсутствие аппетита спровоцировано инфекционным процессом, выполняются серологические реакции для идентификации возбудителя.
- Копрограмма. В макроскопическом анализе оценивают консистенцию и цвет каловых масс, признаки синдрома мальабсорбции. При микроскопическом исследовании повышены уровни лейкоцитов и эритроцитов, что служит проявлением воспалительного поражения кишечника. Для установки диагноза дисбактериоза делают бакпосев испражнений. Для исключения кровотечения показана реакция Грегерсена.
- Визуализирующие методы. Поскольку у взрослых отсутствие аппетита часто связано с хроническим поражением ЖКТ, проводят УЗИ брюшной полости, прицельное сканирование отдельных органов, контрастную рентгенографию, ФГДС. При дисфункции почек рекомендована экскреторная урография. Для обнаружения опухолей и деструктивных процессов применяют УЗИ щитовидной железы и надпочечников, у женщин визуализируют яичники.
- Неврологический осмотр. После стандартного клинического обследования (оценка глазных и сухожильных рефлексов, мышечного тонуса, когнитивных функций) используют дополнительные методы. Информативна МРТ головного мозга, которая позволяет обнаружить новообразования или другие нарушения в области турецкого седла. При необходимости пациента направляют на консультацию к психиатру.

Лечение
Помощь до постановки диагноза
Незначительное притупление чувства голода или внезапное изменение вкусовых пристрастий без значительного ухудшения самочувствия при беременности не является поводом для беспокойства, но при сочетании полного отказа от еды и многократной рвоты необходима консультация акушера-гинеколога. Когда отсутствие аппетита сопровождается сильным похудением и общим недомоганием, это указывает на патологические причины, требующие врачебной помощи.
Консервативная терапия
Методы лечения отсутствия аппетита зависят от причины развития симптома. При психогенных нарушениях и нервной анорексии на первый план выходит групповая и индивидуальная психотерапия. Сильное истощение является показанием к принудительному зондовому или парентеральному питанию. При соматических патологиях назначают этиотропные и патогенетические препараты:
Болезнь имеет несколько названий: ротавирусный гастроэнтерит, желудочный или кишечный грипп, ротавирусная инфекция. Носит бактериальный характер. Болит живот после ротавируса у ребенка именно из-за бактерий. Инкубационный период длится до 5 суток. Взрослый или ребенок, заразившийся этим заболеванием, считается разносчиком инфекции на протяжении всего периода начиная с момента заражения до полного выздоровления. Длительность протекания болезни зависит от возраста и возможностей организма. Взрослые переносят ее легче, выздоровление при должной терапии у них наступает уже на седьмые сутки.
Как протекает болезнь
Несмотря на то, что ротавирус считается кишечной инфекцией, он начинает поражать организм человека с верхних дыхательных путей. Наблюдается чаще у детей до 5 лет. Именно в этот период иммунная система легко подвергается воздействию вируса, поэтому дети болеют данным заболеванием чаще, чем взрослые. Ротавирус поражает слизистые оболочки кишечника, желудка и двенадцатиперстной кишки, вызывая расстройства и обезвоживание.
Вирус, попадая в организм ребенка, может на протяжении первых 5 суток (инкубационный период) никак себя не проявлять. После наступает стадия обострения и в этот период начинают проявляться первые признаки. Ребенок начинает беспокоиться, плакать безо всякой, на первый взгляд, причины. Особенно плохо бывает ему в первые сутки.
Вместе с каловыми массами выходят возбудители болезни, поэтому заболевший считается разносчиком инфекции для всех членов семьи и окружающих.

Длится это на протяжении недели и только по истечении этого срока он перестает быть заразным. Пройдя лечение, требуется восстановление после ротавирусной инфекции у детей. Только после этого ребенка можно отпускать в школу или садик, но при условии, что у него не наблюдается рецидив.
Симптомы кишечного гриппа у взрослых людей
Взрослый человек переносит это заболевание намного легче. У него симптоматика не так явно выражается. В некоторых случаях болезнь вообще не выражается никакими признаками. У взрослого болезнь можно распознать по следующим симптомам:
- отсутствие аппетита;
- болит желудок;
- диарея;
- светлый кал, пенистый и обильный с наличием непереваренной пищи, резким и кислым запахом.
Рвота у взрослого чаще всего отсутствует вообще. Как видно, симптомы кишечного гриппа можно легко спутать с традиционным отравлением. Поэтому очень важно понять причины появления этих симптомов и если диагноз подтверждает наличие рассматриваемой инфекции, то очень важно знать, как правильно лечить болезнь, еще важнее, как восстановиться после ротавирусной инфекции.
Обычное отравление длится не дольше трех суток, ротавирусная инфекция до пяти дней, а иногда и до восьми.
Ротавирус у детей
Признаки болезни у детей носят ярко выраженный характер, причем с первых дней развития болезни:

- ребенок ничего не ест;
- у него наблюдается рвота;
- ребенок вялый, сонливый, беспокойный, не хочет гулять
- наблюдается высыпание на кожном покрове;
- стул меняет консистенцию и цвет: в первые сутки желтый и жидкий, на вторые и последующие желто-серый .
Может наблюдаться покраснение горла, насморк, высокая температура и сбить ее очень сложно.
Очень маленькие дети, в отличие от взрослого, не могут пояснить, что именно их беспокоит, поэтому становятся излишне нервозными и плаксивыми. Явным признаком наличия ротавируса можно считать урчание в желудке и вялость. Дети до годика в этот момент прижимают к себе ноги и сильно плачут.
Особенности лечения пациента с ротавирусной инфекцией
Больные с ярко выраженной симптоматикой лечатся в стационаре. В случае когда заболевание носит не тяжелый характер, пациент может лечиться амбулаторно, но под строгим наблюдением врачей. Терапия не предусматривает прием антибактериальных препаратов, потому что ротавирус нечувствителен к антибиотикам. Их врач не назначает еще и потому, что антибиотики считаются препаратами широкого действия, кроме того, что убивают патогенные бактерии, уничтожают и полезную кишечную флору. Все это влечет нарушения в иммунной системе и быстрому распространению вируса.
Антибактериальные медпрепараты назначаются лишь в тех случаях, когда заражение вирусом произошло на фоне бактериального инфицирования, например, когда появляется у ребенка кашель после ротавируса.
Выведение токсинов
С этой целью пациентам, у которых диагностирован кишечный грипп, назначают:

- Смекту. Для детей – в первые 3 дня принимать по 4, затем по 2 пакетика в день. Терапевтический курс составляет 5-17 дней. Состав пакетика разводят в 0,5 стакана воды. Взрослому – до 6 пакетиков в день. Длительность лечения 5-7 суток.
- Энтеросгель. Детям по столовой ложке трижды в день. Принимать средство следует за 60 минут до еды, запив большим количеством жидкости. Взрослым 1,5 ч, л. тоже трижды в день перед едой.
Полезно принимать и активированный уголь. Препарат хорошо чистит организм от патогенных микробов и токсинов.
Восстановление микрофлоры кишечника после ротавирусной инфекции
Чтобы восстановить естественную микрофлору пациенту назначаются максилак, бифидумбактерин, линекс. Прием препаратов показан, когда острая стадия развития болезни уже миновала.
Восстанавливать кишечную микрофлору вовремя нужно для того, чтобы у переболевшего не развился дисбактериоз.
Максилак
Относится к группе комбинированных препаратов. В состав средства входят про- и пребиотики. Показан и детям, и взрослым. Помогает в случаях, когда наблюдается, например, запор у ребенка. Выпускается в пакетиках, содержимое легко растворяется в воде. Принимать дважды в день по пакетику на протяжении 14 суток.
Бифидумбактерин-форте
Выпускается в виде капсул или в порошке. Содержит полезные бифидобактерии. Детям показано принимать по пакетику или капсуле трижды в день, взрослым доза удваивается. Капсулы нужно проглатывать целыми, запив водой. Порошок разводить в жидкости и принимать вместе с едой.
Линекс
Состоит из кисломолочных бактерий, хорошо восстанавливает природную микрофлору в кишечнике, помогает в случаях, когда ребенок не какает или, наоборот, у него наблюдается диарея. Детям следует принимать по капсуле трижды в день, взрослым – две капсулы и также трижды в сутки.
Какой врач лечит кишечный грипп

Самостоятельно устанавливать схему лечения и выбирать препараты запрещено. Это должен делать педиатр для детей, участковый терапевт для взрослых (при легких формах течения). По сути, болезнь лечит инфекционист и гастроэнтеролог. После основной терапии нужно пройти курс восстановления. В этот период следует обращаться к диетологу.
Диета и ее роль в лечении ротавирусной инфекции
Диета после ротовируса помогает восстановить кишечник:
- Исключение из рациона молока и молочных блюд, кроме материнского, если ребенок слишком маленький. На время заменить его простой водой или травяными чаями. С мятой — для устранения тошноты, с имбирем — если болит живот после ротавируса у ребенка.
- Блюда должны быть легкими и полезными, например: супы, бульоны, пюре из картофеля, соки из овощей. Если ребенок пошел на поправку, можно в меню вводить йогурт для восстановления кишечной флоры.
- Взрослым следует придерживаться диеты №4. В нее входит потребление сухарей из белых сортов хлеба, рыба, бульоны, приготовленные на воде, манная и рисовая каши. Соль нужно вовсе исключить на время лечения.
- Из питья рекомендованы: простая вода, отвары и чаи из черной смородины или малины, какао не на молоке, а на воде.
- После уменьшения диареи, когда пройдет у ребенка сыпь после ротавируса, можно в рацион включать овощные блюда, супы, сезонные фрукты, овощи и ягоды.
- На период терапии нужно напрочь отказаться от ячневой и перловой каш, капусты (белокочанной), макарон, чеснока, копченостей, солений, лука, жирных блюд, газированных напитков, острых приправ, кофе.
Профилактические мероприятия
Прежде всего обработать квартиру дезинфицирующим средством, строго следить за личной гигиеной, мыть руки:
- до еды и после;
- перед визитом в туалет и после него;
- по возвращении домой с улицы.
Помимо гигиены, нужно следить за свежестью, чистотой и качеством продуктов питания – яблоки, например, не просто вытирать, а мыть. Обработать игрушки, если имеется несколько детей и один из них заболел.
Молочную продукцию покупать свежую и в магазинах, а не на стихийных точках.
Возможно ли повторное заражение вирусом

Заразиться можно после выздоровления и неоднократно. Чаще заражаются дети. Дальше, по мере взросления, у них ЖКТ становится более устойчивый к бактериям. Поэтому и болеют взрослые намного реже, чем дети. Правда, многое зависит от резервных сил организма, индивидуальных особенностей пищеварительной системы.
Прививка против ротавируса
Действенный и целесообразный метод профилактики против ротавируса – вакцинация. У детей с прививкой вырабатывается стойкий иммунитет к вирусу. Вакцинация осуществляется в два этапа с промежутком в 4 недели. Выпускается в капельной форме, принимается перорально под наблюдением медика.
Вакцину от ротавируса можно сочетать с иными прививками (ближайшими по плану). Она никоим образом не действует на результативность других медпрепаратов, поэтому не может быть причиной проявления побочных эффектов.
Есть ряд противопоказаний к вакцинации:
- Аллергическая реакция (высыпание) после первого приема препарата.
- Инвагинация кишечника.
- Дефекты в развитии кишечника.
Вакцина переносится детьми хорошо, не вызывает побочных эффектов, за исключением индивидуальной непереносимости препарата. Вакцинация не считается стопроцентной защитой, но эффективность ее длительное время остается высокой.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Потеря массы тела - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Неожиданное снижение массы тела – мечта многих людей в современном мире. Но всегда ли стоит радоваться похудению без видимой причины? Быстрая потеря килограммов, по результатам исследований, является тревожным признаком.
Обычно дефицит массы тела незаметен и обнаруживается при регулярных врачебных осмотрах. Фактические потери могут быть установлены при взвешивании дома и при резком изменении размера одежды.
- недостаточное поступление питательных веществ с пищей в связи с диетой;
- интенсивные физические нагрузки (спортивные, тяжелый физический труд);
- медикаментозные и хирургические вмешательства с целью уменьшения массы тела.
К непреднамеренной потере килограммов чаще всего приводят заболевания. Подобное похудение сопровождается дополнительными симптомами, которые указывают на ту или иную патологию. Так, среди основных причин патологической потери массы тела можно выделить следующие:
- патология органов желудочно-кишечного тракта;
- эндокринные патологии;
- инфекционные заболевания;
- нервные расстройства;
- онкологические заболевания;
- заболевания соединительной ткани;
- врожденные и наследственные патологии обмена;
- болезни органов дыхания;
- возрастные изменения в организме;
- прием лекарственных препаратов;
- алкоголизм и наркомания.
Например, нарушение секреции ферментов ведет к нарушению пищеварительной функции желудочно-кишечного тракта. Еще одной причиной потери массы тела может быть ускоренное продвижение пищи по кишечнику. Такая ситуация может возникнуть при кишечной инфекции, диете с большим количеством клетчатки, после курса антибактериальных препаратов, при приеме средств, усиливающих моторику кишечника. В некоторых случаях нервное перенапряжение может спровоцировать ускорение движения пищевых масс по кишке.
У маленьких детей основной причиной снижения массы тела является потеря жидкости: поступление недостаточного количества воды во время жары, кишечные инфекции, рвота и диарея быстро ведут к обезвоживанию.
Среди заболеваний эндокринной системы, приводящих к снижению массы тела, стоит выделить тиреотоксикоз.
При данной патологии в крови возрастает уровень тиреоидных гормонов, которые отвечают за интенсивность обмена веществ в организме.
В большинстве случаев причиной тиреотоксикоза служит повышенная активность щитовидной железы. Однако могут быть и иные факторы, например, прием больших доз тиреоидных гормонов для лечения другой эндокринной патологии – гипотиреоза.
Первое, что необходимо исключить при внезапной потере массы тела, – инфицирование вирусом иммунодефицита человека.
Болезнь развивается медленно и может долгое время не проявлять себя. Еще одной инфекционной причиной является туберкулез.
Потеря массы тела может возникнуть в результате лечения онкологического заболевания: например, как побочный эффект лучевой и химиотерапии. Часто этим видам лечения сопутствуют тошнота, рвота, поражение слизистых оболочек, что является существенной причиной отказа от полноценного питания.
Хотя похудение может сопровождать любое психическое заболевание, чаще всего встречаются нервная анорексия и булимия.
Причиной потери массы тела может стать прием медикаментов. Во-первых, назначенная врачом терапия: прием мочегонных для устранения отеков, и, как следствие, снижение массы тела за счет уменьшения количества жидкости в организме. Также потеря массы тела может быть следствием уменьшения аппетита при приеме некоторых лекарств. Во-вторых – самостоятельный прием препаратов с целью похудеть.
Этот метод борьбы с весом очень опасен и может иметь необратимые последствия. Перед применением любых лекарственных средств необходимо проконсультироваться со специалистом.
Взрослый пациент должен обратиться к врачу-терапевту , а ребенка и подростка необходимо отвести к педиатру . В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов:
- Врач-онколог.
- Врач-хирург .
- Врач-фтизиатр.
- Врач-инфекционист.
- Врач-эндокринолог .
- Врач-гастроэнтеролог .
- Врач-ревматолог.
- Врач-невролог .
- Врач-пульмонолог.
- Врач-гинеколог.
- Врач-психиатр.
- Врач-диетолог.
В первую очередь определяют степень потери массы тела. Чаще всего для этого используют индекс массы тела по Кетле (масса тела в кг, разделенная на рост в м2). Так, индекс массы тела менее 16 свидетельствует о значительном дефиците массы тела. Оптимальные значения находятся в интервале от 18,5 до 24,9.

В зависимости от симптомов, сопутствующих потере массы тела, могут быть назначены следующие лабораторно-инструментальные методы обследования:
- клинический анализ крови ;
- общий анализ мочи;
- биохимический анализ крови (глюкоза крови, креатинин, мочевина , билирубин , белок крови , печеночные ферменты – АЛТ , АСТ );
- анализ крови на уровень гликированного гемоглобина (для людей, страдающих сахарным диабетом);
- анализ крови на содержание гормонов ( тироксин – Т4, трийодтиронин – Т3, тиреотропный гормон – ТТГ, антитела к тиреопероксидазе , антитела к тиреоглобулину );
- ревматологические пробы;
- онкомаркеры ;
- серологические пробы на различные инфекции и ПЦР( обследование на ВИЧ-инфекцию ; гепатиты В , С , туберкулез и другие инфекции);
- анализ кала на яйца глист ;
- соскоб на энтеробиоз ;
- комплекс диагностики непереносимости глютена ;
- диагностика лактазной недостаточности ( обнаружение гена МСМ6 , содержание углеводов в кале );
- исследование на наличие Helicobacter pylori ( 13С-уреазный дыхательный тест , исследование материала после гастроскопии , антитела к Helicobacter pylori , определение антигена в кале );
- ультразвуковое исследование органов брюшной полости ;
- рентгенография органов грудной полости ;
- гастроскопия (ЭГДС) ;
- колоноскопия .
Перед началом лечения в обязательном порядке необходима консультация специалистов для выяснения причин резкой потери массы тела.
Рацион должен включать достаточное количество белков, жиров и углеводов, должен быть богат минералами и витаминами, а также иметь энергетическую ценность в соответствии с физическими нагрузками.
Если причиной потери массы тела является прием лекарственных препаратов, необходимо обратиться к лечащему врачу для коррекции терапии.
Сегодня вопрос о том, как правильно худеть, волнует многих мужчин и женщин. Во-первых, нужно помнить, что существуют физиологические причины набора и потери массы тела. Так, во время беременности женщина набирает килограммы, а после родов и во время лактации может заметно похудеть. Не стоит пугаться, если раньше вы проводили много времени на работе за компьютерным столом, а теперь ваша деятельность связана с физическими нагрузками, и масса тела уменьшилась. Также потеря массы тела может произойти вследствие изменения диеты – отказ от высококалорийных продуктов или недоедание могут быть причиной похудения.

Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Снижение аппетита - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Снижение аппетита происходит под влиянием различных факторов. Естественными причинами могут быть насыщение, усталость, увлеченность какой-либо деятельностью. Однако в ряде случаев плохой аппетит может быть симптомом заболевания, и на это следует обратить внимание.
В зависимости от степени нарушения аппетита различают гипорексию – снижение аппетита и анорексию – практически полное отсутствие аппетита.
Иногда может наблюдаться идиосинкразия (болезненная реакция) на какой-либо продукт или блюдо. В некоторых случаях речь может идти не о потере аппетита, а о быстрой насыщаемости, например, после операций на кишечнике или желудке.
Формирование чувства голода и насыщения происходит в мозге, куда поступают сигналы от нервных окончаний (например, от рецепторов при растяжении желудка) и вещества (гормоны, глюкоза, токсины), разносимые кровью.
Причиной интоксикации могут быть инфекционные заболевания, которые сопровождаются выбросом в кровь продуктов жизнедеятельности микроорганизмов. Эти токсины через цепочку биохимических реакций вызывают угнетение пищевого центра, что приводит к снижению аппетита. Такой же механизм запускают продукты распада опухолей. Погибая под влиянием лекарственных средств, клетки опухоли высвобождают в кровь вещества, которые способствуют снижению рН крови (закислению), что, кроме воздействия на пищевой центр, может привести к нарушению работы почек, лихорадке, тошноте, рвоте.
Снижение и отсутствие аппетита характерны для эндокринных расстройств (гипофизарная и надпочечниковая недостаточность, гипотиреоз, сахарный диабет).
Причинами гипофизарной недостаточности чаще всего бывают опухоли, кровоизлияния или инфекционные процессы.
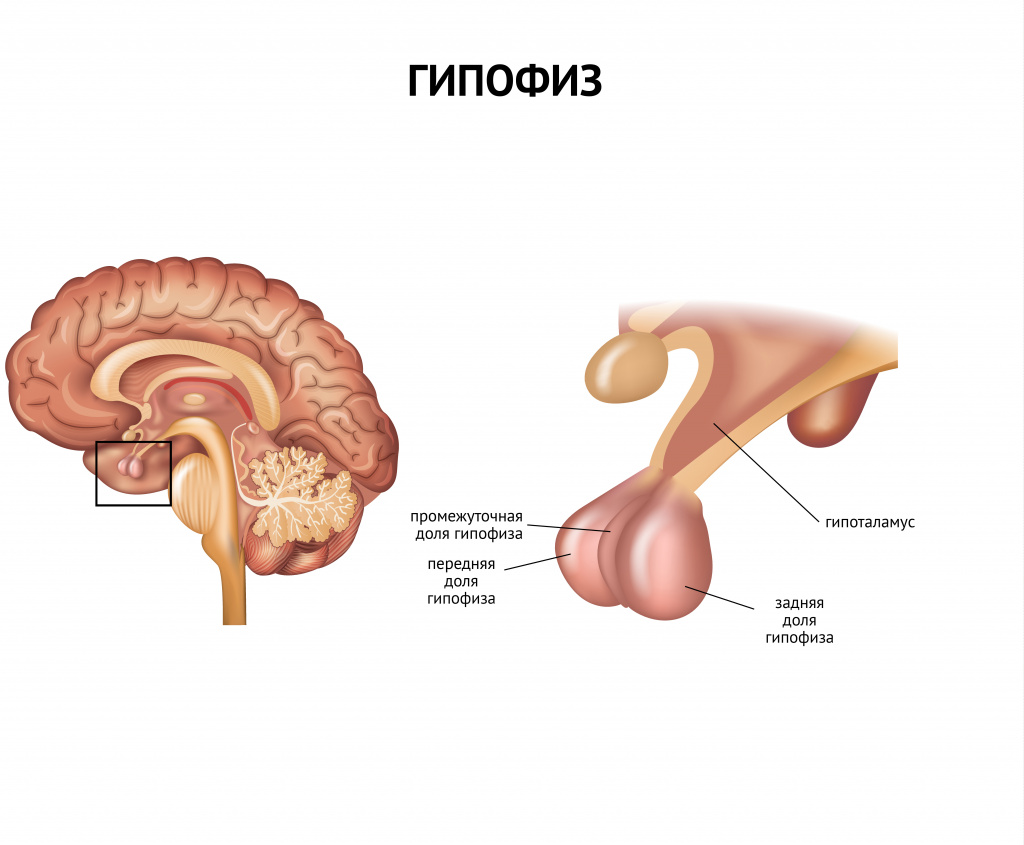
Гипоталамо-гипофизарная недостаточность в большинстве случаев возникает у молодых женщин в возрасте до 40 лет.
Недостаток тиреотропного гормона, приводящий к развитию гипотиреоза, также сопровождается потерей аппетита, апатией, снижением артериального давления, запорами. Истощение вследствие недостатка гипофизарных гормонов влечет за собой нарушения в области мышления и интеллекта.
Заболеваниям желудочно-кишечного тракта сопутствует снижение аппетита из-за болей и диспепсического синдрома.
Гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки могут сопровождаться либо избыточной, либо недостаточной секрецией соляной кислоты, инфицированием бактериями Helicobacter pillory.
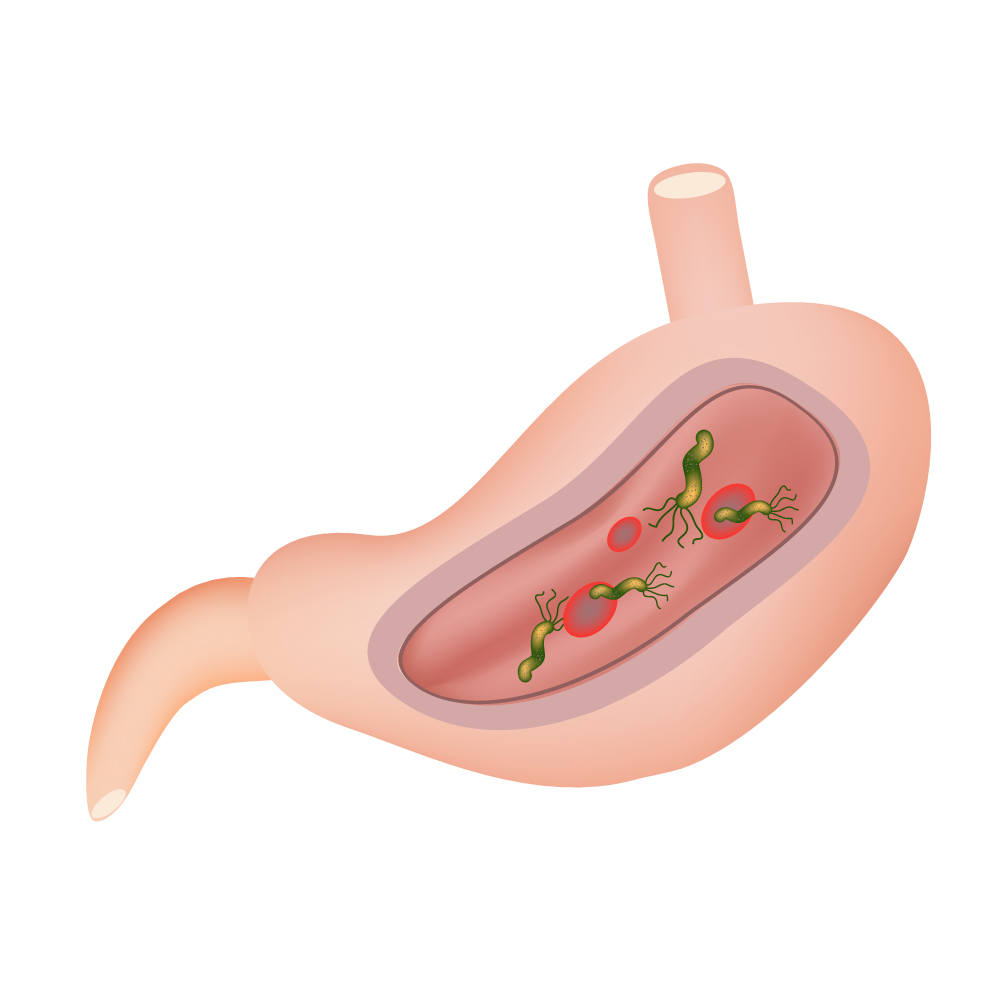
Эти факторы обуславливают развитие воспаления и образование эрозий на слизистой оболочке желудка. Попадание пищи в желудок вызывает изжогу и боль.
Нарушение переваривания пищи из-за воспалительных и инфекционных процессов в кишечнике (колитов) также сопровождается диспепсическими явлениями (понос, урчание в животе, спастическая боль), которые ведут к потере аппетита.
Болевой синдром, характерный для панкреатита (воспаления поджелудочной железы), всегда приводит к снижению аппетита. Диспепсический синдром, проявляющийся при обострении заболевания, сопровождается тошнотой, снижением или отсутствием аппетита, иногда рвотой, отрыжкой, реже – изжогой, вздутием живота, урчанием в животе. Частые обострения ведут к похуданию и астении.
Снижение аппетита характерно для пациентов с заболеваниями печени и почек, что объясняется появлением у таких больных тошноты и рвоты в связи с интоксикацией организма.
Стресс, депрессия, тревога подавляют реакции возникновения аппетита, что затрудняет диагностику и лечение.
В исследованиях отмечено, что больные с нервными и психическими (шизоидными) расстройствами часто равнодушны не к еде, а к чувству голода. Они его просто не замечают, находясь под воздействием других эмоциональных раздражителей. В пожилом возрасте у пациентов с деменцией отсутствие аппетита служит одним из показателей прогрессирования заболевания.
Характерно снижение аппетита у лиц, приверженных к наркотикам, курению и алкоголю, что вызвано интоксикацией и изменением метаболизма на всех уровнях. Нарушение метаболизма и снижение аппетита отмечаются также у лиц, придерживающихся жесткой белковой диеты.
Прием некоторых лекарственных препаратов, которые условно можно разделить на адреналиновые и серотониновые, также может сопровождаться снижением аппетита.
Следует уделить особое внимание потере аппетита у детей, поскольку недостаточное питание может вызвать нарушение физического развития и серьезные заболевания.
У новорожденных снижение аппетита происходит на фоне затруднения акта сосания при рините, заболеваниях слизистой оболочки рта и других состояниях. Кроме того, у детей грудного возраста снижение аппетита наблюдается при перекорме, особенно в случае высокобелкового питания, а также как акт протеста при принудительном кормлении.
У детей школьного возраста иногда наблюдается неврогенная анорексия в связи с патологическим недовольством своей внешностью и массой тела.
Как правило, пациенты с жалобами на потерю аппетита обращаются к терапевту , который после предварительной диагностики и получения результатов клинического и биохимического анализов крови направляет пациента к гастроэнтерологу , эндокринологу , психотерапевту или онкологу. Иногда при выявлении инфекционной природы заболевания пациента направляют к инфекционисту.
При жалобах на снижение аппетита терапевт оценивает внешний вид пациента (желтуха, состояние щитовидной железы, потливость, вид кожных покровов), в ходе опроса выясняет сопутствующие симптомы (боль, тошнота, рвота). Для получения общей информации врач назначает общий клинический
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ротавирусная инфекция: причины появления, симптомы, диагностика и способы лечения.
Определение
Ротавирусная инфекция (ротавирус) – это острое инфекционное заболевание, вызываемое ротавирусом и характеризующееся поражением желудочно-кишечного тракта по типу гастроэнтерита с развитием синдрома дегидратации (обезвоживания).
Причины появления ротавирусной инфекции
Возбудителем заболевания выступает вирус семейства Reoviridae, рода Rotavirus. Ротавирусы устойчивы к воздействию факторов окружающей среды, в питьевой воде, открытых водоемах и сточных водах они сохраняют жизнеспособность до нескольких месяцев, на овощах и фруктах – до 30 дней.
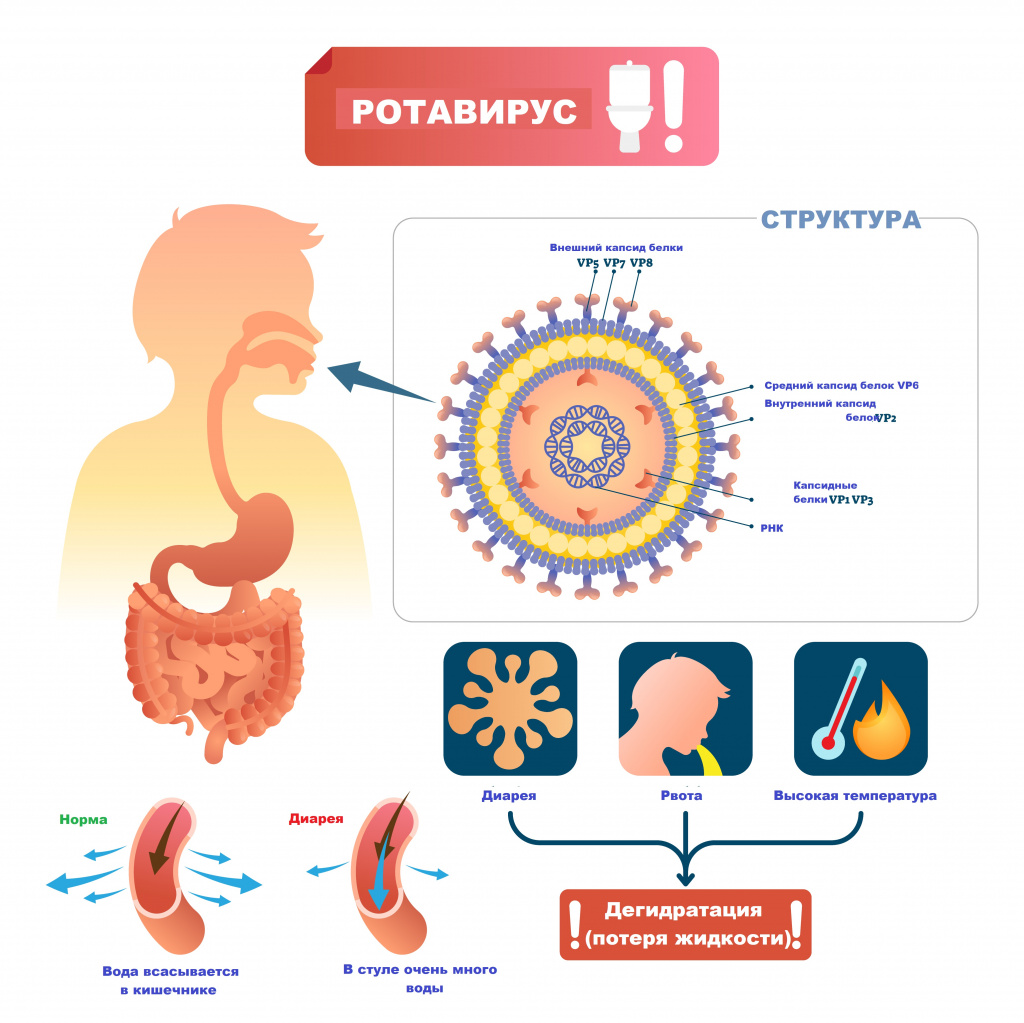
Основной источник и резервуар ротавирусной инфекции – больной человек в конце инкубационного периода и в первые дни болезни, выделяющий с фекалиями вирус, а также вирусоносители. Механизм передачи возбудителя – фекально-оральный.
- контактно-бытовой (через грязные руки и предметы обихода);
- водный (при употреблении воды, в которой присутствуют вирусы);
- пищевой (чаще всего при употреблении молока, молочных продуктов);
- реже – воздушно-капельный путь.
Ротавирусным гастроэнтеритом болеют люди любого возраста, но максимальная заболеваемость отмечается у детей первых двух лет жизни, людей пожилого возраста и лиц с нарушением функционирования иммунной системы.
Наблюдается зимне-весенняя сезонность, спорадические случаи заболевания регистрируются в течение всего года.
Ротавирусы проникают внутрь эпителия слизистой оболочки двенадцатиперстной кишки и верхних отделов тощей кишки. Размножение и накопление вируса приводит к гибели зрелых эпителиоцитов кишки и их отторжению. В результате нарушается абсорбция углеводов и простых сахаров, и они накапливаются в избыточном количестве. В просвете кишечника повышается осмотическое давление, нарушается всасывание воды и электролитов. Возникает водянистая диарея. Образование большого количество органических кислот, водорода, углекислого газа в процессе ферментации нерасщепленных дисахаридов кишечной микрофлорой ведет к повышению газообразования в кишечнике.
У детей с иммунными нарушениями ротавирус может стать причиной развития гепатита, нефрита, пневмонии, экзантемы, энцефалита с высоким риском летального исхода.
Классификация заболевания
Формы ротавирусной инфекции:
- типичная (гастрит, гастроэнтерит, энтерит);
- атипичная (стертая, бессимптомная);
- вирусоносительство.
- легкое;
- среднетяжелое;
- тяжелое.
- гладкое;
- негладкое (с обострениями и рецидивами).
- острое (до 1 месяца);
- затяжное (до 3 месяцев);
- хроническое (более 3 месяцев).
Инкубационный период ротавирусной инфекции составляет от 14 часов до 7 дней (в среднем 1-4 дня). Заболевание чаще всего начинается остро с повышения температуры тела от субфебрильных до фебрильных значений, появляются симптомы интоксикации (вялость, слабость, снижение аппетита), диарея и повторная рвота.
Кишечная дисфункция характеризуется жидким, водянистым, пенистым стулом желтого цвета без патологических примесей. При обильном жидком стуле развивается обезвоживание.
В тяжелых случаях возможно уменьшение количества мочи вплоть до полного ее отсутствия, снижение артериального давления.
В течение 3–6 дней могут присутствовать умеренные или сильные схваткообразные или постоянные боли в верхней половине живота. У детей младшего возраста в начале заболевания могут наблюдаться катаральные явления, которые предшествуют дисфункции кишечника: покашливание, насморк или заложенность носа, редко – конъюнктивит, катаральный отит. У детей раннего возраста на фоне высокой температуры могут развиться генерализованные судороги, сопровождающиеся потерей сознания.
Для легких форм ротавирусной инфекции характерны следующие симптомы:
- температура тела 37,1-38,0°C;
- умеренная интоксикация в течение 1–2 дней;
- нечастая рвота;
- стул жидкой кашицей до 5-10 раз в сутки.
- температура тела 38,0-39,0°C;
- выраженная интоксикация;
- повторная рвота в течение 1,5-2 дней;
- обильный водянистый стул от 10 до 20 раз в сутки;
- обезвоживание I–II степени.
- бурным началом;
- значительными потерями жидкости (обезвоживание II–III степени),
- многократной рвотой;
- водянистым стулом более 20 раз в сутки;
- снижением артериального давления.
Типичный ротавирусный гастроэнтерит характеризуется доброкачественным циклическим течением, наличием специфических признаков заболевания, а также обнаружением возбудителя в фекалиях.
К атипичным формам ротавирусного гастроэнтерита относятся:
- стертая и субклиническая формы со слабо выраженными и быстро проходящими симптомами;
- бессимптомная форма с отсутствием клинических признаков болезни, но с нарастанием титров специфических антител в крови;
- носительство ротавирусов после перенесенного острого ротавирусного гастроэнтерита, у здоровых лиц в очагах с инфекционной диареей;
- хроническая форма, сохраняющаяся более 3 месяцев.
Сочетание поражения желудочно-кишечного тракта и симптомов интоксикации, развитие обезвоживания, наличие ротавирусной инфекцией у лиц, контактирующих с больным, имеют большое значение в диагностике заболевания.
Окончательный диагноз ротавирусной инфекции ставится только на основании лабораторного подтверждения. Используют:
- методы, основанные на обнаружении ротавируса и его антигенов в фекалиях (электронная и иммуноэлектронная микроскопия, РЛА, ИФА);
- методы обнаружения вирусной РНК в копрофильтратах (метод молекулярных зондов – ПЦР и гибридизации, электрофорез РНК в полиакриламидном геле или агарозе);
- методы обнаружения специфических антител к ротавирусам в сыворотке крови (ИФА, РСК, РТГА, РНГА).
Читайте также:

