Памятки по клиническим симптомам карантинных инфекций
Обновлено: 24.04.2024
Все описанные ниже препараты и их комбинации следует принимать только после консультации со специалистом и внимательно ознакомившись с инструкцией. Необходимо учитывать лекарственную совместимость и взаимодействие. Они не являются рекомендацией к самолечению COVID-19 и других заболеваний. Решение о лечении пациента дома или в стационаре принимает только лечащий врач!
Коронавирусная инфекция продолжает развиваться, появляются новые штаммы, и те протоколы лечения, которые еще совсем недавно были актуальными, уходят на второй план, а специалисты ищут новые схемы.
В январе текущего года Минздрав России выпустил памятку для пациентов на случай заболевания COVID-19. Этот алгоритм касается тех, кто переносит заболевание в бессимптомной или легкой форме и может лечиться дома.
Общие сведения о терапии и препаратах
В первую очередь при появлении симптомов острой респираторной инфекции (кашля, насморка, боли в горле, субфебрильной температуры (не выше 37,5°С)), необходимо остаться дома и начать симптоматическое лечение.
На первых стадиях вирусного заболевания можно применять противовирусные препараты, например, содержащие интерферон-альфа (беременным следует это делать только по назначению врача), витамин С и витамин D, следуя инструкциям по их применению. Интраназальные формы интерферона-альфа обладают иммуномодулирующим, противовоспалительным и противовирусным действием. Интерферон помогает снизить вирусную нагрузку на первых стадиях заболевания. Этот препарат является единственным безопасным методом медикаментозной профилактики коронавируса у детей и разрешен к применению людям с сахарным диабетом.
При наличии соответствующей симптоматики проводится терапия ринита и ринофарингита, бронхита. Бронхолитическая ингаляционная терапия целесообразна при наличии бронхообструктивного синдрома.
Для облегчения симптомов насморка эффективны препараты на основе морской воды и/или серебра. Сосудосуживающие средства применяют для уменьшения заложенности носа.
Больное горло следует как можно чаще полоскать, а для уменьшения выраженной боли подойдут таблетки для рассасывания и спреи.
При появлении признаков интоксикации показаны энтеросорбенты.
Не забывайте регулярно проветривать помещение, пить много жидкости (не менее 2 л в день). В период болезни важно, чтобы в рационе питания были легкоусвояемые продукты. Желательно отказаться от высокобелковой, жареной, острой и жирной пищи. Температуру необходимо измерять 3-4 раза в день. Если она однократно или двукратно поднялась выше 380С, то следует выпить жаропонижающий препарат. Рекомендуется применение парацетамола, который обладает жаропонижающим, противовоспалительным действием и является самым безопасным средством при коронавирусной инфекции. Пациентам с COVID-19 не рекомендованы нестероидные противовоспалительные препараты. Считается, что они могут сделать организм еще более восприимчивым к вирусу и ускорить его размножение.
Важно помнить, что целесообразность применения антибактериальной терапии может установить только врач.
Во время амбулаторного лечения человек должен соблюдать режим самоизоляции. Критерий для ее окончания – тест на коронавирус (методом ПЦР или экспресс-диагностики) показал отрицательный результат.
Пациент считается здоровым, если помимо отрицательных анализов у него нормализуется температура тела и уровень оксигенации (если он был снижен).
В каких случаях требуется госпитализация?
Минздрав РФ установил четкие критерии госпитализации взрослых больных COVID-19:
- температура тела выше >38,5° держится более 3 дней и ее не удается снизить жаропонижающими средствами;
- уровень насыщения крови кислородом ниже 95%;
- при признаках пневмонии и паталогических изменениях в обоих легких более 25%, подтвержденных с помощью КТ, МРТ или рентгенографии;
- пациенты в состоянии средней тяжести, если у них есть хронические заболевания сердечно-сосудистой системы, органов дыхания, онкологические заболевания, сахарный диабет, а также получающие гемодиализ.
- тяжелое или средней тяжести течение респираторного заболевания; внебольничная пневмония;
- лихорадка выше 38,5°С более 5 дней, или t < 36,0 °С;
- одышка в покое или при беспокойстве;
- учащенное поверхностное дыхание, не связанное с лихорадкой;
- тахикардия, не связанная с лихорадкой;
- уровень оксигенации ≤ 95%;
- угнетение сознания или повышенное возбуждение, нарушение сна, отказ от еды и питья;
- судороги;
- отсутствие положительной динамики через 5 дней после начала терапии;
- наличие тяжелых фоновых заболеваний;
- отсутствие условий для лечения на дому или гарантий выполнения рекомендаций.
Последствия коронавируса: нужно ли их лечить?
Последствия коронавируса зависят от формы заболевания (легкая, средняя, тяжелая), а также возраста пациента и наличия сопутствующих хронических болезней. Легкие формы коронавируса встречаются в 81% случаев и после выздоровления могут давать симптоматику, похожую на постгриппозную: слабость, одышку и учащенное сердцебиение даже при небольшой нагрузке, подавленное настроение. Для пациентов без сопутствующих заболеваний такие изменения не опасны, они самостоятельно постепенно исчезают.
После выздоровления от коронавируса хронические заболевания сердца, органов дыхания, пищеварительной системы, почек могут перейти в стадию обострения. Это связано с общим ослаблением организма и нарушениями иммунных реакций.
Единственным эффективным медикаментозным терапевтическим решением для предупреждения развития тяжелых форм COVID-19 остается вакцинация и ревакцинация в утвержденные сроки.
Все описанные ниже препараты и их комбинации следует принимать только после консультации со специалистом и внимательно ознакомившись с инструкцией. Необходимо учитывать лекарственную совместимость и взаимодействие. Они не являются рекомендацией к самолечению COVID-19 и других заболеваний. Решение о лечении пациента дома или в стационаре принимает только лечащий врач!
По данным Роспотребнадзора, инкубационный период при заражении штаммом "омикрон" чаще всего составляет 3-6 дней. Симптомы во многом сходны со многими респираторными заболеваниями, часто имитируют обычную простуду, могут походить на грипп.
Как передается коронавирус?
Как и другие респираторные вирусы, коронавирус распространяется через капли, которые образуются, когда инфицированный человек кашляет или чихает.
Кроме того, он может распространяться, когда инфицированный человек касается любой загрязненной поверхности, например, дверной ручки. Люди заражаются, когда они касаются загрязненными руками рта, носа или глаз.
Часто
задаваемые
вопросы
Коронавирусы – обширное семейство вирусов, которые поражают людей и животных. Известно, что некоторые из них способны вызывать у человека респираторные инфекции в диапазоне от обычной простуды до более серьезных состояний.
Последний из недавно открытых коронавирусов вызывает заболевание COVID‑19. До вспышки инфекции в китайской провинции Ухань в декабре 2019 года о новом вирусе и заболевании ничего не было известно.
Он передается главным образом воздушно-капельным путем в результате вдыхания капель, выделяемых из дыхательных путей больного, например при кашле или чихании, а также капель слюны или выделений из носа. Также он может распространяться, когда больной касается любой загрязненной поверхности, например дверной ручки. В этом случае заражение происходит при касании рта, носа или глаз грязными руками.
Если у вас есть эти симптомы, оставайтесь дома, вызовите врача. За справочной информацией или консультацией психолога можно обратиться на телефон единой горячей линии: 88002000112.
Самое важное, что можно сделать, чтобы защитить себя, – это соблюдать правила личной гигиены и сократить посещения общественных и людных мест.
- Держите руки в чистоте, часто мойте их водой с мылом или используйте дезинфицирующее средство.
- Старайтесь не касаться рта, носа или глаз немытыми руками (обычно такие прикосновения неосознанно совершаются нами в среднем 15 раз в час).
- На работе и дома регулярно очищайте и дезинфицируйте поверхности и устройства, к которым вы прикасаетесь (клавиатура компьютера или ноутбука, экран смартфона, пульты, выключатели и дверные ручки).
- Носите с собой одноразовые салфетки и всегда прикрывайте нос и рот, когда вы кашляете или чихаете.
- Не ешьте еду (орешки, чипсы, печенье и другие снеки) из общих упаковок или посуды, если другие люди погружали в них свои пальцы.
- Объясните детям, как распространяются микробы и почему важна хорошая гигиена рук и лица. Расскажите детям о профилактике коронавируса.
- Часто проветривайте помещения.
- По возможности, соблюдайте дистанцию не менее 1 метра при общении с коллегами, друзьями, родными и близкими
- Носите маски в местах большого скопления людей, меняйте их каждые 2-3 часа. И про дистанцию: меняем на 1,5-2 метра.
Лечение назначает врач в зависимости от симптомов в соответствии с российскими и международными рекомендациями. Самолечение противопоказано.
После выписки необходимо соблюдать такие же меры профилактики вирусных инфекций, как и другим здоровым людям: избегать массовых скоплений людей, мыть руки.
Сбор и оценка жалоб, анамнеза заболевания, эпидемиологического анамнеза, медицинский осмотр.
- Лабораторная диагностика специфическая (выявление РНК SARS-CoV-2 методом ПЦР);
- Лабораторная диагностика общая (клинический анализ крови, биохимический анализ крови и др.);
- Инструментальная диагностика.
- основной — мазок из носа и/или ротоглотки;
- дополнительные — промывные воды бронхов, (эндо)трахеальный, назофарингеальный аспират, мокрота, биопсийный или аутопсийный материал легких, цельная кровь, сыворотка крови, моча, фекалии.
На сегодняшний день в России проведено более 70 миллионов лабораторных исследований на новую коронавирусную инфекцию.
Тестирование доступно в 926 лабораториях, из них 111 лабораторий Роспотребнадзора, 628 - при государственных медицинских организациях и 187 лабораторий частной формы собственности.
С перечнем организаций Роспотребнадзора, осуществляющих лабораторную диагностику новой коронавирусной инфекции (COVID-19) можно познакомиться здесь.
Да, разумеется. Пока не существует специфического препарата от нового коронавируса. Так же, как нет специфического лечения от большинства других респираторных вирусов, вызывающих простудные заболевания.
Вирусную пневмонию – основное и самое опасное осложнение коронавирусной инфекции – нельзя лечить антибиотиками. В случае развития пневмонии лечение направлено на поддержание функции лёгких.
Заразиться вирусом могут люди всех возрастов. Степень тяжести заболевания зависит от индивидуальных факторов. Однако людям старше 65 лет, а также гражданам с ослабленной иммунной системой и хроническими заболеваниями рекомендуется быть наиболее осторожными и внимательными к своему здоровью.
Детям и внукам пожилых людей нужно позаботиться о старшем поколении, завезти продукты, лекарства, соблюдая все предосторожности, не контактируя с ними. Помощь волонтеров можно запросить на сайте.
Коронавирус и вирус гриппа похожи основными симптомами, способами передачи и профилактики, но имеют и принципиальные различия.
Например, инкубационный период: у гриппа он составляет 3 дня, а у COVID-19 – 5-6 дней. Также коронавирусная инфекция вызывает больше тяжелых и критических случаев, что, в свою очередь, приводит к более высоким показателям смертности, чем у сезонного гриппа.
Все граждане, прибывшие в РФ из стран с неблагополучной эпидситуацией, должны быть изолированы по месту пребывания на срок 14 дней.
За всеми прибывшими устанавливается медицинское наблюдение. Число визитов врача определяется в каждом случае индивидуально в течение всего периода карантина. При появлении симптомов ОРВИ человек должен незамедлительно обратиться за медицинской помощью без посещения медицинских организаций.
Медицинская помощь всем пациентам и лицам с подозрением на COVID-19 оказывается на бесплатной основе. Действующим законодательством не предусмотрена компенсация разницы между оплатой больничного и реальной зарплатой, если человек находился на карантине.
Если Вам нужен больничный лист, вы можете оформить его в личном кабинете на сайте Фонда социального страхования, приложив фото документов, подтверждающих поездку в страны с неблагополучной эпидемиологической ситуацией.
Вопрос о карантине в детских садах находится в ведении муниципальных органов управления образованием. Своё решение они принимают, руководствуясь рекомендациями и предписаниями соответствующих медицинских служб конкретного региона, зависящими от эпидемиологической обстановки. Если официального запрета на посещение детского сада нет, то Вы сами вправе решить вопрос, отдавать ребёнка в детский сад или нет.
Нет. В период изоляции посещение пациента запрещено с целью предотвращения распространения инфекции. Пациенты, находящиеся в стационаре, могут использовать мобильный телефон и другие средства связи для общения с родственниками.
Родственники могут передавать пациентам продукты питания и личные вещи, однако существует ряд ограничений, которые необходимо уточнять в справочной службе больницы.
Следует регулярно обрабатывать сам телефон антисептическими средствами, особенно там, где корпус гаджета соприкасается с лицом. Если есть чехол — то его при обработке нужно снимать и обрабатывать отдельно (а лучше вообще обходиться без него). Для борьбы с вирусами гриппа и ОРВИ (и коронавирусами) лучше всего использовать салфетки и гели на основе спирта. Популярный антисептик хлоргексидин больше предназначен для защиты от бактерий, но в крайнем случае можно использовать и его.
Данные о странах с неблагополучной эпидситуацией размещены на сайтах ВОЗ и Роспотребнадзора. Прибывшим из этих стран необходимо соблюдать ряд требований: позвонить на горячую линию своего региона, сообщить о своем прибытии, оставить свои контакты и перейти в режим самоизоляции, то есть не выходить из дома. Если требуется больничный лист для предоставления по месту работы или учебы, необходимо вызвать врача на дом, а также потребуется предоставить: ФИО, год рождения, к какому медицинскому учреждению вы приписаны и номер полиса ОМС.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Новая коронавирусная инфекция (COVID-19) относится к группе острых респираторных вирусных инфекций (ОРВИ). Она, безусловно, имеет ряд значимых особенностей, отличающих ее от других заболеваний этой группы, но многие признаки, в том числе некоторые способы профилактики, являются общими для всех ОРВИ.
Пути заражения
Ведущим путем передачи нового коронавируса SARS-CoV-2 является воздушно-капельный (при кашле, чихании и разговоре на близком - менее 2 метров - расстоянии). Менее значимый контактный путь передачи реализуется во время рукопожатий и других видах непосредственного контакта с инфицированным человеком, а также через поверхности и предметы, возможно через пищевые продукты, обсемененные вирусом. Аэрозольным путем можно заразиться в помещениях с большим количеством людей и плохой вентиляцией воздуха.
Группы риска
Примерно у 80% заболевших инфекция протекает в легкой форме. Однако с учетом широкой распространенности новой коронавирусной инфекции COVID-19, огромного количества одновременно болеющих людей и 15-20% среднетяжелого и тяжелого течения существует риск неполучения своевременной медицинской помощи, нехватки лекарств и мест в стационарах. От каждого из нас во многом зависит, по какому сценарию будет развиваться эта пандемия.
Кто же входит в группу риска по тяжелому течению COVID-19? Для кого защита от болезни особенно важна?
Пациенты с сахарным диабетом являются группой риска по тяжелому течению новой коронавирусной инфекции, наиболее уязвимы лица пожилого возраста с данным заболеванием, а также люди с ожирением.
Пациенты с сахарным диабетом страдают микро- и макроангиопатиями (повреждением мельчайших сосудов – капилляров и крупных сосудов соответственно), ранним развитием атеросклероза. При коронавирусной инфекции сосудистые осложнения (тромбозы) – одна из основных причин смертности. При исходно измененной сосудистой стенке при сахарном диабете риск возникновения тромбозов возрастает. С другой стороны, тяжелая вирусная инфекция может вызывать резкие колебания уровня глюкозы в крови больных сахарным диабетом, что может вызвать декомпенсацию углеводного обмена.
Ожирение
Существует расчетный показатель – индекс массы тела (ИМТ), позволяющий оценить степень соответствия массы человека его росту. Показатель более 30 свидетельствует об ожирении. При индексе массы тела 30-34 летальность от COVID-19 может достигать 8,9%. Соответственно, при ИМТ 35-39 - 11,5%, свыше 40 - 13,5%.
Возраст старше 65 лет и другие заболевания
Люди старше 65 лет чаще страдают среднетяжелым и тяжелым течением инфекционных болезней. Кроме того, есть данные об умеренном снижении клеточного и гуморального иммунитета в пожилом возрасте.
Наличие иммунодефицитных состояний – ВИЧ, онкологические заболевания в активной фазе болезни или лечения могут стать причиной тяжелого течения новой коронавирусной инфекции.
Люди с хроническими заболеваниями сердца и легких (врожденными пороками сердца, ишемической болезнью сердца, сердечной недостаточностью, бронхиальной астмой, хронической обструктивной болезнью легких) также входят в группу риска.
Медицинские работники и сотрудники общественного транспорта, магазинов, кафе и ресторанов в связи с профессиональной деятельностью имеют длительный тесный контакт с большим количеством людей, и, как следствие, значительную вирусную нагрузку, поэтому у них повышенный риск тяжелого течения коронавирусной инфекции.
Из вышесказанного следует, что люди, относящиеся к данным категориям, должны особенно внимательно относиться к вопросам профилактики новой коронавирусной инфекции. А в случае заболевания максимально быстро обращаться за медицинской помощью для постоянного наблюдения и получения адекватного лечения.
Профилактические мероприятия
Профилактика любых инфекционных заболеваний делится на специфическую (вакцинация) и неспецифическую. Неспецифическая профилактика представляет собой мероприятия, направленные на предотвращение распространения инфекции, и проводится в отношении источника инфекции (инфицированного человека), механизма передачи возбудителя инфекции, а также потенциально восприимчивого контингента (здоровых лиц, находящихся и/или находившихся в контакте с инфицированным человеком).
Основная цель применения вакцины от COVID-19 - не предотвращение самого заболевания, а существенное облегчение его течения и снижение вероятности развития неблагоприятных, тяжелых форм инфекции, особенно у людей из групп риска.
Вопросы безопасности и эффективности вакцин активно изучаются во всем мире. Предполагается, что при охвате вакцинацией большого количества людей, а также с учетом уже переболевших лиц, эпидемия должна пойти на спад.
В идеале вакцина от COVID-19, наряду с доказанной безопасностью, должна:
- приводить к формированию высоких титров нейтрализующих антител (для эффективной борьбы с вирусом);
- сопровождаться формированием низких (в идеале – нулевых) титров ненейтрализующих антител (для снижения вероятности антитело-зависимого усиления инфекции);
- вызывать значительный и устойчивый Th1-клеточный ответ и слабый Th2-клеточный ответ (для физиологической воспалительной реакции без угрозы тяжелого поражения легких и цитокинового шторма/ОРДС);
- поддерживать длительную иммунологическую память (клеточную и гуморальную);
- обеспечивать защиту от возможных мутантных вариантов вируса.
Неспецифическая профилактика
Поговорим подробнее о неспецифической профилактике новой коронавирусной инфекции. Как уже было сказано, возможно воздействие на источник инфекции, механизм передачи вируса и здорового человека, в отношении которого проводится профилактика. Ниже перечислены основные меры по профилактике респираторных вирусных инфекций, в том числе COVID-19.
Мероприятия в отношении источника инфекции:
-
Ранняя диагностика и активное выявление инфицированных лиц, в том числе с бессимптомными формами – мазки из зева и носа для обнаружения вируса (выявление РНК SARS-CoV-2 методом ПЦР или антигена вируса – экспресс-диагностика);
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.

Особо опасные инфекции (ООИ) — высокозаразные заболевания, которые появляются внезапно и быстро распространяются, охватывая в кратчайшие сроки большую массу населения. ООИ протекают с тяжелой клиникой и характеризуются высоким процентом летальности.
Перечень карантинных инфекций
- полиомиелит
- чума (легочная форма)
- холера
- натуральная оспа
- желтая лихорадка
- лихорадка Эбола и Марбург
- грипп (новый подтип)
- острый респираторный синдром (ТОРС) или Sars.
Перечень особо опасных инфекций, подлежащие международному надзору
- сыпной и возвратный тифы
- грипп (новые подтипы)
- полиомиелит
- малярия
- холера
- чума (легочная форма)
- желтая и гемморагические лихорадки (Ласса, Марбург, Эбола, Западного Нила).
Чума
Чума — острое инфекционное заболевание, относящееся к группе зоонозов. Источником инфекции являются грызуны (крысы, суслики, песчанки и др.) и больной человек. Заболевание протекает в формах бубонной, септической (редко) и легочной. Наиболее опасна легочная форма чумы. Возбудитель инфекции — чумная палочка, устойчивая во внешней среде, хорошо переносящая низкие температуры.
Пути передачи чумы связаны с наличием насекомых (блох и др.) — трансмиссивный. При легочной форме чумы инфекция передается воздушно-капельным путем (при вдыхании капелек мокроты больного человека, содержащей возбудителя чумы).
Симптомы чумы проявляются внезапно через три дня после заражения, при этом наблюдается сильная интоксикация всего организма. На фоне сильного озноба быстро повышается температура до 38—39 «С, появляется сильная головная боль, гиперемия лица, язык покрывается белым налетом. В более тяжелых случаях развиваются бред галлюцинаторного порядка, синюшность и заостренность черт лица с появлением на нем выражения страдания, иногда ужаса. Довольно часто при любой форме чумы наблюдаются многообразные кожные явления: геморрагическое высыпание, пустулезная сыпь и др.
При бубонной форме чумы, возникающей, как правило, при укусе зараженных блох, кардинальным симптомом является бубон, представляющий собой воспаление лимфатических узлов.
Развитие вторичной септической формы чумы у больного с бубонной формой также может сопровождаться многочисленными осложнениями неспецифического характера.
Первичная легочная форма представляет наиболее опасную в эпидемическом отношении и очень тяжелую клиническую форму болезни. Начало ее внезапное: быстро повышается температура тела, появляются кашель и обильное выделение мокроты, которая затем становится кровавой. В разгар болезни характерными симптомами являются общее угнетение, а затем возбужденно-бредовое состояние, высокая температура, наличие признаков пневмонии, рвота с примесью крови, синюшность, одышка. Пульс учащается и становится нитевидным. Общее состояние резко ухудшается, силы больного угасают. Болезнь продолжается 3—5 дней и без лечения заканчивается смертью.
Лечение. Лечение всех форм чумы производится с применением антибиотиков. Назначаются стрептомицин, террамицин и другие антибиотики в отдельности или в сочетании с сульфаниламидами.
Профилактика. В природных очагах проводятся наблюдения за численностью грызунов и переносчиков, обследование их, дератизация в наиболее угрожаемых районах, обследование и вакцинация здорового населения.
Вакцинация осуществляется сухой живой вакциной подкожно или накожно. Развитие иммунитета начинается с 5—7-го дня после однократного введения вакцины.
Холера
Холера — острая кишечная инфекция, отличающаяся тяжестью клинического течения, высокой летальностью и способностью в короткие сроки принести большое количество жертв. Возбудитель холеры — холерный вибрион, имеющий изогнутую форму в виде запятой и обладающий большой подвижностью. Последние случаи вспышки холеры связаны с новым типом возбудителя — вибрионом Эль-Тор.
Самым опасным путем распространения холеры является водный путь. Это связано с тем, что холерный вибрион может сохраняться в воде на протяжении нескольких месяцев. Холере также свойствен и фекально-оральный механизм передачи.
Инкубационный период холеры составляет от нескольких часов до пяти дней. Она может протекать бессимптомно. Возможны случаи, когда в результате тяжелейших форм заболевания холерой люди умирают в первые дни и даже часы болезни. Диагноз ставится с применением лабораторных методов.
Основные симптомы холеры: внезапный водянистый профузный понос с плавающими хлопьями, напоминающий рисовый отвар, переходящий со временем в кашицеобразный, а затем и в жидкий стул, обильная рвота, уменьшение мочеотделения вследствие потери жидкости, приводящие к состоянию, при котором падает артериальное давление, пульс становится слабым, появляется сильнейшая одышка, синюшность кожных покровов, тонические судороги мышц конечностей. Черты лица больного заостряются, глаза и щеки запавшие, язык и слизистая оболочка рта сухие, голос сиплый, температура тела снижена, кожа холодная на ощупь.
Лечение: массивное внутривенное введение специальных солевых растворов для восполнения потери солей и жидкости у больных. Назначают прием антибиотиков (тетрациклина).
При угрозе заболевания, а также на территориях, где отмечены случаи холеры, проводят иммунизацию населения убитой холерной вакциной подкожно. Иммунитет к холере непродолжителен и недостаточно высокой напряженности, в связи с этим через шесть месяцев проводят ревакцинацию путем однократного введения вакцины в дозе 1 мл.
Сибирская язва
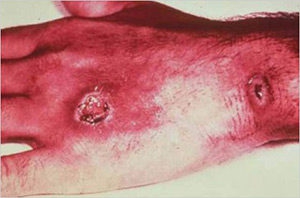
Сибирская язва — типичная зоонозная инфекция. Возбудитель заболевания — толстая неподвижная палочка (бацилла) — имеет капсулу и спору. Споры сибирской язвы сохраняются в почве до 50 лет.
Источник инфекции — домашние животные, крупный рогатый скот, овцы, лошади. Больные животные выделяют возбудителя с мочой и испражнениями.
Пути распространения сибирской язвы разнообразны: контактный, пищевой, трансмиссивный (через укусы кровососущих насекомых — слепня и мухи-жигалки).
Инкубационный период заболевания короткий (2—3 дня). По клиническим формам различают кожную, желудочно-кишечную и легочную сибирскую язву.
При кожной форме сибирской язвы сначала образуется пятно, затем папула, везикула, пустула и язва. Болезнь протекает тяжело и в отдельных случаях заканчивается смертельным исходом.
При желудочно-кишечной форме преобладающими симптомами являются внезапное начало, быстрый подъем температуры тела до 39—40 °С, острые, режущие боли в животе, кровавая рвота с желчью, кровавый понос Обычно болезнь продолжается 3—4 дня и чаще всего заканчивается смертью.
Легочная форма имеет еще более тяжелое течение. Для нее характерны высокая температура тела, нарушения деятельности сердечно-сосудистой системы, сильный кашель с выделением кровавой мокроты. Через 2—3 дня больные погибают.
Лечение. Наиболее успешным является раннее применение специфической противосибиреязвенной сыворотки в сочетании с антибиотиками. При уходе за больными необходимо соблюдать меры личной предосторожности — работать в резиновых перчатках.
Профилактика язвы включает в себя выявление больных животных с назначением карантина, дезинфекцию меховой одежды при подозрении на заражение, проведение иммунизации по эпидемическим показателям.
Натуральная оспа
Клиническое течение оспы начинается с инкубационного периода, длящегося 12—15 дней.
Возможны три формы натуральной оспы:
Легкая форма оспы характеризуется отсутствием сыпи. Общие поражения выражены слабо.
Натуральная оспа обычного типа начинается внезапно с резкого озноба, подъема температуры тела до 39—40 °С, головной боли и резких болей в области крестца и поясницы. Иногда это сопровождается появлением на коже сыпи в виде красных или красно-багровых пятен, узелков. Сыпь локализирована в области внутренней поверхности бедер и нижней части живота, а также в области грудных мышц и верхней внутренней части плеча. Сыпь пропадает через 2—3 дня.
В этот же период снижается температура, самочувствие больного улучшается. После чего появляется оспенная сыпь, которая покрывает все тело и слизистую оболочку носоглотки. В первый момент сыпь имеет характер бледно-розовых плотных пятен, на вершине которых образуется пузырек (пустула). Содержимое пузырька постепенно мутнеет и нагнаивается. В период нагноения больной ощущает подъем температуры и острую боль.
Геморрагическая форма оспы (пурпура) протекает тяжело и часто заканчивается смертью через 3—4 дня после начала заболевания.
Лечение основывается на применении специфического гамма-глобулина. Лечение всех форм оспы начинается с немедленной изоляции больного в боксе или отдельной палате.
Профилактика оспы заключается в поголовной вакцинации детей начиная со второго года жизни и последующих ревакцинациях. В результате этого случаи заболевания оспы практически не встречаются.
При возникновении заболеваний натуральной оспой проводят ревакцинацию населения. Лиц, находившихся в контакте с больным, изолируют на 14 суток в больницу или в развертываемый для этого временный стационар.
Жёлтая лихорадка

Желтая лихорадка внесена в перечень особо опасных инфекций в Беларусии из-за опасности завоза инфекции из-за рубежа. Заболевание входит в группу острых геморрагических трансмиссивных заболеваний вирусной природы. Широко распространено в Африке (до 90% случаев) и Южной Америке. Переносчиками вирусов являются комары. Желтая лихорадка входит в группу карантинных инфекций. После заболевания остается стойкий пожизненный иммунитет. Вакцинирование населения является важнейшим компонентом профилактики заболевания.
Инкубационный период — 6 дней. Заболевание характеризуется острым началом, лихорадкой, тяжёлой интоксикацией, тромбогеморрогическим синдромом, поражение печени и почек.
Около половины, у которых развивается тяжёлая форма болезни, умирает. Специфического лечения желтой лихорадки не существует.
Вакцинация против желтой лихорадки осуществляется вакцинами, сертифицированным ВОЗ. Иммунитет после вакцинации вырабатывается через 10 дней. Вакцинации подлежат взрослые и дети с 9-месячного возраста.
Читайте также:

