Парацетамол при пищевом отравлении у ребенка
Обновлено: 19.04.2024
Очищение пищеварительного тракта при отравлении парацетамолом (ацетаминофеном)
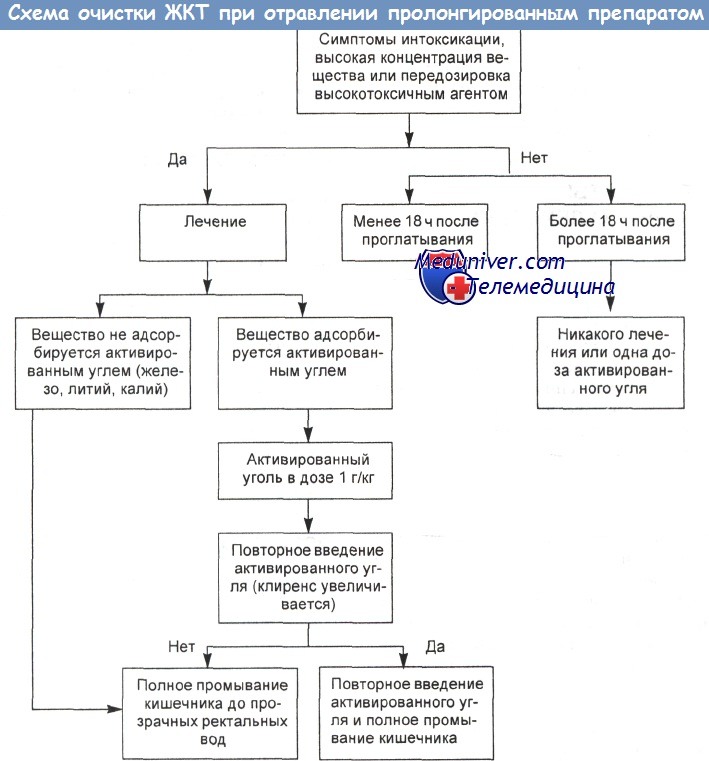
а) Подавление всасывания парацетамола (ацетаминофена). В первые несколько часов после приема парацетамола (ацетаминофена) внутрь нужно дать пациенту активированный уголь. Он способен снизить сывороточный уровень даже полностью всосавшегося лекарства.
б) Применение активированного угля и АЦЦ (N-ацетилцистеина). Активированный уголь адсорбирует in vitro некоторое количество антидота N-ацетилцистеина (АЦА).
Однако доказательств того, что он снижает эффективность пероральных доз АЦЦ, нет. Таким образом, оснований для увеличения пероральных доз АЦЦ после введения активированного угля недостаточно. Противопоказания к одновременному применению активированного угля и внутривенных доз АЦЦ отсутствуют. Дозы АЦЦ не зависят от уровня ацетаминофена в крови. Оптимальная дозировка активированного угля не установлена.
Обобщая, Brent считает, что, если помощь оказывается в первые 2 ч после передозировки парацетамола (ацетаминофена), рвота и активированный уголь в принципе способны снизить биодоступность лекарства и его уровень в крови.
По-видимому, разумно дать активированный уголь и подождать до определения 4-часового уровня ацетаминофена, поскольку АЦЦ эффективен, даже если начать его применение через 8 ч после передозировки. Если уровень, согласно номограмме, окажется потенциально токсичным, следует приступить к АЦЦ-терапии.
Если с момента передозировки одного парацетамола (ацетаминофена) прошло более 2 ч, очистка пищеварительного тракта вряд ли принесет пользу. Если подтвержден токсичный уровень лекарства, единственным средством остается АЦЦ. У пациентов с известной или подозреваемой передозировкой нескольких лекарств применения активированного угля может оказаться достаточно в зависимости от того, что именно принято внутрь.
Использование значительно превышающих стандартные доз АЦЦ чревато рвотой (неприятный вкус и запах антидота), которая сведет на нет пользу такой терапии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в оглавление раздела "Токсикология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Диарея у детей может иметь инфекционное или неинфекционное происхождение. Первый вид наиболее опасен для здоровья ребенка, может приводить к достаточно серьезным последствиям. У грудничков быстро развивается обезвоживание, поэтому нужно вовремя начать лечение.

Поскольку детская пищеварительная система более восприимчива к действию инфекционных агентов, дети часто испытывают на себе признаки расстройства пищеварения.
Понос может возникнуть у ребенка в любом возрасте. О нем идет речь, если стул становится жидким и частым, более 3 раз в день, сопровождается спазмами и болью в животе.
Срочно нужно быть тревогу при появлении следующих симптомов:
- стул пенистый, водянистый, частота до 7-8 раз в день;
- обильная рвота;
- слабость, вялость;
- бледность кожного покрова, снижение тургора кожи;
- похудение;
- повышение температуры тела.
Даже непродолжительный обильный и частый понос у детей младшего возраста представляет серьезную опасность для здоровья. Он приводит к обезвоживанию, вымыванию питательных веществ из организма.
Однако диарея может иметь хроническое течение, длиться более 2 недель. Как правило, она не сильная, дефекация не более 4-5 раз в сутки, но несмотря на это вызывает дефицит нутриентов, патологические изменения в работе сердца, головного мозга, почек.
Диарея никогда не является самостоятельным заболеванием, она возникает по таким причинам:
- перекорм;
- пищевое отравление;
- избыточное потребление продуктов, которые обладают слабительным действием;
- стресс, сильное психоэмоциональное перенапряжение;
- заболевания органов ЖКТ;
- непереносимость лактозы, глютена и других веществ;
- дисбактериоз;
- обострение панкреатита;
- несоответствие еды возрасту ребенка;
- бактериальная или вирусная инфекция, поражающая ЖКТ;
- интоксикация организма химическими веществами или медикаментами;
- длительный прием антибиотиков, других лекарственных препаратов.
Рассмотрим основные причины диареи у детей более подробно.

Диарею могут вызывать вирусы и бактерии. Они представляют серьезную угрозу для здоровья ребенка, поскольку вызывают тяжелую симптоматику.
Вирусные инфекции, которые могут стать причиной поноса:
- Ротавирусы. Являются самой частой причиной инфекционной диареи. Ротавирусная инфекция вызывает вирусный гастроэнтерит, который также называют кишечным гриппом. Вирус поражает органы ЖКТ, провоцирует высокую температуру тела до 39 ⁰С, понос, тошноту и рвоту, имеет высокий риск развития обезвоживания.
- Аденовирусы. Могут поражать не только верхние дыхательные пути, но также слизистую кишечника. Заражение сопровождается повышением температуры тела, кашлем, головной болью, диареей.
- Энтеровирусы. Кишечная инфекция сопровождается высокой температурой тела до 40 ⁰С, сильной слабостью, головной и мышечной болью, тошнотой, рвотой, болезненностью в животе, многократной диареей.
На фоне ослабленного иммунитета к вирусной инфекции может присоединиться бактериальная — кишечная палочка, сальмонеллез, дизентерия. В результате состояние ребенка резко ухудшится.
У грудничков и детей младшего возраста продолжительное расстройство стула часто связано с аллергией или непереносимостью некоторых продуктов.
Разновидности диареи неинфекционного происхождения:
- Диспепсическая. Возникает на фоне ферментативной недостаточности, болезней желудка, кишечника, печени, поджелудочной железы.
- Токсическая. Является следствием отравления химическими веществами.
- Неврогенная. Появляется при нарушении нервной регуляции моторики кишечника.
- Медикаментозная. Возникает на фоне длительного лечения антибиотиками, которые провоцируют развитие дисбактериоза кишечника.

Как лечить жидкий стул?
Если у ребенка жидкий стул более двух дней, применяемое лечение не помогает, нужно обращаться в больницу. Для начала следует посетить педиатра. Доктор проведет осмотр и назначит лечение. Порой может потребоваться консультация гастроэнтеролога, аллерголога или инфекциониста.
Лекарства от диареи должен назначать врач, после того, как станет известна причина расстройства стула. Могут применяться препараты следующих групп:
- антибиотики — эффективны лишь в отношении бактериальных инфекций;
- сорбенты — выводят токсины и продукты жизнедеятельности патогенных микроорганизмов;
- регидратационные средства — возмещают потерю жидкости и электролитов;
- пребиотики и пробиотики — предназначены для лечения дисбактериоза, восстановления микрофлоры кишечника;
- противодиарейные микробные препараты — не только лечат понос, но также восстанавливают микрофлору, нормализуют пищеварение;
- спазмолитики — уменьшают спазм и боль.
При обезвоживании можно восстановить потерю жидкости с помощью воды, соков или чая, но невозможно компенсировать потерю электролитов. Это возможно сделать только посредством специальных регидратационных растворов, которые продаются в аптеке. Их нужно пить дробно, но часто, по 5-20 мл каждые 5-10 мин., в зависимости от возраста ребенка. Если выпить сразу большой объем жидкости, то это спровоцирует диарею.

Питьевой режим и питание
Помимо регидратационных растворов, нужно пить обычную кипяченую воду, морсы, компоты, чаи. Очень важно соблюдать диету. Основные принципы диетического питания:
- не кормить насильно;
- уменьшить размер порций;
- исключить из рациона жирную и жареную пищу, молоко, острые блюда, продукты, которые обладают слабительным эффектом, раздражают кишечник или вызывают повышенное газообразование (капуста, виноград, бобовые, фруктовые соки, свежая выпечка, лук, газированные напитки);
- готовить блюда на пару, тушить, варить или запекать;
- можно включить в рацион рисовый отвар, картофельное пюре, омлет, каши на воде, нежирный бульон, кисели, овощи, пшеничные сухари, котлеты из постного мяса или рыбы.
При поносе нельзя вводить новые продукты или менять смесь (если только не она стала причиной расстройства стула). Мамам, которые кормят грудью, необходимо придерживаться диеты, исключить из рациона пищу, которая является аллергенной для грудничка.
Примечание! Для детей с непереносимостью лактозы существуют безлактозные смеси, с непереносимостью глютена — безглютеновые.
При диарее у ребенка многие мамы спешат давать противодиарейные препараты, однако это делать можно не всегда. При инфекционных заболеваниях и отравлениях такие медикаменты замедляют удаление инфекций/токсинов из организма, чем усугубляют самочувствие. На начальных этапах главная задача родителей — не допустить обезвоживания, восстановить водно-электролитный баланс.
После отравлений и кишечных инфекций не менее месяца требуется соблюдение строгой диеты. Как питаться в этот период, расскажет лечащий врач.
Пищевое отравление — вещь крайне неприятная, и чаще всего мы сталкиваемся с этой проблемой летом. Наиболее распространенные бактерии, вызывающие отравление, — это кампилобактер, сальмонелла, кишечная палочка и листерия.
Разбираемся, можно ли отравиться, если выпить парного молока в деревне, какие симптомы возникают при разных типах отравлений и как лечиться в каждом из случаев.
Причины отравлений
Пищевое отравление возникает, если съесть или выпить что-то, что заражено вредными бактериями или вирусами. Каждый 6-й человек в мире получает пищевое отравление хотя бы раз в год. К счастью, в большинстве случаев это легко текущее заболевание, которое быстро проходит благодаря отдыху и соблюдению питьевого режима. Однако некоторые случаи требуют медицинской помощи.

— Причин отравлений может быть много. Перечислю основные из них.
- Употребление в пищу продуктов с просроченным сроком годности или неправильно хранившихся. В них, особенно в молочных продуктах, начинают развиваться вредные микроорганизмы, которые и вызывают отравление.
- Прием в пищу блюд, не прошедших до конца необходимую обработку, например приготовленных из мяса или рыбы.
- Употребление грибов, растений или ягод, непригодных для еды.
- Случайное попадание в организм вместе с пищей каких-либо химических веществ.
- В первую очередь возникает беспокойство в пищеварительной системе, которое после отравления провоцирует частую диарею или рвоту; бывают случаи их одновременного появления. Стул при этом может быть с примесями слизи.
- В животе появляются болезненные ощущения (особенно в области желудка).
- Ухудшается общее состояние, повышается температура тела, появляются слабость, сонливость, пропадает аппетит.
- Если рвота и диарея частые, то может наступить обезвоживание организма. Оно выражается заострением черт лица, а также сухостью кожи. Кроме этого, могут наблюдаться судороги.

Что такое кампилобактер?
Кампилобактер — это вид бактерий, которые обитают в кишечнике животных, особенно домашней птицы, такой как курица и индейка.
Источники попадания кампилобактерий в организм:
- недоваренная домашняя птица или моллюски, употребляемые в пищу;
- питьевая вода, в которой содержатся следы кала зараженных людей или животных.
Инкубационный период для развития кампилобактериального отравления — от 2 до 5 дней .
Спустя это время появляются симптомы, которые обычно длятся от 2 до 10 дней и включают в себя:
- диарею, которая может быть кровавой;
- тошноту и рвоту;
- спазмы желудка, боль в области живота;
- головную боль;
- высокую температуру.
Лечение кампилобактериальной инфекции
Большинство людей выздоравливают сами по себе, главное — обеспечить адекватную гидратацию и поддерживать электролитный баланс. Однако в тяжелых случаях, когда болезнь долго не проходит, нужно обязательно обращаться к врачу.

— Что при отравлении можно делать самостоятельно?
- Для начала необходимо обеспечить больного постоянным питьем, для того чтобы избежать обезвоживания организма при отравлении. Это должна быть чистая, кипяченая вода комнатной температуры. Детям старше 5 лет можно давать отвары ромашки, шиповника или чай.
- Далее нужно принять сорбенты, это может быть активированный уголь, который впитывает в себя вредные вещества и выводит их из организма. Однако прием сорбентов запрещен, если наблюдается желудочное кровотечение или непроходимость кишечника.
- Также в этот период необходимо тщательно следить за питанием. В первые сутки лучше воздержаться от приема пищи. На следующий день можно давать больному сухари, каши на воде, легкие бульоны, чаи, лечебные отвары или простую воду. Такого питания лучше придерживаться несколько дней, аккуратно возвращаясь к прежнему, исключая, соответственно, продукты, способные вызвать отравление.
Следует помнить, что на время лечения отравления лучше не прибегать к тем лекарствам и продуктам, которые способны закрепить стул. Лучше, если все вредные вещества будут выходить из организма естественным путем, ведь для этого в нем и включается защитная функция в виде диареи или тошноты.

Как предотвратить кампилобактериальную инфекцию
Поскольку основным источником кампилобактерий является домашняя птица, крайне важно правильное обращение с ней.
- Убедитесь, что вы готовите домашнюю птицу при температуре не ниже 75 градусов по Цельсию.
- Вымойте посуду, которую вы используете для обработки сырого мяса, в горячей мыльной воде.
Что такое сальмонелла?
Сальмонелла — одна из самых распространенных причин пищевого отравления. Сальмонелла — это вид бактерий, которые живут в кишечнике человека и животных и могут загрязнять многие виды пищи. Свежие фрукты и овощи, яйца и все виды мяса, молоко, сливочное масло могут быть источниками сальмонеллы .
Симптомы отравления сальмонеллой обычно возникают через 12-72 часа после употребления загрязненной пищи и могут не проходить до недели .
Наиболее распространенные симптомы сальмонеллеза:
- длительная диарея с сильными режущими болями в животе и метеоризмом;
- тошнота, длительная рвота;
- отсутствие аппетита;
- головная боль, повышение температуры тела;
- озноб и общая слабость организма.

Лечение сальмонеллеза
При признаках обезвоженности врачи вводят пациентам жидкость внутривенно, также рекомендуется прием противорвотных лекарств, если тошнота не проходит.
В случаях, когда наблюдается высокая температура и сильное обезвоживание от рвоты и диареи, назначают антибиотики. Они также могут быть необходимы людям с ослабленной иммунной системой или пожилым пациентам.
В большинстве случаев симптомы сальмонеллеза не являются серьезными и проходят сами по себе. Однако сильная рвота, обезвоживание, кровавая диарея, сильная боль в животе и в целом отсутствие улучшения состояния пациента в течение продолжительного времени — все это причины обратиться за медицинской помощью.
Как предотвратить заражение сальмонеллой
Лучший способ избежать заражения сальмонеллой — не употреблять в пищу сырое мяса и яйца. Сальмонелла может находиться и на поверхности фруктов и овощей, поэтому их всегда следует тщательно мыть перед едой.

Что такое кишечная палочка?
Кишечная палочка (лат. Escherichia coli) — это тип бактерий, которые обитают в кишечнике людей и животных и помогают переваривать пищу. И хотя некоторые штаммы кишечной палочки полезны, другие могут вызывать заболевания и даже могут быть опасны для жизни .
Источники кишечной палочки — зараженная ею пища , в частности, говяжий фарш, непастеризованное молоко и сырые овощи и зелень, например шпинат. При отравлении кишечной палочкой симптомы могут проявиться уже на следующий день — и вплоть до 10 дней после употребления неблагоприятной пищи.
Наиболее распространенные симптомы острой кишечной инфекции, вызванной кишечной палочкой:
- сильная и иногда кровавая диарея;
- рвота;
- боли в животе;
- озноб, лихорадка.
Лечение кишечной инфекции, вызванной кишечной палочкой
Как правило, в данном случае лечение не требует похода к врачу.
Инфекция кишечной палочки обычно не лечится антибиотиками, поскольку антибиотики могут только усугубить симптомы. Все дело в том, что, когда бактерии E. coli быстро умирают, они выделяют большое количество токсинов и ухудшают самочувствие человека.
Вместо этого лечение заключается во вводе жидкости внутривенно, если есть симптомы обезвоживания, и устранении симптомов инфекции. На то, чтобы выздороветь, обычно требуется 5-7 дней .
В некоторых случаях кишечная палочка может вызвать опасное для жизни заболевание почек — гемолитический уремический синдром (ГУС). Общими симптомами ГУС являются редкое мочеиспускание, моча темного цвета, бледный цвет лица. В таком случае следует немедленно обратиться за медицинской помощью.
Как предотвратить заражение кишечной палочкой
Чтобы избежать заражения кишечной палочкой, всегда тщательно готовьте мясо и избегайте непастеризованного молока. Кишечная палочка также может обитать на поверхности свежих фруктов и овощей, поэтому всегда важно тщательно мыть их перед их употреблением.

Что такое листерия?
Листерии (лат. Listeria monocytogenes) — бактерии, которые живут во многих средах, включая воду, почву и экскременты животных . Наиболее распространенные каналы заражения листериями — это прием в пищу:
- загрязненных мягких сыров, таких как бри или кесо фреско;
- зараженных мясных деликатесов или хот-догов;
- непастеризованного молока;
- грязных фруктов и овощей.
После употребления пищи, зараженной листериями, симптомы могут появиться в течение недели, но в некоторых случаях они возникают и спустя месяц.
Основные симптомы заражения листериями — листериоза:
- диарея;
- озноб, лихорадка;
- головные и мышечные боли;
- тошнота, рвота.
Иногда отмечается бессимптомное течение болезни.
Лечение листериоза
Большинство случаев листериоза являются легкими и не требуют особенного лечения. Обычно люди начинают чувствовать себя лучше сами по себе уже через несколько дней . Но для беременных женщин, новорожденных детей и людей с ослабленным иммунитетом листериоз является опасным заболеванием.
Беременным с листериозом рекомендуется пройти курс лечения антибиотиками, чтобы инфекция не повлияла на ребенка. Беременные пациентки могут чувствовать такие симптомы листериоза, как усталость, лихорадка и боль в мышцах .
Как предотвратить заражение листерией
Если вы находитесь в группе риска по листериозу, вам следует избегать мягких сыров, мясных деликатесов и хот-догов, если перед подачей на стол они не подвергались такой температурной обработке, когда внутри блюда температура составляет не меньше 75 градусов.
Люди, которые не находятся в группе риска, должны соблюдать обычные меры предосторожности: тщательно готовить мясо и мыть руки при работе с продуктами.


— Что касается детских пищевых отравлений, клиника любой инфекционной болезни наступает быстрее из-за особенностей детского организма. Но ребенок не всегда может адекватно оценить свои жалобы и состояния, поэтому важен контроль со стороны родителей и своевременное обращение к врачу, особенно если есть следующие симптомы:
- жидкий стул больше 5 раз в день;
- наличие крови в стуле даже однократно;
- непрекращающаяся рвота;
- повышение температуры;
- наличие других признаков интоксикации (слабость, вялость).
Для детей обезвоживание, нарушение электролитного баланса при отравлении намного опаснее, чем для взрослых. Ребенок не всегда будет соблюдать рекомендации, поэтому в лечении крайне важно непосредственное участие родителей.
Снижение аппетита у ребенка при отравлениях — это нормально. Тактика лечения здесь — холод, голод и покой. Главное — напоить ребенка. А препараты (адсорбенты, пробиотики, антибиотики и нормальную флору) уже назначает врач.
Жаропонижающие препараты для маленьких детей - опасности и побочные эффекты
Любая мама беспокоится о здоровье своего ребенка и если подозревает у него наличие у него какого-либо заболевания, старается как можно скорее показать его врачу. Однако если у малыша повышается температура, большинство родителей не считают это очень опасным состоянием и пытаются самостоятельно сбить ее с помощью жаропонижающих препаратов, огромный ассортимент которых представлен сегодня на полках детских отделов аптек. Но далеко не все знают, как правильно использовать эти лекарственные средства и какие у них могут быть побочные эффекты и осложнения от их приема. Описанию опасностей жаропонижающих препаратов для детей и посвящена данная статья.
Несмотря на огромное количество аптечных названий жаропонижающих препаратов в их основе лежат всего три действующих вещества - парацетамол, ибупрофен и нимесулид. Каждый из них обладает разной степенью токсичности для детского организма, например нимесулид (в составе препарата Найз) педиатры раньше рекомендовали наравне с парацетамолом для лечения совсем маленьких детей, но после нескольких тяжелых отравлений отношение к этому жаропонижающему средству было пересмотрено и теперь он разрешен к употреблению лишь лицам старше 12 лет. Стоит описать каждое это вещество в отдельности, чтобы понимать, как наиболее безопасно использовать содержащие их препараты.
Парацетамол является селективным ингибитором особого фермента - Циклооксигеназы-3 (ЦОГ-3), отвечающей за повышение температуры тела. В связи с высокой избирательностью действия парацетамола, он имеет наименьшее количество побочных эффектов по сравнению с другими детскими жаропонижающими препаратами. Парацетамол входит в состав таких лекарственных средств, как Панадол, Эффералган, Цефекон, Калпол, выпускается в виде таблеток, суспензий, ректальных суппозиториев, сиропов, жевательных таблеток. Каждая из лекарственных форм, содержащая парацетамол, имеет свои преимущества и недостатки - например, суппозитории хороши для грудных детей и в том случае, если у ребенка сильная рвота, а суспензии и сиропы могут быть опасны за счет содержания многих корригирующих веществ - на них возможна аллергия.

Парацетамол понижает температуру тела примерно на полтора градуса на срок в четыре часа, однако при сильной лихорадке (39-40 С) дозировка, рекомендуемая для детей уже недостаточна, а повторный прием раньше срока (четырех часов) жаропонижающего средства с парацетамолом может приводить к явлениям передозировки - поражению печени, бледности кожных покровов, вялости и сонливости. Среди других побочных эффектов парацетамола можно отметить тромбоцитопению (снижение количества тромбоцитов, которое проявляется кровотечениями) и метгемоглобинемию - накопление окисленной, неспособной переносить кислород, формы гемоглобина в крови. Однако эти побочные эффекты, хоть и представляют собой опасные для жизни состояния, возникают достаточно редко при длительном, неконтролируемом приеме жаропонижающих препаратов. В некоторых случаях аллергическая реакция возникает в ответ на основное вещество этих лекарственных средств - на сам парацетамол, причем иногда эта непереносимость принимает опасные формы - в виде аллергического ангионевротического отека, например.
Противопоказаниями к приему жаропонижающих препаратов с парацетамолом является возраст малыша менее одного месяца, нарушения работы печени или почек, аллергическая непереносимость препарата.
Вторыми по распространенности жаропонижающими препаратами для детей являются лекарственные средства содержащие ибупрофен. В отличии парацетамола он блокирует все разновидности ЦОГ - 1, 2 и 3, то есть является неселективным ингибитором этого фермента. В связи с этим ибупрофен обладает намного большим количеством побочных эффектов и противопоказаний, чем парацетамол, поэтому его стараются использовать лишь при непереносимости последнего либо при сильной лихорадке. Особый вред ибупрофен наносит защите желудка от воздействия желудочного сока - на фоне приема таких жаропонижающих средств нередко может развиваться гастрит и боли в желудке.

Ибупрофен входит в состав препаратов Ибупром, Ибуфен и Нурофен и также как парацетамол выпускается в виде свечей, суспензий и сиропов. Побочными действиями от приема ибупрофена являются боль в животе, тошнота, рвота, анемия, бронхоспазм, гипервозбудимость ребенка, нарушение функции почек. Для ибупрофена, как и для многих других неселективных нестероидных противовоспалительных средств, характерно усиление некоторых аллергических процессов, поэтому его прием запрещен при бронхиальной астме, поллинозе и других формах аллергии. Другими противопоказаниями к приему жаропонижающих средств с ибупрофеном относятся возраст ребенка до трех лет, наличие гастрита или язвы желудка, болезни системы крови и нарушения работы почек.
Как уже было сказано, нимесудид (входящий в состав препаратов Найз, Нимесил, Нимегезик) рекомендуется для приема только после 12 лет, к тому же, он является селективным ингибитором ЦОГ-2, поэтому хоть и не влияет на защиту желудка, но и оказывает не столько жаропонижающий, сколько обезболивающий эффект.
Использование же других нестероидных противовоспалительных средств (ацетилсалициловая кислота, анальгин и другие) для снижения температуры тела у ребенка строго запрещено - это может вызвать тяжелое отравление. Народные методы от высокой температуры (растирание спиртом или уксусом) также нежелательны для детей до трех лет - кожа в этом возрасте легко всасывает различные вещества, поэтому такие растирания могут привести к интоксикации организма ребенка.
В целом, можно сказать, что использование жаропонижающих препаратов для ребенка оправдано и безопасно, если оно проходит строго по инструкции к препарату с контролем возникновения нежелательных явлений. Если же у малыша сильная лихорадка или частое повышение температуры - лучше показать его врачу.
- Вернуться в оглавление раздела "фармакология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

