Паранеопластический энцефалит что это
Обновлено: 17.04.2024
Неврологические осложнения злокачественных опухолей. Паранеопластические неврологические синдромы
Злокачественные опухоли способны оказывать не только прямое воздействие на нервную систему (за счет метастазирования в нервную систему, возникновения оппортунистических инфекций, метаболических нарушений, ишемии головного мозга или внутричерепных кровоизлияний), но и отдаленное воздействие — с помощью гуморальных механизмов. При атом развиваются паранеопластичсские неврологические синдромы. При некоторых из них удастся выявить специфические антинейрональные антитела.
Термином паранеопластические, или ме-танеопластические, неврологические синдромы обозначают результаты отдаленного воздействия опухолей на центральную и периферическую нервную систему, которое осуществляется без участия метастатических, инфекционных или коагулопатических механизмов.
Как правило, клинические признаки паранеопластических синдромов развиваются до появления симптомов опухоли или в тех ситуациях, когда опухоль находится в фазе ремиссии, ее рост замедлен либо когда она еще имеет настолько маленький Размер, что является излечимым заболеванием. Обычно относимые к паранеопластическим, неврологические синдромы не всегда связаны с опухолями. Они могут Развиваться при аутоиммунных заболеваниях.

Тем не менее, причиной появления таких синдромов, как подострая дегенерация мозжечка, опсоклонус-миоклонус, миастенический синдром Ламберта-Итона, чаще всего служат опухоли, поэтому в этих случаях необходим интенсивный поиск опухоли с помощью всех возможных, в том числе инвазивных методов. Другие синдромы реже вызываются опухолями, поэтому больные с этими расстройствами в меньшей степени нуждаются в экстренном интенсивном обследовании.
Предполагают, что большинство паранеопластических синдромов вызвано аутоиммунными механизмами. При целом ряде этих синдромов выявлены антитела, которые вырабатываются организмом против опухоли и способны замедлять ее рост, но одновременно могут взиамодействовать с нернными клетками или оппортунистическими вирусами в нервной системе.
Паранеопластический синдром остается диагнозом исключения. Однако выявление специфических антител позволяет ее подтвердить и заставляет проводить более целенаправленный и плательный поиск возможной опухоли. При многих парансопластических синдромах в ЦСЖ выявляются воспалительные изменения в виде плсоиитоза, повышенного содержания белка и наличия олигоклокальных антител.
Большинство паранеопластических синдромов плохо поддаются лечению и приводят в конце концов к инвалиди зации пациента. Тем не менее, следует предпринять попытку лечения иммуносупрессорными средствами, применить плазмаферез или внутривенный иммуноглобулин. Плазмафсрез оказывает положительное влияние при синдроме Ламберга-Итона. а внутривенный иммуноглобулин может быть эффективен при дегенерации мозжечка.
Антинейрональные антитела присутствуют в крови пациентов с аутоиммунными энцефалитами – группой заболеваний, для которых характерно образование аутоантител к нервной ткани.
Синонимы русские
Антинейрональные антитела класса G, антинейрональные иммуноглобулины класса G.
Синонимы английские
Anti-neuronal antibodies IgG.
Метод исследования
Непрямая реакция иммунофлюоресценции.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Антинейрональные антитела присутствуют в крови пациентов с аутоиммунными энцефалитами – группой заболеваний, для которых характерно образование аутоантител к нервной ткани. Выделяют три группы аутоиммунных энцефалитов:
- паранеопластический - антитела к клеткам собственной нервной ткани начинают вырабатываться на фоне онкологического процесса в организме;
- постинфекционный аутоиммунный энцефалит - возникает после перенесенного инфекционного поражения нервной системы;
- идиопатический аутоиммунный энцефалит - развивается первично и не связан с онкологическим процессом.
Симптомы включают в себя различные неврологические проявления и психические нарушения. Зачастую антинейрональные антитела обнаруживаются в крови пациента еще до обнаружения непосредственно опухоли и поэтому могут использоваться для ранней диагностики онкозаболеваний. Паранеопластический аутоиммунный процесс может развиться при мелкоклеточном раке легкого, нейробластоме, раке молочной железы, яичников и раке яичка. Существует более 30 видов антинейрональных антител. Некоторые из них хорошо изучены, выявлена их строгая специфичность в связи с определенными видами злокачественных опухолей.
Нейрональные антитела можно разделить на три группы:
- паранеопластические антитела к внутриклеточным белкам нервных структур - выявление данного типа антител в 95 % случаев свидетельствует о наличии паранеопластического процесса, даже если опухоль еще не обнаружена;
- антитела, которые определяются как при паранеопластическом процессе, так и при идиопатическом;
- антитела, которые чаще всего выявляются только при идиопатическом аутоиммунном поражении нервной ткани.
При выявлении любых антител показано проводить тщательный и длительный онкопоиск, поскольку аутоиммунный процесс может развиваться на несколько месяцев, а в некоторых случаях и лет, раньше, чем обнаруживается опухоль.
ГлавнаяHelixbook Диагностика паранеопластических энцефалитов (антитела к антигенам белого и серого вещества мозга (Yo-1, Hu, Ri) и мембранному антигену (Ma)
Диагностика паранеопластических энцефалитов (антитела к антигенам белого и серого вещества мозга (Yo‑1, Hu, Ri) и мембранному антигену (Ma)
Группа воспалительных заболеваний головного мозга, возникающих на фоне наличия новообразований, называется паранеопластическими энцефалитами. В большинстве случаев при паранеопластическом энцефалите в крови больных обнаруживаются специфические антитела к ткани мозга, что позволяет проводить раннюю серологическую диагностику заболевания. В исследование входит определение наиболее часто встречающихся при данной патологии аутоиммунных антител.
- Антитела к Yo-1
- Антитела к Hu
- Антитела к Ri
- Антитела к PMNA2 (Ma2/Ta)
- Антитела к амфифизину
Синонимы английские
Anti-Hu antibodies, Anti-Ri antibodies, Anti-Yo antibodies, Anti-Ma antibodies.
Метод исследования
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Иммуноблотинг – методика, применяющаяся для анализа белков с изготовлением иммуноблота, использованием антител, связанных с радиоактивной или флуоресцентной меткой, для определения исследуемых протеинов.
В медицинской практике определение в крови антител к антигенам белого и серого вещества мозга (Yo-1, Hu, Ri) и мембранному антигену (Ma) применяется для диагностики паранеопластических энцефалитов. Это многоочаговое воспалительное нарушение в центральной нервной системе, связанное с дистанционной опухолью.
Часто паранеопластический энцефалит сочетается с подострой сенсорной нейропатией. Антитела к белому и серому веществу мозга могут выявляться при обоих патологических состояниях. 80% случаев паранеопластических энцефалитов связаны с мелкоклеточным бронхиогенным раком легкого. Манифестация неврологической симптоматики часто предшествует проявлениям злокачественного новообразования. Прогрессирование симптомов со стороны нервной системы развивается в течение нескольких недель или месяцев. Неврологические нарушения могут ослаблять пациентов сильнее, чем сопутствующая злокачественная опухоль. Вероятно, они связаны с аутоиммунными реакциями против онконеврологических антигенов.
Паранеопластические энцефалиты проявляются судорогами, эпизодами потери памяти и психическими нарушениями. Возможны тревожность или депрессия, психоневрологические нарушения, частичные или генерализованные судорожные приступы (в т.ч. эпилептический статус), галлюцинации, нарушения сна, слабость или отсутствие чувствительности в конечностях, диплопия, онемение лица, нарушения речи, потерей слуха, нарушения глотания.
Изменения, выявляемые при физикальном обследовании пациента, как правило, соответствуют клиническим симптомам, жалобам и анатомической локализации нарушений функции нервной системы.
При подозрении на паранеопластический энцефалит необходимо проводить исследование крови на наличие специфических антител, маркеров злокачественного новообразования, спинномозговой жидкости (клеточный, антигенный состав, ПЦР для выявления вируса простого герпеса и вируса, вызывающего опоясывающий лишай), биохимических показателей крови, уровня витамина В12. Проводится компьютерная томография головы (позволяет отличить паранеопластический энцефалит от заболевания, имеющего инфекционную природу), компьютерная томография груди, живота и таза, консультации невролога.
Диагностика паранеопластического энцефалита и выявление соответствующей злокачественной опухоли должны проводиться в условиях специализированных лечебных учреждений, поскольку своевременная диагностика имеет решающее значение для обеспечения полноценного лечения злокачественной опухоли.
Прогноз паранеопластического энцефалита непредсказуем, хотя некоторые специалисты считают титр анти-Hu-антител прогностическим индикатором (чем выше уровень этих антител, тем выше вероятность неблагоприятного исхода заболевания).
Антитела к глутаматдекарбоксилазе (анти-GAD) – это аутоантитела, направленные против основного фермента собственных бета-клеток поджелудочной железы и ГАМКергических нейронов. Они являются специфическим маркером сахарного диабета 1-го типа и некоторых заболеваний нервной системы и используются для дифференциальной диагностики этих заболеваний.
Синонимы русские
Антитела к декарбоксилазе глютаминовой кислоты, антитела к ГДК.
Синонимы английские
Anti-GAD65, AT-GAD, Anti-GAD Antibodies, Anti-Glutamic Acid Decarboxylase Ab, Glutamate Decarboxylase Antibodies.
Метод исследования
Единицы измерения
МЕ/мл (международная единица на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Глутаматдекарбоксилаза (GAD) – это один из ферментов, необходимых для синтеза тормозного медиатора нервной системы гамма-аминомасляной кислоты (ГАМК). Фермент присутствует только в нейронах и бета-клетках поджелудочной железы. GAD выступает в роли аутоантигена при развитии аутоиммунного сахарного диабета (СД 1-го типа). В крови 95 % пациентов с СД 1-го типа удается обнаружить антитела к этому ферменту (анти-GAD). Считается, что анти-GAD не являются непосредственной причиной СД, но отражают текущую деструкцию бета-клеток. В лабораторной диагностике анти-GAD рассматриваются как специфические маркеры аутоиммунного поражения поджелудочной железы и используются для дифференциальной диагностики вариантов СД.
СД представляет собой хроническое прогрессирующее заболевание, характеризующееся стойкой гипергликемией, а также нарушением метаболизма жиров и белков, приводящее к развитию острых (например, диабетический кетоацидоз) и поздних (например, ретинопатия) осложнений. Различают СД 1-го и 2-го типа, а также более редкие клинические варианты этого заболевания. Дифференциальная диагностика вариантов СД имеет принципиальное значение для прогноза и тактики лечения. Основа дифференциальной диагностики СД заключается в исследовании аутоантител, направленных против бета-клеток поджелудочной железы. Подавляющее большинство пациентов с СД 1-го типа имеют антитела к компонентам собственной поджелудочной железы. Наоборот, такие аутоантитела нехарактерны для пациентов с СД 2-го типа.
Как правило, анти-GAD присутствуют на момент постановки диагноза у пациента с клиническими признаками СД и существуют в течение длительного времени. Это отличает анти-GAD от антител к островковым клеткам поджелудочной железы, концентрация которых постепенно снижается в течение первых 6 месяцев болезни. Анти-GAD наиболее типичны для взрослых пациентов с СД 1-го типа и реже выявляются у детей. Положительное предсказательное значение анализа на анти-GAD достаточно высоко, что позволяет подтвердить диагноз "СД 1-го типа" у пациента с положительным результатом теста и клиническими признаками гипергликемии. Тем не менее рекомендуется определение других специфичных для СД 1-го типа аутоантител.
Анти-GAD ассоциированы с аутоиммунным повреждением поджелудочной железы, которое начинается задолго до развития клинических признаков СД 1-го типа. Это связано с тем, что для возникновения характерных симптомов СД требуется деструкция 80-90 % клеток островков Лангерганса. Поэтому исследование анти-GAD может быть использовано для оценки риска развития СД у пациентов с отягощенным наследственным анамнезом по этому заболеванию. Наличие анти-GAD в крови таких пациентов ассоциировано с 20-процентным увеличением риска развития СД 1-го типа в ближайшие 10 лет. Обнаружение 2 и более специфических для СД 1-го типа аутоантител повышает вероятность заболевания на 90 % в ближайшие 10 лет. Следует отметить, что риск развития заболевания у пациента с положительным результатом теста на анти-GAD и отсутствием отягощенного наследственного анамнеза по СД 1-го типа не отличается от риска развития этого заболевания в популяции.
У пациентов с СД 1-го типа чаще выявляются другие аутоиммунные заболевания, такие как болезнь Грейвса, глютеновая энтеропатия и первичная недостаточность надпочечников. Поэтому при положительном результате исследования на анти-GAD и постановке диагноза "СД 1-го типа" необходимы дополнительные лабораторные анализы для исключения сопутствующей патологии.
Высокий уровень анти-GAD (обычно более чем в 100 раз превышающий уровень при СД 1-го типа) также выявляется при некоторых заболеваниях нервной системы, наиболее часто у пациентов с синдромом Мерша – Вольтмана (синдром "ригидного человека"), мозжечковой атаксией, эпилепсией, миастенией, паранеопластическим энцефалитом и синдромом Ламберта – Итона.
Анти-GAD обнаруживаются у 8 % здоровых людей. Интересно, что при их дальнейшем обследовании удается выявить аутоантитела, характерные для аутоиммунных заболеваний щитовидной железы и желудка. В связи с этим анти-GAD рассматриваются в качестве маркеров предрасположенности к таким заболеваниям, как аутоиммунный тиреоидит Хашимото, тиреотоксикоз и пернициозная анемия.
Для чего используется исследование?
- Для дифференциальной диагностики сахарного диабета 1-го и 2-го типов;
- для прогноза развития сахарного диабета 1-го типа у пациентов с отягощенным наследственным анамнезом по этому заболеванию;
- для диагностики синдрома Мерша – Вольтмана, мозжечковой атаксии, эпилепсии, миастении и некоторых других заболеваний нервной системы.
Когда назначается исследование?
- пациента с клиническими признаками гипергликемии: жаждой, увеличением объема суточной мочи, усилением аппетита, прогрессирующим снижением зрения, снижением чувствительности кожи конечностей, длительно не заживающими язвами стоп и голеней;
- пациента с отягощенным наследственным анамнезом по сахарному диабету 1-го типа;
- пациента с клиническими признаками синдрома Мерша – Вольтмана (диффузный гипертонус, нарушения сна, деформация суставов и костей, депрессия), мозжечковой атаксии (нарушение походки, координации движений конечностей и глазных яблок, дизметрия, дисдиадохокинез), эпилепсии (судороги), миастении (прогрессирующая слабость мускулатуры лица, конечностей, новообразование средостения) и некоторых других заболеваний нервной системы.
Что означают результаты?
Референсные значения: 0 - 5 МЕ/мл.
Причины положительного результата:
- сахарный диабет 1-го типа (аутоиммунный);
- синдром Мерша – Вольтмана (синдром "ригидного человека");
- мозжечковая атаксия;
- эпилепсия;
- нистагм (неконтролируемые движения глазных яблок);
- миастения;
- паранеопластический энцефалит;
- синдром Ламберта – Итона;
- болезнь Грейвса;
- аутоиммунный тиреоидит Хашимото;
- пернициозная анемия.
Причины отрицательного результата:
- норма;
- при симптомах гипергликемии более вероятен диагноз "СД 2-го типа".
Что может влиять на результат?
- Анти-GAD наиболее характерны для взрослых пациентов с СД 1-го типа, у детей они выявляются реже.
Важные замечания
- Риск развития СД 1-го типа у анти-GAD-позитивного пациента с отягощенным наследственным анамнезом увеличивается на 20 % в ближайшие 10 лет.
- Анти-GAD выявляются у 8 % здоровых людей, некоторые из которых также имеют антитела к клеткам щитовидной железы и желудка.
Также рекомендуется
Кто назначает исследование?
Эндокринолог, врач общей практики, педиатр, анестезиолог-реаниматолог, окулист, нефролог, невролог, кардиолог.
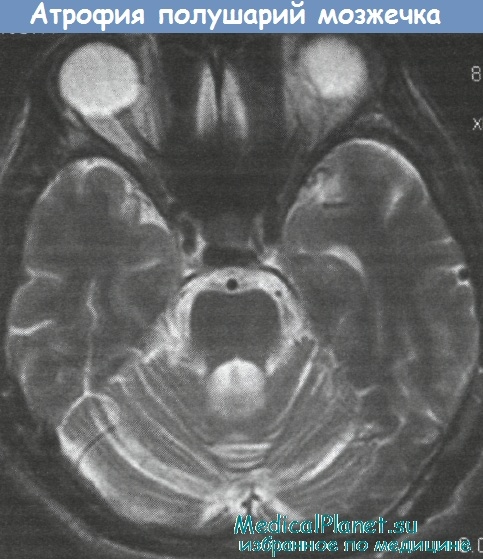
Паранеопластическая мозжечковая атрофия. Лимбический энцефалит
На AT или МРТ выявляют атрофию мозжечка. В ЦСЖ первоначально наблюдаются воспалительные изменения, затем состав ЦСЖ нормализуется. В плазме и ИСЖ часто выявляют антитела, реагирующие с клетками Пуркинье и, в части случаев, с экстрацерсбеллярными нейронами. Результаты гистологического исследования указывают на гибель клеток Пуркинье в коре мозжечка.
Первичная опухоль, если ее удается обнаружить, обычно находился еще на стадии локального процесса. Антитела обычно выявляются у женщин с гинекологическими опухолями. Поэтому при их обнаружении необходим интенсивный поиск опухоли. Дегенерация мозжечка при лимфогранулематозе чаще наблюдается у мужчин. В отдельных случаях плазмаферез или внутривенный иммуногобулин оказывают положительный эффект.
Лимбический энцефалит
Данным термином обозначают паранеопласгический энцефалит, который преимущественно поражает лимбическую систему. Он наблюдается чаше всего при раке легкого, но может возникать и в отсутствие опухоли, в течение нескольких недель нарастают нарушения кратковременной памяти, сопровождаемые изменениями личности, аффективными расстройствами, спутанностью сознания и иногда ажитацией, галлюцинациями, парциальными или генерализованными припадками.
В начале заболевания выявляют воспалительные изменения D ЦСЖ. При МРТ обнаруживаются изменения интенсивности сигнала от медиальных отделов височных долей. При гистологическом исследовании наблюдаются снижение численности нейронов, реактивный глиоз, периваскулярные лимфоцитарные инфильтраты, прежде всего в лимбической и островковой коре.
Эффективного лечения не разработано. Иногда симптомы уменьшаются после успешною воздействия на первичную опухоль.
В принципе, паранеопластичеекий синдром может быть связан с поражением любого отдела центральной и периферической нервной системы. Так. например, возможно развитие стволового энцефалита, вегетативной невропатии или миелилита.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

