Патологоанатомическое вскрытие при лептоспирозе
Обновлено: 24.04.2024
3. Серозные отеки подкожной и околопочечной клетчатки.
4. Серозное воспаление лимфоузлов.
5. Гломерулонефрит - при остром течении, интерстициальный нефрит - при хроническом течении.
6. Геморрагический диатез (слабый).
7. Зернистая дистрофия миокарда, печени (или токсическая дистрофия печени).
10. Закупорка книжки.
11. Неизмененная селезенка.
Диагноз: учитывают клинико-эпизоотологические данные, результаты вскрытия, серологического и бактериологического исследований.
Соблюдать технику безопасности!
Дифференцировать нужно у крупного рогатого скота - от бруцеллеза, листериоза, бабезиоза, злокачественной катаральной горячки, кампилобактериоза (вибриоза); у свиней - от бруцеллеза, сальмонеллеза, дизентерии.
У крупного рогатого скота - при бруцеллезе отмечается гнойно-некротически-фибринозное воспаление слизистой оболочки матки, материнской и плодной плацент, задержание последа; при листериозе - катарально-фиб-ринозный эндометрит, некрозы карункулов; при бабезиозе - морфологические признаки сепсиса, мускатная печень; при злокачественной катаральной горячке - некрозы слизистой оболочки рта, гнойный конъюнктивит и кератит; при кампилобактериозе - катарально-гнойный эрозивный эндометрит, некрозы материнской и детской плацент.
У свиней - при бруцеллезе отмечается гнойно-некротический эндометрит, некроз плаценты, милиарные узелки в слизистой оболочке матки; при сальмонеллезе - сепсис, сальмонеллезные узелки в печени; при дизентерии — геморрагический некротический колит.
15.3. Бруцеллез
Бруцеллез - инфекционная болезнь животных и человека (зооантропоноз), сопровождающаяся абортами, задержанием последа, эндометритами.
Этиология. Возбудитель бруцеллеза крупного рогатого скота – Br. abortus; свиней – Br. suis; овец – Br. melitensis; возбудитель бруцеллеза собак – Br. canis. Возможно взаимное инфицирование животных разными видами бру-целл.
Патогенез. Заражение происходит алиментарным путем, через слизистые оболочки и кожу, а также половым путем. Восприимчивы все виды млекопитающих, птицы и человек. Бруцеллы, попав в регионарные месту внедрения лимфатические узлы, размножаются в них, проникают в кровь, разносятся по организму и оседают в различных органах, но чаще в матке, вымени, селезенке, почках, вызывая в них воспалительные процессы. В беременной матке в результате фибринозно-гнойного воспаления нарушается связь между материнской и детской плацентой, что приводит к гибели плода и аборту. Разрастание грануляционной ткани в участках воспаления вызывает задержание последа.
Типичные патологоанатомические изменения у стельных коров и свиноматок обнаруживаются в матке, плаценте, вымени, суставах, почках, печени. У плодов - признаки септицемии. У самцов поражаются семенники и придатки. У телят поражаются почки.
Патанатомия бруцеллеза у абортировавших коров. В матке - гнойно-катаральный эндометрит. Материнская и плодная плаценты - гнойно-некротическое и фибринозное воспаление. Влагалище и срамные губы - серозный воспалительный отек. Вымя - интерстициальное воспаление. Паховые и надвымянные лимфоузлы - серозно-гиперпластическое воспаление, абсцессы и некрозы в них. Задержание последа.
Патанатомия бруцеллеза у абортированных плодов характеризуется морфологической картиной сепсиса. Кроме того, в печени отмечаются очаговые некрозы, серозно-геморрагические отеки подкожной клетчатки и пупочного канатика, серозно-фибринозное воспаление плевры и брюшины.
Патанатомия бруцеллеза телят. В почках развивается интерстициальный нефрит (пятнистая белая почка). Передние конечности - гигромы, бурситы.
Патанатомия бруцеллеза свиней. В матке - гнойно-некротическое воспаление, узелки-гранулемы в слизистой оболочке; в плаценте - некрозы; лимфоузлы - гиперплазия, некрозы и абсцессы; суставы - серозно-фибринозное и гнойное воспаление; абсцессы в печени, селезенке, подкожной клетчатке, семенниках, телах позвонков; у хряков - гнойно-некротические орхиты и эпидидимиты.
Патанатомия бруцеллеза овец: в матке - гнойно-некротический эндометрит; в брыжеечных лимфоузлах - гиперплазия; в печени, почках, сердце - зернистая дистрофия; в грудной и брюшной полостях, сердечной сорочке - водянка. Гидремия. Истощение. Общая анемия.
Протокол патологоанатомического вскрытия трупа собаки. Наружный, внутренний осмотр. Анализ диагностического случая болезни. Определение болезни, этиология, патогенез и иммунитет. Взаимосвязь клинических признаков болезни и патологоанатомических изменений.
| Рубрика | Сельское, лесное хозяйство и землепользование |
| Вид | курсовая работа |
| Язык | русский |
| Дата добавления | 19.01.2016 |
| Размер файла | 498,0 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
МИНИСТЕРСТВО СЕЛЬСКОГО ХОЗЯЙСТВА
ТОМСКИЙ СЕЛЬСКОХОЗЯЙСТВЕННЫЙ ИНСТИТУТ - ФИЛИАЛ
Студентка: 4 курса 1161 группы
Научный руководитель: ст. преп. Рунов В.Е.
Оглавление
патологоанатомический собака болезнь
1. Протокол патологоанатомического вскрытия трупа собаки
3. Анализ диагностического случая болезни
Введение
Актуальность темы. В последние годы в нашей стране активно развивается собаководство.
Ряд изменения в экологической и социально-экономической сферах, а также в связи с изменившимися условиями ведения сельскохозяйственного производства, привели к увеличению числа биотопов, благоприятных для иксодовых клещей. Количество последних резко возросло, что в свою очередь привело к ухудшению эпизоотической ситуации по пироплазмозу собак, одним из переносчиков возбудителя которого являются иксодовые клещи рода Dermacentor.
Пироплазмоз, как и многие заболевания собак, имеет также и социальное значение, поскольку последние постоянно находятся в тесном контакте (особенно в городах) с владельцами и членами их семей. Собаки помогают людям в повседневной жизни, а заболевание домашних животных, в особенности пироплазмозом, часто приводят к изменению психологического статуса семьи в отрицательную сторону. Пироплазмоз собак наносит ощутимый ущерб и домашнему бюджету, так как требуются большие затраты на лечение больных животных. Следует учитывать, что в 99% случаев заболевание собак пироплазмозом при отсутствии лечения приводит к гибели животных.
Проблема борьбы с пироплазмозом собак усугубляется тем, что имеющиеся в нашей стране пироплазмецидные препараты, не всегда оказывают эффект при этом заболевании.
Остаются нерешенными некоторые вопросы профилактики этого заболевания, так как несмотря на довольно широкий выбор акарицидов, применяемых в борьбе с иксодовыми клещами на сельскохозяйственных животных, способы и дозы их применения для обработки собак не разработаны.
Задачи:
- провести патологоанатомическое вскрытие трупа животного;
- составить протокол вскрытия;
- провести анализ полученной патологоанатомической картины.
1. Протокол патологоанатомического вскрытия
Вводная часть
Вид животного: собака лабрадор
Владелец: Захарова Ольга Николаевна
Адрес проживания: улица 3-я Рабочая, дом 9
Вскрытие произведено 8.10.2015 в 15:20 ч. при искусственном освещении в помещении ветеринарной клиники Центр Ветеринарной Медицины доктора Недзельского, студенткой 5 курса очного отделения ТСХИ Целищевой Т.С., под руководством главного ветеринарного врача Ким Е.С.. , в присутствии врача Юдиной Н.Л.
Животное поступило в клинику в 14ч. 6.10.2015г.
Со слов хозяина: животное содержалось в квартире, кормление полноценное. Проводились регулярные вакцинации согласно плану против чумы плотоядных, парвовирусного энтерита, аденовирусной инфекции, парагриппа собак, лептоспироза и бешенства.
С животного сняли примерно неделю назад клеща. Первые симптомы появились 7 дней назад: повышенная температура - 41°С, отказ от еды, вялость, угнетение. Обратились в клинику. Начали лечение, поставили Пиро-Стоп через два дня. В процессе лечения улучшений не наблюдалось. Появились отеки, мочится мало.
На момент осмотра температура тела 37,3°С. Взятие биохимического и общего анализа крови, а также мазок крови. Была рекомендована гемотрансфузия.
· Фуросемид 6 мл в/в - в 12:00
· УЗМ: мочевой пузырь 42х18мм; почки 87х44мм,корковый слой 8 мм - 12:00
· Гемотрансфузия 200 мл цельной крови;
· УЗИ: 14:30 - мочевой пузырь: 64х28мм
· Маннит 300 мл в/в
· Фуросемид 6мл; 10 мл; 4мл; 6мл; 10мл в/в
Мочилась два раза - небольшими порциями - не более 300мл за два раза.
7.10.2015. Температура тела снижена - 37°С. Диурез: объем мочи 50мл. Неукротимая рвота. Анемия.
· Фуросемид 10мл - 9:00; 10мл - 12:00; 10 мл 15:00; 10 мл - 18:00;
· Маннит 400мл в/в
· Ондосетрон 2 мл в/в
8.10.2015. Температура - 37,1°С. Повторное взятие крови для биохимического анализа
· Маннит 200мл в/в
· Фуросемид 2мл в/в - каждый час
· Ондонсетрон 2мл в/в
· NaCl 0,9% - 200мл в/в
Ответа на лечение нет. Состояние стабильно тяжелое. Животное пало 8.10.2015г. в 22ч.25мин.
Описательная часть
Наружный осмотр:
1. Опознавательные признаки:
труп породистой собаки - лабродор, возраст 3 года, сука, телосложение правильное, труп истощен.
2. Трупные изменения:
труп холодный, окоченение отсутствует, трупные пятна на правой половине живота.
3. Общее состояние трупа, его наружные покровы и слизистые оболочки:
Слизистые оболочки полости рта анемичные и желтушные.
Коньюктива глаз желтушная, с небольшими кровоизлияниями.
Кожа бледная, волосяной покров гладкий, матовый.
Подкожная жировая клетчатка в области живота и подгрудка отечная, с желтоватым оттенком.
Кровавые выделения из влагалища, анальное отверстие загрязнено фекалиями.
Внутренний осмотр:
Брюшная полость: серозные покровы органов брюшной полости желтушны, в области ободочной кишки обнаружены единичные точечные кровоизлияния. Обнаружен экссудат красноватого цвета в количестве 150мл. Диафрагма целая, разрывов и повреждений не имеет.
В грудной полости около 170мл прозрачной красноватой жидкости. Лимфатические узлы: увеличены в объеме, на разрезе сочные, гиперемированны.
Мочевой пузырь: наполнен, на слизистой оболочке точечные кровоизлияния, содержит мочу красного цвета (гемоглобинурия).
Легкие: увеличены в объеме, неспавшиеся, темно-красного с синюшным оттенком цвета, с поверхности и на разрезе гладкие, при пальпации остается вмятина. С поверхности разреза стекает кровянистая жидкость. Под плеврой и внутри паренхимы видны кровоизлияния. Плевра желтушного цвета. В бронхиолах жидкость розово-соломенного цвета.
Сердце: правый отдел сердца расширен, сердечная мышца дряблой консистенции, тусклая на разрезе, под эпикардом и эндокардом заметны полосчатые кровоизлияния, в полостях сердца рыхло свернувшаяся кровь. Сердечная сорочка растянута скопившимся транссудатом.
Печень: увеличена в объеме, дрябловатая на ощупь, буро-желтоватого цвета, поверхность её разреза сочная, полнокровная. Желчный пузырь сильно растянут, стенки его утолщены, отечны, на серозной оболочке обнаружены точечные кровоизлияния, переполнен густой желчью оранжевого цвета. Проходимость желчного протока не нарушена.
Почки: увеличены в объеме, красновато-коричневого цвета, капсула легко снимается, в корковом веществе точечные кровоизлияния. Мозговой слой окрашен светлее коркового. На разрезе рисунок сглажен.
Половые органы: слизистые желтушные, без видимых изменений.
Селезенка: увеличена в 2 раза, на разрезе вишнево-красного цвета, соскоб кашицеобразный, поверхность бугристая, края тупые, капсула напряженная, с множественными точечными гемморагиями, консистенция мягкая, тестоватая.
Поджелудочная железа: без видимых изменений.
Желудок: без содержимого, слизистая набухшая, покрыта слизью, попадаются редкие точечные кровоизлияния.
Тонкий и толстый кишечник: слизистая в некоторых участках немного набухшая, местами точечные кровоизлияния, серозные покровы желтушные.
Кровь: жидкая, плохо свернувшаяся.
Головной мозг и его оболочки: отечны, сосуды расширены, имеются точечные кровоизлияния, поверхность разреза серого и белого вещества сочная.
Заключительная часть
Патологоанатомический диагноз:
1. Острая гиперемия, точечные кровоизлияния селезенки, гемосидероз и гиперплазия селезенки.
2. Острое расширение правого отдела сердца, серозный перекардит.
3. Острая застойная гиперемия и зернистая дистрофия печени.
4. Геморрагическое воспаление, гиперемия и отек легких.
5. Катарально-геморрагическое воспаление тонкого и толстого кишечника.
6. Гиперемия и гиперплазия лимфатических узлов.
7. Гемоглобинурия, острая почечная недостаточность.
8. Общая анемия, желтуха.
Результаты лабораторных исследований.
Во взятом мазке крови были обнаружены парногрушевидной формы паразиты. Зараженные эритроциты крупные, бледные.
Заключение: На основании результатов патологоанатомического вскрытия, а также результатов исследования крови, следует заключить, что патологоанатомические изменения характерны для пироплазмоза. Смерть животного наступила от асфиксии, обусловленной пироплазмозом.
2. Акт вскрытия
Центр Ветеринарной Медицины доктора Недзельского
Акт вскрытия № 1
Место вскрытия - помещение ветеринарной клиники Центра Ветеринарной Медицины доктора Недзельского.
Клинико-анамнестические данные и клинический диагноз.
Животное содержалось в квартире, кормление полноценное. Проводились регулярные вакцинации согласно плану против чумы плотоядных, парвовирусного энтерита, аденовирусной инфекции, парагриппа собак, лептоспироза и бешенства.
С животного сняли примерно неделю назад клеща. Первые симптомы появились 7 дней назад: повышенная температура - 41°С, отказ от еды, вялость, угнетение.
Было произведено взятие крови для общего и биохимического анализа.
Взят мазок крови: были обнаружены парногрушевидной формы паразиты. Зараженные эритроциты крупные, бледные.
При вскрытии обнаружено:
1. Острая гиперемия, точечные кровоизлияния селезенки, гемосидероз и гиперплазия селезенки. 2. Острое расширение правого отдела сердца, серозный перекардит. 3.Острая застойная гиперемия и зернистая дистрофия печени. 4. Геморрагическое воспаление, гиперемия и отек легких. 5. Катарально-геморрагическое воспаление тонкого и толстого кишечника. 6. Гиперемия и гиперплазия лимфатических узлов. 7.Гемоглобинурия, острая почечная недостаточность. 8. Общая анемия, желтуха.
Утилизация: труп отправлен в крематорий.
Заключение: на основании результатов проведенного вскрытия трупа собаки, породы лабрадор, кличка - Зена, следует заключить, что патологоанатомические изменения характерны для пироплазмоза.
Предложения: принимать меры защиты от клещей (капли, ошейники) для своих питомцев; осматривать животное после прогулок; ограничить прогулки в лесу.
При вскрытии присутствовали:
3. Анализ диагностического случая болезни
Определение болезни и ее этиология
Пироплазмоз (бабезиоз) - это опасная болезнь различных видов животных, в том числе и собак, вызываемая простейшими паразитами.
Пироплазмоз собак распространен повсеместно. Кроме собак болеют енотовидные собаки, лисицы и другие пушные звери. Возбудитель этого заболевания относится к семейству Babesiidae, локализуется в эритроцитах, иногда встречается в плазме крови, нейтрофилах и др.
Возбудитель Piroplasma (Babesia) canis имеет блыпие размеры по сравнению с размерами пироплазм других животных. Почти полностью заполняют весь эритроцит. В начале заболевания чаще встречаются одиночные паразиты. Затем увеличивается число парногрушевидных форм. В некоторых эритроцитах может быть до 16 особей, но чаще 1--2. В организме животного пироплазмы в первую очередь размножаются во внутренних органах, а потом в периферической крови.
Вторая бабезия, встречающаяся у собак на Востоке- Babesia gibsoni. Это мелкая бабезия, вызывающая бабезиоз, протекающий более хронически и менее поддающийся химитерапии.
Патогенез и иммунитет.
Поражение печени у больных собак приводит к расстройству пищеварения и ослаблению нейтрализации образующихся в организме токсических веществ. Дистрофия почек уменьшает выделение из организма токсических продуктов. Патоморфологические изменения в сердце способствуют ослаблению функции миокарда и дальнейшему расстройству кровообращения. В результате развивается отек легких, нарушается газообмен, увеличиваются гипоксемия, ацидоз крови и других тканей.
Необратимые изменения происходят в центральной нервной системе. В таких случаях прогноз исхода болезни неблагоприятный. У переболевших собак вырабатывается нестерильный иммунитет продолжительностью 1--2 года.
Взаимосвязь клинических признаков болезни и патологоанатомических изменений
Различают острое, а у лисиц еще и сверхострое, и хроническое течение болезни.
Острое течение характеризуется повышением температуры тела до 41--42 °С, удерживающимся в течение 2--3 сут. Собаки становятся апатичными, отказываются от корма, дыхание тяжелое, учащенное.
Слизистые оболочки ротовой полости и глаз гиперемированы, а затем становятся анемичными, с желтушным оттенком. В тяжелых случаях Зубы также становятся желтушными. Пульс слабый, нитевидный (до 120--160 ударов в минуту), дыхание учащенное, затруднено (до 36--48 движений в минуту). На 2--5-е сутки появляется гемоглобинурия. Животному тяжело двигаться, особенно ослабевают задние конечности, могут наступить парез и паралич. Развивается атония кишечника. Указанные признаки регистрируют в течение 3--7 сут. Затем температура снижается до субнормальной 35--36 °С и болезнь заканчивается летально.
Хроническое течение болезни наблюдается у собак с повышенной резистентностью организма, беспородных и ранее переболевших пироплазмозом. Температура тела повышается до 40--41 °С только в первые дни болезни, затем нормализуется. Животные вялые, быстро утомляются, аппетит ухудшается. Улучшение состояния сменяется депрессией. Запоры чередуются с поносами. Характерные признаки -- прогрессирующая анемия и кахексия. Болезнь продолжается 3--6 нед. Выздоровление наступает медленно -- от 3 нед до 3 мес.
На основании анамнеза и патологоанатомического вскрытия, а также исследований крови можно считать, что у собаки был пироплазмоз.
Пироплазмоз в диагностируемом случае протекал с развитием геморрагического воспаления, гиперемией и отеком легких; серозного перекардита; катарально-геморрагического воспаления тонкого и толстого кишечника; гиперплазией селезенки; гемоглобинурией; острой почечной недостаточностью; острой застойной гиперемией и зернистой дистрофией печени.
Диагноз и дифференциальный диагноз
Бабезиоз дифференцируют от лептоспироза, чумы, инфекционного гепатита.
При лептоспирозе наблюдают гематурию (в моче отстаиваются эритроциты), при бабезиозе -- гемоглобинурию (при отстаивании моча не просветляется).
При чуме на первый план выходят поражения пищеварительной, дыхательной и нервной систем.
Инфекционный (вирусный) гепатит протекает с постоянной лихорадкой, анемичностью и желтушносгью слизистых оболочек, но цвет мочи, как правило, не меняется.
При диагностике бабезиоза собак учитывают сезон (весна-лето-осень), эпизоотическую ситуацию (отмечались ли ранее в данной местности случаи пироплазмоза), клинические признаки, патоморфологические изменения и результаты микроскопического исследования мазков крови. При сборе анамнестических данных уточняют, не снимали ли клещей с собаки в предыдущие 1- 3 недель.
Окончательный диагноз ставят только при обнаружении парных грушевидных форм паразита при микроскопическом исследовании мазков периферической крови. При окраске мазков крови по Романовскому-- Гимзе обнаруживают Babesia canis различной формы: грушевидной, овальной, округлой, амебовидной, а также парную грушевидную. Все формы могут различно ассоциироваться в одном эритроците.
Рис. Piroplasma canis.
В последнее время для диагностики бабезиоза собак применяют серологические исследования (РДСК, РНГА , ИФА и даже ПЦР).
Бабезиоз дифференцируют от лептоспироза, чумы, инфекционного гепатита. При лептоспирозе наблюдают гематурию (в моче отстаиваются эритроциты), при бабезиозе -- гемоглобинурию (при отстаивании моча не просветляется). При чуме на первый план выходят поражения пищеварительной, дыхательной и нервной систем. Инфекционный (вирусный) гепатит протекает с постоянной лихорадкой, анемичностью и желтушностью слизистых оболочек, но цвет мочи, как правило, не меняется.
Библиографический список
1. Жаров А.В. Патологоанатомическая анатомия животных: Учебник для вузов. - М:Колос, 2006 - 662с.
2. Кудряшов А. Патогенез и патологическая анатомия инфекционных болезней собак и кошек, 1997
3. Жаров А.В., Иванов И.В., Стрельников А.П. Вскрытие и патоморфологическая диагностика болезней животных: Учебников для вузов, 2000
Подобные документы
Протокол вскрытия трупа животного. Анализ диагностического случая парвовирусного энтерита. Основные клинико-анатомические формы течения болезни и патоморфологическая характеристика. Взаимосвязь клинических признаков и патологоанатомических изменений.
курсовая работа [27,0 K], добавлен 12.02.2015
Понятие и основное содержание протокола патологоанатомического вскрытия, порядок его составления, типы осмотра: наружный, внутренний. Клинико-анатомический анализ диагностического случая заболевания. Порядок и принципы постановки окончательного диагноза.
отчет по практике [28,2 K], добавлен 13.04.2014
Проявления пироплазмоза у собак, переносчики возбудителя, эпизоотологические данные, пути заражения. Симптомы болезни, описание ее клинических проявлений, результатов анализов и лечения болезни у собаки, зараженной пироплазмозом путем укуса клеща.
история болезни [39,7 K], добавлен 25.11.2010
Протокол патологоанатомического вскрытия трупа бычка с целью установления диагноза заболевания и причины смерти. Сущность и этиология токсической диспепсии молодняка, ее патогенез и клинико-морфологические формы. Дифференциальная диагностика болезни.
курсовая работа [34,9 K], добавлен 22.10.2013
Определение и история изучения болезни. Патологоанатомические изменения при пироплазмозе у собак. Морфология и биология возбудителя, патогенез и клинические симптомы заболевания, методы диагностики и лечение. Меры борьбы и профилактика пироплазмоза.

Патоморфологические изменения во внутренних органах при лептоспирозе по материалам прозектур г. Хабаровска / Евсеев А.Н., Беков С.В., Сувырин А.Г., Цекатунов Д.А., Камышников А.А. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2009. — №10. — С. 101-106.
библиографическое описание:
Патоморфологические изменения во внутренних органах при лептоспирозе по материалам прозектур г. Хабаровска / Евсеев А.Н., Беков С.В., Сувырин А.Г., Цекатунов Д.А., Камышников А.А. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2009. — №10. — С. 101-106.
код для вставки на форум:
Лептоспироз — инфекционное заболевание (зооноз), вызываемое лептоспирами, характеризуется тяжелым течением, интоксикацией, лихорадкой, желтухой и поражениями различных органов и систем, включая почки, печень, легкие, головной мозг. Несмотря на применение современных методов лечения (гемодиализ, плазмоферез) летальность от данного заболевания остается высокой от 15 до 30 % (1).
Полиморфизм клинических проявлений, тяжесть состояния больных, поздняя диагностика нередко приводят к несвоевременно начатому лечению и летальному исходу. Патоморфологическая диагностика в случае установленного при жизни этиологического диагноза достаточно проста. Тем не менее, при отсутствии клинических данных о возбудителе нередко возникают трудности при постановке патологоанатомического диагноза. В таких случаях придается большое значение бактериоскопическому, бактериологическому и серологическому методам исследования. Одним из основных методов выявления лептоспир является имрегнация серебром по Левадити (2).
Целью настоящего исследования явилось изучение морфологических изменений во внутренних органах при лептоспирозе различные периоды болезни, непосредственных причин смерти и различных осложнений в терминальном периоде.
Проанализированы материалы аутопсий 10 умерших в период с 1984 по 2008 годы. Возраст умерших - от 18 до 45 лет. Умерших мужчин было 8, женщин – 2.
Заболевание начиналось с острого озноба, повышение температуры тела до 40 С°, сильных мышечных болей. При тяжелом течении отмечалась желтушность склер, появление сыпи, признаки ДВС-синдрома, увеличение печени и почек. Далее в клинической картине заболевания доминировали олигоанурия, циркуляторный коллапс, увеличение концентрации остаточного азота и креатинина. На этой стадии заболевания преобладали жалобы на слабость, потерю аппетита, рвоту, жажду.
Морфологические изменения на аутопсиях в ранние сроки заболевания выражались в характерном для лептоспироза геморрагическом синдроме, желтухе. Сыпь на коже была множественной точечной, иногда напоминала скарлатинозную с мелкоточечными папулами, размеры ее нередко варьировали от петехий до экхимозов, одновременно при этом наблюдались массивные кровоизлияния в различные органы и системы. Гистологически отмечалась вакуолизация эпителия и паракератоз с последующим некрозом, гиперкератозом, периваскулярные лимфомакрофагальные инфильтраты. Нередко наряду с кровоизлияниями отмечались мелкие очаги некрозов мышц живота. Микроскопически в скелетной мускулатуре выявлялся глыбчатый распад, очаги некрозов, исчезновение поперечно-полосатой исчерченности в мышечных волокнах.
Поражение печени на нашем материале отмечалось во всех случаях. При этом наблюдалась умеренная гепатомегалия, масса органа при этом составляла от 1800 -2300 г, цвет его был желтый, на разрезе без долькового рисунка, консистенция дряблая, с мелкими множественными или сливающимися кровоизлияниями.
Гистологически в случае смерти до 7 дней болезни отмечено венозное полнокровие, дискомплексация печеночных балок, расширение синусоидов, желчные тромбы. В гепатоцитах мутное набухание цитоплазмы, белковая и жировая дистрофия, полиморфизм ядер. В перипортальных зонах и трактах очаговые лимфогистиоцитарные инфильтраты с примесью ПМЯЛ, плазматических клеток. В более поздний период до 2 недель отмечалось нарастание дискомлексации печеночных балок, гиперплазии клеток Купфера, некротические и дистрофические изменения гепатоцитов, очаговая инфильтрация портальных трактов. В 2 наблюдениях на 31 день болезни выявлено очаговое утолщение глиссоновой капсулы, развитие перивенулярного склероза.
Во всех случаях нами было отмечено поражение почек. Макроскопически в период до 10 дней от начала болезни, отмечено увеличение размеров и массы почек до 300 – 450 грамм, консистенция их была дряблая. Ткань почки набухшая, капсула снималась легко, на разрезе корковый слой расширен от 0,8 до 1,3 см, светло-коричневого и желтого цвета. В мозговом слое и паранефральной клетчатке встречались кровоизлияния. В последующие сроки заболевания от 11 до 20 суток и более масса почек достигала 450 – 540 грамм. В части наблюдений развивались кортикальные некрозы как следствие отека, нарушения кровообращения, ДВС-синдрома. Макроскопически обнаруживались участки светло-серого или желтого цвета с кровоизлияниями, располагающимися как в корковом, так и в мозговом слоях почки.
В большинстве наблюдений патоморфологические повреждения затрагивали, прежде всего, тубуло-стромальный компонент почек и представляли собой различной степени выраженности некротические и дистрофические изменения в эпителии ПК и ДК канальцев почек, с отеком и кровоизлияниями в интерстиции. В просвете канальцев встречались детрит, эритроциты, гиалиновые цилиндры. По мере увеличение сроков болезни отмечались скопления лимфоидно-макрофагальных инфильтратов, плазматических клеток, нередко с примесью ПМЯЛ, а иногда и эозинофилов в строме коркового и мозгового вещества. Изменения в клубочках характеризовались увеличением количества мезангиоцитов, расширением мезангиальных областей, некрозами петель капилляров и их деформацией, наличием фибрина, эритроцитов, зернистой эозинофильной массы. В более поздние периоды болезни до 20 суток и выше помимо экссудативно-некротических изменений нарастали признаки атрофии канальцев, процессы дисрегенерации эпителия и склеротических изменений, как в тубуло-интерстициальном компоненте почек, так и в клубочках виде сегментарного гиалиноза и склероза петель капилляров. Такие изменения в почках нами были расценены как острый тубуло-интерстициальный нефрит.
Довольно часто при лептоспирозе наблюдалось развитие острой сердечной недостаточности (ОСН) в период разгара болезни, которая проявляется острой сердечной правожелудочковой (ОСПН) и острой левожелудочковой недостаточностью (ОСЛН). Наиболее распространенными причинами ОСЛН при данном заболевании являлись очаговые повреждения миокарда, венозное полнокровие и стазы в капиллярах, интерстициальный отек, очаговые лимфоидно-гистиоцитарные инфильтраты в строме, фрагментация и сегментарный распад мышечных волокон. В поляризационном свете в субэпикардиальных, субэндокардиальных слоях миокарда и межжелудочковой перегородке в кардиомиоцитах наблюдались исчезновение поперечной исчерченности, контрактурные изменения, глыбчатый распад миофибрилл.
Дыхательная недостаточность, как ведущая причина наступления летального исхода при лепстоспирозе, развивалась при первичном поражении бронхолегочной системы. Это комплексное понятие, своеобразный синдром, включающий в себя дыхательную недостаточность, интоксикацию, гипоксию и энцефалопатию смешанного генеза. Из клинических проявлений был характерен диффузный цианоз, наличие центральной венозной гипертензии.
При морфологическом исследовании, в разгар болезни выявлялось увеличение массы легких за счет отека (от 900 до 1050 г), множественных субплевральных, и реже — массивных паренхиматозных кровоизлияний. При гистологическом исследовании легких отмечена пестрота морфологических изменений: найдены участки очаговой серозно-геморрагической лептоспирозной бронхопневмонии, признаки респираторного дистресс-синдрома взрослых (РДСВ), венозного полнокровия, отека легких. При этом выявлялись очаги гемодинамических дистелектазов, выраженный серозно-геморрагический отек с формированием гиалиновых мембран. В плевральных полостях выявлялась жидкость серозного типа, иногда с примесью крови.
Поражение головного мозга сопровождалось кровоизлияниями в твердую мозговую оболочку. Вещество головного мозга и мягкая мозговая оболочка были отечны, полнокровны. Отек ткани мозга сочетался с признаками дислокации и вклинения ствола мозга в большое затылочное отверстие. В части случаев обнаруживались парциальные некрозы ткани мозга, захватывающие как серое, так и белое вещество.
Микроскопически, в коре больших полушарий и подкорковых базальных ганглиях определялись дистрофические изменения нейронов в виде кариорексиса, кариопикноза, образование клеток-теней, и, нередко, очаговое скопление глиальных клеток. В гипоталамусе, в области супраоптических и паравентрикулярных ядер - выраженный отек с образованием вакуолей. В области моста и продолговатого мозга также отмечены дистрофические и некротические изменения нейронов. В мозжечке выявлялись кариоцитолизис нейронов, кариорексис, выпадение клеток Пуркинье.
Морфологические изменения в гипофизе при лептоспирозе носили стереотипный характер. В ранние сроки болезни отмечены набухание, увеличение массы гипофиза, полнокровие, кровоизлияния в капсулу. Макроскопически выявлялись кровоизлияния, участки некрозы в передней доле в гипофизе, они имели желатинозный вид, серо-желтого цвета. При обзорной микроскопии, также отмечались отек, кровоизлияния и некрозы в паренхиме, нередко они носящие сливной характер. При детальном изучении выявлены некрозы питуицитов, полнокровие синусоидов, нередко - нарушение трабекулярного строения аденогипофиза. Встречались псевдофолликулярные структуры. В промежуточной зоне встречались кисты, содержащие коллоид, отек стромы, кровоизлияния. В нейрогипофизе — отек, полнокровие сосудов. Отмечено утолщение капсулы за счет отека и кровоизлияний.
Надпочечники у погибших от лептоспироза были увеличенными, на разрезах выявлялись кровоизлияниями, некрозы и неравномерное кровенаполнение ткани под капсулой. Гистологически наряду с участками кровоизлияний, некрозов отмечены дискомплексация эпителиальных тяжей, атрофия коркового вещества преимущественно в клубочковой и сетчатой зонах. Многие клетки теряли способность к суданофилии, размеры их уменьшались, имелись признаки лизиса, пикноза ядер. Кроме того, в отдельных надпочечниках обнаруживались клеточные инфильтраты, состоящие из лимфоцитов, макрофагов, плазматических клеток в глубине коркового слоя.
Поражение поджелудочной железы характеризовались увеличением ее массы и размеров (140-165 г), в паренхиме выявлялся отек, множественные кровоизлияния. В одном случае кровоизлияние носило характер массивного, то есть локализовалось и в головке, и теле органа. В жировой клетчатке, покрывающей поджелудочную железу, и в клетчатке сальника отмечены отек, кровоизлияния. Микроскопически изменения преимущественно локализовались в лобулярном и ацинарном отделах паренхимы органа. В этих участках выявлялся очаговые панлобулярные некрозы с отеком и кровоизлияниями в строму, с полнокровными сосудами. Клетки панкреатических островков (ацидофильные и базофильные инсулоциты) имели округлую или овальную форму, частично вакуолизированы, ядра их крупные, пузырьковидные, бедные хроматином. Мелкие выводные протоки различались с трудом, в просветах десквамированные клетки. Стенки более крупных протоков и сосудов набухшие, местами разволокнены, просвет их расширен. В мелких сосудах отмечались признаки повреждения и гибели эндотелиальных клеток, развитие мукоидного и фибриноидного набухания, фибриноидного некроза сосудистой стенки. Выявлялись резкое полнокровие микроциркуляторного русла (МЦР), стазы и сладжи эритроцитов в сосудах, множественные кровоизлияния и участки некрозов в строме, мелкие скопления лимфоидных клеток, макрофагов, плазмоцитов.
Селезенка во всех случаях была увеличена до 170-290 г, дряблая, со слегка морщинистой капсулой, ткань на разрезе темно-вишневая с умеренным соскобом, в 3 наблюдениях выявлялись массивные кровоизлияния и некрозы. При микроскопии нечеткие очертания лимфоидных фолликулов и муфт, некрозы реактивных центров с признаками гиперплазии, в красной пульпе отмечалась миелоидная метаплазия, иногда с эозинофилами.
Изменения в желудочно-кишечном тракте у больных с лептоспирозом характеризовались множественными петехиальными кровоизлияниями, появлением острых эрозий и язв в слизистой оболочке желудка, тонкой кишки и толстой кишок, что в одном случае привело к аррозивному кровотечению.
Приведенные выше патоморфологические изменения во внутренних органах при лептоспирозе разнообразны и включают в себя, прежде всего поражение печени, почек, легких, сердца, что нередко приводит к развитию инфекционно-токсического шока и полиорганной недостаточности, а также может являться структурной базой основных типов терминальных состояний при данной патологии. Полученные данные могут быть основой для патологоанатомического эпикриза или судебно-медицинского заключения при анализе летального исхода лептоспироза и других инфекционных заболеваний, таких как иерсиниоз, ГЛПС, грипп и клещевой энцефалит.
похожие статьи
Миокардиты Коксаки-B - вирусной этиологии как причина скоропостижной смерти детей раннего возраста / Гедыгушева Н.П. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №2. — С. 25-26.
Нейтропения — фатальный синдром при гриппе и других острых респираторных инфекциях / Шерстюк Б.В., Дмитриева О.А., Баканович И.Б. // Медицинская экспертиза и право. — 2009. — №1. — С. 47-48.
Что такое лептоспироз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Лептоспироз (болезнь Васильева — Вейля, водная лихорадка, нанукаями) — острое инфекционное заболевание, вызываемое патогенными бактериями рода Leptospira, поражающими печень, почки, мышцы, лёгкие, центральную нервную системы (ЦНС), селезёнку и другие органы.
Клинически характеризуется синдромом общей инфекционной интоксикации, увеличением печени и селезёнки, распадом мышечной ткани и почечными синдромами. Летальность составляет (даже в случае своевременно начатого лечения) до 40%.
Этиология
Виды — L. interrogans (около 200 серотипов) и L. biflexa (сапрофит)
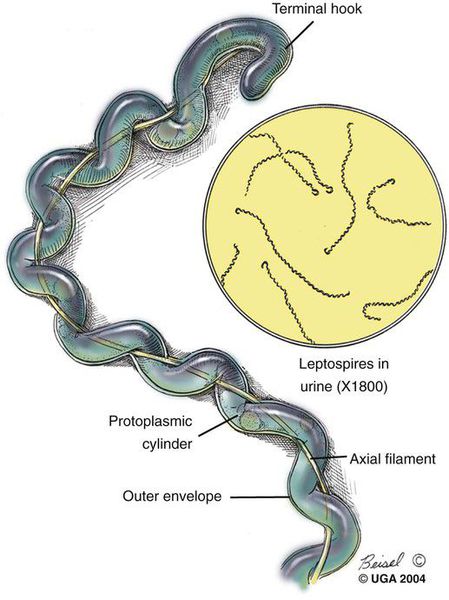
Возбудитель лептоспироза — грамм-отрицательная бактерия-спирохета, которая имеет спиралевидную форму, концы закручены в виде крючков, количество завитков зависит от длины (в среднем 20). Обладают многообразной подвижностью (тип движения — вращательно-поступательный), с которой связана их высокая инвазионная способность (внедрение в организм через клеточные и тканевые барьеры). Способны быстро перемещаться в направлении более вязкой среды.
Факторы патогенности
Бактерии рода Leptospira углеводы не ферментируют. Имеется эндотоксин, а также некоторые факторы патогенности: гиалуронидаза, фибринолизин, гемолизин и другие.
Содержит антигены: белковый соматический (определяет видовую специфичность) и поверхностный полисахаридный (определяет группы и серовары).
Выращиваются на средах, включающих сыворотку крови. Строгие аэробы, то есть существуют только в условиях кислородной среды. Являются гидрофилами: важное условие для жизни — повышенная влажность окружающей среды. Растут медленно (5-8 дней). При серебрении приобретают коричневый или чёрный цвет, по Романовскому — Гимзе окрашиваются в розовый или красноватый цвет.
Относительно неустойчивы во внешней среде, при кипячении или подсушивании погибают мгновенно, под воздействием дезинфектантов — в течении 10 минут. При низких температурах, например, в замороженном мясе сохраняются до 10 суток, летом в пресноводных водоёмах — до одного месяца, во влажной почве — до 270 суток, в молоке — до одного дня, в почках животных при разделке и охлаждении (0-4°C) — до одного месяца. [2] [3]
Жизненный цикл лептоспиры:

Эпидемиология
Зоонозное заболевание. Очень распространён (убиквитарен).
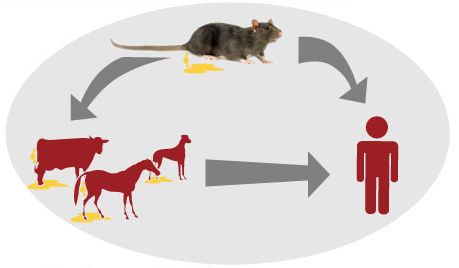
Источник инфекции — дикие грызуны и насекомоядные животные (инфекция протекает бессимптомно), лисицы, домашние животные (коровы, овцы, козы, собаки, лошади, свиньи, являющиеся антропургическими очагами, у которых инфекция может протекать в различных клинических формах, в том числе носительства), выделяющие лептоспир при мочеиспускании в природную среду. Больной человек теоретически может быть заразен.
Как передаётся лептоспироз
Механизм передачи: фекально-оральный (алиментарный, водный, контактно-бытовой) и контактный (разделка мяса, купание, хождение босиком по влажной почве), иногда инфекция передаётся аспирационным путём (правильнее говорить — воздушно-пылевым). Случаи трансмиссивной передачи, т. е. через укусы кровососущих насекомых, не описаны, хотя при повреждении кожи риск заражения повышается.
Водная лихорадка имеет профессиональный характер, болеют преимущественно дератизаторы (специалисты по уничтожению грызунов), доярки, фермеры, пастухи, лесники, охотники, ветеринары, шахтёры, а также купальщики в лесных и луговых водоёмах.
Характерна летне-осенняя сезонность.
Иммунитет стойкий, типоспецифический. [1] [3]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лептоспироза
Инкубационный период — от 4 до 14 дней. Начало острое.
- синдром общей инфекционной интоксикации (с лихорадкой постоянного типа);
- гепатолиенальный синдром (увеличение печени и селезёнки);
- синдром рабдомиолиза (разрушение и гибель клеток скелетной мышечной ткани);
- синдром поражения почек (ведущий синдром заболевания);
- менингеальный синдром (вовлечение в патологический процесс мозговых оболочек);
- синдром нарушения пигментного обмена (желтуха) — с его появлением состояние ухудшается;
- геморрагический (в том числе с лёгочным кровотечением);
- экзантемы (кожные высыпания);
- поражения дыхательной системы (пневмония);
- поражения сердечно-сосудистой системы (миокардит).
Начало заболевания характеризуется внезапным повышением температуры тела до 39-40°C (продолжительность до 10 дней), сопровождающееся потрясающим ознобом, нарастающей головной болью, бессоницей, нарушением аппетита, тошнотой и выраженной жаждой. Появляются боли в мышцах (преимущественно в икроножных), позже присоединяется желтушность кожи и слизистых оболочек, высыпания на коже различного характера.
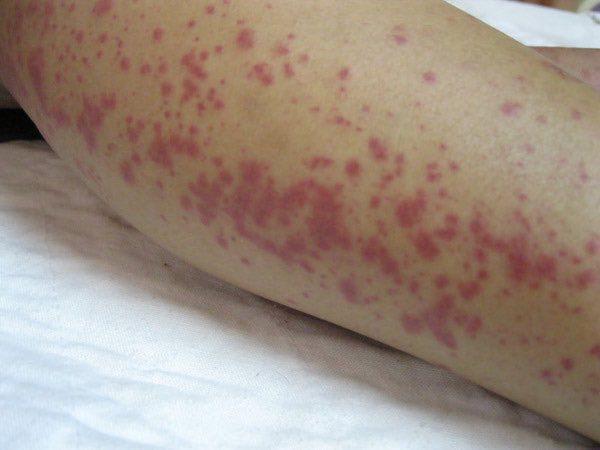
На 3-6 сутки появляются высыпания на туловище и конечностях (сыпь различного характера – пятнисто-папулёзная, мелкопятнистая, мелкоточечная, петехиальная, эритематозная с тенденцией к слиянию; после разрешения оставляет шелушение).
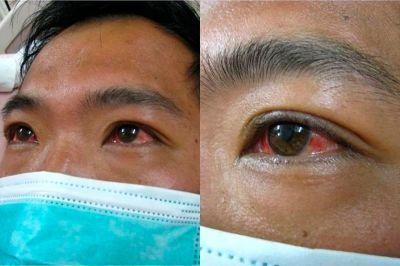
При развитии желтухи на 3-5 день появляется желтушное окрашивание кожи различной интенсивности, иктеричность (желтушность) склер, темнеет моча.
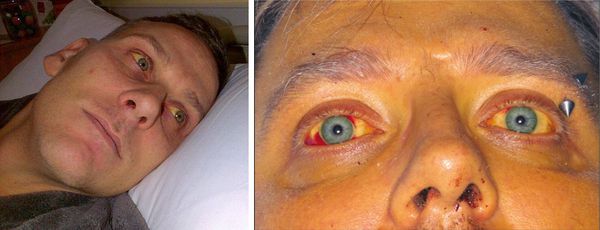
Характерным признаком является выраженная болезненность икроножных мышц, особенно при надавливании на них, а также ограничение подвижности больного из-за боли. Периферические лимфоузлы не изменяются. Со стороны сердечно-сосудистой системы наблюдается тахикардия, понижение артериального давления, глухость сердечных тонов. Возможно развитие ринофарингита и пневмонии.
К 3-4 дню увеличиваются размеры печени и селезёнки, из-за кровоизлияний появляются боли в животе. При фарингоскопии наблюдается умеренная гиперемия слизистой оболочки ротоглотки, иногда энантема (сыпь на слизистых оболочках), язык сухой, покрыт жёлто-коричневым налётом. Характерна олигоанурия (снижение количества выделяемой мочи), тёмная моча, болезненность при поколачивании по поясничной области.
Для заболевания при отсутствии адекватного лечения характеры рецидивы (через 2-7 дней нормальной температуры тела возобновление клинических проявлений) и обострения (на фоне течения заболевания усиление клинической симптоматики).
После болезни характерна длительная астения (нервно-психическая истощённость), мышечная слабость (резидуальные явления), возможно формирование хронической почечной недостаточности.
Лептоспироз при беременности
Лептоспироз у беременных протекает крайне тяжело: возникает высокий риск выкидыша, острой почечной недостаточности, ДВС-синдрома и смертельного исхода. [1] [2] [4]
Патогенез лептоспироза
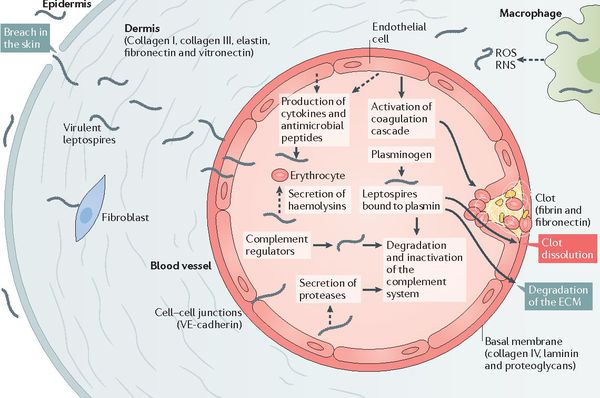
После мнимого благополучия происходит вторичный выброс лептоспир и их токсинов в кровь (при разрушении первичным звеном иммунной системы), что обуславливает начало клинических проявлений заболевания. Яды и продукты жизнедеятельности лептоспир воздействуют на стенку капилляров, что повышает их проницаемость и нарушает функционирование. Глобальный капилляротоксикоз ведёт к возникновению геморрагического синдрома (избыточной кровоточивости). Возникают кровоизлияния в надпочечники, что ведёт к острой надпочечниковой недостаточности.
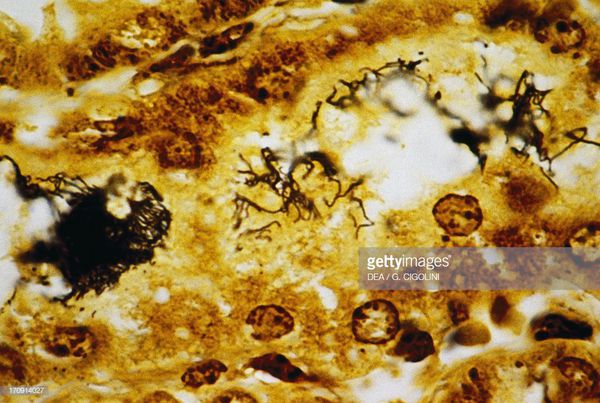
Появление желтухи обусловлено отёком, деструктивно-некротическими поражениями паренхимы (ткани печени) и распадом эритроцитов посредством гемолизинов. В почках повреждается эпителий почечных канальцев и всех структурных слоёв, что проявляется нарушением образования и экскреции мочи, доходя до стадии острой почечной недостаточности. Иногда происходит проникновение лептоспир через гематоэнцефалический барьер и развитие бактериального поражения оболочек мозга (формирование менингита). Поражаются скелетные мышцы (рабдомиолизис), особенно икроножные. Через 4-6 недель при благоприятном течении формируется иммунная защита и происходит элиминация (устранение) возбудителя. Хронизация инфекции не характерна. [2] [4]
Классификация и стадии развития лептоспироза
По степени тяжести:
- тяжелый (выраженная желтушное окрашивание кожи, тромбогеморрагический синдром, острая почечная и надпочечниковая недостаточность, менингит, часто так называемый синдром Вайля — лептоспироз с сильной лихорадкой, выраженным синдромом общей инфекционной интоксикации, снижением гемоглобина и синдромом нарушения пигментного обмена);
- средней тяжести;
- лёгкой степени тяжести.
По клинической форме:
- типичная;
- геморрагическая;
- желтушная;
- ренальная (почечная);
- менингеальная;
- смешанная.
Классификация по МКБ-10:
- А27.0 Лептоспироз желтушно-геморрагический;
- А27.8 Другие формы лептоспироза;
- А27.9 Лептоспироз неуточнённый.
По наличию осложнений:
- без осложнений;
- с осложнениями (инфекционно-токсический шок, острая почечная недостаточность, острая надпочечниковая недостаточность, ДВС-синдром и другие). [1][5]
Осложнения лептоспироза
- острая почечная недостаточность (олигоурия, анурия, рост уровня креатинина); , менингоэнцефалит, полиневрит;
- миокардит; ;
- ирит, увеит, иридоциклит (глазные осложнения);
- отит (воспаление уха);
- у детей может наблюдаться повышение артериального давления, холецистит и панкреатит;
- синдром Кавасаки (развитие миокардита, сопровождающегося водянкой желчного пузыря, экзантемой, покраснением и припухлостью ладоней и подошв с последующей десквамацией кожи). [1][2]
Диагностика лептоспироза
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, лимфопения, анэозинофилия, повышение СОЭ, анемия, тромбоцитопения);
- общий анализ мочи (анурия, протеинурия, цилиндрурия, лейкоцитурия, эритроцитурия);
- биохимический анализ крови (билирубинемия преимущественно за счёт непрямой фракции, снижение протромбинового индекса, повышение АЛТ, АСТ, КФК-ММ, ЛДГ общ, ЩФ, креатинина, СРБ);
- люмбальная пункция при менингите (цитоз до 500 кл в 1 мкл, нейтрофильный плеоцитоз, повышение белка);
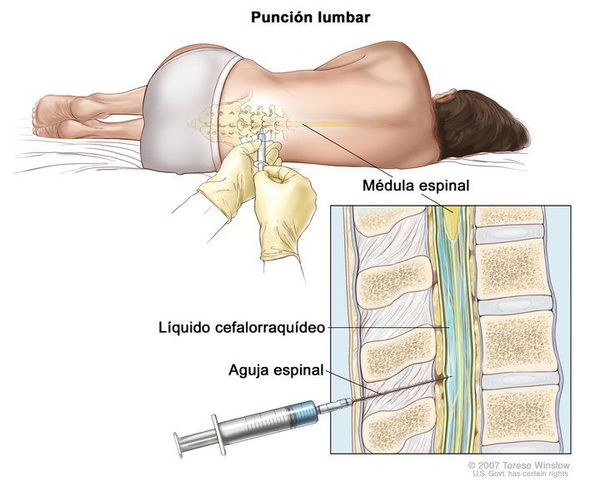
- бактериальный посев на листерии (материал — кровь, моча, ликвор на среды с добавлением 5 мл воды и 0,5 мл сыворотки кролика — среда Терского);
- пассажи на животных;
- серологические иммунологические реакции (РСК, РНГА, РНИФ, РМА, ИФА и другие);
- ПЦР диагностика;
- микроскопия в тёмном поле (материал — кровь, ликвор, моча);
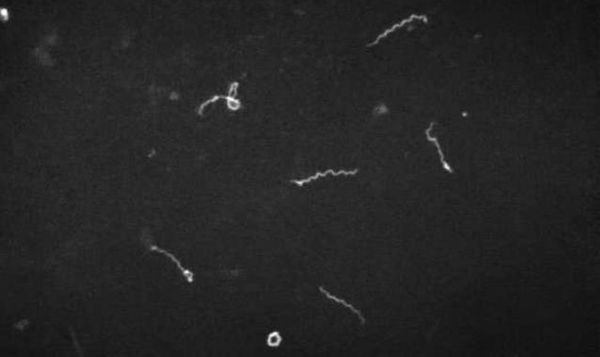
- биопсия икроножных мышц с последующим серебрением биоптата;
- ЭКГ (диффузные поражения). [2][4]
Лечение лептоспироза
Место лечения — инфекционное отделение больницы, отделение реанимации и интенсивной терапии (ОРИТ).
Режим и диета
Режим — палатный, постельный. Диета № 7 или № 2 по Певзнеру (с ограниченим Na+ и контролем жидкости).
Медикаментозное лечение
В виду выраженной аллергизации, полиорганного характера патологии незамедлительно показано введение стандартных доз глюкокортикоидов и последующая незамедлительная антибиотикотерапия (наиболее эффективна в первые трое суток заболевания). Могут быть применены препараты пенициллина, тетрациклиновая группа, фторхинолоны. Этиотропное лечение вначале должно проводиться под непрерывным контролем медицинского персонала, так как возможно развитие реакции Яриша — Герксгеймера (массивный бактериолизис и, как следствие, инфекционно-токсический шок).
При отсутствии антибиотиков возможно введение специфического гамма-глобулина на фоне десенсибилизации.
Патогенетически обосновано назначение глюкокортикостероидов, переливание плазмы, гепаринотерапия (при развитии ДВС-синдрома), сердечных гликозидов, вазопрессоров, гипербарической оксигенации, мочегонных энтеросорбентов. При ухудшении состояния больной переводится в ОРИТ, проводиться перитонеальный диализ.
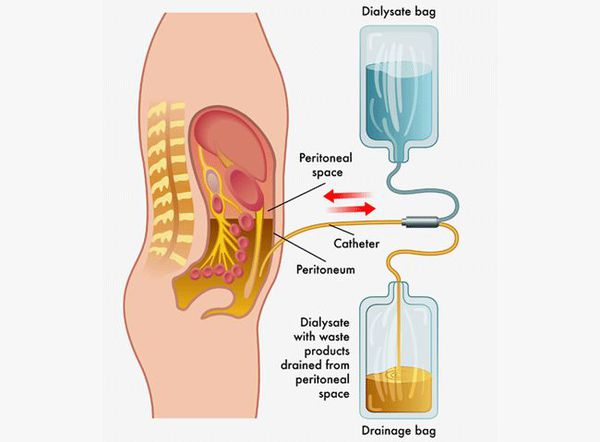
Детоксикация при лептоспирозе
Детоксикация проводится при тяжёлом течении болезни.
К детоксикации относятся:
- перитонеальный диализ — удаление токсинов, воды и электролитов через брюшину;
- гемофильтрация — метод очищения крови с помощью фильтрации через искусственные высокопроницаемые мембраны с одновременным замещением удаляемого фильтрата специальным раствором ;
- гемодиализ — кровь пациента поступает в специальный аппарат и проходит через фильтр (диализатор), затем уже очищенная кровь возвращается в организм.
Плазмаферез
Плазмаферез — это удаление части плазмы, содержащей токсины, и замещение её различными растворами, например физиологическим и раствором альбумина. При этом из организма выводятся антитела, антигены, циркулирующие иммунные комплексы, продукты распада тканей и клеток, бактерии и их токсины, медиаторы воспаления и другие вещества. При плазмаферезе пациенту в вену на руке вводится пластиковый катетер, который соединяется системой трубок с плазмофильтром. Внутри плазмофильтра располагаются разные фильтры, насосы, мембраны и центрифуги. После включения программы происходит автоматический забор крови внутрь аппарата, где она разделяется на фракции и очищается, а затем возвращается обратно в организм.
Специфическая сыворотка против лептоспироза
В первые дни болезни могут применяться специфические гамма-глобулины и плазма с высоким содержанием противолептоспирозных антител, однако этот метод слабо распространён.
Выписка из стационара осуществляется после нормализации температуры тела, клинического состояния и лабораторных показателей. За реконвалесцентами осуществляется динамическое наблюдение в течении шести месяцев с периодическими (раз в два месяца) осмотрами врачом-инфекционистом и лабораторным обследованием. [1] [3]
Прогноз. Профилактика
Прогноз при своевременно начатой терапии в случаях средней и лёгкой степени тяжести относительно благоприятный, при развитии тяжёлого течения заболевания и осложнений возможен летальный исход.
Профилактика лептоспироза
Меры профилактики и противоэпидемические мероприятия:
- проведение борьбы с грызунами (дератизация);
- вакцинация восприимчивых домашних животных, спец. работников;
- соблюдение рекомендаций по купанию, использование защитной одежды;
- контроль за объектами централизованного водоснабжения;
- санитарно-гигиеническое просвещение населения. [1][4]
При отдыхе на природе не рекомендуется ходить босиком по влажной почве и купаться в водоёмах, которые могут быть заражены мочой животных. Следует избегать контакта с потенциальными переносчиками болезни (например, лисицами) и не пить сырую воду из водоёмов. Если на коже есть раны, то поездку на природу лучше отложить.
Соблюдение мер предосторожности на рабочем месте: фермеры и работники мясокомбинатов должны своевременно проводить плановую иммунизацию скоту, выявлять и лечить больных животных, использовать спецодежду, бытовые дезинфектанты для уборки, уничтожать грызунов.
Вакцина против лептоспироза
Профилактическая прививка от лептоспироза проводится домашним животным. Людей вакцинируют по эпидемическим показаниям, например при работе на специализированных производствах. Инактивированную вакцину применяют однократно с ревакцинацией через год.
Читайте также:

