Патоморфологической основой туберкулеза является
Обновлено: 15.04.2024
Патогенез инфильтративного туберкулеза легких. Морфология инфильтративного туберкулеза легких.
В патогенезе и морфологии инфильтративного туберкулеза весьма важную роль играет воспалительно-аллергическая реакция на почве гиперсенсибилизации легочной ткани. Такое состояние может вызываться различными причинами: массивной экзогенной суперинфекцией, интеркуррентными заболеваниями (в частности, гриппом), диабетом, психической травмой, гиперинсоляцией и др. При этом существенное значение имеет повышение не только местной, но и общей чувствительности, способствующей возникновению экссудативно-воспалительной реакции в тех или иных топографических участках легкого.
Преимущественную локализацию инфильтратов во 2-м и 6-м сегментах легкого В. А. Равич-Щербо (1948) объяснял наличием здесь зон гиперсенсибилизации. Предрасполагающим фактором служат, кроме того, повышенная возбудимость и лабильность нервной системы в молодом возрасте, когда сравнительно чаще, чем в другие возрастные периоды, наблюдается инфильтративный туберкулез легких.
Характерной морфологической особенностью этих форм туберкулеза является наличие перифокального воспаления вокруг центрально расположенного очага. При этом в альвеолах скапливается экссудат с примесью полинуклеаров и крупных клеток типа альвеолярных фагоцитов. Междольковые перегородки утолщены, густо инфильтрированы лимфоцитами, моноцитами, гистиоцитами. Лимфатические сосуды резко расширены и заполнены большим количеством лимфоцитов и лимфобластов.
Иногда перифокальное воспаление приобретает характер желатинозной или так называемой гладкой пневмонии (спленопневмонии), которая отличается значительной бедностью клеточного состава и маловыраженными признаками специфического воспаления.

В других случаях альвеолы оказываются заполненными макрофагами, плазматическими и эпителиоидными клетками и небольшим количеством воспалительного экссудата. Стенки альвеол утолщены, капилляры вокруг них расширены. Такой продуктивный альвеолит характерен для десквамативной пневмонии, представляющей собой один из вариантов перифокального воспаления.
При гиперергическом типе тканевых реакций в результате патогенного действия высоковирулентных микобактерий и недостаточной сопротивляемости организма инфильтративный фокус подвергается быстрому творожистому перерождению. При этом казеозные изменения превалируют над перифокальным воспалением. Некрозу подвергаются не только участки легочной ткани, содержащие экссудат, но и кровеносные, лимфатические сосуды, бронхи. Возникает, следовательно, картина творожистого бронхоальвеолита, лимфангита и васкулита.
В зависимости от распространенности процесса различают лобулярную, сегментарную или лобарную казеозную пневмонию, редко встречающуюся в последние годы.
Морфологическая динамика туберкулезных инфильтратов многообразна. Свежие инфильтративные очаги в части случаев полностью рассасываются. Чаще ликвидируется перифокальное воспаление, а центрально расположенный казеозный очаг инкапсулируется и уплотняется. При этом одновременно может развиться межлобулярный, перибронхиальный и периваскулярный склероз. Инфильтрат может превратиться и в туберкулому. Если в результате интенсивного образования соединительной ткани резко сморщивается легочная паренхима, деформируются бронхи, утолщаются и спаиваются листки плевры, то возникает цирроз легкого.
При прогрессировании процесса творожистые массы расплавляются и опорожняются. Тогда образуется пневмониогенная или секвестрирующая полость распада. В результате бронхо-лимфогенного распространения микобактерий туберкулеза в нижележащие и прилежащие отделы легких образуются бронхо-лобулярные очаги и дочерние инфильтраты.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Цирротический туберкулез легких – это финальная стадия туберкулезного процесса, для которой типично преобладанием пневмоцирроза над специфическим поражением легочной ткани. Цирротическая трансформация легкого сопровождается одышкой, кашлем с мокротой, кровохарканьем, дыхательной и сердечной недостаточностью. Цирротический туберкулез легких диагностируется с учетом рентгеносемиотики, функциональных данных, результатов лабораторного и бронхологического обследования. В зависимости от фазы течения цирротического туберкулеза легких назначается антибиотикотерапия, специфическая химиотерапия, коррекция легочно-сердечной недостаточности. При ограниченном пневмоциррозе производится хирургическое вмешательство.
МКБ-10
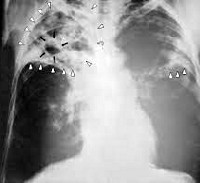
Общие сведения
Цирротический туберкулез легких – морфологический вариант течения туберкулезной инфекции, который характеризуют грубые рубцовые изменения в легочной паренхиме и плевре, сочетающиеся с минимальной активностью специфического воспаления. Развивается в исходе других форм туберкулеза органов дыхания; по наблюдениям разных авторов, встречается с частотой 0,1-8%.
Для формирования цирротического туберкулеза легких требуется длительный срок, исчисляемый годами. При данной форме туберкулезного процесса морфологическая перестройка легочной ткани является необратимой, а в запущенных случаях возможен летальный исход. Пациенты с цирротическим туберкулезом легких подлежат коллегиальному наблюдению со стороны специалистов в области фтизиатрии и пульмонологии.

Причины
Цирротический туберкулез легких обычно служит исходом других вторичных форм туберкулеза и редко возникает при первичном процессе. В большинстве наблюдений грубые цирротические изменения паренхимы формируются на фоне инфильтративного, фиброзно-кавернозного, диссеминированного туберкулеза легких или плеврита туберкулезной этиологии.
Цирротический туберкулез легких чаще диагностируется у пожилых пациентов, поскольку перестройка легочной ткани с возрастом протекает активнее. У детей пусковым фактором для развития пневмоцирроза становится своевременно нераспознанный первичный туберкулез, осложнившийся ателектазом легкого. С учетом площади поражения различают ограниченный (сегментарный, долевой) и диффузный; одно- и двухсторонний цирротический туберкулез легких.
Патогенез
При инфильтративном туберкулезе легких патоморфологической основой для разрастания соединительной ткани становится воспалительный инфильтрат, в котором происходит выпадение фибрина, коллагенизация альвеолярных мембран, фиброзирование участков ателектаза. При фиброзно-кавернозном туберкулезе грубая фиброзная трансформация затрагивает стенки каверны и перикавитарную зону. При инволюции диссеминированного туберкулеза происходит соединительнотканная трансформация патологических очагов; цирротический процесс носит, как правило, диффузный двухсторонний характер. Во всех этих случаях формируется так называемый пневмогенный цирроз легкого.
У пациентов, перенесших туберкулезный плеврит, лечение с помощью искусственного пневмоторакса или хирургической торакопластики, развивается плеврогенный цирроз: при этом соединительная ткань прорастает в легочную паренхиму из утолщенной плевры. Цирротическим туберкулезом легких может осложняться туберкулез ВГЛУ, первичный туберкулезный комплекс, туберкулез бронхов. При этих формах пневмофиброз развивается в результате обтурации бронха в ателектатическом участке (чаще в язычковых сегментах левого легкого, верхней или средней доле правого легкого). Такой механизм патогенеза носит название бронхогенного цирроза.
Замещение значительных участков паренхимы соединительной тканью, деформация бронхов, облитерация сосудов, ограничение подвижности легких вследствие плевральных шварт и эмфиземы приводит к недостаточности газообмена и кровообращения, формированию легочного сердца. На фоне рубцовой ткани определяются осумкованные очаги казеоза, а также участки продуктивного воспаления. При бронхогенном варианте циррозе специфическое воспаление обычно локализовано в лимфоузлах и бронхах.
Симптомы
Цирротический туберкулез легких протекает волнообразно, с периодами обострения неспецифического и туберкулезного воспаления. Тяжесть проявлений зависит от обширности и локализации цирротических изменений в легких. При сегментарном или верхнедолевом циррозе симптоматика обычно маловыраженная. Вне обострения имеет место незначительная одышка и периодически возникающий сухой кашель. Даже в случае активизации неспецифической бактериальной флоры, ввиду хорошего бронхиального дренажа, выраженная клиническая картина обычно не развивается.
Иное течение свойственно цирротическому туберкулезу легких с нижнедолевой локализацией или значительной площадью поражения. При нижнедолевом циррозе развивается клиника гнойного бронхита – беспокоит кашель с гнойной мокротой, нередко одышка астмоидного типа, периодически повторяется кровохарканье. Температура тела поднимается до 38°С и выше, возникает интоксикационный синдром, появляется множество влажных хрипов. В фазу обострения туберкулезного процесса присоединяются бацилловыдение и симптомы туберкулезной интоксикации. При тотальном одностороннем или двустороннем цирротическом туберкулезе легких на первый план выступает одышка, тахикардия, цианоз.
Осложнения
Гипертензия в малом круге кровообращения обусловливает возникновение легочных кровотечений. Аспирация крови может сопровождаться развитием аспирационной пневмонии. Постепенно усиливаются явления сердечной недостаточности: возникают периферические отеки, гепатомегалия, асцит. При длительной гнойной интоксикации развивается висцеральный амилоидоз, ХПН. Причинами смерти пациентов с цирротическим туберкулезом легких становятся массивные кровотечения, сердечно-легочная недостаточность и амилоидоз.
Диагностика
Комплекс диагностических мероприятий осуществляется пульмонологом или фтизиатром. При осмотре больных привлекает внимание деформация грудной клетки (ее уплощение, скошенность ребер, сужение межреберий, эмфизематозное расширение нижних отделов). При перкуссии над областью пневмоцирроза определяется укорочение легочного звука. Дыхание жесткое, иногда бронхиальное, постоянно выслушиваются сухие и влажные хрипы. Основную диагностическую информацию о специфике заболевания дают:
- Рентгенография легких. На рентгенограммах обнаруживается затемнение пораженной доли или сегментов, патологически измененный участок легкого уменьшен в размерах. На фоне затемнения могут выделяться более светлые участки (бронхоэктазы, каверны). Плевра утолщена, тень средостения смещена в сторону поражения. Особенно четко описанные изменения видны на томограммах. Ранее для выявления изменений со стороны бронхов в зоне цирроза широко использовалась бронхография, однако в настоящее время ее успешно заменяет КТ легких.
- Методы обнаружение возбудителя. МБТ в мокроте выявляются непостоянно, чаще при обострениях туберкулезного процесса. При бакпосеве мокроты, главным образом, выделяют неспецифическую микрофлору, указывающую на активность воспалительного процесса. Подтвердить тубинфицированность можно с помощью ИФА крови: интерферонового и Т-спот тестов. Проба Манту в диагностике цирротического туберкулеза не играет ведущей роли.
- Дополнительные инструментальные методы. Бронхоскопия при помогает обнаружить поствоспалительные рубцовые стенозы бронхов, гнойный эндобронхит. При проведении спирометрии определяется резкое снижение дыхательных объемов, главным образом, ЖЁЛ.
Цирротический туберкулез легких дифференцируют с ХНЗЛ, саркоидозом легких, пневмокониозами, фиброзирующим альвеолитом.
Лечение цирротического туберкулеза
Терапевтическая тактика одновременно преследует несколько целей: купирование неспецифического воспаления, подавление активности специфического процесса, коррекцию легочно-сердечной недостаточности.
При обострении неспецифической микробной инфекции проводятся курсы антибиотикотерапии, санационные бронхоскопии. С целью улучшения бронхиальной проходимости назначаются бронхолитики, отхаркивающие средства, ингаляции. Вопрос о выборе схемы туберкулостатической терапии решается в индивидуальном порядке. Для уменьшения симптомов хронического легочного сердца используется оксигенотерапия, назначаются антиоксиданты, антиагреганты, возодилататоры. Наличие ограниченного одностороннего цирроза легкого является показанием к проведению резекции легкого (сегментэктомии, лобэктомии).
Прогноз и профилактика
Хирургическое лечение позволяет предупредить прогрессирование цирроза и возникновение осложнений (легочных кровотечений, сердечно-легочной недостаточности, амилоидоза). Переход цирротического туберкулеза в стадию осложнений делает прогноз неблагоприятным. Осложненное течение становится причиной смерти, по меньшей мере, 3% больных. Профилактика цирротического туберкулеза легких сводится к своевременному лечению более ранних его форм.
Патоморфоз туберкулеза. Виды патоморфоза туберкулеза.
Патоморфоз может быть истинным, т. е. спонтанным, естественным. В этих случаях он обусловлен измененными условиями жизни и окружающей среды, а также эндогенными — конституциональными и иммунологическими факторами, способствующими повышению резистентности организма. Другой его вид — искусственно индуцированный патоморфоз — вызывается воздействием различных лечебных и профилактических мероприятий. Наблюдается и так называемое мнимое, или ложное, представление об изменившихся характере и течении болезни вследствие иной ее трактовки, внедрения в практику новых методов диагностики и т. д. Эти варианты патоморфоза имеют место и при туберкулезе, в особенности при первичных его формах.
Как известно, в конце прошлого и в начале настоящего столетия первичный туберкулез часто отмечался не только у детей и подростков, но и у лиц 18—25 лет, причем во многих случаях он протекал тяжело и остро с массивным поражением не только легких, но и внутригрудных, внутрибрюшных и периферических лимфатических узлов, менингеальных оболочек, кожи, костей и других органов. Процесс нередко заканчивался летально. Такие формы болезни в свое время наблюдали И. И. Мечников, Л. А. Тарасевич и Burnet (1911) среди населения некоторых районов нашей страны, а другие исследователи — в Турции, Палестине, Чили, на европейском континенте во время первой мировой войны. В период Великой Отечественной войны нам, как и некоторым другим клиницистам, пришлось вновь столкнуться с этим явлением. Но и в условиях мирного времени неинфицированные лица в возрасте 17—25 лет заболевали раньше значительно чаще по сравнению с туберкулиноположительными.
Положение существенно изменилось в последние годы. Неинфицированные стали заболевать значительно реже по сравнению с лицами, перенесшими в прошлом заражение и имеющими скрытые туберкулезные очаги в легких, лимфатических узлах или в других органах. Это явление— общее для населения ряда экономически развитых стран. В Марийской АССР показатели заболеваемости туберкулезом органов дыхания неинфицированных и невакцинированных БЦЖ детей и подростков до 17 лет в настоящее время в 3 раза меньше, чем уровень заболеваемости туберкулиноположительпых, а заболеваемость привитых в 2,4 раза ниже по сравнению с ыезаражепными и невакцинированными.
По данным Н. С. Страхова (1973), неинфицированные взрослые заболевают теперь в 6 раз реже, чем инфицированные без рентгенологических изменений в легких, и в 150 раз меньше по сравнению с туберкулинополо-жительными носителями неактивных специфических очагов или рубцов в легких.
По наблюдениям И. Е. Кочновой (1973), у студентов в возрасте 17— 30 лет с отрицательными туберкулиновыми пробами без рентгенологически определяемых изменений и вакцинированных БЦЖ первичный туберкулез возникает теперь в 100—150—500 раз реже, чем вторичный процесс у туберкулиноположительных со следами перенесенного в прошлом процесса.
В США, по данным Edwards, Lodwell (1973), из 100000 неинфицированных ежегодно заболевают туберкулезом 1,6; из такого же числа туберкулиноположительных и рентгеноотрицательных — 165, а из туберкулино- и рентгеноположительных — 500—1000 человек. В связи с этим абсолютное число заболевших первичным туберкулезом из 190 млн. неинфицированных жителей США составило в 1971 г. всего 3000 человек, а из 16 млн. инфицированных — 36 500 человек.
Аналогичную, хотя и не столь выраженную, закономерность можно установить на обширном и тщательно изученном материале Датского туберкулезного индекса. В результате 12-летнего наблюдения за 626 260 лицами от 15 до 44 лет, из которых 221 877 были в возрасте от 15 до 24 лет, когда возможность развития первичного туберкулеза наиболее вероятна, было также установлено, что заболевание первичным туберкулезом среди туберкулипотрицательных и особенно вакцинированных БЦЖ в несколько раз меньше, чем заболевание вторичным туберкулезом среди туберкулиноположительных, а тем более при наличии у них фиброзных изменений и обызвествленных очагов в легких.
Таким образом, в ряде высокоразвитых стран первичный туберкулез в настоящее время не представляет той угрозы, какой он являлся 30— 60 лет назад. Тем не менее это заболевание и теперь отмечается повсеместно как среди детей и подростков, так и среди лиц молодого возраста. В 1969 г. на долю первичного туберкулеза приходилось 7з всей заболеваемости туберкулезом армейских контингентов ФРГ (Liehr, 1971). По данным Liebknecht (1972), первичный процесс определялся у 40% 20— 25-летних жителей Аугсбурга, больных туберкулезом.
В некоторых провинциях Канады (Соскочевань, Британская Колумбия) из общего числа заболевших в 1966—1969 гг. и состоявших в контакте с бацилловыделителями у 72% процесс носил первичный характер. Большей частью это были дети до 14 лет, но среди них насчитывалось немало лиц в возрасте 15—29 и даже старше 30 лет (Grzybowski, 1972). В последние годы заметно увеличился риск заболевания первичным туберкулезом жителей Швейцарии в возрасте 16—40 лет. Но значительно чаще он встречается в настоящее время во многих развивающихся странах, причем не только у детей и подростков, но и у взрослых, особенно молодых людей. Такое положение имеет место, например, в Алжире и Мали. Оно убедительно подтверждается на опыте сравнительного изучения заболеваемости населения Марокко и Голландии (Styblo е. а., 1970). Как следует из табл. 7, проблема первичного туберкулеза еще весьма актуальна для Марокко, между тем как для Голландии значительно большее значение имеет заболеваемость вторичными формами процесса в результате эндогенной суперинфекции.
Но в высокоразвитых странах не только резко снизился риск заболевания первичным туберкулезом, но и существенно изменились его клинические проявления, характер течения и исходы. В настоящее время все реже наблюдается его классическая форма — первичный комплекс. Основной локальной формой стал бронхоаденит, причем небольшой величины. Резко сократилось число больных с обширной и острой гематогенной дис-семинацией, генерализованным лимфаденитом и менингитом.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Туберкулез внутригрудных лимфатических узлов – это первичное поражение туберкулезной инфекцией лимфоузлов внутригрудной локализации, протекающее без образования первичного инфильтрата в легких и развития лимфангита. Заболевание проявляется слабостью, лихорадкой, снижением аппетита и веса, потливостью, параспецифическими реакциями, иногда кашлем и асфиксией. Диагноз устанавливают по данным осмотра, рентгенографии и КТ грудной клетки, туберкулиновых проб, биопсии лимфоузлов. Лечение туберкулеза ВГЛУ длительное; включает комбинацию туберкулостатических препаратов, иммуномодуляторы, диету, плазмаферез, лимфаденэктомию.
МКБ-10
A16.3 Туберкулез внутригрудных лимфатических узлов без упоминания о бактериологическом или гистологическом подтверждении
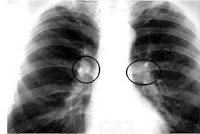

Общие сведения
В связи с массовой БЦЖ-вакцинацией и химиопрофилактикой в настоящее время чаще возникает самостоятельно; реже - как инволютивная форма первичного туберкулезного комплекса (при легочном поражении). Для туберкулеза внутригрудных лимфатических узлов характерно хроническое течение с долгим сохранением активности специфического процесса в ткани узла и медленным регрессом. Большинство осложнений (до 70%) наблюдается в возрасте до 3-х лет.

Причины
Туберкулез (в т. ч., внутригрудных лимфатических узлов) вызывают бактерии рода Mycobacterium, чаще всего M.tuberculosis и M.bovis. Бронхоаденит развивается при первичном гематогенном или лимфогенном проникновении микобактерий туберкулеза в лимфоузлы средостения и корня легких. Реже он может быть итогом эндогенной реактивации ранее имевшейся туберкулезной инфекции в группе внутригрудных лимфоузлов.
Инфицирование происходит обычно воздушно-капельным путем от больного-бацилловыделителя, редко - пищевым, бытовым и трансплацентарным путем. В группу риска по возникновению туберкулезного бронхоаденита входят:
- непривитые и неправильно вакцинированные дети и взрослые
- лица с иммунодефицитом, (в т. ч., ВИЧ-инфицированные)
- курящие
- имеющие хроническую патологию, плохие бытовые условия
- испытывающие чрезмерные нагрузки, дефицит питания.
Патогенез
Туберкулезом может поражаться одна или несколько групп внутригрудных лимфатических узлов - паратрахеальных, трахеобронхиальных, бифуркационных, бронхопульмональных. Внутригрудные лимфоузлы, как основная структура иммунной системы легких, активно реагируют на первичное тубинфицирование. При этом отмечается гиперплазия лимфоидной ткани с увеличением объема узла и развитие специфического воспаления с постепенным формированием очагов некроза (казеоза). В будущем очаги могут уплотняться и замещаться известью в виде петрификатов, а капсула гиалинизироваться либо расплавляться с прорывом и распространением инфекции в окружающие ткани.
Классификация
Туберкулезный бронхоаденит чаще бывает односторонним, реже двухсторонним (при тяжелом неблагоприятном течении). Исходя из клинико-морфологической картины, во фтизиопульмонологии выделяют инфильтративную (гиперпластическую), опухолевидную (казеозную) и малую формы туберкулеза внутригрудных лимфатических узлов.
- Опухолевидная форма - тяжелая разновидность бронхоаденита, часто выявляется у маленьких детей при массивном тубинфицировании и проявляется существенным увеличением лимфоузлов (до 5 см в диаметре) вследствие разрастания и казеоза лимфоидной ткани внутри капсулы. Пораженные узлы могут спаиваться, образуя конгломераты.
- Инфильтративная форма. На фоне незначительного увеличения лимфоузлов преобладает перинодулярное воспаление за пределами капсулы с инфильтрацией прикорневых отделов легких.
- Малая форма туберкулеза внутригрудных лимфатических узлов встречается чаще, чем раньше, и проявляется чуть заметным увеличением (до 0,5-1,5 см) одного-двух лимфоузлов.
Симптомы туберкулеза ВГЛУ
Клиника туберкулеза внутригрудных лимфатических узлов опосредована характером, топографией, объемом специфического поражения и степенью вовлечения окружающих структур. Заболевание характеризуется преобладанием симптомов интоксикации, респираторными проявлениями и частыми осложнениями. Обычно бронхоаденит начинается постепенно. У детей возникают повышенная утомляемость, ухудшение аппетита, плохой сон, потливость по ночам, субфебрильные подъемы температуры, нервозность, снижение массы тела.
Туберкулез внутригрудных лимфатических узлов может хронизироваться с развитием клинических признаков гиперсенсибилизации - т. н. параспецифических реакций (кольцевидной эритемы, блефарита, конъюнктивита, васкулита, полисерозита, полиартрита). Малые формы заболевания протекают скрыто. У БЦЖ-вакцинированных или получающих химиопрофилактику детей симптоматика бронхоаденита стертая, с волнообразным увеличением температуры, непостоянным кашлем или покашливанием, умеренной потливостью без параспецифических реакций.
Осложнения
Туберкулезный бронхоаденит нередко протекает с осложнениями: прорывом казеозного узла с формированием лимфобронхиальных и лимфотрахеальных свищей, туберкулезом бронхов, развитием сегментарного ателектаза легкого. Частым осложнением может быть неспецифический катаральный эндобронхит, экссудативный плеврит, туберкулезная диссеминация в легкие. Отдаленно могут появляться прикорневые бронхоэктазы, кровохарканье и легочные кровотечения, бронхолитиаз.
Диагностика
В случае подозрения на туберкулез внутригрудных лимфатических узлов необходимы тщательный сбор анамнеза, консультация фтизиатра, проведение туберкулиновых проб, рентгенографии легких, бронхоскопии, по показаниям - биопсии лимфоузла. Первостепенное значение в диагностике имеют:
Туберкулез ВГЛУ приходится дифференцировать с неспецифическими аденопатиями при пневмонии, гриппе, кори, коклюше; лимфогранулематозом, лимфосаркомой и саркоидозом легких, лимфолейкозом, опухолями и кистами средостения, метастазами рака.

КТ ОГК. Подтвержденный туберкулез лимфоузлов средостения. Увеличение медиастинальных лимфоузлов (красная стрелка), кальцинаты в л/узлах (зеленая стрелка).
Лечение туберкулеза ВГЛУ
Лечение туберкулеза внутригрудных лимфатических узлов при условии раннего начала, непрерывности и длительности (10-18 мес.) позволяет исключить осложнения и гарантировать полное выздоровление пациента. В начальный период (первые 2-6 мес.) терапии больные находятся в противотуберкулезном стационаре. Им назначаются специфические, дезинтоксикационные и патогенетические средства.
Показаны комбинация из 3-4 препаратов–туберкулостатиков (изониазида, рифампицина, пиразинамида, стрептомицина, этамбутола), гепатопротекторы, иммуномодуляторы, при высокой чувствительности к туберкулину - кортикостероиды, плазмаферез. При отсутствии положительной динамики лечения в течение 1,5-2 лет, осложнениях и формировании туберкуломы средостения химиотерапию совмещают с хирургическим лечением – лимфаденэктомией перерожденных внутригрудных лимфатических узлов.
Важным фактором является соблюдение высокобелковой, витаминизированной диеты. Дальнейшее лечение продолжается в условиях санатория, затем амбулаторно Целесообразно пребывание переболевших детей и подростков в специализированных детских садах, школах-интернатах.
Прогноз
Прогноз при туберкулезе внутригрудных лимфатических узлов, особенно малой форме – благоприятный, с полным рассасыванием специфического воспаления лимфоидной ткани и выздоровлением. Относительно благоприятным исходом считается кальцинация лимфоузлов, склероз корня легкого, образование бронхоэктазов. Прогрессирование туберкулезного процесса свидетельствует о неблагоприятном течении.
Читайте также:

